РШМ практич занятие ОБРАБОТАННОЕ.ppt
- Количество слайдов: 181
 Литвинова Т. М. Доктор медицинских наук, доцент Ежедневно в мире заболевает РШМ более 1400 женщин, умирает около 750. ОДНА СМЕРТЬ КАЖДЫЕ 2 МИНУТЫ!!!
Литвинова Т. М. Доктор медицинских наук, доцент Ежедневно в мире заболевает РШМ более 1400 женщин, умирает около 750. ОДНА СМЕРТЬ КАЖДЫЕ 2 МИНУТЫ!!!
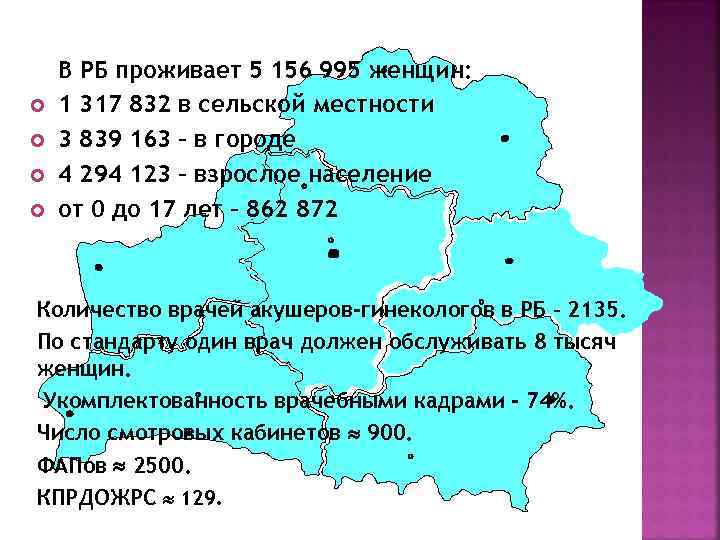 В РБ проживает 5 156 995 женщин: 1 317 832 в сельской местности 3 839 163 – в городе 4 294 123 – взрослое население от 0 до 17 лет – 862 872 Количество врачей акушеров-гинекологов в РБ – 2135. По стандарту один врач должен обслуживать 8 тысяч женщин. Укомплектованность врачебными кадрами - 74%. Число смотровых кабинетов 900. ФАПов 2500. КПРДОЖРС 129.
В РБ проживает 5 156 995 женщин: 1 317 832 в сельской местности 3 839 163 – в городе 4 294 123 – взрослое население от 0 до 17 лет – 862 872 Количество врачей акушеров-гинекологов в РБ – 2135. По стандарту один врач должен обслуживать 8 тысяч женщин. Укомплектованность врачебными кадрами - 74%. Число смотровых кабинетов 900. ФАПов 2500. КПРДОЖРС 129.
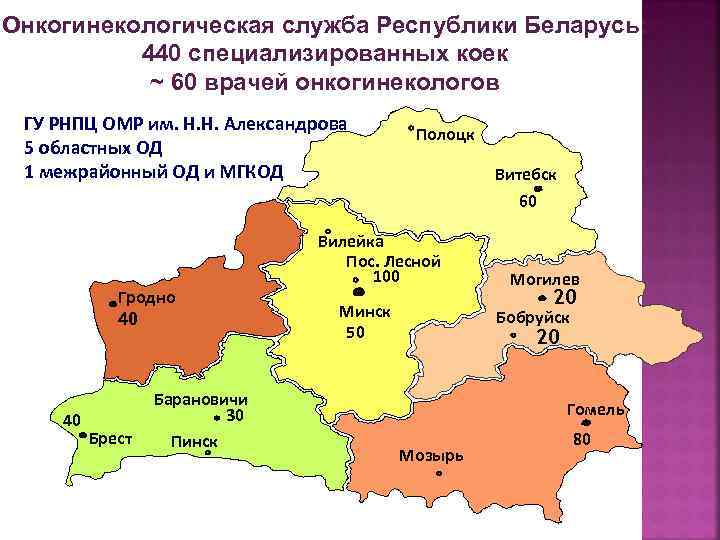 Онкогинекологическая служба Республики Беларусь: 440 специализированных коек ~ 60 врачей онкогинекологов ГУ РНПЦ ОМР им. Н. Н. Александрова 5 областных ОД 1 межрайонный ОД и МГКОД Гродно 40 40 Брест Барановичи 30 Пинск Полоцк Витебск 60 Вилейка Пос. Лесной 100 Минск 50 Могилев 20 Бобруйск 20 Гомель Мозырь 80
Онкогинекологическая служба Республики Беларусь: 440 специализированных коек ~ 60 врачей онкогинекологов ГУ РНПЦ ОМР им. Н. Н. Александрова 5 областных ОД 1 межрайонный ОД и МГКОД Гродно 40 40 Брест Барановичи 30 Пинск Полоцк Витебск 60 Вилейка Пос. Лесной 100 Минск 50 Могилев 20 Бобруйск 20 Гомель Мозырь 80
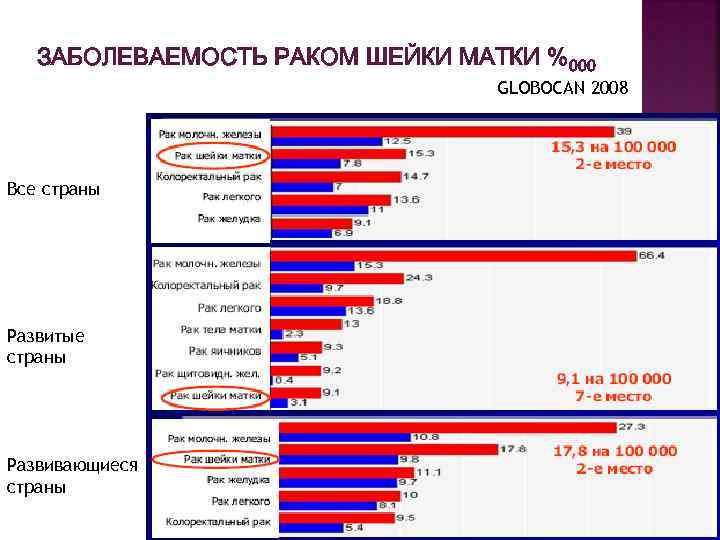 ЗАБОЛЕВАЕМОСТЬ РАКОМ ШЕЙКИ МАТКИ %000 GLOBOCAN 2008 Все страны Развитые страны Развивающиеся страны
ЗАБОЛЕВАЕМОСТЬ РАКОМ ШЕЙКИ МАТКИ %000 GLOBOCAN 2008 Все страны Развитые страны Развивающиеся страны
 6
6
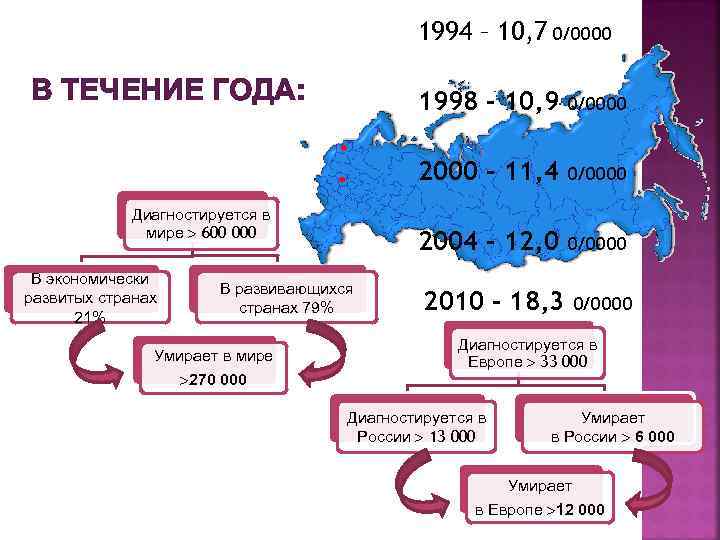 1994 – 10, 7 0/0000 В ТЕЧЕНИЕ ГОДА: 1998 – 10, 9 2000 – 11, 4 В экономически развитых странах 21% В развивающихся странах 79% Умирает в мире 270 000 0/0000 2004 – 12, 0 Диагностируется в мире 600 0/0000 2010 – 18, 3 0/0000 Диагностируется в Европе 33 000 Диагностируется в России 13 000 Умирает в России 6 000 Умирает в Европе 12 000
1994 – 10, 7 0/0000 В ТЕЧЕНИЕ ГОДА: 1998 – 10, 9 2000 – 11, 4 В экономически развитых странах 21% В развивающихся странах 79% Умирает в мире 270 000 0/0000 2004 – 12, 0 Диагностируется в мире 600 0/0000 2010 – 18, 3 0/0000 Диагностируется в Европе 33 000 Диагностируется в России 13 000 Умирает в России 6 000 Умирает в Европе 12 000
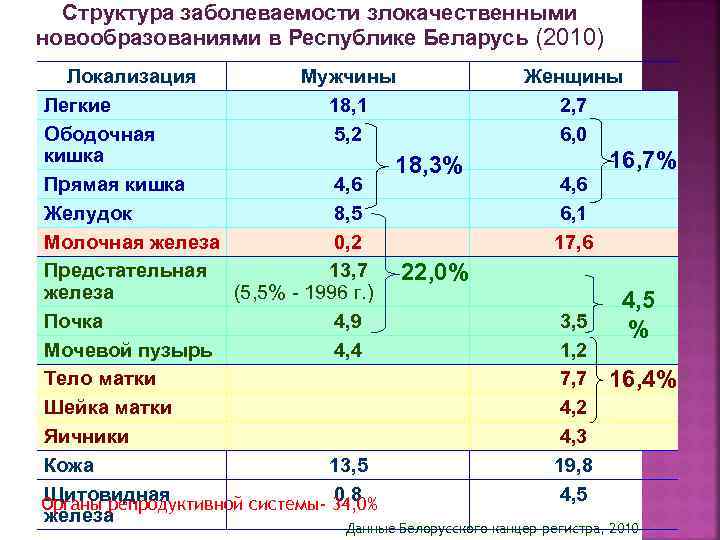 Структура заболеваемости злокачественными новообразованиями в Республике Беларусь (2010) Локализация Мужчины Легкие 18, 1 Ободочная 5, 2 кишка 18, 3% Прямая кишка 4, 6 Желудок 8, 5 Молочная железа 0, 2 Предстательная 13, 7 22, 0% железа (5, 5% - 1996 г. ) Почка 4, 9 Мочевой пузырь 4, 4 Тело матки Шейка матки Яичники Кожа 13, 5 Щитовидная 0, 8 Органы репродуктивной системы- 34, 0% железа Женщины 2, 7 6, 0 16, 7% 4, 6 6, 1 17, 6 3, 5 1, 2 7, 7 4, 2 4, 3 19, 8 4, 5 % 16, 4% Данные Белорусского канцер-регистра, 2010
Структура заболеваемости злокачественными новообразованиями в Республике Беларусь (2010) Локализация Мужчины Легкие 18, 1 Ободочная 5, 2 кишка 18, 3% Прямая кишка 4, 6 Желудок 8, 5 Молочная железа 0, 2 Предстательная 13, 7 22, 0% железа (5, 5% - 1996 г. ) Почка 4, 9 Мочевой пузырь 4, 4 Тело матки Шейка матки Яичники Кожа 13, 5 Щитовидная 0, 8 Органы репродуктивной системы- 34, 0% железа Женщины 2, 7 6, 0 16, 7% 4, 6 6, 1 17, 6 3, 5 1, 2 7, 7 4, 2 4, 3 19, 8 4, 5 % 16, 4% Данные Белорусского канцер-регистра, 2010
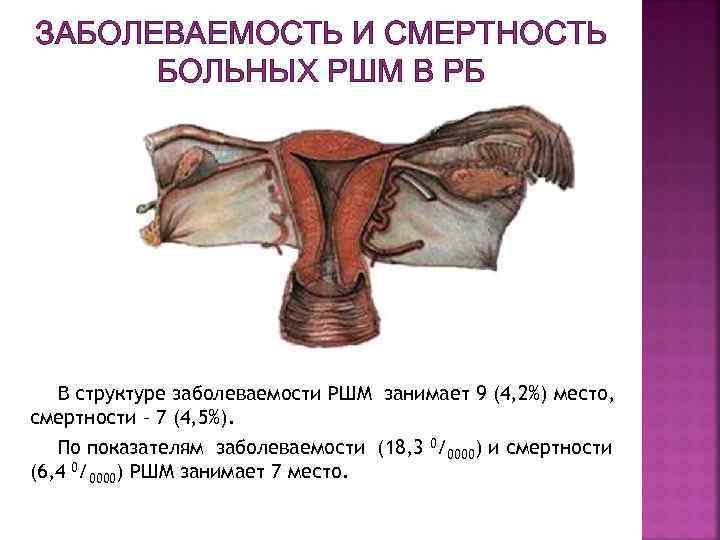 ЗАБОЛЕВАЕМОСТЬ И СМЕРТНОСТЬ БОЛЬНЫХ РШМ В РБ В структуре заболеваемости РШМ занимает 9 (4, 2%) место, смертности – 7 (4, 5%). По показателям заболеваемости (18, 3 0/0000) и смертности (6, 4 0/0000) РШМ занимает 7 место.
ЗАБОЛЕВАЕМОСТЬ И СМЕРТНОСТЬ БОЛЬНЫХ РШМ В РБ В структуре заболеваемости РШМ занимает 9 (4, 2%) место, смертности – 7 (4, 5%). По показателям заболеваемости (18, 3 0/0000) и смертности (6, 4 0/0000) РШМ занимает 7 место.
 РАК ШЕЙКИ МАТКИ В РБ ·Ежегодно заболевают от 720 до 1000 женщин ·Заболеваемость составляет 18, 3 на 100 тыс. женщин ·Заболеваемость по стандарту «WORLD» равна 12, 5 ·Среди вновь выявленного рака III-IV стадия составляет 20 -25% ·Ежегодно умирает 300 -350 больных ·Смертность составляет 6, 4 на 100 тыс. женщин · Смертность по стандарту «WORLD» равна 4, 0 ·В Беларуси каждые 2 дня выявляется РШМ у 5 женщин, ежедневно умирает – одна
РАК ШЕЙКИ МАТКИ В РБ ·Ежегодно заболевают от 720 до 1000 женщин ·Заболеваемость составляет 18, 3 на 100 тыс. женщин ·Заболеваемость по стандарту «WORLD» равна 12, 5 ·Среди вновь выявленного рака III-IV стадия составляет 20 -25% ·Ежегодно умирает 300 -350 больных ·Смертность составляет 6, 4 на 100 тыс. женщин · Смертность по стандарту «WORLD» равна 4, 0 ·В Беларуси каждые 2 дня выявляется РШМ у 5 женщин, ежедневно умирает – одна
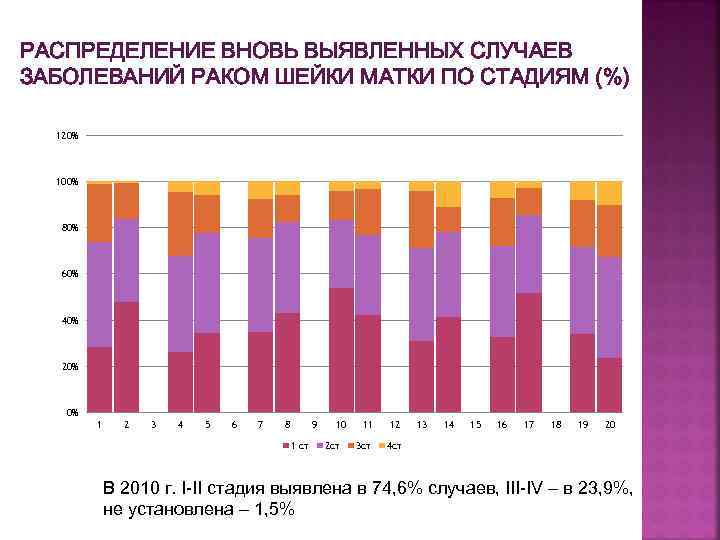 РАСПРЕДЕЛЕНИЕ ВНОВЬ ВЫЯВЛЕННЫХ СЛУЧАЕВ ЗАБОЛЕВАНИЙ РАКОМ ШЕЙКИ МАТКИ ПО СТАДИЯМ (%) 120% 100% 80% 60% 40% 20% 0% 1 2 3 4 5 6 7 8 9 1 ст 10 2 ст 11 12 3 ст 13 14 15 16 17 18 19 20 4 ст В 2010 г. I-II стадия выявлена в 74, 6% случаев, III-IV – в 23, 9%, не установлена – 1, 5%
РАСПРЕДЕЛЕНИЕ ВНОВЬ ВЫЯВЛЕННЫХ СЛУЧАЕВ ЗАБОЛЕВАНИЙ РАКОМ ШЕЙКИ МАТКИ ПО СТАДИЯМ (%) 120% 100% 80% 60% 40% 20% 0% 1 2 3 4 5 6 7 8 9 1 ст 10 2 ст 11 12 3 ст 13 14 15 16 17 18 19 20 4 ст В 2010 г. I-II стадия выявлена в 74, 6% случаев, III-IV – в 23, 9%, не установлена – 1, 5%
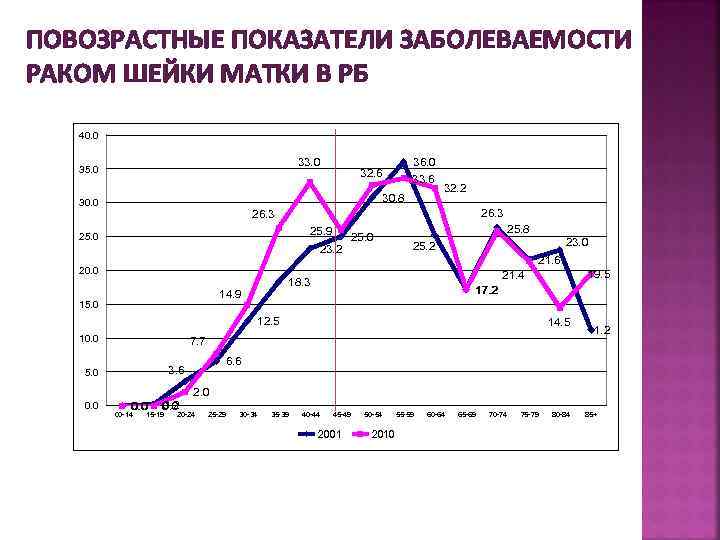 ПОВОЗРАСТНЫЕ ПОКАЗАТЕЛИ ЗАБОЛЕВАЕМОСТИ РАКОМ ШЕЙКИ МАТКИ В РБ 40. 0 33. 0 35. 0 36. 0 33. 6 32. 6 30. 8 30. 0 32. 2 26. 3 25. 9 25. 0 23. 2 20. 0 23. 0 25. 2 21. 6 17. 2 12. 5 10. 0 14. 5 7. 7 0. 0 00 -14 0. 2 0. 0 15 -19 11. 2 6. 6 3. 6 5. 0 0. 0 19. 5 21. 4 18. 3 14. 9 15. 0 25. 8 25. 0 2. 0 20 -24 25 -29 30 -34 35 -39 40 -44 45 -49 2001 50 -54 55 -59 2010 60 -64 65 -69 70 -74 75 -79 80 -84 85+
ПОВОЗРАСТНЫЕ ПОКАЗАТЕЛИ ЗАБОЛЕВАЕМОСТИ РАКОМ ШЕЙКИ МАТКИ В РБ 40. 0 33. 0 35. 0 36. 0 33. 6 32. 6 30. 8 30. 0 32. 2 26. 3 25. 9 25. 0 23. 2 20. 0 23. 0 25. 2 21. 6 17. 2 12. 5 10. 0 14. 5 7. 7 0. 0 00 -14 0. 2 0. 0 15 -19 11. 2 6. 6 3. 6 5. 0 0. 0 19. 5 21. 4 18. 3 14. 9 15. 0 25. 8 25. 0 2. 0 20 -24 25 -29 30 -34 35 -39 40 -44 45 -49 2001 50 -54 55 -59 2010 60 -64 65 -69 70 -74 75 -79 80 -84 85+
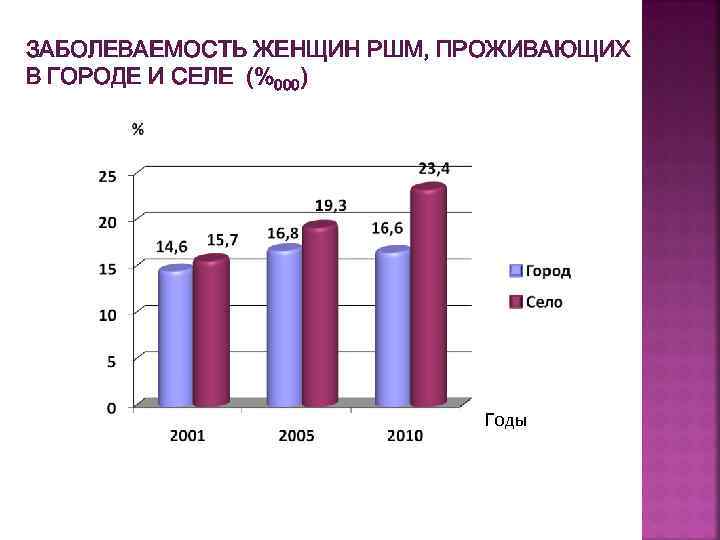 ЗАБОЛЕВАЕМОСТЬ ЖЕНЩИН РШМ, ПРОЖИВАЮЩИХ В ГОРОДЕ И СЕЛЕ (%000) Годы
ЗАБОЛЕВАЕМОСТЬ ЖЕНЩИН РШМ, ПРОЖИВАЮЩИХ В ГОРОДЕ И СЕЛЕ (%000) Годы
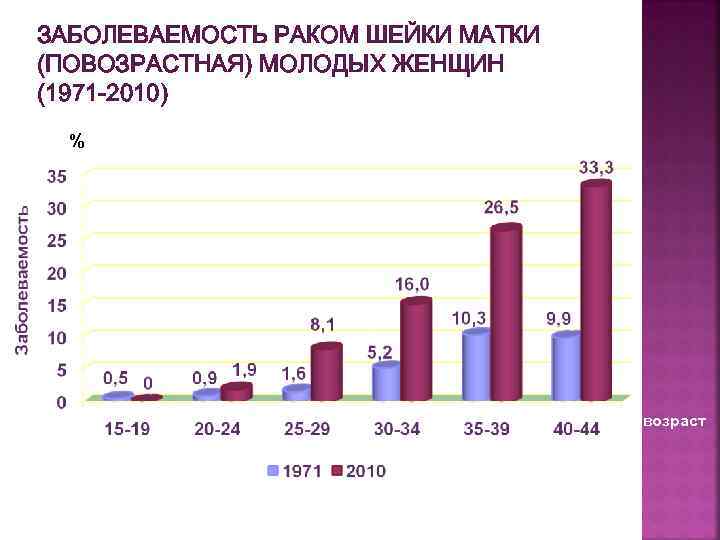 ЗАБОЛЕВАЕМОСТЬ РАКОМ ШЕЙКИ МАТКИ (ПОВОЗРАСТНАЯ) МОЛОДЫХ ЖЕНЩИН (1971 -2010) % возраст
ЗАБОЛЕВАЕМОСТЬ РАКОМ ШЕЙКИ МАТКИ (ПОВОЗРАСТНАЯ) МОЛОДЫХ ЖЕНЩИН (1971 -2010) % возраст
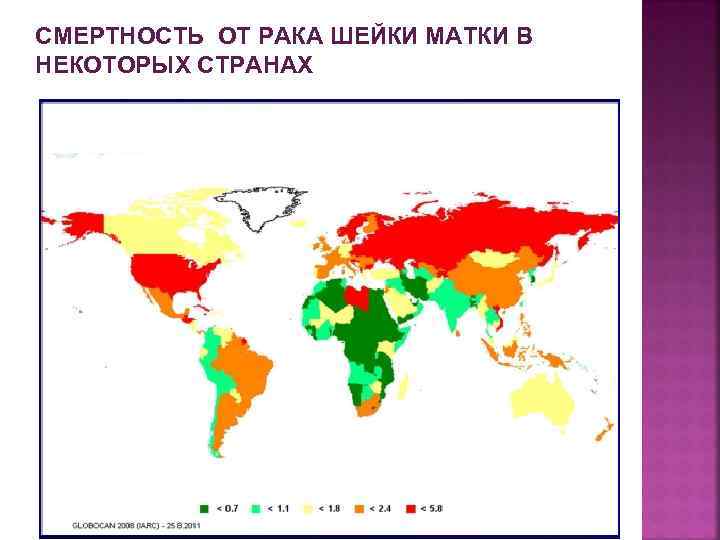 СМЕРТНОСТЬ ОТ РАКА ШЕЙКИ МАТКИ В НЕКОТОРЫХ СТРАНАХ
СМЕРТНОСТЬ ОТ РАКА ШЕЙКИ МАТКИ В НЕКОТОРЫХ СТРАНАХ
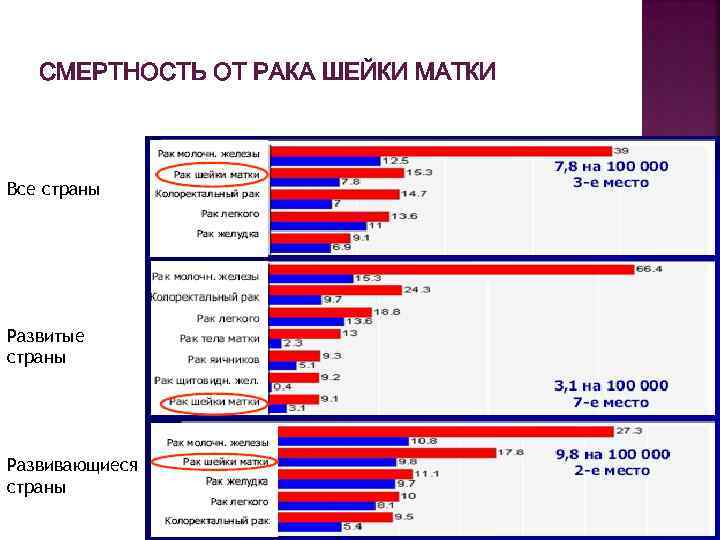 СМЕРТНОСТЬ ОТ РАКА ШЕЙКИ МАТКИ Все страны Развитые страны Развивающиеся страны
СМЕРТНОСТЬ ОТ РАКА ШЕЙКИ МАТКИ Все страны Развитые страны Развивающиеся страны
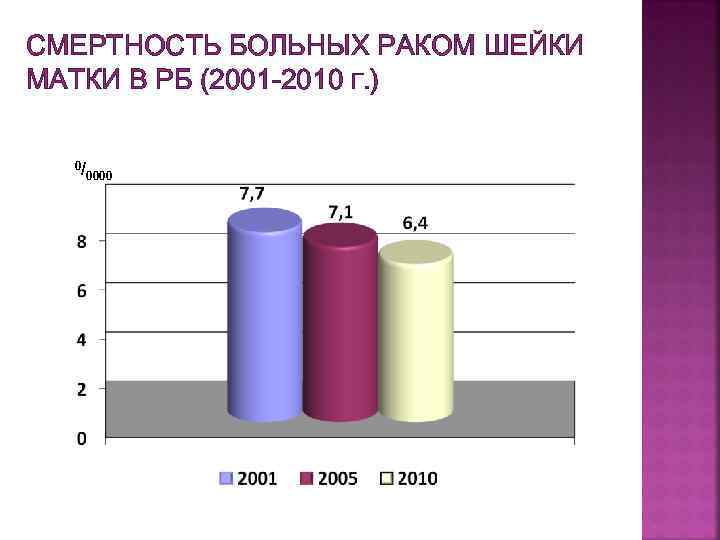 СМЕРТНОСТЬ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ В РБ (2001 -2010 Г. ) 0/ 0000
СМЕРТНОСТЬ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ В РБ (2001 -2010 Г. ) 0/ 0000
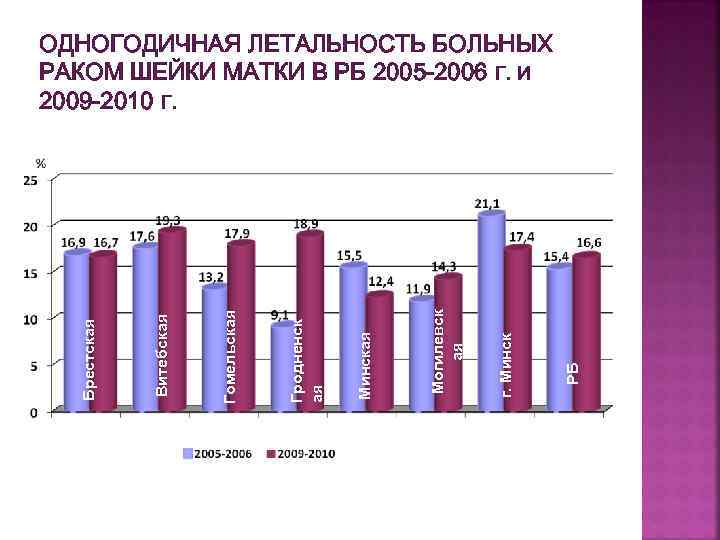 РБ г. Минск Могилевск ая Минская Гродненск ая Гомельская Витебская Брестская ОДНОГОДИЧНАЯ ЛЕТАЛЬНОСТЬ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ В РБ 2005 -2006 Г. И 2009 -2010 Г.
РБ г. Минск Могилевск ая Минская Гродненск ая Гомельская Витебская Брестская ОДНОГОДИЧНАЯ ЛЕТАЛЬНОСТЬ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ В РБ 2005 -2006 Г. И 2009 -2010 Г.
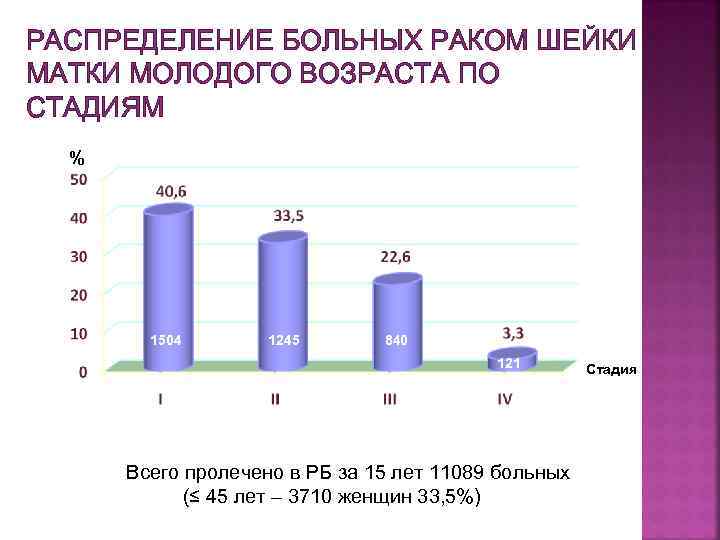 РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ МОЛОДОГО ВОЗРАСТА ПО СТАДИЯМ % 1504 1245 840 121 Всего пролечено в РБ за 15 лет 11089 больных (≤ 45 лет – 3710 женщин 33, 5%) Стадия
РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ МОЛОДОГО ВОЗРАСТА ПО СТАДИЯМ % 1504 1245 840 121 Всего пролечено в РБ за 15 лет 11089 больных (≤ 45 лет – 3710 женщин 33, 5%) Стадия
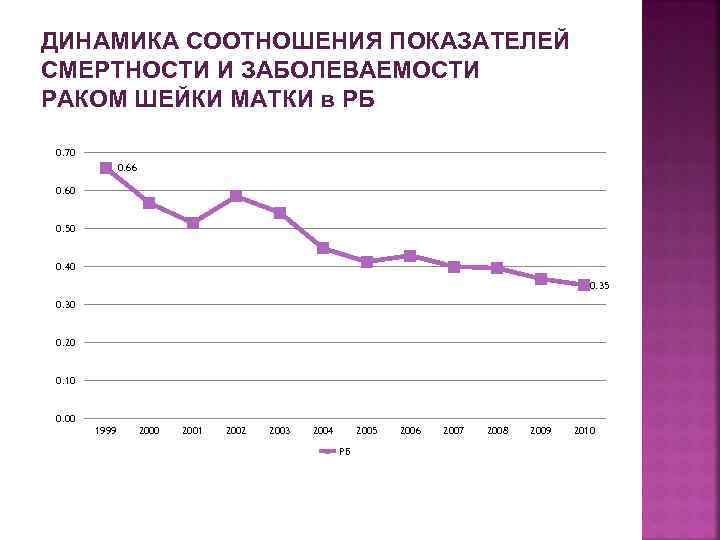 ДИНАМИКА СООТНОШЕНИЯ ПОКАЗАТЕЛЕЙ СМЕРТНОСТИ И ЗАБОЛЕВАЕМОСТИ РАКОМ ШЕЙКИ МАТКИ в РБ 0. 70 0. 66 0. 60 0. 50 0. 40 0. 35 0. 30 0. 20 0. 10 0. 00 1999 2000 2001 2002 2003 2004 2005 РБ 2006 2007 2008 2009 2010
ДИНАМИКА СООТНОШЕНИЯ ПОКАЗАТЕЛЕЙ СМЕРТНОСТИ И ЗАБОЛЕВАЕМОСТИ РАКОМ ШЕЙКИ МАТКИ в РБ 0. 70 0. 66 0. 60 0. 50 0. 40 0. 35 0. 30 0. 20 0. 10 0. 00 1999 2000 2001 2002 2003 2004 2005 РБ 2006 2007 2008 2009 2010
 Этиология рака шейки матки
Этиология рака шейки матки
 2008 ГОД НОБЕЛЕВСКИЙ ЛАУРЕАТ В ОБЛАСТИ МЕДИЦИНЫ Харальд цур Хаузен, является почетным профессором Германского центра раковых исследований Общества Гельмгольца. В 1983 г. открыл канцерогенный тип вируса HPV 16 у больных раком шейки матки. Харальд цур Хаузен
2008 ГОД НОБЕЛЕВСКИЙ ЛАУРЕАТ В ОБЛАСТИ МЕДИЦИНЫ Харальд цур Хаузен, является почетным профессором Германского центра раковых исследований Общества Гельмгольца. В 1983 г. открыл канцерогенный тип вируса HPV 16 у больных раком шейки матки. Харальд цур Хаузен
 ОНКОГЕННЫЙ ТИП HPV (ВПЧ) ОБНАРУЖЕН ПРИ РАКЕ: Шейки матки — в 100% Влагалища — в 65 -90% Наружных половых органов — в 40% Полового члена — в 40% Аноректальной области — в 90% Ротоглотки — в 30% Ротовой полости — в 3% Рак шейки матки развивается в результате воздействия на многослойный плоский и цилиндрический эпителий канцерогенных штаммов HPV – ВПЧ (Human papilloma virus)
ОНКОГЕННЫЙ ТИП HPV (ВПЧ) ОБНАРУЖЕН ПРИ РАКЕ: Шейки матки — в 100% Влагалища — в 65 -90% Наружных половых органов — в 40% Полового члена — в 40% Аноректальной области — в 90% Ротоглотки — в 30% Ротовой полости — в 3% Рак шейки матки развивается в результате воздействия на многослойный плоский и цилиндрический эпителий канцерогенных штаммов HPV – ВПЧ (Human papilloma virus)
 МПЭ ШЕЙКИ МАТКИ Снаружи шейка матки покрыта многослойным плоским эпителием‚ который имеет розовый цвет и расположен на базальной мембране. В нем, считая от базальной мембраны, различают четыре основных слоя: § первый представлен базальными клетками; § второй – парабазальными клетками; § третий – промежуточными клетками; § четвертый – поверхностными клетками
МПЭ ШЕЙКИ МАТКИ Снаружи шейка матки покрыта многослойным плоским эпителием‚ который имеет розовый цвет и расположен на базальной мембране. В нем, считая от базальной мембраны, различают четыре основных слоя: § первый представлен базальными клетками; § второй – парабазальными клетками; § третий – промежуточными клетками; § четвертый – поверхностными клетками
 291 млн. женщин в мире – носители ДНК ВПЧ. Через 2 года после сексуального дебюта 82% женщин инфицированы ВПЧ, что повышает развитие рака шейки матки в 20 -150 раз. Наибольшая распространенность ВПЧ имеет место в возрасте до 30 лет. ВПЧ переносится десквамированными инфицированными клетками — койлоцитами
291 млн. женщин в мире – носители ДНК ВПЧ. Через 2 года после сексуального дебюта 82% женщин инфицированы ВПЧ, что повышает развитие рака шейки матки в 20 -150 раз. Наибольшая распространенность ВПЧ имеет место в возрасте до 30 лет. ВПЧ переносится десквамированными инфицированными клетками — койлоцитами
 12 0 высокоонкогенные типы 45, 1 51, 68, 73, 82, 26, 52, 53 … низкоонкогенные типы 4, 6, 11, 34, 40, 42, 43, 44, 53, 54, 55, 61, 62, 70, 71, 74, …
12 0 высокоонкогенные типы 45, 1 51, 68, 73, 82, 26, 52, 53 … низкоонкогенные типы 4, 6, 11, 34, 40, 42, 43, 44, 53, 54, 55, 61, 62, 70, 71, 74, …
 ХАРАКТЕРИСТИКА ВПЧ 1. ВПЧ относится к подгруппе А семейства Human papilloma virus 2. Вирион ВПЧ — сферической формы‚ диаметром до 55 нм. Капсид с кубическим типом симметрии имеет 72 капсомеры. 3. Геном ВПЧ — одна кольцевая молекула, состоящая из двойной цепочки ДНК длиной 8 тыс. пар оснований. 4. ВПЧ содержит онкогены: ранние — Е 1, Е 2, Е 4, Е 5‚ поздние — L 1, L 2, онкогены высокого риска — Е 6, Е 7. 5. Гены Е 1, Е 2, Е 6, Е 7 кодируют белки, отвечающие за процессы вирусной репликации. 6. Виремия отсутствует, нет цитолиза и апоптоза.
ХАРАКТЕРИСТИКА ВПЧ 1. ВПЧ относится к подгруппе А семейства Human papilloma virus 2. Вирион ВПЧ — сферической формы‚ диаметром до 55 нм. Капсид с кубическим типом симметрии имеет 72 капсомеры. 3. Геном ВПЧ — одна кольцевая молекула, состоящая из двойной цепочки ДНК длиной 8 тыс. пар оснований. 4. ВПЧ содержит онкогены: ранние — Е 1, Е 2, Е 4, Е 5‚ поздние — L 1, L 2, онкогены высокого риска — Е 6, Е 7. 5. Гены Е 1, Е 2, Е 6, Е 7 кодируют белки, отвечающие за процессы вирусной репликации. 6. Виремия отсутствует, нет цитолиза и апоптоза.
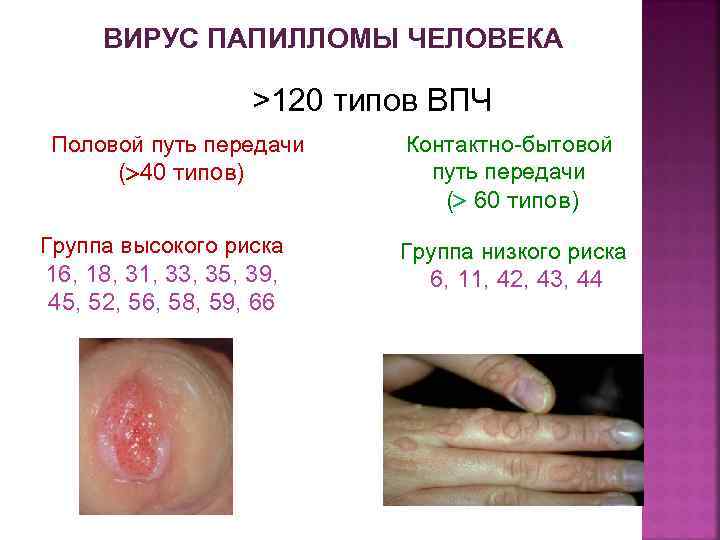 ВИРУС ПАПИЛЛОМЫ ЧЕЛОВЕКА >120 типов ВПЧ Половой путь передачи ( 40 типов) Группа высокого риска 16, 18, 31, 33, 35, 39, 45, 52, 56, 58, 59, 66 Контактно-бытовой путь передачи ( 60 типов) Группа низкого риска 6, 11, 42, 43, 44
ВИРУС ПАПИЛЛОМЫ ЧЕЛОВЕКА >120 типов ВПЧ Половой путь передачи ( 40 типов) Группа высокого риска 16, 18, 31, 33, 35, 39, 45, 52, 56, 58, 59, 66 Контактно-бытовой путь передачи ( 60 типов) Группа низкого риска 6, 11, 42, 43, 44
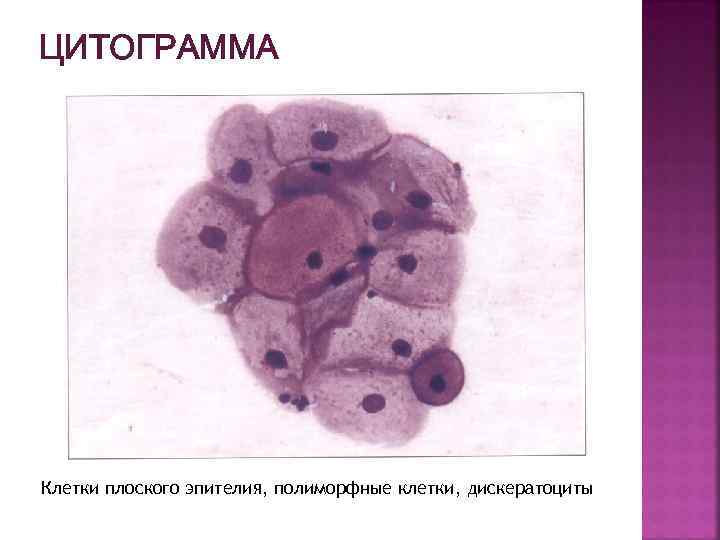 ЦИТОГРАММА Клетки плоского эпителия, полиморфные клетки, дискератоциты
ЦИТОГРАММА Клетки плоского эпителия, полиморфные клетки, дискератоциты
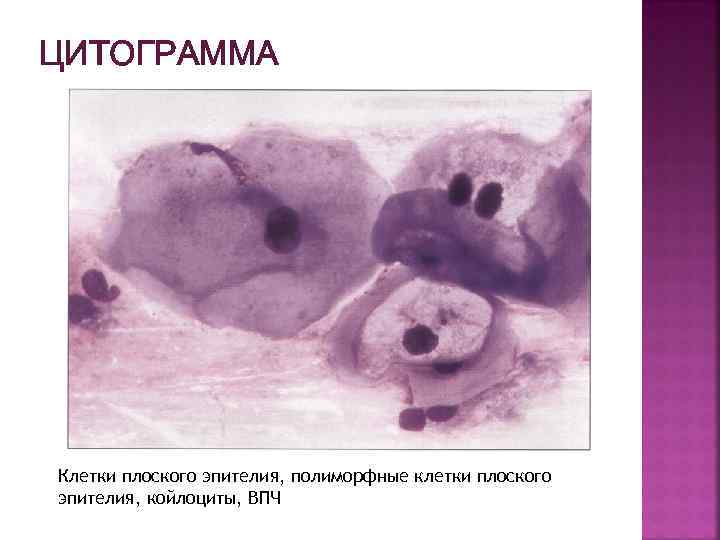 ЦИТОГРАММА Клетки плоского эпителия, полиморфные клетки плоского эпителия, койлоциты, ВПЧ
ЦИТОГРАММА Клетки плоского эпителия, полиморфные клетки плоского эпителия, койлоциты, ВПЧ
 Амплификатор «Rotor Gene-3000» для проведения ПЦР РНПЦ ОМР им. Н. Н. Александрова
Амплификатор «Rotor Gene-3000» для проведения ПЦР РНПЦ ОМР им. Н. Н. Александрова
 РЕГИСТРАЦИЯ ПРОДУКТОВ ПЦР НА ПРИБОРЕ «ROTOR-GENE-3000»
РЕГИСТРАЦИЯ ПРОДУКТОВ ПЦР НА ПРИБОРЕ «ROTOR-GENE-3000»
 В БОЛЬШИНСТВЕ СТРАН МИРА ПРЕОБЛАДАЕТ ВПЧ 16 ТИПА В ИНДОНЕЗИИ — 18 -Й ТИП В ЗАПАДНОЙ АФРИКЕ — 45 -Й ТИП В ЛАТИНСКОЙ АМЕРИКЕ — 39 -Й И 59 -Й ТИП В КИТАЕ — 58 -Й ТИП
В БОЛЬШИНСТВЕ СТРАН МИРА ПРЕОБЛАДАЕТ ВПЧ 16 ТИПА В ИНДОНЕЗИИ — 18 -Й ТИП В ЗАПАДНОЙ АФРИКЕ — 45 -Й ТИП В ЛАТИНСКОЙ АМЕРИКЕ — 39 -Й И 59 -Й ТИП В КИТАЕ — 58 -Й ТИП
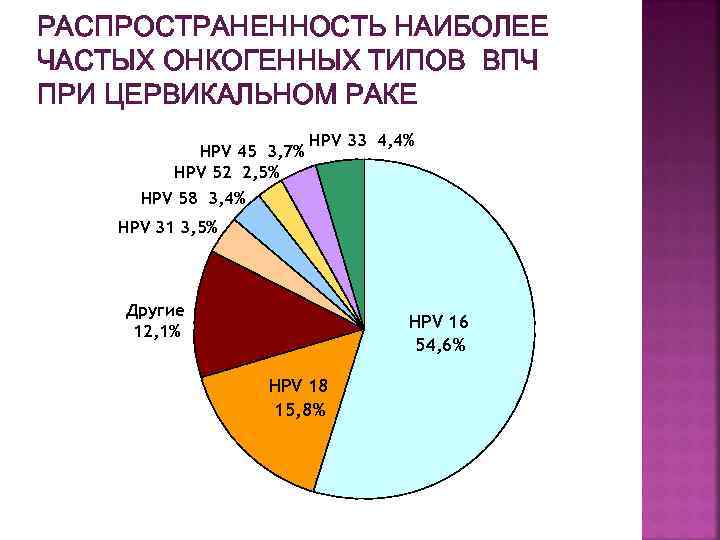 РАСПРОСТРАНЕННОСТЬ НАИБОЛЕЕ ЧАСТЫХ ОНКОГЕННЫХ ТИПОВ ВПЧ ПРИ ЦЕРВИКАЛЬНОМ РАКЕ HPV 45 3, 7% HPV 52 2, 5% HPV 33 4, 4% HPV 58 3, 4% HPV 31 3, 5% Другие 12, 1% HPV 16 54, 6% HPV 18 15, 8%
РАСПРОСТРАНЕННОСТЬ НАИБОЛЕЕ ЧАСТЫХ ОНКОГЕННЫХ ТИПОВ ВПЧ ПРИ ЦЕРВИКАЛЬНОМ РАКЕ HPV 45 3, 7% HPV 52 2, 5% HPV 33 4, 4% HPV 58 3, 4% HPV 31 3, 5% Другие 12, 1% HPV 16 54, 6% HPV 18 15, 8%
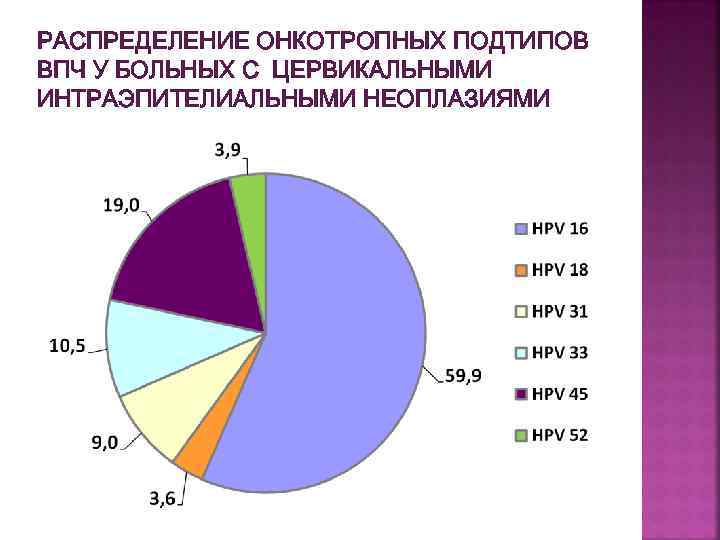 РАСПРЕДЕЛЕНИЕ ОНКОТРОПНЫХ ПОДТИПОВ ВПЧ У БОЛЬНЫХ С ЦЕРВИКАЛЬНЫМИ ИНТРАЭПИТЕЛИАЛЬНЫМИ НЕОПЛАЗИЯМИ
РАСПРЕДЕЛЕНИЕ ОНКОТРОПНЫХ ПОДТИПОВ ВПЧ У БОЛЬНЫХ С ЦЕРВИКАЛЬНЫМИ ИНТРАЭПИТЕЛИАЛЬНЫМИ НЕОПЛАЗИЯМИ
 Клиническая форма ВПЧ видимая невооруженным глазом или невидимая, но при наличии соответствующей симптоматики У больных РШМ 16, 18, 45, 31, 33, 52, 58 и 35 типы ВПЧ Субклиническая форма ВПЧ невидимая невооруженным глазом и бессимптомная; выявляется при кольпоскопии , цитологическом и гистологическом обследовании Латентная форма ВПЧ отсутствие морфологических, гистологических отклонений при обнаружении ДНК ВПЧ методами молекулярной гибридизации или ПЦР У здоровых женщин встречаются 16, 18, 45, 31, 6, 58, 35 и 33 типы ВПЧ
Клиническая форма ВПЧ видимая невооруженным глазом или невидимая, но при наличии соответствующей симптоматики У больных РШМ 16, 18, 45, 31, 33, 52, 58 и 35 типы ВПЧ Субклиническая форма ВПЧ невидимая невооруженным глазом и бессимптомная; выявляется при кольпоскопии , цитологическом и гистологическом обследовании Латентная форма ВПЧ отсутствие морфологических, гистологических отклонений при обнаружении ДНК ВПЧ методами молекулярной гибридизации или ПЦР У здоровых женщин встречаются 16, 18, 45, 31, 6, 58, 35 и 33 типы ВПЧ
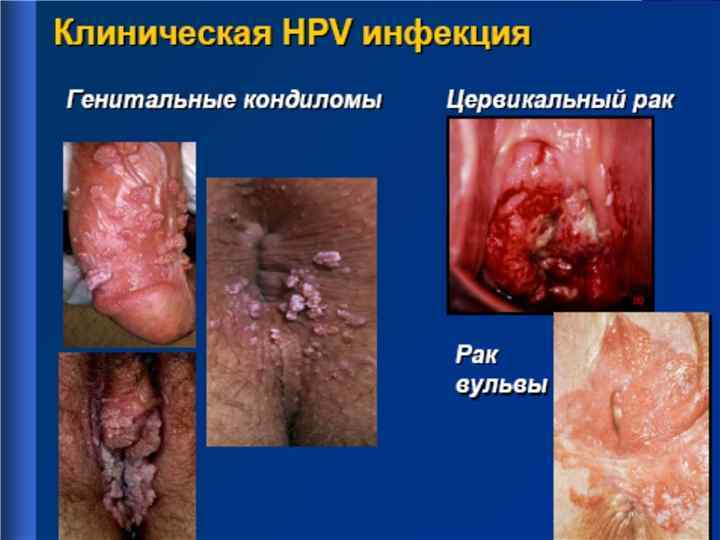
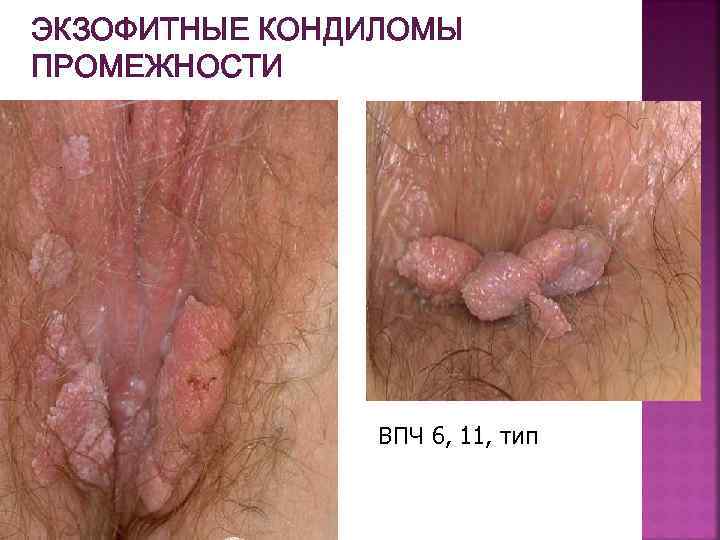 ЭКЗОФИТНЫЕ КОНДИЛОМЫ ПРОМЕЖНОСТИ ВПЧ 6, 11, тип
ЭКЗОФИТНЫЕ КОНДИЛОМЫ ПРОМЕЖНОСТИ ВПЧ 6, 11, тип
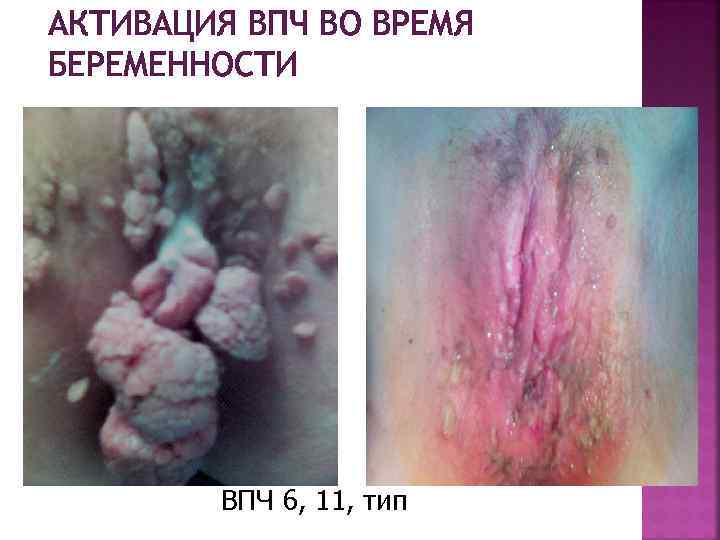 АКТИВАЦИЯ ВПЧ ВО ВРЕМЯ БЕРЕМЕННОСТИ ВПЧ 6, 11, тип
АКТИВАЦИЯ ВПЧ ВО ВРЕМЯ БЕРЕМЕННОСТИ ВПЧ 6, 11, тип
 Папилломы предверия влагалища ВПЧ 6, 11, тип кондиломы влагалища
Папилломы предверия влагалища ВПЧ 6, 11, тип кондиломы влагалища
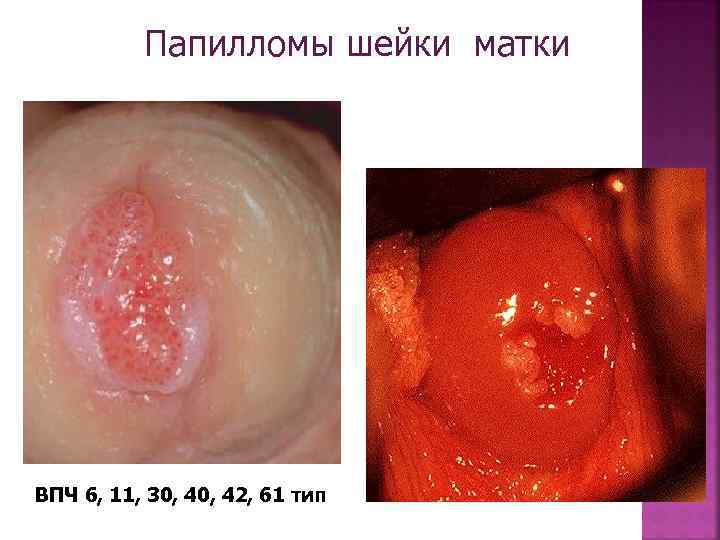 Папилломы шейки матки ВПЧ 6, 11, 30, 42, 61 тип
Папилломы шейки матки ВПЧ 6, 11, 30, 42, 61 тип
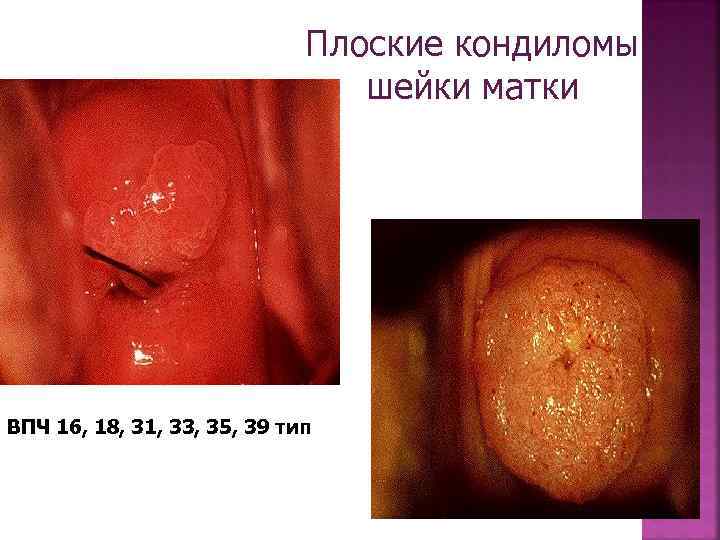 Плоские кондиломы шейки матки ВПЧ 16, 18, 31, 33, 35, 39 тип
Плоские кондиломы шейки матки ВПЧ 16, 18, 31, 33, 35, 39 тип
 ВПЧ у мужчин У 50% мужей женщин, больных CIN, обнаруживаются кондиломы
ВПЧ у мужчин У 50% мужей женщин, больных CIN, обнаруживаются кондиломы
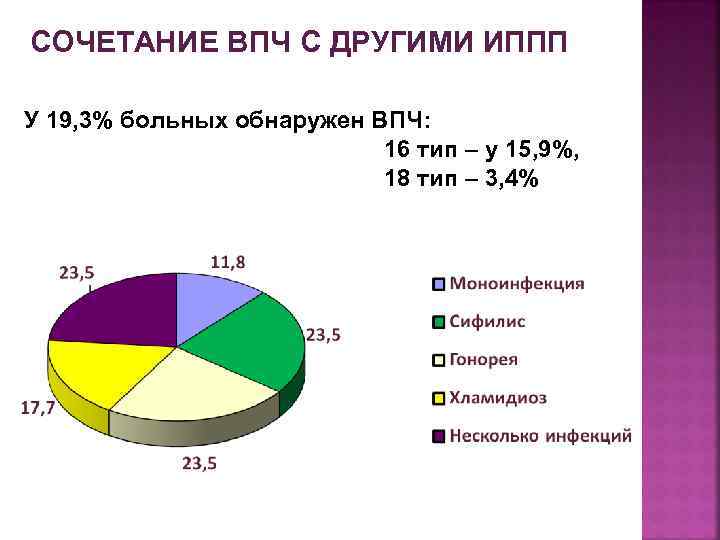 СОЧЕТАНИЕ ВПЧ С ДРУГИМИ ИППП У 19, 3% больных обнаружен ВПЧ: 16 тип – у 15, 9%, 18 тип – 3, 4%
СОЧЕТАНИЕ ВПЧ С ДРУГИМИ ИППП У 19, 3% больных обнаружен ВПЧ: 16 тип – у 15, 9%, 18 тип – 3, 4%
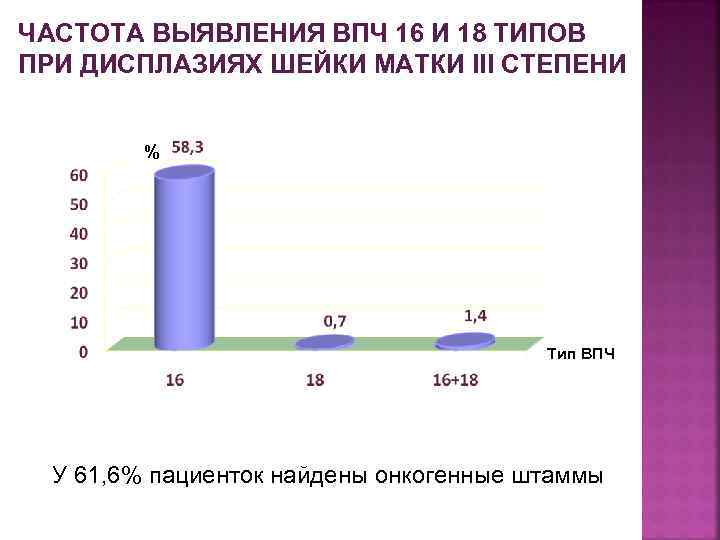 ЧАСТОТА ВЫЯВЛЕНИЯ ВПЧ 16 И 18 ТИПОВ ПРИ ДИСПЛАЗИЯХ ШЕЙКИ МАТКИ III СТЕПЕНИ % Тип ВПЧ У 61, 6% пациенток найдены онкогенные штаммы
ЧАСТОТА ВЫЯВЛЕНИЯ ВПЧ 16 И 18 ТИПОВ ПРИ ДИСПЛАЗИЯХ ШЕЙКИ МАТКИ III СТЕПЕНИ % Тип ВПЧ У 61, 6% пациенток найдены онкогенные штаммы
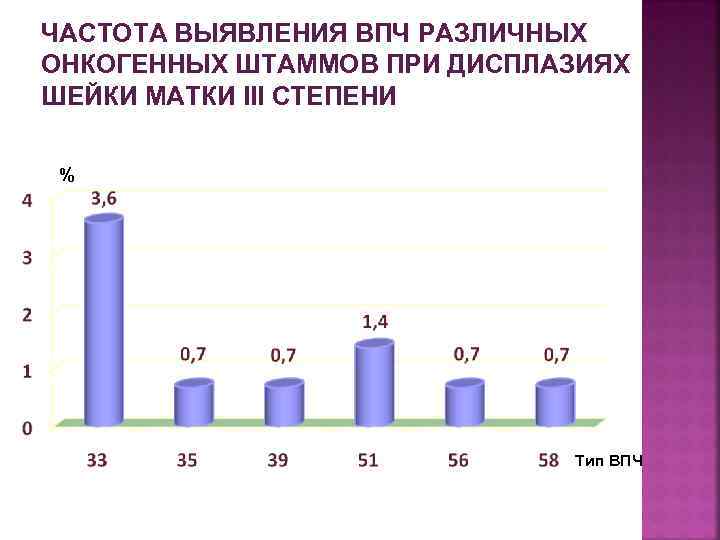 ЧАСТОТА ВЫЯВЛЕНИЯ ВПЧ РАЗЛИЧНЫХ ОНКОГЕННЫХ ШТАММОВ ПРИ ДИСПЛАЗИЯХ ШЕЙКИ МАТКИ III СТЕПЕНИ % Тип ВПЧ
ЧАСТОТА ВЫЯВЛЕНИЯ ВПЧ РАЗЛИЧНЫХ ОНКОГЕННЫХ ШТАММОВ ПРИ ДИСПЛАЗИЯХ ШЕЙКИ МАТКИ III СТЕПЕНИ % Тип ВПЧ
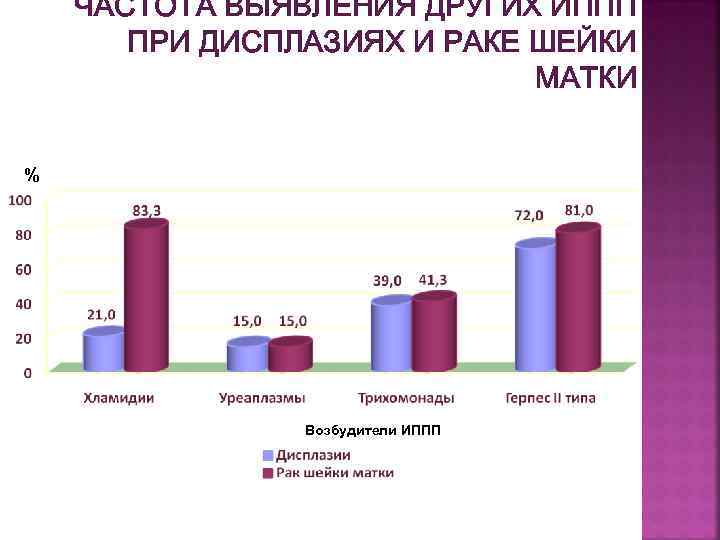 ЧАСТОТА ВЫЯВЛЕНИЯ ДРУГИХ ИППП ПРИ ДИСПЛАЗИЯХ И РАКЕ ШЕЙКИ МАТКИ % Возбудители ИППП
ЧАСТОТА ВЫЯВЛЕНИЯ ДРУГИХ ИППП ПРИ ДИСПЛАЗИЯХ И РАКЕ ШЕЙКИ МАТКИ % Возбудители ИППП
 Установлено, что: 1. Предраковые заболевания шейки матки диагностируются у 0, 5% больных ИППП. Эта цифра существенно превышает частоту CIN в группе «здоровых» женщин. 2. CIN I-III степени встречаются в основном при сифилисе‚ гонорее и уреаплазмозе. Эти данные свидетельствуют о необходимости проведения дополнительных обследований женщин, имеющих ИППП, с обязательным определением ВПЧ и взятием цитологических мазков с шейки матки и цервикального канала. 3. У больных с предраковыми и раковыми заболеваниями шейки матки, проживающих в Минской области, наиболее часто выявляется ВПЧ 16 типа (58, 3%, 53, 2% соответственно).
Установлено, что: 1. Предраковые заболевания шейки матки диагностируются у 0, 5% больных ИППП. Эта цифра существенно превышает частоту CIN в группе «здоровых» женщин. 2. CIN I-III степени встречаются в основном при сифилисе‚ гонорее и уреаплазмозе. Эти данные свидетельствуют о необходимости проведения дополнительных обследований женщин, имеющих ИППП, с обязательным определением ВПЧ и взятием цитологических мазков с шейки матки и цервикального канала. 3. У больных с предраковыми и раковыми заболеваниями шейки матки, проживающих в Минской области, наиболее часто выявляется ВПЧ 16 типа (58, 3%, 53, 2% соответственно).
 ФАКТОРЫ РИСКА РШМ — ИППП Сексуальное и репродуктивное поведение – раннее начало половой жизни – промискуитет – большое число беременностей и родов – наличие других ИППП (хламидиоз, сифилис, гонорея, уреаплазмоз, простой герпес 2 тип, вирус Эпштейн-Барр) - отказ от «пассивной обороны» (презервативы) - роды в раннем возрасте - высокая частота абортов Избыточная масса тела Отсутствие физической активности Нарушение питания Генетическая предрасположенность Наличие профессиональных факторов Психоэмоциональный стресс Прием контрацептивов Наличие фоновых заболеваний шейки матки в анамнезе. Нарушение биоценоза влагалища. Иммунодефицитные состояния (спид) Курение
ФАКТОРЫ РИСКА РШМ — ИППП Сексуальное и репродуктивное поведение – раннее начало половой жизни – промискуитет – большое число беременностей и родов – наличие других ИППП (хламидиоз, сифилис, гонорея, уреаплазмоз, простой герпес 2 тип, вирус Эпштейн-Барр) - отказ от «пассивной обороны» (презервативы) - роды в раннем возрасте - высокая частота абортов Избыточная масса тела Отсутствие физической активности Нарушение питания Генетическая предрасположенность Наличие профессиональных факторов Психоэмоциональный стресс Прием контрацептивов Наличие фоновых заболеваний шейки матки в анамнезе. Нарушение биоценоза влагалища. Иммунодефицитные состояния (спид) Курение
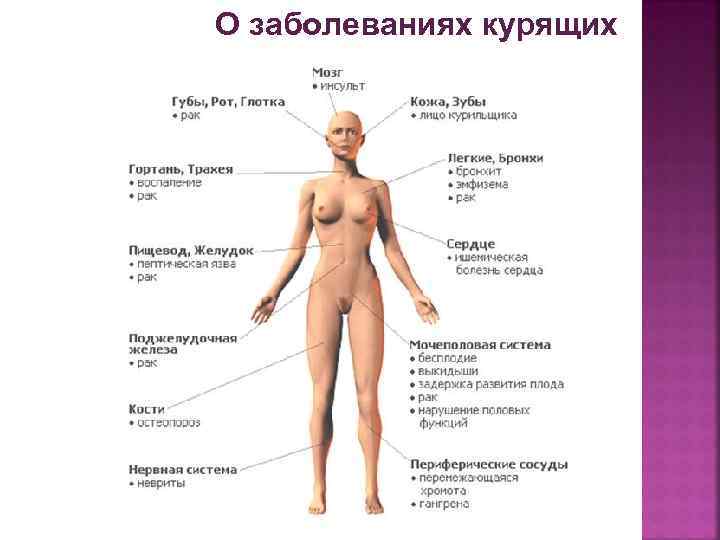
 ФАКТОР РИСКА РШМ — КУРЕНИЕ В 2004 г. ВОЗ включило РШМ в список заболеваний, связанных с курением. Дым воздействует на ДНК клеток многослойного плоского эпителия, способствуя снижению местного иммунитета и увеличению уровня ВПЧ в 10 раз, при этом активность вируса растет.
ФАКТОР РИСКА РШМ — КУРЕНИЕ В 2004 г. ВОЗ включило РШМ в список заболеваний, связанных с курением. Дым воздействует на ДНК клеток многослойного плоского эпителия, способствуя снижению местного иммунитета и увеличению уровня ВПЧ в 10 раз, при этом активность вируса растет.
 О заболеваниях курящих
О заболеваниях курящих
 ЕСЛИ ЖЕНЩИНА КУРИТ, ТО У НЕЕ РЕЗКО ПОВЫШАЕТСЯ РИСК ВОЗНИКНОВЕНИЯ ПРЕДРАКА И РАКА ШЕЙКИ МАТКИ Милые девушки, дорогие женщины! Курение уже давно перестало быть модной привычкой, а девушка, сидящая за столиком в кафе и курящая, пусть и изящную, тонкую сигарету, перестала вызывать уважение и восхищение мужчин. Сейчас «в моде» женщины, от которых пахнет свежестью и молодостью, а не табаком.
ЕСЛИ ЖЕНЩИНА КУРИТ, ТО У НЕЕ РЕЗКО ПОВЫШАЕТСЯ РИСК ВОЗНИКНОВЕНИЯ ПРЕДРАКА И РАКА ШЕЙКИ МАТКИ Милые девушки, дорогие женщины! Курение уже давно перестало быть модной привычкой, а девушка, сидящая за столиком в кафе и курящая, пусть и изящную, тонкую сигарету, перестала вызывать уважение и восхищение мужчин. Сейчас «в моде» женщины, от которых пахнет свежестью и молодостью, а не табаком.
 ФОНОВЫЕ ЗАБОЛЕВАНИЯ (ЗАБОЛЕВАНИЯ, НА ФОНЕ КОТОРЫХ МОГУТ РАЗВИВАТЬСЯ ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ) Псевдоэрозия Лейкоплакия Эритроплакия Полип Папиллома Плоские кондиломы Остроконечные кондиломы Хронический эндоцервицит Эндометриоз Истинная эрозия Эктропион Посттравматические разрывы
ФОНОВЫЕ ЗАБОЛЕВАНИЯ (ЗАБОЛЕВАНИЯ, НА ФОНЕ КОТОРЫХ МОГУТ РАЗВИВАТЬСЯ ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ) Псевдоэрозия Лейкоплакия Эритроплакия Полип Папиллома Плоские кондиломы Остроконечные кондиломы Хронический эндоцервицит Эндометриоз Истинная эрозия Эктропион Посттравматические разрывы
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ (1) Предраковые заболевания — врожденная или приобретенная патология, на основе которой могут развиваться злокачественные опухоли К ним относятся — цервикальная интраэпителиальная неоплазия (CIN I-III) цервикального канала (до 1, 5 см) и влагалищной части шейки Синоним CIN — дисплазия, изменения плоского эпителия низкой степени злокачественности (ИНЗ) и высокой степени злокачественности (ИВЗ) ИНЗ = LSIL (low-grade squamous intraepithelial lesion) ИВЗ = HSIL (high-grade squamous intraepithelial lesion)
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ (1) Предраковые заболевания — врожденная или приобретенная патология, на основе которой могут развиваться злокачественные опухоли К ним относятся — цервикальная интраэпителиальная неоплазия (CIN I-III) цервикального канала (до 1, 5 см) и влагалищной части шейки Синоним CIN — дисплазия, изменения плоского эпителия низкой степени злокачественности (ИНЗ) и высокой степени злокачественности (ИВЗ) ИНЗ = LSIL (low-grade squamous intraepithelial lesion) ИВЗ = HSIL (high-grade squamous intraepithelial lesion)
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ (2) Дисплазии — морфологические изменения в МПЭ, для которых характерно нарушение нормальной стратификации клеточных слоев в МПЭ и ЦЭ и появление атипических клеток, (полиморфных с гипертрофированным гиперхромным, уродливым ядром), обладающих повышенной митотической активностью При I степени CIN в мазке преобладают клетки промежуточного слоя При II степени — клетки парабазального слоя и 20 -40% клеток базального слоя с явлениями дискариоза При III степени — клетки базального слоя и до 75% парабазального с признаками дискариоза и наличием митозов
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ (2) Дисплазии — морфологические изменения в МПЭ, для которых характерно нарушение нормальной стратификации клеточных слоев в МПЭ и ЦЭ и появление атипических клеток, (полиморфных с гипертрофированным гиперхромным, уродливым ядром), обладающих повышенной митотической активностью При I степени CIN в мазке преобладают клетки промежуточного слоя При II степени — клетки парабазального слоя и 20 -40% клеток базального слоя с явлениями дискариоза При III степени — клетки базального слоя и до 75% парабазального с признаками дискариоза и наличием митозов
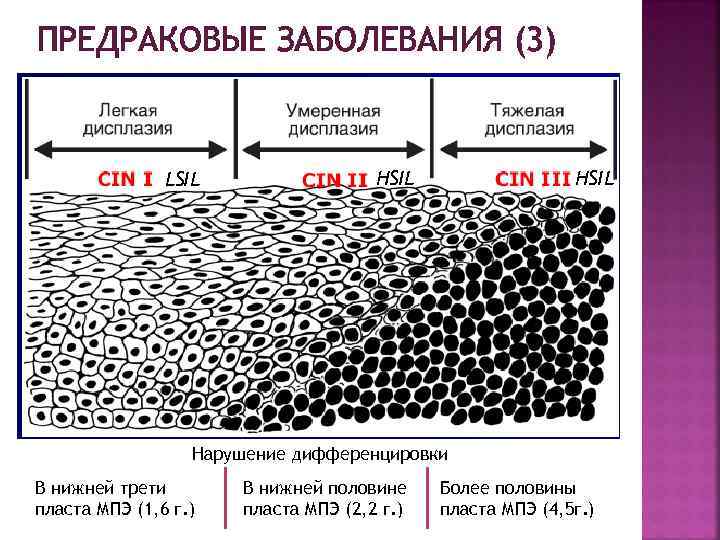 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ (3) LSIL HSIL Нарушение дифференцировки В нижней трети пласта МПЭ (1, 6 г. ) В нижней половине пласта МПЭ (2, 2 г. ) Более половины пласта МПЭ (4, 5 г. )
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ (3) LSIL HSIL Нарушение дифференцировки В нижней трети пласта МПЭ (1, 6 г. ) В нижней половине пласта МПЭ (2, 2 г. ) Более половины пласта МПЭ (4, 5 г. )
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ 1953 г. — J. Reagan предложил термин «дисплазия» Дисплазия — это нарушение дифференцировки клеток МПЭ‚ характеризующееся клеточным атипизмом, нарушением организации и ориентации клеток. Изменения при дисплазии ограничены только эпителием В течение долгого времени считалось, что в отличие от рака in situ дисплазия крайне редко является источником развития злокачественных опухолей
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ 1953 г. — J. Reagan предложил термин «дисплазия» Дисплазия — это нарушение дифференцировки клеток МПЭ‚ характеризующееся клеточным атипизмом, нарушением организации и ориентации клеток. Изменения при дисплазии ограничены только эпителием В течение долгого времени считалось, что в отличие от рака in situ дисплазия крайне редко является источником развития злокачественных опухолей
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ 1968 г. — классификация R. M. Richart указал на то, что дисплазия разной тяжести и рак in situ представляют собой последовательные этапы развития плоскоклеточного рака Он впервые отметил, что малигнизации может подвергаться дисплазия любой тяжести, и предложил термин CIN (cervical intraepithelial neoplasia — интраэпителиальная неоплазия шейки матки) Три степени тяжести CIN, соответствующие легкой, умеренной и тяжелой дисплазии, к CIN III относится также рак in situ
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ 1968 г. — классификация R. M. Richart указал на то, что дисплазия разной тяжести и рак in situ представляют собой последовательные этапы развития плоскоклеточного рака Он впервые отметил, что малигнизации может подвергаться дисплазия любой тяжести, и предложил термин CIN (cervical intraepithelial neoplasia — интраэпителиальная неоплазия шейки матки) Три степени тяжести CIN, соответствующие легкой, умеренной и тяжелой дисплазии, к CIN III относится также рак in situ
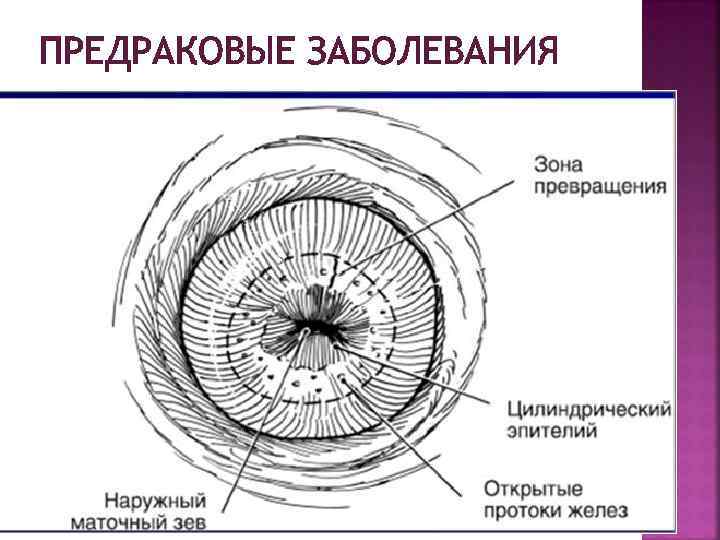 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ
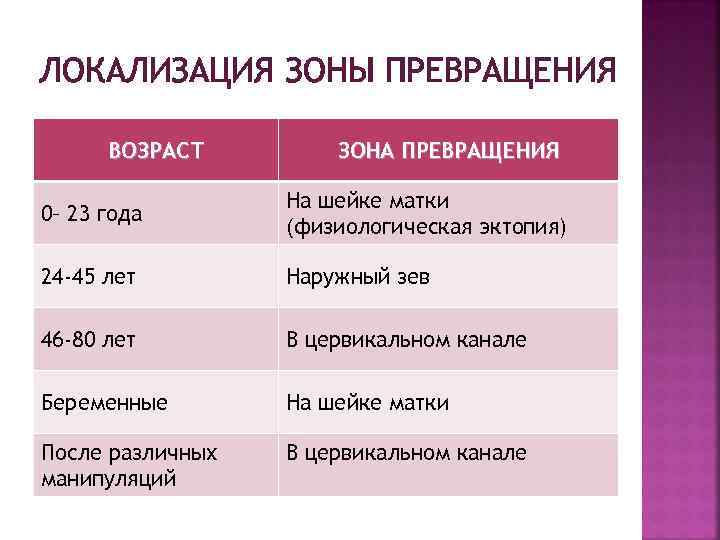 ЛОКАЛИЗАЦИЯ ЗОНЫ ПРЕВРАЩЕНИЯ ВОЗРАСТ ЗОНА ПРЕВРАЩЕНИЯ 0– 23 года На шейке матки (физиологическая эктопия) 24 -45 лет Наружный зев 46 -80 лет В цервикальном канале Беременные На шейке матки После различных манипуляций В цервикальном канале
ЛОКАЛИЗАЦИЯ ЗОНЫ ПРЕВРАЩЕНИЯ ВОЗРАСТ ЗОНА ПРЕВРАЩЕНИЯ 0– 23 года На шейке матки (физиологическая эктопия) 24 -45 лет Наружный зев 46 -80 лет В цервикальном канале Беременные На шейке матки После различных манипуляций В цервикальном канале
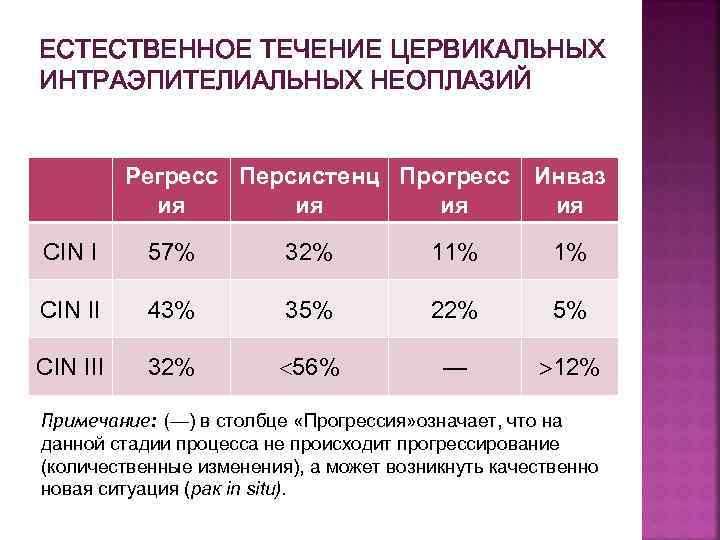 ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ ЦЕРВИКАЛЬНЫХ ИНТРАЭПИТЕЛИАЛЬНЫХ НЕОПЛАЗИЙ Регресс Персистенц Прогресс Инваз ия ия CIN I 57% 32% 11% 1% CIN II 43% 35% 22% 5% CIN III 32% 56% — 12% Примечание: (—) в столбце «Прогрессия» означает, что на данной стадии процесса не происходит прогрессирование (количественные изменения), а может возникнуть качественно новая ситуация (рак in situ).
ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ ЦЕРВИКАЛЬНЫХ ИНТРАЭПИТЕЛИАЛЬНЫХ НЕОПЛАЗИЙ Регресс Персистенц Прогресс Инваз ия ия CIN I 57% 32% 11% 1% CIN II 43% 35% 22% 5% CIN III 32% 56% — 12% Примечание: (—) в столбце «Прогрессия» означает, что на данной стадии процесса не происходит прогрессирование (количественные изменения), а может возникнуть качественно новая ситуация (рак in situ).
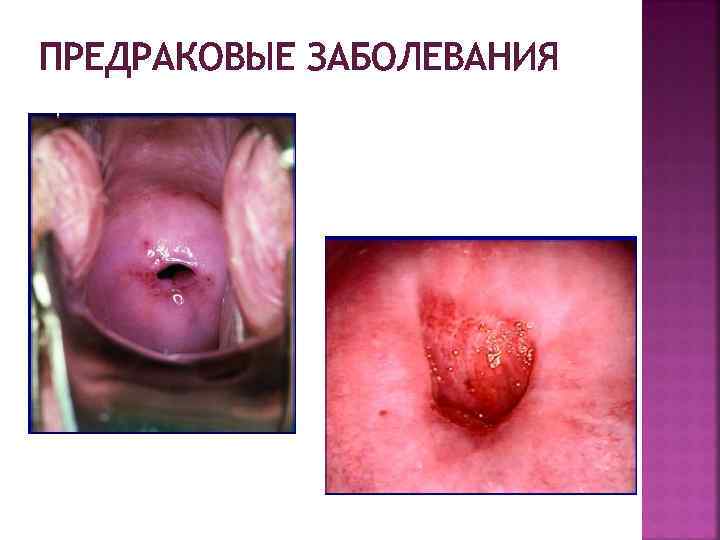 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ
 ИНСТРУМЕНТЫ ДЛЯ ВЗЯТИЯ МАЗКОВ С ШЕЙКИ МАТКИ Цитощетка «Диаскрин» Цитощетка (РБ) Шпатель «Эйра»
ИНСТРУМЕНТЫ ДЛЯ ВЗЯТИЯ МАЗКОВ С ШЕЙКИ МАТКИ Цитощетка «Диаскрин» Цитощетка (РБ) Шпатель «Эйра»
 ОСОБЕННОСТИ ЗАБОРА МАТЕРИАЛА ДЛЯ ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ: § § § Забор мазков должен производиться до бимануального обследования и проведения расширенной кольпоскопии, т. к. уксусная кислота разрушает клетки МПЭ и ЦЭ. Используемые инструменты должны быть стерильными‚ сухими, поскольку вода и дезинфицирующие растворы могут разрушать клеточные элементы. Качество цитологических мазков снижается, если после спринцевания, введения во влагалище медикаментов и полового акта прошло менее суток. При цитологической диагностике обязательно учитывают клинические данные и участки шейки матки, с которых взят материал. Материал для цитологического исследования следует брать в РБ прямыми цервикобрашами (цервикальными щеточками) и щеточками, изогнутыми под углом 90°. С помощью этих инструментов одновременно берутся мазки с влагалищной части шейки матки, переходной зоны и цервикального канала.
ОСОБЕННОСТИ ЗАБОРА МАТЕРИАЛА ДЛЯ ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ: § § § Забор мазков должен производиться до бимануального обследования и проведения расширенной кольпоскопии, т. к. уксусная кислота разрушает клетки МПЭ и ЦЭ. Используемые инструменты должны быть стерильными‚ сухими, поскольку вода и дезинфицирующие растворы могут разрушать клеточные элементы. Качество цитологических мазков снижается, если после спринцевания, введения во влагалище медикаментов и полового акта прошло менее суток. При цитологической диагностике обязательно учитывают клинические данные и участки шейки матки, с которых взят материал. Материал для цитологического исследования следует брать в РБ прямыми цервикобрашами (цервикальными щеточками) и щеточками, изогнутыми под углом 90°. С помощью этих инструментов одновременно берутся мазки с влагалищной части шейки матки, переходной зоны и цервикального канала.
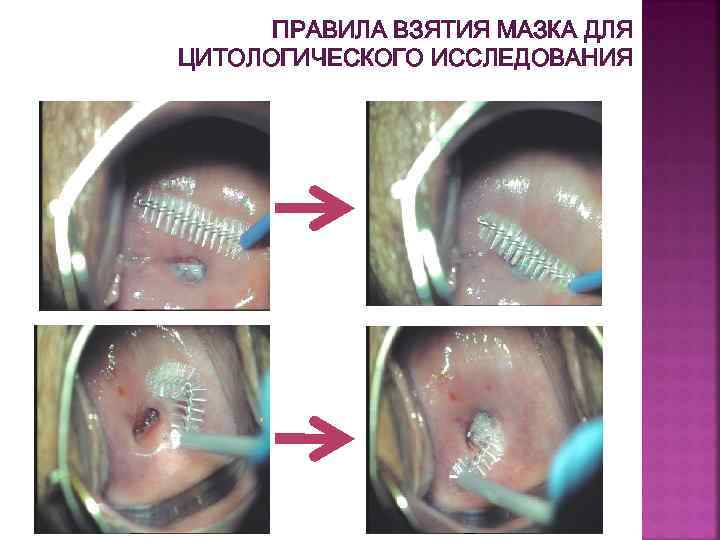 ПРАВИЛА ВЗЯТИЯ МАЗКА ДЛЯ ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ
ПРАВИЛА ВЗЯТИЯ МАЗКА ДЛЯ ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ
 Цитологическое исследование мазков с шейки матки используют для предварительной диагностики: § фоновых заболеваний, § предраковых заболеваний, § рака шейки матки, § для популяционного скрининга женского населения Правильно взятый мазок с шейки матки у здоровой женщины детородного возраста должен содержать многослойный плоский неороговевающий (МПЭ) и цилиндрический (ЦЭ) эпителий.
Цитологическое исследование мазков с шейки матки используют для предварительной диагностики: § фоновых заболеваний, § предраковых заболеваний, § рака шейки матки, § для популяционного скрининга женского населения Правильно взятый мазок с шейки матки у здоровой женщины детородного возраста должен содержать многослойный плоский неороговевающий (МПЭ) и цилиндрический (ЦЭ) эпителий.
 КЛАССИФИКАЦИЯ ЦИТОЛОГИЧЕСКИХ МАЗКОВ С ШЕЙКИ МАТКИ ПО ПАПАНИКОЛАУ (РАР-ТЕСТ) Цитологические заключения по Pap-тесту подразделяются на 5 групп: I гр. — атипических клеток нет — нормальная, цитологическая картина, не вызывающая подозрений. II гр. — изменение морфологии клеточных элементов‚ обусловленное воспалением. III гр. — имеются единичные клетки с аномалиями цитоплазмы и ядер, однако точный диагноз установить нельзя, требуется повторное цитологическое или гистологическое исследование. IV гр. — обнаруживаются отдельные клетки с явными признаками злокачественности. V гр. — в мазках имеется большое число типично раковых клеток и диагноз злокачественной опухоли не вызывает сомнения. Pap-классификация основана на определении степени атипии клеток и является основой цитологического скрининга в большинстве стран мира!!!
КЛАССИФИКАЦИЯ ЦИТОЛОГИЧЕСКИХ МАЗКОВ С ШЕЙКИ МАТКИ ПО ПАПАНИКОЛАУ (РАР-ТЕСТ) Цитологические заключения по Pap-тесту подразделяются на 5 групп: I гр. — атипических клеток нет — нормальная, цитологическая картина, не вызывающая подозрений. II гр. — изменение морфологии клеточных элементов‚ обусловленное воспалением. III гр. — имеются единичные клетки с аномалиями цитоплазмы и ядер, однако точный диагноз установить нельзя, требуется повторное цитологическое или гистологическое исследование. IV гр. — обнаруживаются отдельные клетки с явными признаками злокачественности. V гр. — в мазках имеется большое число типично раковых клеток и диагноз злокачественной опухоли не вызывает сомнения. Pap-классификация основана на определении степени атипии клеток и является основой цитологического скрининга в большинстве стран мира!!!
 НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (1) Она позволяет цитологу дать более подробную характеристику цитологического процесса в материале из шейки матки. Классификация Бетесда — Bethesda System, (2001). I. Форма ответа: а) оценка качества препарата; б)основные категории; в) описательный диагноз. Оценка качества препарата: § материал полноценный; § цитологическая оценка возможна; § материал неполноценный (указать причину).
НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (1) Она позволяет цитологу дать более подробную характеристику цитологического процесса в материале из шейки матки. Классификация Бетесда — Bethesda System, (2001). I. Форма ответа: а) оценка качества препарата; б)основные категории; в) описательный диагноз. Оценка качества препарата: § материал полноценный; § цитологическая оценка возможна; § материал неполноценный (указать причину).
 НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (2) Основные категории: § в пределах нормы; § доброкачественные изменения клеток: смотри описательный диагноз; § патология эпителиальных клеток: смотри описательный диагноз. Описательный диагноз. Доброкачественные изменения клеток. Инфекция: § Trich Vag; § грибы; § преобладание коккобацилл с изменением нормальной микрофлоры влагалища; § бактерии; § клеточные изменения, характерные для Herpes simp; § прочие. Примечание — папилломавирусные изменения отнесены к патологии эпителиальных клеток плоского эпителия.
НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (2) Основные категории: § в пределах нормы; § доброкачественные изменения клеток: смотри описательный диагноз; § патология эпителиальных клеток: смотри описательный диагноз. Описательный диагноз. Доброкачественные изменения клеток. Инфекция: § Trich Vag; § грибы; § преобладание коккобацилл с изменением нормальной микрофлоры влагалища; § бактерии; § клеточные изменения, характерные для Herpes simp; § прочие. Примечание — папилломавирусные изменения отнесены к патологии эпителиальных клеток плоского эпителия.
 НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (3) Реактивные изменения, связанные с воспалением (включая репаративные): атрофия с воспалением (атрофический вагинит); § лучевые изменения; § изменения, связанные с внутриматочной спиралью. Патология эпителиальных клеток. Клетки плоского эпителия: Оценить: § слабовыраженная патология клеток плоского эпителия, включающая слабую дисплазию — CIN-I (изменение, связанное с HPV); § выраженная патология клеток плоского эпителия, включающая умеренную дисплазию (CIN-II); § выраженную дисплазию (CIN-III и Cr in situ); § плоскоклеточный рак. §
НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (3) Реактивные изменения, связанные с воспалением (включая репаративные): атрофия с воспалением (атрофический вагинит); § лучевые изменения; § изменения, связанные с внутриматочной спиралью. Патология эпителиальных клеток. Клетки плоского эпителия: Оценить: § слабовыраженная патология клеток плоского эпителия, включающая слабую дисплазию — CIN-I (изменение, связанное с HPV); § выраженная патология клеток плоского эпителия, включающая умеренную дисплазию (CIN-II); § выраженную дисплазию (CIN-III и Cr in situ); § плоскоклеточный рак. §
 НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (4) Клетки железистого эпителия: § клетки эндометрия, цитологически доброкачественные у женщин в постменопаузе; § клетки железистого эпителия с атипией неясного значения. Оценить: § аденокарцинома эндоцервикса; § эндометриальная аденокарцинома; § аденокарцинома внематочного происхождения. Другие злокачественные опухоли: указать. Гормональная оценка: (производится только по вагинальным мазкам) § гормональный тип мазка соответствует возрасту и клиничным данным; § гормональный тип мазка не соответствует возрасту и клиничным данным; § гормональная оценка невозможна: указать причину. Классификация Бетесда-систем (БС) является востребованной в США и других развитых странах. Одно из главных усовершенствований TBS в том, что оценка качества образца сопровождает каждое заключение. Это дисциплинирует клиницистов и обеспечивает преемственность между гинекологами и цитологами.
НОВАЯ КЛАССИФИКАЦИЯ (ТЕРМИНОЛОГИЯ БЕТЕСДЫ)‚ ИСПОЛЬЗУЕМАЯ ПРИ ЦИТОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ МАЗКОВ С ШЕЙКИ МАТКИ (4) Клетки железистого эпителия: § клетки эндометрия, цитологически доброкачественные у женщин в постменопаузе; § клетки железистого эпителия с атипией неясного значения. Оценить: § аденокарцинома эндоцервикса; § эндометриальная аденокарцинома; § аденокарцинома внематочного происхождения. Другие злокачественные опухоли: указать. Гормональная оценка: (производится только по вагинальным мазкам) § гормональный тип мазка соответствует возрасту и клиничным данным; § гормональный тип мазка не соответствует возрасту и клиничным данным; § гормональная оценка невозможна: указать причину. Классификация Бетесда-систем (БС) является востребованной в США и других развитых странах. Одно из главных усовершенствований TBS в том, что оценка качества образца сопровождает каждое заключение. Это дисциплинирует клиницистов и обеспечивает преемственность между гинекологами и цитологами.
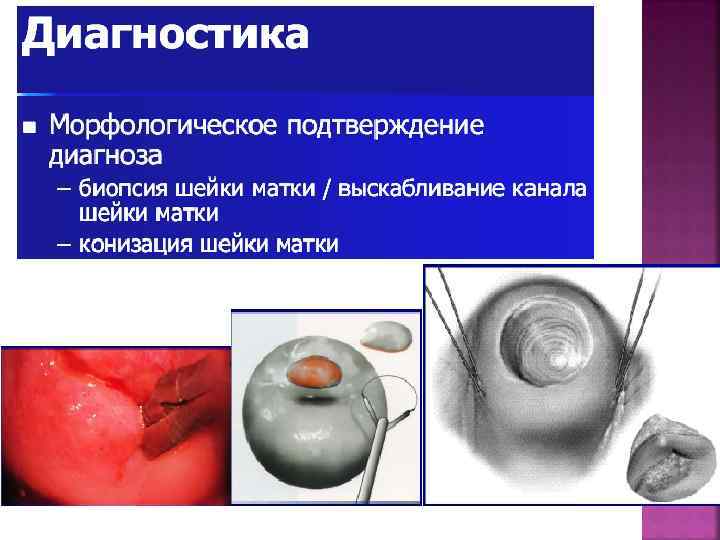
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ При выявления изменений при цитологическом исследовании мазков с шейки матки проводят кольпоскопию Цель кольпоскопии — выявить источник атипичных клеток, не видимый невооруженным глазом. Это, в свою очередь, позволяет выполнить прицельную биопсию шейки матки Биопсия — основной метод диагностики рака шейки матки
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ При выявления изменений при цитологическом исследовании мазков с шейки матки проводят кольпоскопию Цель кольпоскопии — выявить источник атипичных клеток, не видимый невооруженным глазом. Это, в свою очередь, позволяет выполнить прицельную биопсию шейки матки Биопсия — основной метод диагностики рака шейки матки
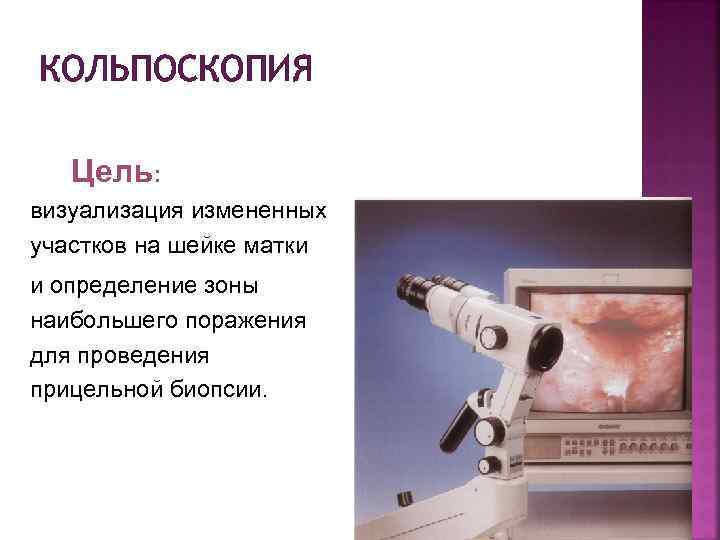 КОЛЬПОСКОПИЯ Цель: визуализация измененных участков на шейке матки и определение зоны наибольшего поражения для проведения прицельной биопсии.
КОЛЬПОСКОПИЯ Цель: визуализация измененных участков на шейке матки и определение зоны наибольшего поражения для проведения прицельной биопсии.
 МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ (БАРСЕЛОНА , 2002) I Нормальные кольпоскопические состояния А Неизмененный плоский эпителий В Эктопия (цилиндрический эпителий) С Зона трансформации II Сомнительные кольпоскопические состояния А Тонкая лейкоплакия В Нежная пунктация С Нежная мозаика D Белый эпителий (атипическая зона трансформации) Е Кольпоскопически незаметный (не вызывающий подозрений) йодно-желтый участок
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ (БАРСЕЛОНА , 2002) I Нормальные кольпоскопические состояния А Неизмененный плоский эпителий В Эктопия (цилиндрический эпителий) С Зона трансформации II Сомнительные кольпоскопические состояния А Тонкая лейкоплакия В Нежная пунктация С Нежная мозаика D Белый эпителий (атипическая зона трансформации) Е Кольпоскопически незаметный (не вызывающий подозрений) йодно-желтый участок
 МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ (БАРСЕЛОНА , 2002) I II Подозрительные кольпоскопические состояния А Грубая лейкоплакия В Грубая пунктация С Грубая мозаика D Белый эпителий (атипическая зона трансформации) Е Эрозия (язва) F Подозрение на инвазивную карциному IV Инвазивная карцинома V Другие результаты кольпоскопического исследования А Кандиломы В Полипы С Воспалительные изменения D Атрофические изменения Е Прочие
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ (БАРСЕЛОНА , 2002) I II Подозрительные кольпоскопические состояния А Грубая лейкоплакия В Грубая пунктация С Грубая мозаика D Белый эпителий (атипическая зона трансформации) Е Эрозия (язва) F Подозрение на инвазивную карциному IV Инвазивная карцинома V Другие результаты кольпоскопического исследования А Кандиломы В Полипы С Воспалительные изменения D Атрофические изменения Е Прочие
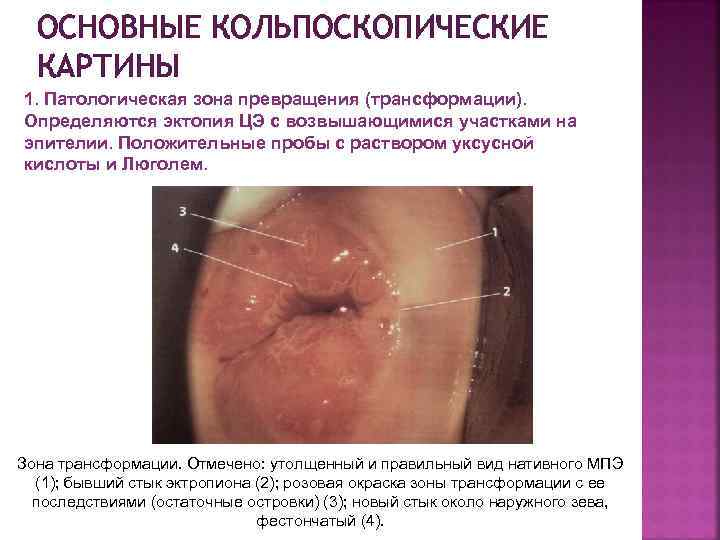 ОСНОВНЫЕ КОЛЬПОСКОПИЧЕСКИЕ КАРТИНЫ 1. Патологическая зона превращения (трансформации). Определяются эктопия ЦЭ с возвышающимися участками на эпителии. Положительные пробы с раствором уксусной кислоты и Люголем. Зона трансформации. Отмечено: утолщенный и правильный вид нативного МПЭ (1); бывший стык эктропиона (2); розовая окраска зоны трансформации с ее последствиями (остаточные островки) (3); новый стык около наружного зева, фестончатый (4).
ОСНОВНЫЕ КОЛЬПОСКОПИЧЕСКИЕ КАРТИНЫ 1. Патологическая зона превращения (трансформации). Определяются эктопия ЦЭ с возвышающимися участками на эпителии. Положительные пробы с раствором уксусной кислоты и Люголем. Зона трансформации. Отмечено: утолщенный и правильный вид нативного МПЭ (1); бывший стык эктропиона (2); розовая окраска зоны трансформации с ее последствиями (остаточные островки) (3); новый стык около наружного зева, фестончатый (4).
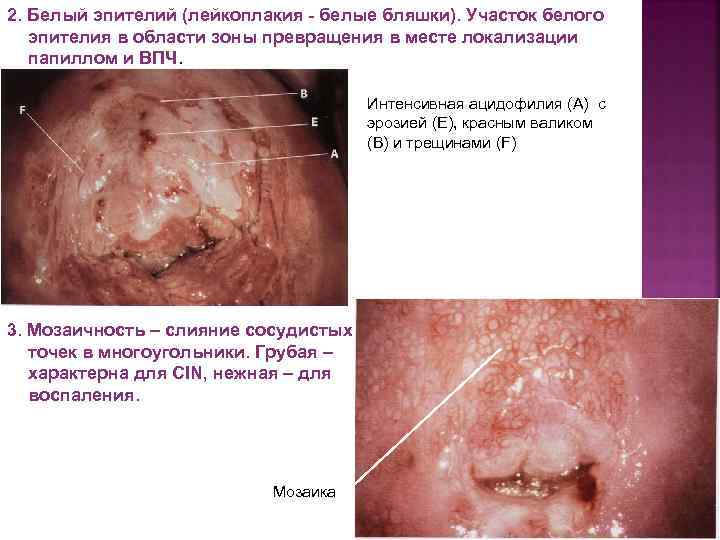 2. Белый эпителий (лейкоплакия - белые бляшки). Участок белого эпителия в области зоны превращения в месте локализации папиллом и ВПЧ. Интенсивная ацидофилия (А) с эрозией (Е), красным валиком (В) и трещинами (F) 3. Мозаичность – слияние сосудистых точек в многоугольники. Грубая – характерна для CIN, нежная – для воспаления. Мозаика
2. Белый эпителий (лейкоплакия - белые бляшки). Участок белого эпителия в области зоны превращения в месте локализации папиллом и ВПЧ. Интенсивная ацидофилия (А) с эрозией (Е), красным валиком (В) и трещинами (F) 3. Мозаичность – слияние сосудистых точек в многоугольники. Грубая – характерна для CIN, нежная – для воспаления. Мозаика
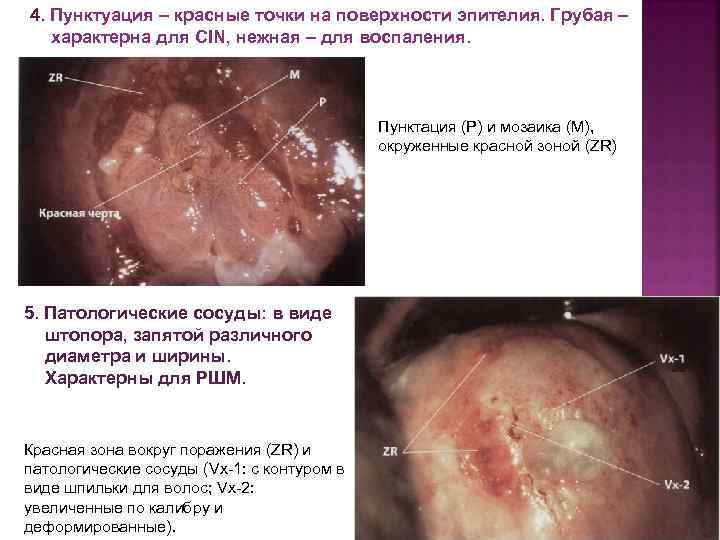 4. Пунктуация – красные точки на поверхности эпителия. Грубая – характерна для CIN, нежная – для воспаления. Пунктация (Р) и мозаика (М), окруженные красной зоной (ZR) 5. Патологические сосуды: в виде штопора, запятой различного диаметра и ширины. Характерны для РШМ. Красная зона вокруг поражения (ZR) и патологические сосуды (Vx-1: с контуром в виде шпильки для волос; Vx-2: увеличенные по калибру и деформированные).
4. Пунктуация – красные точки на поверхности эпителия. Грубая – характерна для CIN, нежная – для воспаления. Пунктация (Р) и мозаика (М), окруженные красной зоной (ZR) 5. Патологические сосуды: в виде штопора, запятой различного диаметра и ширины. Характерны для РШМ. Красная зона вокруг поражения (ZR) и патологические сосуды (Vx-1: с контуром в виде шпильки для волос; Vx-2: увеличенные по калибру и деформированные).
 ВИДЫ КОЛЬПОСКОПИИ 1. Простая кольпоскопия. 2. Расширенная кольпоскопия: • проба с уксусной кислотой, • проба Шиллера, • проба с различными красителями.
ВИДЫ КОЛЬПОСКОПИИ 1. Простая кольпоскопия. 2. Расширенная кольпоскопия: • проба с уксусной кислотой, • проба Шиллера, • проба с различными красителями.
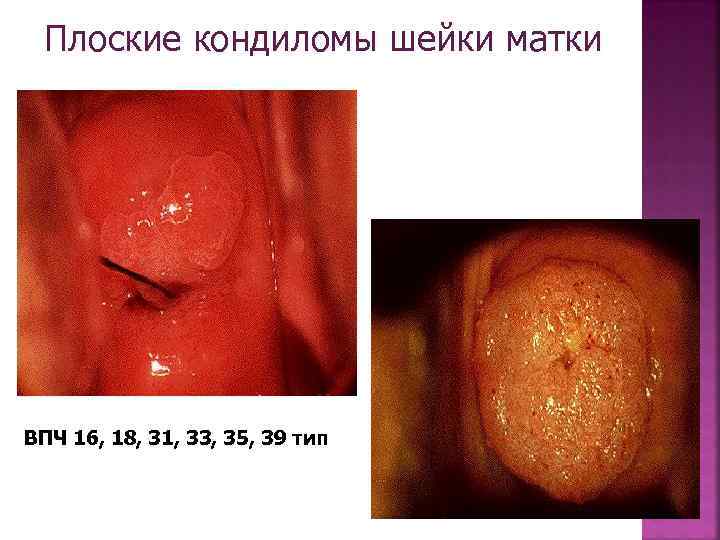 Плоские кондиломы шейки матки ВПЧ 16, 18, 31, 33, 35, 39 тип
Плоские кондиломы шейки матки ВПЧ 16, 18, 31, 33, 35, 39 тип
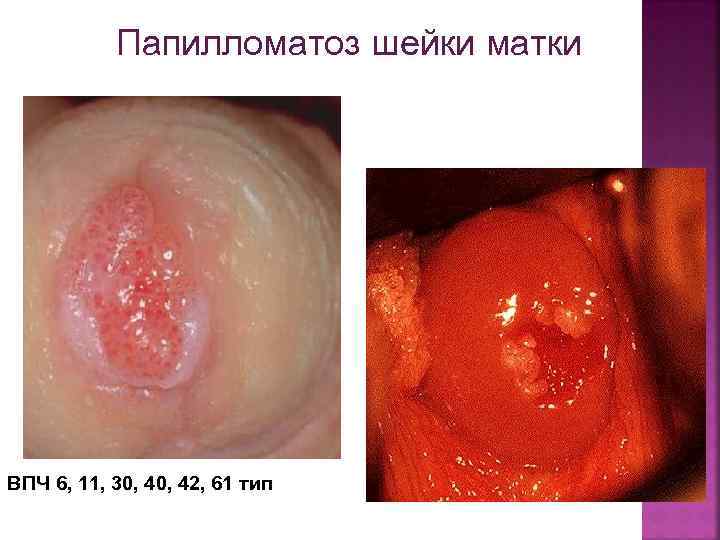 Папилломатоз шейки матки ВПЧ 6, 11, 30, 42, 61 тип
Папилломатоз шейки матки ВПЧ 6, 11, 30, 42, 61 тип
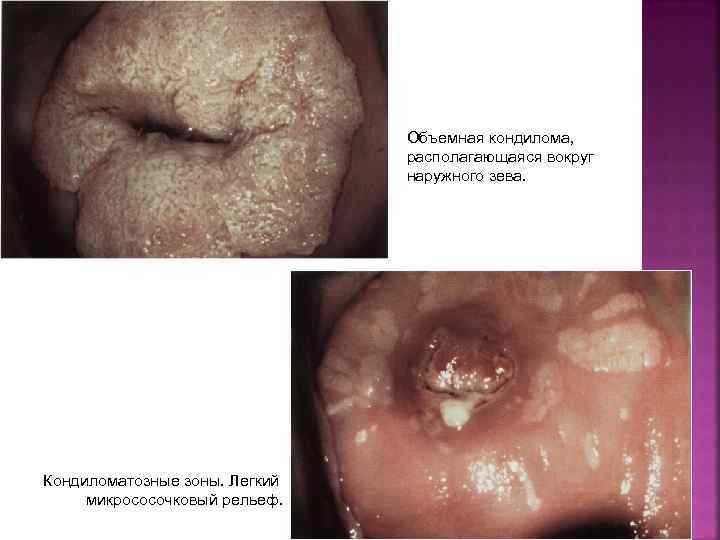 Объемная кондилома‚ располагающаяся вокруг наружного зева. Кондиломатозные зоны. Легкий микрососочковый рельеф.
Объемная кондилома‚ располагающаяся вокруг наружного зева. Кондиломатозные зоны. Легкий микрососочковый рельеф.
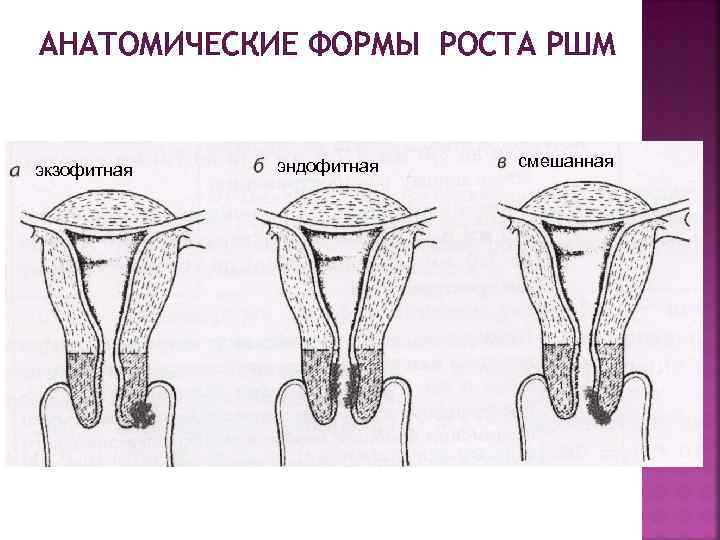 АНАТОМИЧЕСКИЕ ФОРМЫ РОСТА РШМ экзофитная эндофитная смешанная
АНАТОМИЧЕСКИЕ ФОРМЫ РОСТА РШМ экзофитная эндофитная смешанная
 СВЯЗЬ МЕСТА ВЗЯТИЯ БИОПСИИ С АНАТОМИЧЕСКИМ РОСТОМ ОПУХОЛИ Эндофитный рост • соскоб слизистой цервикального канала Экзофитный рост • биопсия шейки матки Смешанный рост • соскоб + биопсия
СВЯЗЬ МЕСТА ВЗЯТИЯ БИОПСИИ С АНАТОМИЧЕСКИМ РОСТОМ ОПУХОЛИ Эндофитный рост • соскоб слизистой цервикального канала Экзофитный рост • биопсия шейки матки Смешанный рост • соскоб + биопсия
 ПРИЦЕЛЬНАЯ БИОПСИЯ Цель: взять кусочек ткани с наиболее подозрительного участка шейки матки для верификации диагноза. Она проводится после кольпоскопии, с помощью которой определяют локализацию и размеры патологического очага: конхотомом скальпелем петлей аппарата «Сургитрон ЕМСТМ» (режим «разрез» , «полностью фильтрованная волна» , положение ручки на цифре « 2» ). • • • Метод биопсии петлей: прост в употреблении, не требует наложения швов, в 100% случаев позволяет взять материал, не имеет осложнений, не уступает скальпельной биопсии. высокоинформативен для морфолога
ПРИЦЕЛЬНАЯ БИОПСИЯ Цель: взять кусочек ткани с наиболее подозрительного участка шейки матки для верификации диагноза. Она проводится после кольпоскопии, с помощью которой определяют локализацию и размеры патологического очага: конхотомом скальпелем петлей аппарата «Сургитрон ЕМСТМ» (режим «разрез» , «полностью фильтрованная волна» , положение ручки на цифре « 2» ). • • • Метод биопсии петлей: прост в употреблении, не требует наложения швов, в 100% случаев позволяет взять материал, не имеет осложнений, не уступает скальпельной биопсии. высокоинформативен для морфолога
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ Тактика лечения определяется индивидуально в зависимости от: – тяжести CIN – возраста больной У молодых больных, которые планируют в дальнейшем иметь детей, следует стремиться к максимальному сохранению ткани шейки матки с целью предупреждения истмико-цервикальной недостаточности Лечение начинают только после гистологического подтверждения диагноза и определения границ патологического очага. Проведение любого вмешательства по поводу CIN при наличии результатов только цитологического исследования мазков с шейки матки не допустимо. При CIN I проводится только противовоспалительное лечение.
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ Тактика лечения определяется индивидуально в зависимости от: – тяжести CIN – возраста больной У молодых больных, которые планируют в дальнейшем иметь детей, следует стремиться к максимальному сохранению ткани шейки матки с целью предупреждения истмико-цервикальной недостаточности Лечение начинают только после гистологического подтверждения диагноза и определения границ патологического очага. Проведение любого вмешательства по поводу CIN при наличии результатов только цитологического исследования мазков с шейки матки не допустимо. При CIN I проводится только противовоспалительное лечение.
 Лечение патологии шейки матки При дисплазии средней степени (CIN-II) показано предварительное лечение сопутствующей гинекологической патологии, а затем возможно проведение одного из методов: - криодеструкцию – лазерную вапоризацию – петлевую электроэксцизию – радиоволновую эксцизию - ФДТ Если этим изменениям сопутствуют деформация или гипертрофия шейки матки выполняют ножевую конизацию (любой вид).
Лечение патологии шейки матки При дисплазии средней степени (CIN-II) показано предварительное лечение сопутствующей гинекологической патологии, а затем возможно проведение одного из методов: - криодеструкцию – лазерную вапоризацию – петлевую электроэксцизию – радиоволновую эксцизию - ФДТ Если этим изменениям сопутствуют деформация или гипертрофия шейки матки выполняют ножевую конизацию (любой вид).
 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ При CIN III рекомендуется выполнять: - конизацию шейки матки (лазерную, ножевую, радиоволновую) - ФДТ (фотодинамическую терапию) - ампутацию шейки матки - экстирпацию матки (наиболее радикальное лечение) —только при сочетании CIN с другой гинекологической патологией (миома матки, опухоли яичника), требующей удаления матки Процент рецидивов CIN составляет при криодеструкции 8%, лазерной терапии — 5, 6%, петлевой электроэксции — 4, 3%, ножевой конизации — 6, 3%, ФДТ — 3, 7%‚ радиоволновой эксцизии — 4, 0%.
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ При CIN III рекомендуется выполнять: - конизацию шейки матки (лазерную, ножевую, радиоволновую) - ФДТ (фотодинамическую терапию) - ампутацию шейки матки - экстирпацию матки (наиболее радикальное лечение) —только при сочетании CIN с другой гинекологической патологией (миома матки, опухоли яичника), требующей удаления матки Процент рецидивов CIN составляет при криодеструкции 8%, лазерной терапии — 5, 6%, петлевой электроэксции — 4, 3%, ножевой конизации — 6, 3%, ФДТ — 3, 7%‚ радиоволновой эксцизии — 4, 0%.
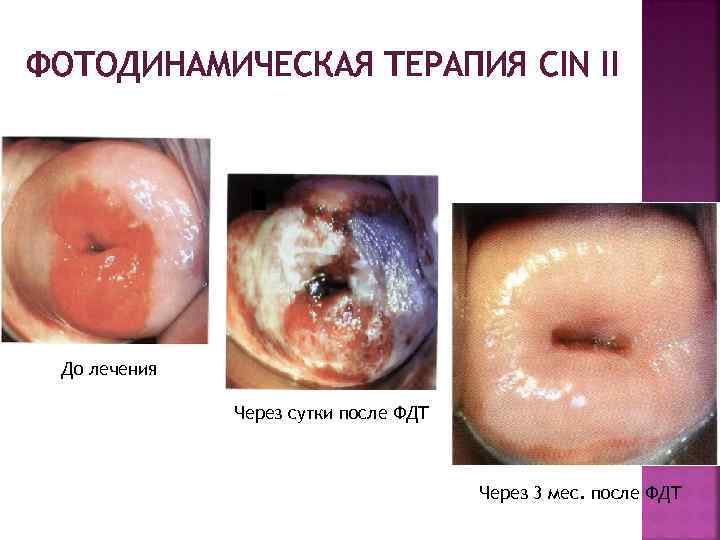 ФОТОДИНАМИЧЕСКАЯ ТЕРАПИЯ CIN II До лечения Через сутки после ФДТ Через 3 мес. после ФДТ
ФОТОДИНАМИЧЕСКАЯ ТЕРАПИЯ CIN II До лечения Через сутки после ФДТ Через 3 мес. после ФДТ
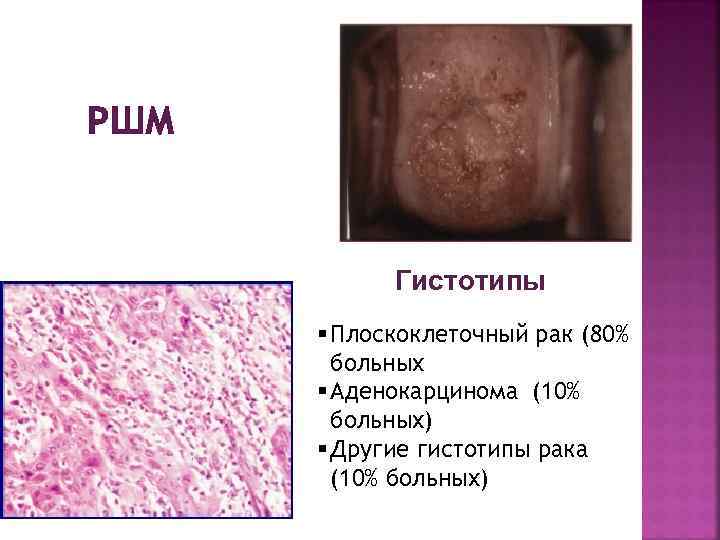 РШМ Гистотипы § Плоскоклеточный рак (80% больных § Аденокарцинома (10% больных) § Другие гистотипы рака (10% больных)
РШМ Гистотипы § Плоскоклеточный рак (80% больных § Аденокарцинома (10% больных) § Другие гистотипы рака (10% больных)
 Гистологическая классификация РШМ (ВОЗ, 2003): Ø Недифференцированная карцинома. Ø Мелкоклеточная карцинома. Ø Бородавчатая карцинома. Ø Плоскоклеточная карцинома in situ. Ø Плоскоклеточная карцинома. Ø Плоскоклеточная ороговевающая карцинома. Ø Крупноклеточная плоскоклеточная неороговевающая карцинома. Ø Мелкоклеточная плоскоклеточная неороговевающая карцинома. Ø Плоскоклеточная интраэпителиальная неоплазия Grade 3. Ø Аденоидно-базальная карцинома. Ø Аденокарцинома in situ. Ø Аденокарцинома. Ø Аденоидно-кистозная карцинома. Ø Нейроэндокринная карцинома. Ø Светлоклеточная аденокарцинома. Ø Эндометриоидная аденокарцинома. Ø Аденоплоскоклеточная карцинома.
Гистологическая классификация РШМ (ВОЗ, 2003): Ø Недифференцированная карцинома. Ø Мелкоклеточная карцинома. Ø Бородавчатая карцинома. Ø Плоскоклеточная карцинома in situ. Ø Плоскоклеточная карцинома. Ø Плоскоклеточная ороговевающая карцинома. Ø Крупноклеточная плоскоклеточная неороговевающая карцинома. Ø Мелкоклеточная плоскоклеточная неороговевающая карцинома. Ø Плоскоклеточная интраэпителиальная неоплазия Grade 3. Ø Аденоидно-базальная карцинома. Ø Аденокарцинома in situ. Ø Аденокарцинома. Ø Аденоидно-кистозная карцинома. Ø Нейроэндокринная карцинома. Ø Светлоклеточная аденокарцинома. Ø Эндометриоидная аденокарцинома. Ø Аденоплоскоклеточная карцинома.
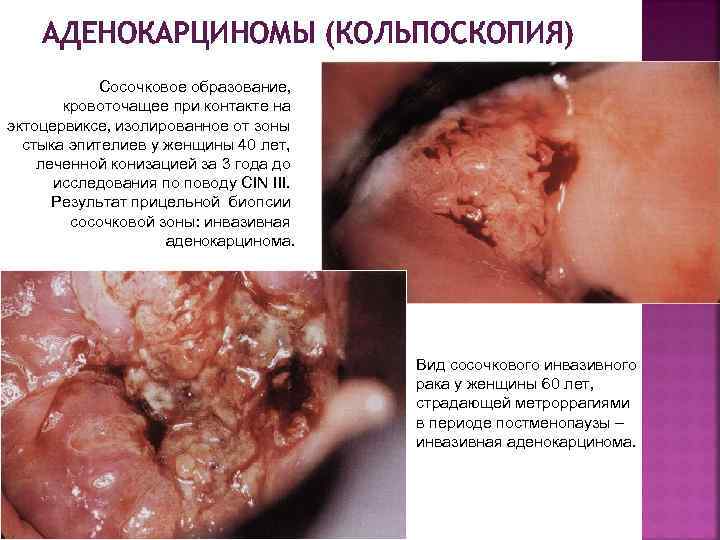 АДЕНОКАРЦИНОМЫ (КОЛЬПОСКОПИЯ) Сосочковое образование‚ кровоточащее при контакте на эктоцервиксе‚ изолированное от зоны стыка эпителиев у женщины 40 лет, леченной конизацией за 3 года до исследования по поводу CIN III. Результат прицельной биопсии сосочковой зоны: инвазивная аденокарцинома. Вид сосочкового инвазивного рака у женщины 60 лет‚ страдающей метроррагиями в периоде постменопаузы – инвазивная аденокарцинома.
АДЕНОКАРЦИНОМЫ (КОЛЬПОСКОПИЯ) Сосочковое образование‚ кровоточащее при контакте на эктоцервиксе‚ изолированное от зоны стыка эпителиев у женщины 40 лет, леченной конизацией за 3 года до исследования по поводу CIN III. Результат прицельной биопсии сосочковой зоны: инвазивная аденокарцинома. Вид сосочкового инвазивного рака у женщины 60 лет‚ страдающей метроррагиями в периоде постменопаузы – инвазивная аденокарцинома.
 СИМПТОМЫ РАКА ШЕЙКИ МАТКИ Обильные водянистые выделения (ранний 1. симптом) 2. Контактные кровянистые выделения 3. Ациклические кровянистые выделения Периодические или постоянные кровянистые выделения 4. в постменопаузе 5. Боль (поздний симптом) 6. Дизурия (поздний симптом) 7. Затруднение акта дефекции (поздний симптом) Неприятный запах из влагалища (поздний 8. симптом) 9. Кровотечение (поздний симптом)
СИМПТОМЫ РАКА ШЕЙКИ МАТКИ Обильные водянистые выделения (ранний 1. симптом) 2. Контактные кровянистые выделения 3. Ациклические кровянистые выделения Периодические или постоянные кровянистые выделения 4. в постменопаузе 5. Боль (поздний симптом) 6. Дизурия (поздний симптом) 7. Затруднение акта дефекции (поздний симптом) Неприятный запах из влагалища (поздний 8. симптом) 9. Кровотечение (поздний симптом)
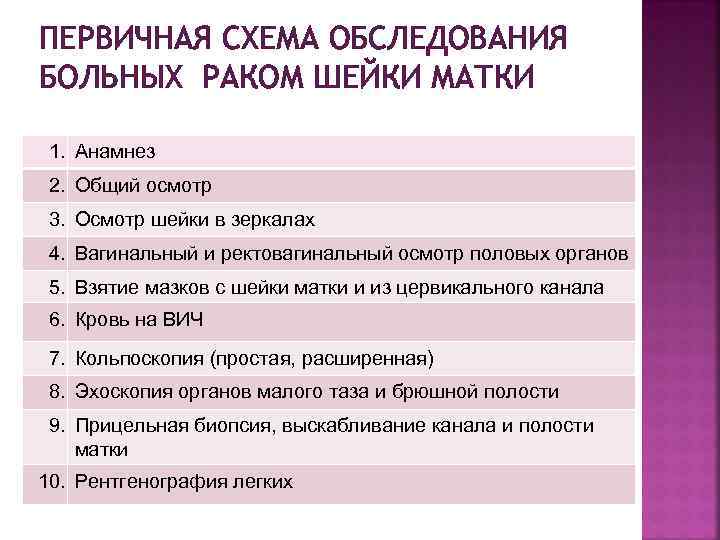 ПЕРВИЧНАЯ СХЕМА ОБСЛЕДОВАНИЯ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ 1. Анамнез 2. Общий осмотр 3. Осмотр шейки в зеркалах 4. Вагинальный и ректовагинальный осмотр половых органов 5. Взятие мазков с шейки матки и из цервикального канала 6. Кровь на ВИЧ 7. Кольпоскопия (простая, расширенная) 8. Эхоскопия органов малого таза и брюшной полости 9. Прицельная биопсия, выскабливание канала и полости матки 10. Рентгенография легких
ПЕРВИЧНАЯ СХЕМА ОБСЛЕДОВАНИЯ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ 1. Анамнез 2. Общий осмотр 3. Осмотр шейки в зеркалах 4. Вагинальный и ректовагинальный осмотр половых органов 5. Взятие мазков с шейки матки и из цервикального канала 6. Кровь на ВИЧ 7. Кольпоскопия (простая, расширенная) 8. Эхоскопия органов малого таза и брюшной полости 9. Прицельная биопсия, выскабливание канала и полости матки 10. Рентгенография легких
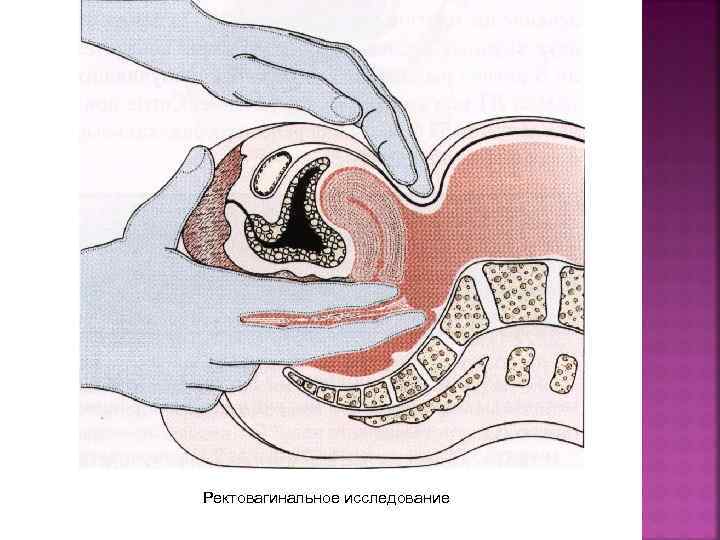 Ректовагинальное исследование
Ректовагинальное исследование
 Эхографические признаки эндофитной формы РШМ 1. Неровность (волнистость) контура в средней цервикальной структуре 2. Увеличение передне-заднего размера средней цервикальной структуры ( 6 мм) 3. Повышение эхогенности в месте опухоли 4. Неровность боковых контуров шейки матки 5. Бочкообразная форма шейки матки (увеличение поперечного размера 40 мм)
Эхографические признаки эндофитной формы РШМ 1. Неровность (волнистость) контура в средней цервикальной структуре 2. Увеличение передне-заднего размера средней цервикальной структуры ( 6 мм) 3. Повышение эхогенности в месте опухоли 4. Неровность боковых контуров шейки матки 5. Бочкообразная форма шейки матки (увеличение поперечного размера 40 мм)
 ПУТИ МЕТАСТАЗИРОВАНИЯ Лимфогенный – опухолевые эмболы в лимфатических сосудах – размеры опухоли: § до 1 см — 18, 1% больных, § 2 -3 см — 22, 1% больных, § 4 -5 см — 35, 5% больных, § 6 см — 50% больных - стадия РШМ § IB — 15 -18% больных § II — 25 -30% больных § III — 50 -60% больных – глубина инвазии опухоли § до 1 мм — метастазов в регионарных лимфатических узлах не бывает § до 3 мм (IА 1 стадия) — 1% больных § 3— 5 мм (IА 2 стадия) — 5— 8% больных Гематогенный – легкие, кости, печень
ПУТИ МЕТАСТАЗИРОВАНИЯ Лимфогенный – опухолевые эмболы в лимфатических сосудах – размеры опухоли: § до 1 см — 18, 1% больных, § 2 -3 см — 22, 1% больных, § 4 -5 см — 35, 5% больных, § 6 см — 50% больных - стадия РШМ § IB — 15 -18% больных § II — 25 -30% больных § III — 50 -60% больных – глубина инвазии опухоли § до 1 мм — метастазов в регионарных лимфатических узлах не бывает § до 3 мм (IА 1 стадия) — 1% больных § 3— 5 мм (IА 2 стадия) — 5— 8% больных Гематогенный – легкие, кости, печень
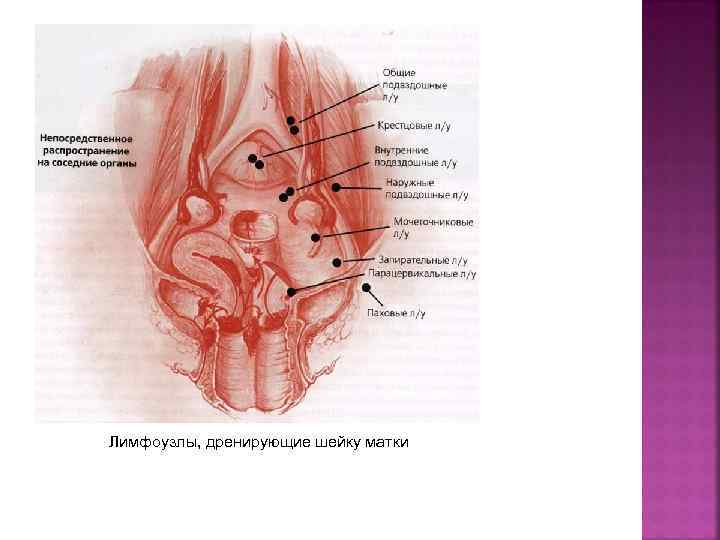 Лимфоузлы, дренирующие шейку матки
Лимфоузлы, дренирующие шейку матки
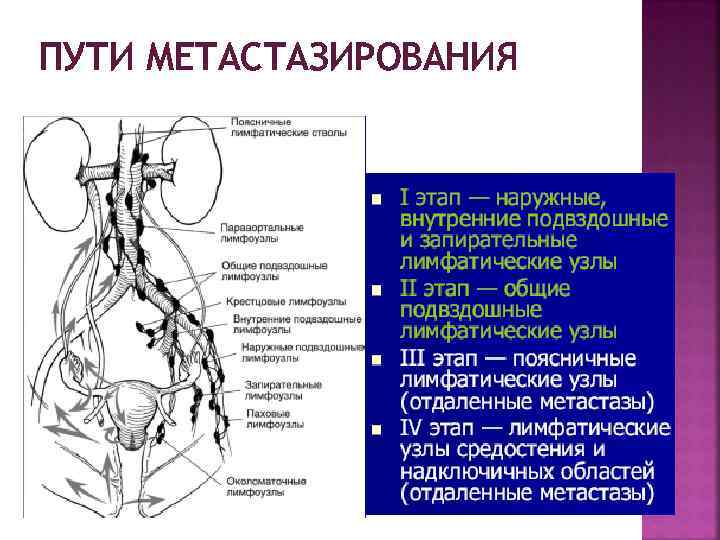 ПУТИ МЕТАСТАЗИРОВАНИЯ
ПУТИ МЕТАСТАЗИРОВАНИЯ
 ОБСЛЕДОВАНИЕ В ОНКОЛОГИЧЕСКОМ УЧРЕЖДЕНИИ Первичная опухоль, местное распространение – физикальное исследование (гинекологическое исследование) - мазок с шейки матки на ВПЧ – УЗИ органов малого таза – МРТ органов малого таза – цистоскопия – ректороманоскопия – экскреторная урография Регионарное распространение – УЗИ органов брюшной полости и забрюшинного пространства – КТ органов брюшной полости - сцинтиграфия костей скелета – определение уровня SCC в сыворотке крови – позитронно-эмиссионная томография (ПЭТ)
ОБСЛЕДОВАНИЕ В ОНКОЛОГИЧЕСКОМ УЧРЕЖДЕНИИ Первичная опухоль, местное распространение – физикальное исследование (гинекологическое исследование) - мазок с шейки матки на ВПЧ – УЗИ органов малого таза – МРТ органов малого таза – цистоскопия – ректороманоскопия – экскреторная урография Регионарное распространение – УЗИ органов брюшной полости и забрюшинного пространства – КТ органов брюшной полости - сцинтиграфия костей скелета – определение уровня SCC в сыворотке крови – позитронно-эмиссионная томография (ПЭТ)
 ОБСЛЕДОВАНИЕ В ОНКОЛОГИЧЕСКОМ УЧРЕЖДЕНИИ Оценка общего состояния – общий анализ крови и мочи, биохимическое исследование крови, коагулограмма – допплеровское исследование вен нижних конечностей и подвздошных вен – ЭКГ – исследование функции внешнего дыхания
ОБСЛЕДОВАНИЕ В ОНКОЛОГИЧЕСКОМ УЧРЕЖДЕНИИ Оценка общего состояния – общий анализ крови и мочи, биохимическое исследование крови, коагулограмма – допплеровское исследование вен нижних конечностей и подвздошных вен – ЭКГ – исследование функции внешнего дыхания
 ОПРЕДЕЛЕНИЕ СТАДИИ Стадии рака шейки матки определяют на основании данных клинического обследования (FIGO). Исключением является IA стадия, которую диагностируют только по данным гистологического исследования Первоначально определенную стадию не меняют при обнаружении дополнительных находок При сомнениях диагностируют меньшую стадию Это необходимо для того, чтобы сравнивать результаты лечения с помощью разных методов и в разных странах.
ОПРЕДЕЛЕНИЕ СТАДИИ Стадии рака шейки матки определяют на основании данных клинического обследования (FIGO). Исключением является IA стадия, которую диагностируют только по данным гистологического исследования Первоначально определенную стадию не меняют при обнаружении дополнительных находок При сомнениях диагностируют меньшую стадию Это необходимо для того, чтобы сравнивать результаты лечения с помощью разных методов и в разных странах.
 ШЕЙКА МАТКИ (ICD-0 С 53) Анатомические отделы 1. Эндоцервикс (канал шейки матки) (С 53. 0) 2. Экзоцервикс (влагалищная часть шейки матки) (С 53. 1) Регионарные лимфатические узлы Регионарными лимфатическими узлами являются околошеечные, околоматочные, подчревные (внутренние подвздошные, запирательные), общие и наружные подвздошные, прекрестцовые и латеральные крестцовые узлы. Парааортальные узлы регионарными не являются. Это отдаленные метастазы (IV стадия)
ШЕЙКА МАТКИ (ICD-0 С 53) Анатомические отделы 1. Эндоцервикс (канал шейки матки) (С 53. 0) 2. Экзоцервикс (влагалищная часть шейки матки) (С 53. 1) Регионарные лимфатические узлы Регионарными лимфатическими узлами являются околошеечные, околоматочные, подчревные (внутренние подвздошные, запирательные), общие и наружные подвздошные, прекрестцовые и латеральные крестцовые узлы. Парааортальные узлы регионарными не являются. Это отдаленные метастазы (IV стадия)
 ШЕЙКА МАТКИ (ICD-0 С 53) Клиническая классификация TNM Т — Первичная опухоль Категории TNM Стадии FIGO ТХ Т 0 Tis(1) Т 1 а(2) I IA Первичная опухоль не может быть оценена Отсутствие данных о первичной опухоли Карцинома in situ (преинвазивная карцинома) Опухоль в пределах шейки матки (распространение на тело матки не учитывается) Инвазивная карцинома, диагностированная только при микроскопическом исследовании. Инвазия в строму глубиной не более 5 мм от основания эпителия и горизонтальным распространением не более 7 мм(3)
ШЕЙКА МАТКИ (ICD-0 С 53) Клиническая классификация TNM Т — Первичная опухоль Категории TNM Стадии FIGO ТХ Т 0 Tis(1) Т 1 а(2) I IA Первичная опухоль не может быть оценена Отсутствие данных о первичной опухоли Карцинома in situ (преинвазивная карцинома) Опухоль в пределах шейки матки (распространение на тело матки не учитывается) Инвазивная карцинома, диагностированная только при микроскопическом исследовании. Инвазия в строму глубиной не более 5 мм от основания эпителия и горизонтальным распространением не более 7 мм(3)
 ШЕЙКА МАТКИ (ICD-0 С 53) Т 1 а 1 IA 1 Т 1 а 2 IA 2 Примечание: Инвазия стромы глубиной не более 3 мм и горизонтальным распространением не более 7 мм Инвазия стромы глубиной более 3 мм, но не более 5 мм и горизонтальном распространением не более 7 мм глубину инвазии необходимо измерять от основания эпителия (покровного или железистого), из которого исходит опухоль. Глубина инвазии — это размер опухоли от эпителиально-стромального соединения прилежащего, наиболее выступающего сосочка дермы до наиболее глубоко расположенной точки инвазии. Вовлечение венозных или лимфатических сосудов на классификацию не влияет.
ШЕЙКА МАТКИ (ICD-0 С 53) Т 1 а 1 IA 1 Т 1 а 2 IA 2 Примечание: Инвазия стромы глубиной не более 3 мм и горизонтальным распространением не более 7 мм Инвазия стромы глубиной более 3 мм, но не более 5 мм и горизонтальном распространением не более 7 мм глубину инвазии необходимо измерять от основания эпителия (покровного или железистого), из которого исходит опухоль. Глубина инвазии — это размер опухоли от эпителиально-стромального соединения прилежащего, наиболее выступающего сосочка дермы до наиболее глубоко расположенной точки инвазии. Вовлечение венозных или лимфатических сосудов на классификацию не влияет.
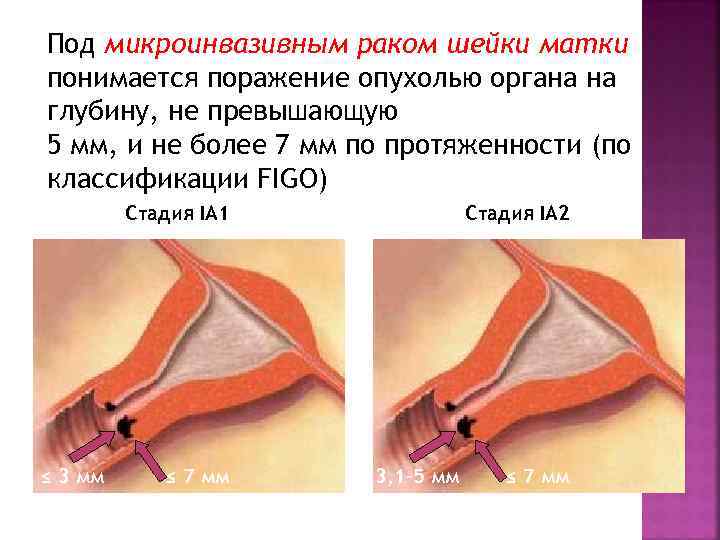 Под микроинвазивным раком шейки матки понимается поражение опухолью органа на глубину, не превышающую 5 мм, и не более 7 мм по протяженности (по классификации FIGO) Стадия IA 1 ≤ 3 мм ≤ 7 мм Стадия IA 2 3, 1 -5 мм ≤ 7 мм
Под микроинвазивным раком шейки матки понимается поражение опухолью органа на глубину, не превышающую 5 мм, и не более 7 мм по протяженности (по классификации FIGO) Стадия IA 1 ≤ 3 мм ≤ 7 мм Стадия IA 2 3, 1 -5 мм ≤ 7 мм
 ШЕЙКА МАТКИ (ICD-0 С 53) T 1 b IB Т 1 b IB 1 Т 1 Ь 2 IB 2 Т 2 II Т 2 а IIА Т 2 а 1 IIA 1 Т 2 а 2 IIA 2 Т 2 Ь IIВ Клинически определяемое поражение в пределах шейки матки или микроскопическое поражение, превышающее Т 1 а/1 А 2 Клинически определяемое поражение не более 4 см в наибольшем измерении Клинически определяемое поражение более 4 см в наибольшем измерении Опухоль распространяется за пределы матки, но без прорастания в стенки таза или нижнюю треть влагалища Опухоль без инвазии в параметрий Клинически определяемое поражение не более 4 см в наибольшем измерении Клинически определяемое поражение более 4 см в наибольшем измерении Опухоль с инвазией в параметрий
ШЕЙКА МАТКИ (ICD-0 С 53) T 1 b IB Т 1 b IB 1 Т 1 Ь 2 IB 2 Т 2 II Т 2 а IIА Т 2 а 1 IIA 1 Т 2 а 2 IIA 2 Т 2 Ь IIВ Клинически определяемое поражение в пределах шейки матки или микроскопическое поражение, превышающее Т 1 а/1 А 2 Клинически определяемое поражение не более 4 см в наибольшем измерении Клинически определяемое поражение более 4 см в наибольшем измерении Опухоль распространяется за пределы матки, но без прорастания в стенки таза или нижнюю треть влагалища Опухоль без инвазии в параметрий Клинически определяемое поражение не более 4 см в наибольшем измерении Клинически определяемое поражение более 4 см в наибольшем измерении Опухоль с инвазией в параметрий
 ШЕЙКА МАТКИ (ICD-0 С 53) ТЗ III ТЗа IIIA ТЗЬ IIIB Т 4 IVA таза(4, 5) Примечания: IVВ Опухоль распространяется на стенку таза, прорастает нижнюю треть влагалища, является причиной гидронефроза или нефункционирующей почки Опухоль прорастает в нижнюю треть влагалища Опухоль распространяется на стенку таза, является причиной гидронефроза или нефункционирующей почки Опухоль прорастает в слизистую оболочку мочевого пузыря либо прямой кишки или распространяется за пределы малого Отдаленные метастазы (1) В классификации FIGO стадию 0 (Tis) не используют. (2) Все макроскопически различимые образования даже с поверхностной инвазией классифицируют как Т 1 Ь/1 В. (3) Вовлечение венозных или лимфатических сосудов на классификацию не влияет. (4) Наличие буллёзного отёка не является достаточным доказательством стадии Т 4. (5) Согласно классификации FIGO инвазия в слизистую оболочку мочевого пузыря или прямой кишки должна быть подтверждена результатами биопсии.
ШЕЙКА МАТКИ (ICD-0 С 53) ТЗ III ТЗа IIIA ТЗЬ IIIB Т 4 IVA таза(4, 5) Примечания: IVВ Опухоль распространяется на стенку таза, прорастает нижнюю треть влагалища, является причиной гидронефроза или нефункционирующей почки Опухоль прорастает в нижнюю треть влагалища Опухоль распространяется на стенку таза, является причиной гидронефроза или нефункционирующей почки Опухоль прорастает в слизистую оболочку мочевого пузыря либо прямой кишки или распространяется за пределы малого Отдаленные метастазы (1) В классификации FIGO стадию 0 (Tis) не используют. (2) Все макроскопически различимые образования даже с поверхностной инвазией классифицируют как Т 1 Ь/1 В. (3) Вовлечение венозных или лимфатических сосудов на классификацию не влияет. (4) Наличие буллёзного отёка не является достаточным доказательством стадии Т 4. (5) Согласно классификации FIGO инвазия в слизистую оболочку мочевого пузыря или прямой кишки должна быть подтверждена результатами биопсии.
 ШЕЙКА МАТКИ (ICD-0 С 53) N— Регионарные лимфатические узлы NX Регионарные лимфатические узлы не могут быть оценены N 0 Нет метастазов в регионарных лимфатических узлах N 1 Есть метастазы в регионарных лимфатических узлах М — Отдаленные метастазы МО М 1 Нет отдаленных метастазов Есть отдаленные метастазы, включая метастазы в паховых и поясничных лимфатических узлах и метастазы по брюшине, за исключением серозных оболочек органов малого таза. Исключены метастазы во влагалище, серозные оболочки органов малого таза и придатки
ШЕЙКА МАТКИ (ICD-0 С 53) N— Регионарные лимфатические узлы NX Регионарные лимфатические узлы не могут быть оценены N 0 Нет метастазов в регионарных лимфатических узлах N 1 Есть метастазы в регионарных лимфатических узлах М — Отдаленные метастазы МО М 1 Нет отдаленных метастазов Есть отдаленные метастазы, включая метастазы в паховых и поясничных лимфатических узлах и метастазы по брюшине, за исключением серозных оболочек органов малого таза. Исключены метастазы во влагалище, серозные оболочки органов малого таза и придатки
 ШЕЙКА МАТКИ (ICD-0 С 53) Гистологическая классификация Гистологическую степень злокачественности (Grade, G) для новообразований большинства локализаций указывают следующим образом: GX Степень дифференцировки опухоли не может быть определена G 1 Высокодифференцированная опухоль G 2 Умереннодифференцированная опухоль G 3 Низкодифференцированная опухоль G 4 Недифференцированная опухоль Примечание: При некоторых условиях категории G 3 и G 4 могут быть объединены G 3 -4, т. е. «низкодифференцированная — недифференцированная опухоль» . В классификациях сарком костей и мягких тканей используют термины «высокая степень злокачественности» и «низкая степень злокачественности» . Особые системы оценки степени злокачественности разработаны для опухолей молочной железы, тела матки, предстательной железы и печени.
ШЕЙКА МАТКИ (ICD-0 С 53) Гистологическая классификация Гистологическую степень злокачественности (Grade, G) для новообразований большинства локализаций указывают следующим образом: GX Степень дифференцировки опухоли не может быть определена G 1 Высокодифференцированная опухоль G 2 Умереннодифференцированная опухоль G 3 Низкодифференцированная опухоль G 4 Недифференцированная опухоль Примечание: При некоторых условиях категории G 3 и G 4 могут быть объединены G 3 -4, т. е. «низкодифференцированная — недифференцированная опухоль» . В классификациях сарком костей и мягких тканей используют термины «высокая степень злокачественности» и «низкая степень злокачественности» . Особые системы оценки степени злокачественности разработаны для опухолей молочной железы, тела матки, предстательной железы и печени.
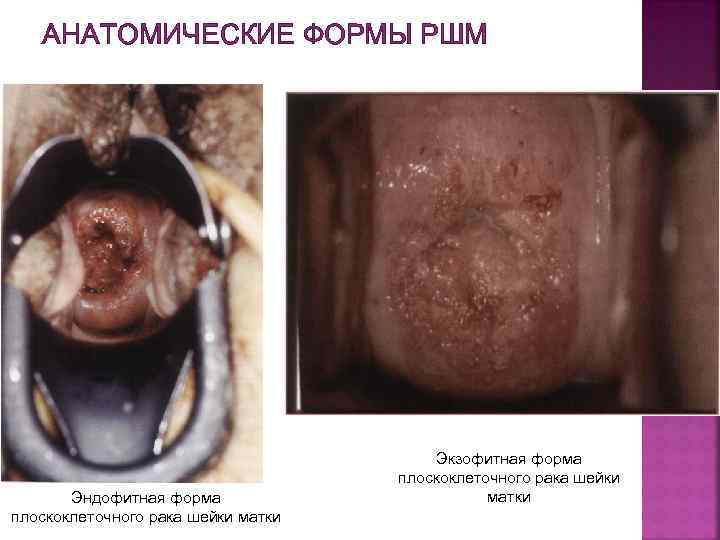 АНАТОМИЧЕСКИЕ ФОРМЫ РШМ Эндофитная форма плоскоклеточного рака шейки матки Экзофитная форма плоскоклеточного рака шейки матки
АНАТОМИЧЕСКИЕ ФОРМЫ РШМ Эндофитная форма плоскоклеточного рака шейки матки Экзофитная форма плоскоклеточного рака шейки матки
 ЛЕЧЕНИЕ Выбор метода лечения определяется индивидуально с учетом национальных стандартов и зависит от распространенности процесса и тяжести сопутствующей патологии Традиционными методами лечения являются хирургический, лучевой и их комбинации В настоящее время активно изучаются результаты лечения лекарственной и химиолучевой терапии
ЛЕЧЕНИЕ Выбор метода лечения определяется индивидуально с учетом национальных стандартов и зависит от распространенности процесса и тяжести сопутствующей патологии Традиционными методами лечения являются хирургический, лучевой и их комбинации В настоящее время активно изучаются результаты лечения лекарственной и химиолучевой терапии
 ВИДЫ ОПЕРАЦИЙ ПРИ РШМ 1. Ножевая конизация 2. Ампутация шейки матки 3. Абдоминальная трахэлэктомия 4. Влагалищная трахэлэктомия 5. Гистерэктомия I типа 6. Гистерэктомия II типа 7. Гистерэктомия III типа 8. Гистерэктомия IV типа 9. Гистерэктомия V типа 10. Передняя экзентерация таза 11. Задняя экзентерация таза 12. Полная экзентерация таза
ВИДЫ ОПЕРАЦИЙ ПРИ РШМ 1. Ножевая конизация 2. Ампутация шейки матки 3. Абдоминальная трахэлэктомия 4. Влагалищная трахэлэктомия 5. Гистерэктомия I типа 6. Гистерэктомия II типа 7. Гистерэктомия III типа 8. Гистерэктомия IV типа 9. Гистерэктомия V типа 10. Передняя экзентерация таза 11. Задняя экзентерация таза 12. Полная экзентерация таза
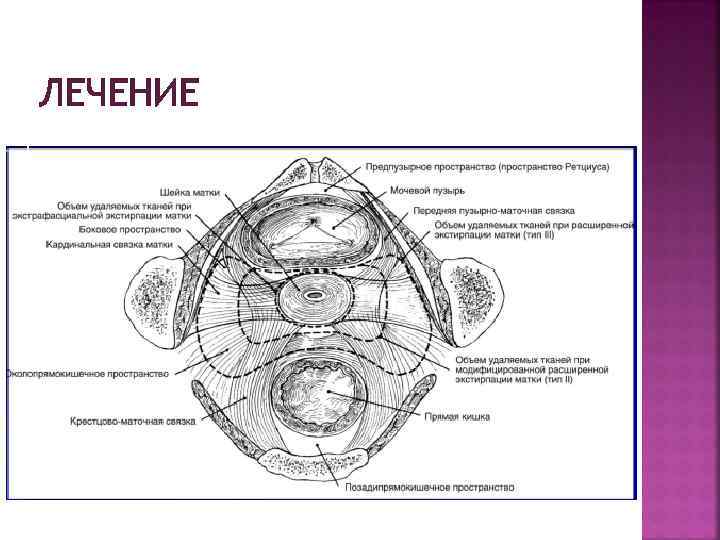
 ТИПЫ ГИСТЕРЭКТОМИЙ (1) (ОПЕРАЦИИ) I тип (простая гистерэктомия) – мочеточники не выделяются, кардинальные связки пересекаются близко к матке, влагалище удаляется на 1 -2 см. II тип (гистерэктомия по Бохману, расширенная гистерэктомия) – частичное проксимальное выделение мочеточников, удаление проксимальной половины кардинальных связок и верхней 1/3 влагалища. Выполняется тазовая лимфодиссекция. III тип (операция Мейгса, Вертгейма-Мейгса, расширенная радикальная гистерэктомия) – мочеточники выделяются на всем протяжении от воронко-тазовой связки до мочевого пузыря, кардинальные связки отсекаются у стенки таза, удаляется верхняя половина влагалища, околоматочная клетчатка. Выполняется тазовая лимфодиссекция.
ТИПЫ ГИСТЕРЭКТОМИЙ (1) (ОПЕРАЦИИ) I тип (простая гистерэктомия) – мочеточники не выделяются, кардинальные связки пересекаются близко к матке, влагалище удаляется на 1 -2 см. II тип (гистерэктомия по Бохману, расширенная гистерэктомия) – частичное проксимальное выделение мочеточников, удаление проксимальной половины кардинальных связок и верхней 1/3 влагалища. Выполняется тазовая лимфодиссекция. III тип (операция Мейгса, Вертгейма-Мейгса, расширенная радикальная гистерэктомия) – мочеточники выделяются на всем протяжении от воронко-тазовой связки до мочевого пузыря, кардинальные связки отсекаются у стенки таза, удаляется верхняя половина влагалища, околоматочная клетчатка. Выполняется тазовая лимфодиссекция.
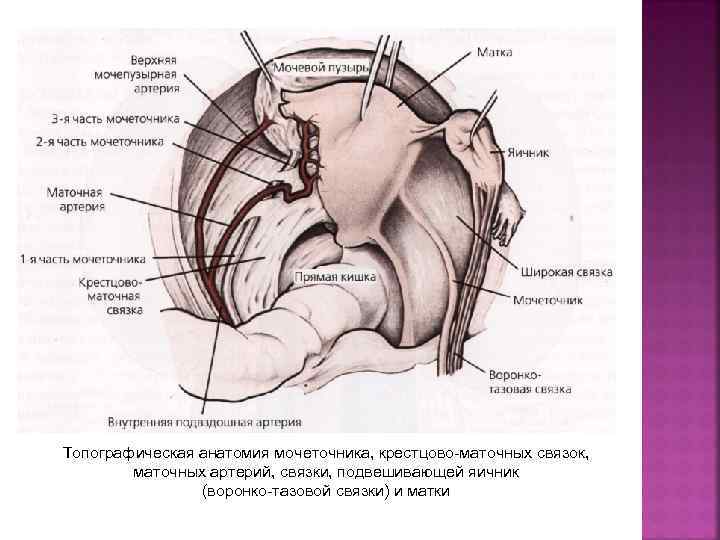 Топографическая анатомия мочеточника, крестцово-маточных связок, маточных артерий, связки, подвешивающей яичник (воронко-тазовой связки) и матки
Топографическая анатомия мочеточника, крестцово-маточных связок, маточных артерий, связки, подвешивающей яичник (воронко-тазовой связки) и матки
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
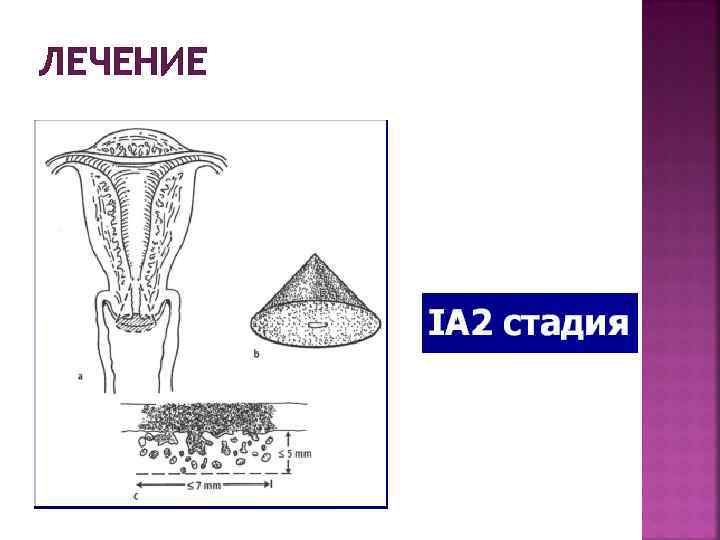 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
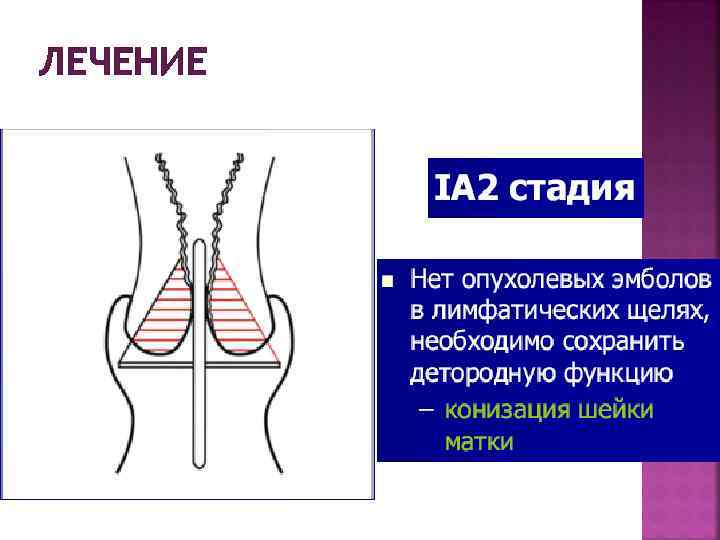 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
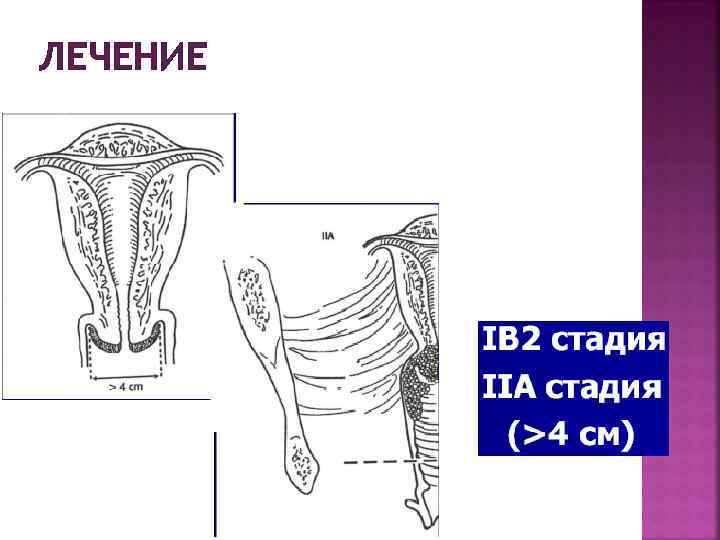 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
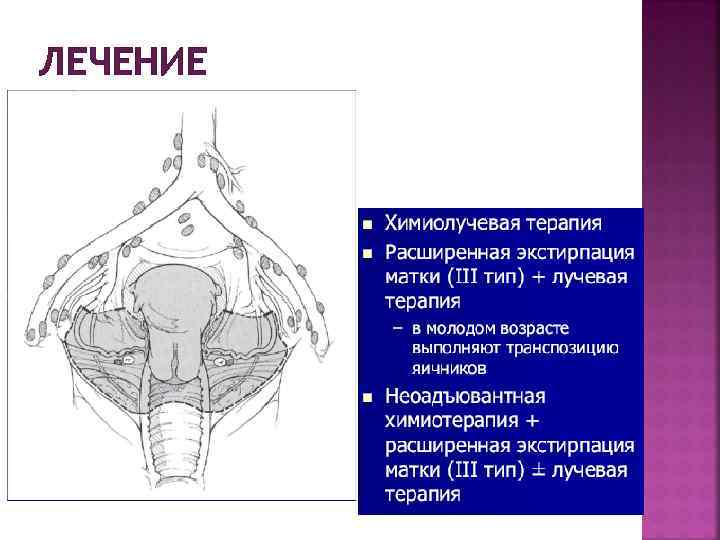 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
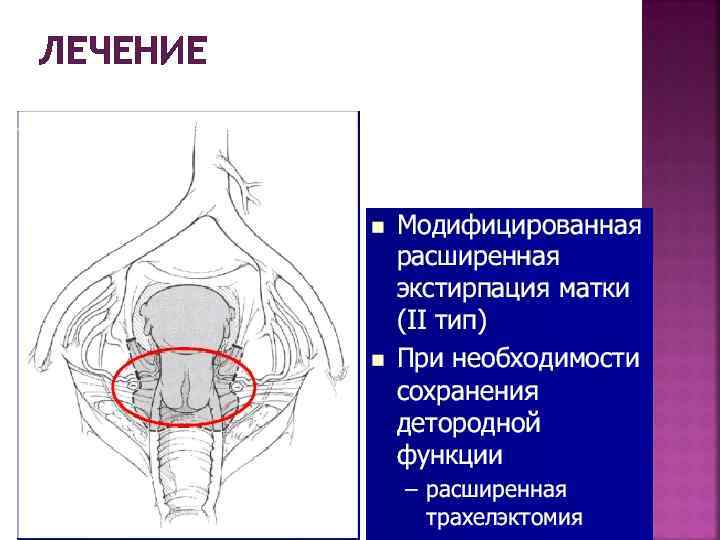 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
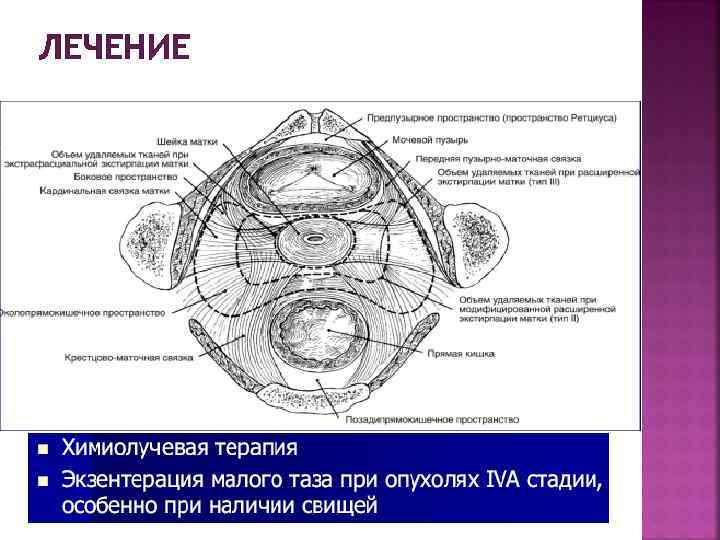 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 ЛЕЧЕНИЕ Химиолучевая терапия – доза в точке A 85— 90 Гр – доза в точке B 55— 60 Гр – цисплатин, 40 мг/м 2 еженедельно – облучение поясничных лимфатических узлов § при метастазах в общих подвздошных лимфатических узлах § при метастазах в поясничных лимфатических узлах
ЛЕЧЕНИЕ Химиолучевая терапия – доза в точке A 85— 90 Гр – доза в точке B 55— 60 Гр – цисплатин, 40 мг/м 2 еженедельно – облучение поясничных лимфатических узлов § при метастазах в общих подвздошных лимфатических узлах § при метастазах в поясничных лимфатических узлах
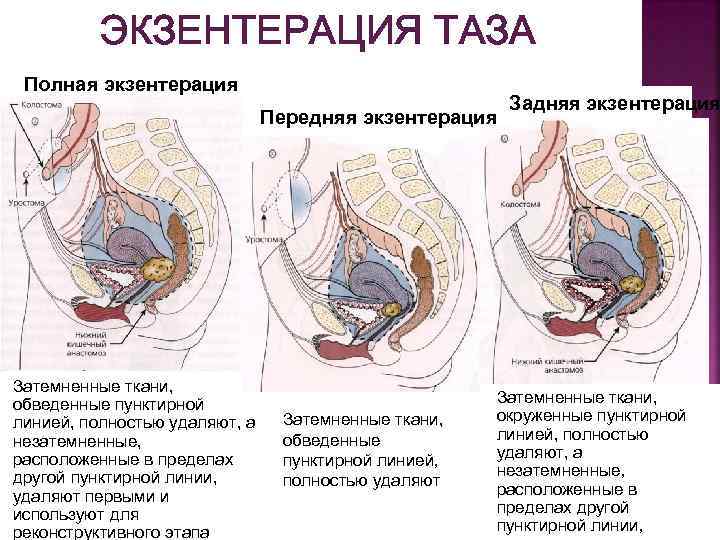 ЭКЗЕНТЕРАЦИЯ ТАЗА Полная экзентерация Передняя экзентерация Затемненные ткани, обведенные пунктирной линией, полностью удаляют, а незатемненные, расположенные в пределах другой пунктирной линии, удаляют первыми и используют для реконструктивного этапа Затемненные ткани, обведенные пунктирной линией‚ полностью удаляют Задняя экзентерация Затемненные ткани, окруженные пунктирной линией, полностью удаляют, а незатемненные‚ расположенные в пределах другой пунктирной линии‚
ЭКЗЕНТЕРАЦИЯ ТАЗА Полная экзентерация Передняя экзентерация Затемненные ткани, обведенные пунктирной линией, полностью удаляют, а незатемненные, расположенные в пределах другой пунктирной линии, удаляют первыми и используют для реконструктивного этапа Затемненные ткани, обведенные пунктирной линией‚ полностью удаляют Задняя экзентерация Затемненные ткани, окруженные пунктирной линией, полностью удаляют, а незатемненные‚ расположенные в пределах другой пунктирной линии‚
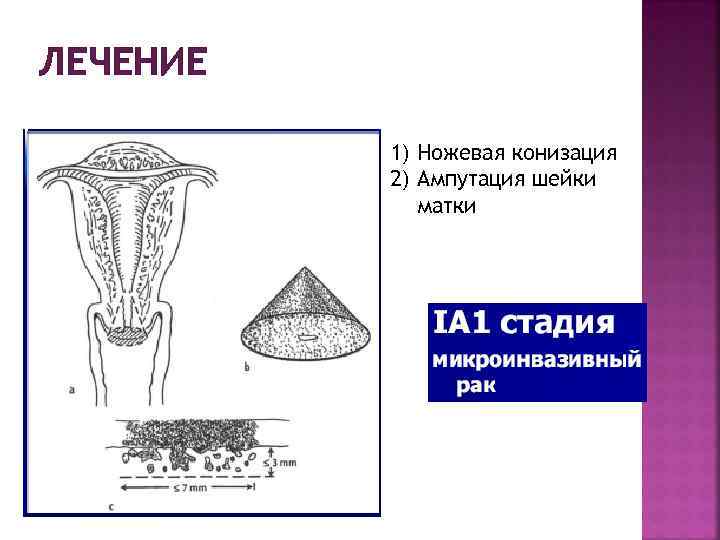 ЛЕЧЕНИЕ 1) Ножевая конизация 2) Ампутация шейки матки
ЛЕЧЕНИЕ 1) Ножевая конизация 2) Ампутация шейки матки
 Лечение рака шейки матки (стадия IA 2, IB 1 IВ 2, ) у молодых женщин Пациенткам в возрасте до 40 лет с небольшой инвазией‚ наличием опухолевых эмболов в лимфатических щелях‚ желающим сохранить репродуктивную функцию, может быть выполнена операция в объеме радикальной трахелэктомии. Она показана при: – резком укорочении влагалищной части шейки матки; – обширном поражении сводов влагалища (экстирпация матки, трахелэктомия с верхней третью влагалища); – при нерадикально проведенной конизации шейки матки; – морфологически доказанном распространении
Лечение рака шейки матки (стадия IA 2, IB 1 IВ 2, ) у молодых женщин Пациенткам в возрасте до 40 лет с небольшой инвазией‚ наличием опухолевых эмболов в лимфатических щелях‚ желающим сохранить репродуктивную функцию, может быть выполнена операция в объеме радикальной трахелэктомии. Она показана при: – резком укорочении влагалищной части шейки матки; – обширном поражении сводов влагалища (экстирпация матки, трахелэктомия с верхней третью влагалища); – при нерадикально проведенной конизации шейки матки; – морфологически доказанном распространении
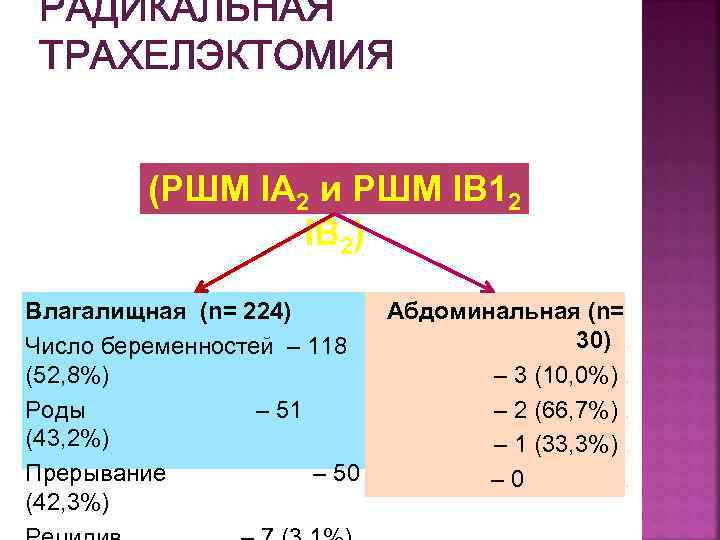 РАДИКАЛЬНАЯ ТРАХЕЛЭКТОМИЯ (РШМ IА 2 и РШМ IВ 12 IВ 2) Влагалищная (n= 224) Абдоминальная (n= 30). Число беременностей – 118 (52, 8%) – 3 (10, 0%). Роды – 51 – 2 (66, 7%). (43, 2%) – 1 (33, 3%). Прерывание – 50 – 0 . (42, 3%)
РАДИКАЛЬНАЯ ТРАХЕЛЭКТОМИЯ (РШМ IА 2 и РШМ IВ 12 IВ 2) Влагалищная (n= 224) Абдоминальная (n= 30). Число беременностей – 118 (52, 8%) – 3 (10, 0%). Роды – 51 – 2 (66, 7%). (43, 2%) – 1 (33, 3%). Прерывание – 50 – 0 . (42, 3%)
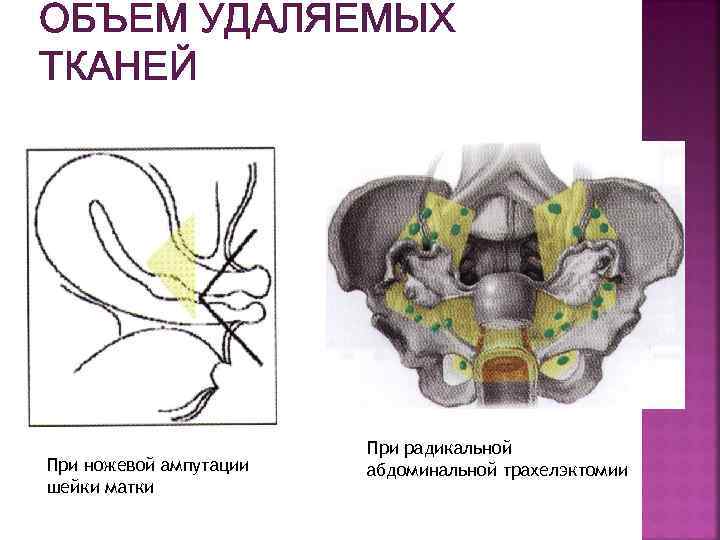 ОБЪЕМ УДАЛЯЕМЫХ ТКАНЕЙ При ножевой ампутации шейки матки При радикальной абдоминальной трахелэктомии
ОБЪЕМ УДАЛЯЕМЫХ ТКАНЕЙ При ножевой ампутации шейки матки При радикальной абдоминальной трахелэктомии
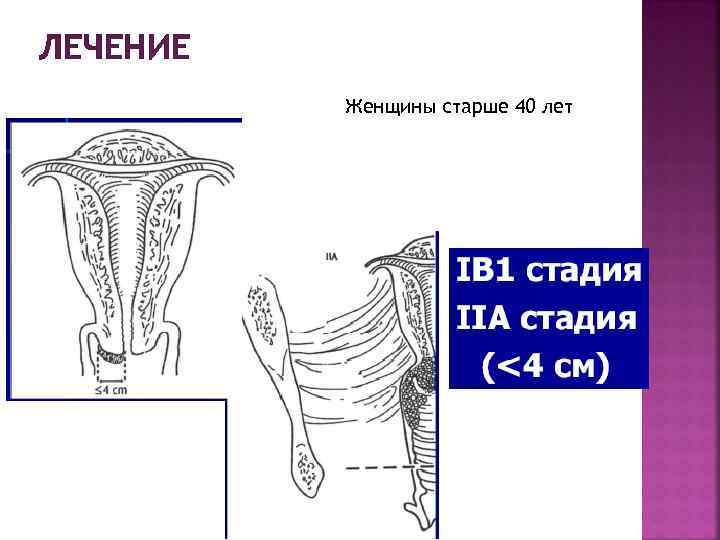 ЛЕЧЕНИЕ Женщины старше 40 лет
ЛЕЧЕНИЕ Женщины старше 40 лет
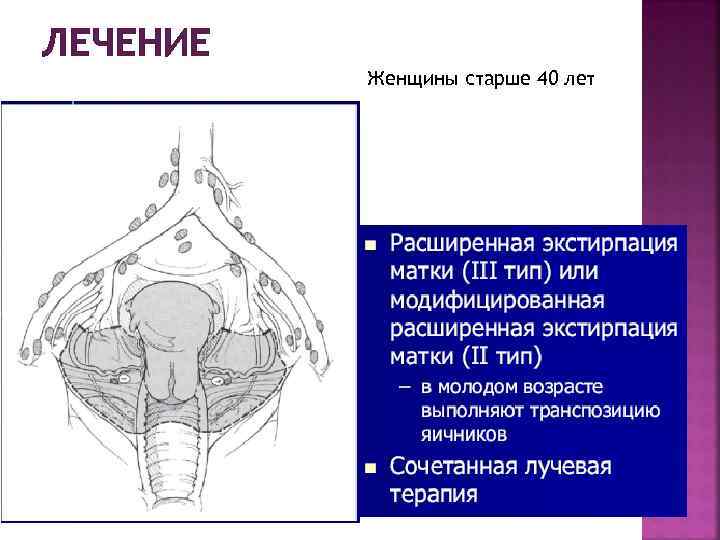 ЛЕЧЕНИЕ Женщины старше 40 лет
ЛЕЧЕНИЕ Женщины старше 40 лет
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 ЛЕЧЕНИЕ МР РШМ (IIB-IVA СТАДИЯ) Сочетанная лучевая терапия: – дистанционная лучевая терапия в т. В 45 -50 Гр, фракции по 1, 8 -2, 0 Гр - контактная лучевая терапия 30 -50 Гр в т. А СОД – доза в точке A 80 -85 Гр – доза в точке B 50 -55 Гр
ЛЕЧЕНИЕ МР РШМ (IIB-IVA СТАДИЯ) Сочетанная лучевая терапия: – дистанционная лучевая терапия в т. В 45 -50 Гр, фракции по 1, 8 -2, 0 Гр - контактная лучевая терапия 30 -50 Гр в т. А СОД – доза в точке A 80 -85 Гр – доза в точке B 50 -55 Гр
 ЛЕЧЕНИЕ МР РШМ Сочетанная лучевая терапия Поглощенные дозы при внутриполостной лучевой терапии принято рассчитывать на контрольные точки – точка A расположена на 2 см латерально от эндостата, введенного в полость матки, и на 2 см проксимальнее наружного маточного зева – точка B находится на том же уровне, но на 5 см латерально от эндостата, введенного в полость матки, и соответствует положению запирательных лимфатических узлов Хотя поглощенные дозы при внутриполостной и дистанционной лучевой терапии биологически неэквивалентны, при расчете суммарных доз на точки A и B их складывают
ЛЕЧЕНИЕ МР РШМ Сочетанная лучевая терапия Поглощенные дозы при внутриполостной лучевой терапии принято рассчитывать на контрольные точки – точка A расположена на 2 см латерально от эндостата, введенного в полость матки, и на 2 см проксимальнее наружного маточного зева – точка B находится на том же уровне, но на 5 см латерально от эндостата, введенного в полость матки, и соответствует положению запирательных лимфатических узлов Хотя поглощенные дозы при внутриполостной и дистанционной лучевой терапии биологически неэквивалентны, при расчете суммарных доз на точки A и B их складывают
 ЛЕЧЕНИЕ Химиолучевая терапия – доза в точке A 85— 90 Гр – доза в точке B 55— 60 Гр – цисплатин, 40 мг/м 2 еженедельно – облучение поясничных лимфатических узлов § при метастазах в общих подвздошных лимфатических узлах § при метастазах в поясничных лимфатических узлах
ЛЕЧЕНИЕ Химиолучевая терапия – доза в точке A 85— 90 Гр – доза в точке B 55— 60 Гр – цисплатин, 40 мг/м 2 еженедельно – облучение поясничных лимфатических узлов § при метастазах в общих подвздошных лимфатических узлах § при метастазах в поясничных лимфатических узлах
 ЛЕЧЕНИЕ Химиотерапия – наиболее активный препарат — цисплатин – эффективность выше при хорошем общем состоянии и поражении за пределами таза, ниже при прогрессировании в ранее облученных зонах – влияние на выживаемость неясно
ЛЕЧЕНИЕ Химиотерапия – наиболее активный препарат — цисплатин – эффективность выше при хорошем общем состоянии и поражении за пределами таза, ниже при прогрессировании в ранее облученных зонах – влияние на выживаемость неясно
 СПОСОБЫ ПОДВЕДЕНИЯ ИОНИЗИРУЮЩЕГО ИЗЛУЧЕНИЯ ДИСТАНЦИОННАЯ ЛУЧЕВАЯ ТЕРАПИЯ: рентген- терапевтические установки гамма-терапевтические установки электронов ускорители тяжелых заряженных частиц
СПОСОБЫ ПОДВЕДЕНИЯ ИОНИЗИРУЮЩЕГО ИЗЛУЧЕНИЯ ДИСТАНЦИОННАЯ ЛУЧЕВАЯ ТЕРАПИЯ: рентген- терапевтические установки гамма-терапевтические установки электронов ускорители тяжелых заряженных частиц
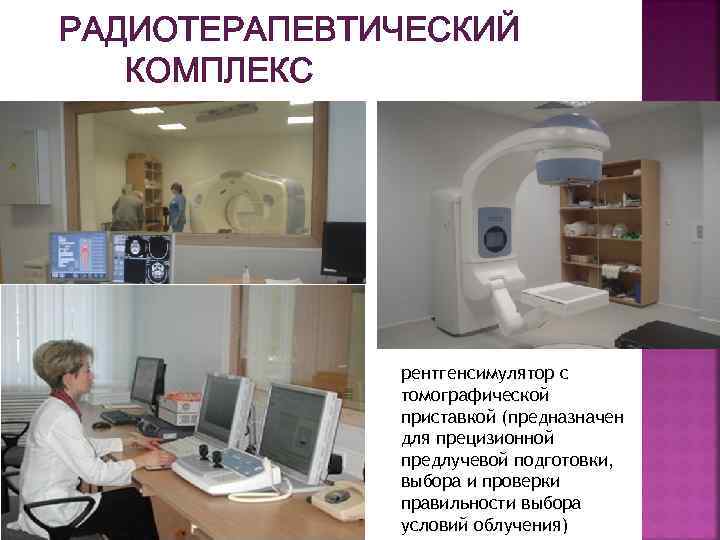 РАДИОТЕРАПЕВТИЧЕСКИЙ КОМПЛЕКС рентгенсимулятор с томографической приставкой (предназначен для прецизионной предлучевой подготовки, выбора и проверки правильности выбора условий облучения)
РАДИОТЕРАПЕВТИЧЕСКИЙ КОМПЛЕКС рентгенсимулятор с томографической приставкой (предназначен для прецизионной предлучевой подготовки, выбора и проверки правильности выбора условий облучения)
 КОНТАКТНАЯ ВНУТРИПОЛОСТНАЯ ЛУЧЕВАЯ ТЕРАПИЯ
КОНТАКТНАЯ ВНУТРИПОЛОСТНАЯ ЛУЧЕВАЯ ТЕРАПИЯ
 МИКРОСЕЛЕКТРОН PDR
МИКРОСЕЛЕКТРОН PDR
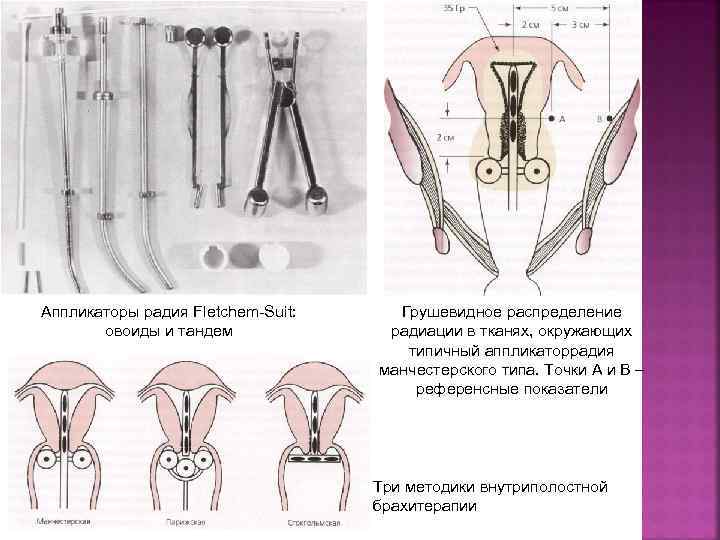 Аппликаторы радия Fletchem-Suit: овоиды и тандем Грушевидное распределение радиации в тканях, окружающих типичный аппликаторрадия манчестерского типа. Точки А и В – референсные показатели Три методики внутриполостной брахитерапии
Аппликаторы радия Fletchem-Suit: овоиды и тандем Грушевидное распределение радиации в тканях, окружающих типичный аппликаторрадия манчестерского типа. Точки А и В – референсные показатели Три методики внутриполостной брахитерапии
 СЕАНС КЛТ НА АППАРАТЕ «СЕЛЕКТРОН»
СЕАНС КЛТ НА АППАРАТЕ «СЕЛЕКТРОН»
 ЛЕЧЕНИЕ Химиолучевое лечение (лучевая терапия + цисплатин, 40 мг/м 2 еженедельно) эффективнее адъювантной лучевой терапии в следующих случаях – метастазы в лимфатических узлах – поражение параметриев – опухолевые клетки по краю резекции Лучевая терапия – сочетание двух из трех признаков опухоль > 4 см опухолевые эмболы в лимфатических щелях инвазия наружной трети миометрия
ЛЕЧЕНИЕ Химиолучевое лечение (лучевая терапия + цисплатин, 40 мг/м 2 еженедельно) эффективнее адъювантной лучевой терапии в следующих случаях – метастазы в лимфатических узлах – поражение параметриев – опухолевые клетки по краю резекции Лучевая терапия – сочетание двух из трех признаков опухоль > 4 см опухолевые эмболы в лимфатических щелях инвазия наружной трети миометрия
 ЛЕЧЕНИЕ Удаление макрометастазов в лимфатических узлах повышает эффективность последующей лучевой терапии Неоадъювантная химиотерапия – цисплатин, 50 мг/м 2 в 1 -й день – винкристин, 1 мг/м 2 в 1 -й день – блеомицин, 25 мг/м 2 в/в в течение 6 ч в 1— 3 -й дни – 3 курса с интервалов в 10 дней
ЛЕЧЕНИЕ Удаление макрометастазов в лимфатических узлах повышает эффективность последующей лучевой терапии Неоадъювантная химиотерапия – цисплатин, 50 мг/м 2 в 1 -й день – винкристин, 1 мг/м 2 в 1 -й день – блеомицин, 25 мг/м 2 в/в в течение 6 ч в 1— 3 -й дни – 3 курса с интервалов в 10 дней
 ЛЕЧЕНИЕ Прогрессирование рака шейки матки – рецидив – метастазы в регионарных лимфатических узлах – отдаленные метастазы
ЛЕЧЕНИЕ Прогрессирование рака шейки матки – рецидив – метастазы в регионарных лимфатических узлах – отдаленные метастазы
 ЛЕЧЕНИЕ Рецидив рака шейки матки после хирургического лечения — лучевая терапия (химиолучевое лечение) § опухоль определяется микроскопически 50 Гр § опухоль определяется макроскопически 64— 66 Гр при наличии свищей в отсутствие распространения на стенку таза возможна экзентерация малого таза после лучевой терапии § попытка хирургического лечения § паллиативная химиотерапия – –
ЛЕЧЕНИЕ Рецидив рака шейки матки после хирургического лечения — лучевая терапия (химиолучевое лечение) § опухоль определяется микроскопически 50 Гр § опухоль определяется макроскопически 64— 66 Гр при наличии свищей в отсутствие распространения на стенку таза возможна экзентерация малого таза после лучевой терапии § попытка хирургического лечения § паллиативная химиотерапия – –
 ЛЕЧЕНИЕ Регионарные метастазы – исключить отдаленные метастазы – после хирургического лечения § попытка удаления + лучевая терапия § паллиативная химиотерапия – после лучевой терапии § попытка удаления § паллиативная химиотерапия Отдаленные метастазы – химиотерапия – паллиативная лучевая терапия при наличии симптомов
ЛЕЧЕНИЕ Регионарные метастазы – исключить отдаленные метастазы – после хирургического лечения § попытка удаления + лучевая терапия § паллиативная химиотерапия – после лучевой терапии § попытка удаления § паллиативная химиотерапия Отдаленные метастазы – химиотерапия – паллиативная лучевая терапия при наличии симптомов
 ЛЕЧЕНИЕ Монохимиотерапия при распространенном раке шейки матки практически не применяется Комбинации цитостатиков на основе цисплатина – цисплатин + ифосфамид – цисплатин + 5 -фторурацил – цисплатин + гемцитабин – цисплатин + паклитаксел + ифосфамид – цисплатин + этопозид + митомицин С (МЕР) – цисплатин + ифосфамид + 5 -фторурацил (PIF) – цисплатин + блеомицин + ифосфамид (BIP)
ЛЕЧЕНИЕ Монохимиотерапия при распространенном раке шейки матки практически не применяется Комбинации цитостатиков на основе цисплатина – цисплатин + ифосфамид – цисплатин + 5 -фторурацил – цисплатин + гемцитабин – цисплатин + паклитаксел + ифосфамид – цисплатин + этопозид + митомицин С (МЕР) – цисплатин + ифосфамид + 5 -фторурацил (PIF) – цисплатин + блеомицин + ифосфамид (BIP)
 НАЦИОНАЛЬНЫЕ СТАНДАРТЫ ЛЕЧЕНИЯ Рак in situ, стадия IA 1 (LVSL -) Стадия IA 1, (LVSL+), IA 2 Стандарт гистерэктомия (тип I) без гистерэктомия (тип I-II), тазовая придатков у женщин лимфодиссекция; репродуктивного возраста, с сочетанная лучевая терапия. придатками у женщин в Стадия IB 1 / IIA 4 см Стандарт постменопаузе; внутриполостная гамма-терапия*. гистерэктомия с тазовой Индивидуализированно лимфодиссекцией (тип II-III) возможно ампутация (ножевая, лазерная, сохранение придатков + радиоволновая) шейки матки у послеоперационная дистанционная молодых женщин, желающих лучевая терапия***; иметь детей, при инвазии опухоли сочетанная лучевая терапия; до 1 мм, отсутствии химиолучевая терапия ***. лимфососудистой инвазии и Стадия IB 2 / IIA 4 см возможности последующего Стандарт наблюдения. гистерэктомия с тазовой лимфодиссекцией (тип III) + предоперационная внутриполостная гамма-терапия + послеоперационная дистанционная лучевая терапия***; сочетанная лучевая терапия; химиолучевая терапия ****.
НАЦИОНАЛЬНЫЕ СТАНДАРТЫ ЛЕЧЕНИЯ Рак in situ, стадия IA 1 (LVSL -) Стадия IA 1, (LVSL+), IA 2 Стандарт гистерэктомия (тип I) без гистерэктомия (тип I-II), тазовая придатков у женщин лимфодиссекция; репродуктивного возраста, с сочетанная лучевая терапия. придатками у женщин в Стадия IB 1 / IIA 4 см Стандарт постменопаузе; внутриполостная гамма-терапия*. гистерэктомия с тазовой Индивидуализированно лимфодиссекцией (тип II-III) возможно ампутация (ножевая, лазерная, сохранение придатков + радиоволновая) шейки матки у послеоперационная дистанционная молодых женщин, желающих лучевая терапия***; иметь детей, при инвазии опухоли сочетанная лучевая терапия; до 1 мм, отсутствии химиолучевая терапия ***. лимфососудистой инвазии и Стадия IB 2 / IIA 4 см возможности последующего Стандарт наблюдения. гистерэктомия с тазовой лимфодиссекцией (тип III) + предоперационная внутриполостная гамма-терапия + послеоперационная дистанционная лучевая терапия***; сочетанная лучевая терапия; химиолучевая терапия ****.
 НАЦИОНАЛЬНЫЕ СТАНДАРТЫ ЛЕЧЕНИЯ Стадия IIB, III Стандарт химиолучевая терапия; при наличии метастазов в тазовых лимфоузлах показано облучение парааортальных лимфоузлов. Индивидуализированно гистерэктомия с тазовой лимфодиссекцией + варианты неоадъювантной и адъювантной лучевой терапии ***. Стадия IV и рецидивы Индивидуализировано гистерэктомия (при центральном рецидиве < 2 см) экзентерация таза (если нет распространения на стенку таза) паллиативная дистанционная лучевая терапия; паллиативная химиолучевая терапия; паллиативное лечение. * при общесоматических противопоказаниях к операции; ** при противопоказаниях к проведению полного курса лучевой терапии; *** при неблагоприятном прогнозе.
НАЦИОНАЛЬНЫЕ СТАНДАРТЫ ЛЕЧЕНИЯ Стадия IIB, III Стандарт химиолучевая терапия; при наличии метастазов в тазовых лимфоузлах показано облучение парааортальных лимфоузлов. Индивидуализированно гистерэктомия с тазовой лимфодиссекцией + варианты неоадъювантной и адъювантной лучевой терапии ***. Стадия IV и рецидивы Индивидуализировано гистерэктомия (при центральном рецидиве < 2 см) экзентерация таза (если нет распространения на стенку таза) паллиативная дистанционная лучевая терапия; паллиативная химиолучевая терапия; паллиативное лечение. * при общесоматических противопоказаниях к операции; ** при противопоказаниях к проведению полного курса лучевой терапии; *** при неблагоприятном прогнозе.
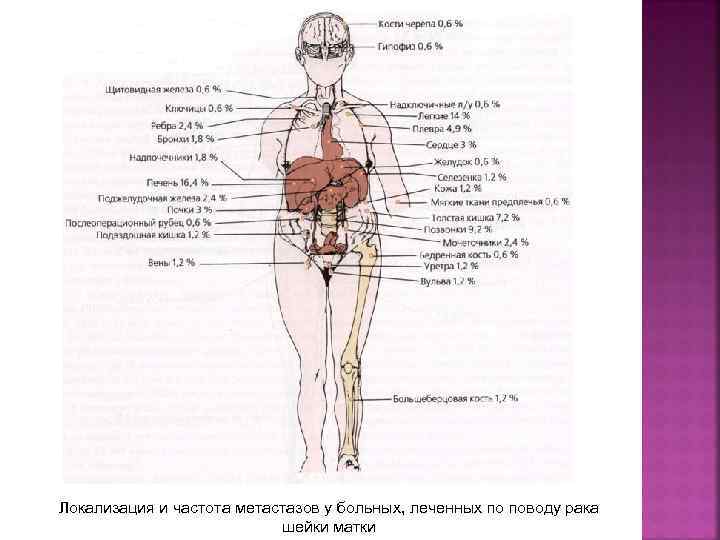 Локализация и частота метастазов у больных, леченных по поводу рака шейки матки
Локализация и частота метастазов у больных, леченных по поводу рака шейки матки
 РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ 5 -летняя выживаемость IA стадия — 95— 100% IB стадия — 75— 90% II стадия — 53— 80% III стадия — 35— 63% IV стадия — 5— 18%
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ 5 -летняя выживаемость IA стадия — 95— 100% IB стадия — 75— 90% II стадия — 53— 80% III стадия — 35— 63% IV стадия — 5— 18%
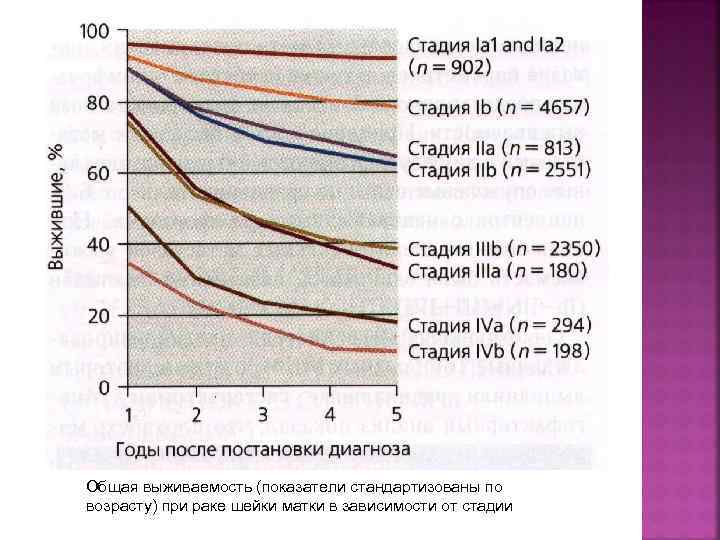 Общая выживаемость (показатели стандартизованы по возрасту) при раке шейки матки в зависимости от стадии
Общая выживаемость (показатели стандартизованы по возрасту) при раке шейки матки в зависимости от стадии
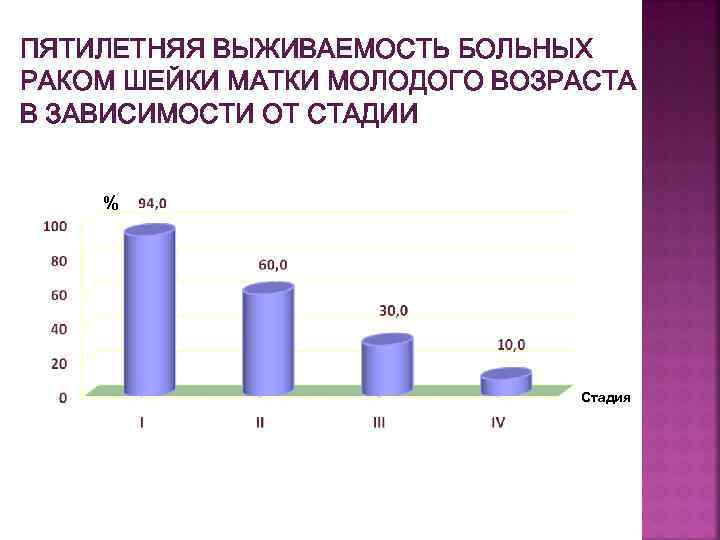 ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ МОЛОДОГО ВОЗРАСТА В ЗАВИСИМОСТИ ОТ СТАДИИ % Стадия
ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ БОЛЬНЫХ РАКОМ ШЕЙКИ МАТКИ МОЛОДОГО ВОЗРАСТА В ЗАВИСИМОСТИ ОТ СТАДИИ % Стадия
 КЛИНИКА РЕЦИДИВОВ И МЕТАСТАЗОВ РШМ Ø Необъяснимая потеря массы тела Ø Отеки на ногах Ø Боль (ночная) в пояснице, ягодицах, ногах Ø Серозные или кровянистые выделения из влагалища Ø Прогрессирующая обструкция мочеточников Ø Увеличение левого надключичного лимфоузла Ø Боль в груди, кашель, кровохарканье
КЛИНИКА РЕЦИДИВОВ И МЕТАСТАЗОВ РШМ Ø Необъяснимая потеря массы тела Ø Отеки на ногах Ø Боль (ночная) в пояснице, ягодицах, ногах Ø Серозные или кровянистые выделения из влагалища Ø Прогрессирующая обструкция мочеточников Ø Увеличение левого надключичного лимфоузла Ø Боль в груди, кашель, кровохарканье
 ФАКТОРЫ ПРОГНОЗА Метастазы в регионарных лимфатических узлах Размер опухоли Глубина инвазии Гистологический тип опухоли Степень дифференцировки опухоли Опухолевые эмболы в лимфатических щелях Наличие опухоли в крае резекции Инфильтраты в параметриях Аденокарцинома
ФАКТОРЫ ПРОГНОЗА Метастазы в регионарных лимфатических узлах Размер опухоли Глубина инвазии Гистологический тип опухоли Степень дифференцировки опухоли Опухолевые эмболы в лимфатических щелях Наличие опухоли в крае резекции Инфильтраты в параметриях Аденокарцинома
 ПРОФИЛАКТИКА РШМ Первичная - комплекс мероприятий, проводимых в отношении здоровых лиц - вакцинация. Вторичная - раннее выявление и лечение лиц, имеющих предраковые заболевания для предупреждения развития рака – скрининг. Третичная - специальное лечение злокачественной опухоли.
ПРОФИЛАКТИКА РШМ Первичная - комплекс мероприятий, проводимых в отношении здоровых лиц - вакцинация. Вторичная - раннее выявление и лечение лиц, имеющих предраковые заболевания для предупреждения развития рака – скрининг. Третичная - специальное лечение злокачественной опухоли.
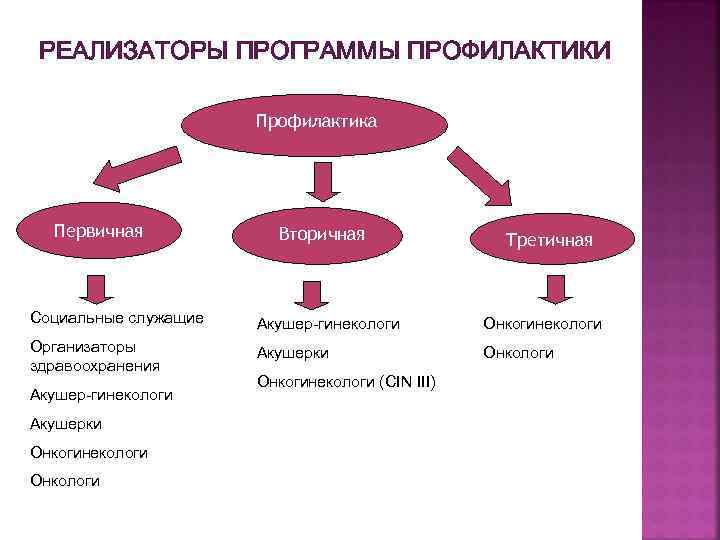 РЕАЛИЗАТОРЫ ПРОГРАММЫ ПРОФИЛАКТИКИ Профилактика Первичная Вторичная Третичная Социальные служащие Акушер-гинекологи Онкогинекологи Организаторы здравоохранения Акушерки Онкологи Акушер-гинекологи Акушерки Онкогинекологи Онкологи Онкогинекологи (CIN III)
РЕАЛИЗАТОРЫ ПРОГРАММЫ ПРОФИЛАКТИКИ Профилактика Первичная Вторичная Третичная Социальные служащие Акушер-гинекологи Онкогинекологи Организаторы здравоохранения Акушерки Онкологи Акушер-гинекологи Акушерки Онкогинекологи Онкологи Онкогинекологи (CIN III)
 СТОИМОСТЬ ПРОФИЛАКТИКИ РАКА ШЕЙКИ МАТКИ (НА 1 ЧЕЛОВЕКА) Первичная профилактика (вакцинация) – 300 евро Вторичная профилактика — 168 евро (цитологический скрининг) — 28 евро одно исследование Третичная профилактика (лечение рака шейки матки) – 2500 -30000 евро
СТОИМОСТЬ ПРОФИЛАКТИКИ РАКА ШЕЙКИ МАТКИ (НА 1 ЧЕЛОВЕКА) Первичная профилактика (вакцинация) – 300 евро Вторичная профилактика — 168 евро (цитологический скрининг) — 28 евро одно исследование Третичная профилактика (лечение рака шейки матки) – 2500 -30000 евро
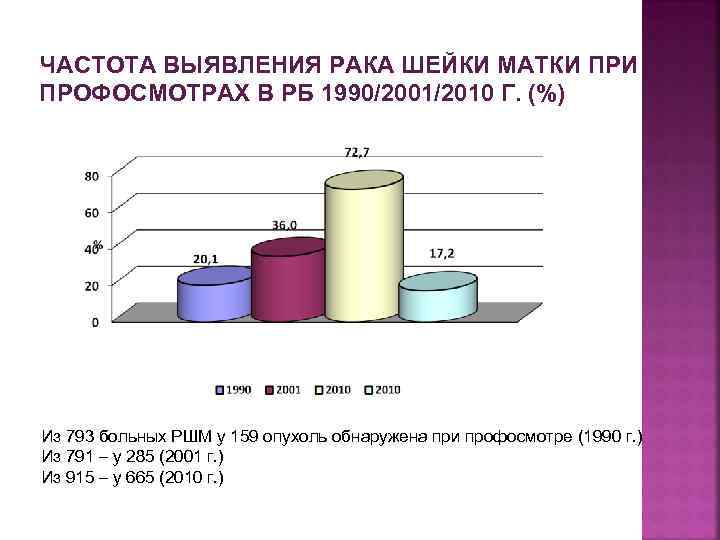 ЧАСТОТА ВЫЯВЛЕНИЯ РАКА ШЕЙКИ МАТКИ ПРОФОСМОТРАХ В РБ 1990/2001/2010 Г. (%) Из 793 больных РШМ у 159 опухоль обнаружена при профосмотре (1990 г. ) Из 791 – у 285 (2001 г. ) Из 915 – у 665 (2010 г. )
ЧАСТОТА ВЫЯВЛЕНИЯ РАКА ШЕЙКИ МАТКИ ПРОФОСМОТРАХ В РБ 1990/2001/2010 Г. (%) Из 793 больных РШМ у 159 опухоль обнаружена при профосмотре (1990 г. ) Из 791 – у 285 (2001 г. ) Из 915 – у 665 (2010 г. )
 СКРИНИНГ (1) Creening – 1) отбор, просеивание, 2) защита, ограждение от чегонибудь неприятного. Скрининг – система мероприятий вторичной профилактики, которые направлены на диагностику предраковых заболеваний и ранних стадий рака. Виды скрининга: оппортунистический, селективный, популяционный Требования ВОЗ к популяционному скринингу 1. Заболевание должно быть важной проблемой здравоохранения 2. Наличие методов эффективного лечения заболевания 3. Возможность для дальнейшей верификации болезни 4. Наличие преклинической формы для заболевания 5. Существование надежного теста для скрининга 6. Тест должен быть приемлем для всей популяции 7. Развитие болезни от преклинической до клинической стадии должно быть длительным 8. Существование стандартов лечения для искомой патологии 9. Затраты на обследование и лечение больных должны быть экономически оправданы Для популяционного скрининга должна существовать в каждой стране национальная программа
СКРИНИНГ (1) Creening – 1) отбор, просеивание, 2) защита, ограждение от чегонибудь неприятного. Скрининг – система мероприятий вторичной профилактики, которые направлены на диагностику предраковых заболеваний и ранних стадий рака. Виды скрининга: оппортунистический, селективный, популяционный Требования ВОЗ к популяционному скринингу 1. Заболевание должно быть важной проблемой здравоохранения 2. Наличие методов эффективного лечения заболевания 3. Возможность для дальнейшей верификации болезни 4. Наличие преклинической формы для заболевания 5. Существование надежного теста для скрининга 6. Тест должен быть приемлем для всей популяции 7. Развитие болезни от преклинической до клинической стадии должно быть длительным 8. Существование стандартов лечения для искомой патологии 9. Затраты на обследование и лечение больных должны быть экономически оправданы Для популяционного скрининга должна существовать в каждой стране национальная программа
 СКРИНИНГ (2) Рекомендации ВОЗ 1. В программу включают женщин 30 лет и старше, моложе – в случае наличия в этих группах высокого риска. 2. При возможности проведения С. только один раз его проводят в возрасте 35 -45 лет. 3. Женщин старше 50 лет обследуют 1 раз в 5 лет, в возрасте 25 -49 лет – 1 раз в 3 года. 4. Ежегодное обследование не рекомендуется проводить ни в одной группе. 5. Женщин старше 65 лет при наличии нормальных цитологических мазков в двух обследованиях из скрининга выводят. 6. Методы визуального осмотра и определение ВПЧ применяют только в рамках пилотных исследований. 7. Кольпоскопия относится к диагностическим, а не к скрининговым тестам.
СКРИНИНГ (2) Рекомендации ВОЗ 1. В программу включают женщин 30 лет и старше, моложе – в случае наличия в этих группах высокого риска. 2. При возможности проведения С. только один раз его проводят в возрасте 35 -45 лет. 3. Женщин старше 50 лет обследуют 1 раз в 5 лет, в возрасте 25 -49 лет – 1 раз в 3 года. 4. Ежегодное обследование не рекомендуется проводить ни в одной группе. 5. Женщин старше 65 лет при наличии нормальных цитологических мазков в двух обследованиях из скрининга выводят. 6. Методы визуального осмотра и определение ВПЧ применяют только в рамках пилотных исследований. 7. Кольпоскопия относится к диагностическим, а не к скрининговым тестам.
 СКРИНИНГ (3) Скрининг РШМ в РБ (рекомендации ВОЗ 2011 г. ) 1. Создание базы реестров женского населения, участвующего в скрининге. 2. Скрининг следует проводить всем женщинам от 25 до 60 лет с получением личных приглашений один раз в 5 лет. 3. Мазки с шейки матки для цитологических исследований должны быть окрашены по методу Папаниколау. 4. Для оценки цитологических данных следует использовать систему Бетесда.
СКРИНИНГ (3) Скрининг РШМ в РБ (рекомендации ВОЗ 2011 г. ) 1. Создание базы реестров женского населения, участвующего в скрининге. 2. Скрининг следует проводить всем женщинам от 25 до 60 лет с получением личных приглашений один раз в 5 лет. 3. Мазки с шейки матки для цитологических исследований должны быть окрашены по методу Папаниколау. 4. Для оценки цитологических данных следует использовать систему Бетесда.
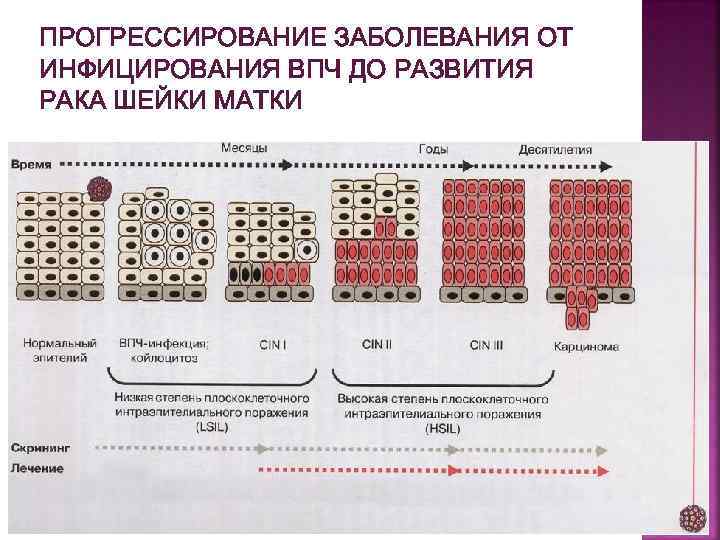 ПРОГРЕССИРОВАНИЕ ЗАБОЛЕВАНИЯ ОТ ИНФИЦИРОВАНИЯ ВПЧ ДО РАЗВИТИЯ РАКА ШЕЙКИ МАТКИ
ПРОГРЕССИРОВАНИЕ ЗАБОЛЕВАНИЯ ОТ ИНФИЦИРОВАНИЯ ВПЧ ДО РАЗВИТИЯ РАКА ШЕЙКИ МАТКИ
 ПРАВИЛА ВЗЯТИЯ МАЗКА ПРИ ЦИТОЛОГИЧЕСКОМ СКРИНИНГЕ Мазок для цитологического исследования следует брать с поверхности эктоцервикса с помощью шпателя, из эндоцервикса — с помощью специальной щеточки - эндобраш. Мазок не следует брать: § ранее 48 ч после полового контакта, § во время менструации, § в период лечения от другой генитальной инфекции, § ранее 48 ч после использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, § после вагинального исследования или спринцевания. Образец необходимо нанести на стекло и немедленно обработать спреем или погрузить в фиксирующий раствор при окрашивании мазков по методу Папаниколау. Метод Папаниколау считается наиболее чувствительным и является самым распространенным способом окраски мазков в мире. В РБ для окраски мазков используют метод Паппенгейма, чувствительность которого ниже, чем Pap-теста. В сопровождающих документах следует указать диагноз, дату взятия мазка, имя, дату рождения, время последней менструации, тип контрацепции.
ПРАВИЛА ВЗЯТИЯ МАЗКА ПРИ ЦИТОЛОГИЧЕСКОМ СКРИНИНГЕ Мазок для цитологического исследования следует брать с поверхности эктоцервикса с помощью шпателя, из эндоцервикса — с помощью специальной щеточки - эндобраш. Мазок не следует брать: § ранее 48 ч после полового контакта, § во время менструации, § в период лечения от другой генитальной инфекции, § ранее 48 ч после использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, § после вагинального исследования или спринцевания. Образец необходимо нанести на стекло и немедленно обработать спреем или погрузить в фиксирующий раствор при окрашивании мазков по методу Папаниколау. Метод Папаниколау считается наиболее чувствительным и является самым распространенным способом окраски мазков в мире. В РБ для окраски мазков используют метод Паппенгейма, чувствительность которого ниже, чем Pap-теста. В сопровождающих документах следует указать диагноз, дату взятия мазка, имя, дату рождения, время последней менструации, тип контрацепции.
 ПРИНЦИП НАНЕСЕНИЯ МАЗКА ЦИТОЩЕТКОЙ
ПРИНЦИП НАНЕСЕНИЯ МАЗКА ЦИТОЩЕТКОЙ
 ПРИНЦИП НАНЕСЕНИЯ МАЗКА ЦИТОЩЕТКОЙ
ПРИНЦИП НАНЕСЕНИЯ МАЗКА ЦИТОЩЕТКОЙ
 ПРАВИЛЬНО НАНЕСЕННЫЙ МАЗОК НЕПРАВИЛЬНО НАНЕСЕННЫЙ МАЗОК
ПРАВИЛЬНО НАНЕСЕННЫЙ МАЗОК НЕПРАВИЛЬНО НАНЕСЕННЫЙ МАЗОК
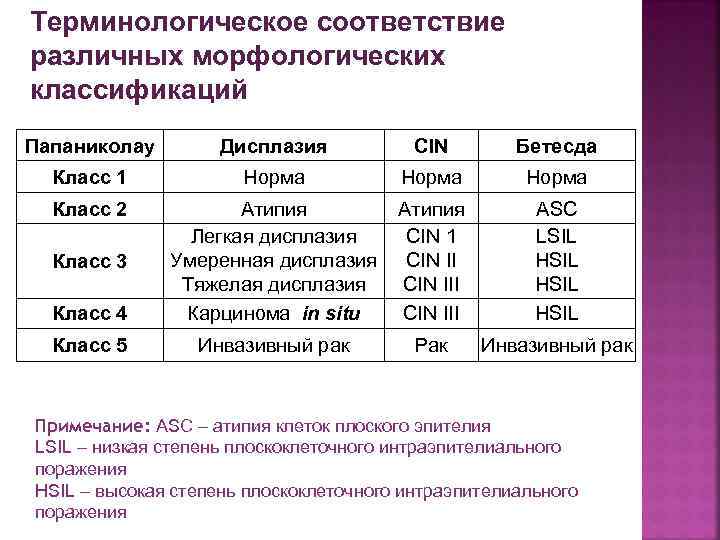 Терминологическое соответствие различных морфологических классификаций Папаниколау Дисплазия CIN Бетесда Класс 1 Норма Атипия Легкая дисплазия CIN 1 Умеренная дисплазия CIN II Тяжелая дисплазия CIN III Карцинома in situ CIN III ASC LSIL HSIL Класс 2 Класс 3 Класс 4 Класс 5 Инвазивный рак Рак Инвазивный рак Примечание: ASC – атипия клеток плоского эпителия LSIL – низкая степень плоскоклеточного интраэпителиального поражения HSIL – высокая степень плоскоклеточного интраэпителиального поражения
Терминологическое соответствие различных морфологических классификаций Папаниколау Дисплазия CIN Бетесда Класс 1 Норма Атипия Легкая дисплазия CIN 1 Умеренная дисплазия CIN II Тяжелая дисплазия CIN III Карцинома in situ CIN III ASC LSIL HSIL Класс 2 Класс 3 Класс 4 Класс 5 Инвазивный рак Рак Инвазивный рак Примечание: ASC – атипия клеток плоского эпителия LSIL – низкая степень плоскоклеточного интраэпителиального поражения HSIL – высокая степень плоскоклеточного интраэпителиального поражения
 ЭТАПЫ РЕЗУЛЬТАТИВНОСТИ ВТОРИЧНОЙ ПРОФИЛАКТИКИ (СКРИНИНГ И РАННЯЯ ДИАГНОСТИКА) I этап 5 -7 лет II этап Изменения в структуре стадийности — «сдвиг влево» Cтадии I II IV Cнижение смертности 7 -10 лет III этап 10 -20 лет Снижение уровня заболеваемости
ЭТАПЫ РЕЗУЛЬТАТИВНОСТИ ВТОРИЧНОЙ ПРОФИЛАКТИКИ (СКРИНИНГ И РАННЯЯ ДИАГНОСТИКА) I этап 5 -7 лет II этап Изменения в структуре стадийности — «сдвиг влево» Cтадии I II IV Cнижение смертности 7 -10 лет III этап 10 -20 лет Снижение уровня заболеваемости
 ВАКЦИНАЦИЯ В 20 веке были разработаны 3 вакцины: моновалентная (против 16 серотипа ВПЧ) не нашла применения; бивалентная (Великобритания) «Церварикс» (против 16 и 18 серотипов ВПЧ); квадривалентная (США) «Гардасил» (против 16, 11, 16 и 18 серотипов ВПЧ). Квадривалентная Производитель Генотипы ВПЧ Адъвант Бивалентная Merrck, Gardasil, США Glaxo. Smith. Kline, Cervarix, Англия 6, 11, 16, 18 Aluminium и Monophosporyl Lipid A Режим введения – 3 дозы внутримышечно 0, 2, 6 месяцев Возраст по инструкции 9 -26 лет 10 -25 лет 2006 (США) Дата регистрации 0, 1, 6 месяцев
ВАКЦИНАЦИЯ В 20 веке были разработаны 3 вакцины: моновалентная (против 16 серотипа ВПЧ) не нашла применения; бивалентная (Великобритания) «Церварикс» (против 16 и 18 серотипов ВПЧ); квадривалентная (США) «Гардасил» (против 16, 11, 16 и 18 серотипов ВПЧ). Квадривалентная Производитель Генотипы ВПЧ Адъвант Бивалентная Merrck, Gardasil, США Glaxo. Smith. Kline, Cervarix, Англия 6, 11, 16, 18 Aluminium и Monophosporyl Lipid A Режим введения – 3 дозы внутримышечно 0, 2, 6 месяцев Возраст по инструкции 9 -26 лет 10 -25 лет 2006 (США) Дата регистрации 0, 1, 6 месяцев
 ВАКЦИНАЦИЯ Гардасил Вакцина зарегистрирована с 2006 г. более чем в 100 странах. Обладает 100% эффективностью в предотвращении дисплазий, кандилом и рака половых органов. Показания üРШМ, РВ, рак наружных половых органов, üкандиломы (гепатальные), üCIN I-III степени üVi. N I-III степени üVai. N I-III степени Вводят девочкам (9 -17 лет) и молодым женщинам (18 -45 лет) в дельтовидную мышцу и переднелатеральную область бедра. Только в мышцу! Разовая доза – 0, 5 мл. Курс – 3 раза: 0 – 2 – 6 (редко 0 – 1 – 3 мес. )
ВАКЦИНАЦИЯ Гардасил Вакцина зарегистрирована с 2006 г. более чем в 100 странах. Обладает 100% эффективностью в предотвращении дисплазий, кандилом и рака половых органов. Показания üРШМ, РВ, рак наружных половых органов, üкандиломы (гепатальные), üCIN I-III степени üVi. N I-III степени üVai. N I-III степени Вводят девочкам (9 -17 лет) и молодым женщинам (18 -45 лет) в дельтовидную мышцу и переднелатеральную область бедра. Только в мышцу! Разовая доза – 0, 5 мл. Курс – 3 раза: 0 – 2 – 6 (редко 0 – 1 – 3 мес. )
 ВАКЦИНАЦИЯ Реакции в 1% случаев Местные: покраснение, припухлость, болезненность, зуд. Длятся 5 дней, проходят без лечения. Общие: головная боль, повышение температуры, гастоэнтероколит, воспаление органов малого таза. Противопоказания Абсолютные: повышенная чувствительность (отменять!!!) Относительные: 1) нарушение свертывания систем тромбоцитопения, прием антикоагулянтов; 2) беременность, кормление. Вакцинировано 35 000 добровольцев с CIN. Осложнений и рецидивов не было в течение 5 лет. В контроле (плацебо) возник рецидив CIN у 8% женщин.
ВАКЦИНАЦИЯ Реакции в 1% случаев Местные: покраснение, припухлость, болезненность, зуд. Длятся 5 дней, проходят без лечения. Общие: головная боль, повышение температуры, гастоэнтероколит, воспаление органов малого таза. Противопоказания Абсолютные: повышенная чувствительность (отменять!!!) Относительные: 1) нарушение свертывания систем тромбоцитопения, прием антикоагулянтов; 2) беременность, кормление. Вакцинировано 35 000 добровольцев с CIN. Осложнений и рецидивов не было в течение 5 лет. В контроле (плацебо) возник рецидив CIN у 8% женщин.
 ВАКЦИНАЦИЯ Церварикс Бивалентная вакцина против ВПЧ 16 и 18 типов. Зарегистрирована в Англии 2006 г. Отличие от «Гардасила» : отсутствуют антигены ВПЧ 6 и 11 типов и содержит новый адъювант А 10, наличие которого обеспечивает более высокую иммуногенность. При использовании « Церварикс» происходит выработка антител также к ВПЧ 31 и 45 типов. Вакцина эффективна и безболезненна для молодых женщин и девочек. Побочные эффекты – аналогичные «Гардасил» . Схема введения 0 – 1 – 6 в те же мышцы, возраст 1045 лет.
ВАКЦИНАЦИЯ Церварикс Бивалентная вакцина против ВПЧ 16 и 18 типов. Зарегистрирована в Англии 2006 г. Отличие от «Гардасила» : отсутствуют антигены ВПЧ 6 и 11 типов и содержит новый адъювант А 10, наличие которого обеспечивает более высокую иммуногенность. При использовании « Церварикс» происходит выработка антител также к ВПЧ 31 и 45 типов. Вакцина эффективна и безболезненна для молодых женщин и девочек. Побочные эффекты – аналогичные «Гардасил» . Схема введения 0 – 1 – 6 в те же мышцы, возраст 1045 лет.
 ОБЩИЕ ДАННЫЕ Вакцина не предназначена для лечения существующих заболеваний Вакцина не защищает от заболеваний, вызванных типами ВПЧ, не входящими в вакцину Как и любая другая вакцина, вакцины «Гардасил» и « Церварикс» не могут защитить всех вакцинированных Вакцинация не заменяет и не отменяет проведение скрининговых осмотров!!!
ОБЩИЕ ДАННЫЕ Вакцина не предназначена для лечения существующих заболеваний Вакцина не защищает от заболеваний, вызванных типами ВПЧ, не входящими в вакцину Как и любая другая вакцина, вакцины «Гардасил» и « Церварикс» не могут защитить всех вакцинированных Вакцинация не заменяет и не отменяет проведение скрининговых осмотров!!!
 Факторы, снижающие риск возникновения рака шейки матки Увеличение возраста женщины в момент начала половой жизни Воздержание от беспорядочных половых связей Использование барьерных методов контрацепции Отказ от курения
Факторы, снижающие риск возникновения рака шейки матки Увеличение возраста женщины в момент начала половой жизни Воздержание от беспорядочных половых связей Использование барьерных методов контрацепции Отказ от курения
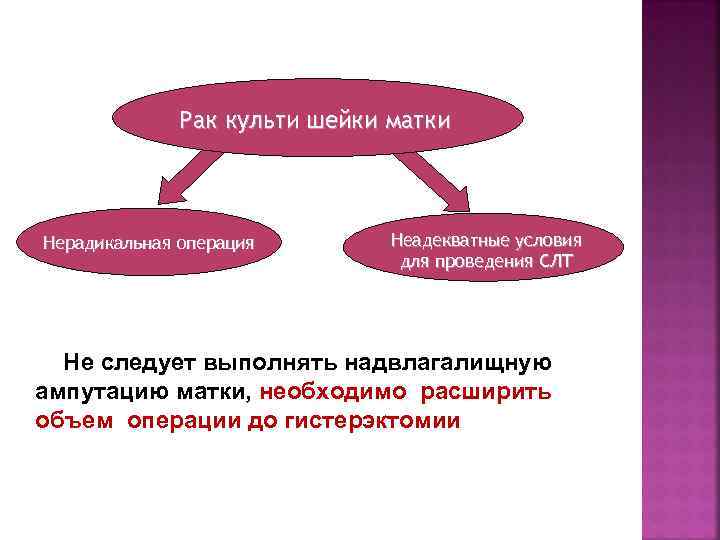 Рак культи шейки матки Нерадикальная операция Неадекватные условия для проведения СЛТ Не следует выполнять надвлагалищную ампутацию матки, необходимо расширить объем операции до гистерэктомии
Рак культи шейки матки Нерадикальная операция Неадекватные условия для проведения СЛТ Не следует выполнять надвлагалищную ампутацию матки, необходимо расширить объем операции до гистерэктомии
 Злокачественные опухоли шейки матки Саркома шейки матки. Составляет 0, 55% среди всех злокачественных опухолей ШМ а) лейомиосаркома – редко встречается, плохой прогноз; б) эмбриональная рабдомиосаркома бывает в репродуктивном возрасте Лимфомы Клиника – 1) кровотечение из влагалища – в 54% случаев 2) наличие во влагалище опухолевых масс- 12% 3) диспареуния – 5% Меланома шейки матки. Протекает бессимптомно у 90% больных 10% пациенток имеют кровотечение из влагалища Возраст 40 -50 лет. Опухоль в виде черного пятна на шейке матки. Выявляют на I-II стадии. Лечение - оперативное. 5 -летняя выживаемость при I стадии – 40%, при II – 14%.
Злокачественные опухоли шейки матки Саркома шейки матки. Составляет 0, 55% среди всех злокачественных опухолей ШМ а) лейомиосаркома – редко встречается, плохой прогноз; б) эмбриональная рабдомиосаркома бывает в репродуктивном возрасте Лимфомы Клиника – 1) кровотечение из влагалища – в 54% случаев 2) наличие во влагалище опухолевых масс- 12% 3) диспареуния – 5% Меланома шейки матки. Протекает бессимптомно у 90% больных 10% пациенток имеют кровотечение из влагалища Возраст 40 -50 лет. Опухоль в виде черного пятна на шейке матки. Выявляют на I-II стадии. Лечение - оперативное. 5 -летняя выживаемость при I стадии – 40%, при II – 14%.
 «Если женщина умирает от рака шейки матки, то кто-то еще‚ кроме рака, виновен в ее смерти» Ч. Камерон (1962 г. ) Благодарю за внимание
«Если женщина умирает от рака шейки матки, то кто-то еще‚ кроме рака, виновен в ее смерти» Ч. Камерон (1962 г. ) Благодарю за внимание
 РАК И БЕРЕМЕННОСТЬ Частота варьирует от 0, 02 до 1 на 1000 беременных Ø Рак молочной железы – 1 -е место Ø Гемобластозы – 2 -е место Ø Меланомы – 3 -е место Ø Злокачественные опухоли ЖПО – 4 -е место Ø Кости – 5 -е место Ø Боль в груди, кашель, кровохарканье Среди ЖПО беременность наиболее часто встречается при РШМ
РАК И БЕРЕМЕННОСТЬ Частота варьирует от 0, 02 до 1 на 1000 беременных Ø Рак молочной железы – 1 -е место Ø Гемобластозы – 2 -е место Ø Меланомы – 3 -е место Ø Злокачественные опухоли ЖПО – 4 -е место Ø Кости – 5 -е место Ø Боль в груди, кашель, кровохарканье Среди ЖПО беременность наиболее часто встречается при РШМ
 РАК И БЕРЕМЕННОСТЬ Несмотря на регулярное наблюдение беременных акушерами-гинекологами диагноз рака ставится в большинстве случаев ПОЗДНО. Причины: Ø отсутствие онкологической настороженности у врачей; Ø нет знаний о клинике злокачественных опухолей и предраковых заболеваниях; Ø наличие анатомических и физиологических изменений во время беременности на шейке; Ø Не берутся мазки из шейки и цервикального канала у беременных при взятии на учет; Ø Не леченные до беременности фоновые и предраковые заболевания шейки матки.
РАК И БЕРЕМЕННОСТЬ Несмотря на регулярное наблюдение беременных акушерами-гинекологами диагноз рака ставится в большинстве случаев ПОЗДНО. Причины: Ø отсутствие онкологической настороженности у врачей; Ø нет знаний о клинике злокачественных опухолей и предраковых заболеваниях; Ø наличие анатомических и физиологических изменений во время беременности на шейке; Ø Не берутся мазки из шейки и цервикального канала у беременных при взятии на учет; Ø Не леченные до беременности фоновые и предраковые заболевания шейки матки.


