009f584d37f424fdfbd07640c4d74fa7.ppt
- Количество слайдов: 37
 * Липидозы Марцинковская И. Р. 5 курс 1 мед 2 группа
* Липидозы Марцинковская И. Р. 5 курс 1 мед 2 группа
 Липидозы Группа заболеваний, характеризующихся нарушением липидного обмена и имеющих преимущественно наследственный характер. болезни накопления, которые обусловлены отложением аномально больших количеств нерасщепленных продуктов жирового обмена в различных органах и тканях, что приводит к значительному нарушению их функции.
Липидозы Группа заболеваний, характеризующихся нарушением липидного обмена и имеющих преимущественно наследственный характер. болезни накопления, которые обусловлены отложением аномально больших количеств нерасщепленных продуктов жирового обмена в различных органах и тканях, что приводит к значительному нарушению их функции.
 Ø В основе Л. лежит полная или частичная недостаточность лизосомальных ферментов, участвующих в обмене липидов и обусловленная наследственным дефектом соответствующего гена. Ø Большинство Л. наследуется по аутосомнорецессивному типу, исключение составляет болезнь Фабри, которая наследуется по Хсцепленному, рецессивному типу. *
Ø В основе Л. лежит полная или частичная недостаточность лизосомальных ферментов, участвующих в обмене липидов и обусловленная наследственным дефектом соответствующего гена. Ø Большинство Л. наследуется по аутосомнорецессивному типу, исключение составляет болезнь Фабри, которая наследуется по Хсцепленному, рецессивному типу. *
 Патогенез липидозов Липидозы включают липопротеинемии, связанные с нарушением обмена липопротеидов, и гликолипидозы, обусловленные нарушением обмена гликолипидов. В организме человека из гликолипидов наиболее распространены сфингогликолипиды, поэтому сфингогликолипиды заболевания, связанные с нарушением их обмена (сфинголипидозы), составляют основную часть гликолипидозов. Для обозначения гликолипидозов используют термин «липидозы» .
Патогенез липидозов Липидозы включают липопротеинемии, связанные с нарушением обмена липопротеидов, и гликолипидозы, обусловленные нарушением обмена гликолипидов. В организме человека из гликолипидов наиболее распространены сфингогликолипиды, поэтому сфингогликолипиды заболевания, связанные с нарушением их обмена (сфинголипидозы), составляют основную часть гликолипидозов. Для обозначения гликолипидозов используют термин «липидозы» .
 *Диагностика *Морфологические исследования направлены на выявление специфических признаков патологического накопления макромолекул в клетках костного мозга, селезенки, нервной ткани, фибробластов кожи. В ряде случаев эти изменения очень типичны (клетки Гоше, Нимана-Пика). диагностика, направленная на *биохимическая выявление специфических патологических метаболитов в тканях и жидкостях организма , определение активности ферментов, исследование меченого радиоизотопами субстрата в фибробластах кожи, а также молекулярно-генетическая диагностика, позволяющая выявить каузальные мутации в соответствующих генах.
*Диагностика *Морфологические исследования направлены на выявление специфических признаков патологического накопления макромолекул в клетках костного мозга, селезенки, нервной ткани, фибробластов кожи. В ряде случаев эти изменения очень типичны (клетки Гоше, Нимана-Пика). диагностика, направленная на *биохимическая выявление специфических патологических метаболитов в тканях и жидкостях организма , определение активности ферментов, исследование меченого радиоизотопами субстрата в фибробластах кожи, а также молекулярно-генетическая диагностика, позволяющая выявить каузальные мутации в соответствующих генах.
 *Диагностика *Усилия медико-генетического консультирования направлены на диагностику Л, установление типа наследования заболевания с последующим расчетом генетического риска рождения больного ребенка в семье и помощи супружеской паре в принятии решения о дальнейшем репродуктивном выборе, учитывая наличие в семье ребенка или родственника с таким тяжелым заболеванием, как Л.
*Диагностика *Усилия медико-генетического консультирования направлены на диагностику Л, установление типа наследования заболевания с последующим расчетом генетического риска рождения больного ребенка в семье и помощи супружеской паре в принятии решения о дальнейшем репродуктивном выборе, учитывая наличие в семье ребенка или родственника с таким тяжелым заболеванием, как Л.
 болезни накопления ганглиозидозы • • GM 1 -ганглиозидоз (тип I, III), GM 2 -ганглиозидоз (тип I, II, ювенильный, хронический тип); o болезнь Нимана — Пика; o болезнь Гоше; o болезнь Фабри; o липогранулематоз Фарбера; o болезнь Вулмена; o болезнь I-клеток; o псевдогурлевскую полидистрофию; o метахроматическую лейкодистрофию; o болезнь Краббе.
болезни накопления ганглиозидозы • • GM 1 -ганглиозидоз (тип I, III), GM 2 -ганглиозидоз (тип I, II, ювенильный, хронический тип); o болезнь Нимана — Пика; o болезнь Гоше; o болезнь Фабри; o липогранулематоз Фарбера; o болезнь Вулмена; o болезнь I-клеток; o псевдогурлевскую полидистрофию; o метахроматическую лейкодистрофию; o болезнь Краббе.
 * Болезнь Тея — Сакса (амавротическая идиотия Тея — Сакса, GM 2 ганглиозидоз тип I )
* Болезнь Тея — Сакса (амавротическая идиотия Тея — Сакса, GM 2 ганглиозидоз тип I )
 Болезнь Тея-Сакса q. Названо в честь британского офтальмолога Уоррена Тея и американского невролога Бернарда Сакса. qвстречается преимущественно среди евреевашкенази, чьи предки населяли восточную и центральную Европу. q Болезнь Тея-Сакса впервые была отмечена в еврейских семьях, живущих в восточной части Польши в начале 19 века, носительство передавалось из поколения в поколение. q. Заболевание вызывает тревогу среди американских евреев, многие из которых относятся к ашкенази.
Болезнь Тея-Сакса q. Названо в честь британского офтальмолога Уоррена Тея и американского невролога Бернарда Сакса. qвстречается преимущественно среди евреевашкенази, чьи предки населяли восточную и центральную Европу. q Болезнь Тея-Сакса впервые была отмечена в еврейских семьях, живущих в восточной части Польши в начале 19 века, носительство передавалось из поколения в поколение. q. Заболевание вызывает тревогу среди американских евреев, многие из которых относятся к ашкенази.
 В патогенезе ведущая роль отводится дефициту фермента бетагексозаминидазы А в плазме крови, мозге и внутренних органах, что приводит к накоплению в их клетках ганглиозида Gm 2.
В патогенезе ведущая роль отводится дефициту фермента бетагексозаминидазы А в плазме крови, мозге и внутренних органах, что приводит к накоплению в их клетках ганглиозида Gm 2.
 течение первых 4— 6 месяцев жизни ребенок развивается нормально, начинает сидеть, ползать, улыбаться. Отмечается повышенная реакция на внешние раздражители (шум, свет) — от испуга до миоклонических судорог. В К 6 месяцам возникает мышечная гипотония. С первого года жизни быстро прогрессирует нарушение моторного и интеллектуального развития до степени идиотии. . Появляются трудности кормления из-за нарушения глотания. Развиваются генерализованные атонические параличи. После 1, 5 лет прогрессируют глухота, слепота, судороги, мышечный тонус повышается до появления спастических параличей вплоть до децеребрационной ригидности. У многих больных описывают «кукольное» лицо: бледная кожа, легкий румянец, длинные ресницы, хорошие волосы. Больные дети умирают на втором году жизни.
течение первых 4— 6 месяцев жизни ребенок развивается нормально, начинает сидеть, ползать, улыбаться. Отмечается повышенная реакция на внешние раздражители (шум, свет) — от испуга до миоклонических судорог. В К 6 месяцам возникает мышечная гипотония. С первого года жизни быстро прогрессирует нарушение моторного и интеллектуального развития до степени идиотии. . Появляются трудности кормления из-за нарушения глотания. Развиваются генерализованные атонические параличи. После 1, 5 лет прогрессируют глухота, слепота, судороги, мышечный тонус повышается до появления спастических параличей вплоть до децеребрационной ригидности. У многих больных описывают «кукольное» лицо: бледная кожа, легкий румянец, длинные ресницы, хорошие волосы. Больные дети умирают на втором году жизни.
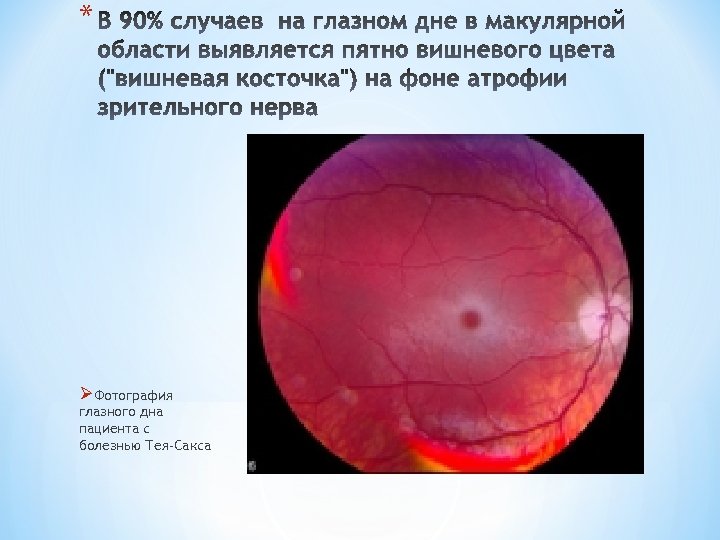 * ØФотография глазного дна пациента с болезнью Тея-Сакса
* ØФотография глазного дна пациента с болезнью Тея-Сакса
 Педположение о болезни Тея-Сакса возникает, когда, наряду с терапевтическим осмот ром, окулист (врач, специализирующийся на заболе ваниях органов зрения) обнаруживает на глазном дне вишнево-красное пятно. Определение количества фермента в жидкостях и тканях больного необходи мо для подтверждения диагноза или для выявления носительства. Необходимы анализ крови и биопсия кожи (анализ крошечных срезов кожи). Пренатальная диагностика возможна при амниоцентезе (аспи рация и анализ амниотической жидкости, получен ной проколом плодного пузыря).
Педположение о болезни Тея-Сакса возникает, когда, наряду с терапевтическим осмот ром, окулист (врач, специализирующийся на заболе ваниях органов зрения) обнаруживает на глазном дне вишнево-красное пятно. Определение количества фермента в жидкостях и тканях больного необходи мо для подтверждения диагноза или для выявления носительства. Необходимы анализ крови и биопсия кожи (анализ крошечных срезов кожи). Пренатальная диагностика возможна при амниоцентезе (аспи рация и анализ амниотической жидкости, получен ной проколом плодного пузыря).
 Клинический диагноз амавротической идиотии Тея-Сакса основывается на: q данных клинической картины заболевания, q характерных изменениях глазного дна , q определении активности специфического фермента(бетагексозаминидазы А ).
Клинический диагноз амавротической идиотии Тея-Сакса основывается на: q данных клинической картины заболевания, q характерных изменениях глазного дна , q определении активности специфического фермента(бетагексозаминидазы А ).
 Лечение Болезнь Тея-Сакса не поддается лечению. Нарастающая клиническая картина заболевания, угасающий больной ребенок мучительны для родных и близких. Здесь может помочь только участие и эмоциональная поддержка.
Лечение Болезнь Тея-Сакса не поддается лечению. Нарастающая клиническая картина заболевания, угасающий больной ребенок мучительны для родных и близких. Здесь может помочь только участие и эмоциональная поддержка.
 * Болезнь Ниманна — Пика
* Болезнь Ниманна — Пика
 Болезнь Нимана — Пика (ретикулогистиоцитарный сфингомиелиноз, фосфатидный липидоз) наследственное заболевание, обусловленное накоплением в клетках ретикулогистиоцитарной системы фосфолипидов, преимущественно сфингомиелина и холестерина. Наследуется по рецессивному типу. Соотношение полов — M 1: Ж 1. Частота заболевания составляет 1 случай на 100 000 детей. В семьях с больными детьми часто имеются кровнородственные браки.
Болезнь Нимана — Пика (ретикулогистиоцитарный сфингомиелиноз, фосфатидный липидоз) наследственное заболевание, обусловленное накоплением в клетках ретикулогистиоцитарной системы фосфолипидов, преимущественно сфингомиелина и холестерина. Наследуется по рецессивному типу. Соотношение полов — M 1: Ж 1. Частота заболевания составляет 1 случай на 100 000 детей. В семьях с больными детьми часто имеются кровнородственные браки.
 Патогенез В основе патогенеза лежит дефицит фермента сфингомиелинидазы. При возникновении заболевания в грудном возрасте (от 1 до 2 месяцев) активность фермента почти полностью отсутствует, составляет 5– 7 % таковой у здоровых людей. Энзимный дефект приводит к отложению сфингомиелина в селезенке, печени, лимфатических узлах, железах внутренней секреции. Патологический субстрат представлен макрофагальными элементами — клетками Нимана — Пика. Это специфические клетки, но могут встречаться и при некоторых других болезнях накопления. Тип наследования - аутосомнорецессивный.
Патогенез В основе патогенеза лежит дефицит фермента сфингомиелинидазы. При возникновении заболевания в грудном возрасте (от 1 до 2 месяцев) активность фермента почти полностью отсутствует, составляет 5– 7 % таковой у здоровых людей. Энзимный дефект приводит к отложению сфингомиелина в селезенке, печени, лимфатических узлах, железах внутренней секреции. Патологический субстрат представлен макрофагальными элементами — клетками Нимана — Пика. Это специфические клетки, но могут встречаться и при некоторых других болезнях накопления. Тип наследования - аутосомнорецессивный.
 Ранняя тяжелая Øу детей с первых дней жизни Øнаблюдаются отказ от пищи, периодическая рвота, обезвоживание организма, увеличиваются печень и селезенка. Øзадержка психического развития, развиваются спастические парезы, нарушается координация движений, возникают глухота и слепота. ØСлабоумие прогрессирует, развивается децеребрационная ригидность. ØНа глазном дне - атрофия сосков зрительных нервов, в 20 -30% случаев - вишневое пятно. ØГибель наступает через 2 -3 года от начала заболевания. Поздняя хроническая Øвозникающей в подростковом возрасте или у взрослых, Øболезнь течет длительно, Øнервная система обычно не поражается или вовлекается в патологический процесс в позднем периоде
Ранняя тяжелая Øу детей с первых дней жизни Øнаблюдаются отказ от пищи, периодическая рвота, обезвоживание организма, увеличиваются печень и селезенка. Øзадержка психического развития, развиваются спастические парезы, нарушается координация движений, возникают глухота и слепота. ØСлабоумие прогрессирует, развивается децеребрационная ригидность. ØНа глазном дне - атрофия сосков зрительных нервов, в 20 -30% случаев - вишневое пятно. ØГибель наступает через 2 -3 года от начала заболевания. Поздняя хроническая Øвозникающей в подростковом возрасте или у взрослых, Øболезнь течет длительно, Øнервная система обычно не поражается или вовлекается в патологический процесс в позднем периоде
 Типы Заболевание встречается во всех этнических группах, однако частота типа А выше среди евреев-ашкенази и составляет 1: 100. Тип А (классическая инфантильная форма, острая нейропатическая форма) составляет более половины всех случаев болезни Нимана. Пика. Заболевание проявляется после рождения и характеризуется поражением внутренних органов и ц. н. с.
Типы Заболевание встречается во всех этнических группах, однако частота типа А выше среди евреев-ашкенази и составляет 1: 100. Тип А (классическая инфантильная форма, острая нейропатическая форма) составляет более половины всех случаев болезни Нимана. Пика. Заболевание проявляется после рождения и характеризуется поражением внутренних органов и ц. н. с.
 Клиническая картина (тип А): Уже в 3 месяца отмечаются трудности вскармливания, гипотрофия, а в 6 месяцев выявляется гепатоспленомегалия. Как правило, печень увеличивается раньше, чем селезенка. Дети истощены, характерны большой выступающий живот и тонкие конечности. Из неврологических нарушений отмечаются мышечная гипотония, угнетение сухожильных рефлексов, отсутствие реакции на окружающее, остановка моторного развития, затем утрата уже приобретенных навыков. Рано снижается слух. Кожа приобретает коричневатожелтую окраску из-за нарушения обмена сфингомиелина. Примерно в 50% случаев выявляется вишнево-красное пятно в области желтого пятна сетчатки. Также описаны помутнение роговицы, коричневое прокрашивание передней капсулы хрусталика. Больные дети умирают обычно на третьем году жизни.
Клиническая картина (тип А): Уже в 3 месяца отмечаются трудности вскармливания, гипотрофия, а в 6 месяцев выявляется гепатоспленомегалия. Как правило, печень увеличивается раньше, чем селезенка. Дети истощены, характерны большой выступающий живот и тонкие конечности. Из неврологических нарушений отмечаются мышечная гипотония, угнетение сухожильных рефлексов, отсутствие реакции на окружающее, остановка моторного развития, затем утрата уже приобретенных навыков. Рано снижается слух. Кожа приобретает коричневатожелтую окраску из-за нарушения обмена сфингомиелина. Примерно в 50% случаев выявляется вишнево-красное пятно в области желтого пятна сетчатки. Также описаны помутнение роговицы, коричневое прокрашивание передней капсулы хрусталика. Больные дети умирают обычно на третьем году жизни.
 Типы При типе В (висцеральная форма, хроническая форма без вовлечения нервной системы) основные клинические проявления развиваются позже, чем при типе А. Спленомегалия появляется в возрасте 2 -6 лет, позднее поражаются печень и легкие (больные подвержены частым инфекциям дыхательных путей). Симптоматика поражения ц. н. с. отсутствует, напротив, в ряде случаев отмечены высокие интеллектуальные способности. Продолжительность жизни не снижена.
Типы При типе В (висцеральная форма, хроническая форма без вовлечения нервной системы) основные клинические проявления развиваются позже, чем при типе А. Спленомегалия появляется в возрасте 2 -6 лет, позднее поражаются печень и легкие (больные подвержены частым инфекциям дыхательных путей). Симптоматика поражения ц. н. с. отсутствует, напротив, в ряде случаев отмечены высокие интеллектуальные способности. Продолжительность жизни не снижена.
 Типы Тип С (подострая, юношеская форма, хроническая нейропатическая форма) проявляется в 1 -2 года и характеризуется нейровисцеральными нарушениями. Сначала появляется гепатоспленомегалия (менее выражена по сравнению с типами А и В), может наблюдаться холестаз. Неврологические симптомы развиваются на фоне поражения внутренних органов, отмечаются мышечная гипотония, повышение глубоких сухожильных рефлексов, которые сменяются спастическим параличом, а также интенционный тремор, умеренная атаксия, судороги. Большинство больных погибает в возрасте 5 -15 лет.
Типы Тип С (подострая, юношеская форма, хроническая нейропатическая форма) проявляется в 1 -2 года и характеризуется нейровисцеральными нарушениями. Сначала появляется гепатоспленомегалия (менее выражена по сравнению с типами А и В), может наблюдаться холестаз. Неврологические симптомы развиваются на фоне поражения внутренних органов, отмечаются мышечная гипотония, повышение глубоких сухожильных рефлексов, которые сменяются спастическим параличом, а также интенционный тремор, умеренная атаксия, судороги. Большинство больных погибает в возрасте 5 -15 лет.
 Диагноз болезни Ниманна-Пика основывается на данных: *клинической картины, *исследовании глазного дна, *определении активности специфического фермента, *обнаружении клеток Ниманна-Пика в стернальном пунктате или в пунктатах селезенки. Лабораторная диагностика основана на обнаружении в биопсийном материале лимфатического узла, печени или селезенки сфингомиелина. В лейкоцитах и культуре фибробластов находят снижение содержания или отсутствие фермента.
Диагноз болезни Ниманна-Пика основывается на данных: *клинической картины, *исследовании глазного дна, *определении активности специфического фермента, *обнаружении клеток Ниманна-Пика в стернальном пунктате или в пунктатах селезенки. Лабораторная диагностика основана на обнаружении в биопсийном материале лимфатического узла, печени или селезенки сфингомиелина. В лейкоцитах и культуре фибробластов находят снижение содержания или отсутствие фермента.
 * Симптоматическое. В настоящее время неэффективно. С сомнительным эффектом применялись гормональные препараты (АКТГ, тиреодин, гормоны), переливание крови, экстракты печени, ферменты и др. Спленэктомия не дает положительных результатов. В целях профилактики родителям, имеющим ребенка с болезнью Нимана — Пика, целесообразно воздержаться от дальнейшего деторождения. Прогноз неблагоприятный, дети умирают в первые два года жизни.
* Симптоматическое. В настоящее время неэффективно. С сомнительным эффектом применялись гормональные препараты (АКТГ, тиреодин, гормоны), переливание крови, экстракты печени, ферменты и др. Спленэктомия не дает положительных результатов. В целях профилактики родителям, имеющим ребенка с болезнью Нимана — Пика, целесообразно воздержаться от дальнейшего деторождения. Прогноз неблагоприятный, дети умирают в первые два года жизни.
 Болезнь Гоше (глюкозилцерамидный липидоз) *наследственное заболевание, является самой распространённой из лизосомных болезней накопления. *Развивается в результате недостаточности фермента глюкоцереброзидазы, которая приводит к накоплению глюкоцереброзида во многих тканях, включая селезёнку, печень, почки, лёгкие, мозг и костный мозг.
Болезнь Гоше (глюкозилцерамидный липидоз) *наследственное заболевание, является самой распространённой из лизосомных болезней накопления. *Развивается в результате недостаточности фермента глюкоцереброзидазы, которая приводит к накоплению глюкоцереброзида во многих тканях, включая селезёнку, печень, почки, лёгкие, мозг и костный мозг.
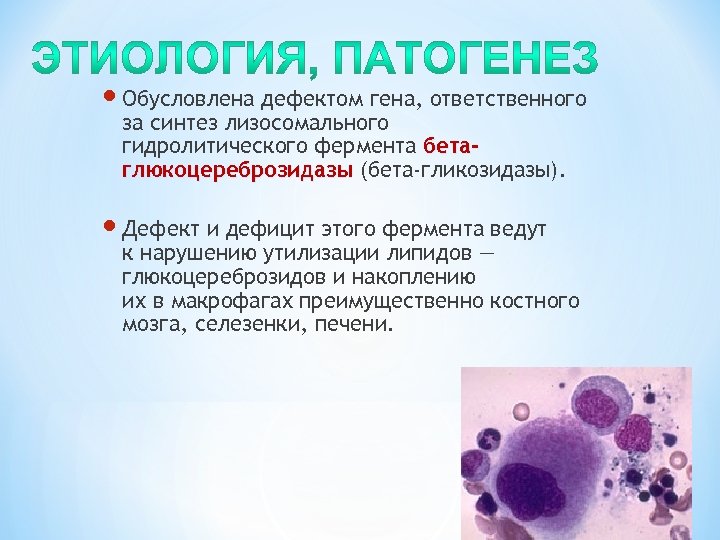 Обусловлена дефектом гена, ответственного за синтез лизосомального гидролитического фермента бетаглюкоцереброзидазы (бета-гликозидазы). Дефект и дефицит этого фермента ведут к нарушению утилизации липидов — глюкоцереброзидов и накоплению их в макрофагах преимущественно костного мозга, селезенки, печени.
Обусловлена дефектом гена, ответственного за синтез лизосомального гидролитического фермента бетаглюкоцереброзидазы (бета-гликозидазы). Дефект и дефицит этого фермента ведут к нарушению утилизации липидов — глюкоцереброзидов и накоплению их в макрофагах преимущественно костного мозга, селезенки, печени.
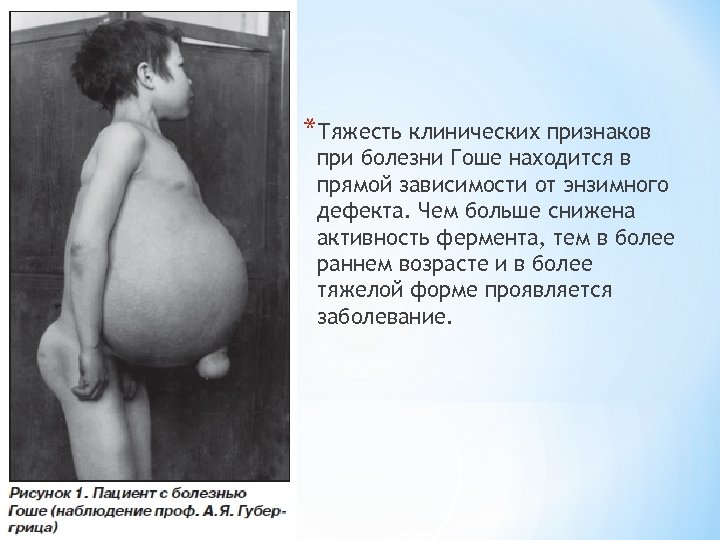 *Тяжесть клинических признаков при болезни Гоше находится в прямой зависимости от энзимного дефекта. Чем больше снижена активность фермента, тем в более раннем возрасте и в более тяжелой форме проявляется заболевание.
*Тяжесть клинических признаков при болезни Гоше находится в прямой зависимости от энзимного дефекта. Чем больше снижена активность фермента, тем в более раннем возрасте и в более тяжелой форме проявляется заболевание.
 Классификация q. Тип 1 (доброкачественный) в 30 раз чаще встречается у евреев (западноевропейской группы Ашкенази); неврологические нарушения при этом отсутствуют, висцеральные изменения связаны преимущественно с кроветворными органами, увеличением селезенки, явлениями гиперспленизма, деструкцией костной ткани. При двух других типах какого-либо этнического преобладания не отмечено. q. Тип 2 представляет собой злокачественную форму процесса с грубыми неврологическими нарушениями, которые проявляются уже у новорожденных и ведут к смерти в пер вые 2 года жизни. q. Тип 3 отличается вариабельностью висцеральных и неврологических нару ше ний; по течению он менее злокачествен, чем тип 2.
Классификация q. Тип 1 (доброкачественный) в 30 раз чаще встречается у евреев (западноевропейской группы Ашкенази); неврологические нарушения при этом отсутствуют, висцеральные изменения связаны преимущественно с кроветворными органами, увеличением селезенки, явлениями гиперспленизма, деструкцией костной ткани. При двух других типах какого-либо этнического преобладания не отмечено. q. Тип 2 представляет собой злокачественную форму процесса с грубыми неврологическими нарушениями, которые проявляются уже у новорожденных и ведут к смерти в пер вые 2 года жизни. q. Тип 3 отличается вариабельностью висцеральных и неврологических нару ше ний; по течению он менее злокачествен, чем тип 2.
 Клиническая картина *Заболевание характеризуется развитием спленомегалического синдрома, анемии и поражения костной системы. Неврологическая симптоматика заболевания вариабельна.
Клиническая картина *Заболевание характеризуется развитием спленомегалического синдрома, анемии и поражения костной системы. Неврологическая симптоматика заболевания вариабельна.
 Клиническая картина * Острой формой болеют только дети грудного возраста. * Начинаясь уже в первые месяцы жизни, заболевание характеризуется задержкой физического и нервно-психического развития ребенка. * Отмечаются лихорадка, значительное увеличение объема живота (вследствие спленогепатомегалии), симптомы дыхательной недостаточности (цианоз, кашель), отечность суставов и болезненность в области трубчатых костей, усиливающаяся при движении, остеопороз, декальцификация. * Возможны спонтанные переломы костей. Увеличение лимфатических узлов встречается редко. Характерны своеобразная коричневая окраска кожи, а также петехиальные высыпания в области лица и кистей, иногда других участков тела. У всех больных обнаруживают анемию, лейкопению, тромбоцитопению. Содержание липидов и холестерина в крови не увеличено. * Наблюдаются многочисленные неврологические симптомы - гипертония мышц, тризм, опистотонус, затруднения глотания, косоглазие, слепота, тонические и клонические судороги, параличи различной локализации.
Клиническая картина * Острой формой болеют только дети грудного возраста. * Начинаясь уже в первые месяцы жизни, заболевание характеризуется задержкой физического и нервно-психического развития ребенка. * Отмечаются лихорадка, значительное увеличение объема живота (вследствие спленогепатомегалии), симптомы дыхательной недостаточности (цианоз, кашель), отечность суставов и болезненность в области трубчатых костей, усиливающаяся при движении, остеопороз, декальцификация. * Возможны спонтанные переломы костей. Увеличение лимфатических узлов встречается редко. Характерны своеобразная коричневая окраска кожи, а также петехиальные высыпания в области лица и кистей, иногда других участков тела. У всех больных обнаруживают анемию, лейкопению, тромбоцитопению. Содержание липидов и холестерина в крови не увеличено. * Наблюдаются многочисленные неврологические симптомы - гипертония мышц, тризм, опистотонус, затруднения глотания, косоглазие, слепота, тонические и клонические судороги, параличи различной локализации.
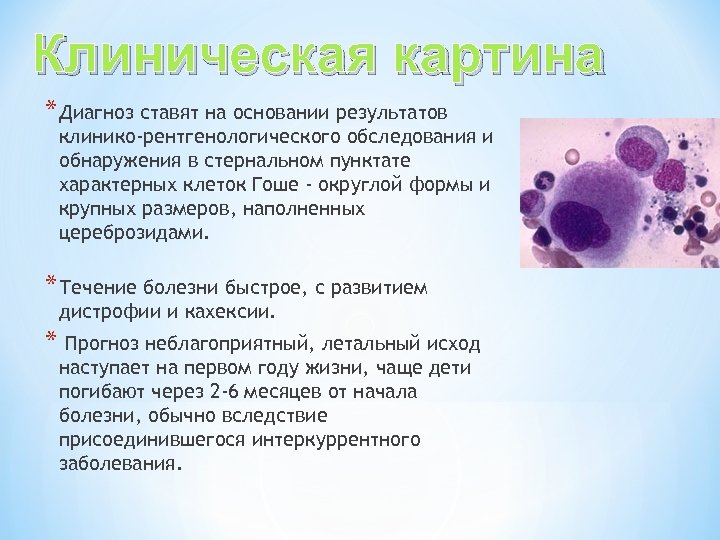 Клиническая картина * Диагноз ставят на основании результатов клинико-рентгенологического обследования и обнаружения в стернальном пунктате характерных клеток Гоше - округлой формы и крупных размеров, наполненных цереброзидами. * Течение болезни быстрое, с развитием дистрофии и кахексии. * Прогноз неблагоприятный, летальный исход наступает на первом году жизни, чаще дети погибают через 2 -6 месяцев от начала болезни, обычно вследствие присоединившегося интеркуррентного заболевания.
Клиническая картина * Диагноз ставят на основании результатов клинико-рентгенологического обследования и обнаружения в стернальном пунктате характерных клеток Гоше - округлой формы и крупных размеров, наполненных цереброзидами. * Течение болезни быстрое, с развитием дистрофии и кахексии. * Прогноз неблагоприятный, летальный исход наступает на первом году жизни, чаще дети погибают через 2 -6 месяцев от начала болезни, обычно вследствие присоединившегося интеркуррентного заболевания.
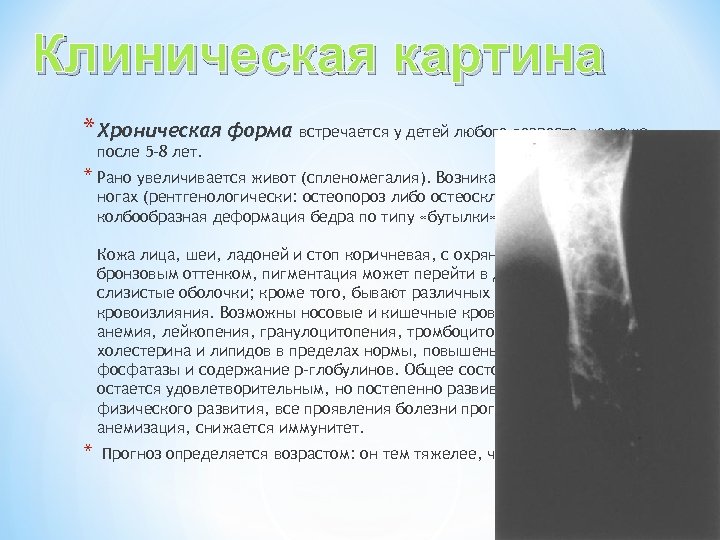 Клиническая картина * Хроническая форма встречается у детей любого возраста, но чаще после 5 -8 лет. * Рано увеличивается живот (спленомегалия). Возникают спонтанные боли в ногах (рентгенологически: остеопороз либо остеосклероз). Возможна колбообразная деформация бедра по типу «бутылки» . Кожа лица, шеи, ладоней и стоп коричневая, с охряно-желтым или бронзовым оттенком, пигментация может перейти в диффузную и захватить слизистые оболочки; кроме того, бывают различных размеров и очертаний кровоизлияния. Возможны носовые и кишечные кровотечения. В крови: анемия, лейкопения, гранулоцитопения, тромбоцитопения; уровень холестерина и липидов в пределах нормы, повышены активность кислой фосфатазы и содержание р-глобулинов. Общее состояние ребенка долго остается удовлетворительным, но постепенно развивается отсталость физического развития, все проявления болезни прогрессируют, нарастает анемизация, снижается иммунитет. * Прогноз определяется возрастом: он тем тяжелее, чем младше ребенок.
Клиническая картина * Хроническая форма встречается у детей любого возраста, но чаще после 5 -8 лет. * Рано увеличивается живот (спленомегалия). Возникают спонтанные боли в ногах (рентгенологически: остеопороз либо остеосклероз). Возможна колбообразная деформация бедра по типу «бутылки» . Кожа лица, шеи, ладоней и стоп коричневая, с охряно-желтым или бронзовым оттенком, пигментация может перейти в диффузную и захватить слизистые оболочки; кроме того, бывают различных размеров и очертаний кровоизлияния. Возможны носовые и кишечные кровотечения. В крови: анемия, лейкопения, гранулоцитопения, тромбоцитопения; уровень холестерина и липидов в пределах нормы, повышены активность кислой фосфатазы и содержание р-глобулинов. Общее состояние ребенка долго остается удовлетворительным, но постепенно развивается отсталость физического развития, все проявления болезни прогрессируют, нарастает анемизация, снижается иммунитет. * Прогноз определяется возрастом: он тем тяжелее, чем младше ребенок.
 Диагноз основывается на клинической картине заболевания, подтверждается исследованием активности глюкоцереброзидазы в лейкоцитах и кожных фибробластах. В пунктатах костного мозга или селезенки обнаруживаются клетки Гоше
Диагноз основывается на клинической картине заболевания, подтверждается исследованием активности глюкоцереброзидазы в лейкоцитах и кожных фибробластах. В пунктатах костного мозга или селезенки обнаруживаются клетки Гоше
 Лечение * С выделением и очисткой глюкоцереброзидазы стало возможным замещение мутантного фермента у больных. Десятилетний опыт применения ферментозаместительной терапии во всем мире свидетельствует о том, что этот метод лечения останавливает прогрессирование заболевания, способствует обратному развитию симптомов болезни Гоше и значительно улучшает качество жизни больных. Сегодня во всем мире тысячи больных с болезнью Гоше получают внутривенные инъекции модифицированной человеческой глюкоцереброзидазы. * В Украине двум детям проводится специфическое лечение в качестве гуманитарной помощи фирмы Джензайм.
Лечение * С выделением и очисткой глюкоцереброзидазы стало возможным замещение мутантного фермента у больных. Десятилетний опыт применения ферментозаместительной терапии во всем мире свидетельствует о том, что этот метод лечения останавливает прогрессирование заболевания, способствует обратному развитию симптомов болезни Гоше и значительно улучшает качество жизни больных. Сегодня во всем мире тысячи больных с болезнью Гоше получают внутривенные инъекции модифицированной человеческой глюкоцереброзидазы. * В Украине двум детям проводится специфическое лечение в качестве гуманитарной помощи фирмы Джензайм.
 *Благодаря успехам генетики и современной медицинской науки эффективное лечение наследственных болезней становится реальностью, уменьшает боль и страдания многих людей, дарит ранее безнадежным пациентам надежду на полноценную жизнь. Ребенок 8 лет до лечения Спустя 2 года после лечения
*Благодаря успехам генетики и современной медицинской науки эффективное лечение наследственных болезней становится реальностью, уменьшает боль и страдания многих людей, дарит ранее безнадежным пациентам надежду на полноценную жизнь. Ребенок 8 лет до лечения Спустя 2 года после лечения
 *
*


