ЛИМФОГРАНУЛОМАТОЗ (БОЛЕЗНЬ ХОДЖКИНА)1.ppt
- Количество слайдов: 42

ЛИМФОГРАНУЛОМАТОЗ (БОЛЕЗНЬ ХОДЖКИНА) ЛЕКЦИЯ

Определение n Злокачественное новообразование лимфоидной ткани, характеризующееся ее грануломатозным строением с наличием гигантских клеток Березовского-Штернберга, поражением лимфатических узлов и внутренних органов 1832 г. – английский врач Т. Ходжкин описал 7 случаев заболевания 1890 г. – С. Я. Березовский обнаружил гигантские многоядерные клетки - 1898 г. – К. Штернберг подробно описал гигантские многоядерные клетки -

Этиология неизвестна. Теории: 1. Вирусная 2. Генетическая Лимфогрануломатоз относится к злокачественным лимфомам – это опухоли кроветворной и лимфоидной ткани (гематосаркомы) Классификация лимфом: - Лимфосаркома - Ретикулосаркома - Миеломная болезнь - Лимфогрануломатоз

Патогенез n Нарушен (подавлен) клеточный иммунитет (снижается число и функция Тлимфоцитов) Частые заболевания, вызванные инфекцией (вирусной, грибковой) n Мутация лимфоидных клеток, которые приобретают антигенные свойства Развитие аутоиммунных реакций (гемолитическая анемия, лейкопения, тромбоцитопения) Частое сочетание с аутоиммунными заболеваниями (ревматоидный артрит, системная красная волчанка)

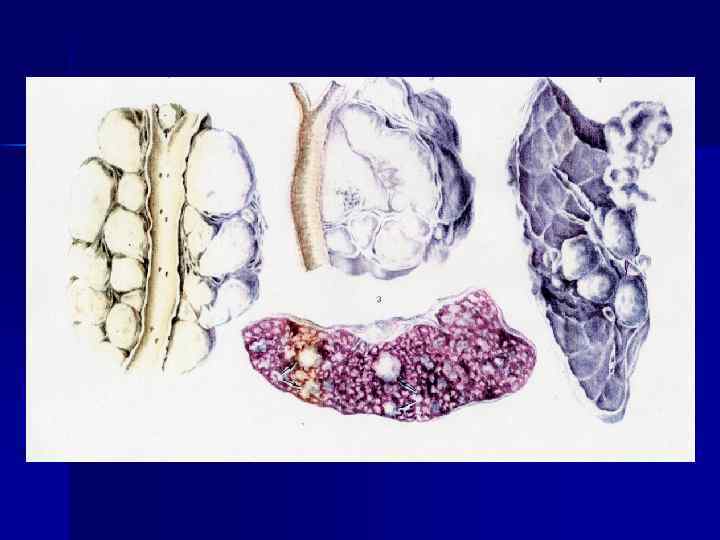
Патологическая анатомия n n n n Лимфоузлы увеличены, уплотнены, на разрезе серо-розового цвета Медиастинально-прикорневая форма ЛГМ селезенки ( «порфирная» селезенка) ЛГМ желудочно-кишечного тракта (забрюшинные, брыжеечные лимфоузлы, лимфатические фолликулы слизистой кишечника перфорация, перитонит ЛГМ печени и почек (очаговое, диффузное поражение) ЛГМ костей (позвоночник, ребра, кости таза и грудины) Другие органы (сердце, молочные железы, щитовидная железа, придатки матки, предстательная железа, серозные оболочки)

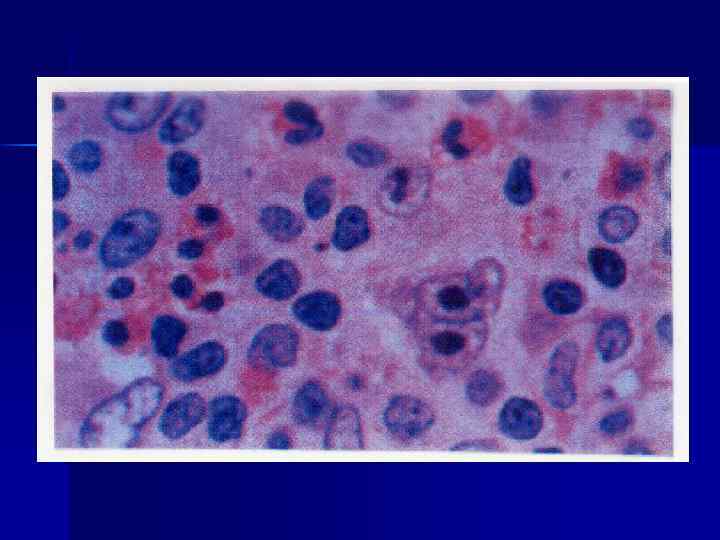
Микроскопия узлов Разрастание лимфоидных и плазматических клеток, гистиоцитов, фибробластов, нейтрофилов (картина грануломатозной ткани) n Обнаружение клеток Березовского. Штернберга: гигантская клетка с признаками деления ядра и наличием ядрышек n

Клиника Многообразие симптомов, так как поражаются разные группы лимфатических узлов и внутренние органы Течение: - Острое (высокая температура тела, увеличение лимфатических узлов, печени и селезенки, анемия, анорексия, похудание, СОЭ) - Хроническое (увеличение одной группы лимфоузлов, при генерализации вовлекаются и другие лимфоузлы и внутренние органы) - Подострое (клиническая картина промежуточная)
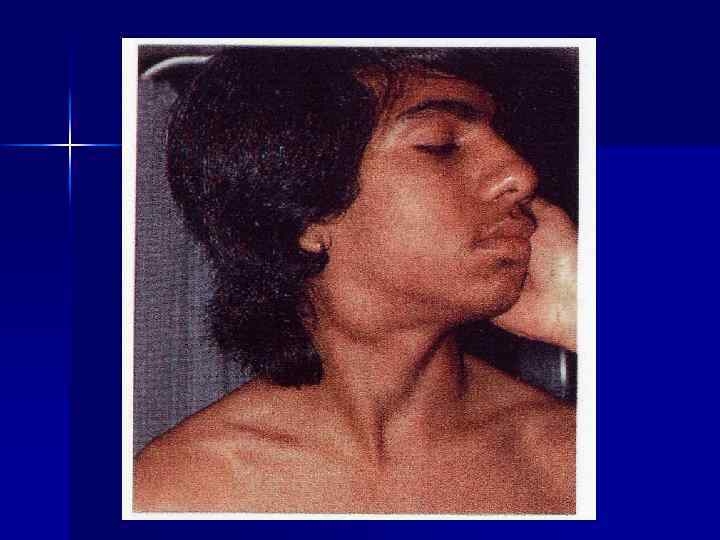
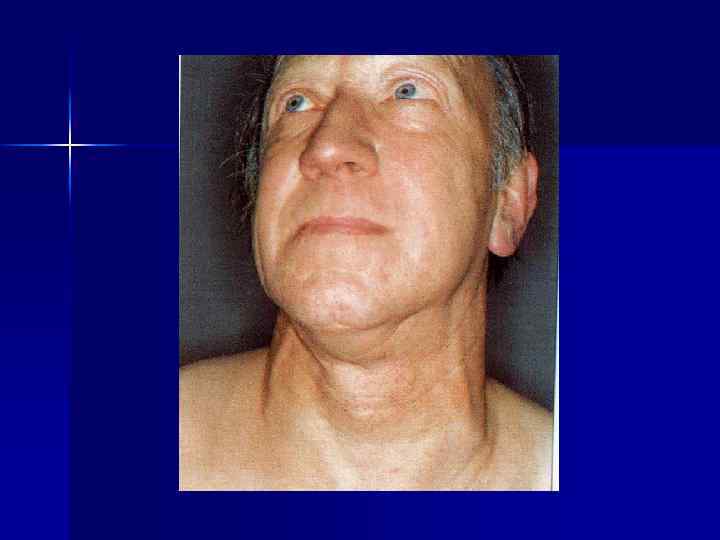
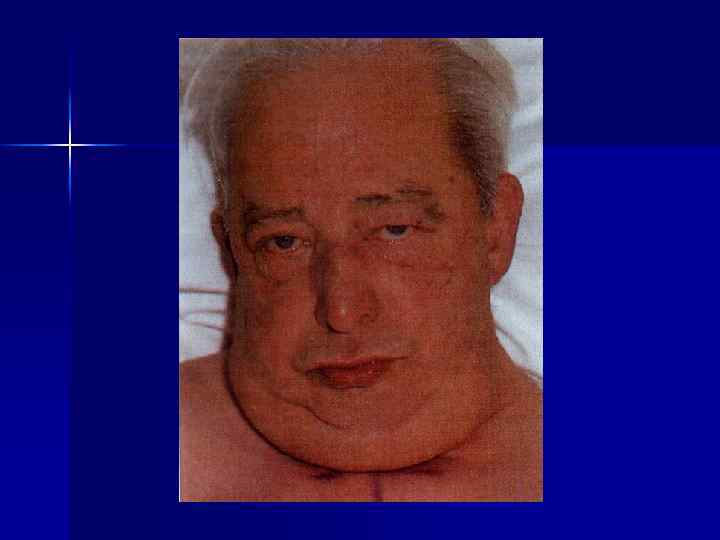

Стадии лимфогрануломатоза I стадия (локальные формы) – поражение одной или двух смежных групп лимфоузлов по одну сторону диафрагмы II стадия (регионарные формы) – поражение двух и более несмежных групп лимфоузлов по одну сторону диафрагмы III стадия (генерализованные формы) – поражение лимфоузлов по обе стороны диафрагмы и увеличение селезенки IV стадия (диссеминированная форма) – поражение лимфоузлов и внутренних органов (легкие, печень, почки и др. )

Стадии лимфогрануломатоза (продолжение) II и III стадию подразделяют на А и Б А – отсутствие симптомов интоксикации Б – присутствуют симптомы интоксикации: -повышение температуры тела -ночные поты -кожный зуд -быстрая потеря веса -анорексия I стадия протекает без интоксикации IV стадия всегда сопровождается интоксикацией

Лабораторные признаки активности опухолевого процесса Ускорение СОЭ n Нейтрофильный лейкоцитоз n Высокий уровень фибриногена n Низкое содержание железа в сыворотке n Повышение α 2 -глобулинов n Снижение γ-глобулинов n

Клинические формы ЛГМ кожи (узелки, язвы с гнойнонекротическим отделяемым, крапивница, экзема, эритема) n ЛГМ костей (позвоночник, ребра, кости таза). Сдавление спинного мозга ведет к параличу нижних конечностей, нарушению функции органов малого таза. Патологические переломы ребер n

Клинические формы (продолжение) n ЛГМ средостения и легочной ткани – сдавление верхней полой вены медиастинальный компрессионный синдром, сдавление пищевода дисфагия, сдавление трахеи диспноэ, сдавление возвратного гортанного нерва осиплость голоса

Клинические формы (продолжение) n ЛГМ желудочно-кишечного тракта Чаще поражается тонкая кишка, реже пищевод и желудок диспептические расстройства. При перфорации кишечника перитонит. Увеличены печень и селезенка
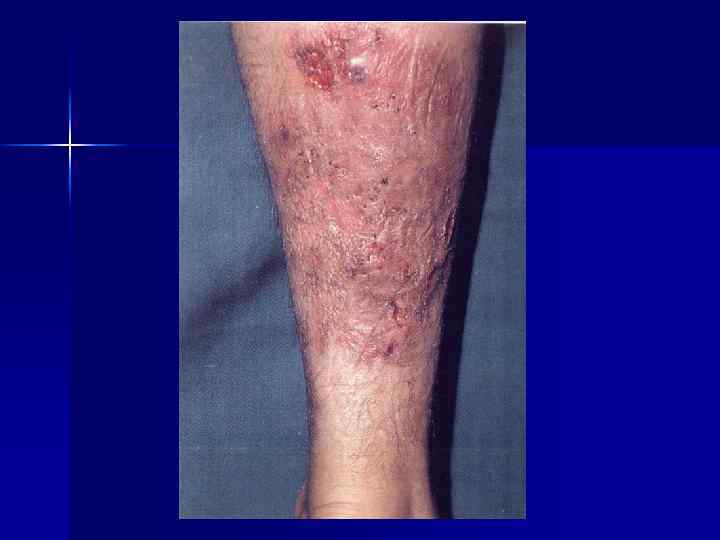

Диагностика n n n - Лабораторная диагностика Пункция лимфоузлов и поиск клеток Березовского-Штернберга При подозрении на поражение того или иного органа проводятся следующие исследования: Rg-графия и КТ грудной клетки Rg-графия и КТ плоских костей УЗИ органов брюшной полости (печень, селезенка, почки, лимфоузлы), КТ живота Рентгеноконтрастная лимфография Rg-графия кишечника (ирригоскопия) ФГДС Исследование функции печени и почек лапаротомия

Дифференциальная диагностика 1 - Лимфадениты инфекционного генеза: - Вирусной этиологии Лекарственной этиологии При бруцеллезе При туберкулезе При токсоплазмозе 2 - Лимфосаркома и ретикулосаркома

Лечение Лучевая терапия n Цитостатическая терапия (химиотерапия) n Оперативное лечение n - I, IIА и IIБ, IIIА стадии – лучевая терапия IIIБ и IV стадии – комбинированная терапия (лучевая и химиотерапия)

Лучевая терапия Гамма-излучение радиоактивного нуклида Со-60 с электронными ускорителями (суммарная доза 4000 рад) Цитостатическая терапия (химиотерапия) Используются препараты: -винкристин, винбластин -натулан -циклофосфан -брунеомицин и др.

Программа лечения лимфогрануломатоза I, II и III стадии Диагностическая лапаротомия и спленэктомия n Первый этап: химиотерапия (2 -6 курсов) n Второй этап: лучевая терапия n Третий этап: поддерживающая химиотерапия n

Прогноз Излечение – 80% локализованных форм ЛГМ, восстановление трудоспособности 70% n Ремиссия – 80% при генерализованных формах ЛГМ n Летальный исход при диссеминированных формах ЛГМ Причины: -легочно-сердечная недостаточность, n -почечная и печеночная недостаточность -гнойные осложнения -амилоидоз внутренних органов с нарушением их функции -перфорация кишечника, перитонит, кровотечение -кахексия, анемия

МИЕЛОМНАЯ БОЛЕЗНЬ ЛЕКЦИЯ

Болезнь Рустицкого-Калера. Определение. Заболевание, в основе которого лежит неопластическая пролиферация в костном мозге (реже в других органах) плазматических клеток, способных секретировать иммуноглобулины или их фрагменты. Это злокачественная опухоль системы Влимфоцитов, которые продуцируют плазматические клетки.

История 1846 г. Дальримпл (описал боль в костях и их хрупкость) 1848 г. Н. Бенс-Джонс (выявил термолабильную белковую субстанцию в моче) 1873 г. О. А. Рустицкий (описал патологоанатомическую картину заболевания) 1889 г. О. Калер (представил патогенез и клинико-морфологическую картину заболевания) Болеют одинаково часто мужчины и женщины. Возраст - старше 40 лет. Распространенность: 1 -3 на 100. 000 населения.

Этиология Соматическая мутация иммунокомпетентных В-лимфоцитов Продукция мутантных плазматических клеток (миеломные клетки) Миеломные клетки секретируют парапротеины - иммуноглобулины различных классов (чаще Ig. J и Ig. A) Подавляется рост нормальных иммунокомпетентных клеток

Патогенез 1. Вследствие активного размножения миеломных клеток в костном мозге происходит деструкция костной ткани. 2. Локализация миеломы может быть и вне костного мозга (в желудке, легких, кишечнике, лимфатических узлах). 3. Вторичный иммунодефицитный синдром (подавлены нормальные клоны иммунокомпетент-ных клеток), инфекционный синдром (особенно с локализацией в бронхолегочной системе). 4. Диспротеиноз ведет к амилоидозу почек (миеломная нефропатия) с развитием ХПН.

Морфология 1. В костном мозге множественные серовато-розовые узлы с участками некроза и кровоизлияний (пестрый вид). 2. В костях очаги остеопороза, кости мягкие, хрупкие, патологические переломы (ребер, позвоночника, костей таза). 3. Миеломные узлы могут прорастать в прилежащие ткани: мышцы, плевру, твердую мозговую оболочку, кожу. 4. Вторично сморщенная почка (амилоидоз), кальцинаты. 5. Кровоизлияния во внутренние органы. 6. Гнойно-воспалительные процессы. 7. Обнаруживаются в костном мозге миеломные клетки, могут выявляться и в других органах (печень, селезенка, легкие, почки, лимфатические узлы).
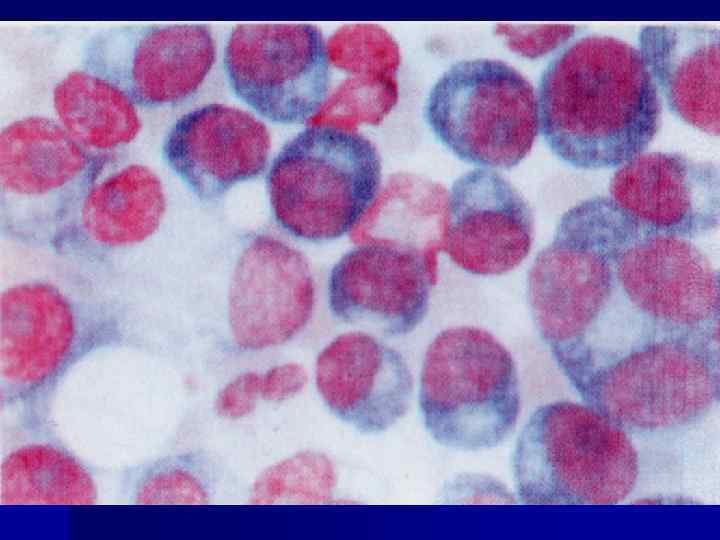

Клиническое течение - боли в плоских костях (череп, ребра, кости таза, позвоночник) - боли при поражении плевры, легких, желудка, кишечника, брюшины - параплегия, гемиплегия, экзофтальм - геморрагический синдром (тромбоцитопения) - кровь: плазматические клетки (от 10 до 50%) в периферической крови, эритробласты, мегалоцитоз, лимфоцитоз, СОЭ . - уровень белка крови , уровень - глобулинов . - нарушение гуморального иммунитета: иммуноглобулины J и A (подавление иммуноглобулинов М и Е)

Осложнения - патологические переломы плоских костей - признаки сдавления опухолью головного мозга (гемипарез, гемиплегия), спинного мозга (парапарез, параплегия) - амилоидоз почек ХПН, уремия - амилоидоз миокарда ХСН - разрушение костной ткани гиперкальциемия: • гиперрефлексия, мышечная ригидность; • сонливость, вялость, дезориентация; • ступорозное состояние, кома.

Осложнения (продолжение) - инфекционные осложнения (вторичный иммунодефицит): • респираторные инфекции с затяжным течением; • пиелонефриты; • гнойные поражения кожи; • сепсис.

Диагностика - клинический анализ крови: обнаружение плазматических клеток, СОЭ - белки крови: протеинов и - глобулинов - протеинурия (тепловая проба Бенс-Джонса) - пункция костного мозга: миеломные клетки>10% - трепанобиопсия: костная крошка - повышение иммуноглобулинов (чаще J и М, реже А, Е, Д)

Диагностика (продолжение) - Rg-диагностика костей: • множественно-очаговая форма (70%) • диффузно-поротическая (20%) • солитарная (5%) • остеосклеротическая (5%) - по показаниям Rg-диагностика и УЗИ внутренних органов
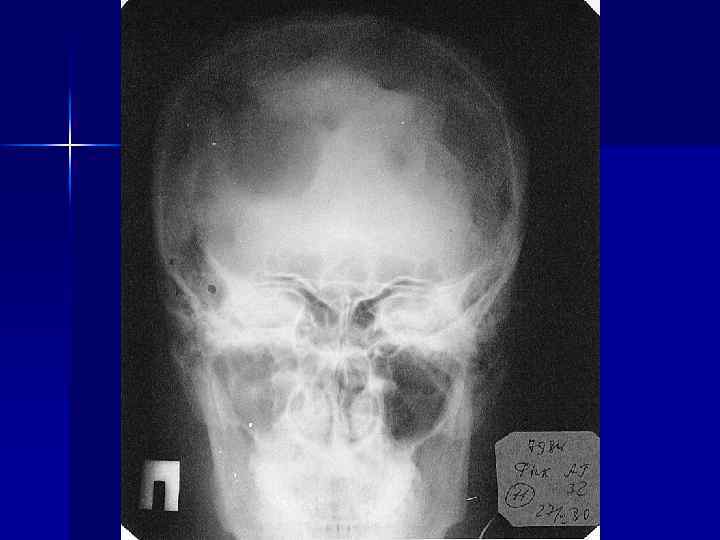

Дифференциальная диагностика - парапротеинемия: • системные заболевания соединительной ткани • туберкулез • злокачественные новообразования • лейкозы - поражение костей: • метастазы рака в кости • гиперпаратиреоз • гормональный остеопороз

Лечение - подавление пролиферации патологического клона плазматических клеток (миеломных): • цитостатические препараты (химиотерапия): сарколизин, циклофосфан, винкристин, натулан в сочетании с преднизолоном (30 -40 мг в сутки) • лучевая терапия (при генерализованной форме), сочетать с химиотерапией - плазмоферез (7 -10 сеансов) - при лейкопении - лейкомасса - при анемии - эритроцитарная масса - при тромбоцитопении - тромбоконцентрат - при ХПН - гемодиализ, перитонеальный диализ - при инфекционных осложнениях антибиотики широкого спектра действия

Лечение (продолжение) - при гиперкальциемии: • преднизолон (100 мг в сутки) • плазмоферез • дезинтоксикация, диуретики • витамин Д • анаболические гормоны (ретаболил, неробол) - оперативное лечение: • при солитарной миеломе со сдавлением головного и спинного мозга • миелома крупных костей с угрозой перелома

Прогноз - неблагоприятный - адекватное лечение продлевает жизнь больных до 2 - 4 лет, при медленном благоприятном течении до 8 - 10 лет - оформляется инвалидность II - I группы
ЛИМФОГРАНУЛОМАТОЗ (БОЛЕЗНЬ ХОДЖКИНА)1.ppt