лимфогранулематоз.ppt
- Количество слайдов: 37
 Лимфогранулематоз Выполнила: студентка 511 гр, 1 го мед. ф-та, Иванченко Д. В. Преподаватель: асс. , Платонова И. Н.
Лимфогранулематоз Выполнила: студентка 511 гр, 1 го мед. ф-та, Иванченко Д. В. Преподаватель: асс. , Платонова И. Н.
 Лимфогранулематоз (болезнь Ходжкина ) • первичное опухолевое заболевание лимфатической системы, относится к гемобластозам. • Среди злокачественных лимфом занимает первое место. • Отличительной чертой ЛГМ по сравнению с другими лимфомами является присутствие в пораженных болезнью лимфоузлах особого типа клеток, называемых клетками Березовского-Штернберга. Рида. Это гигантские клетки, возникшие из Bлимфоцитов.
Лимфогранулематоз (болезнь Ходжкина ) • первичное опухолевое заболевание лимфатической системы, относится к гемобластозам. • Среди злокачественных лимфом занимает первое место. • Отличительной чертой ЛГМ по сравнению с другими лимфомами является присутствие в пораженных болезнью лимфоузлах особого типа клеток, называемых клетками Березовского-Штернберга. Рида. Это гигантские клетки, возникшие из Bлимфоцитов.
 ЗАБОЛЕВАЕМОСТЬ • первый пик приходится на период 4 -6 лет ( или 5 -9 лет), второй – на период между 20 -30 годами жизни, третий – на возраст старше 50 лет. • Мужчины болеют несколько чаще, чем женщины. • Риск лимфогранулематоза повышен у первенцев , у детей в малодетных семьях , у мало общавшихся в детстве со сверстниками , у живущих в собственных домах , у родных братьев и сестер больного лимфогранулематозом, у носителей определенных аллелей HLA , а также после тонзиллэктомии.
ЗАБОЛЕВАЕМОСТЬ • первый пик приходится на период 4 -6 лет ( или 5 -9 лет), второй – на период между 20 -30 годами жизни, третий – на возраст старше 50 лет. • Мужчины болеют несколько чаще, чем женщины. • Риск лимфогранулематоза повышен у первенцев , у детей в малодетных семьях , у мало общавшихся в детстве со сверстниками , у живущих в собственных домах , у родных братьев и сестер больного лимфогранулематозом, у носителей определенных аллелей HLA , а также после тонзиллэктомии.
 Этиология Вирусная природа (возможная роль вируса Эбштейна-Барра в этиологии ЛГМ) Генетическая теория (высокая частота возникновения семейного ЛГМ) Иммунологическая теория (ЛГМ – это аутоиммунный процесс, вызванный взаимодействием опухолевых и нормальных лимфоидных клеток, сопровождающийся угнетением иммунитета).
Этиология Вирусная природа (возможная роль вируса Эбштейна-Барра в этиологии ЛГМ) Генетическая теория (высокая частота возникновения семейного ЛГМ) Иммунологическая теория (ЛГМ – это аутоиммунный процесс, вызванный взаимодействием опухолевых и нормальных лимфоидных клеток, сопровождающийся угнетением иммунитета).
 Патогенез • • Субстратом ЛГМ является полиморфноклеточная гранулема, образованная лимфоцитами, ретикулярными клетками, нейтрофилами, эозинофилами, плазматическими клетками, фиброзной тканью. Лимфогранулематозная ткань вначале образует отдельные мелкие узелки внутри лимфоузла, а затем, прогрессируя, вытесняет нормальную ткань узла и стирает его рисунок Трофическая функция молодой субпопуляции лимфоцитов. При достаточном числе этих клеток опухоль развивается локально, может достигать значительно больших размеров без тенденции к генерализации гемато- и лимфогенным путями. Обеднение лимфоцитами сопровождается переходом к менее благоприятным в прогностическом отношении вариантам, вплоть до лимфоцитарного истощения. Опухолевые клетки при недостатке или полном отсутствии метаболической поддержки со стороны лимфоцитов с трофическими функциями начинают метастазировать по лимфатическим и кровеносным сосудам, используя для своего роста трофические резервы все новых и новых регионов.
Патогенез • • Субстратом ЛГМ является полиморфноклеточная гранулема, образованная лимфоцитами, ретикулярными клетками, нейтрофилами, эозинофилами, плазматическими клетками, фиброзной тканью. Лимфогранулематозная ткань вначале образует отдельные мелкие узелки внутри лимфоузла, а затем, прогрессируя, вытесняет нормальную ткань узла и стирает его рисунок Трофическая функция молодой субпопуляции лимфоцитов. При достаточном числе этих клеток опухоль развивается локально, может достигать значительно больших размеров без тенденции к генерализации гемато- и лимфогенным путями. Обеднение лимфоцитами сопровождается переходом к менее благоприятным в прогностическом отношении вариантам, вплоть до лимфоцитарного истощения. Опухолевые клетки при недостатке или полном отсутствии метаболической поддержки со стороны лимфоцитов с трофическими функциями начинают метастазировать по лимфатическим и кровеносным сосудам, используя для своего роста трофические резервы все новых и новых регионов.
 • Субпопуляция молодых лимфоцитов, выполняющая функцию клеточного питания, при прогрессирующем течении опухоли постоянно пополняется из костного мозга. При этом создается ситуация функциональной напряженности, которая долго может компенсироваться системой гематологического гомеостаза. • Полное истощение фракции КДТ-зависимых лимфоцитов приводит к снижению питания многих соматических клеток организма, что клинически проявляется похуданием. Кроме того, в крови начинают скапливаться продукты распада тканей и опухоли, которые вызывают пирогенную реакцию.
• Субпопуляция молодых лимфоцитов, выполняющая функцию клеточного питания, при прогрессирующем течении опухоли постоянно пополняется из костного мозга. При этом создается ситуация функциональной напряженности, которая долго может компенсироваться системой гематологического гомеостаза. • Полное истощение фракции КДТ-зависимых лимфоцитов приводит к снижению питания многих соматических клеток организма, что клинически проявляется похуданием. Кроме того, в крови начинают скапливаться продукты распада тканей и опухоли, которые вызывают пирогенную реакцию.
 Классификация • 1. Лимфогистиоцитраный вариант (лимфоидное преобладание). • 2. Вариант нодулярного склероза. • 3. Смешанно-клеточный вариант. • 4. Вариант лимфоидного истощения.
Классификация • 1. Лимфогистиоцитраный вариант (лимфоидное преобладание). • 2. Вариант нодулярного склероза. • 3. Смешанно-клеточный вариант. • 4. Вариант лимфоидного истощения.
 Стадии ЛГМ I стадия --- поражение одной лимфатической зоны (I) или локализованное поражение одного экстралимфатического органа или ткани (IE). II стадия --- поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или локализованное поражение одного экстралимфатического органа или ткани и их регионарных лимфатических узлов с/или без других лимфатических областей по ту же сторону диафрагмы (НЕ). III стадия --- поражение лимфатических узлов по обе стороны диафрагмы (III), которое может сочетаться с локализованным поражением одного экстралимфатического органа или ткани (IIIЕ), или с поражением селезенки (IIIS), или с поражением того и другого (IIIE+S). IV стадия -диссеминированное поражение одного или нескольких экстралимфатических органов, с или без поражения лимфатических узлов; или изолированное поражение экстралимфатического органа с поражением отдаленных лимфатических узлов.
Стадии ЛГМ I стадия --- поражение одной лимфатической зоны (I) или локализованное поражение одного экстралимфатического органа или ткани (IE). II стадия --- поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или локализованное поражение одного экстралимфатического органа или ткани и их регионарных лимфатических узлов с/или без других лимфатических областей по ту же сторону диафрагмы (НЕ). III стадия --- поражение лимфатических узлов по обе стороны диафрагмы (III), которое может сочетаться с локализованным поражением одного экстралимфатического органа или ткани (IIIЕ), или с поражением селезенки (IIIS), или с поражением того и другого (IIIE+S). IV стадия -диссеминированное поражение одного или нескольких экстралимфатических органов, с или без поражения лимфатических узлов; или изолированное поражение экстралимфатического органа с поражением отдаленных лимфатических узлов.
 Лимфоидное преобладание • диффузная или очаговая пролиферация лимфоцитов, нередко в сочетании с гистиоцитами. Последние рассеяны в виде одиночных клеток, мелких скоплений, иногда образуют узелки наподобие эпителиоидных бугорков или располагаются большими полями (лимфо-гистиоцитарный вариант с преобладанием гистиоцитов). Клетки Березовского — Штернберга содержатся в небольшом количестве, поэтому для их выявления необходимы серийные срезы. Часто встречаются клетки Ходжкина. Эозинофилы и плазматические клетки обычно немногочисленны. Фиброз и некрозы отсутствуют. • Этот тип лимфогранулематоза имеет наиболее благоприятное течение.
Лимфоидное преобладание • диффузная или очаговая пролиферация лимфоцитов, нередко в сочетании с гистиоцитами. Последние рассеяны в виде одиночных клеток, мелких скоплений, иногда образуют узелки наподобие эпителиоидных бугорков или располагаются большими полями (лимфо-гистиоцитарный вариант с преобладанием гистиоцитов). Клетки Березовского — Штернберга содержатся в небольшом количестве, поэтому для их выявления необходимы серийные срезы. Часто встречаются клетки Ходжкина. Эозинофилы и плазматические клетки обычно немногочисленны. Фиброз и некрозы отсутствуют. • Этот тип лимфогранулематоза имеет наиболее благоприятное течение.
 Нодулярный склероз • Характеризуется образованием правильных тяжей коллагена, делящих опухолевую ткань на участки округленной фор-мы. Опухолевая ткань в центре узелка может состоять из зрелых лимфоцитов, среди которых располагаются особенно крупные клетки Штернберга с широкой пенистой цитоплазмой и множеством мелких ядер. • Возможно наличие так называемых «лакунарных» клеток, характеризующихся широкой как бы «пустой» цитоплазмой. • При нодулярном склерозе отмечается относительно медленное прогрессирование заболевания.
Нодулярный склероз • Характеризуется образованием правильных тяжей коллагена, делящих опухолевую ткань на участки округленной фор-мы. Опухолевая ткань в центре узелка может состоять из зрелых лимфоцитов, среди которых располагаются особенно крупные клетки Штернберга с широкой пенистой цитоплазмой и множеством мелких ядер. • Возможно наличие так называемых «лакунарных» клеток, характеризующихся широкой как бы «пустой» цитоплазмой. • При нодулярном склерозе отмечается относительно медленное прогрессирование заболевания.
 Смешанноклеточный вариант • морфологически наиболее близок к классическому описанию Штернберга. Клетки очень полиморфны. Можно видеть “диагностические” клетки Березовского -Штернберга (КБШ), эозинофильные и нейтрофильные лейкоциты, лимфоциты, плазматические клетки, реактивные гистиоциты (эпителиоидные клетки), фибробласты, тяжи диффузного фиброза. Клеточные скопления и участки склероза обычно расположены неравномерно, что придает тканевым разрастаниям пестрый вид. Встречаются очаги некроза. • Этот тип лимфогранулематоза протекает менее благоприятно, чем предыдущий.
Смешанноклеточный вариант • морфологически наиболее близок к классическому описанию Штернберга. Клетки очень полиморфны. Можно видеть “диагностические” клетки Березовского -Штернберга (КБШ), эозинофильные и нейтрофильные лейкоциты, лимфоциты, плазматические клетки, реактивные гистиоциты (эпителиоидные клетки), фибробласты, тяжи диффузного фиброза. Клеточные скопления и участки склероза обычно расположены неравномерно, что придает тканевым разрастаниям пестрый вид. Встречаются очаги некроза. • Этот тип лимфогранулематоза протекает менее благоприятно, чем предыдущий.
 Вариант с лимфоидным истощением • Диффузный склероз сопровождается резким преобладанием разрастаний грубых тяжей волокнистой соединительной ткани с выпадением аморфных белковых масс, среди которых на отдельных участках располагаются незначительные скопления клеток, главным образом Ходжкина, Березовского-Штернберга, фибробластов. • Ретикулярному варианту свойственны преобладания ретикулярных клеток, атипичных и типичных клеток Штернберга и умеренно выраженный фиброз. • Тип лимфоидного истощения характеризуется неблагоприятным течением и обычно соответствует IV стадии распространения болезни.
Вариант с лимфоидным истощением • Диффузный склероз сопровождается резким преобладанием разрастаний грубых тяжей волокнистой соединительной ткани с выпадением аморфных белковых масс, среди которых на отдельных участках располагаются незначительные скопления клеток, главным образом Ходжкина, Березовского-Штернберга, фибробластов. • Ретикулярному варианту свойственны преобладания ретикулярных клеток, атипичных и типичных клеток Штернберга и умеренно выраженный фиброз. • Тип лимфоидного истощения характеризуется неблагоприятным течением и обычно соответствует IV стадии распространения болезни.
 При прогрессировании заболевания из очагов поражения исчезают лимфоциты, что наглядно отражается в смене гистологических вариантов (форма с преобладанием лимфоидной ткани смешанноклеточный вариант форма с подавлением лимфоидной ткани), которые в сущности являются фазами развития заболевания. Наиболее стабилен вариант нодулярного склероза (Г. А. Франк, 1981; Н. А. Краевский, Н. Н. Покровская, 1982).
При прогрессировании заболевания из очагов поражения исчезают лимфоциты, что наглядно отражается в смене гистологических вариантов (форма с преобладанием лимфоидной ткани смешанноклеточный вариант форма с подавлением лимфоидной ткани), которые в сущности являются фазами развития заболевания. Наиболее стабилен вариант нодулярного склероза (Г. А. Франк, 1981; Н. А. Краевский, Н. Н. Покровская, 1982).
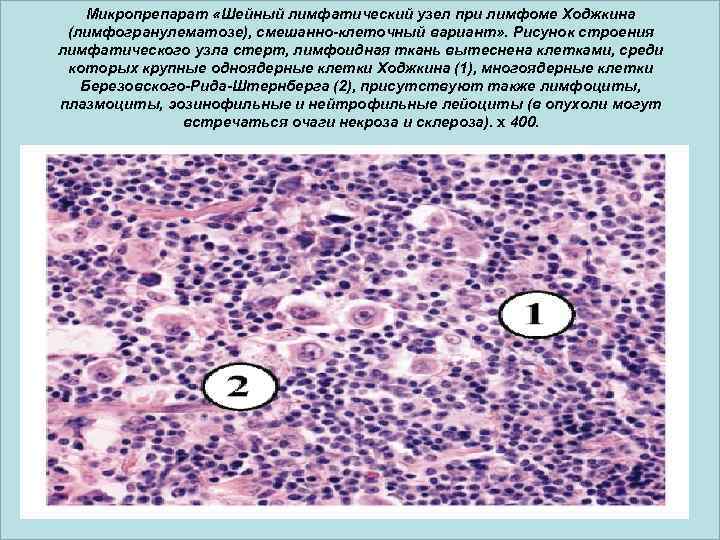 Микропрепарат «Шейный лимфатический узел при лимфоме Ходжкина (лимфогранулематозе), смешанно-клеточный вариант» . Рисунок строения лимфатического узла стерт, лимфоидная ткань вытеснена клетками, среди которых крупные одноядерные клетки Ходжкина (1), многоядерные клетки Березовского-Рида-Штернберга (2), присутствуют также лимфоциты, плазмоциты, эозинофильные и нейтрофильные лейоциты (в опухоли могут встречаться очаги некроза и склероза). x 400.
Микропрепарат «Шейный лимфатический узел при лимфоме Ходжкина (лимфогранулематозе), смешанно-клеточный вариант» . Рисунок строения лимфатического узла стерт, лимфоидная ткань вытеснена клетками, среди которых крупные одноядерные клетки Ходжкина (1), многоядерные клетки Березовского-Рида-Штернберга (2), присутствуют также лимфоциты, плазмоциты, эозинофильные и нейтрофильные лейоциты (в опухоли могут встречаться очаги некроза и склероза). x 400.
 Примерная формулировка диагноза: 1. Лимфогранулематоз, нодулярный склероз с поражением шейного лимфатического узла с одной стороны ( IA стадия). 2. Лимфогранулематоз, смешанноклеточный вариант с поражением шейных, подмышечных, паховых лимфатических узлов (с одной стороны) и селезенки, лихорадкой ( II В стадия). 3. Лимфогранулематоз, лимфоидное истощение с поражением периферических лимфатических узлов, селезенки, ночными потами, лихорадкой, похуданием ( III В стадия). 4. Лимфогранулематоз, смешанноклеточный вариант с поражением периферических, медиастинальных и мезентериальных лимфатических узлов, костного мозга, легких, печени, почек; лихорадкой, ночными потами, генерализованным зудом кожи ( IVB стадия).
Примерная формулировка диагноза: 1. Лимфогранулематоз, нодулярный склероз с поражением шейного лимфатического узла с одной стороны ( IA стадия). 2. Лимфогранулематоз, смешанноклеточный вариант с поражением шейных, подмышечных, паховых лимфатических узлов (с одной стороны) и селезенки, лихорадкой ( II В стадия). 3. Лимфогранулематоз, лимфоидное истощение с поражением периферических лимфатических узлов, селезенки, ночными потами, лихорадкой, похуданием ( III В стадия). 4. Лимфогранулематоз, смешанноклеточный вариант с поражением периферических, медиастинальных и мезентериальных лимфатических узлов, костного мозга, легких, печени, почек; лихорадкой, ночными потами, генерализованным зудом кожи ( IVB стадия).
 Клиника • • У 60— 80% больных лимфогранулематоз обычно дебютирует увеличением шейных, у 6— 20% — аксиллярных, у 6— 12% — паховых и у 6— 11% — медиастинальных лимфатических узлов. По мере их роста появляются болезненность и симптомы, связанные со сдавлением окружающих тканей и органов. У 9% больных процесс первично локализуется в миндалинах, селезенке, легких, коже, почках, желудочно-кишечном тракте и т. д. Как правило, увеличение периферических ЛУ не сопровождается нарушением самочувствия больного. Увеличенные ЛУ подвижны, плотноэластичны, не спаяны с кожей, в редких случаях болезненны. Постепенно они сливаются в крупные конгломераты. У 50 -10% больных заболевание начинается остро с лихорадки, ночных потов, быстрого похудания. Обычно в этих случаях незначительное увеличение ЛУ появляется позднее; заболевание сопровождается ранней лейкопенией и анемией. Часто такое начало ассоциируется с гистологическим вариантом лимфоидного истощения, означает плохой прогноз и весьма малую длительность жизни.
Клиника • • У 60— 80% больных лимфогранулематоз обычно дебютирует увеличением шейных, у 6— 20% — аксиллярных, у 6— 12% — паховых и у 6— 11% — медиастинальных лимфатических узлов. По мере их роста появляются болезненность и симптомы, связанные со сдавлением окружающих тканей и органов. У 9% больных процесс первично локализуется в миндалинах, селезенке, легких, коже, почках, желудочно-кишечном тракте и т. д. Как правило, увеличение периферических ЛУ не сопровождается нарушением самочувствия больного. Увеличенные ЛУ подвижны, плотноэластичны, не спаяны с кожей, в редких случаях болезненны. Постепенно они сливаются в крупные конгломераты. У 50 -10% больных заболевание начинается остро с лихорадки, ночных потов, быстрого похудания. Обычно в этих случаях незначительное увеличение ЛУ появляется позднее; заболевание сопровождается ранней лейкопенией и анемией. Часто такое начало ассоциируется с гистологическим вариантом лимфоидного истощения, означает плохой прогноз и весьма малую длительность жизни.
 • Кожный зуд бывает приблизительно у 25 -35% больных. Его выраженность различна: от умеренного зуда в области увеличенных ЛУ до генерализованного дерматита с расчесами по всему телу и выпадением волос. • Похудание сопровождает тяжелые обострения и терминальные этапы заболевания. • Селезенка поражается у 25 -30% больных с I-II клинической стадией, диагностированной до спленэктомии; в 75 -85% аутопсий. • Наиболее частой среди экстранодальных локализаций ЛГМ является легочная ткань (рентгенологически у 20% обследованных больных, по данным И. И. Семенова, 1980; в 45 -54%, по данным аутопсии – Grogan, 1982), возможен инфильтративный рост из ЛУ средостения, развитие отдельных очагов или диффузных инфильтратов, иногда с распадом и образованием полостей.
• Кожный зуд бывает приблизительно у 25 -35% больных. Его выраженность различна: от умеренного зуда в области увеличенных ЛУ до генерализованного дерматита с расчесами по всему телу и выпадением волос. • Похудание сопровождает тяжелые обострения и терминальные этапы заболевания. • Селезенка поражается у 25 -30% больных с I-II клинической стадией, диагностированной до спленэктомии; в 75 -85% аутопсий. • Наиболее частой среди экстранодальных локализаций ЛГМ является легочная ткань (рентгенологически у 20% обследованных больных, по данным И. И. Семенова, 1980; в 45 -54%, по данным аутопсии – Grogan, 1982), возможен инфильтративный рост из ЛУ средостения, развитие отдельных очагов или диффузных инфильтратов, иногда с распадом и образованием полостей.
 • • Костная система – столь же частая, как и легочная ткань, локализация заболевания (рентгенологически приблизительно у 20% больных; по данным аутопсии – у 41 -56% - Grogan, 1982) при всех гистологических вариантах. Чаще поражаются позвонки, затем грудина, кости таза, ребра, реже – трубчатые кости. Вовлечение в процесс костей проявляется болями, рентгенологическая диагностика обычно запаздывает. Специфическое поражение костного мозга может обусловить лейкотромбоцитопению и анемию или остается бессимптомным. Поражение печени обнаруживается поздно. Это проявляется повышением активности щелочной фосфатазы, снижением альбумина сыво -ротки. Патогномоничных симптомов нет. Желудочно-кишечный тракт поражается вторично из-за сдавления или прорастания опухоли из лимфатических узлов. В последние годы стали чаще встречаться поражения ЦНС, главным образом спинного мозга. Они локализуются в мозговых оболочках и дают серьезные неврологические расстройства Специфических для ЛГМ изменений периферической крови не существует. У половины больных отмечается умеренный нейтрофильный лейкоцитоз. На поздних этапах, как правило, наблюдается лимфоцитопения. Увеличение СОЭ – неспецифический симптом при ЛГМ, достаточно чутко отражающий активность процесса
• • Костная система – столь же частая, как и легочная ткань, локализация заболевания (рентгенологически приблизительно у 20% больных; по данным аутопсии – у 41 -56% - Grogan, 1982) при всех гистологических вариантах. Чаще поражаются позвонки, затем грудина, кости таза, ребра, реже – трубчатые кости. Вовлечение в процесс костей проявляется болями, рентгенологическая диагностика обычно запаздывает. Специфическое поражение костного мозга может обусловить лейкотромбоцитопению и анемию или остается бессимптомным. Поражение печени обнаруживается поздно. Это проявляется повышением активности щелочной фосфатазы, снижением альбумина сыво -ротки. Патогномоничных симптомов нет. Желудочно-кишечный тракт поражается вторично из-за сдавления или прорастания опухоли из лимфатических узлов. В последние годы стали чаще встречаться поражения ЦНС, главным образом спинного мозга. Они локализуются в мозговых оболочках и дают серьезные неврологические расстройства Специфических для ЛГМ изменений периферической крови не существует. У половины больных отмечается умеренный нейтрофильный лейкоцитоз. На поздних этапах, как правило, наблюдается лимфоцитопения. Увеличение СОЭ – неспецифический симптом при ЛГМ, достаточно чутко отражающий активность процесса
 Признаки неблагоприятного течения болезни : “биологические” показатели активности • - увеличение СОЭ более 30 мм/ч, • повышение концентрации фибриногена более 5 г/л, • повышение концентрации 2 -глобулина более 10 г/л, • повышение гаптоглобина более 1, 5 г%, • повышение церулоплазмина более 0, 4 ед. • Если хотя бы 2 из этих 5 показателей превышают указанные уровни, то констатируется биологическая активность процесса (ее обозначают в диагнозе буквой б – II Аб). Появление этих признаков активности в период ремиссии указывает на начинающееся обострение.
Признаки неблагоприятного течения болезни : “биологические” показатели активности • - увеличение СОЭ более 30 мм/ч, • повышение концентрации фибриногена более 5 г/л, • повышение концентрации 2 -глобулина более 10 г/л, • повышение гаптоглобина более 1, 5 г%, • повышение церулоплазмина более 0, 4 ед. • Если хотя бы 2 из этих 5 показателей превышают указанные уровни, то констатируется биологическая активность процесса (ее обозначают в диагнозе буквой б – II Аб). Появление этих признаков активности в период ремиссии указывает на начинающееся обострение.
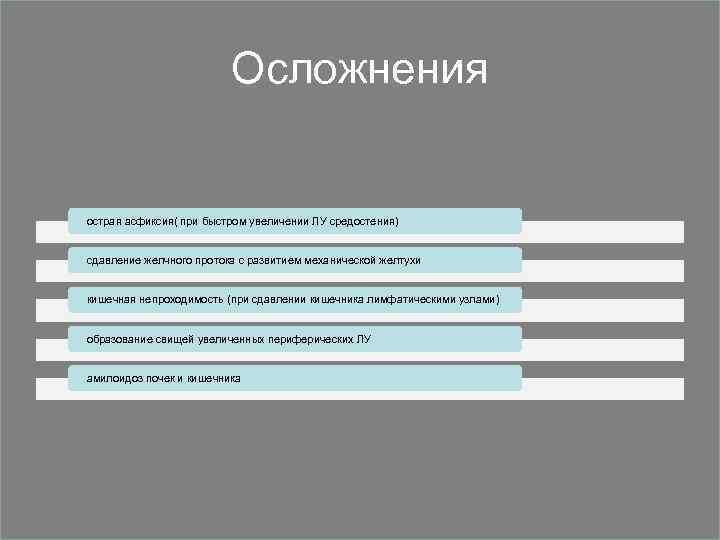 Осложнения острая асфиксия( при быстром увеличении ЛУ средостения) сдавление желчного протока с развитием механической желтухи кишечная непроходимость (при сдавлении кишечника лимфатическими узлами) образование свищей увеличенных периферических ЛУ амилоидоз почек и кишечника
Осложнения острая асфиксия( при быстром увеличении ЛУ средостения) сдавление желчного протока с развитием механической желтухи кишечная непроходимость (при сдавлении кишечника лимфатическими узлами) образование свищей увеличенных периферических ЛУ амилоидоз почек и кишечника
 Причины смерти • Причиной смерти большинства больных ЛГМ становится прогрессирование заболевания, приводящее к кахексии, легочно-сердечной, печеночной, печеночно-почечной недостаточности, амилоидозу. • В 25% случаев к смерти приводят осложнения лечения: гипоплазия кроветворения, гнойные инфекции, кровотечения, вторичные злокачественные новообразования.
Причины смерти • Причиной смерти большинства больных ЛГМ становится прогрессирование заболевания, приводящее к кахексии, легочно-сердечной, печеночной, печеночно-почечной недостаточности, амилоидозу. • В 25% случаев к смерти приводят осложнения лечения: гипоплазия кроветворения, гнойные инфекции, кровотечения, вторичные злокачественные новообразования.
 Диагностика лимфогранулематоза • в основе диагностики ЛГМ лежит морфологическое исследование. Морфологический диагноз может считаться достоверным лишь при наличии в гистологическом варианте КБШ.
Диагностика лимфогранулематоза • в основе диагностики ЛГМ лежит морфологическое исследование. Морфологический диагноз может считаться достоверным лишь при наличии в гистологическом варианте КБШ.
 Обязательные методы: Анамнез (особое внимание обращается на общие симптомы). Биопсия. Клинический осмотр с точным обозначением всех пораженных анатомических зон. Лабораторные тесты – анализ крови и содержание щелочной фосфатазы в сыворотке. Рентгенологические методы исследования: (рентгенограмма грудной клетки; лимфангиограмма; экскреторная урография; рентгенография скелета (позвоночник и таз).
Обязательные методы: Анамнез (особое внимание обращается на общие симптомы). Биопсия. Клинический осмотр с точным обозначением всех пораженных анатомических зон. Лабораторные тесты – анализ крови и содержание щелочной фосфатазы в сыворотке. Рентгенологические методы исследования: (рентгенограмма грудной клетки; лимфангиограмма; экскреторная урография; рентгенография скелета (позвоночник и таз).
 Методы, применяемые по показаниям: 1. Томография органов грудной клетки (если имеется или подозревается поражение ЛУ средостения или ткани легкого). 2. Биопсия костного мозга (открытая или закрытая), если у больного III стадия или имеются анемия и повышение активности щелочной фосфатазы. 3. Лапаротомия и спленэктомия (если решение относительно лечебной тактики зависит от результатов операции). 4. Нижняя кавография (если результаты лимфографии или урографии кажутся сомнительными). 5. Биопсия печени (закрытая), если имеются четкие клинические указания на поражение печени.
Методы, применяемые по показаниям: 1. Томография органов грудной клетки (если имеется или подозревается поражение ЛУ средостения или ткани легкого). 2. Биопсия костного мозга (открытая или закрытая), если у больного III стадия или имеются анемия и повышение активности щелочной фосфатазы. 3. Лапаротомия и спленэктомия (если решение относительно лечебной тактики зависит от результатов операции). 4. Нижняя кавография (если результаты лимфографии или урографии кажутся сомнительными). 5. Биопсия печени (закрытая), если имеются четкие клинические указания на поражение печени.
 Факультативные методы: Сканирование костей, если имеются боли или рентгенограммы кажутся сомнительными. Сканирование печени и селезенки у отдельных больных (информативность метода ограничена). Определение иммунного статуса. Дополнительные биохимические исследования. • Перспективными для дальнейшего исследования были признаны сканирование с 67 Ga и 75 Se и определение биологических показателей активности процесса.
Факультативные методы: Сканирование костей, если имеются боли или рентгенограммы кажутся сомнительными. Сканирование печени и селезенки у отдельных больных (информативность метода ограничена). Определение иммунного статуса. Дополнительные биохимические исследования. • Перспективными для дальнейшего исследования были признаны сканирование с 67 Ga и 75 Se и определение биологических показателей активности процесса.
 Дифференциальная диагностика лимфогранулематоза • - неспецифические лимфадениты, причина которых не установлена (речь идет о реактивных лимфаденитах при вирусных инфекциях); • - реактивные гиперплазии ЛУ неясной этиологии; • - лимфаденопатии при других злокачественных лимфомах.
Дифференциальная диагностика лимфогранулематоза • - неспецифические лимфадениты, причина которых не установлена (речь идет о реактивных лимфаденитах при вирусных инфекциях); • - реактивные гиперплазии ЛУ неясной этиологии; • - лимфаденопатии при других злокачественных лимфомах.
 Лечение лимфогранулематоза • Схема лечения (протокол) определяется стадией заболевания. В зависимости от стадии заболевания больные включаются в одну из трех групп. Первую группу составляют больные с I – IIА стадиями, вторую – с IIБ – IIIА стадиями и третью – больные с IIIБ – IV стадиями заболевания.
Лечение лимфогранулематоза • Схема лечения (протокол) определяется стадией заболевания. В зависимости от стадии заболевания больные включаются в одну из трех групп. Первую группу составляют больные с I – IIА стадиями, вторую – с IIБ – IIIА стадиями и третью – больные с IIIБ – IV стадиями заболевания.
 Лечение больных первой группы Проводится 2 цикла полихимиотерапии ОППА : • онковин (винкристин) - 1, 5 мг/м 2 внутривенно в 1, 8, 15 день лечения, • адриамицин (доксирубомицин) – 40 мг/м 2 внутривенно в 1 и 15 день лечения, • преднизолон - 60 мг/м 2 внутрь ежедн. (1 -15 день), • прокарбазин (натулан) - 100 мг/м 2 внутрь ежедн. (1 -15 день). • Длительность каждого цикла составляет 15 дней, перерыв между ними – 2 недели. Указанная химиотерапия сочетается с локальной лучевой терапией (только на область поражения) в дозе 35 Гр.
Лечение больных первой группы Проводится 2 цикла полихимиотерапии ОППА : • онковин (винкристин) - 1, 5 мг/м 2 внутривенно в 1, 8, 15 день лечения, • адриамицин (доксирубомицин) – 40 мг/м 2 внутривенно в 1 и 15 день лечения, • преднизолон - 60 мг/м 2 внутрь ежедн. (1 -15 день), • прокарбазин (натулан) - 100 мг/м 2 внутрь ежедн. (1 -15 день). • Длительность каждого цикла составляет 15 дней, перерыв между ними – 2 недели. Указанная химиотерапия сочетается с локальной лучевой терапией (только на область поражения) в дозе 35 Гр.
 Лечение больных второй группы • Проводится 4 цикла полихимиотерапии – 2 цикла ОППА (описаны выше) и 2 цикла ЦОПП: • Циклофосфан - 600 мг/м 2 внутривенно в 1 и 8 день лечения, • онковин - 1, 5 мг/м 2 внутривенно в 1, 8, 15 день лечения • преднизолон - 40 мг/м 2 внутрь ежедн. (1 -15 день), • натулан - 100 мг/м 2 внутрь ежедн. (1 -15 день). • Продолжительность каждого цикла ЦОПП составляет 15 дней, интервал между циклами – 2 недели. Полихимотерапия сочетается с локальной лучевой терапией в дозе 30 Гр.
Лечение больных второй группы • Проводится 4 цикла полихимиотерапии – 2 цикла ОППА (описаны выше) и 2 цикла ЦОПП: • Циклофосфан - 600 мг/м 2 внутривенно в 1 и 8 день лечения, • онковин - 1, 5 мг/м 2 внутривенно в 1, 8, 15 день лечения • преднизолон - 40 мг/м 2 внутрь ежедн. (1 -15 день), • натулан - 100 мг/м 2 внутрь ежедн. (1 -15 день). • Продолжительность каждого цикла ЦОПП составляет 15 дней, интервал между циклами – 2 недели. Полихимотерапия сочетается с локальной лучевой терапией в дозе 30 Гр.
 Лечение больных третьей группы • Назначается 6 циклов химиотерапии: 2 цикла ОППА и 4 цикла ЦОПП. Доза локальной лучевой терапии составляет 25 Гр.
Лечение больных третьей группы • Назначается 6 циклов химиотерапии: 2 цикла ОППА и 4 цикла ЦОПП. Доза локальной лучевой терапии составляет 25 Гр.
 Оценка лечебного эффекта • полная ремиссия --- полное исчезновение всех клинических и лабораторных проявлений опухолевого заболевания на срок не менее 4 недель; для гемобластозов с вовлечением костного мозга необходима полная нормализация миелограммы и гемограммы; • частичная ремиссия --- уменьшение всех измеряемых опухолей не менее , чем на 50 % на срок не менее 4 недель; • стабилизация --- уменьшение опухолевых очагов менее чем на 50 % при отсутствии новых поражений или увеличении опухолевых очагов не более чем на 25%; • прогрессирование --- увеличение размеров опухолей на 25 % и более и/или появление новых очагов поражения.
Оценка лечебного эффекта • полная ремиссия --- полное исчезновение всех клинических и лабораторных проявлений опухолевого заболевания на срок не менее 4 недель; для гемобластозов с вовлечением костного мозга необходима полная нормализация миелограммы и гемограммы; • частичная ремиссия --- уменьшение всех измеряемых опухолей не менее , чем на 50 % на срок не менее 4 недель; • стабилизация --- уменьшение опухолевых очагов менее чем на 50 % при отсутствии новых поражений или увеличении опухолевых очагов не более чем на 25%; • прогрессирование --- увеличение размеров опухолей на 25 % и более и/или появление новых очагов поражения.
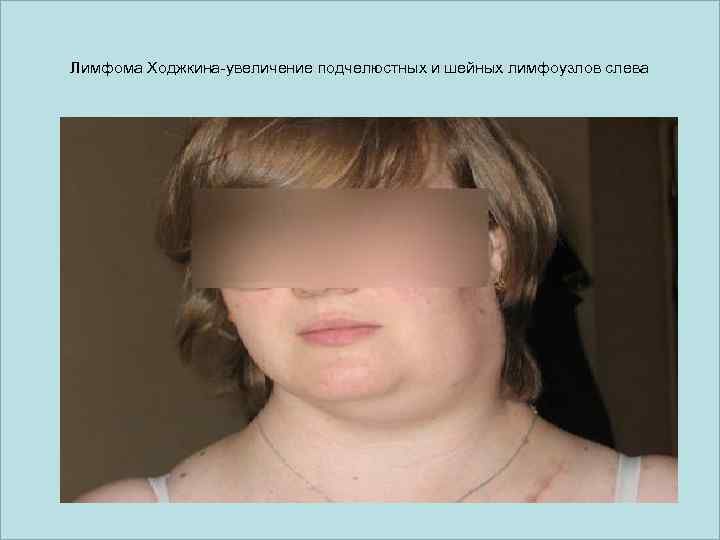 Лимфома Ходжкина-увеличение подчелюстных и шейных лимфоузлов слева
Лимфома Ходжкина-увеличение подчелюстных и шейных лимфоузлов слева
 Лимфогранулематоз. Рецидив , конгломерат лимфоузлов в аксиллярных областях
Лимфогранулематоз. Рецидив , конгломерат лимфоузлов в аксиллярных областях
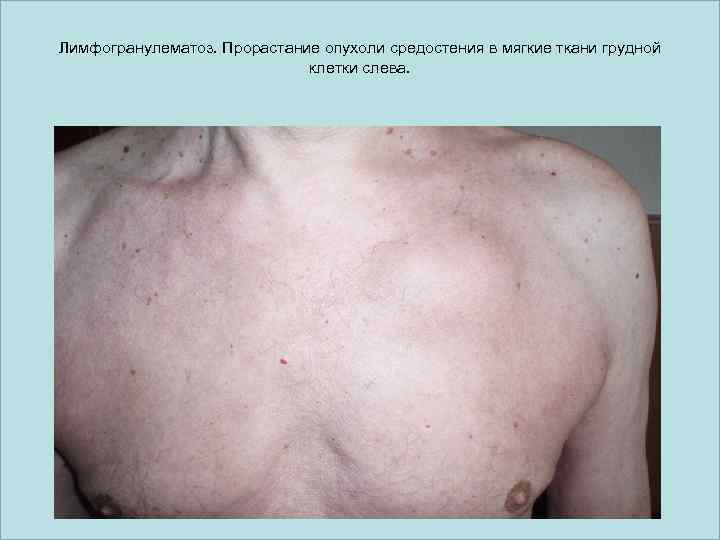 Лимфогранулематоз. Прорастание опухоли средостения в мягкие ткани грудной клетки слева.
Лимфогранулематоз. Прорастание опухоли средостения в мягкие ткани грудной клетки слева.
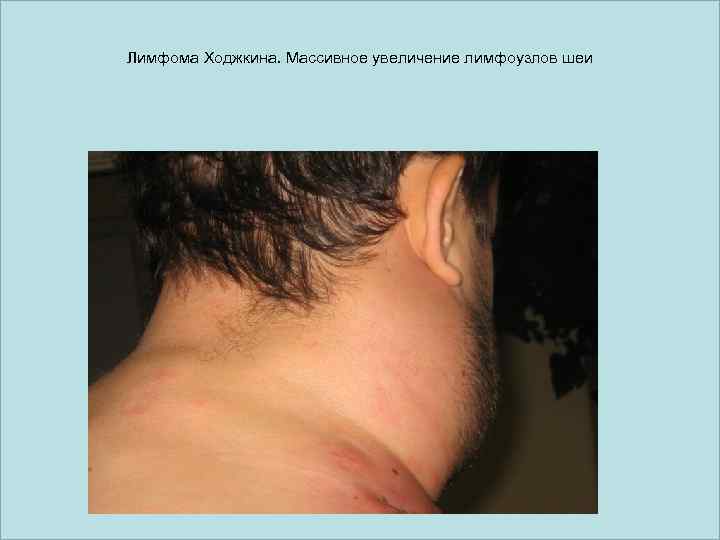 Лимфома Ходжкина. Массивное увеличение лимфоузлов шеи
Лимфома Ходжкина. Массивное увеличение лимфоузлов шеи
 Макропрепарат «Селезенка при лимфоме Ходжкина (лимфогранулематозе)» . Размеры и масса селезенки значительно увеличены (спленомегалия), консистенция плотная, поверхность гладкая, на разрезе пестрого вида: с множественными, разной величины очагами белого, желтого, темно-красного и коричневатого цвета ( «порфировая селезенка» ).
Макропрепарат «Селезенка при лимфоме Ходжкина (лимфогранулематозе)» . Размеры и масса селезенки значительно увеличены (спленомегалия), консистенция плотная, поверхность гладкая, на разрезе пестрого вида: с множественными, разной величины очагами белого, желтого, темно-красного и коричневатого цвета ( «порфировая селезенка» ).
 Спасибо за внимание! Не болейте!
Спасибо за внимание! Не болейте!


