ЛФК в детской ортопедии.ppt
- Количество слайдов: 68
 ЛФК В ДЕТСКОЙ ОРТОПЕДИИ
ЛФК В ДЕТСКОЙ ОРТОПЕДИИ
 Определение Детская ортопедия – это область медицины, занимающаяся изучением и терапией врожденных и приобретенных заболеваний опорно-двигательного аппарата у детей.
Определение Детская ортопедия – это область медицины, занимающаяся изучением и терапией врожденных и приобретенных заболеваний опорно-двигательного аппарата у детей.
 Отмечаются следующие виды патологии опорно-двигательного аппарата. I. Заболевания нервной системы: – детский церебральный паралич (ДЦП), – полиомиелит. II. Врожденная патология опорно-двигательного аппарата: – врожденный вывих бедра, – кривошея, – косолапость и другие деформации стоп, – аномалии развития позвоночника (сколиоз), – недоразвитие и дефекты конечностей, – аномалии развития пальцев кисти, – артрогрипоз (врожденное уродство). III. Приобретенные заболевания и повреждения опорно-двигательного аппарата: – травматические повреждения спинного мозга, головного мозга и конечностей, – полиартрит, – заболевания скелета (туберкулез, опухоли костей, остеомиелит), – системные заболевания скелета (хондродистрофия, рахит).
Отмечаются следующие виды патологии опорно-двигательного аппарата. I. Заболевания нервной системы: – детский церебральный паралич (ДЦП), – полиомиелит. II. Врожденная патология опорно-двигательного аппарата: – врожденный вывих бедра, – кривошея, – косолапость и другие деформации стоп, – аномалии развития позвоночника (сколиоз), – недоразвитие и дефекты конечностей, – аномалии развития пальцев кисти, – артрогрипоз (врожденное уродство). III. Приобретенные заболевания и повреждения опорно-двигательного аппарата: – травматические повреждения спинного мозга, головного мозга и конечностей, – полиартрит, – заболевания скелета (туберкулез, опухоли костей, остеомиелит), – системные заболевания скелета (хондродистрофия, рахит).
 Развитию заболеваний опорнодвигательного аппарата способствуют следующие факторы: дефекты развития зародышевого ядра внутриутробно перенесенные заболевания недостаток околоплодных вод узость полости матки интоксикации ушибы плода
Развитию заболеваний опорнодвигательного аппарата способствуют следующие факторы: дефекты развития зародышевого ядра внутриутробно перенесенные заболевания недостаток околоплодных вод узость полости матки интоксикации ушибы плода
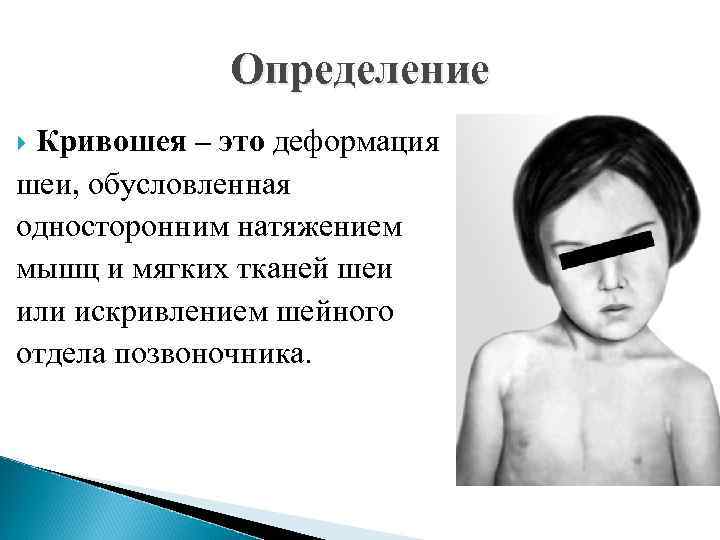 Определение Кривошея – это деформация шеи, обусловленная односторонним натяжением мышц и мягких тканей шеи или искривлением шейного отдела позвоночника.
Определение Кривошея – это деформация шеи, обусловленная односторонним натяжением мышц и мягких тканей шеи или искривлением шейного отдела позвоночника.
 Кривошея бывает: врождённой, (чаще страдают девочки). Возникает вследствие неправильного внутриутробного развития (дисплазия грудиноключично-сосцевидной мышцы, ягодичное, тазовое положение плода, тугое обвитие пуповины), родовой травмы, энцефалопатии новорожденных, обусловленной длительной внутриутробной гипоксией; приобретённой, образующейся после ранения, травмы, ожога, либо в результате воспаления мышц или лимфатических желёз шеи и др.
Кривошея бывает: врождённой, (чаще страдают девочки). Возникает вследствие неправильного внутриутробного развития (дисплазия грудиноключично-сосцевидной мышцы, ягодичное, тазовое положение плода, тугое обвитие пуповины), родовой травмы, энцефалопатии новорожденных, обусловленной длительной внутриутробной гипоксией; приобретённой, образующейся после ранения, травмы, ожога, либо в результате воспаления мышц или лимфатических желёз шеи и др.
 В зависимости от того, какие ткани шеи поражены, выделяют: дерматогенную, десмогенную, миогенную, нейрогенную, артрогенную остеогенную кривошею.
В зависимости от того, какие ткани шеи поражены, выделяют: дерматогенную, десмогенную, миогенную, нейрогенную, артрогенную остеогенную кривошею.
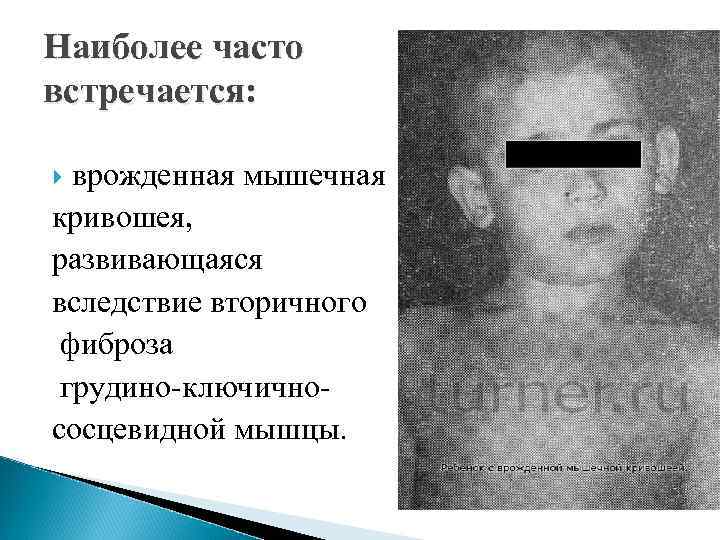 Наиболее часто встречается: врожденная мышечная кривошея, развивающаяся вследствие вторичного фиброза грудино-ключичнососцевидной мышцы.
Наиболее часто встречается: врожденная мышечная кривошея, развивающаяся вследствие вторичного фиброза грудино-ключичнососцевидной мышцы.
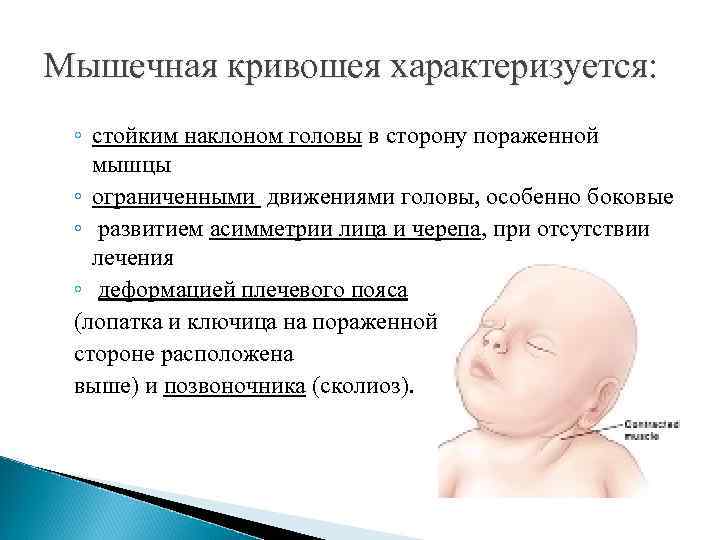 Мышечная кривошея характеризуется: ◦ стойким наклоном головы в сторону пораженной мышцы ◦ ограниченными движениями головы, особенно боковые ◦ развитием асимметрии лица и черепа, при отсутствии лечения ◦ деформацией плечевого пояса (лопатка и ключица на пораженной стороне расположена выше) и позвоночника (сколиоз).
Мышечная кривошея характеризуется: ◦ стойким наклоном головы в сторону пораженной мышцы ◦ ограниченными движениями головы, особенно боковые ◦ развитием асимметрии лица и черепа, при отсутствии лечения ◦ деформацией плечевого пояса (лопатка и ключица на пораженной стороне расположена выше) и позвоночника (сколиоз).
 Лечение врожденной кривошеи начинают с двухнедельного возраста. Заключается в проведении: физиотерапевтических процедур, массажа, лечение положением (укладка), лечебной гимнастики.
Лечение врожденной кривошеи начинают с двухнедельного возраста. Заключается в проведении: физиотерапевтических процедур, массажа, лечение положением (укладка), лечебной гимнастики.
 При неэффективности консервативного лечения в возрасте 3 -4 лет проводят оперативное лечение. Суть операции состоит в пересечении и частичной резекции грудино-ключично-сосцевидной мышцы в нижней ее части.
При неэффективности консервативного лечения в возрасте 3 -4 лет проводят оперативное лечение. Суть операции состоит в пересечении и частичной резекции грудино-ключично-сосцевидной мышцы в нижней ее части.
 Лечение положением Цель: увеличение расстояния между точками прикрепления грудино-ключично-сосцевидной мышцы, растяжение контрактуры и сохранение симметрии тела.
Лечение положением Цель: увеличение расстояния между точками прикрепления грудино-ключично-сосцевидной мышцы, растяжение контрактуры и сохранение симметрии тела.
 Лечение положением - туловище малыша на кроватке располагают симметрично, прямо по отношению к голове от подмышек до колен размещают мешочки или “скатки” из одеяла; - ребенка чаще укладывают на бок, если ребенок спит на стороне кривошеи, то ему под голову кладется высокая подушка, если же он лежит на здоровой стороне, то подушка не используется совсем; - рекомендуется часто перекладывать малыша, подходить к кроватке с разных сторон, при этом свет, игрушки, общение со взрослым должны быть со здоровой стороны;
Лечение положением - туловище малыша на кроватке располагают симметрично, прямо по отношению к голове от подмышек до колен размещают мешочки или “скатки” из одеяла; - ребенка чаще укладывают на бок, если ребенок спит на стороне кривошеи, то ему под голову кладется высокая подушка, если же он лежит на здоровой стороне, то подушка не используется совсем; - рекомендуется часто перекладывать малыша, подходить к кроватке с разных сторон, при этом свет, игрушки, общение со взрослым должны быть со здоровой стороны;
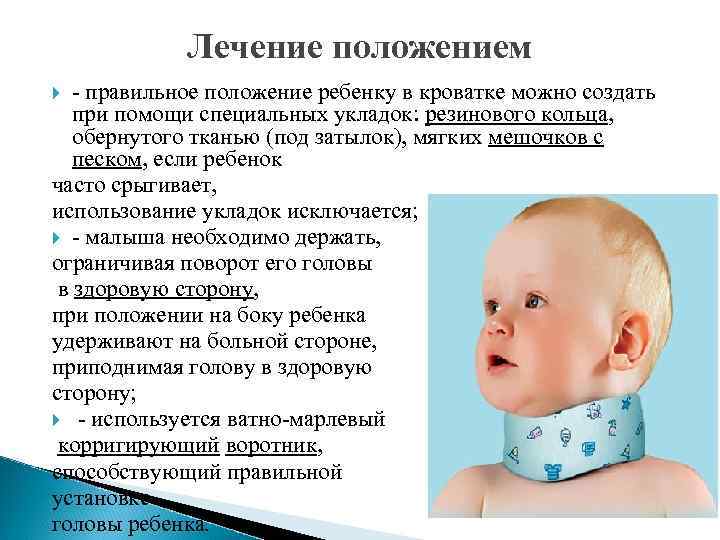 Лечение положением - правильное положение ребенку в кроватке можно создать при помощи специальных укладок: резинового кольца, обернутого тканью (под затылок), мягких мешочков с песком, если ребенок часто срыгивает, использование укладок исключается; - малыша необходимо держать, ограничивая поворот его головы в здоровую сторону, при положении на боку ребенка удерживают на больной стороне, приподнимая голову в здоровую сторону; - используется ватно-марлевый корригирующий воротник, способствующий правильной установке головы ребенка.
Лечение положением - правильное положение ребенку в кроватке можно создать при помощи специальных укладок: резинового кольца, обернутого тканью (под затылок), мягких мешочков с песком, если ребенок часто срыгивает, использование укладок исключается; - малыша необходимо держать, ограничивая поворот его головы в здоровую сторону, при положении на боку ребенка удерживают на больной стороне, приподнимая голову в здоровую сторону; - используется ватно-марлевый корригирующий воротник, способствующий правильной установке головы ребенка.
 Лечебный массаж Курс составляет не менее 30 сеансов с перерывом в 1 -2 недели. Массаж осуществляют в области грудной клетки на больной стороне, спины (надплечье и лопатка), как на здоровой, так и на больной стороне и грудино-ключично -сосцевидной мышцы. Применяют расслабляющие приемы: поглаживание, растирание, вибрацию, а так же пощипывание, поколачивание и пунктирование по ходу мышцы.
Лечебный массаж Курс составляет не менее 30 сеансов с перерывом в 1 -2 недели. Массаж осуществляют в области грудной клетки на больной стороне, спины (надплечье и лопатка), как на здоровой, так и на больной стороне и грудино-ключично -сосцевидной мышцы. Применяют расслабляющие приемы: поглаживание, растирание, вибрацию, а так же пощипывание, поколачивание и пунктирование по ходу мышцы.
 Задачи ЛФК улучшение трофики грудино-ключичнососцевидных мышц; уравновешивание тонуса здоровой и поврежденной мышц; нормализация объема движений в шейном отделе позвоночника; профилактика вторичных изменений (асимметрии лица, черепа, сколиоза); повышение неспецифической резистентности организма.
Задачи ЛФК улучшение трофики грудино-ключичнососцевидных мышц; уравновешивание тонуса здоровой и поврежденной мышц; нормализация объема движений в шейном отделе позвоночника; профилактика вторичных изменений (асимметрии лица, черепа, сколиоза); повышение неспецифической резистентности организма.
 Лечебная гимнастика сочетает: общеукрепляющие упражнения, специальные – пассивные, рефлекторные, активные упражнения (в более позднем возрасте). Используются наклоны, повороты, круговые движения головы, упражнения в противодействии.
Лечебная гимнастика сочетает: общеукрепляющие упражнения, специальные – пассивные, рефлекторные, активные упражнения (в более позднем возрасте). Используются наклоны, повороты, круговые движения головы, упражнения в противодействии.
 Методика ЛФК Упражнения начинают выполнять с 2 - х месячного возраста по 5 -10 минут 34 раза в день. Упражнения не должны вызывать боль и слезы у ребенка. Гимнастика выполняется методистом с помощью матери. Упражнения повторяют 4 -8 раз.
Методика ЛФК Упражнения начинают выполнять с 2 - х месячного возраста по 5 -10 минут 34 раза в день. Упражнения не должны вызывать боль и слезы у ребенка. Гимнастика выполняется методистом с помощью матери. Упражнения повторяют 4 -8 раз.
 Методика ЛФК После гимнастики голову фиксируют с помощью ватно-марлевого воротника. Позже добавляют активные и рефлекторные упражнения (в и. п. лежа на животе – приподнимание головы и плеч, в и. п. лежа на здоровом боку – поднимание головы в больную сторону).
Методика ЛФК После гимнастики голову фиксируют с помощью ватно-марлевого воротника. Позже добавляют активные и рефлекторные упражнения (в и. п. лежа на животе – приподнимание головы и плеч, в и. п. лежа на здоровом боку – поднимание головы в больную сторону).
 При несостоятельности консервативного лечения проводят оперативное. В послеоперационном периоде: первые 6 -7 дней больной пребывает в положении вытяжения затем гипсовый ошейник с гиперкоррекцией положения головы - 1 месяц в течении 6 месяцев лечение положением (съемный ошейник) сочетается с лечебной гимнастикой и массажем полная реабилитация в течении 1 года после чего ЛФК преобразуется в оздоровительную физическую культуру
При несостоятельности консервативного лечения проводят оперативное. В послеоперационном периоде: первые 6 -7 дней больной пребывает в положении вытяжения затем гипсовый ошейник с гиперкоррекцией положения головы - 1 месяц в течении 6 месяцев лечение положением (съемный ошейник) сочетается с лечебной гимнастикой и массажем полная реабилитация в течении 1 года после чего ЛФК преобразуется в оздоровительную физическую культуру
 Задачи ЛФК: -выработка навыка правильного положения головы, -развитие нормальной подвижности в шейном отделе и силы мышц шеи
Задачи ЛФК: -выработка навыка правильного положения головы, -развитие нормальной подвижности в шейном отделе и силы мышц шеи
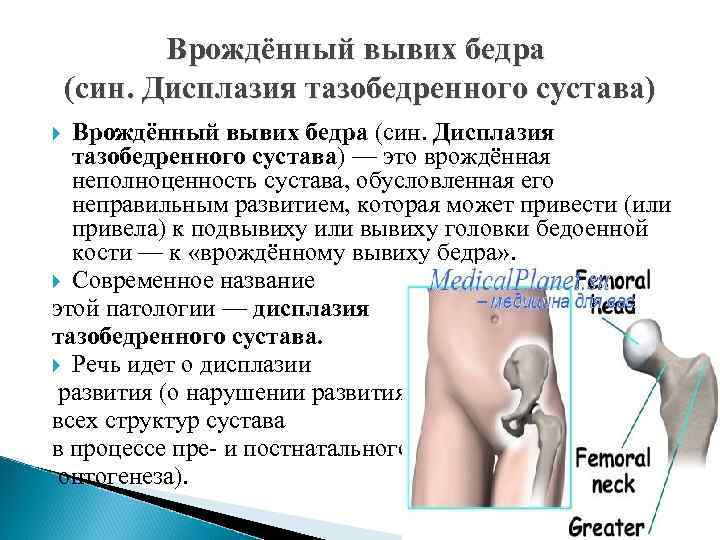 Врождённый вывих бедра (син. Дисплазия тазобедренного сустава) — это врождённая неполноценность сустава, обусловленная его неправильным развитием, которая может привести (или привела) к подвывиху или вывиху головки бедоенной кости — к «врождённому вывиху бедра» . Современное название этой патологии — дисплазия тазобедренного сустава. Речь идет о дисплазии развития (о нарушении развития всех структур сустава в процессе пре- и постнатального онтогенеза).
Врождённый вывих бедра (син. Дисплазия тазобедренного сустава) — это врождённая неполноценность сустава, обусловленная его неправильным развитием, которая может привести (или привела) к подвывиху или вывиху головки бедоенной кости — к «врождённому вывиху бедра» . Современное название этой патологии — дисплазия тазобедренного сустава. Речь идет о дисплазии развития (о нарушении развития всех структур сустава в процессе пре- и постнатального онтогенеза).
 Распространенность Дисплазия тазобедренных суставов распространена во всех странах (2 — 3 %), однако имеются расово-этнические особенности его распространения. Например, частота врождённого недоразвития тазобедренных суставов у новорождённых детей в скандинавских странах достигает 4 %, в Германии— 2 % , в США она выше среди белого населения, чем у афроамериканцев, и составляет 1 — 2 %, среди американских индейцев вывих бедра встречается у 2550 на 1000, тогда как врождённый вывих бедра почти не встречается у южноамериканских индейцев, у южных китайцев и негров. Замечена связь заболеваемости с экологическим неблагополучием. Заболеваемость в РФ составляет примерно 2 — 3 %, а в экологически неблагоприятных регионах до 12 %.
Распространенность Дисплазия тазобедренных суставов распространена во всех странах (2 — 3 %), однако имеются расово-этнические особенности его распространения. Например, частота врождённого недоразвития тазобедренных суставов у новорождённых детей в скандинавских странах достигает 4 %, в Германии— 2 % , в США она выше среди белого населения, чем у афроамериканцев, и составляет 1 — 2 %, среди американских индейцев вывих бедра встречается у 2550 на 1000, тогда как врождённый вывих бедра почти не встречается у южноамериканских индейцев, у южных китайцев и негров. Замечена связь заболеваемости с экологическим неблагополучием. Заболеваемость в РФ составляет примерно 2 — 3 %, а в экологически неблагоприятных регионах до 12 %.
 Распространенность Статистика дисплазий противоречива. На Украине (2004 год) врождённая дисплазия, подвывих и вывих бедра встречаются от 50 до 200 случаев на 1000 (5 — 20 %) новорождённых, то есть существенно (5 -10 раз) выше чем на той же территории в советский период. Отмечена прямая связь повышенной заболеваемости и традиции тугого пеленания выпрямленных ножек младенца. У народов, живущих в тропиках, новорождённых не пеленают, не ограничивают свободу их движения, носят их на спине (при этом ноги ребёнка находятся в состоянии сгибания и отведения) заболеваемость ниже. Например, в Японии в рамках национального проекта в 1985 году была изменена национальная традиция тугого пеленания выпрямленных ножек младенцев. Результат: снижение врождённого вывиха бедра с 1. 1 — 3. 5 до 0, 2 %
Распространенность Статистика дисплазий противоречива. На Украине (2004 год) врождённая дисплазия, подвывих и вывих бедра встречаются от 50 до 200 случаев на 1000 (5 — 20 %) новорождённых, то есть существенно (5 -10 раз) выше чем на той же территории в советский период. Отмечена прямая связь повышенной заболеваемости и традиции тугого пеленания выпрямленных ножек младенца. У народов, живущих в тропиках, новорождённых не пеленают, не ограничивают свободу их движения, носят их на спине (при этом ноги ребёнка находятся в состоянии сгибания и отведения) заболеваемость ниже. Например, в Японии в рамках национального проекта в 1985 году была изменена национальная традиция тугого пеленания выпрямленных ножек младенцев. Результат: снижение врождённого вывиха бедра с 1. 1 — 3. 5 до 0, 2 %
 Распространенность Чаще врожденный вывих бедра встречается у девочек (80 % выявленных случаев), семейные случаи заболевания составляют примерно треть. Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра. Врождённый вывих бедра выявляется в 10 раз чаще у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %).
Распространенность Чаще врожденный вывих бедра встречается у девочек (80 % выявленных случаев), семейные случаи заболевания составляют примерно треть. Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра. Врождённый вывих бедра выявляется в 10 раз чаще у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %).
 Различают три основные формы дисплазий: дисплазию вертлужной впадины — ацетабулярную дисплазию, дисплазию проксимального отдела бедренной кости ротационные дисплазии.
Различают три основные формы дисплазий: дисплазию вертлужной впадины — ацетабулярную дисплазию, дисплазию проксимального отдела бедренной кости ротационные дисплазии.
 Симптомы: разница в длине ног;
Симптомы: разница в длине ног;
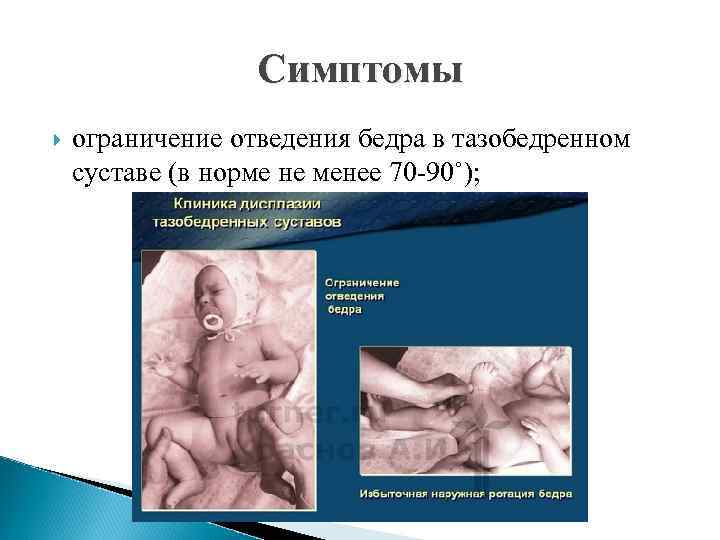 Симптомы ограничение отведения бедра в тазобедренном суставе (в норме не менее 70 -90˚);
Симптомы ограничение отведения бедра в тазобедренном суставе (в норме не менее 70 -90˚);
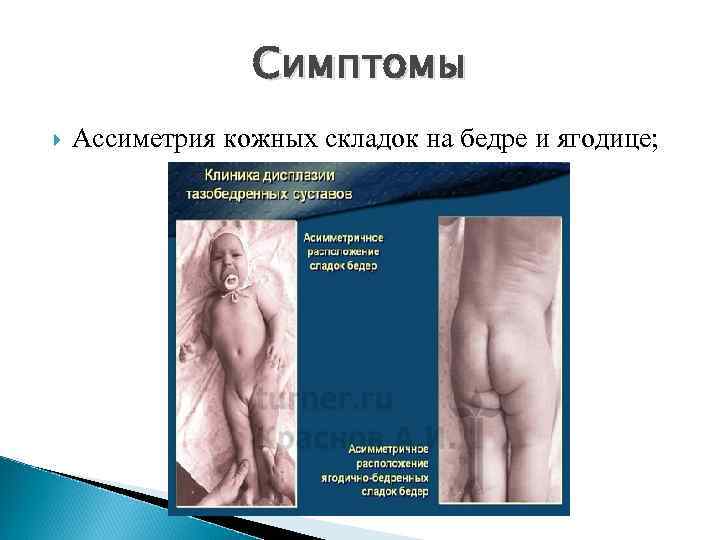 Симптомы Ассиметрия кожных складок на бедре и ягодице;
Симптомы Ассиметрия кожных складок на бедре и ягодице;
 Симптомы характерный щелчок соскальзывания головки бедра в вертлужную впадину при движении в тазобедренном суставе; наружно-ротационная установка нижней конечности (стопа словно вывернута наружу), хорошо заметно во время сна. у детей старше 1 года: - ребенок начинает ходить позже (к 14 месяцам); - при одностороннем вывихе - неустойчивая походка, хромота при двустороннем вывихе - переваливающаяся (утиная) походка; - наклон таза в больную сторону.
Симптомы характерный щелчок соскальзывания головки бедра в вертлужную впадину при движении в тазобедренном суставе; наружно-ротационная установка нижней конечности (стопа словно вывернута наружу), хорошо заметно во время сна. у детей старше 1 года: - ребенок начинает ходить позже (к 14 месяцам); - при одностороннем вывихе - неустойчивая походка, хромота при двустороннем вывихе - переваливающаяся (утиная) походка; - наклон таза в больную сторону.
 Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни: асимметрия кожных складок укорочение бедра Симптом соскальзывания Маркса-Ортолани ограничение отведения бедра
Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни: асимметрия кожных складок укорочение бедра Симптом соскальзывания Маркса-Ортолани ограничение отведения бедра
 Симптом Маркса-Ортолани Золотым стандартом ранней диагностики дисплазии тазобедренного сустава является симптом Маркса-Ортолани (см. рисунок). «Ребенка укладывают на спину, причем его лицо обращено к врачу. Последний сгибает обе ножки больного в тазобедренных и коленных суставах и захватывает руками бедра так, что большие пальцы располагаются на внутренних, а прочие — на наружных поверхностях бедер. Врач медленно, избегая форсированных движений, отводит бедра равномерно в обе стороны. Усилий для получения отведений не требуется, так как в этом положении ребёнок утрачивает способность сопротивляться. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком. Если после этого вправления бедро оставить в положении отведения, оно само начинает приводиться и, достигнув определённой степени приведения, производит быстрое толчкообразное движение в направлении приведения, соответствующее моменту вывихивания головки из вертлужной впадины. Такое движение легко заметить, если внимательно следить за приводящимся бедром»
Симптом Маркса-Ортолани Золотым стандартом ранней диагностики дисплазии тазобедренного сустава является симптом Маркса-Ортолани (см. рисунок). «Ребенка укладывают на спину, причем его лицо обращено к врачу. Последний сгибает обе ножки больного в тазобедренных и коленных суставах и захватывает руками бедра так, что большие пальцы располагаются на внутренних, а прочие — на наружных поверхностях бедер. Врач медленно, избегая форсированных движений, отводит бедра равномерно в обе стороны. Усилий для получения отведений не требуется, так как в этом положении ребёнок утрачивает способность сопротивляться. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком. Если после этого вправления бедро оставить в положении отведения, оно само начинает приводиться и, достигнув определённой степени приведения, производит быстрое толчкообразное движение в направлении приведения, соответствующее моменту вывихивания головки из вертлужной впадины. Такое движение легко заметить, если внимательно следить за приводящимся бедром»
 Симптом Маркса-Ортолани «Если при выявлении врождённого вывиха бедра у младенца симптом соскальзывания не вызывается потому, что он уже исчез, то при сохранившемся вывихе на смену симптому соскальзывания появляется симптом ограничения отведения бедер. У здорового новорождённого можно развести ножки в тазобедренных суставах на 80— 90° каждую, уложить разведенные бедра наружными поверхностями на ложе. Если каждую ножку можно отвести только до угла 50— 60°, то у новорождённого, по-видимому, — врождённый вывих бедра. У здорового семи — восьмимесячного младенца можно отвести каждую ножку на 60— 70°. Если удается отвести каждую ножку только до 40— 50°, то имеется, вероятно, врождённый вывих бедра. Ножки в тазобедренных суставах разводят, захватывая их так же, как при выявлении симптома соскальзывания.
Симптом Маркса-Ортолани «Если при выявлении врождённого вывиха бедра у младенца симптом соскальзывания не вызывается потому, что он уже исчез, то при сохранившемся вывихе на смену симптому соскальзывания появляется симптом ограничения отведения бедер. У здорового новорождённого можно развести ножки в тазобедренных суставах на 80— 90° каждую, уложить разведенные бедра наружными поверхностями на ложе. Если каждую ножку можно отвести только до угла 50— 60°, то у новорождённого, по-видимому, — врождённый вывих бедра. У здорового семи — восьмимесячного младенца можно отвести каждую ножку на 60— 70°. Если удается отвести каждую ножку только до 40— 50°, то имеется, вероятно, врождённый вывих бедра. Ножки в тазобедренных суставах разводят, захватывая их так же, как при выявлении симптома соскальзывания.
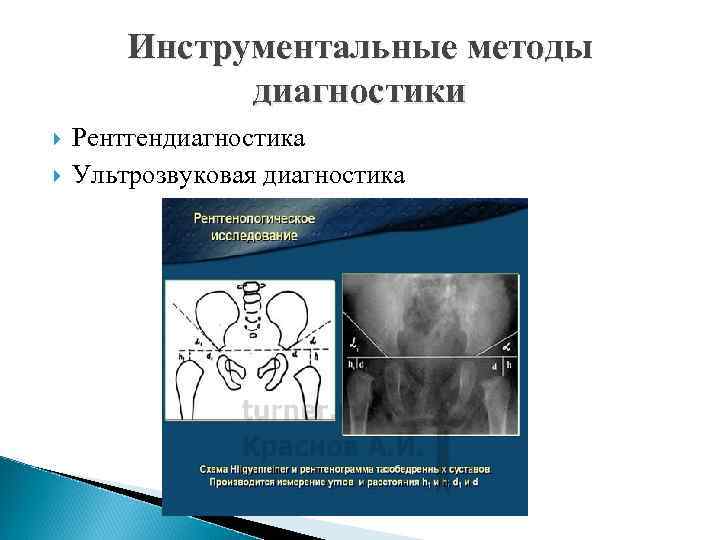 Инструментальные методы диагностики Рентгендиагностика Ультрозвуковая диагностика
Инструментальные методы диагностики Рентгендиагностика Ультрозвуковая диагностика
 Заболевание существует в трех формах: предвывих ( 75 -85% самоизлечивающийся в первые дни жизни, за счет сокращения капсулы сустава); подвывих (головка сустава смещается кпереди и кверху, но не выходит за пределы лимбуса); вывих (капсула растянута и головка Т. с. выскальзывает из впадины и теряет с ней контакт).
Заболевание существует в трех формах: предвывих ( 75 -85% самоизлечивающийся в первые дни жизни, за счет сокращения капсулы сустава); подвывих (головка сустава смещается кпереди и кверху, но не выходит за пределы лимбуса); вывих (капсула растянута и головка Т. с. выскальзывает из впадины и теряет с ней контакт).
 ПРИНЦИПЫ ЛЕЧЕНИЯ Раннее начало Применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания ( «поза лягушки» ) Активные движения в тазобедренных суставах в пределах дозволенного диапазона Массаж и лечебная физкультура на всех этапах лечения
ПРИНЦИПЫ ЛЕЧЕНИЯ Раннее начало Применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания ( «поза лягушки» ) Активные движения в тазобедренных суставах в пределах дозволенного диапазона Массаж и лечебная физкультура на всех этапах лечения
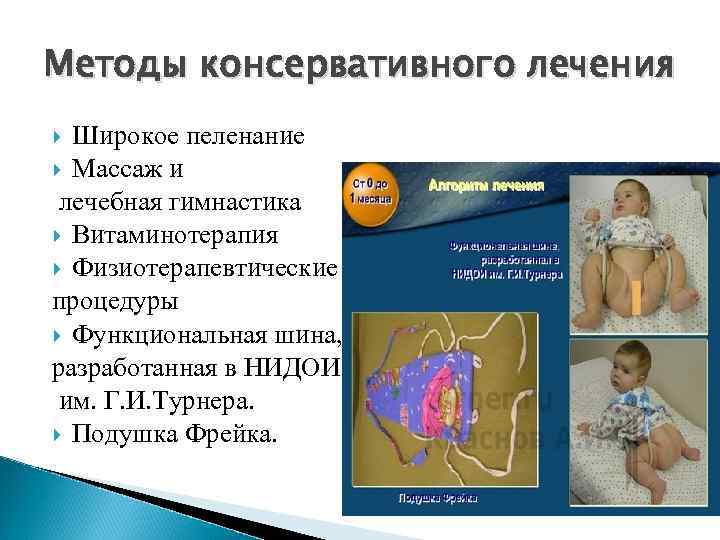 Методы консервативного лечения Широкое пеленание Массаж и лечебная гимнастика Витаминотерапия Физиотерапевтические процедуры Функциональная шина, разработанная в НИДОИ им. Г. И. Турнера. Подушка Фрейка.
Методы консервативного лечения Широкое пеленание Массаж и лечебная гимнастика Витаминотерапия Физиотерапевтические процедуры Функциональная шина, разработанная в НИДОИ им. Г. И. Турнера. Подушка Фрейка.
 Лечебная физкультура применяется на всех этапах как консервативного, так и оперативного лечения врожденного вывиха бедра. Общими задачами использования средств ЛФК являются: активизация деятельности основных систем организма и профилактика осложнений, связанных с гипокинезией; улучшение условий кровообращения в суставе и нижних конечностях; восстановление подвижности в тазобедренном суставе и укрепление околосуставных мышечных групп.
Лечебная физкультура применяется на всех этапах как консервативного, так и оперативного лечения врожденного вывиха бедра. Общими задачами использования средств ЛФК являются: активизация деятельности основных систем организма и профилактика осложнений, связанных с гипокинезией; улучшение условий кровообращения в суставе и нижних конечностях; восстановление подвижности в тазобедренном суставе и укрепление околосуставных мышечных групп.
 Лечебная физкультура Применяются общеразвивающие, дыхательные и специальные упражнения, направленные на укрепление отводящих мышц бедра, к ним относят: - пассивные – сгибание, отведение, внутренняя ротация в Т. с. и К. с. ; - активно-пассивные движения – сгибание, разгибание, удержание ног на вису, внутренняя ротация; - рефлекторные упражнения (в первые месяцы жизни).
Лечебная физкультура Применяются общеразвивающие, дыхательные и специальные упражнения, направленные на укрепление отводящих мышц бедра, к ним относят: - пассивные – сгибание, отведение, внутренняя ротация в Т. с. и К. с. ; - активно-пассивные движения – сгибание, разгибание, удержание ног на вису, внутренняя ротация; - рефлекторные упражнения (в первые месяцы жизни).
 Лечебная физкультура Упражнения выполняются по 15 -20 минут 6 -7 раз в сутки при каждом пеленании и сочетают с массажем. В более старшем возрасте упражнения выполняются самостоятельно с постепенно возрастающей нагрузкой и интенсивностью, с дополнительным внешним сопротивлением. Рекомендуются езда на велосипеде с широко поставленными педалями, игрушки-каталки, где дети могли бы сидеть широко расставив ноги, физические упражнения в теплой воде, плавание, систематическое выполнение упражнений. Не следует форсировать обучение ребенка ходьбе.
Лечебная физкультура Упражнения выполняются по 15 -20 минут 6 -7 раз в сутки при каждом пеленании и сочетают с массажем. В более старшем возрасте упражнения выполняются самостоятельно с постепенно возрастающей нагрузкой и интенсивностью, с дополнительным внешним сопротивлением. Рекомендуются езда на велосипеде с широко поставленными педалями, игрушки-каталки, где дети могли бы сидеть широко расставив ноги, физические упражнения в теплой воде, плавание, систематическое выполнение упражнений. Не следует форсировать обучение ребенка ходьбе.
 При несостоятельности консервативного лечении после 2 -х лет проводят операцию. Основной целью восстановительного лечения после внутрисуставных операций на тазобедренном суставе является: создание условий для перестройки структурных элементов сустава и его функций; восстановление подвижности сустава; тренировка околосуставных мышц; постепенная подготовка к выполнению опорной и локомоторной функции.
При несостоятельности консервативного лечении после 2 -х лет проводят операцию. Основной целью восстановительного лечения после внутрисуставных операций на тазобедренном суставе является: создание условий для перестройки структурных элементов сустава и его функций; восстановление подвижности сустава; тренировка околосуставных мышц; постепенная подготовка к выполнению опорной и локомоторной функции.
 Предоперационный период включает: общее укрепление организма, улучшение кровоснабжения в ягодичных мышцах, обучение расслаблению мышц, совершенствование координации движений.
Предоперационный период включает: общее укрепление организма, улучшение кровоснабжения в ягодичных мышцах, обучение расслаблению мышц, совершенствование координации движений.
 В послеоперационный период используют: общеразвивающие, дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой, свободные и свободные с отягощением движения в неиммобилизированных суставах.
В послеоперационный период используют: общеразвивающие, дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой, свободные и свободные с отягощением движения в неиммобилизированных суставах.
 Постиммобилизационный период включает: облегченные (активные с самопомощью) движения в тазобедренном суставе, физические упражнения в гидрокинезотерапевтической ванне в сочетании с ручным и подводным массажем, упражнения, направленные на укрепление околосуставных мышечных групп, электростимуляцию ягодичных мышц, упражнения, направленные на тренировку абдукторов бедра с постепенно возрастающим сопротивлением.
Постиммобилизационный период включает: облегченные (активные с самопомощью) движения в тазобедренном суставе, физические упражнения в гидрокинезотерапевтической ванне в сочетании с ручным и подводным массажем, упражнения, направленные на укрепление околосуставных мышечных групп, электростимуляцию ягодичных мышц, упражнения, направленные на тренировку абдукторов бедра с постепенно возрастающим сопротивлением.
 Лечебная гимнастика проводится в положении лежа на спине, боку, животе, а также в коленнокистевом положении (на четвереньках). Осевую нагрузку на ногу увеличивают постепенно.
Лечебная гимнастика проводится в положении лежа на спине, боку, животе, а также в коленнокистевом положении (на четвереньках). Осевую нагрузку на ногу увеличивают постепенно.
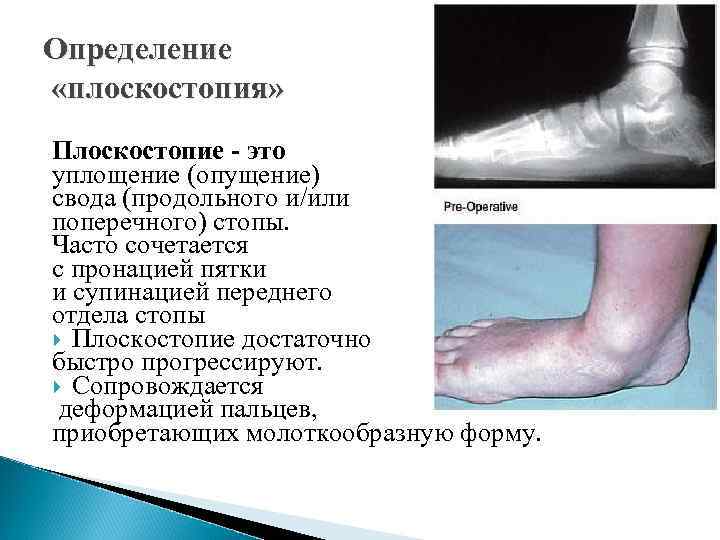 Определение «плоскостопия» Плоскостопие - это уплощение (опущение) свода (продольного и/или поперечного) стопы. Часто сочетается с пронацией пятки и супинацией переднего отдела стопы Плоскостопие достаточно быстро прогрессируют. Сопровождается деформацией пальцев, приобретающих молоткообразную форму.
Определение «плоскостопия» Плоскостопие - это уплощение (опущение) свода (продольного и/или поперечного) стопы. Часто сочетается с пронацией пятки и супинацией переднего отдела стопы Плоскостопие достаточно быстро прогрессируют. Сопровождается деформацией пальцев, приобретающих молоткообразную форму.
 По происхождению плоскостопия различают: статическое плоскостопие рахитическое плоскостопие травматическое плоскостопие паралитическое плоскостопие врожденное
По происхождению плоскостопия различают: статическое плоскостопие рахитическое плоскостопие травматическое плоскостопие паралитическое плоскостопие врожденное
 Статическое плоскостопие Встречающееся наиболее часто 82, 1 % Возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия - увеличение массы тела, - работа в стоячем положении, - уменьшение силы мышц при физиологическом старении, - отсутствие тренировки у лиц сидячих профессий - наследственная предрасположенность (врожденная слабость связочного аппарата) К внутренним причинам относится - наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, 7— 8 часов проводящая за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной). При ходьбе на «шпильках» происходит перераспределение нагрузки: с пятки она перемещается на область поперечного свода, который её не выдерживает, деформируется, отчего и возникает поперечное плоскостопие. Основные симптомы продольного плоскостопия — боль в стопе, изменение её очертаний.
Статическое плоскостопие Встречающееся наиболее часто 82, 1 % Возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия - увеличение массы тела, - работа в стоячем положении, - уменьшение силы мышц при физиологическом старении, - отсутствие тренировки у лиц сидячих профессий - наследственная предрасположенность (врожденная слабость связочного аппарата) К внутренним причинам относится - наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, 7— 8 часов проводящая за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной). При ходьбе на «шпильках» происходит перераспределение нагрузки: с пятки она перемещается на область поперечного свода, который её не выдерживает, деформируется, отчего и возникает поперечное плоскостопие. Основные симптомы продольного плоскостопия — боль в стопе, изменение её очертаний.
 Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы, вследствие перенесенного рахита 2 -3 степени
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы, вследствие перенесенного рахита 2 -3 степени
 Травматическое плоскостопие последствие перелома лодыжек, пяточной кости, предплюсневых костей.
Травматическое плоскостопие последствие перелома лодыжек, пяточной кости, предплюсневых костей.
 Паралитическое плоскостопие результат паралича подошвенных мышц стопы и мышц, начинающихся на голени.
Паралитическое плоскостопие результат паралича подошвенных мышц стопы и мышц, начинающихся на голени.
 Врожденное плоскостопие установить раньше 5— 6 -летнего возраста нелегко, поскольку у всех детей моложе этого возраста определяются все элементы плоской стопы – функциональное плоскостопие. Позже в 3 -5 % всех случаев плоскостопия плоская стопа является врожденной.
Врожденное плоскостопие установить раньше 5— 6 -летнего возраста нелегко, поскольку у всех детей моложе этого возраста определяются все элементы плоской стопы – функциональное плоскостопие. Позже в 3 -5 % всех случаев плоскостопия плоская стопа является врожденной.
 Виды плоскостопия Продольное (наиболее распространенное) – уплощён продольный свод и стопа соприкасается с полом всей площадью подошвы, длина стоп увеличивается. (уплощается преимущественно средний отдел стопы). Встречается чаще всего в возрасте 16— 25 лет. Поперечное (чаще встречается у женщин) уплощается поперечный свод стопы (передний отдел). Передний отдел опирается на головки всех пяти плюсневых костей, (в норме на I и V). Длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молоткообразной деформации среднего пальца. Встречается чаще всего поперечное — в 35— 50 лет. Продольно-поперечное (сочетание первых двух видов)
Виды плоскостопия Продольное (наиболее распространенное) – уплощён продольный свод и стопа соприкасается с полом всей площадью подошвы, длина стоп увеличивается. (уплощается преимущественно средний отдел стопы). Встречается чаще всего в возрасте 16— 25 лет. Поперечное (чаще встречается у женщин) уплощается поперечный свод стопы (передний отдел). Передний отдел опирается на головки всех пяти плюсневых костей, (в норме на I и V). Длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молоткообразной деформации среднего пальца. Встречается чаще всего поперечное — в 35— 50 лет. Продольно-поперечное (сочетание первых двух видов)
 Степени плоскостопия Ранняя стадия заболевания - несостоятельность связочного аппарата. Форма стопы при этом не изменена, но в результате перерастяжения связок возникают боли, которые появляются после длительной ходьбы или к концу дня. После отдыха боли в стопах проходят. I степени - слабовыраженное плоскостопие. После физических нагрузок появляется в ногах чувство усталости, при надавливании на стопу возникают болезненные ощущения. Отмечается усталость при ходьбе, походка становится менее пластичной, нередко к вечеру стопа отекает.
Степени плоскостопия Ранняя стадия заболевания - несостоятельность связочного аппарата. Форма стопы при этом не изменена, но в результате перерастяжения связок возникают боли, которые появляются после длительной ходьбы или к концу дня. После отдыха боли в стопах проходят. I степени - слабовыраженное плоскостопие. После физических нагрузок появляется в ногах чувство усталости, при надавливании на стопу возникают болезненные ощущения. Отмечается усталость при ходьбе, походка становится менее пластичной, нередко к вечеру стопа отекает.
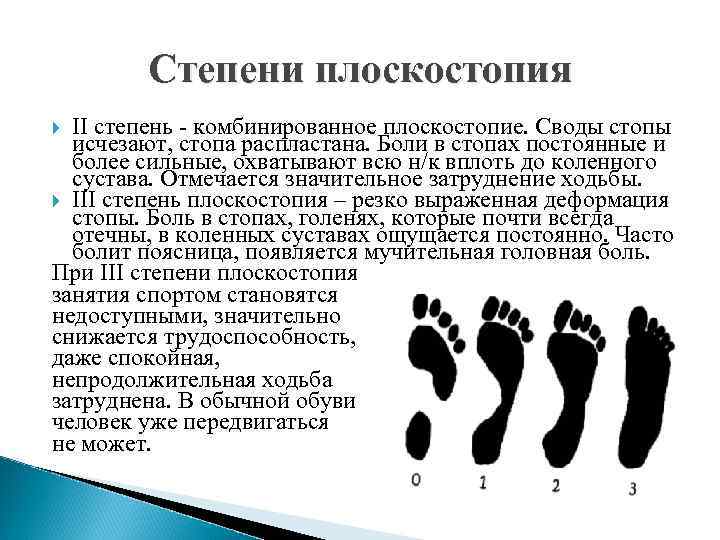 Степени плоскостопия II степень - комбинированное плоскостопие. Своды стопы исчезают, стопа распластана. Боли в стопах постоянные и более сильные, охватывают всю н/к вплоть до коленного сустава. Отмечается значительное затруднение ходьбы. III степень плоскостопия – резко выраженная деформация стопы. Боль в стопах, голенях, которые почти всегда отечны, в коленных суставах ощущается постоянно. Часто болит поясница, появляется мучительная головная боль. При III степени плоскостопия занятия спортом становятся недоступными, значительно снижается трудоспособность, даже спокойная, непродолжительная ходьба затруднена. В обычной обуви человек уже передвигаться не может.
Степени плоскостопия II степень - комбинированное плоскостопие. Своды стопы исчезают, стопа распластана. Боли в стопах постоянные и более сильные, охватывают всю н/к вплоть до коленного сустава. Отмечается значительное затруднение ходьбы. III степень плоскостопия – резко выраженная деформация стопы. Боль в стопах, голенях, которые почти всегда отечны, в коленных суставах ощущается постоянно. Часто болит поясница, появляется мучительная головная боль. При III степени плоскостопия занятия спортом становятся недоступными, значительно снижается трудоспособность, даже спокойная, непродолжительная ходьба затруднена. В обычной обуви человек уже передвигаться не может.
 Лечение плоскостопия Консервативное и оперативное. Консервативное, направлено на снятие болевого синдрома, укрепление мышц и связок стопы. Включает физиотерапию ЛФК. Полное излечение плоскостопия возможно только в детском возрасте. У взрослых с помощью специальных реабилитационных мероприятий развитие болезни можно лишь притормозить, не дать ей развиться в более тяжелые патологии. Чем раньше выявлены признаки заболевания, чем меньше деформация стопы, тем более благоприятны условия для остановки прогрессирования плоскостопия и его коррекции. Оперативное, направленно на формирование преимущественно поперечного свода стопы.
Лечение плоскостопия Консервативное и оперативное. Консервативное, направлено на снятие болевого синдрома, укрепление мышц и связок стопы. Включает физиотерапию ЛФК. Полное излечение плоскостопия возможно только в детском возрасте. У взрослых с помощью специальных реабилитационных мероприятий развитие болезни можно лишь притормозить, не дать ей развиться в более тяжелые патологии. Чем раньше выявлены признаки заболевания, чем меньше деформация стопы, тем более благоприятны условия для остановки прогрессирования плоскостопия и его коррекции. Оперативное, направленно на формирование преимущественно поперечного свода стопы.
 Противопоказания бег, прыжки, подскоки, соскоки на жесткой поверхности (при всех видах плоскостопия) ходьба на внутренних сводах стопы (плоско-вальгусное плоскостопие) ходьба на наружных сводах стопы (плоско-варусное плоскостопие)
Противопоказания бег, прыжки, подскоки, соскоки на жесткой поверхности (при всех видах плоскостопия) ходьба на внутренних сводах стопы (плоско-вальгусное плоскостопие) ходьба на наружных сводах стопы (плоско-варусное плоскостопие)
 Рекомендуемые исходные положения на занятиях лечебной гимнастикой сидя на полу (руки в упоре сзади, на пояс, в стороны, кисти к плечам) сидя на стуле стоя в ходьбе
Рекомендуемые исходные положения на занятиях лечебной гимнастикой сидя на полу (руки в упоре сзади, на пояс, в стороны, кисти к плечам) сидя на стуле стоя в ходьбе
 Направленность воздействия физических упражнений укрепление и тренировка мышц пальцев стопы укрепление и тренировка мышц голени укрепление и тренировка всех мышц нижних конечностей
Направленность воздействия физических упражнений укрепление и тренировка мышц пальцев стопы укрепление и тренировка мышц голени укрепление и тренировка всех мышц нижних конечностей
 Группы специальных упражнений Первая группа – упражнения для пальцев стопы Вторая группа – упражнения для голеностопного сустава Третья группа – комбинированные упражнения
Группы специальных упражнений Первая группа – упражнения для пальцев стопы Вторая группа – упражнения для голеностопного сустава Третья группа – комбинированные упражнения
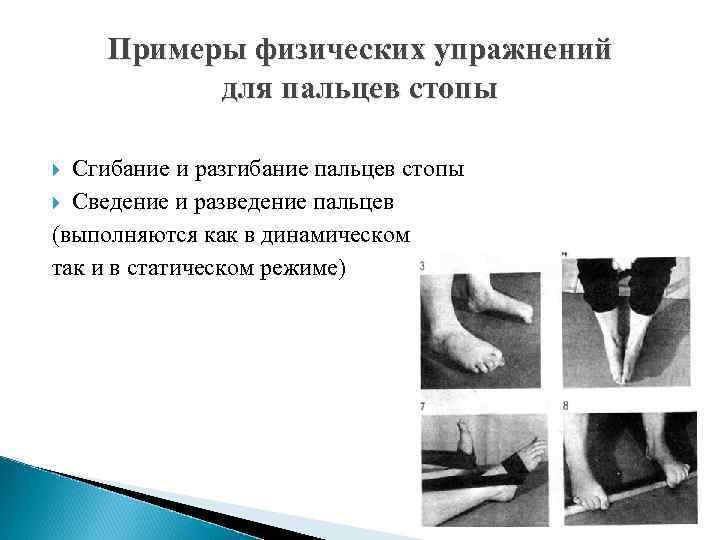 Примеры физических упражнений для пальцев стопы Сгибание и разгибание пальцев стопы Сведение и разведение пальцев (выполняются как в динамическом так и в статическом режиме)
Примеры физических упражнений для пальцев стопы Сгибание и разгибание пальцев стопы Сведение и разведение пальцев (выполняются как в динамическом так и в статическом режиме)
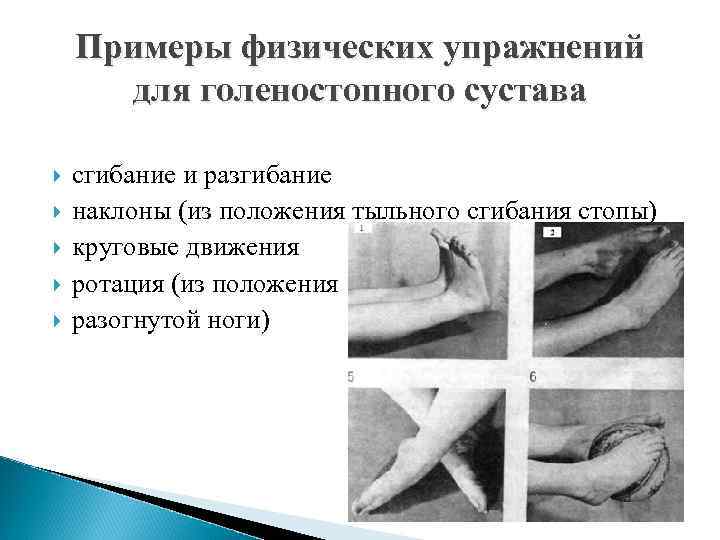 Примеры физических упражнений для голеностопного сустава сгибание и разгибание наклоны (из положения тыльного сгибания стопы) круговые движения ротация (из положения разогнутой ноги)
Примеры физических упражнений для голеностопного сустава сгибание и разгибание наклоны (из положения тыльного сгибания стопы) круговые движения ротация (из положения разогнутой ноги)
 Методические рекомендации специальные упражнения чередуются с упражнениями на расслабление/паузами отдыха упражнения выполняются без предметов и с предметами следить за осанкой при выполнении упражнений в положении сед, руки в упоре сзади
Методические рекомендации специальные упражнения чередуются с упражнениями на расслабление/паузами отдыха упражнения выполняются без предметов и с предметами следить за осанкой при выполнении упражнений в положении сед, руки в упоре сзади
 Количество повторений специальных упражнений 6 -8 -10 раз в зависимости от периода курса ЛФК
Количество повторений специальных упражнений 6 -8 -10 раз в зависимости от периода курса ЛФК
 Методы диагностики визуальный осмотр плантография компьютерно-оптическая топография
Методы диагностики визуальный осмотр плантография компьютерно-оптическая топография
 Профилактика плоскостопия Выполнение гигиенических норм Правильно подобранная обувь Использование в полном объеме физических упражнений из типовых программ по физическому воспитанию Выполнение упражнений в ходьбе по песку, гальке, корням деревьев (сосна, фикус)
Профилактика плоскостопия Выполнение гигиенических норм Правильно подобранная обувь Использование в полном объеме физических упражнений из типовых программ по физическому воспитанию Выполнение упражнений в ходьбе по песку, гальке, корням деревьев (сосна, фикус)
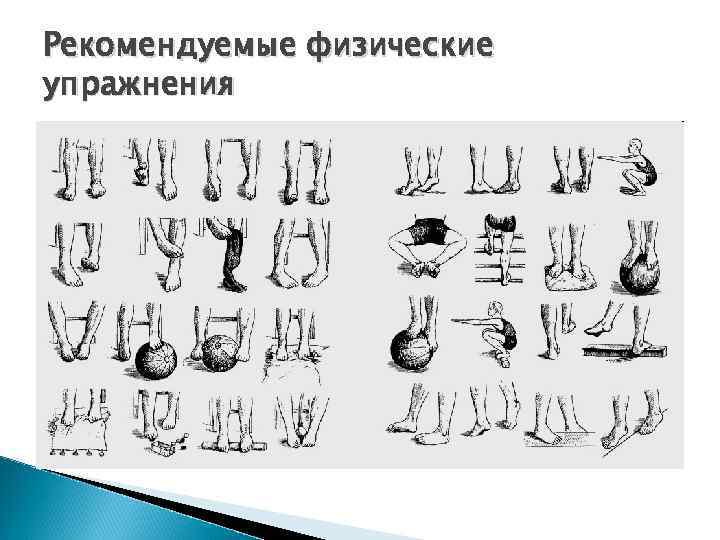 Рекомендуемые физические упражнения
Рекомендуемые физические упражнения
 БЛАГОДАРЮ ЗА ВНИМАНИЕ
БЛАГОДАРЮ ЗА ВНИМАНИЕ


