менингиты менингококцемия.ppt
- Количество слайдов: 71









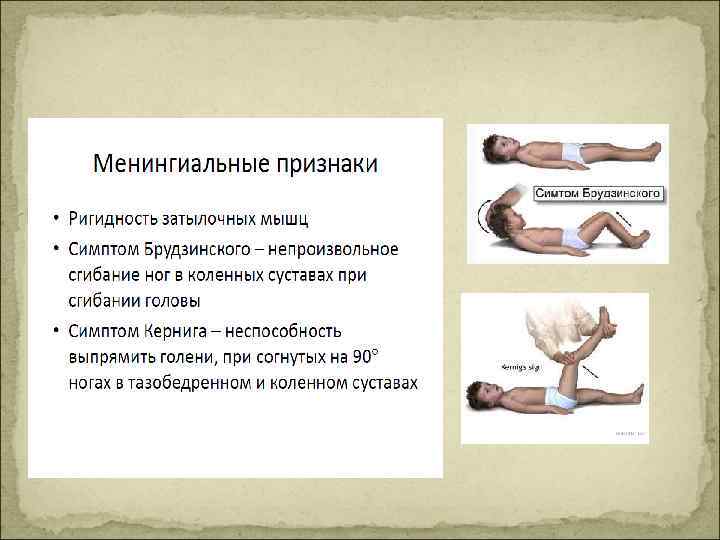



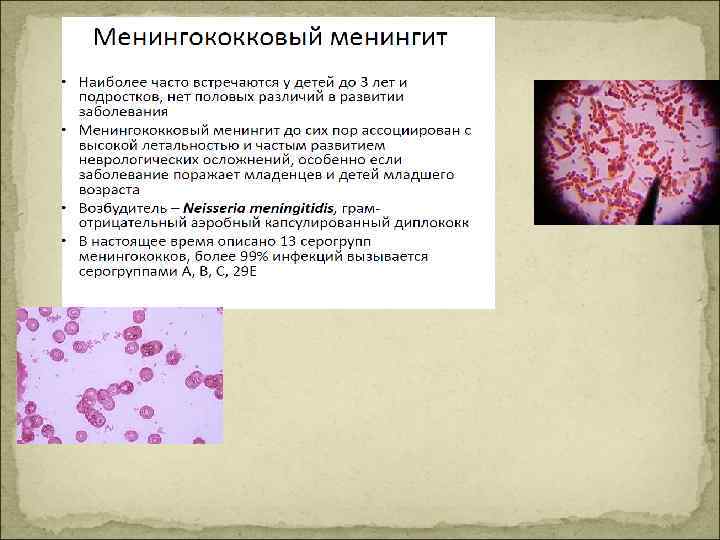

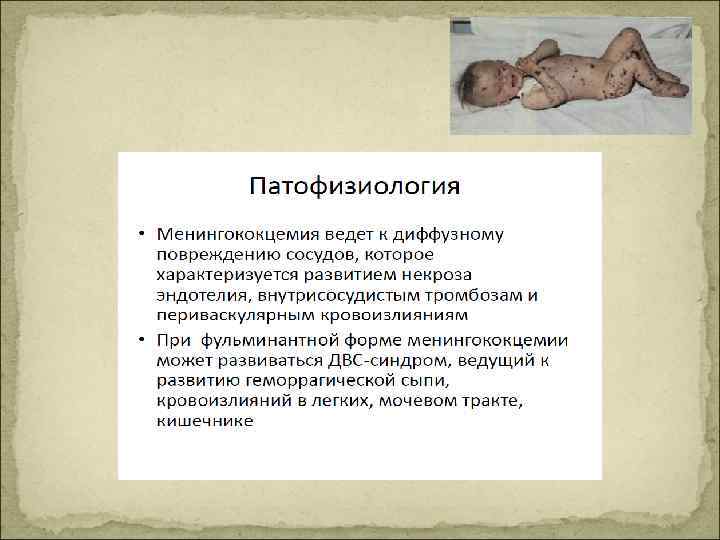


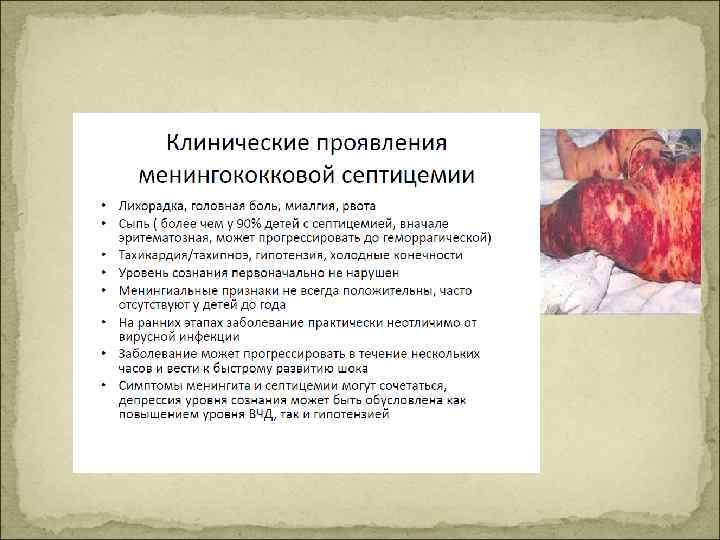

 Летальность q. Сепсис 30%1 q. Тяжёлый сепсис 30 -45%2 q. Септический шок 50 -60%2 q. Сепсис + ОПН > 50%3 q. РДС (25 -42% при сепсисе) > 50% 4 1. Jacobson DL at al. , 1997. 2. Annane at al. , 2003. 3. Brivet FG at al. , 1996. Krafft P at al. , 1996
Летальность q. Сепсис 30%1 q. Тяжёлый сепсис 30 -45%2 q. Септический шок 50 -60%2 q. Сепсис + ОПН > 50%3 q. РДС (25 -42% при сепсисе) > 50% 4 1. Jacobson DL at al. , 1997. 2. Annane at al. , 2003. 3. Brivet FG at al. , 1996. Krafft P at al. , 1996
 Шок клинический синдром, сопровождающийся острым нарушением центральной гемодинамики и микроциркуляции, глобальным дефицитом тканевой перфузии, утилизации кислорода, продукции энергии, выраженным нарушением регуляции гомеостаза и необратимым клеточным повреждением Textbook of Pediatric Intensive Care 3 -rd Ed. , M. Rogers, P-555.
Шок клинический синдром, сопровождающийся острым нарушением центральной гемодинамики и микроциркуляции, глобальным дефицитом тканевой перфузии, утилизации кислорода, продукции энергии, выраженным нарушением регуляции гомеостаза и необратимым клеточным повреждением Textbook of Pediatric Intensive Care 3 -rd Ed. , M. Rogers, P-555.
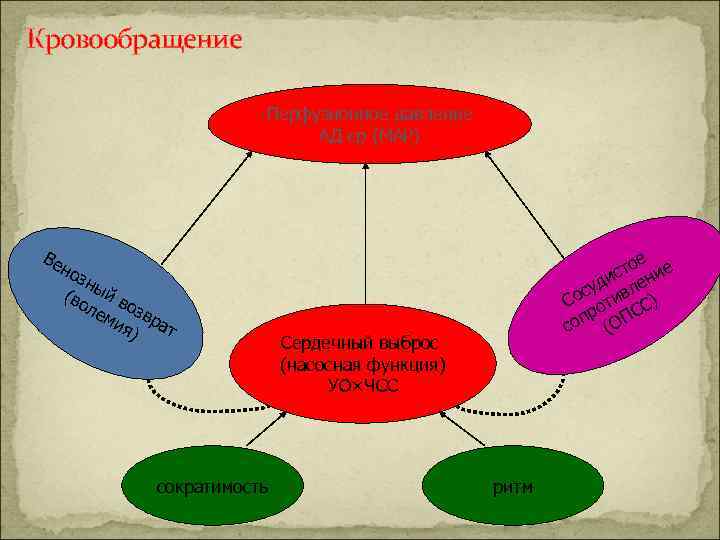 Кровообращение Перфузионное давление АД ср (МАР) Ве но зн (во ый в ле озв ми я) рат сократимость е сто ние и уд вле с Со оти С) С р оп (ОП с Сердечный выброс (насосная функция) УО×ЧСС ритм
Кровообращение Перфузионное давление АД ср (МАР) Ве но зн (во ый в ле озв ми я) рат сократимость е сто ние и уд вле с Со оти С) С р оп (ОП с Сердечный выброс (насосная функция) УО×ЧСС ритм
 Патофизиологические варианты шока Детерминанты кровообращения: Шок Венозный возврат Гиповолемический (кровопотеря) Контрактильность Кардиогенный (ИМ, дизритмии, CHF) Периферическое сосудистое сопротивление Перераспределительный (анафилактический) Септический
Патофизиологические варианты шока Детерминанты кровообращения: Шок Венозный возврат Гиповолемический (кровопотеря) Контрактильность Кардиогенный (ИМ, дизритмии, CHF) Периферическое сосудистое сопротивление Перераспределительный (анафилактический) Септический
 Первичная оценка состояния кровообрашения ЧСС Пульсация Время восполнения капилляров Артериальное давление Влияние недостаточности циркуляции на другие органы и системы
Первичная оценка состояния кровообрашения ЧСС Пульсация Время восполнения капилляров Артериальное давление Влияние недостаточности циркуляции на другие органы и системы
 Пульсация Оценка наполнения пульса Сравнение центрального и периферического пульса Отсутствующий периферический и ослабленный центральный пульс являются грозным признаком и указывают на наличие гипотензии
Пульсация Оценка наполнения пульса Сравнение центрального и периферического пульса Отсутствующий периферический и ослабленный центральный пульс являются грозным признаком и указывают на наличие гипотензии
 Время восполнения капилляров После надавливания на кончик ногтевого ложа или центр грудины в течение 5 сек. капилляры кожи заполняются в течение 2 сек. Увеличенное время восполнения капилляров указывает на плохую перфузию кожи Особенно ценный признак при начальной стадии септического шока, когда остальные признаки не выявляют нарушения перфузии Низкая температура внешней среды нарушает информативность признака
Время восполнения капилляров После надавливания на кончик ногтевого ложа или центр грудины в течение 5 сек. капилляры кожи заполняются в течение 2 сек. Увеличенное время восполнения капилляров указывает на плохую перфузию кожи Особенно ценный признак при начальной стадии септического шока, когда остальные признаки не выявляют нарушения перфузии Низкая температура внешней среды нарушает информативность признака
 Артериальное давление При измерении ширина манжетки должна составлять 80% от длины плеча, длина должна быть на 40% больше окружности плеча Формула для расчета нормального систолического давления: 80+2*возраст (лет) Снижение АД является поздним признаком недостаточности циркуляции
Артериальное давление При измерении ширина манжетки должна составлять 80% от длины плеча, длина должна быть на 40% больше окружности плеча Формула для расчета нормального систолического давления: 80+2*возраст (лет) Снижение АД является поздним признаком недостаточности циркуляции
 Влияние недостаточности циркуляции на другие системы Дыхательная система Учащенное дыхание без втяжений податливых участков грудной клетки (comfortable tachypnea) вызывается метаболическим ацидозом вследствие циркуляторной недостаточности Кожа Мраморная, холодная бледная кожа конечностей указывает на плохую перфузию Линия холода может смещаться от периферии к центру при увеличении степени нарушения циркуляции
Влияние недостаточности циркуляции на другие системы Дыхательная система Учащенное дыхание без втяжений податливых участков грудной клетки (comfortable tachypnea) вызывается метаболическим ацидозом вследствие циркуляторной недостаточности Кожа Мраморная, холодная бледная кожа конечностей указывает на плохую перфузию Линия холода может смещаться от периферии к центру при увеличении степени нарушения циркуляции
 Влияние недостаточности циркуляции на другие органы и системы Ментальный статус Возбуждение, затем вялость с утратой сознания (вызываются нарушением церебральной перфузии) Трудно диагностировать у детей до года (ребенок «сам не свой» ) Диурез менее 1 мл/кг/час указывает на неадекватную перфузию почек
Влияние недостаточности циркуляции на другие органы и системы Ментальный статус Возбуждение, затем вялость с утратой сознания (вызываются нарушением церебральной перфузии) Трудно диагностировать у детей до года (ребенок «сам не свой» ) Диурез менее 1 мл/кг/час указывает на неадекватную перфузию почек
 Первичная оценка состояния сознания Оценка неврологических нарушений должна производиться после оценки и коррекции нарушений проходимости дыхательных путей, дыхания и циркуляции И респираторная и циркуляторная недостаточность имеют церебральные эффекты При некоторых состояниях (менингит, увеличенное ВЧД после травмы, эпилептический статус) центральные неврологические эффекты оказывают влияние на дыхание и циркуляцию
Первичная оценка состояния сознания Оценка неврологических нарушений должна производиться после оценки и коррекции нарушений проходимости дыхательных путей, дыхания и циркуляции И респираторная и циркуляторная недостаточность имеют церебральные эффекты При некоторых состояниях (менингит, увеличенное ВЧД после травмы, эпилептический статус) центральные неврологические эффекты оказывают влияние на дыхание и циркуляцию
 Диагностические критерии шока (1) Холодные конечности Плохое наполнение периферического пульса Замедленное заполнение капилляров ногтевого ложа более 3 -х секунд Нарушение сознания (мене 13 баллов по шкале ком Глазго)
Диагностические критерии шока (1) Холодные конечности Плохое наполнение периферического пульса Замедленное заполнение капилляров ногтевого ложа более 3 -х секунд Нарушение сознания (мене 13 баллов по шкале ком Глазго)
 Диагностические критерии шока (2) Шкала Глазго Открытие глаз: спонтанно – 4; в ответ на речь – 3 на боль – 2 отсутствует – 1 Словесный ответ: правильный -5 спутанный – 4 отдельные слова – 3 звуки – 2 нет речи – 1 Двигательная активность: целенаправленный ответ – 6 указывает место боли– 5 отдергивает руку на боль – 4 тоническое сгибание – 3 тоническое разгибание – 2 нет движения – 1 Итого: максимально 15 баллов
Диагностические критерии шока (2) Шкала Глазго Открытие глаз: спонтанно – 4; в ответ на речь – 3 на боль – 2 отсутствует – 1 Словесный ответ: правильный -5 спутанный – 4 отдельные слова – 3 звуки – 2 нет речи – 1 Двигательная активность: целенаправленный ответ – 6 указывает место боли– 5 отдергивает руку на боль – 4 тоническое сгибание – 3 тоническое разгибание – 2 нет движения – 1 Итого: максимально 15 баллов
 Модифицированная шкала Глазго для детей Открывание глаз Произвольное — 4 балла Как реакция на голос — 3 балла Как реакция на боль — 2 балла Отсутствует — 1 балл Речевая реакция Ребёнок улыбается, ориентируется на звук, следит за объектами, интерактивен — 5 баллов Ребёнка при плаче можно успокоить, интерактивность неполноценная — 4 балла При плаче успокаивается, но ненадолго, стонет — 3 балла Не успокаивается при плаче, беспокоен — 2 балла Плач и интерактивность отсутствуют — 1 балл Двигательная реакция Выполнение движений по команде — 6 баллов Целесообразное движение в ответ на болевое раздражение (отталкивание) — 5 баллов Отдёргивание конечности в ответ на болевое раздражение — 4 балла Патологическое сгибание в ответ на болевое раздражение (декортикация) — 3 балла Патологическое разгибание в ответ на болевое раздражение (децеребрация) — 2 балла Отсутствие движений — 1 балл
Модифицированная шкала Глазго для детей Открывание глаз Произвольное — 4 балла Как реакция на голос — 3 балла Как реакция на боль — 2 балла Отсутствует — 1 балл Речевая реакция Ребёнок улыбается, ориентируется на звук, следит за объектами, интерактивен — 5 баллов Ребёнка при плаче можно успокоить, интерактивность неполноценная — 4 балла При плаче успокаивается, но ненадолго, стонет — 3 балла Не успокаивается при плаче, беспокоен — 2 балла Плач и интерактивность отсутствуют — 1 балл Двигательная реакция Выполнение движений по команде — 6 баллов Целесообразное движение в ответ на болевое раздражение (отталкивание) — 5 баллов Отдёргивание конечности в ответ на болевое раздражение — 4 балла Патологическое сгибание в ответ на болевое раздражение (декортикация) — 3 балла Патологическое разгибание в ответ на болевое раздражение (децеребрация) — 2 балла Отсутствие движений — 1 балл
 Клинические приоритеты при лечении шока 1. Проходимость дыхательных путей, оксигенация (pa. O 2≥ 80 mm. Hg), вентиляция. 2. Восстановление перфузии и, соответственно доставки кислорода. 3. Лечение причины, лежащей в основе. 4. Коррекция метаболических нарушений (ацидоз, гипогликемия, гипокальциемия).
Клинические приоритеты при лечении шока 1. Проходимость дыхательных путей, оксигенация (pa. O 2≥ 80 mm. Hg), вентиляция. 2. Восстановление перфузии и, соответственно доставки кислорода. 3. Лечение причины, лежащей в основе. 4. Коррекция метаболических нарушений (ацидоз, гипогликемия, гипокальциемия).
 Оказание первой неотложной помощи. Скорая помощь (фельдшер, врач) (1) 1. Кислород через маску Катетеризация периферической вены, костная пункция (на месте) 3. Болюс в/венно 0, 9 % Na. Cl 20 мл/кг в течении 15 минут с переходом на в/в капельное введение (в машине скорой помощи). Объем и скорость инфузии определяется ответом на терапию. Скорость инфузии не менее 10 мл/кг/час 4. Катетеризация мочевого пузыря. 2.
Оказание первой неотложной помощи. Скорая помощь (фельдшер, врач) (1) 1. Кислород через маску Катетеризация периферической вены, костная пункция (на месте) 3. Болюс в/венно 0, 9 % Na. Cl 20 мл/кг в течении 15 минут с переходом на в/в капельное введение (в машине скорой помощи). Объем и скорость инфузии определяется ответом на терапию. Скорость инфузии не менее 10 мл/кг/час 4. Катетеризация мочевого пузыря. 2.


 Оказание первой неотложной помощи Скорая помощь (фельдшер, врач) (2) 5. Посиндромное оказание помощи: нарушение дыхания – воздуховод, при необходимости интубация трахеи с проведением ИВЛ мешком Амбу (вспомогательная ИВЛ) глюкокортикостероиды (менингококцемия) в/в: преднизолон - 10 мг/кг антибиотики (менингококцемия) в/в: цефалоспорины 3 -го покаления цефотаксим - 10 мг/кг 6. Срочная госпитализация в отделение реанимации, минуя приемный покой 7. Сообщить в ОАРИТ о предстоящем поступлении больного
Оказание первой неотложной помощи Скорая помощь (фельдшер, врач) (2) 5. Посиндромное оказание помощи: нарушение дыхания – воздуховод, при необходимости интубация трахеи с проведением ИВЛ мешком Амбу (вспомогательная ИВЛ) глюкокортикостероиды (менингококцемия) в/в: преднизолон - 10 мг/кг антибиотики (менингококцемия) в/в: цефалоспорины 3 -го покаления цефотаксим - 10 мг/кг 6. Срочная госпитализация в отделение реанимации, минуя приемный покой 7. Сообщить в ОАРИТ о предстоящем поступлении больного
 Интубация трахеи - надежный и эффективный способ обеспечения и поддержания проходимости дыхательных путей Недостатки проведение эндотрахеальной интубации неопытными специалистами сопряжено с повышенным риском неправильного размещения или смещения трубки проведение эндотрахеальной интубации у младенцев и детей требует специальной подготовки Преимущества Предотвращает растяжение желудка при проведении ИВЛ Защищает легкие от аспирации содержимым желудка Позволяет: наладить контроль давления в дыхательных путях осуществлять проведение непрерывного массажа сердца Вводить медикаменты при отсутствии сосудистого доступа
Интубация трахеи - надежный и эффективный способ обеспечения и поддержания проходимости дыхательных путей Недостатки проведение эндотрахеальной интубации неопытными специалистами сопряжено с повышенным риском неправильного размещения или смещения трубки проведение эндотрахеальной интубации у младенцев и детей требует специальной подготовки Преимущества Предотвращает растяжение желудка при проведении ИВЛ Защищает легкие от аспирации содержимым желудка Позволяет: наладить контроль давления в дыхательных путях осуществлять проведение непрерывного массажа сердца Вводить медикаменты при отсутствии сосудистого доступа
 Внутрикостный доступ
Внутрикостный доступ
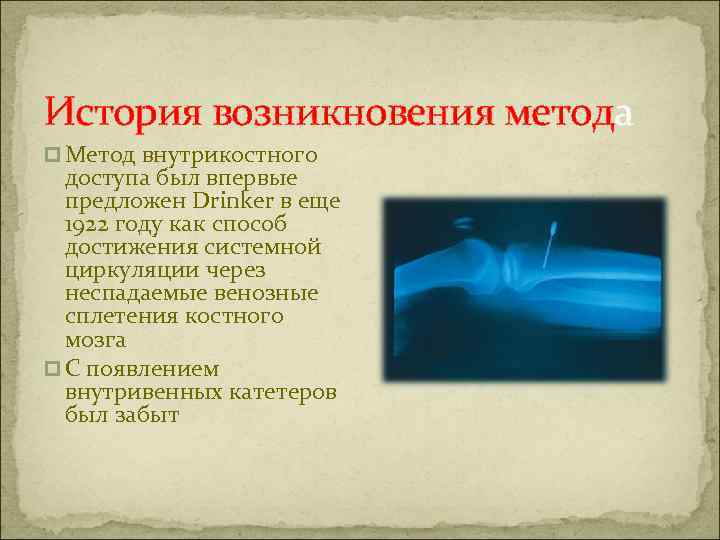 История возникновения метода p Метод внутрикостного доступа был впервые предложен Drinker в еще 1922 году как способ достижения системной циркуляции через неспадаемые венозные сплетения костного мозга p С появлением внутривенных катетеров был забыт
История возникновения метода p Метод внутрикостного доступа был впервые предложен Drinker в еще 1922 году как способ достижения системной циркуляции через неспадаемые венозные сплетения костного мозга p С появлением внутривенных катетеров был забыт
 История возникновения метода В 80 -х г. г. 20 в. заново внедрен в клиническую практику, главным образом, при мероприятиях сердечно-легочной реанимации
История возникновения метода В 80 -х г. г. 20 в. заново внедрен в клиническую практику, главным образом, при мероприятиях сердечно-легочной реанимации
 Преимущества перед другими методиками введения лекарственных средств p ВСЕ медицинские препараты и препараты крови, которые назначаются в/в, могут вводится внутрикостно p Начало действия и пиковая концентрация лекарственных веществ ври внутрикостном введении сравнимы с таковыми при их внутривенном назначении p Внутрикостный доступ предпочтительнее эндотрахеального при невозможности быстрой установки в/в доступа p Нахождение иглы внутри кости дольше 72 ч повышает риск развития локальной инфекции, поэтому иглу следует удалить как только установлен постоянный венозный доступ
Преимущества перед другими методиками введения лекарственных средств p ВСЕ медицинские препараты и препараты крови, которые назначаются в/в, могут вводится внутрикостно p Начало действия и пиковая концентрация лекарственных веществ ври внутрикостном введении сравнимы с таковыми при их внутривенном назначении p Внутрикостный доступ предпочтительнее эндотрахеального при невозможности быстрой установки в/в доступа p Нахождение иглы внутри кости дольше 72 ч повышает риск развития локальной инфекции, поэтому иглу следует удалить как только установлен постоянный венозный доступ
 Преимущества перед другими методиками введения лекарственных средств p. Обучение внутрикостному доступу легко может быть достигнуто после минимальных тренировок p. Установка внутрикостного доступа занимает меньше времени по сравнению с внутривенным p. Кровь, полученная после достижения внутрикостного доступа может быть исследована для лабораторных анализов (совместимость по системе AB 0, Rh-фактору)
Преимущества перед другими методиками введения лекарственных средств p. Обучение внутрикостному доступу легко может быть достигнуто после минимальных тренировок p. Установка внутрикостного доступа занимает меньше времени по сравнению с внутривенным p. Кровь, полученная после достижения внутрикостного доступа может быть исследована для лабораторных анализов (совместимость по системе AB 0, Rh-фактору)
 Область применения p Изначально внутрикостный доступ был предложен для детей в возрасте 6 лет и младше, хотя последние исследования доказали, что он безопасен для применения у детей любой возрастной группы, а также у взрослых p Успешное использование метода у новорожденных позволяет предположить, что внутрикостный доступ достигается быстрее, чем доступ через пупочную вену
Область применения p Изначально внутрикостный доступ был предложен для детей в возрасте 6 лет и младше, хотя последние исследования доказали, что он безопасен для применения у детей любой возрастной группы, а также у взрослых p Успешное использование метода у новорожденных позволяет предположить, что внутрикостный доступ достигается быстрее, чем доступ через пупочную вену
 Использование в международных протоколах СЛР p В соответствии с Emergency Cardiovascular Care Guidelines в 2000 г. рекомендован всем детям после 2 неудачных попыток внутривенного доступа во время циркуляторного коллапса p В 2005 г. American Heart Association рекомендовала внутрикостный доступ при невозможности быстрого и надежного установления венозного доступа
Использование в международных протоколах СЛР p В соответствии с Emergency Cardiovascular Care Guidelines в 2000 г. рекомендован всем детям после 2 неудачных попыток внутривенного доступа во время циркуляторного коллапса p В 2005 г. American Heart Association рекомендовала внутрикостный доступ при невозможности быстрого и надежного установления венозного доступа
 Показания к использованию p Доступ к системной венозной циркуляции n Сердечно-легочная реанимация p Трудность обеспечения венозного доступа n Ожоги n Отеки n Тучность n Судороги p Необходимость быстрой инфузии большого объема жидкости n Гиповолемический шок n Ожоги
Показания к использованию p Доступ к системной венозной циркуляции n Сердечно-легочная реанимация p Трудность обеспечения венозного доступа n Ожоги n Отеки n Тучность n Судороги p Необходимость быстрой инфузии большого объема жидкости n Гиповолемический шок n Ожоги
 Противопоказания к использованию p Инфекция в месте введения p Ожог в месте введения p Ипсилатеральный перелом конечности p Osteogenesis imperfecta p Остеопения p Остеопороз p Предыдущие попытки в другом участке одной кости p Невозможность установления ориентиров
Противопоказания к использованию p Инфекция в месте введения p Ожог в месте введения p Ипсилатеральный перелом конечности p Osteogenesis imperfecta p Остеопения p Остеопороз p Предыдущие попытки в другом участке одной кости p Невозможность установления ориентиров
 Методы внутрикостного доступа p Ранее наиболее распространенным методом установки внутрикостного доступа являлся мануальный, в настоящее время набирают популярность автоматизированные устройства (EZ-IO, B. I. G. , F. A. S. T. -1 и др. )
Методы внутрикостного доступа p Ранее наиболее распространенным методом установки внутрикостного доступа являлся мануальный, в настоящее время набирают популярность автоматизированные устройства (EZ-IO, B. I. G. , F. A. S. T. -1 и др. )
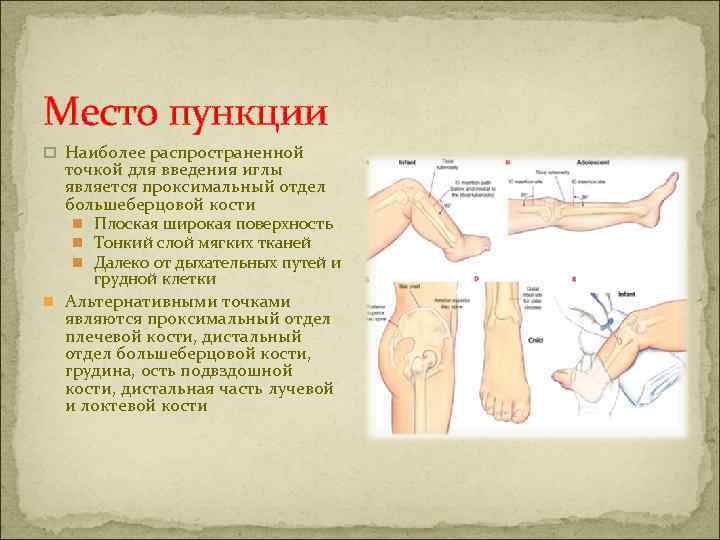 Место пункции p Наиболее распространенной точкой для введения иглы является проксимальный отдел большеберцовой кости n Плоская широкая поверхность n Тонкий слой мягких тканей n Далеко от дыхательных путей и грудной клетки n Альтернативными точками являются проксимальный отдел плечевой кости, дистальный отдел большеберцовой кости, грудина, ость подвздошной кости, дистальная часть лучевой и локтевой кости
Место пункции p Наиболее распространенной точкой для введения иглы является проксимальный отдел большеберцовой кости n Плоская широкая поверхность n Тонкий слой мягких тканей n Далеко от дыхательных путей и грудной клетки n Альтернативными точками являются проксимальный отдел плечевой кости, дистальный отдел большеберцовой кости, грудина, ость подвздошной кости, дистальная часть лучевой и локтевой кости
 Техника пункции p Пациент в положении на спине с согнутым коленом p Найдите бугристость большеберцовой кости и пропальпируйте точку, расположенную на 2 пальца (у новорожденного и грудного ребенка на 1 палец) дистальнее бугристости между передним и заднем краем большеберцовой кости. Это место пункции
Техника пункции p Пациент в положении на спине с согнутым коленом p Найдите бугристость большеберцовой кости и пропальпируйте точку, расположенную на 2 пальца (у новорожденного и грудного ребенка на 1 палец) дистальнее бугристости между передним и заднем краем большеберцовой кости. Это место пункции
 Техника пункции p Обработайте место пункции местным антисептиком p Если пациент в сознании, инфильтрируйте кожу в месте пункции 1% раствором лидокаина p Снова определите место пункции p Позиция иглы – 90% по отношению к кости p Направляйте иглу вкручивающими движениями до внезапной потери сопротивления
Техника пункции p Обработайте место пункции местным антисептиком p Если пациент в сознании, инфильтрируйте кожу в месте пункции 1% раствором лидокаина p Снова определите место пункции p Позиция иглы – 90% по отношению к кости p Направляйте иглу вкручивающими движениями до внезапной потери сопротивления
 Возможные осложнения p Инфекция (целлюлит или остеомиелит) при несоблюдении правил асептики или длительном (более 72 ч) стоянии иглы p Экстравазация крови или инфузионного раствора в окружающие мягкие ткани при неправильной техники или длительной инфузии p Компартмент-синдром из-за эктравазации
Возможные осложнения p Инфекция (целлюлит или остеомиелит) при несоблюдении правил асептики или длительном (более 72 ч) стоянии иглы p Экстравазация крови или инфузионного раствора в окружающие мягкие ткани при неправильной техники или длительной инфузии p Компартмент-синдром из-за эктравазации
 Возможные осложнения Перелом или пенетрация кости при избыточно приложенной силе Повреждение окружающих тканей Затупление иглы Засорение иглы
Возможные осложнения Перелом или пенетрация кости при избыточно приложенной силе Повреждение окружающих тканей Затупление иглы Засорение иглы
 Стационар (госпитализация в отделение реанимации минуя приемный покой) Реанимационный зал. (1) В реанимационном зале, в режиме постоянной готовности: 1. ларингоскоп, 2 клинка, зажим Мегилла отсос, набор катетеров мешок Амбу, с возможностью вентиляции кислородом воздуховоды разных размеров эндотрахеальные трубки стилет наркозно-дыхательный аппарат монитор (ЭКГ, Sp. O 2, ETCO 2, АД ) наборы для катетеризации центральной вены, периферической вены, внутрикостной пункции инфузионные растворы дефибриллятор медикаменты (М-холиноблокаторы , гипнотики, релаксанты, глюкокортикоиды, дофамин, адреналин , добутамин, норадренолин)
Стационар (госпитализация в отделение реанимации минуя приемный покой) Реанимационный зал. (1) В реанимационном зале, в режиме постоянной готовности: 1. ларингоскоп, 2 клинка, зажим Мегилла отсос, набор катетеров мешок Амбу, с возможностью вентиляции кислородом воздуховоды разных размеров эндотрахеальные трубки стилет наркозно-дыхательный аппарат монитор (ЭКГ, Sp. O 2, ETCO 2, АД ) наборы для катетеризации центральной вены, периферической вены, внутрикостной пункции инфузионные растворы дефибриллятор медикаменты (М-холиноблокаторы , гипнотики, релаксанты, глюкокортикоиды, дофамин, адреналин , добутамин, норадренолин)
 2. 3. 4. Реанимационный зал (2) Оценка состояния больного Кислородо-терапия или ИВЛ мешком Амбу Катетеризация периферических вен (если не выполнено бригадой скорой помощи) и забор анализов: - Cito уровень глюкозы глюкометром, при необходимости коррекция гипогликемии - ОАК - ОАМ, ацетон - БАК, общ. , белок, мочевина, глюкоза, K, Na, Cl, Са - КЩС - забор крови для бактериологического исследования Альтернативные пути сосудистого доступа: - венесекция - костная пункция
2. 3. 4. Реанимационный зал (2) Оценка состояния больного Кислородо-терапия или ИВЛ мешком Амбу Катетеризация периферических вен (если не выполнено бригадой скорой помощи) и забор анализов: - Cito уровень глюкозы глюкометром, при необходимости коррекция гипогликемии - ОАК - ОАМ, ацетон - БАК, общ. , белок, мочевина, глюкоза, K, Na, Cl, Са - КЩС - забор крови для бактериологического исследования Альтернативные пути сосудистого доступа: - венесекция - костная пункция
 Реанимационный зал (3) Катетеризация мочевого пузыря 6. Болюс 0, 9% Na. CL 20 мл/кг/ 15 минут, гидроксикрахмал болюсами по 20 мл/кг/15 минут, суммарно 60 мл/кг. Эффект от проводимой терапии оцениваем после каждого шага 7. Коррекция гликемии через отдельную венозную линию: При гипогликемии - болюс 2 -4 мл/кг 20% глюкозы, с последующим переходом на 10% раствор (0, 5 грамм/кг/час) до уровня 5 ммоль/литр При гипергликемии - титрование инсулина 0, 1 ед/кг/час до уровня глюкозы 8 -9 ммоль/литр 5.
Реанимационный зал (3) Катетеризация мочевого пузыря 6. Болюс 0, 9% Na. CL 20 мл/кг/ 15 минут, гидроксикрахмал болюсами по 20 мл/кг/15 минут, суммарно 60 мл/кг. Эффект от проводимой терапии оцениваем после каждого шага 7. Коррекция гликемии через отдельную венозную линию: При гипогликемии - болюс 2 -4 мл/кг 20% глюкозы, с последующим переходом на 10% раствор (0, 5 грамм/кг/час) до уровня 5 ммоль/литр При гипергликемии - титрование инсулина 0, 1 ед/кг/час до уровня глюкозы 8 -9 ммоль/литр 5.
 7. Реанимационный зал (4) Глюкокортикостероиды: - гидрокортизон (при наличии острой надпочечниковой недостаточности болюс 15 мг/кг с переходом на поддерживающую дозу 10 мг/кг/сут) или преднизолон : болюс 5 мг/кг с переходом на поддерживающую дозу 2 мг/кг/сут). При отсутствии острой надпочечниковой недостаточности гидрокортизон 5 -10 мг/кг/ сут или преднизолон 2 мг/кг/сут. Признаки острой надпочечниковой недостаточности (Крис. Аддисона) Гипогликемия Гипонатриемия Гиперкалиемия Метаболический ацидоз Резистентность к волемической нагрузке и катехоламинам (дофамин, добутрекс) Депрессия сознания УЗИ надпочечников (кровоизлияния в надпочечники)
7. Реанимационный зал (4) Глюкокортикостероиды: - гидрокортизон (при наличии острой надпочечниковой недостаточности болюс 15 мг/кг с переходом на поддерживающую дозу 10 мг/кг/сут) или преднизолон : болюс 5 мг/кг с переходом на поддерживающую дозу 2 мг/кг/сут). При отсутствии острой надпочечниковой недостаточности гидрокортизон 5 -10 мг/кг/ сут или преднизолон 2 мг/кг/сут. Признаки острой надпочечниковой недостаточности (Крис. Аддисона) Гипогликемия Гипонатриемия Гиперкалиемия Метаболический ацидоз Резистентность к волемической нагрузке и катехоламинам (дофамин, добутрекс) Депрессия сознания УЗИ надпочечников (кровоизлияния в надпочечники)
 Реанимационный зал (5) Одновременно с проводимой терапией решить вопрос о переводе больного на ИВЛ Показания для перевода на ИВЛ: 8. апное, брадипное наличие артериальной гипотензии, сохраняющейся после объемной нагрузки, вне зависимости от лабораторноинструментальных данных о состоянии газообмена нарушение сознания (менее 10 баллов по Глазго) выраженная работа дыхания (ЧД свыше 120% к возрастной норме) Протокол быстрой интубации: Преоксигенация Премедикация: - атропин 10 мкг/кг в/в дефасцикулирующая доза панкурониума (0, 01 – 0, 02 мг/кг) в/в Кетамин 2 -4 мг/кг в/в Релаксация: - Дитилин 2 мг/кг в/в Приём Селика Интубация , перевод на ИВЛ.
Реанимационный зал (5) Одновременно с проводимой терапией решить вопрос о переводе больного на ИВЛ Показания для перевода на ИВЛ: 8. апное, брадипное наличие артериальной гипотензии, сохраняющейся после объемной нагрузки, вне зависимости от лабораторноинструментальных данных о состоянии газообмена нарушение сознания (менее 10 баллов по Глазго) выраженная работа дыхания (ЧД свыше 120% к возрастной норме) Протокол быстрой интубации: Преоксигенация Премедикация: - атропин 10 мкг/кг в/в дефасцикулирующая доза панкурониума (0, 01 – 0, 02 мг/кг) в/в Кетамин 2 -4 мг/кг в/в Релаксация: - Дитилин 2 мг/кг в/в Приём Селика Интубация , перевод на ИВЛ.
 Реанимационный зал (6) Стартовые параметры ИВЛ: 9. Режим – по давлению (PSIMV) Fi. O 2 -0, 5 – ПДКВ 8 мбар. PIN 18 -20 мбар – ДО 6 -8 мл/кг ЧД – возрастная норма Ti : Te – 1: 2 10. Мониторинг ( постоянный): ЧСС АД Sp. O 2 PCO 2 диурез 11. Катетеризация центральной вены (двухканальные или трехканальные катетеры), контроль ЦВД (болюсы 0, 9% Na. Cl до нормализации ЦВД); коррекция инфузионной терапии (кристаллоиды, коллоиды, ГЭК). Жидкость, востребованная для коррекции ОЦК не входит в расчет базовой инфузионной терапии (ЖП) 12. Перевод в палату интенсивной терапии и продолжение респираторной поддержки и инфузионной терапии.
Реанимационный зал (6) Стартовые параметры ИВЛ: 9. Режим – по давлению (PSIMV) Fi. O 2 -0, 5 – ПДКВ 8 мбар. PIN 18 -20 мбар – ДО 6 -8 мл/кг ЧД – возрастная норма Ti : Te – 1: 2 10. Мониторинг ( постоянный): ЧСС АД Sp. O 2 PCO 2 диурез 11. Катетеризация центральной вены (двухканальные или трехканальные катетеры), контроль ЦВД (болюсы 0, 9% Na. Cl до нормализации ЦВД); коррекция инфузионной терапии (кристаллоиды, коллоиды, ГЭК). Жидкость, востребованная для коррекции ОЦК не входит в расчет базовой инфузионной терапии (ЖП) 12. Перевод в палату интенсивной терапии и продолжение респираторной поддержки и инфузионной терапии.
 Палата интенсивной терапии Кардиотоническая и вазопрессорная терапия: Показатели к которым надо стремиться: 1. ЦВД - 70 -90 мм вд ст Диурез - ≥ 0, 5 мл/кг/час Sv. O 2 - ≥ 70% МАР (САД) - ≥ 65 ± 10 -15% к возрастной норме САД = 1/3 пульсового АД + диастолическое АД; (пульсовое АД = систолическое – диастолическое АД) Дофамин – стартовая доза 5 мкг/кг/мин, контроль АД каждые 5 минут с наращиванием дозы, шаг 5 мкг/кг/мин до 20 мкг/кг/мин).
Палата интенсивной терапии Кардиотоническая и вазопрессорная терапия: Показатели к которым надо стремиться: 1. ЦВД - 70 -90 мм вд ст Диурез - ≥ 0, 5 мл/кг/час Sv. O 2 - ≥ 70% МАР (САД) - ≥ 65 ± 10 -15% к возрастной норме САД = 1/3 пульсового АД + диастолическое АД; (пульсовое АД = систолическое – диастолическое АД) Дофамин – стартовая доза 5 мкг/кг/мин, контроль АД каждые 5 минут с наращиванием дозы, шаг 5 мкг/кг/мин до 20 мкг/кг/мин).
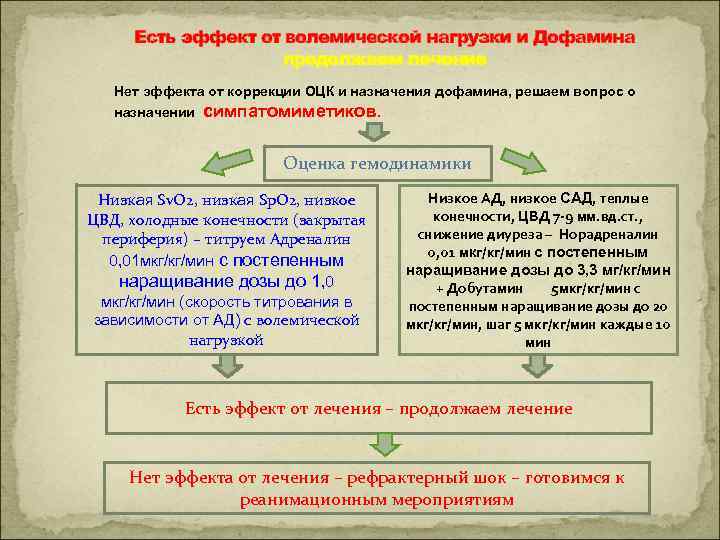 Есть эффект от волемической нагрузки и Дофамина продолжаем лечение Нет эффекта от коррекции ОЦК и назначения дофамина, решаем вопрос о назначении симпатомиметиков. Оценка гемодинамики Низкая Sv. O 2, низкая Sp. O 2, низкое ЦВД, холодные конечности (закрытая периферия) – титруем Адреналин 0, 01 мкг/кг/мин с постепенным наращивание дозы до 1, 0 мкг/кг/мин (скорость титрования в зависимости от АД) с волемической нагрузкой Низкое АД, низкое САД, теплые конечности, ЦВД 7 -9 мм. вд. ст. , снижение диуреза – Норадреналин 0, 01 мкг/кг/мин с постепенным наращивание дозы до 3, 3 мг/кг/мин + Добутамин 5 мкг/кг/мин с постепенным наращивание дозы до 20 мкг/кг/мин, шаг 5 мкг/кг/мин каждые 10 мин Есть эффект от лечения – продолжаем лечение Нет эффекта от лечения – рефрактерный шок – готовимся к реанимационным мероприятиям
Есть эффект от волемической нагрузки и Дофамина продолжаем лечение Нет эффекта от коррекции ОЦК и назначения дофамина, решаем вопрос о назначении симпатомиметиков. Оценка гемодинамики Низкая Sv. O 2, низкая Sp. O 2, низкое ЦВД, холодные конечности (закрытая периферия) – титруем Адреналин 0, 01 мкг/кг/мин с постепенным наращивание дозы до 1, 0 мкг/кг/мин (скорость титрования в зависимости от АД) с волемической нагрузкой Низкое АД, низкое САД, теплые конечности, ЦВД 7 -9 мм. вд. ст. , снижение диуреза – Норадреналин 0, 01 мкг/кг/мин с постепенным наращивание дозы до 3, 3 мг/кг/мин + Добутамин 5 мкг/кг/мин с постепенным наращивание дозы до 20 мкг/кг/мин, шаг 5 мкг/кг/мин каждые 10 мин Есть эффект от лечения – продолжаем лечение Нет эффекта от лечения – рефрактерный шок – готовимся к реанимационным мероприятиям
 Антибактериальная терапия Обеспечение венозного доступа и начальная агрессивная инфузионная терапия является первым приоритетным терапевтическим направлением у больных с септическим шоком – поэтому целесообразно установление дополнительной сосудистой линии для внутривенного введения антибактериальных препаратов Антибактериальная терапия зависит от предполагаемого возбудителя заболевания Препаратом выбора при менингококцемии является цефалоспорин 3 -го покаления (Цефотаксим) в нарастающих разовых дозах 50 мг/кг с увеличением каждые 6 часов до общей суммарной дозы 200 мг/кг/сут в/венно на 4 введения.
Антибактериальная терапия Обеспечение венозного доступа и начальная агрессивная инфузионная терапия является первым приоритетным терапевтическим направлением у больных с септическим шоком – поэтому целесообразно установление дополнительной сосудистой линии для внутривенного введения антибактериальных препаратов Антибактериальная терапия зависит от предполагаемого возбудителя заболевания Препаратом выбора при менингококцемии является цефалоспорин 3 -го покаления (Цефотаксим) в нарастающих разовых дозах 50 мг/кг с увеличением каждые 6 часов до общей суммарной дозы 200 мг/кг/сут в/венно на 4 введения.
 Трансфузия компонентов крови. Кислородная емкость крови: Рекомендуемый уровень гемоглобина не менее 100 г/л СЗП Не используется в качестве плазмоэкспандера Рутинное использование СЗП для коррекции лабораторных нарушений (в отсутствие геморрагического синдрома) не рекомендуется у больных с ТС/СШ Коррекция лабораторных нарушений требуется перед хирургическими вмешательствами Тромбоциты: < 40× 109/л Альбумин 10%-20%-10 -15 мл/кг/массы тела.
Трансфузия компонентов крови. Кислородная емкость крови: Рекомендуемый уровень гемоглобина не менее 100 г/л СЗП Не используется в качестве плазмоэкспандера Рутинное использование СЗП для коррекции лабораторных нарушений (в отсутствие геморрагического синдрома) не рекомендуется у больных с ТС/СШ Коррекция лабораторных нарушений требуется перед хирургическими вмешательствами Тромбоциты: < 40× 109/л Альбумин 10%-20%-10 -15 мл/кг/массы тела.