ЛЕПТОСПИРОЗ Лептоспироз — острая зоонозная









































































ЛЕПТОСПИРОЗ призентация.ppt
- Количество слайдов: 73
 ЛЕПТОСПИРОЗ
ЛЕПТОСПИРОЗ
 Лептоспироз - острая зоонозная инфекция, характеризующаяся явлениями интоксикации с резко выраженными миалгиями, преимущественным поражением почек, нервной и сосудистых систем, печени, сопровождающаяся развитием геморрагического синдрома и в большинстве своём, желтухи.
Лептоспироз - острая зоонозная инфекция, характеризующаяся явлениями интоксикации с резко выраженными миалгиями, преимущественным поражением почек, нервной и сосудистых систем, печени, сопровождающаяся развитием геморрагического синдрома и в большинстве своём, желтухи.
 Впервые лептоспироз был описан как самостоятельная нозологическая форма немецким ученым Вейлем в 1886 г. и русским ученым Н. П. Васильевым в 1888 г. под названием "инфекционная желтуха". В 1907 г. Stimson в почках больных, погибших якобы от желтой лихорадки, обнаружил ранее неизвестные микроорганизмы и назвал их Spirochaeta interrogans. Японские микробиологи Inada et al. в 1916 г. из крови больных инфекционной желтухой выделили спирохету, получившую название Spirochaeta icterohaemorrhagiсa
Впервые лептоспироз был описан как самостоятельная нозологическая форма немецким ученым Вейлем в 1886 г. и русским ученым Н. П. Васильевым в 1888 г. под названием "инфекционная желтуха". В 1907 г. Stimson в почках больных, погибших якобы от желтой лихорадки, обнаружил ранее неизвестные микроорганизмы и назвал их Spirochaeta interrogans. Японские микробиологи Inada et al. в 1916 г. из крови больных инфекционной желтухой выделили спирохету, получившую название Spirochaeta icterohaemorrhagiсa
 Ранее лептоспирозы подразделяли на: ЖЕЛТУШНЫЙ лептоспироз – (болезнь Вейля- Васильева, иктерогеморрагический лептоспироз) - по характерным проявлениям – геморрагии и желтушное окрашивание кожных покровов и слизистых. БЕЗЖЕЛТУШНЫЙ лептоспироз (болезнь Манакова, водная лихорадка, покосная лихорадка). Обе клинические формы рассматривались как самостоятельные заболевания.
Ранее лептоспирозы подразделяли на: ЖЕЛТУШНЫЙ лептоспироз – (болезнь Вейля- Васильева, иктерогеморрагический лептоспироз) - по характерным проявлениям – геморрагии и желтушное окрашивание кожных покровов и слизистых. БЕЗЖЕЛТУШНЫЙ лептоспироз (болезнь Манакова, водная лихорадка, покосная лихорадка). Обе клинические формы рассматривались как самостоятельные заболевания.
 Лептоспироз встречается повсеместно, за исключением пустынь и полярных районов. Наиболее распространён в странах юго- Восточной Азии, особенно в Индии, Индонезии, Китае, Японии. Эти регионы дают до 75%заболеваемости людей лептоспирозом( по данным ВОЗ 1974). Значительная заболеваемость лептоспирозом наблюдается в странах с тропическим и субтропическим климатом (Африка и страны Латинской Америки).
Лептоспироз встречается повсеместно, за исключением пустынь и полярных районов. Наиболее распространён в странах юго- Восточной Азии, особенно в Индии, Индонезии, Китае, Японии. Эти регионы дают до 75%заболеваемости людей лептоспирозом( по данным ВОЗ 1974). Значительная заболеваемость лептоспирозом наблюдается в странах с тропическим и субтропическим климатом (Африка и страны Латинской Америки).
 В РФ в настоящее время зарегистрировано 69 регионов неблагополучных по лептоспирозу. Наибольшая заболеваемость отмечается на северном Кавказе, в среднем Поволжье, на Дальнем Востоке и в некоторых областях центра Европейской части и в Западной Сибири.
В РФ в настоящее время зарегистрировано 69 регионов неблагополучных по лептоспирозу. Наибольшая заболеваемость отмечается на северном Кавказе, в среднем Поволжье, на Дальнем Востоке и в некоторых областях центра Европейской части и в Западной Сибири.
 В последние 5 лет наибольшая заболеваемость отмечалась в Курганской и Тульской областях, Адыгее, Ставропольском и Краснодарском крае, где заболеваемость колеблется от 1, 8 до 29, 6 на 100 000 населения. Увеличивается заболеваемость лептоспирозом в Московской области и в Москве. (2007 – 54 случая за первые 6 мес и 104 случая за тот же период в 2008 году).
В последние 5 лет наибольшая заболеваемость отмечалась в Курганской и Тульской областях, Адыгее, Ставропольском и Краснодарском крае, где заболеваемость колеблется от 1, 8 до 29, 6 на 100 000 населения. Увеличивается заболеваемость лептоспирозом в Московской области и в Москве. (2007 – 54 случая за первые 6 мес и 104 случая за тот же период в 2008 году).
 Летальность при лептоспирозе, в среднем, составляет от 2 -3 до 12% , а при тяжелом течении иктерогеморрагического лептоспироза, несмотря на многочисленные исследования, посвященные лептоспирозу, применение современных методов терапии достигает 25 - 30%,
Летальность при лептоспирозе, в среднем, составляет от 2 -3 до 12% , а при тяжелом течении иктерогеморрагического лептоспироза, несмотря на многочисленные исследования, посвященные лептоспирозу, применение современных методов терапии достигает 25 - 30%,
 ЭТИОЛОГИЯ. Лептоспиры - спиралевидные подвижные микроорганизмы длиной 6 -15 мкм, толщиной - 0, 1 - 0, 25 мкм, грамотрицательные, спор и капсул не образуют. В открытых водоемах и влажной почве лептоспиры могут сохраняться от 2 недель до 3 мес. и более, на продуктах питания - от нескольких часов до 30 дней.
ЭТИОЛОГИЯ. Лептоспиры - спиралевидные подвижные микроорганизмы длиной 6 -15 мкм, толщиной - 0, 1 - 0, 25 мкм, грамотрицательные, спор и капсул не образуют. В открытых водоемах и влажной почве лептоспиры могут сохраняться от 2 недель до 3 мес. и более, на продуктах питания - от нескольких часов до 30 дней.
 Лептоспиры in vitro чувствительны ко многим антибиотикам: пенициллину, ампициллину, тетрациклинам, стрептомицину, цефатоксиму, эритромицину и др. Однако действие антибиотиков in vitro и in vivo не всегда совпадает.
Лептоспиры in vitro чувствительны ко многим антибиотикам: пенициллину, ампициллину, тетрациклинам, стрептомицину, цефатоксиму, эритромицину и др. Однако действие антибиотиков in vitro и in vivo не всегда совпадает.
 В настоящее время насчитывается более 200 серологических вариантов патогенных лептоспир, объединенных в 26 серологических групп. Наиболее значимыми в патологии человека являются серогруппы: Pomona Icterohaemorrhagicae, Grippotyphosa, Canicola.
В настоящее время насчитывается более 200 серологических вариантов патогенных лептоспир, объединенных в 26 серологических групп. Наиболее значимыми в патологии человека являются серогруппы: Pomona Icterohaemorrhagicae, Grippotyphosa, Canicola.
 ЭПИДЕМИОЛОГИЯ Лептоспироз - зооноз, природно-очаговое заболевание. Резервуаром патогенных лептоспир в природе являются животные 4 классов: млекопитающие, земноводные, пресмыкающиеся, птицы. Источником инфекции для человека могут быть многие дикие и сельскохозяйственные животные, длительно выделяющие лептоспир с мочой.
ЭПИДЕМИОЛОГИЯ Лептоспироз - зооноз, природно-очаговое заболевание. Резервуаром патогенных лептоспир в природе являются животные 4 классов: млекопитающие, земноводные, пресмыкающиеся, птицы. Источником инфекции для человека могут быть многие дикие и сельскохозяйственные животные, длительно выделяющие лептоспир с мочой.
 Лептоспироз передается контактным, водным и пищевым путями. Основным фактором передачи инфекции является вода, загрязненная мочой инфицированных животных. Заражение человека лептоспирозом происходит при купании в открытых пресноводных водоемах, рыбной ловле, охоте, различных сельскохозяйственных работах, работе на угольных шахтах, питье воды из открытых водоемов и колодцев, употреблении инфицированных продуктов, прямом контакте с больными животными.
Лептоспироз передается контактным, водным и пищевым путями. Основным фактором передачи инфекции является вода, загрязненная мочой инфицированных животных. Заражение человека лептоспирозом происходит при купании в открытых пресноводных водоемах, рыбной ловле, охоте, различных сельскохозяйственных работах, работе на угольных шахтах, питье воды из открытых водоемов и колодцев, употреблении инфицированных продуктов, прямом контакте с больными животными.
 ПАТОГЕНЕЗ И ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ. Лептоспироз - острое, циклически протекающая генерализованная инфекция. РАЗЛИЧАЮТ ПЯТЬ ФАЗ ИНФЕКЦИОННОГО ПРОЦЕССА
ПАТОГЕНЕЗ И ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ. Лептоспироз - острое, циклически протекающая генерализованная инфекция. РАЗЛИЧАЮТ ПЯТЬ ФАЗ ИНФЕКЦИОННОГО ПРОЦЕССА
 1 -я фаза Внедрение и размножение лептоспир – (первичная бактериемия). Из области входных ворот (кожа, слизистые оболочки), не вызывая воспаления в месте входных ворот, лептоспиры гематогенно или лимфагенно проникают во внутренние органы (преимущественно в печень, почки, селезёнку, лёгкие), где происходит размножение возбудителей.
1 -я фаза Внедрение и размножение лептоспир – (первичная бактериемия). Из области входных ворот (кожа, слизистые оболочки), не вызывая воспаления в месте входных ворот, лептоспиры гематогенно или лимфагенно проникают во внутренние органы (преимущественно в печень, почки, селезёнку, лёгкие), где происходит размножение возбудителей.
 В ряде случаев отмечается проникновение лептоспир через гематоэнцефалитический барьер, развивается генирализованная гиперплазия лимфатических узлов. Эта фаза соответствует инкубационному периоду и продолжается от 4 до 14 дней. Клинически этот период ничем не проявляется и не диагностируется.
В ряде случаев отмечается проникновение лептоспир через гематоэнцефалитический барьер, развивается генирализованная гиперплазия лимфатических узлов. Эта фаза соответствует инкубационному периоду и продолжается от 4 до 14 дней. Клинически этот период ничем не проявляется и не диагностируется.
 2 -я - ФАЗА - ВТОРИЧНАЯ БАКТЕРИЕМИЯ продолжается от 3 до 7 дней, соответствует начальному периоду болезни, обусловлена накоплением токсических метаболитов, проникновением лептоспир в межклеточные пространства, различные органы и системы, особенно в печень, почки, ЦНС.
2 -я - ФАЗА - ВТОРИЧНАЯ БАКТЕРИЕМИЯ продолжается от 3 до 7 дней, соответствует начальному периоду болезни, обусловлена накоплением токсических метаболитов, проникновением лептоспир в межклеточные пространства, различные органы и системы, особенно в печень, почки, ЦНС.
 В этот период происходит массивное поступление лептоспир и их токсинов в кровь (при микроскопии в крови обнаруживаются десятки их в поле зрения). Тяжесть болезни и выраженность органных поражений зависит как от серотипа возбудителя, так и от реактивности макроорганизма.
В этот период происходит массивное поступление лептоспир и их токсинов в кровь (при микроскопии в крови обнаруживаются десятки их в поле зрения). Тяжесть болезни и выраженность органных поражений зависит как от серотипа возбудителя, так и от реактивности макроорганизма.
 ВТОРИЧНАЯ БАКТЕРИЕМИЯ приводит к повторному обсеменению различных органов и систем, где продолжается размножение возбудителей лептоспироза отмечаются многочисленные кровоизлияния, наиболее интенсивные в области скелетных мышц, почек, надпочечников, печени, желудка, селезенки, ЦНС, легких. В ткани печени лептоспиры прикрепляются к поверхности клеток и одновременно могут находиться в межклеточном пространстве.
ВТОРИЧНАЯ БАКТЕРИЕМИЯ приводит к повторному обсеменению различных органов и систем, где продолжается размножение возбудителей лептоспироза отмечаются многочисленные кровоизлияния, наиболее интенсивные в области скелетных мышц, почек, надпочечников, печени, желудка, селезенки, ЦНС, легких. В ткани печени лептоспиры прикрепляются к поверхности клеток и одновременно могут находиться в межклеточном пространстве.
 Часть лептоспир погибает, а их токсины и продукты обмена, поступающие в кровь, приводят к появлению выраженной интоксикации, которая особенно быстро нарастает в первые 2 - 3 дня от начала болезни.
Часть лептоспир погибает, а их токсины и продукты обмена, поступающие в кровь, приводят к появлению выраженной интоксикации, которая особенно быстро нарастает в первые 2 - 3 дня от начала болезни.
 Выработка лептоспирами гемолизина и других биологически активных веществ приводит к разрушению эритроцитов, к выраженному воздействию на сосудистую стенку и на свертывающую систему крови. В тяжелых случаях уже в начальном периоде болезни развивается ДВС - синдром, РДСВ (респираторный дистресс - синдром взрослых), ИТШ.
Выработка лептоспирами гемолизина и других биологически активных веществ приводит к разрушению эритроцитов, к выраженному воздействию на сосудистую стенку и на свертывающую систему крови. В тяжелых случаях уже в начальном периоде болезни развивается ДВС - синдром, РДСВ (респираторный дистресс - синдром взрослых), ИТШ.
 3 -я ФАЗА - ТОКСИЧЕСКАЯ или ТОКСИМИЧЕСКАЯ Уже к 4 -му дню болезни появляются дистрофические изменения в гепатоцитах, где накапливаются лептоспиры. К 7 -му дню эти изменения нарастают. Отмечается отёк печёночной ткани, деструктивные и некротические изменения паренхимы. Гемолиз эритроцитов, местные морфологические повреждения и системные изменения гемодинамики приводят к выраженным нарушениям микроциркуляции в ткани печени, что проявляется желтухой.
3 -я ФАЗА - ТОКСИЧЕСКАЯ или ТОКСИМИЧЕСКАЯ Уже к 4 -му дню болезни появляются дистрофические изменения в гепатоцитах, где накапливаются лептоспиры. К 7 -му дню эти изменения нарастают. Отмечается отёк печёночной ткани, деструктивные и некротические изменения паренхимы. Гемолиз эритроцитов, местные морфологические повреждения и системные изменения гемодинамики приводят к выраженным нарушениям микроциркуляции в ткани печени, что проявляется желтухой.
 Нарушение детоксикационной, синтетической и других функций печени при лептоспирозе может достигать уровня печеночной недостаточности с развитием энцефалопатии является проявлением неблагоприятного течения заболевания, особенно при сочетанном поражении других органов и систем, приводящих к развитию почечно - печеночной недостаточности.
Нарушение детоксикационной, синтетической и других функций печени при лептоспирозе может достигать уровня печеночной недостаточности с развитием энцефалопатии является проявлением неблагоприятного течения заболевания, особенно при сочетанном поражении других органов и систем, приводящих к развитию почечно - печеночной недостаточности.
 Особое место в патогенезе лептоспироза занимает поражение почек. В большинстве случаев летальные исходы связаны с развитием острой почечной недостаточности (уремическая кома). Она возникает в результате непосредственного действия лептоспир и их токсических продуктов жизнедеятельности на ткань почек.
Особое место в патогенезе лептоспироза занимает поражение почек. В большинстве случаев летальные исходы связаны с развитием острой почечной недостаточности (уремическая кома). Она возникает в результате непосредственного действия лептоспир и их токсических продуктов жизнедеятельности на ткань почек.
 Развивается интерстициальный нефрит, протекающий с некрозом клубочкового эпителия, основной мембраны с последующим вовлечением в патологический процесс эпителия почечных канальцев и формированием, в тяжелых случаях, ГЕМОГЛОБИНОМИЧЕСКОГО НЕФРОЗА
Развивается интерстициальный нефрит, протекающий с некрозом клубочкового эпителия, основной мембраны с последующим вовлечением в патологический процесс эпителия почечных канальцев и формированием, в тяжелых случаях, ГЕМОГЛОБИНОМИЧЕСКОГО НЕФРОЗА
 Поражение коркового, подкоркового и мозгового слоёв почек приводит к нарушению процессов мочеобразования следствием чего является олигурия с возможным развитием В патогенезе анурии может иметь значение и выраженное снижение АД, что иногда наблюдается при лептоспирозе.
Поражение коркового, подкоркового и мозгового слоёв почек приводит к нарушению процессов мочеобразования следствием чего является олигурия с возможным развитием В патогенезе анурии может иметь значение и выраженное снижение АД, что иногда наблюдается при лептоспирозе.
 Кровоизлияния в надпочечники могут привести развитию острой надпочечниковой недостаточности (синдром Аутерхаузена - Фредириксена). У части больных (10 - 35%) лептоспиры преодолевают гематоэнцефалический барьер, что приводит к поражению ЦНС, обычно в виде менингитов.
Кровоизлияния в надпочечники могут привести развитию острой надпочечниковой недостаточности (синдром Аутерхаузена - Фредириксена). У части больных (10 - 35%) лептоспиры преодолевают гематоэнцефалический барьер, что приводит к поражению ЦНС, обычно в виде менингитов.
 Своеобразным и патогномоничным проявлением лептоспироза является ПОРАЖЕНИЕ СКЕЛЕТНЫХ МЫШЦ (рабдомиализис), особенно выраженное в икроножных мышцах. Там обнаруживаются типичные для лептоспироза фокальные некротические и некробиотические изменения.
Своеобразным и патогномоничным проявлением лептоспироза является ПОРАЖЕНИЕ СКЕЛЕТНЫХ МЫШЦ (рабдомиализис), особенно выраженное в икроножных мышцах. Там обнаруживаются типичные для лептоспироза фокальные некротические и некробиотические изменения.
 4–я ФАЗА - СТАДИЯ НЕ СТЕРИЛЬНОГО ИММУНИГЕТА В процессе заболевания начинает формироваться иммунитет. До введения в практику антибиотиков у больных лептоспирозом антитела появлялись рано и достигали высоких титров (1 : 1000 - 1: 100 ООО). В последние годы, при раннем назначении антибиотиков, антитела появляются поздно (иногда лишь в периоде реконвалесценции и титры их невысокие, хотя лептоспиры ещё сохраняются в органах, чаще всего в почках.
4–я ФАЗА - СТАДИЯ НЕ СТЕРИЛЬНОГО ИММУНИГЕТА В процессе заболевания начинает формироваться иммунитет. До введения в практику антибиотиков у больных лептоспирозом антитела появлялись рано и достигали высоких титров (1 : 1000 - 1: 100 ООО). В последние годы, при раннем назначении антибиотиков, антитела появляются поздно (иногда лишь в периоде реконвалесценции и титры их невысокие, хотя лептоспиры ещё сохраняются в органах, чаще всего в почках.
 В периоде ранней реконвалесценции после 5 - 10 дневной апирексии возможны рецидивы болезни с возобновлением основных клинических проявлений болезни и развитием осложнений со стороны глаз, сердца, почек, нервной системы.
В периоде ранней реконвалесценции после 5 - 10 дневной апирексии возможны рецидивы болезни с возобновлением основных клинических проявлений болезни и развитием осложнений со стороны глаз, сердца, почек, нервной системы.
 5 -ФАЗА - ФОРМИРОВАНИЕ СТЕРИЛЬНОГО ИММУНИТЕТА Соответствует 3 - 4 недели болезни. В процессе выздоровления наступает полное очищение организма от лептоспир. Хронические формы лептоспироза не развиваются, хотя могут быть остаточные (резидуальные) явления - снижение остроты зрения после перенесенного иридоциклита.
5 -ФАЗА - ФОРМИРОВАНИЕ СТЕРИЛЬНОГО ИММУНИТЕТА Соответствует 3 - 4 недели болезни. В процессе выздоровления наступает полное очищение организма от лептоспир. Хронические формы лептоспироза не развиваются, хотя могут быть остаточные (резидуальные) явления - снижение остроты зрения после перенесенного иридоциклита.
 Иммунитет при лептоспирозе длительный, типоспецифичен, т. е. только к тому серотипу, которым было обусловлено заболевание. Возможно повторное инфицирование другими серотипами лептоспир.
Иммунитет при лептоспирозе длительный, типоспецифичен, т. е. только к тому серотипу, которым было обусловлено заболевание. Возможно повторное инфицирование другими серотипами лептоспир.
 КЛИНИКА 1. ИНКУБАЦИОННЫЙ, 2. НАЧАЛЬНЫЙ (ранний, термоаллергическая или бактериемическая фаза); 3. РАЗГАР БОЛЕЗНИ (органные поражения, токсемическая фаза); 4. РЕКОНВАЛЕСЦЕНЦИИ.
КЛИНИКА 1. ИНКУБАЦИОННЫЙ, 2. НАЧАЛЬНЫЙ (ранний, термоаллергическая или бактериемическая фаза); 3. РАЗГАР БОЛЕЗНИ (органные поражения, токсемическая фаза); 4. РЕКОНВАЛЕСЦЕНЦИИ.
 Инкубационный период продолжается от 2 до 30 дней, чаще 7 - 14 дней. Болезнь начинается остро, среди полного здоровья без каких - либо предвестников Появляется озноб, нередко потрясающий, температура тела быстро достигает высоких цифр 39 - 40°С. Лихорадка носит постоянный или ремитирующий характер, продолжается от 3 до 12 дней, снижается критически или ускоренным лизисом.
Инкубационный период продолжается от 2 до 30 дней, чаще 7 - 14 дней. Болезнь начинается остро, среди полного здоровья без каких - либо предвестников Появляется озноб, нередко потрясающий, температура тела быстро достигает высоких цифр 39 - 40°С. Лихорадка носит постоянный или ремитирующий характер, продолжается от 3 до 12 дней, снижается критически или ускоренным лизисом.
 Больные предъявляют жалобы на интенсивную головную боль, бессонницу, отсутствие аппетита, жажду. Очень характерным признаком заболевания являются интенсивные боли в мышцах, особенно икроножных. В процесс могут вовлекаться мышцы бёдер и поясничной области. Пальпация их резко болезненна.
Больные предъявляют жалобы на интенсивную головную боль, бессонницу, отсутствие аппетита, жажду. Очень характерным признаком заболевания являются интенсивные боли в мышцах, особенно икроножных. В процесс могут вовлекаться мышцы бёдер и поясничной области. Пальпация их резко болезненна.
 Боли могут сохраняться от 7 до 10 - 12 дней. При объективном обследовании можно обнаружить гиперемию и одутловатость лица, шеи и верхних отделов грудной клетки ( «СИМПТОМ КАПЮШОНА» ). Отмечается также инъекция сосудов склер, однако нет признаков конъюнктивита (ощущение инородного тела в глазу, наличия отделяемого и др. ).
Боли могут сохраняться от 7 до 10 - 12 дней. При объективном обследовании можно обнаружить гиперемию и одутловатость лица, шеи и верхних отделов грудной клетки ( «СИМПТОМ КАПЮШОНА» ). Отмечается также инъекция сосудов склер, однако нет признаков конъюнктивита (ощущение инородного тела в глазу, наличия отделяемого и др. ).
 У части больных, миалгии сопровождаются выраженной гипестезией кожи (сильная жгучая боль). Мышечные боли настолько сильные, что больные с трудом передвигаются или не могут двигаться вовсе (при тяжелых формах). Боли могут сохраняться от 7 до 10 - 12 дней.
У части больных, миалгии сопровождаются выраженной гипестезией кожи (сильная жгучая боль). Мышечные боли настолько сильные, что больные с трудом передвигаются или не могут двигаться вовсе (при тяжелых формах). Боли могут сохраняться от 7 до 10 - 12 дней.
 При объективном обследовании можно обнаружить гиперемию и одутловатость лица, шеи и верхних отделов грудной клетки ( «СИМПТОМ КАПЮШОНА» ). Отмечается также инъекция сосудов склер, однако нет признаков конъюнктивита (ощущение инородного тела в глазу, наличия отделяемого и др. ).
При объективном обследовании можно обнаружить гиперемию и одутловатость лица, шеи и верхних отделов грудной клетки ( «СИМПТОМ КАПЮШОНА» ). Отмечается также инъекция сосудов склер, однако нет признаков конъюнктивита (ощущение инородного тела в глазу, наличия отделяемого и др. ).
 гиперемию и одутловатость лица, инъекция сосудов склер
гиперемию и одутловатость лица, инъекция сосудов склер
 При более тяжелом течении лептоспироза с 3 - 5 дня болезни появляется желтушное окрашивание склер, а затем и кожных покровов выраженность которой изменяется в широких пределах (билирубин сыворотки крови может достигать 200 мкмоль/л и более).
При более тяжелом течении лептоспироза с 3 - 5 дня болезни появляется желтушное окрашивание склер, а затем и кожных покровов выраженность которой изменяется в широких пределах (билирубин сыворотки крови может достигать 200 мкмоль/л и более).
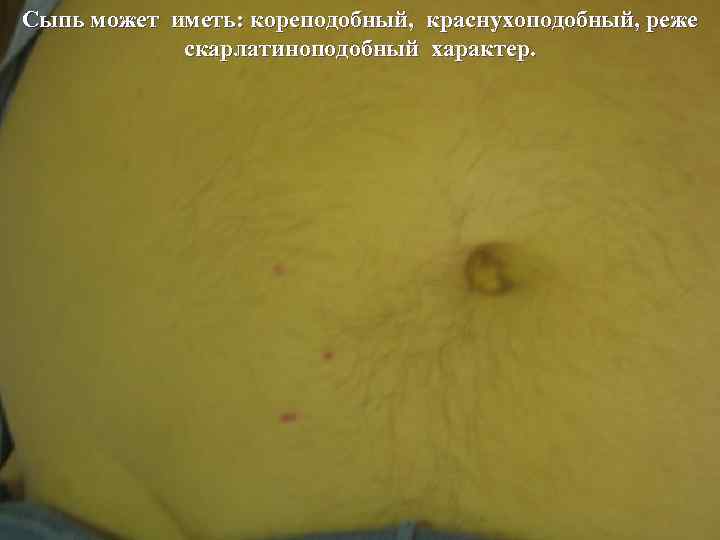
 Сыпь может иметь: кореподобный, краснухоподобный, реже скарлатиноподобный характер.
Сыпь может иметь: кореподобный, краснухоподобный, реже скарлатиноподобный характер.
 В это же время у 20 - 50% больных появляется ЭКЗАНТЕМА. Элементы сыпи полиморфны, располагаются на кожи туловища и конечностей. Сыпь может иметь: кореподобный, краснухоподобный, реже скарлатиноподобный характер. Реже могут встречать уртикарные элементы. Макулезная сыпь склонна к слиянию отдельных элементов. В этих случаях образуются ЭРИТЕМАТОЗНЫЕ ПОЛЯ.
В это же время у 20 - 50% больных появляется ЭКЗАНТЕМА. Элементы сыпи полиморфны, располагаются на кожи туловища и конечностей. Сыпь может иметь: кореподобный, краснухоподобный, реже скарлатиноподобный характер. Реже могут встречать уртикарные элементы. Макулезная сыпь склонна к слиянию отдельных элементов. В этих случаях образуются ЭРИТЕМАТОЗНЫЕ ПОЛЯ.
 При развитии геморрагического синдрома преобладает петехиальная сыпь. Нередко появляются герпитические высыпания на губах, крыльях носа, иногда в области гинеталий. Тромбогеморрагический синдром проявляется кроме питехиальной сыпи обширными кровоизлияниями в кожу на местах инъекций, носовыми, маточными, кишечными кровотечениями, кровоизлияниями в склеру.
При развитии геморрагического синдрома преобладает петехиальная сыпь. Нередко появляются герпитические высыпания на губах, крыльях носа, иногда в области гинеталий. Тромбогеморрагический синдром проявляется кроме питехиальной сыпи обширными кровоизлияниями в кожу на местах инъекций, носовыми, маточными, кишечными кровотечениями, кровоизлияниями в склеру.
 СО СТОРОНЫ СЕРДЕЧНО - СОСУДИСТОЙ системы наблюдается чаще всего, относительная брадикардия, гипотензия, приглушение сердечных тонов. На ЭКГ - признаки диффузного поражения миокарда, а при более тяжелых формах может отмечаться развернутая клиническая картина специфического лептоспирозного миокардита.
СО СТОРОНЫ СЕРДЕЧНО - СОСУДИСТОЙ системы наблюдается чаще всего, относительная брадикардия, гипотензия, приглушение сердечных тонов. На ЭКГ - признаки диффузного поражения миокарда, а при более тяжелых формах может отмечаться развернутая клиническая картина специфического лептоспирозного миокардита.
 У части больных развиваются умеренно выраженные изменения слизистой оболочки ВДП, чаще всего в виде ринофарингита: насморк, затруднённое дыхание через нос, а при аускультации - выслушивается жестковатое дыхание и сухие хрипы. Специфическая лептоспирозная пневмония наблюдается редко.
У части больных развиваются умеренно выраженные изменения слизистой оболочки ВДП, чаще всего в виде ринофарингита: насморк, затруднённое дыхание через нос, а при аускультации - выслушивается жестковатое дыхание и сухие хрипы. Специфическая лептоспирозная пневмония наблюдается редко.
 Почти у всех больных к 4 - 5 дню болезни отмечается увеличение ПЕЧЕНИ и у половины больных увеличивается СЕЛЕЗЁНКА. Печень и селезёнка умеренно болезненные при пальпации, мягко эластической консистенции.
Почти у всех больных к 4 - 5 дню болезни отмечается увеличение ПЕЧЕНИ и у половины больных увеличивается СЕЛЕЗЁНКА. Печень и селезёнка умеренно болезненные при пальпации, мягко эластической консистенции.
 В последние годы участились случаи (с 10 - 12% до 30 - 35%), поражения ЦНС в виде выраженного менингиального синдрома (ригидность затылочных мышц, симптом Кернига и Брудзинского) и появлением рвоты, не приносящей облегчения, выраженной головной боли. Менингит, возникающий при поражении оболочек головного мозга может быть как гнойный, так и серозный.
В последние годы участились случаи (с 10 - 12% до 30 - 35%), поражения ЦНС в виде выраженного менингиального синдрома (ригидность затылочных мышц, симптом Кернига и Брудзинского) и появлением рвоты, не приносящей облегчения, выраженной головной боли. Менингит, возникающий при поражении оболочек головного мозга может быть как гнойный, так и серозный.
 У большинства больных выявляются признаки поражения почек - резко снижается количество мочи (до анурии). В моче появляется белок (может достигать до 30 г/л), при микроскопии можно обнаружить гиалиновые и зернистые цилиндры, клетки почечного эпителия. В крови увеличивается содержание мочевины (до 50 – 100 моль/л), креатинина - до 1500 - 2000 мкмоль/л).
У большинства больных выявляются признаки поражения почек - резко снижается количество мочи (до анурии). В моче появляется белок (может достигать до 30 г/л), при микроскопии можно обнаружить гиалиновые и зернистые цилиндры, клетки почечного эпителия. В крови увеличивается содержание мочевины (до 50 – 100 моль/л), креатинина - до 1500 - 2000 мкмоль/л).
 Острая почечная недостаточность является одной из основных причин смерти больного лептоспирозом. Особенностью ОПН при лептоспирозе является отсутствие периферических отёков и артериальной гипертензии. ГИПЕРКАЛИЕМИЯ может выявляется лишь в единичных случаях.
Острая почечная недостаточность является одной из основных причин смерти больного лептоспирозом. Особенностью ОПН при лептоспирозе является отсутствие периферических отёков и артериальной гипертензии. ГИПЕРКАЛИЕМИЯ может выявляется лишь в единичных случаях.
 Проявлениями, характерными для тяжелых форм лептоспироза служат: 1. РАЗВИТИЕ ЖЕЛТУХИ. 2. ПОЯВЛЕНИЕ ПРИЗНАКОВ ТРОМБОГЕМОРРАГИЧЕСКОГО СИНДРОМА: (кровотечения: носовые, желудочно-кишечные, маточные), кровоизлияния на кожных покровах и слизистых, рвота с примесью крови). 3. ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ; 4. ЛЕПТОСПИРОЗНЫЙ МЕНИНГИТ
Проявлениями, характерными для тяжелых форм лептоспироза служат: 1. РАЗВИТИЕ ЖЕЛТУХИ. 2. ПОЯВЛЕНИЕ ПРИЗНАКОВ ТРОМБОГЕМОРРАГИЧЕСКОГО СИНДРОМА: (кровотечения: носовые, желудочно-кишечные, маточные), кровоизлияния на кожных покровах и слизистых, рвота с примесью крови). 3. ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ; 4. ЛЕПТОСПИРОЗНЫЙ МЕНИНГИТ
 В связи с преобладанием тех или иных признаков тяжелые формы лептоспироза независимо от серотипа, обусловившего заболевания, могут быть подразделены на ЖЕЛТУШНЫЕ, ГЕМОРРАГИЧЕСКИЕ, РЕНАЛЬНЫЕ, МЕНИНГЕАЛЬНЫЕ и СМЕШАННЫЕ, при которых наблюдаются два или более критерия тяжести.
В связи с преобладанием тех или иных признаков тяжелые формы лептоспироза независимо от серотипа, обусловившего заболевания, могут быть подразделены на ЖЕЛТУШНЫЕ, ГЕМОРРАГИЧЕСКИЕ, РЕНАЛЬНЫЕ, МЕНИНГЕАЛЬНЫЕ и СМЕШАННЫЕ, при которых наблюдаются два или более критерия тяжести.
 Заболевание, характеризующееся высокой лихорадкой, выраженной общей интоксикацией, анемией и желтухой, обозначают иногда термином синдром «ВЕЙЛЯ» . У отдельных больных тяжелые формы характеризуются быстрым развитием острой почечной недостаточности без появления желтухи и геморрагического синдрома могут заканчиваться летальным исходом на 3 - 5 сутки от начала заболевания.
Заболевание, характеризующееся высокой лихорадкой, выраженной общей интоксикацией, анемией и желтухой, обозначают иногда термином синдром «ВЕЙЛЯ» . У отдельных больных тяжелые формы характеризуются быстрым развитием острой почечной недостаточности без появления желтухи и геморрагического синдрома могут заканчиваться летальным исходом на 3 - 5 сутки от начала заболевания.
 СРЕДНЕТЯЖЕЛЫЕ формы лептоспироза характеризуются развернутой клинической картиной болезни, выраженной лихорадкой, но, в большинстве своём без желтухи и других критериев тяжелых форм лептоспироза ЛЕГКИЕ ФОРМЫ могут протекать с 2 - 3 дневной лихорадкой (до 38 - 39°С), умеренными признаками общей интоксикации, но без выраженных органных поражений.
СРЕДНЕТЯЖЕЛЫЕ формы лептоспироза характеризуются развернутой клинической картиной болезни, выраженной лихорадкой, но, в большинстве своём без желтухи и других критериев тяжелых форм лептоспироза ЛЕГКИЕ ФОРМЫ могут протекать с 2 - 3 дневной лихорадкой (до 38 - 39°С), умеренными признаками общей интоксикации, но без выраженных органных поражений.
 ОСЛОЖНЕНИЯ могут быть обусловлены как самими лептоспирами, так и наслоившейся вторичной бактериальной инфекцией: МЕНИНГИТЫ, ЭНЦЕФАЛИТЫ, ПОЛИНЕВРИТЫ, МИОКАРДИТЫ, ИРИДОЦИКЛИТЫ, УВЕИТЫ.
ОСЛОЖНЕНИЯ могут быть обусловлены как самими лептоспирами, так и наслоившейся вторичной бактериальной инфекцией: МЕНИНГИТЫ, ЭНЦЕФАЛИТЫ, ПОЛИНЕВРИТЫ, МИОКАРДИТЫ, ИРИДОЦИКЛИТЫ, УВЕИТЫ.
 Сочетание таких проявлений, как миокардит, водянка желчного пузыря, экзантема покраснение и припухлость ладоней и подошв с последующей десквамацией кожи, укладывается в картину СИНДРОМА КАВАСАКИ (болезнь КАВАСАКИ). В последние годы осложненные формы лептоспирозов стали встречаться значительно чаще, что по-видимому, обусловлено поздней госпитализацией и, соответственно, поздно начатой, порою неадекватной антибактериальной терапией
Сочетание таких проявлений, как миокардит, водянка желчного пузыря, экзантема покраснение и припухлость ладоней и подошв с последующей десквамацией кожи, укладывается в картину СИНДРОМА КАВАСАКИ (болезнь КАВАСАКИ). В последние годы осложненные формы лептоспирозов стали встречаться значительно чаще, что по-видимому, обусловлено поздней госпитализацией и, соответственно, поздно начатой, порою неадекватной антибактериальной терапией
 ДИАГНОСТИКА При распознавании лептоспироза необходимо учитывать эпидемиологические предпосылки (сезонность, профессию больного, наличие контакта с грызунами, купание в открытых водоёмах, особенно доступные животным и другие) и характерную клиническую симптоматику заболевания.
ДИАГНОСТИКА При распознавании лептоспироза необходимо учитывать эпидемиологические предпосылки (сезонность, профессию больного, наличие контакта с грызунами, купание в открытых водоёмах, особенно доступные животным и другие) и характерную клиническую симптоматику заболевания.
 Дифференциальный диагноз следует проводить в зависимости от клинической формы и выраженности органных поражений. Тяжелые желтушные формы лептоспироза приходится дифференцировать с заболеваниями, для которых характерен желтушный синдром: ВИРУСНЫЕ ГЕПАТИТЫ, ПСЕВДОТУБЕРКУЛЕЗ, ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ, САЛЬМОНЕЛЛЕЗ (генерализованные формы), МАЛЯРИЯ, СЕПСИС, ТОКСИЧЕСКИЕ ГЕПАТИТЫ, частота которых в последние годы выросла в десятки раз в связи с употреблением суррогатов алкоголя.
Дифференциальный диагноз следует проводить в зависимости от клинической формы и выраженности органных поражений. Тяжелые желтушные формы лептоспироза приходится дифференцировать с заболеваниями, для которых характерен желтушный синдром: ВИРУСНЫЕ ГЕПАТИТЫ, ПСЕВДОТУБЕРКУЛЕЗ, ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ, САЛЬМОНЕЛЛЕЗ (генерализованные формы), МАЛЯРИЯ, СЕПСИС, ТОКСИЧЕСКИЕ ГЕПАТИТЫ, частота которых в последние годы выросла в десятки раз в связи с употреблением суррогатов алкоголя.
 При наличии выраженного тромбогеморрагического синдрома проводят дифференциальную диагностику с: ГЕМОРРАГИЧЕСКИМИ ЛИХОРАДКАИМИ Ласса, Эбола, Желтой лихорадкой, ГЛПС, Крымской - Конго и другими. СЕПСИСОМ различной этиологии. РИККЕТСИОЗАМИ, СПИРАХЕТОЗАМИ.
При наличии выраженного тромбогеморрагического синдрома проводят дифференциальную диагностику с: ГЕМОРРАГИЧЕСКИМИ ЛИХОРАДКАИМИ Ласса, Эбола, Желтой лихорадкой, ГЛПС, Крымской - Конго и другими. СЕПСИСОМ различной этиологии. РИККЕТСИОЗАМИ, СПИРАХЕТОЗАМИ.
 При превалировании почечной недостаточности - с ГЛПС, заболеваниями почек другой этиологии. Легкие формы лептоспироза дифференцируют от гриппа и других ОРВИ.
При превалировании почечной недостаточности - с ГЛПС, заболеваниями почек другой этиологии. Легкие формы лептоспироза дифференцируют от гриппа и других ОРВИ.
 При появлении менингиального синдрома необходимо дифференцировать как от серозных менингитов (паротитный, энтеровирусный, туберкулезный, орнитозный, лимфоцитарный хориоменингит), так и от гнойных (менингококковый, пневмококковый, стрептококковый и др. ).
При появлении менингиального синдрома необходимо дифференцировать как от серозных менингитов (паротитный, энтеровирусный, туберкулезный, орнитозный, лимфоцитарный хориоменингит), так и от гнойных (менингококковый, пневмококковый, стрептококковый и др. ).
 При гриппе в отличие от лептоспироза лихорадка не продолжительная (не более 3 - 5 дней), отсутствуют боли и болезненность икроножных мышц, увеличение печени и селезёнки; отмечается картина острого ларинготрахеита, чего не наблюдается при лептоспирозе. При исследовании крови при гриппе выявляются лейкопения и нейтропения.
При гриппе в отличие от лептоспироза лихорадка не продолжительная (не более 3 - 5 дней), отсутствуют боли и болезненность икроножных мышц, увеличение печени и селезёнки; отмечается картина острого ларинготрахеита, чего не наблюдается при лептоспирозе. При исследовании крови при гриппе выявляются лейкопения и нейтропения.
 Для сыпного тифа не характерны боли в мышцах, сыпь появляется на 4 - 6 день заболевания. Перед появлением сыпи отмечается «температурный врез» . Сыпь - розеолёзно - питехиальная Имеются симптомы энцефалита - некритическое отношение к окружающему, возбуждение, бред, зрительные и слуховые галлюцинации, наличие положительных симптомов, свидетельствующих о поражении сосудов (симптом Киари - Авцина, «щипка, жгута» ) и, наконец, наличие положительных результатов серологических исследований крови (РСК и РНГА с антигеном Провачека.
Для сыпного тифа не характерны боли в мышцах, сыпь появляется на 4 - 6 день заболевания. Перед появлением сыпи отмечается «температурный врез» . Сыпь - розеолёзно - питехиальная Имеются симптомы энцефалита - некритическое отношение к окружающему, возбуждение, бред, зрительные и слуховые галлюцинации, наличие положительных симптомов, свидетельствующих о поражении сосудов (симптом Киари - Авцина, «щипка, жгута» ) и, наконец, наличие положительных результатов серологических исследований крови (РСК и РНГА с антигеном Провачека.
 Геморрагические лихорадки в отличие от лептоспироза отличаются отсутствием миалгий, желтухи, менингита. Для ГЛПС более характерны боль в поясничной области « жгучего характера» , положительный синдром Пастернацкого, питехиальная сыпь в области плечевого пояса и подмышечных впадинах, кровоизлияния в склеры. При исследовании мочи обнаруживаются восковидные цилиндры, а в крови - лейкопения.
Геморрагические лихорадки в отличие от лептоспироза отличаются отсутствием миалгий, желтухи, менингита. Для ГЛПС более характерны боль в поясничной области « жгучего характера» , положительный синдром Пастернацкого, питехиальная сыпь в области плечевого пояса и подмышечных впадинах, кровоизлияния в склеры. При исследовании мочи обнаруживаются восковидные цилиндры, а в крови - лейкопения.
 Вирусные гепатиты отличаются от лептоспироза постепенным началом заболевания с преджелтушного периода, умеренной лихорадкой, отсутствием головной и мышечных болей. При исследовании крови помимо гипербилирубинемии обнаруживаются высокая активность трансафераз, нарушения осадочных проб, лейкопения.
Вирусные гепатиты отличаются от лептоспироза постепенным началом заболевания с преджелтушного периода, умеренной лихорадкой, отсутствием головной и мышечных болей. При исследовании крови помимо гипербилирубинемии обнаруживаются высокая активность трансафераз, нарушения осадочных проб, лейкопения.
 ДИАГНОСТИКА Для лабораторного подтверждения диагноза имеет значение данные обычных исследований крови - (нейтрофильный лейкоцитоз, значительное повышение СОЭ), изменения мочи - повышение количества билирубина, остаточного азота, мочевины, креатинина и других показателей).
ДИАГНОСТИКА Для лабораторного подтверждения диагноза имеет значение данные обычных исследований крови - (нейтрофильный лейкоцитоз, значительное повышение СОЭ), изменения мочи - повышение количества билирубина, остаточного азота, мочевины, креатинина и других показателей).
 Диагноз подтверждают обнаружением возбудителя или нарастания титра специфических антител. Лептоспиры в первые дни болезни можно обнаружить в крови, моче и эндолюмбальной жидкости с помощью ПРЯМОЙ МИКРОСКОПИИ В ТЁМНОМ ПОЛЕ. Реже можно обнаружить лептоспиры в биоптатах икроножных мышц (окраска серебрением по Морозову). У погибших лептоспиры могут быть обнаружены в ткани печени и почек.
Диагноз подтверждают обнаружением возбудителя или нарастания титра специфических антител. Лептоспиры в первые дни болезни можно обнаружить в крови, моче и эндолюмбальной жидкости с помощью ПРЯМОЙ МИКРОСКОПИИ В ТЁМНОМ ПОЛЕ. Реже можно обнаружить лептоспиры в биоптатах икроножных мышц (окраска серебрением по Морозову). У погибших лептоспиры могут быть обнаружены в ткани печени и почек.
 БАКТЕРИОЛОГИЧЕСКИЙ метод: Лучшие результаты даёт посев крови, мочи или ликвора. В качестве среды можно использовать 5 мл воды с добавлением 0, 5 мл сыворотки крови кролика. При отсутствии среды в кровь, взятую накануне для исследования, следует добавить антикоагулянт (лучше натрия оксалат) и тогда лептоспиры сохраняются около 10 дней.
БАКТЕРИОЛОГИЧЕСКИЙ метод: Лучшие результаты даёт посев крови, мочи или ликвора. В качестве среды можно использовать 5 мл воды с добавлением 0, 5 мл сыворотки крови кролика. При отсутствии среды в кровь, взятую накануне для исследования, следует добавить антикоагулянт (лучше натрия оксалат) и тогда лептоспиры сохраняются около 10 дней.
 СЕРОЛОГИЧЕСКИЕ методы: -метод Басса -экспресс-диагностики лептоспироза реакция Байрам-Али-слайд-агглютинации, - РСК и РАЛ, реакции микроагглютинации). - Для исследования берут парные сыворотки с интервалом 5 - 7 дней. Положительными считаются титры 1: 100 и выше. Более достоверным является нарастание титров антител в 4 раза и выше.
СЕРОЛОГИЧЕСКИЕ методы: -метод Басса -экспресс-диагностики лептоспироза реакция Байрам-Али-слайд-агглютинации, - РСК и РАЛ, реакции микроагглютинации). - Для исследования берут парные сыворотки с интервалом 5 - 7 дней. Положительными считаются титры 1: 100 и выше. Более достоверным является нарастание титров антител в 4 раза и выше.
 ЛЕЧЕНИЕ ЭТИОТРОПНАЯ терапия включает антибиотики и противолептоспирозный гамма-глобулин. При тяжелом течении гамма-глобулин вводят в дозе 10 - 15 мл в первый день. На 2 - 3 день вводят по 5 - 10 мл. На протяжении всего лихорадочного периода и в течение 2 - 3 дней нормальной температуры тела назначают антибиотики. Если больной лептоспирозом поступает в отделение уже с нормальной температурой тела, то курс антибиотикотерапии составляет 5 - 7 дней.
ЛЕЧЕНИЕ ЭТИОТРОПНАЯ терапия включает антибиотики и противолептоспирозный гамма-глобулин. При тяжелом течении гамма-глобулин вводят в дозе 10 - 15 мл в первый день. На 2 - 3 день вводят по 5 - 10 мл. На протяжении всего лихорадочного периода и в течение 2 - 3 дней нормальной температуры тела назначают антибиотики. Если больной лептоспирозом поступает в отделение уже с нормальной температурой тела, то курс антибиотикотерапии составляет 5 - 7 дней.
 Наиболее эффективным антибиотиком является ПЕНИЦИЛЛИН. При непереносимости его можно использовать антибиотики ТЕТРАЦИКЛИНОВОЙ ГРУППЫ, ЛЕВОМИЦЕТИН, ЦЕФАЛОСПОРИНЫ Пенициллин назначают в дозе 6 - 12 000 ЕД в сутки. При тяжелом течении заболевания, протекающего с менингеальным синдромом, дозу увеличивают до 16 - 24 млн. ЕД в сутки.
Наиболее эффективным антибиотиком является ПЕНИЦИЛЛИН. При непереносимости его можно использовать антибиотики ТЕТРАЦИКЛИНОВОЙ ГРУППЫ, ЛЕВОМИЦЕТИН, ЦЕФАЛОСПОРИНЫ Пенициллин назначают в дозе 6 - 12 000 ЕД в сутки. При тяжелом течении заболевания, протекающего с менингеальным синдромом, дозу увеличивают до 16 - 24 млн. ЕД в сутки.
 ОБЯЗАТЕЛЬНО, особенно при тяжелом течении назначение: 1. Диуретиков: лазикс, фурасемид, манитол. 2. Средств, повышающих резистентность сосудов и свертываемость крови: аскорутин, глюканат Са, викасол, конакион. 3. Назначение антигистаминных препаратов. 4. Симптоматическая терапия - анальгетики, снотворные. При тяжелом течении заболевания назначают глюкокортикоиды 40 - 60 мг/сутки.
ОБЯЗАТЕЛЬНО, особенно при тяжелом течении назначение: 1. Диуретиков: лазикс, фурасемид, манитол. 2. Средств, повышающих резистентность сосудов и свертываемость крови: аскорутин, глюканат Са, викасол, конакион. 3. Назначение антигистаминных препаратов. 4. Симптоматическая терапия - анальгетики, снотворные. При тяжелом течении заболевания назначают глюкокортикоиды 40 - 60 мг/сутки.
 Запрещается употребление сырой воды из открытых водоёмов; Купание в малопроточных водоёмах, доступных сельскохозяйственным животным. Необходимо пользоваться защитной одеждой и обувью при мелиоративных и гидротехнических работах. В антропургических очагах водоёмы защищают от грызунов и сельскохозяйственных животных.
Запрещается употребление сырой воды из открытых водоёмов; Купание в малопроточных водоёмах, доступных сельскохозяйственным животным. Необходимо пользоваться защитной одеждой и обувью при мелиоративных и гидротехнических работах. В антропургических очагах водоёмы защищают от грызунов и сельскохозяйственных животных.
 Животноводы и ветеринарные работники должны пользоваться спецодеждой. Необходимо постоянно проводить дератизационные мероприятия. Осуществлять изоляцию и лечение больных животных. Контингенты высокого риска заражения (животноводы, ветеринары, рабочие мясокомбинатов, ассенизаторы, дератизаторы и др. ) подлежат вакцинации убитой лептоспирозной вакциной. Эффективна вакцинация сельскохозяйственных животных.
Животноводы и ветеринарные работники должны пользоваться спецодеждой. Необходимо постоянно проводить дератизационные мероприятия. Осуществлять изоляцию и лечение больных животных. Контингенты высокого риска заражения (животноводы, ветеринары, рабочие мясокомбинатов, ассенизаторы, дератизаторы и др. ) подлежат вакцинации убитой лептоспирозной вакциной. Эффективна вакцинация сельскохозяйственных животных.

