Абсцесс легкого.ppt
- Количество слайдов: 55


Лекция: Тема: гнойные заболевания легких Госпитальная хирургия

Развитие хирургии легких К нагноительным процессам легких относят: 1 Абсцесс легкого 2 Гангрену легкого 3 Бронхоэктатическую болезнь 4 Нагноившиеся кисты легких 5 Хроническую обструктивную болезнь легких

Развитие хирургии легких характеризуется определенной этапностью. 4 этапа: 1 Доантисептический – до середины XIX века. К этому времени Гипо Крат предложил метод пневмотомии – вскрывать грудную клетку или прожигать ее с целью вывести гной 2 С 50 – 60 годов XIX века до конца XIX века – внедрение асептики, антисептики, общего обезболивания, что позволило широко приме нять пневмотомию и снизить летальность до 40%. Появились пер вые попытки резекцию легкого. В России первую резекцию легкого выполнил П. И. Дъяконов в 1898 году 3 С конца XIX века до 40 лет XX века – знаменит теоретическими разработками легочной хирургии, внедрялись методы частичного и полного удаления легкого 4 С 40 лет XX века по настоящее время – бурное развитие радикаль ных вмешательств на легких

Что объединяет эту группу заболеваний легких? 1 Выделение из легких гнойной мокроты 2 Схожесть общих проявлений на нагноительный процесс со стороны макроорганизма 3 Наличие очагов инфекции в одном или обоих легких 4 Возбудители в основном грамположительные кокки: пневмококки, гемолитический стрептококк, золотистый стафилококк

Гнойные заболевания легких (по А. В. Куприянову) I Абсцессы и гангрена легких 1) 2) 3) II Гнойные абсцессы 1) а) острые 2) б) хронические: одиночные, множественные Гангренозные абсцессы Распространенная гангрена Пневмосклерозы после абсцессов легких III Бронхоэктазии IV Нагноившиеся кисты легкого 1) 2) Одиночные кисты Множественные кисты ("кистозное легкое")

Абсцессы и гангрена легких – это тяжело протекающий нагно ительный процесс в легочной ткани, сопровождающийся явлениями некроза и расплавления ткани с образованием полостей. Абсцессы и гангрену легких как отдельные нозологические формы выделил Лаэннек в 1819 году. В наши дни встречаются чаще, чем в прошлом из за участивших ся эпидемий гриппа. Распространены во всех возрастных группах (чаще после 20 – 50 лет), в 5 – 8 раз чаще среди мужчин, т. к. более не благоприятные условия работы, ряд злоупотреблений. Важен характер местной реакции тканей, окружающих патологи ческий очаг. В одних случаях преобладают элементы гнойного рас плавления (абсцедирование), в других – элементы некроза (гангрени зация легочной ткани). В первом случае гнойная полость в легком чаще всего отграничена от непораженных участков пиогенной капсу лой, а полость при гангрене легкого содержит секвестры легочной ткани. Наиболее типичная локализация острых абсцессов – I, IV, VI сегменты правого лег кого. Полость абсцесса заполнена гнойными массами с примесью крови и окружена двухслойной пиогенной капсулой, внутренний слой которой представлен массивными наложениями фибрина, а наружный состоит из соединительной ткани.

Классификация острых абсцессов легких (часть I) I По клинико морфологическим признакам: 1 – острые гнойные абсцессы легких: а) по течению: острые и хронические (в стадии обострения, в стадии ремиссии) б) по локализации: центральные и периферические (кортикальные); одиночные, множественные, двусторонние (с указанием сегмента и доли); в) по наличию осложнений: без осложнений; осложненные: эмпиемой плевры, пиопневмотораксом, легочным кровотечением, метастатическими абсцессами в другие органы, бронхиальными свищами, аспи рацией гноя в здоровое легкое, сепсисом. 2 – Острые гангренозные абсцессы легкого (ограниченная гангрена) – распреде ление по течению, локализации и осложнениям как при остром гнойном абсцессе. 3 – Распространенная гангрена легкого. II По патогенетическим признакам: 1 – Бронхогенные абсцессы и гангрены легких: а) постпневмонические; б) аспирационные; в) обтурационные. 2 – Тромбоэмболические: а) асептические; б) инфицированные. 3 – Посттравматические.

Классификация острых абсцессов легких (часть II) III По стадиям деструктивного процесса: 1 –Ателектаз – пневмония. 2 – Некроз и распад некротической легочной ткани. 3 Секвестрация некротических участков и образование пиогенной капсулы. 4 – Гнойное расплавление некротических участков с образованием абсцесса или, при отсутствии отграничения, – гангрены. IV В зависимости от общего состояния организма: а) б) в) г) д) Без выраженной интоксикации С выраженной интоксикацией С достаточной компенсацией С неустойчивой компенсацией С недостаточной компенсацией V По клиническому течению: а) б) Со склонностью к излечению Со склонностью к хроническому течению Прогрессирующие в) VI По тяжести течения: 1 – Легкие; 2 Средней тяжести; 3 – Тяжелые.

Этиология и патогенез Этиопатогенез достаточно сложен. Важное значение имеет характер инфекции. Гноеродные микроорганизмы могут быть в виде монокуль туры или в виде микробных ассоциаций. Пути проникновения в паренхиму легких: - через бронхи (бронхо легочный путь, аспирационный) - гематогенно – эмболический путь - лимфогенно - при травматическом поражении легочной ткани В настоящее время наиболее частой причиной развития острого абсцесса считаются очаговые пневмонии после перенесенного гриппа. Вирусная инфекция вызывает обширные деструктивные измене ния с некрозом слизистой оболочки бронха с последующим распро странением воспаления на перибронхиальную ткань, резкое угнетение дренажной функции бронхов с развитием ателектазов и нагноением легочной ткани. Стафилококковые пневмонии у детей почти закономерно ослож няются абсцессами легких.

Факторы, способствующие развитию острого абсцесса 1 Острый инфекционный воспалительный процесс в легких; 2 Нарушение бронхиальной проходимости; 3 Нарушение кровообращения в зоне воспаления с развитием некроза легочной ткани; 4 Нарушение лимфообращения и иннервации в зоне поражения; 5 Снижение иммунитета.

Клиника В клинической картине острого абсцесса легкого различают 3 периода или фазы: 1 период закрытая стадия формирования легочного гной ника – гнойная инфильтрация с расплавлением легочной ткани до вскрытия абсцесса в бронх; 2 период открытая стадия легочного гнойника, после его полного формирования, вскрытия абсцесса в бронх и его последующее течение; 3 период стадия заживления или перехода в хронический процесс.

Клиника После развития 2 периода – открытой стадии – разворачивается типи чная клиника острого легочного нагноения. Наблюдаются 3 варианта даль нейшего течения острого процесса в легком: 1 – при сохранении проходимости дренирующих абсцесс бронхов и адекватной терапии состояние и самочувствие больных быстро улучшает ся; 2 – при плохом бронхиальном дренаже – держится лихорадка , мокро ты до 100 – 150 мл с неприятным запахом, изменения в крови нарастают, нарастает анемия; 3 – при блокированном абсцессе особенно тяжелая клиническая кар тина – на первый план выступает тяжелая интоксикация: лихорадка, озно бы, похудание, высокий лейкоцитоз со сдвигом формулы влево, умень шается количество мокроты, изнуряющий часто болезненный кашель. Ценным является исследование мокроты. В первые дни после про рыва гнойника в мокроте нередко отмечается примесь крови. Обычно мок рота гнойная, желтоватого или бурого цвета, часто зловонная. При отстаи вании становится трехслойной: на дне густой гной, над ним мутная жид кость, на поверхности пенистая слизь.

Клиника В случае развития легочного нагноения по типу гангрены заболевание характеризуется еще более тяжелыми общими токсическими проявлениями и бурным течением: гектическая лихорадка, выражен ная одышка, постоянная тахикардия, тенденция к гипотонии, обильная зловонная мокрота, которая имеет грязно – серый или шоколадный цвет, жидкой консистенции, при отстаивании 3 х слойная, при ми кроскопическом исследовании в мокроте выявляют ся обрывки некротизированной ткани легкого. В кро ви выраженная анемия, лейкоцитоз, токсическая зер нистость. Присоединяются осложнения в виде крово течений, гнилостной эмпиемы плевры.
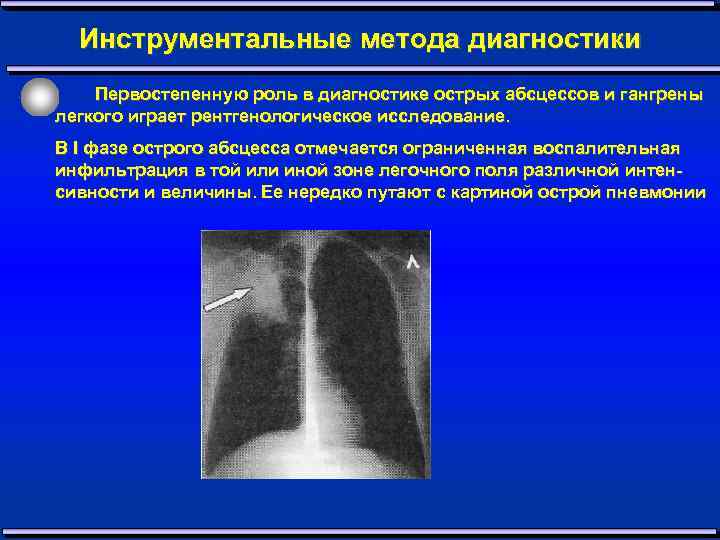
Инструментальные метода диагностики Первостепенную роль в диагностике острых абсцессов и гангрены легкого играет рентгенологическое исследование. В I фазе острого абсцесса отмечается ограниченная воспалительная инфильтрация в той или иной зоне легочного поля различной интен сивности и величины. Ее нередко путают с картиной острой пневмонии
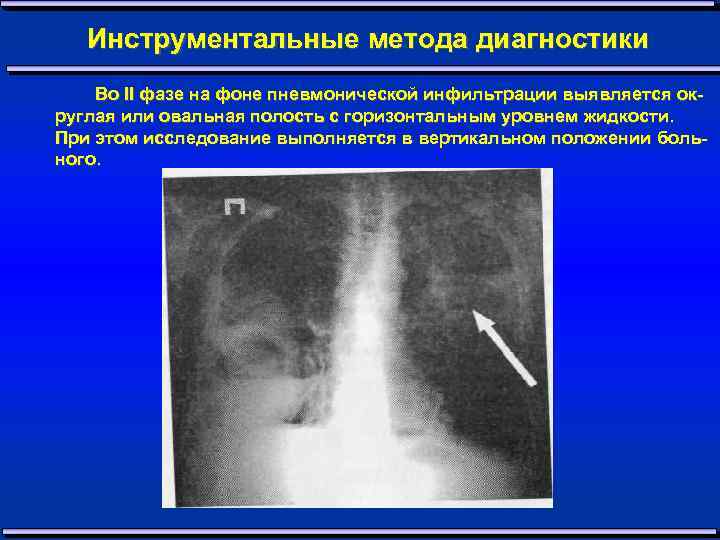
Инструментальные метода диагностики Во II фазе на фоне пневмонической инфильтрации выявляется ок руглая или овальная полость с горизонтальным уровнем жидкости. При этом исследование выполняется в вертикальном положении боль ного.

Инструментальные метода диагностики При гангренозном абсцессе выявляется интенсивное затемнение на стороне поражения с постепенным переходом к нормальному легочному рисунку. Вскоре на этом месте формируется гигантская полость с уров нем жидкости, содержащая секвестры омертвевшей легочной ткани. При распространенной гангрене отмечается сплошное затемнение пораженного легкого с последующим формированием множественных плохо дренирующихся гнойников. В качестве дополнительных методов диагностики острых абсцессов легких используются ультразвуковое исследование легких, фиброброн хоскопия при необходимости с биопсией, бронхография, компьютерная томография и сканирование легких. Дифференциальная диагностика — одна из наиболее сложных проб лем клинической пульмонологии. Острый абсцесс легкого необходимо дифференцировать с другими гнойными заболеваниями легких (хрони ческий абсцесс в стадии обострения, бронхоэктатическая болезнь при ее обострении, нагноившаяся киста легкого, нагноившаяся паразитарная киста, актиномикоз и т. п. ), а также со специфическими поражениями легких (туберкулез, рак).

Лечение Основные направления в лечении острых абсцессов и гангрены легкого: 1) меры, направленные на поддержание и восстановление общего состояния и коррекцию нарушенного гомеостаза, — режим, уход, высококалорийная пища, богатая белками и витаминами; 2) меры по коррекции иммунологической реактивности больных; 3) меры, направленные непосредственно на подавление микро организмов, — возбудителей инфекционного процесса (антибиотики, химиопрепараты); 4) меры, имеющие целью обеспечение оптимального дренирования очагов деструкции в легком, — респираторная терапия; обучение пациента постуральному дренажу; санационные бронхо скопии с катетеризацией гнойных полостей; микротрахеостомия (чрескожная катетеризация трахеи); 5) радикальное оперативное лечение.

Лечение «Малые» хирургические вмешательства: 1. Внутрилегочное трансторакальное ежедневное введение антибиотиков путем: а пункции (микроторакоцентез) через грудную стенку. Показаниями к ней являются: любые формы нагноительного процесса в периферических отделах легких; наличие вокруг абсцесса обширной зоны перифокального воспаления; абсцессы легких, осложненные гнойным плевритом. . Пункция абсцесса легкого
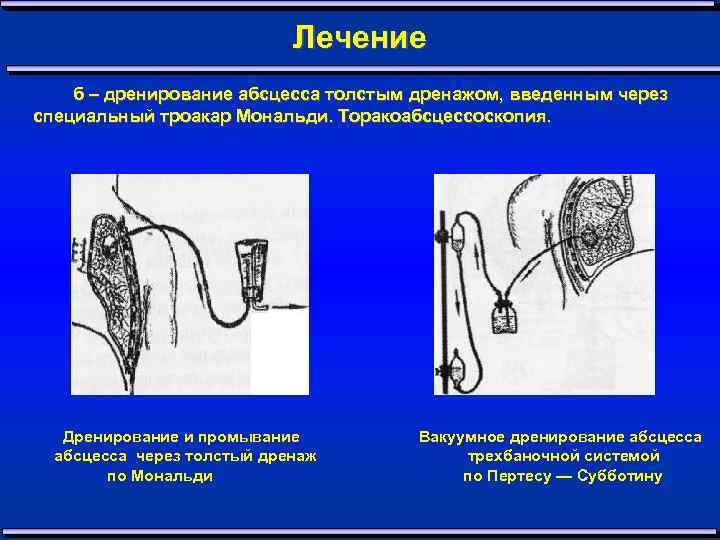
Лечение б – дренирование абсцесса толстым дренажом, введенным через специальный троакар Мональди. Торакоабсцессоскопия. Дренирование и промывание абсцесса через толстый дренаж по Мональди Вакуумное дренирование абсцесса трехбаночной системой по Пертесу — Субботину

Лечение в – трансторакальное (закрытое) микродренрование. 2. Санация трахеобронхиального дерева посредством: а. Катетера, введенного в трахею через нос. б. Гортанного шприца. в. Ингаляций. г. Путем прокола трахеи. д. Микротрахеостомии (чрескожная катетеризация трахеи). е. Эндоскопической санации трахеобронхиального дерева.
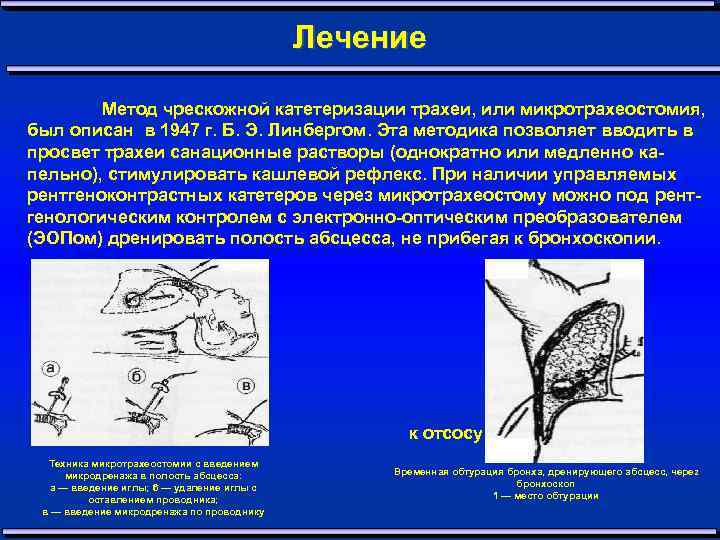
Лечение Метод чрескожной катетеризации трахеи, или микротрахеостомия, был описан в 1947 г. Б. Э. Линбергом. Эта методика позволяет вводить в просвет трахеи санационные растворы (однократно или медленно ка пельно), стимулировать кашлевой рефлекс. При наличии управляемых рентгеноконтрастных катетеров через микротрахеостому можно под рент генологическим контролем с электронно оптическим преобразователем (ЭОПом) дренировать полость абсцесса, не прибегая к бронхоскопии. к отсосу Техника микротрахеостомии с введением микродренажа в полость абсцесса: а — введение иглы; 6 — удаление иглы с оставлением проводника; в — введение микродренажа по проводнику Временная обтурация бронха, дренирующего абсцесс, через бронхоскоп 1 — место обтурации

Лечение 3. Методы инфузионной терапии для введения антибиотиков путем: а. Регионарной инфузии в легочную артерию через вену локтевого сгиба (высокая концентрация антибиотиков). б. Использования окклюзии легочной артерии через катетер с баллоном. в. Инфузии в бронхиальную артерию. В настоящее время следует считать установленным, что консерва тивное комплексное лечение острых абсцессов легких у подавляющего большинства больных позволяет достичь излечения в 85% и больше.

Лечение Хирургическое лечение. Все виды хирургического лечения деструктивных заболеваний легких делятся на неотложные и плановые. Показаниями к неотложным вмешательствам, как правило, являются осложнения деструктивных заболеваний: легочное кровотечение, когда консервативные методы лечения, включая эндо васкулярную окклюзию бронхиальных артерий, неэффективны; нарастающий пиопневмоторакс, не купирующийся аспирацией; пиофибриноторакс; распространенная гангрена легкого при прогрессирующем ухудшении состояния больного, несмотря на консервативное лечение; полная неэффективность консервативной терапии прогрессирующем течении нагноительного процесса; невозможность исключить рак легкого (как причину нагноения). К неотложным операциям относят: дренирование плевральных полостей; видеоторакоскопическая санация плевральной полости; пневмоабсцессотомия; торакостомия; перевязка легочной артерии; резекция легких (лоб , билобэктомия, пневмонэктомия).

Легочные кровотечения Малые (легкая степень ) 50 100 мл Средние (средняя степень) 100 – 500 мл Обильные (тяжелая степень ) более 500 мл ПРИЧИНЫ: I Заболевания или повреждения органов дыхания – – – II Внелегочные болезни – – – III Нагноительные (абсцесс, гангрена, бронхоэктазы, некротич. пневмония Туберкулез, пневмосклероз, новообразования Паразитарные, грибковые болезни Инфаркт легкого, ангиоматоз Травма легкого (в т. ч. при медикам. манипуляциях) Пороки сердца (с застоем в малом круге) Заболевания сосудов (ангиоматоз, васкулиты, аневризма) Болезни крови (тромбоцитопения, лейкозы) Эндометриоз Инфекционные заболевания Невыясненные причины (идиопатические)

Лечение Консервативная терапия легочного кровотечения включает в себя медикаментозные и инвазивные. Инвазивные методы – рентгеноэндоваскулярная методика заключается в поиске, конт растировании и окклюзии бронхиальных артерий. В большинстве случаев рентгеноэндовкасауляр ная окклюзия бронхиальных артерий позволяет остановить кровотечение. При неэффективности консервативной терапии и четкой локализации очага кровотечения по казано хирургическое лечение: паллиативные и радикальные. Паллиативные – перевязка легочной артерии. Радикальные – лоб – и билобэктомия, реже пульмонэктомия. При пиофибринотораксе операций выбора является применение видеоторакоскопических техноло гий, при отсутствии этой возможности прибегают к торакотомии. При пиопневмотораксе – адекватное дренирование плевральной полости с пломбировкой поражен ного бронха, при неэффективности консервативных мероприятий – хирургическое лечение. Исходы лечения. Острые абсцессы у 7— 10% больных переходят в хронические, в кисту – у 5% б х Летальность составляет: при острых гнойных абсцессах — не более 1%; при острой стафилококковой деструкции легких — 15%; при гангренозных абсцессах — 40%; при распространенной гангрене легкого — 90% случаев. Профилактика. : а. Своевременное выявление и лечение хронических обструктивных заболеваний легких, способствующих развитию и неблагоприятному течению острого абсцесса и гангрены; б. Борьба с алкоголизмом и курением; в. Раннее, интенсивное и целенаправленное лечение острых пневмоний.

Хронический абсцесс легкого Срок формирования хронического гнойника в легком считается 3 месяца с момента начала адекватной терапии острого заболевания, но не с момента заболевания, ибо при интенсивном комплексном лечении, иногда даже начатом в поздние сроки, удается достичь выздоровления. При этой форме поражения весь деструктивный комплекс ограничивается участком легочной ткани, в центре которого находится основной очаг — первичный хронический абсцесс легкого. Образуется своеобразный порочный круг: усиливающиеся процессы пневмосклероза ведут к на рушению трофики легочной ткани, что усугубляет течение заболевания и способствует непре кращающемуся воспалительному процессу, который в свою очередь является причиной развития и распространения деструктивных изменений. Причины перехода в хроническую форму абсцесса легких: а) периодические вспышки обострения воспаления в остаточной полости после купирования острого нагноения в легком; б) задержка гноя в связи с плохим бронхиальным дренированием полости острого абсцесса (недостаточное опорожнение от гноя); в) наличие в полости абсцесса секвестров, закрывающих устья дренирующих бронхов и постоянно поддерживающих нагноение в самой полости и воспаление вокруг нее; г) неполноценное консервативное лечение в остром периоде; д) эпителизация полости абсцесса из устьев дренирующих бронхов; е) образование плевральных сращений в зоне поражения абсцессом сегментов легкого (наступает иммобилизация пораженного сегмента, препятствующая спаданию и заживлению полос ти гнойника); ж) повышенное давление в полости абсцесса. Возможность развития хронического абсцесса возрастает в случаях множественных острых абсцессов, когда влияние вышеперечисленных неблагоприятных факторов делается более веро ятным. Увеличивается вероятность возникновения хронического нагноения и в сухой остаточной полости, что является частым исходом острого абсцесса, особенно при больших (больше 6 см) I ее размерах.

Хронический абсцесс легкого Патологическая анатомия хронического абсцесса. Гнойные полости имеют плотные рубцовые ткани. Внутренняя поверхность их неровная, покрыта фибринозно гнойными или ихорозными некротическими наложениями. Полость абсцесса обычно при этом сообщается с несколь кими бронхами, т. е. имеются внутренние бронхиальные свищи, содержит жидкий гной или крошковатый детрит с неприятным запахом. Вокруг абсцес са имеются обширные участки пневмосклероза с вторичными бронхоэкта зами. У некоторых больных сохраняется при этом остаточная полость после имевшего место пиопневмоторакса с развитием бронхолегочно плевраль ных свищей и хронической эмпиемы плевры. При обострении в зоне поражения могут возникнуть свежие острые абсцес сы без заметно выраженной капсулы. Классификация хронических абсцессов легких Подразделяют на: 1 одиночные; 2 множественные: а) не осложненные; б) осложненные эмпиемой плевры, вторичными бронхоэктазами, легочным кровотечением, метастатическими гнойниками, амилоидозом и др.

Хронический абсцесс легкого Клиника, диагностика, течение. Для хронического абсцесса характерна цикличность заболевания — с периодами обострения и ремиссии, которые при длительном течении посте пенно истощают больного и могут привести к летальному исходу. В период ремиссии хронический абсцесс клинически ничем себя не проявляет. Жалобы больных в этот период чаще всего на наличие кашля с гнойной или слизисто гнойной мокротой, иногда на необильное кровохарканье, периоди ческий субфебрилитет, слабость, потливость, склонность к простудным за болеваниям. Развивается вторичный диффузный обструктивный бронхит с соответствующими нарушениями вентиляции, одним из проявлений кото рой будет утолщение концевых фаланг пальцев в виде «барабанных пало чек» с деформацией ногтей в виде «часовых стекол» . При рентгенологическом исследовании легких определяется участок пневмосклероза с полостью неправильной формы, часто определяемой лишь с помощью компьютерной томографии. При бронхографии полость абсцесса не всегда удается заполнить контрастом. В окружности абсцесса выявляется картина наличия деформи рованных бронхов, иногда с вторичными бронхоэктазами. Бронхоскопически отмечаются явления локального или диффузного бронхита, а из дренирующего абсцесс бронха нередко выделяется гной.

Хронический абсцесс легкого В период обострения наблюдаются увеличение отделения гнойной мокроты, повышение температуры тела, нарастающие явления гнойной ин токсикации. Становятся отчетливыми физикальные симптомы: притупле ние, прослушиваются звучные влажные хрипы. Рентгенологическая картина характеризуется инфильтрацией тканей, полость абсцесса увеличивается в размерах и приобретает округлые очер тания, в ней появляется горизонтальный уровень. В крови возрастает лейкоцитоз с нейтрофилезом, появляются палочко ядерные и юные формы лейкоцитов, растет СОЭ, наступает снижение гемог лобина. Дифференциальная диагностика проводится с теми же заболеваниями, что и при острых абсцессах легких. Наибольшие трудности возникают при дифференцировании абсцесса от рака легкого (полостные формы) и туберкулеза легких. При этом надо пом нить о возможности сочетанных форм заболевания, то есть когда специфи ческие и хронические неспецифические процессы могут протекать однов ременно.

Хронический абсцесс легкого ЛЕЧЕНИЕ Консервативное лечение. Консервативная терапия проводится как при остром абс цесссе легкого. Она способствует купированию обострения и увеличению продол жительности периода ремиссии, но излечить больного, как правило, не удается. Хирургическое лечение. Радикальная операция является основным методом лечения и заключается в выполнении резекции пораженных отделов легкого (удаление сегмен та, доли или всего легкого). Хирургический метод лечения абсолютно показан у моло дых и лиц зрелого возраста, у пожилых — с учетом компенсации сопутствующей пато логии. Необходима тщательная предоперационная подготовка с целью: а) купирования инфекционного процесса в легких; б) нормализации общего состояния и функций других систем организма. Она должна включать комплекс всех консервативных мер интенсивной терапии с включением «малых» хирургических вмешательств, что позво ляет в короткие сроки отграничить и стабилизировать воспалительный процесс, а главное, заметно уменьшить объем резецируемой ткани легкого. Лучше всего опери ровать в период стойкой ремиссии. Паллиативные операции направлены на: а) сдавление ткани легкого (различные торакопластические вмешательства); б) пневмотомия, пневмоабсцессотомия; в) перевязка легочной артерии; г) рентгеноэндоваскулярная окклюзия бронхиальных артерий. Исходы лечения. Летальность после удаления легкого по поводу хронического абс цессса составляет 15— 20%, после резекции — 7— 10%. В 94% случаев больные, благо получно перенесшие операцию, становятся здоровыми, а у 75— 80% оперированных больных отмечаются хорошие отдаленные результаты.

Бронхоэктатическая болезнь — это самостоятельное бронхолегочное заболевание, которое возникает, как правило, в детском или юношеском возрасте. В возрасте старше 10— 15 лет преобладают мужчины. Основным патоморфологическим субстра том бронхоэктатической болезни является регионарное расшире ние бронхов, преимущественно в нижних сегментах легких, сопро вождающееся хроническим неспецифическим нагноительным про цессом в стенке расширенных бронхов. Наибольшее число боль ных бронхоэктазиями наблюдается в возрасте от 10 до 30 лет. У взрослых частота бронхоэктазии, по секционным данным, составляет около 4%.
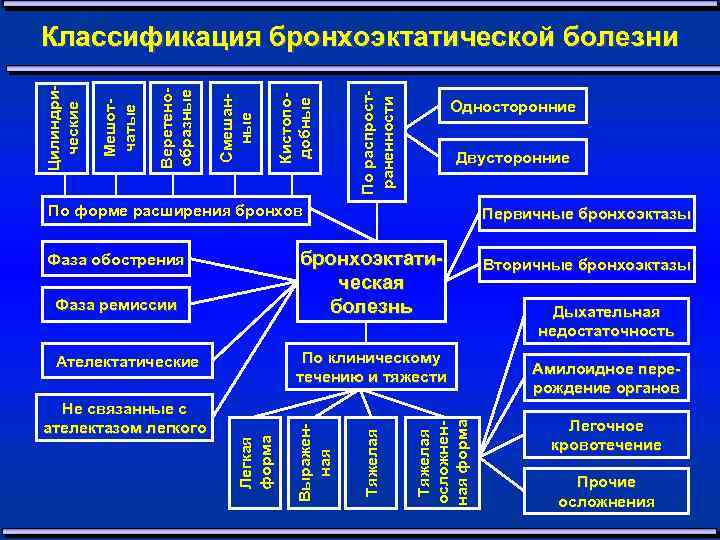
По распрост раненности Кистопо добные Смешан ные Веретено образные Мешот чатые Цилиндри ческие Классификация бронхоэктатической болезни Односторонние Двусторонние По форме расширения бронхов бронхоэктати ческая болезнь Фаза обострения Фаза ремиссии Тяжелая осложнен ная форма Тяжелая Легкая форма Выражен ная По клиническому течению и тяжести Ателектатические Не связанные с ателектазом легкого Первичные бронхоэктазы Вторичные бронхоэктазы Дыхательная недостаточность Амилоидное пере рождение органов Легочное кровотечение Прочие осложнения

Этиология и патогенез Причиной врожденных бронхоэктазий (4— 10% случаев) служит врожденная аномалия стенок бронха или интерстициальной ткани, часто сочетается другими пороками развития (синдром Зиверта — Картагенер: включающий в себя декстрокардию, полисинусит и бронхоэктазы). Приобретенные бронхоэктазы правильнее рассматривать как осо бую локализованную форму гнойного бронхита. Гнойный процесс, разви вающийся в просвете бронхиального дерева, поражает бронхиальную стенку, вызывает дегенерацию ее элементов (хрящевых пластинок, глад кой мускулатуры, эластических волокон) и замещение их рубцовой тканью. В результате бронхи теряют нормальную эластичность, постепен но расширяются и становятся функционально неполноценными, т. е. мед ленно прогрессирует непроходимость бронхов. Этому способствуют на рушение дренажной функции бронхов и задержка секрета, что ведет к активации инфекции дистальнее уровня обтурации. Наиболее часто поражаются базальные сегменты нижней доли лево го легкого и средняя доля справа. При длительном течении заболевания в воспалительный процесс вовлекается легочная паренхима, постепенно развивается пневмофиброз, легкое уменьшается в объеме. В результате у больного появляется дыха тельная недостаточность и наряду с этим формируется легочное сердце.

Патологическая анатомия Характерными микроскопическими признаками бронхоэктазий являются: а) изменение окраски легочной ткани (пораженные участки розо вого или вишневого цвета); б) уменьшение объема пораженного отдела лег кого (ателектаз, атрофия, фиброз паренхимы); в) увеличенные лимфатичес кие узлы в корне доли или легкого, в легочной связке. Гистологически в бронхах отмечаются картина хронического воспале ния, перибронхиальный и периваскулярный склероз. Бронхиальный эпите лий в бронхоэктазиях на отдельных участках может отсутствовать, отме чаются разрастание грануляций, тенденция к метаплазии в многорядный или многослойный плоский. Таким образом, бронхоэктатическая болезнь имеет стадии развития: I. Умеренное расширение просвета мелких бронхов без изменения эпителия; II. Возникновение гнойного воспаления в окклюзированном отделе бронхи ального дерева (изменение стенки бронха с утратой мышечных элементов); III. Патологические изменения во всех слоях бронхиальной стенки и распрос транение их за пределы бронхиального дерева с развитием пневмофиброза и уменьшением размеров легкого.

Клиника Кашель и гнойная мокрота – классические симптомы бронхоэктатической болезни. Кашель упорный и рецидивирующий, с гнойной мокротой, обычно тянется с детства. Большая часть таких больных постоянно кашляют с выделением большего или меньшего количества мокроты. Эти симптомы усиливаются после инфекции вер хних дыхательных путей. При тяжелых формах больные могут откашливать до одно го литра гнойной мокроты в сутки. У многих из них отмечается кровохарканье, т. е. прожилки крови в мокроте (10— 66% обследованных). Значительно реже бывают ле гочные кровотечения. В отдельных случаях они могут быть единственным признаком или проявлением бронхоэктатической болезни, главным образом при локализации бронхоэктазий в верхних долях легких, которые хорошо дренируются ( «сухие бронхо эктазы» ). Больные часто жалуются на одышку (в одной трети случаев), боли в груди, быструю утомляемость, субфебрильную температуру, вялость, раздражительность, понижение работоспособности, головные боли, подавление психики (особенно при зловонной мокроте) и неприятный запах изо рта при дыхании. Общее состояние бо льного: внешний вид больных с бронхоэктазиями не имеет характерных особеннос тей. При тяжелом течении заболевания отмечается некоторая задержка в развитии и росте, замедленное развитие вторичных половых признаков; землистый цвет кожных покровов и истощение (при крайне тяжелых формах). Примерно у половины больных имеются пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» . Местно: конфигурация грудной клетки у большинства больных не изменена. Дыхание над пораженными отделами легкого жесткое, в период обострения выслушиваются хрипы, которые исчезают после откашливания. При исследовании периферической крови: лейкоцитоз, повышенная СОЭ, при общей интоксикации — анемия, может быть эритроцитоз с повышенным содержанием гемоглобина.

Клиника Количество мокроты неодинаково в разные периоды течения забо левания, у 25— 30% больных мокрота неприятного запаха. При отстаивании в банке мокрота становится двухслойной — верхний слой опалесцирующий (жидкость и слюна), нижний — гнойный осадок. При микроскопическом и бактериологическом исследовании мок роты необходимо определение характера микрофлоры и степени ее чувст вительности к различным антибиотикам, а также установление клеточного состава мокроты. Дифференциальная диагностика: прежде всего дифференцировать с фибро зно кавернозной формой туберкулеза легких, хроническим бронхитом, пнев москлерозом, поликистозом легких, раком с вторичными бронхоэктазами. В этих случаях прибегают к УЗИ, КТ, МЯР, сцинтиграфии, ангиопуль монографии, бронхоскопии. Без адекватного лечения больные погибают от легочно сердечной недостаточности, амилоидоза почек, массивных легочных кровотечений.
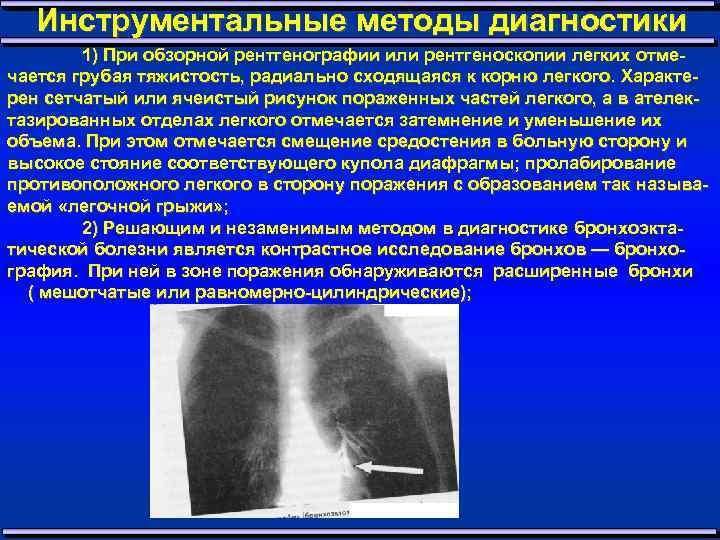
Инструментальные методы диагностики 1) При обзорной рентгенографии или рентгеноскопии легких отме чается грубая тяжистость, радиально сходящаяся к корню легкого. Характе рен сетчатый или ячеистый рисунок пораженных частей легкого, а в ателек тазированных отделах легкого отмечается затемнение и уменьшение их объема. При этом отмечается смещение средостения в больную сторону и высокое стояние соответствующего купола диафрагмы; пролабирование противоположного легкого в сторону поражения с образованием так называ емой «легочной грыжи» ; 2) Решающим и незаменимым методом в диагностике бронхоэкта тической болезни является контрастное исследование бронхов — бронхо графия. При ней в зоне поражения обнаруживаются расширенные бронхи ( мешотчатые или равномерно цилиндрические);

Инструментальные методы диагностики 3) Фибробронхоскопия — полезный вспомогательный метод при исследовании больного бронхоэктатической болезнью. Этот метод по могает наблюдать за динамикой состояния бронхиального дерева при его санации, определить состояние слизистой оболочки до сегментарных брон хов и установить характер отделяемого из каждого сегмента; 4) Спирография – характеризует нарушения дыхательной функции и может свидетельствовать об упущенных возможностях радикального хирур гического лечения. По тяжести течения выделяют 4 формы заболевания бронхоэктати ческой болезни: а) при легкой форме наблюдается 1— 2 обострения в течение года, в пери од ремиссии такие больные вполне работоспособны; б) при выраженной форме заболевания обострения болезни более часты и длительны, с выделением от 50 до 200 мл мокроты в сутки. В период ремиссии сохраняется кашель с отхаркиванием до 50— 100 мл отделяе мого. Работоспособность понижается; в) больные с тяжелой формой бронхоэктазий страдают частыми и длитель ными обострениями, с повышением температуры тела, выделением до 200 мл и более мокроты со зловонным запахом. Во время ремиссии больные остаются неработоспособными; г) при осложненной форме, кроме того, наблюдаются такие осложнения, как легочное сердце, легочно сердечная недостаточность, очаговый нефрит, амилоидоз и др.

Лечение Консервативное. Главным звеном при консервативной терапии является комплекс мер по санации бронхиального дерева. К ним относятся: 1 механическое опорожнение бронхов от гнойной мокроты; 2 постуральный дренаж ( «туалет бронхов» ); 3 местное воздействие антимикробными средствами (антибиотики и суль фаниламидные препараты) и протеолитическими ферментами (внутри бронхиальное вливание, ингаляции и т. п. ); 4 повторные лечебные бронхоскопии. Кроме того, необходимы: а) соблюдение строгого режима, лечебная гимнастика; б) полноценное калорийное питание (белки, витамины); в) санаторно курортное лечение (в фазе ремиссии); г) при сопутствующем бронхоспазме или приступах бронхиальной астмы необходима десенсибилизирующая, бронхолитическая терапия, по пока заниям — терапия гормонами. Хирургическое лечение. При наличии показаний – удаление поражен ной части легкого. При одностороннем поражении – оперативное лечение возможно у большинства больных в возрасте до 50 лет. Оптимальный воз раст для операции 7 – 14 лет. При двустороннем поражении (2 х стороння резекция) – наиболее эффективна у молодых людей. Двусторонние вмеша телсьтва целесообразно выполнять в два этапа с интервалом в 6 – 12 меся цев. Полное излечение отмечается у 75 – 85% оперированных.

Кисты легкого — это внутрилегочные полости, возникшие вследствие раз личных патологических процессов (у 4— 6% больных легочными нагноениями). Различают истинные и ложные кисты. Истинные кисты — это пороки развития мелких бронхов, при которых бронхиальные почки приостанавливают свой рост, вздуваются и образуют полости. Стенка истинной кисты состоит из соединительной ткани, среди которой обнаруживаются элементы стенки бронха: хрящ, пластинки, гладкие мышечные и эластические волокна и другие. Изнутри киста выстлана слизистой оболочкой из цилиндрического или кубического эпителия, продуцирующего секрет. Если киста закрытая, т. е. не сообщается с прос ветом бронха, то она постепенно увеличивается в размерах, сдавливая окружающую легочную ткань, содержит стерильную жидкость слизистого характера. Если истинная киста сообщается с бронхиальным деревом, то в ней содержится воздух и она назы вается открытой. Ложные кисты формируются из абсцессов легких, туберкулезных каверн, после травм, после опорожнения эхинококкового пузыря и т. п. При этом в стенке кисты от сутствуют слизистая оболочка и элементы стенки бронха. Истинные и ложные кисты могут быть одиночными и множественными от не больших размеров до гигантских. Принято подразделять кисты на неосложненные и осложненные. Симптоматика неосложненных кист легкого скудна и нет патогномонических призна ков для этого заболевания. Часто протекая бессимптомно, они выявляются случайно при рентгеновском исследовании легких. Иногда такие больные жалуются на кашель, боли в груди (на стороне поражения) и одышку при физическом напряжении. Данные физикального исследования может быть укорочение перкуторного звука, тимпанит, ослабление или отсутствие дыхательных шумов; иногда дыхание с амфо рическим оттенком.

Классификация кист легких I По происхождению: Ш Врожденные (бронхогенные) Ш Приобретенные (посттравматические) II По количеству полостей: Ш Солитарные (одиночные) Ш Множественные III По наличию сообщения с бронхом: Ш Сообщающиеся (открытые) Ш несообщающиеся (закрытые) IV По течению: Ш Неосложненные кисты Ш Осложненные кисты (нагноением, пио – и пневмотораксом) Ш Острым напряженным кровотечением

Кисты легкого ОСЛОЖНЕННЫЕ ЛЕГОЧНЫЕ КИСТЫ Типичным и частым осложнением легочных кист является их , нагно ение. Инфицирование кисты легких наступает гематогенным и лимфогенным путем при закрытых кистах или бронхогенным путем при открытых кистах. Клиника нагноившихся легочных кист протекает по типу острого гнойного абсцесса. Заболевание начинается обычно исподволь и характе ризуется общим недомоганием. Появляется субфебрильная температура. Постепенно увеличивается количество отделяемой мокроты, которая приоб ретает со временем гнойный характер. Периоды обострения сменяются ре миссиями и постепенно развивается картина хронического нагноительного заболевания легких, которое протекает более доброкачественно, чем при хронических абсцессах и бронхоэктатической болезни. Во время обострения воспалительного процесса может быть кровохарканье, иногда достигающее степени легочного кровотечения. Воздушные кисты, располагающиеся суб плеврально, могут перфорировать в плевральную полость, в результате чего возникает спонтанный пневмоторакс.
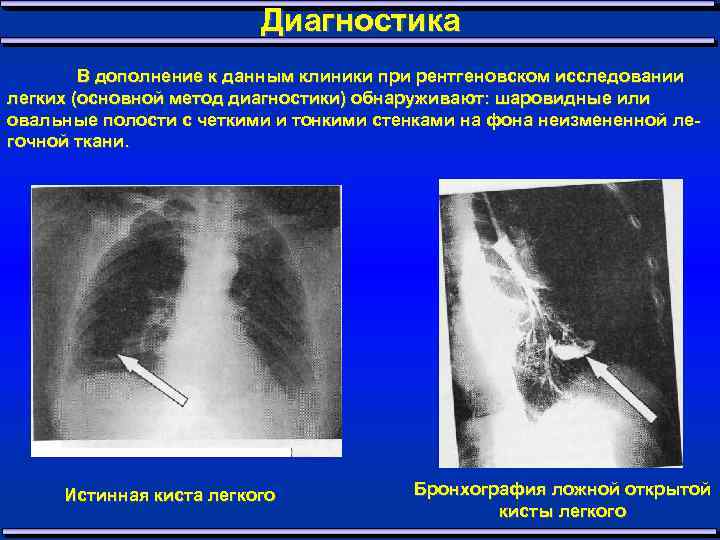
Диагностика В дополнение к данным клиники при рентгеновском исследовании легких (основной метод диагностики) обнаруживают: шаровидные или овальные полости с четкими и тонкими стенками на фона неизмененной ле гочной ткани. Истинная киста легкого Бронхография ложной открытой кисты легкого

Диагностика Ложные кисты — неправильной формы со склеротическими измене ниями в окружающей паренхиме легкого. Дифференциальная диагностика неосложненных истинных и ложных кист должна проводиться с так назы ваемыми кистоподобными полостями легких — это проявление буллезной эмфиземы (гигантские буллы или блебсы). Они не имеют эпителиальной выстилки, никогда не содержат жидкость и не нагнаиваются; тонкостенные и неправильной формы. Также необходимо дифференцировать от так называ емых «шаровидных» заболеваний легких — эхинококкоз, периферический рак легкого, саркома, гамартома, туберкулома, метастатические опухоли. Открытые кисты легких дифференцируются с абсцессом легкого, бронхо эктазиями, туберкулезной каверной, вскрывшимся в бронх эхинококковым пузырем. Иногда диагностика очень трудна даже во время оперативного вмешательства и только после гистологического исследования удаленного препарата ставится окончательный диагноз. УЗИ, спиральная компьютерная томография, МРТ, бронхография позволяют уточнить локализацию кист, а также более отчетливо оценить состояние бронхов соседних сегментов. ЛЕЧЕНИЕ. Радикальным методом лечения является экономная резекция по раженной части легкого или энуклеация кисты открытым или видеоторако скопическим методом. При множественных кистах (кистозной дисплазии до ли или всего легкого) выполняются лоб , билобэктомии или пневмонэкто мия (при афункциональном легком). Пункция кист под контролем УЗИ.

Хроническая обструктивная болезнь легких В настоящее время широко распространенной патологией легких в мире являются хронические обструктивные заболевания легких (ХОЗЛ). Они отмечаются приблизительно у 10— 13% населения, занимая второе место среди причин инвалидности после болезней сердца, а в США — 5— 6 е место среди всех причин смерти (Окороков А. Н. , 2000). К ним относятся нозологические формы и клинические синдромы, при которых постепенно формируется бронхообструктивный синдром (БОС) — облитерирующий бронхиолит, бронхоэктатическая болезнь, бронхиальная астма, эмфизема легких, муковисцидоз, простой и гнойный хронический бронхит, хронический обструктивный бронхит (ХОБ) и другие. ХОБЛ — это заболевание, характеризующееся необратимой прогрессиру ющей обструкцией бронхиального дерева с формированием ценетрацинар ной эмфиземы легких, легочной гипертензии и хронического легочного сердца, ведущих к нарушению вентиляции и газообмена легких с нараста ющей дыхательной и легочно сердечной недостаточностью. Выделяют два типа ХОБЛ: тип А — эмфизематозный (одышечный «розо вый пыхтящий» ), тип В — бронхитический (кашляющий синюшный).

Хроническая обструктивная болезнь легких Хирургическое лечение. Консервативная терапия ХОБЛ при ее тяже лых формах неэффективна, что обусловлено необратимыми изменениями в легких и, прежде всего, диффузной (генерализованной) эмфиземой. Поэтому эмфизема легких (ЭЛ), как одно из основных проявлений ХОБЛ, в течение многих лет привлекает внимание хирургов. Первую операцию при генерализованной ЭЛ выполнил W. Freund в 1906 г. — двустороннюю резекцию хрящевой части 1— 4 го ребер с расчетом на увеличение объема экскурсий грудной клетки, но с кратковременным эф фектом. В последующем для улучшения клинического и функционального состояния больных предлагались различные варианты хирургических вме шательств: диафрагмо круротомия, поперечная стернотомия, торакоплас тика, парасимпатическая денервация легкого, ваготомия и другие ( Рубашов С. М, 1912; Савиных А. Г. , 1948; Кутяков М. Г. , 1960 и др. ). В настоящее время они представляют лишь исторический интерес. В 1957 г. О. Brantigan и Е. Mueller предложили оригинальную концеп цию лечения диффузной ЭЛ — операцию резекции периферических отделов ( «плаща» ) легкого с целью уменьшения его объема до такой степени, чтобы он на выдохе не превышал размеры гемиторакса, получившую название «Хирургическая редукция объема легких» (ХРОЛ) или редукционная пневмо пластика.

Хроническая обструктивная болезнь легких Патофизиология ХОБЛ при диффузной (генерализованной) эмфиземе. Эффективность газообмена утрачивается в большей степени перифери ческими отделами, почти лишенными кровоснабжения, прилежащими к груд ной стенке, средостению и диафрагме, тем самым сдавливаются относи тельно полноценные зоны, расположенные ближе к корню легкого. Кроме того, несовпадение объема легкого и грудной клетки резко уменьшает це нтростремительное натяжение легочной ткани, удерживающее открытыми мелкие бронхи. ХРОЛ восстанавливает нарушенный механизм периферического сопротивления бронхов, уменьшает остаточный объем, повышает отрицательное внутриплевральное давление, что способствует восстановлению функции сдавленных, но еще сохранив ших свою структуру глубоких участков легкого. При этом удаляются наиболее изме ненные зоны периферических отделов эмфизематозного легкого. Эти зоны ( «зоны мишени» ) до операции определяются с помощью КТ и перфузионной сцинтиграфией, интраоперационно — после отключения вентиляции в оперируемом легком. «Плащ» иссекается с помощью сшивающих аппаратов УКЛ 60 и Proximat 70 путем их непре рывного наложения на расстоянии 3— 4 см от края легкого в сагиттальном направле нии. Протяженность шва на легком составляла от 30 до 40 см. Линию шва легкого укрепляют фибрином, аутоклеем или синтетическим материалом « Gortex» . Плевраль ную полость дренируют 3 дренажами в течение 5— 10 суток. В 1975 г. о 4 успешных вмешательствах типа ХРОЛ в нашей стране сообщила проф. М. Н. Мясникова (1975).

Хроническая обструктивная болезнь легких При отборе кандидатов на ХРОЛ используется шкала MMRC, разработанная американской ассоциацией по торакальной хирургии. Уровни шкалы MMRC: О — отсутствие одышки, кроме сильной физической нагрузки; 1 — одышка при ускоренной ходьбе или небольшом подъеме в гору; 2 — снижение скорости ходьбы ниже обычной (для своей возрастной группы), частые остановки для отдыха; 3 — остановка каждые 100 м или через несколько минут ходьбы; 4 — одышка при минимальной физической нагрузке, одевании или раздевании. Показанием к операции чаще считается некорригируемая ме дикаментозной терапией одышка 3— 4 го уровня по шкале MMRC: OФB 1 < 40% после пробы с бронходилататором, остаточный объем > 200%, общая емкость легких > 120%, диффузная способность легких < 50% от должной; гетерогенность ЭЛ (наличие измененных и полноценных зон) по данным КТ и перфузионной сцинтиграфии. Противопоказаниями к операции являются: возраст > 75 лет, легочная гипертензия (систолическое давление > 45 мм рт. ст. ), диффузная способность легких < 10% или > 60% от должной, истощение (вес < 75%) или ожирение — > 25% от должного, хронические воспалительные и нагноитель ные заболевания легких, спаечный процесс; тяжелые сопутствующие забо левания (печени, почек, сердечная недостаточность, наркомания).

Хроническая обструктивная болезнь легких На современном этапе при диффузной (генерализованной) ЭЛ единс твенным радикальным лечением ее является трансплантация легких (Cooper J. , 1987). К началу 1998 г. в мире выполнено 2 428 трансплантаций комплекса сердце — легкое; 8 055 — пересадок легких. Из них в одной трети случаев со ставляли больные с хроническими обструктивными заболеваниями легких. Сейчас эти больные в центрах трансплантации легких являются наиболее частыми пациентами. По данным Международного регистра, больные с ЭЛ составляют 42, 3% среди реципиентов одного легкого и 17% среди обоих лег ких. Трансплантация легкого улучшает качество жизни больных и функ циональные показатели спирографии у тщательно отобранных больных с очень тяжелым течением ХОБЛ. Одним из критериев отбора считается OФB 1< 35% от должной величины с признаками вторичной легочной гипер тензии (Чучалин А. Г. , 2004). Выживаемость при ХОБЛ после трансплантации легких составляет более 70% в течение года (Кокосов А. Н. , 2002).
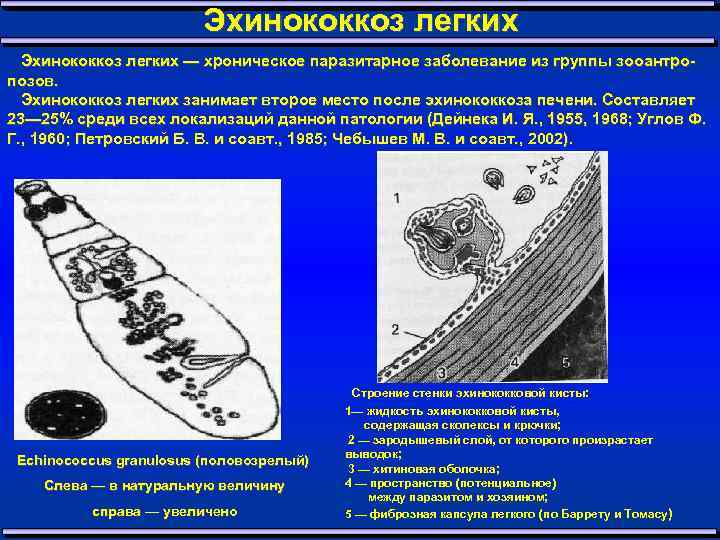
Эхинококкоз легких — хроническое паразитарное заболевание из группы зооантро позов. Эхинококкоз легких занимает второе место после эхинококкоза печени. Составляет 23— 25% среди всех локализаций данной патологии (Дейнека И. Я. , 1955, 1968; Углов Ф. Г. , 1960; Петровский Б. В. и соавт. , 1985; Чебышев М. В. и соавт. , 2002). Строение стенки эхинококковой кисты: Echinococcus granulosus (половозрелый) Слева — в натуральную величину справа — увеличено 1— жидкость эхинококковой кисты, содержащая сколексы и крючки; 2 — зародышевый слой, от которого произрастает выводок; 3 — хитиновая оболочка; 4 — пространство (потенциальное) между паразитом и хозяином; 5 — фиброзная капсула легкого (по Баррету и Томасу)

Клиника и диагностика Три периода (стадии): 1 бессимптомный (латентная стадия); 2 клиничес ких проявлений; 3 осложнений. Нередко после первой стадии сразу насту пает третья стадия— болезнь как бы начинается с прорыва эхинококкового пузыря. Первый период (бессимптомный) охватывает время от начала инвазии до проявле ния клинических симптомов. Однако в этой стадии могут появляться боли в груди непостоянного характера, небольшое недомогание, иногда крапивница, зуд, головная боль, упадок сил, связанные с легкой интоксикацией организма. Второй период — период клинических проявлений, характеризуется появлением ряда симптомов: боли в грудной клетке, кашель, кровохарканье, одышка, ухудшение общего состояния, иногда озноб и ночной пот. При больших эхинококковых кистах можно обнаружить выпячивание грудной стенки, сглаживание межреберных промежутков, отставание в дыхании этой половины груд ной клетки; перкуторно — тупость, отсутствие шумов над большими кистами; увели чение СОЭ, эозинофилия (в 24% случаев). Основными в диагностике эхинококкоза легких являются лучевые методы исследо вания: рентгенография, томография, компьютерная и магниторезонансная томогра фия; УЗИ; бронхография, флюорографическое обследование. Форма эхинококковой кисты легкого округлая или овальная, с четкими контурами. Для подтверждения диагноза эхинококкоза применяют специфические пробы: реакцию агглютинации с латексом, непрямой гемагглютинации, двойной диффузии в геле и иммуноферментную реакцию.

Клиника и диагностика Третий период — период осложнений, характеризуется патологическими изменениями в самом паразите (нагноение кисты, прорыв кист в просветы бронхов, полость плевры, другие органы и ткани). При прорыве кисты в бронх клинико рентгенологическая картина подобна картине при вскрытии абсцесса легкого — полость с горизонтальным уро внем жидкости, которая в последующем легко инфицируется. При этом возможны выраженные аллергические реакции в виде кожного зуда, крапив ницы, сыпи и других. При микроскопическом исследовании мокроты обнару живают элементы эхинококковой кисты и сколексы, что является прямым подтверждением прорыва эхинококковой кисты в бронх. При прорыве кисты в плевральную полость физикальные и рентгенологи ческие данные такие, как при экссудативном плеврите, а при сообщении кисты с бронхом — как при развившемся гидропневмотораксе. Прорыв эхи нококковой кисты в полость плевры (от 2 до 5%) обычно сопровождается резкими болями в этой половине грудной клетки и повышением температу ры, в некоторых случаях могут развиться шок и аллергические реакции. При нагноении кисты отмечается высокая температура, кашель с гнойной мокротой, резкое ухудшение общего состояния, лейкоцитоз, ускоренная СОЭ. При длительном течении нагноительного процесса нередко выявляются признаки хрониосепсиса: слабость, бледность, ознобы, поты, а в легочной ткани развиваются морфологичес кие изменения, характерные для хронических неспецифических заболеваний легких. Возможен прорыва кист в полость перикарда, брюшины, пищевод, позвоночник.

Лечение — комплексное, но основным является хирургический метод, эффективность которого достигает 93%. а) эхинококкэктомия после аспирации всего содержимого кисты — с рассечением фиброз ной капсулы и удалением хитиновой и зародышевой оболочек; ушиванием бронхиальных свищей тщательной санацией полости фиброзной капсулы, обрабатывая ее глицерином или раствором хло ристого кальция; при больших кистах частично иссекают фиброзную капсулу и обшивают края ее по окружности непрерывным кетгутовым швом для остановки кровотечения, тем самым превращая глубокую полость в макси мально уплощенную. Данный способ наиболее распространен при больших кистах эхинококкоза легких; б) «идеальная» эхинококкэктомия — удаление кисты с хитиновой и неповрежденной заро дышевой оболочкой через разрез фиброзной капсулы; используется при кистах небольших и средних размеров; в) эхинококкэктомия вместе с фиброзной капсулой по Н. И. Напалкову — технически сложное и небезопасное вмешательство, применяется редко; г) резекция легких — краевая (атипичная), сегментарная и лобэктомия; д) удаление легкого (пневмонэктомия) очень тяжелая операция и выполняется по ограниченным показаниям: обширные вторичные воспалительные процессы вокруг кисты, легочные кровотечения нагноения множественных кист, сочетание эхинококкоза с другими заболеваниями легких, при которых показано удаление легкого. Летальность после операций по поводу эхинококкоза легких, по сводным данным, составляет 0, 5— 3, 2%, рецидивы эхинококкоза — не более 1% случаев. г) видеоторакоскопическая эхинококкэктомия. Показанием к отказу от хирургических методов служит множественное поражение легких или органов Препаратом выбора в таком случае является АЛЬБЕНДОЗОЛ, применяемый в дозе 10— 20 мк/кг/сут. , длительность курса до трех недель, число циклов от 1 до 20 и более, интервалы 21— 28 дней, продол жительность лечения может достигать многих лет. Эффективность консервативной терапии от 41 до 72%, по данным различных клиник, рецидивы не превышают 25%. Консервативное лечение и хирур гическое лечение эхинококкоза дополняют друга и требуют строго индивидуального подхода.

Абсцесс легкого.ppt