дифтерия 03.ppt
- Количество слайдов: 67

ЛЕКЦИЯ ТЕМА: ДИФТЕРИЯ Читает: доцент кафедры инфекционных болезней у детей Гусева Наталия Александровна

Дифтерия – острое инфекционное заболевание, вызываемое токсигенными штаммами corynebacterium diphtheriaе, передающееся воздушно-капельным путем, характеризующееся местным фибринозным воспалением в месте внедрения возбудителя, явлениями интоксикации, поражением сердечно-сосудистой, нервной системы и почек.
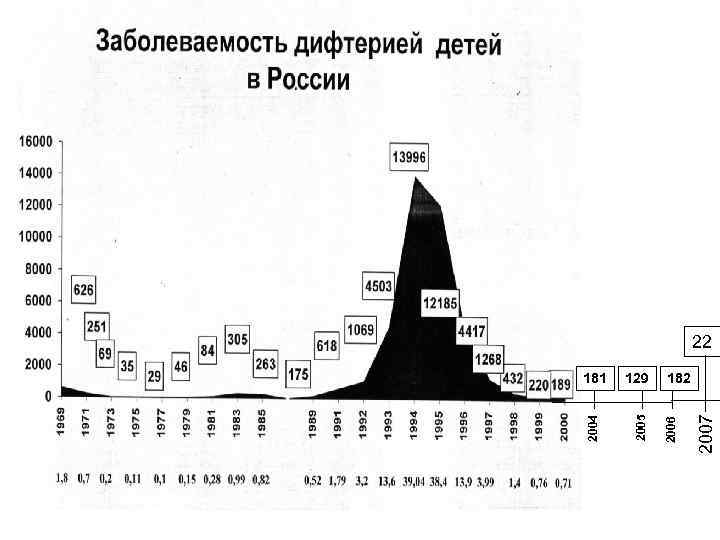
2007 129 2006 181 2005 2004 22 182
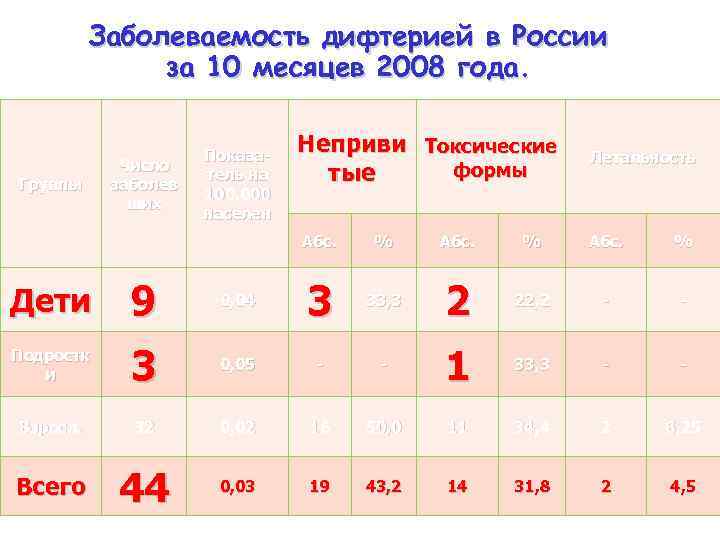
Заболеваемость дифтерией в России за 10 месяцев 2008 года. Группы Число заболев ших Показатель на 100. 000 населен Неприви Токсические формы тые Летальность Абс. % Дети 9 0, 04 3 33, 3 2 22, 2 - - Подростк и 3 0, 05 - - 1 33, 3 - - Взросл. 32 0, 02 16 50, 0 11 34, 4 2 6, 25 Всего 44 0, 03 19 4 3 , 2 14 31, 8 2 4, 5

Этапы изучения дифтерии. • 2 тысячелетия назад - Гиппократ • 1826 год - Бретонио «дифтеро» переводится с латинского, как плотная пленка похожая на кожицу • 1883 год - Клебс открыл дифтерийную палочку в дифтерийной пленке • 1884 год - Леффлер выделил чистую культуру возбудителя • 1889 год - Ру и Йерсен открыли факт выделения экзотоксина • 1894 год - Бринг приготовил антитоксическую сыворотку, которую применил для лечения больных дифтерией • 1923 году - Рамон получил анатоксин – ослабленный токсин

Этиология: Род – Corynebacterium Вид – Corynebacterium diphtheriae • Длина коринебактерий от 1 до 6 мкм, ширина около половины микрометра. Размеры зависят от синтеза в стенках бактерий фермента муреина. При окраске по Нейссеру коринебактерии выглядят булавами (coryn – булава) из-за гранул валютина. • Бактерия положительно окрашивается по Грамму, культивируется на средах, содержащих животный белок кровь, асцитическую жидкость, плазму. Выращивать коринебактерии можно на селективных средах Леффлера и Клауберга. • Устойчивость хорошо устойчивая к факторам внешней среды, переносит высушивание низкую температуру, при кипячении погибает через 1 минуту, применении дезинфицирующих средств погибает через 10 минут. • в окружающей среде до 15 дней • в воде, молоке – 6 -20 дней • на предметах до 6 мес. , • в 10% перекиси водорода – 3 мин
Corynebacterium diphtheriae
Геном коринебактерии

Токсигенные биовары: gravis, mitis, intermedius. Нетоксигенные биовары
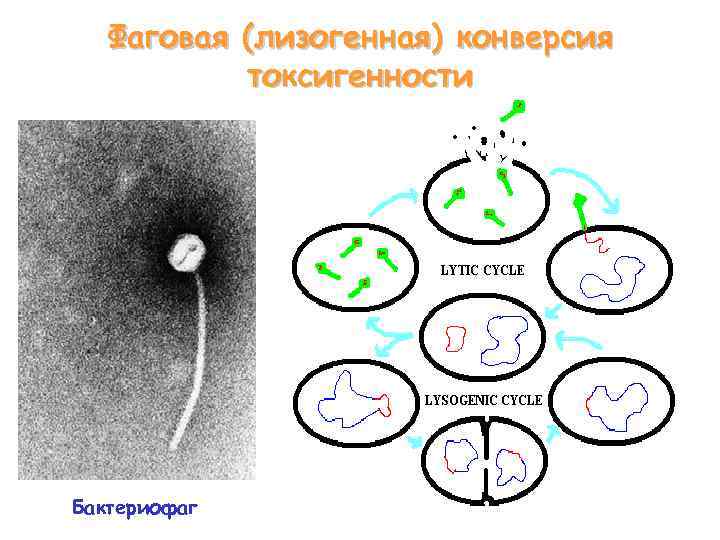
Фаговая (лизогенная) конверсия токсигенности Бактериофаг
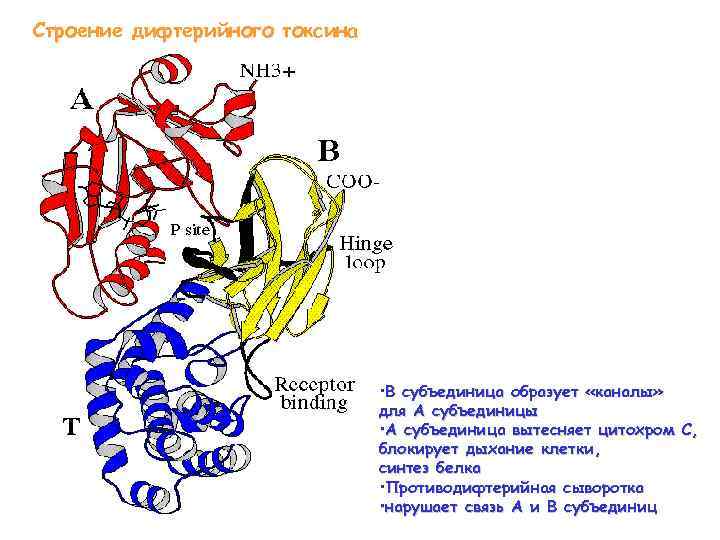
Строение дифтерийного токсина • В субъединица образует «каналы» для А субъединицы • А субъединица вытесняет цитохром С, блокирует дыхание клетки, синтез белка • Противодифтерийная сыворотка • нарушает связь А и В субъединиц

Кроме токсина дифтерийная палочка продуцирует: • гиалуронидазу, которая разрушает гиалуроновую кислоту стенки капилляров повышает их проницаемость, что приводит к усугублению тканевого отека. • гемолизин, • некротизирующий и диффузный факторы.

Эпидемиология: Источник: больной или бактерионоситель Характеристика носителей дифтерийных бактерий I. По состоянию зева: а) с острым воспалительным процессом в носоглотке, когда исключен диагноз дифтерии на основании комплексного обследования /в том числе количественное определение антитоксина/. б) с хроническим патологическим состоянием носоглотки. в) со здоровой носоглоткой. II. По длительности выделения микроба /классификация проф. А. И. Титовой 1960/ 1. Транзиторное бактерионосительство /однократное обнаружение дифтерийных палочек/ 2. Кратковременное носительство /микробы выделяются в течение 2 -х недель/ 3. Носительство средней продолжительности /микробы выделяются в течение 1 месяца/ 4. Затяжное и рецидивирующее носительство / микробы выделяются более одного месяца/.

Механизм передачи: • воздушно – капельный, • контактно – бытовой, • крайне редко – пищевой. Восприимчивость – определяется наличием антитоксического и антимикробного иммунитета (уровень антитоксического иммунитета должен составлять более 0, 03 МЕ/мл) Периодичность и сезонность: • 5 -8 лет при отсутствии вакцинации • осенне-зимняя Контагиозность – 10 -20% Иммунитет- не пожизненный, необходима ревакцинация, переболевшим в том числе Летальность – от 3 до 20%, при токсических формах 50%
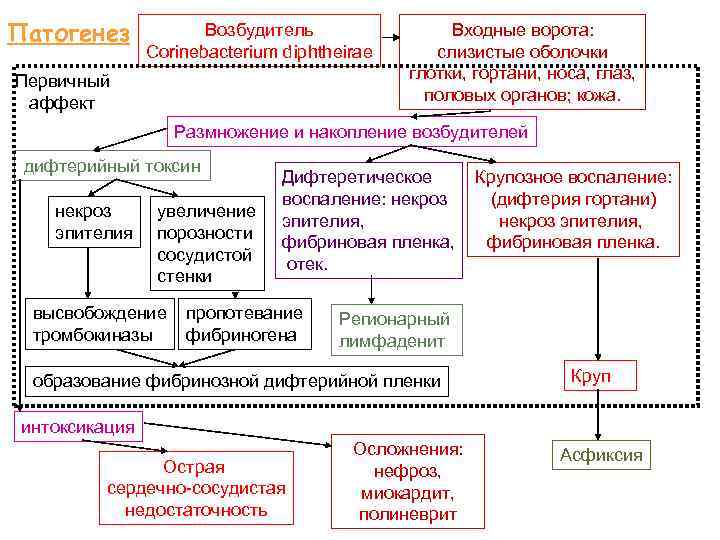
Патогенез Возбудитель Corinebacterium diphtheirae Первичный аффект Входные ворота: слизистые оболочки глотки, гортани, носа, глаз, половых органов; кожа. Размножение и накопление возбудителей дифтерийный токсин некроз эпителия увеличение порозности сосудистой стенки высвобождение тромбокиназы Дифтеретическое воспаление: некроз эпителия, фибриновая пленка, отек. пропотевание фибриногена Крупозное воспаление: (дифтерия гортани) некроз эпителия, фибриновая пленка. Регионарный лимфаденит образование фибринозной дифтерийной пленки Круп интоксикация Острая сердечно-сосудистая недостаточность Осложнения: нефроз, миокардит, полиневрит Асфиксия

МКБ 10 • Дифтерия (А 36) • А 36. 0 -дифтерия глотки (дифтерийная мембранозная ангина, тонзиллярная дифтерия); • А 36. 1 - дифтерия носоглотки; • А 36. 2 - дифтерия гортани (ларинготрахеит дифтерийный); • А 36. 3 - дифтерия кожи; • А 36. 8 – другая дифтерия (конъюнктивальная дифтерия, дифтерийный миокардит, полиневрит); • А 36. 9 – дифтерия неуточненная
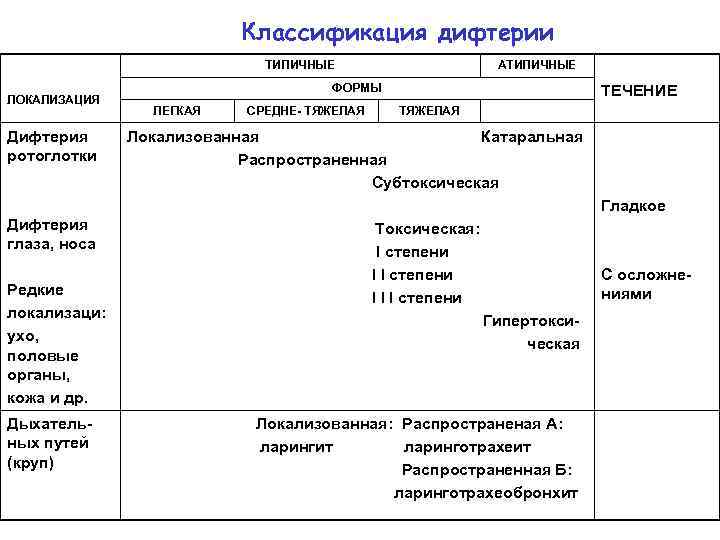
Классификация дифтерии ТИПИЧНЫЕ ЛОКАЛИЗАЦИЯ Дифтерия ротоглотки АТИПИЧНЫЕ ФОРМЫ ЛЕГКАЯ СРЕДНЕ- ТЯЖЕЛАЯ ТЕЧЕНИЕ ТЯЖЕЛАЯ Локализованная Катаральная Распространенная Субтоксическая Гладкое Дифтерия глаза, носа Редкие локализаци: ухо, половые органы, кожа и др. Дыхательных путей (круп) Токсическая: I степени I I I степени С осложнениями Гипертоксическая Локализованная: Распространеная А: ларингит ларинготрахеит Распространенная Б: ларинготрахеобронхит

При постановке клинического диагноза дифтерии отсчет времени от начала заболевания необходимо вести не по календарным дням, а только по часам. Необходимо дифференцировать обязательно с конкретной формой дифтерии (для каждой формы дифтерии проводят свой дифференциальный диагноз). Нельзя придавать значение одному симптому, только совокупности симптомов: • интоксикация, • местный процесс, • болевой синдром в горле и в области шеи, • лимфаденит регионарный. Необходимы сведения о прививках от дифтерии. Продолжительность температурной реакции при дифтерии не превышает 4 -5 дней.

Клиническая диагностика: • По наличию пленки (трудно снимающейся и не растирающейся между предметными стеклами) • Увеличение лимфатических узлов соответствует величине налета. • Высота температуры соответствует тяжести заболевания. • Величина отека на шее соответствует величине налета и симптомам общей интоксикации • Кроме клинической картины и прививочного анамнеза нужно учитывать эпидемиологическую ситуацию.

Необходимо знать, что: 1. У больных легкими и среднетяжелыми формами дифтерии осложнения возникают редко. Риск тяжелых осложнений и летальных исходов появляется у больных токсической дифтерией II степени тяжести, возрастает при III степени тяжести и становится абсолютным при гипертоксической форме. При комбинированных формах риск тяжелых осложнений также возрастает. 2. Только ранняя клиническая диагностика тяжелых форм дифтерии может обеспечить адекватное лечение с целью предупреждения и ослабления тяжести токсических осложнений.

Инкубационный период составляет 2 -4 до 10 дней. Локализованная форма (легкая) 1. Островчатая Начало: острое или постепенное температура не высокая Жалоб почти нет, боль в горле редко, интоксикации почти нет Общее состояние не страдает налеты только на миндалинах фибринозного характера в виде островков, гиперемия зева слабая Отека нет, лимфатические узлы слабо увеличены, б/б Налеты держатся 4 -5 дней. Осложнений при своевременно начатом лечении не бывает. Дифференциальный диагноз: ангина фоликулярная

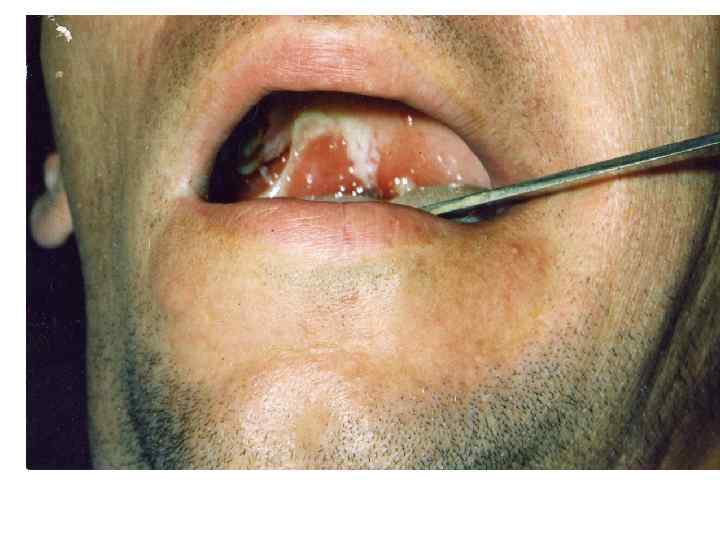
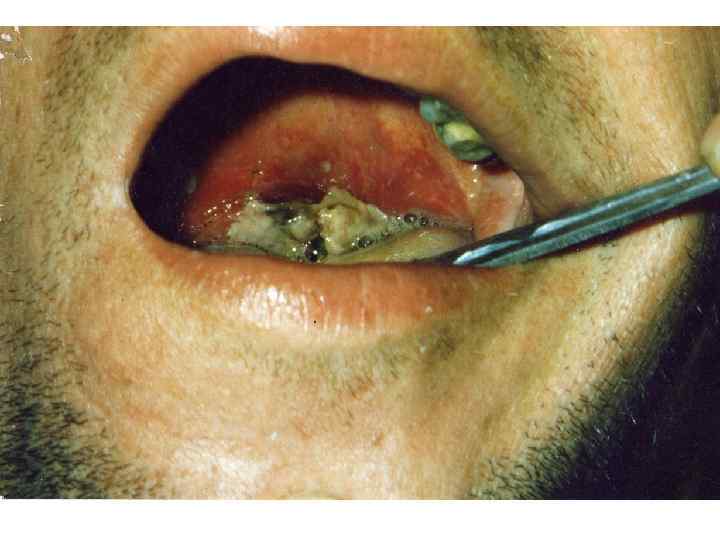
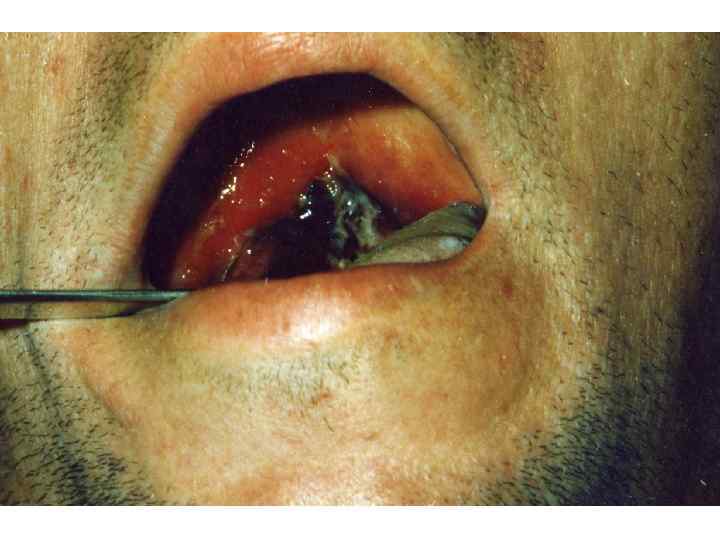
2. Пленчатая Острое начало, температура фебрильная, жалобы на боль в горле, Интоксикация: головная боль, недомогание, снижение аппетита, бледность. При пленчатой форме симптомы выражены ярче, более продолжительные, чем при островчатой. Боль в горле умеренная; отечность миндалин и небных дужек, неяркая гиперемия с цианотичным оттенком, формирование фибринозного выпота в глубине крипт и на выпуклой поверхности миндалин (+ткань). Миндалины шарообразные, поверхность сглаженная. Регионарные лимфоузлы увеличены.
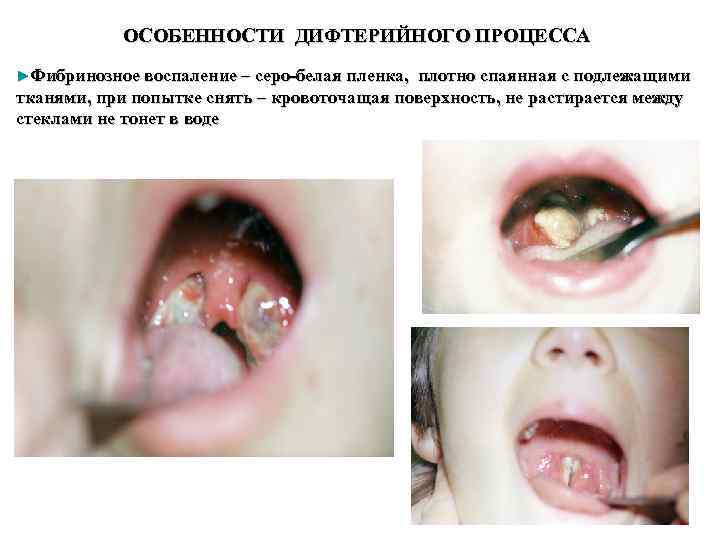
ОСОБЕННОСТИ ДИФТЕРИЙНОГО ПРОЦЕССА ►Фибринозное воспаление – серо-белая пленка, плотно спаянная с подлежащими тканями, при попытке снять – кровоточащая поверхность, не растирается между стеклами не тонет в воде
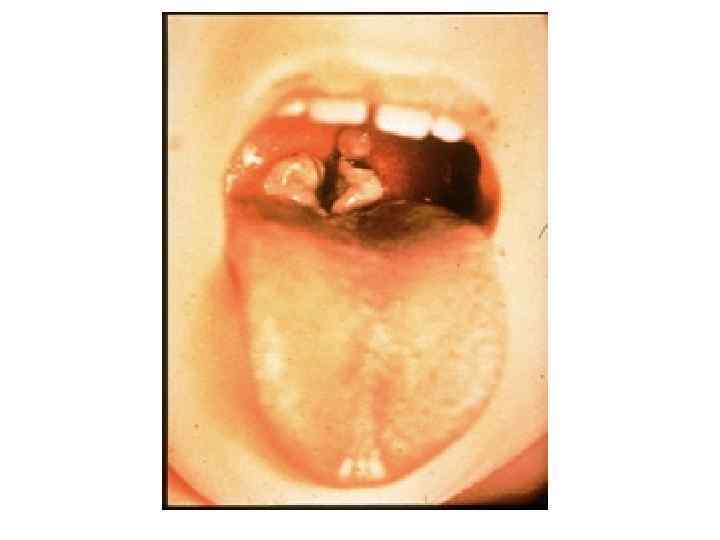

Дифференциальный диагноз пленчатой формы дифтерии: • ангина лакунарная, • грибковые заболевания, • состояние после ожогов зева.
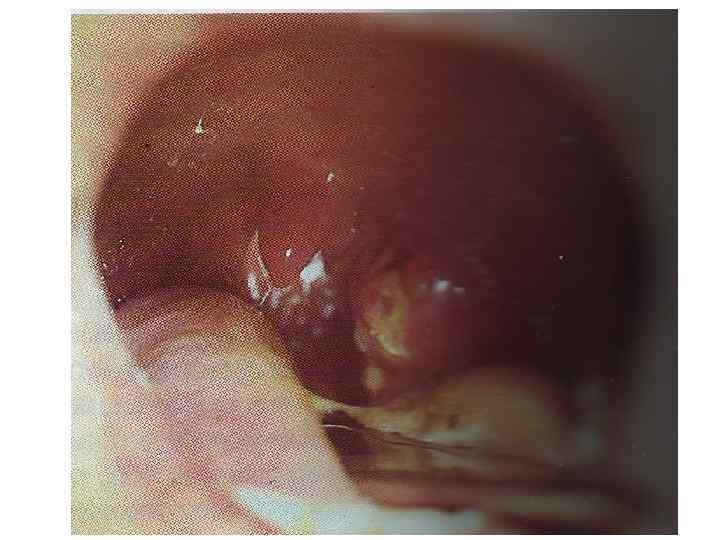

Распространенная форма (средне-тяжелая) Симптомы интоксикации умеренно выражены, Налеты распространяются за пределы миндалин: на дужки, uvula, боковые и заднюю стенку глотки, отечность и гиперемия миндалин и небных дужек. Реакция регионарных лимфоузлов без отека шейной клетчатки.
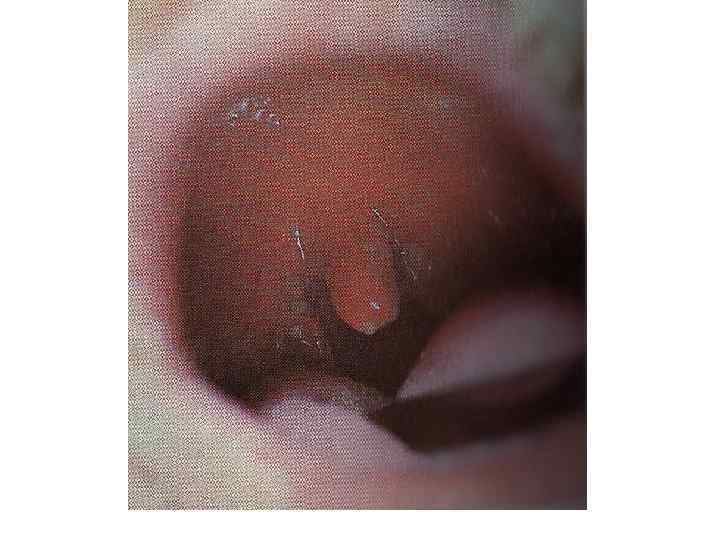
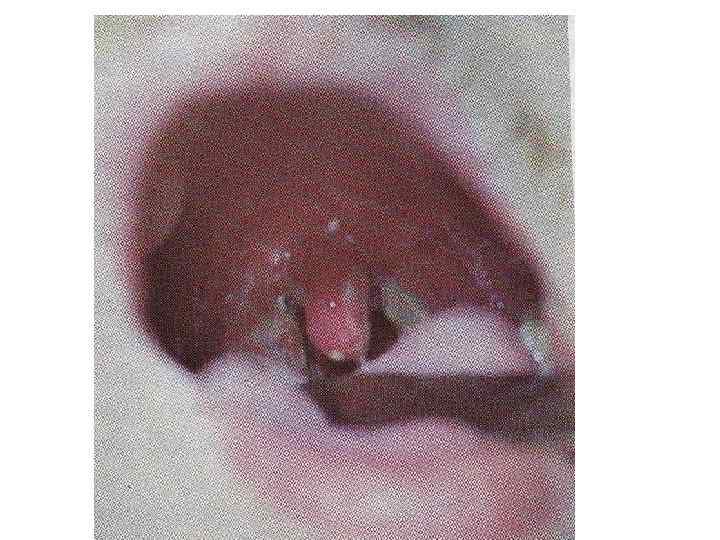

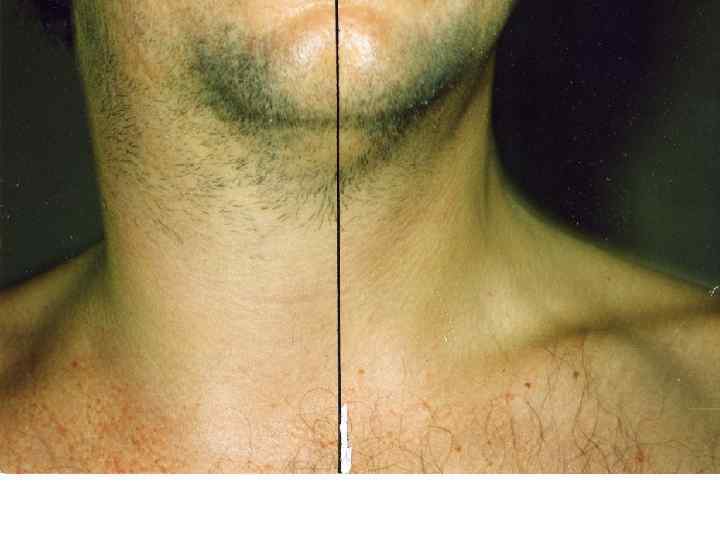
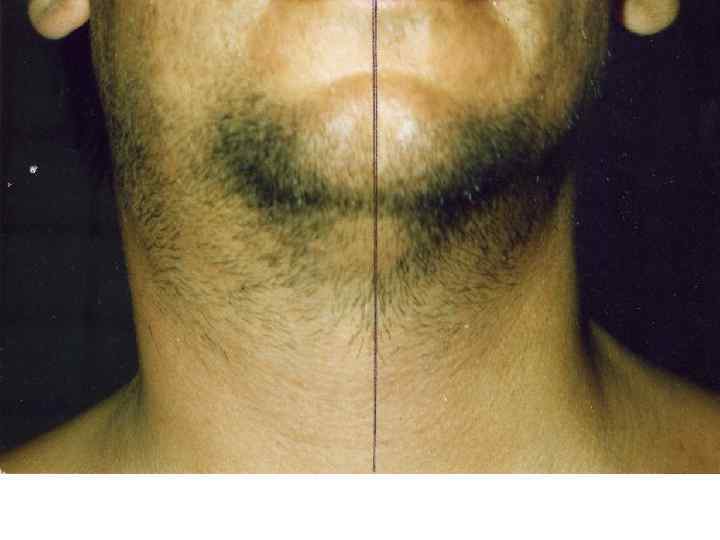
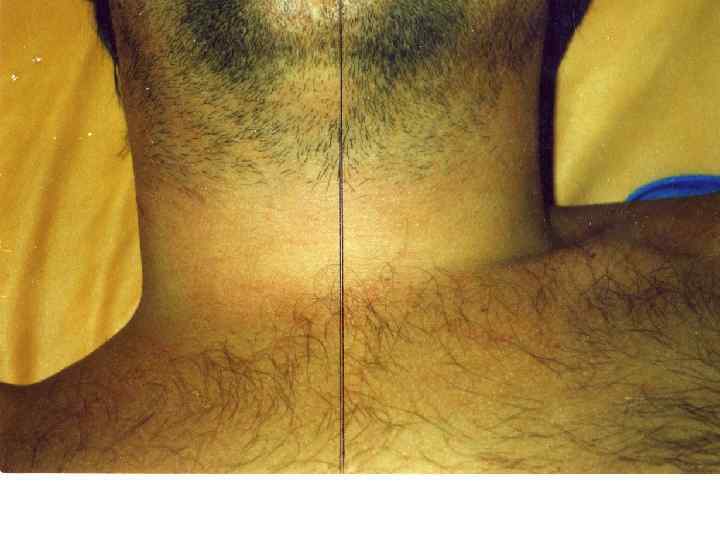
Токсическая дифтерия: Начало острое температура высокая, резко выражена общая интоксикация Бледность, слабость, вялость, адинамия. Специфический сладковатый запах изо рта. Фибринозные налеты выходят за пределы миндалин, резкий отек миндалин, дужек, мягкого неба. Увеличение регионарных лимфоузлов с отеком подкожной шейной клетчатки При субтоксической форме отек над регионарными лимфоузлами При токсической дифтерии первой степени – отек до середины шеи При токсической дифтерии второй степени – отек до ключицы При токсической дифтерии третей степени – отек ниже ключицы Кроме того при токсической дифтерии III степени и гипертоксической форме – отек распространяется на лицо «вверх» или кзади на спину.

Ранние признаки токсической дифтерии до появления отека подкожной клетчатки шеи: • выраженная интоксикация, • отек ротоглотки, • болевой синдром (боль при глотании, болезненность регионарных лимфоузлов, боль в области шеи, тризм жевательных мышц), • реакция регионарных лимфоузлов, • налеты на отечных миндалинах могут быть в виде паутинной сетки или желеобразной пленки, выходят за пределы миндалин, • отек подкожной клетчатки шеи начинает появляться над тонзиллярным лимфоузлом через 5 -10 часов от начала заболевания
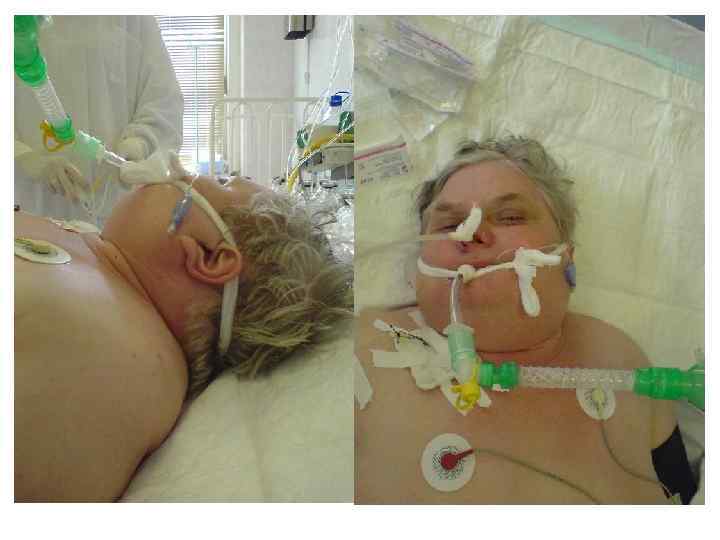
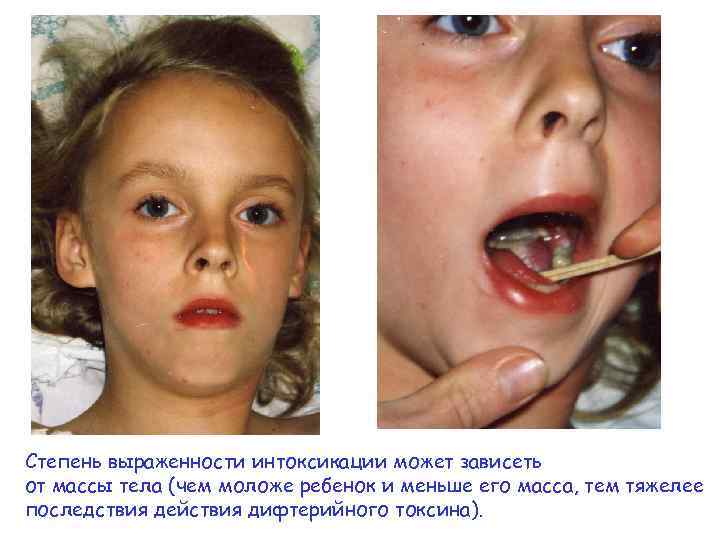
Степень выраженности интоксикации может зависеть от массы тела (чем моложе ребенок и меньше его масса, тем тяжелее последствия действия дифтерийного токсина).
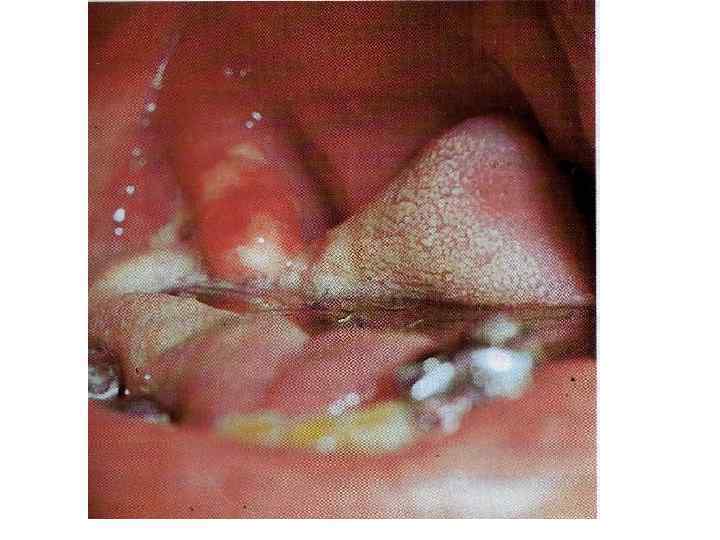
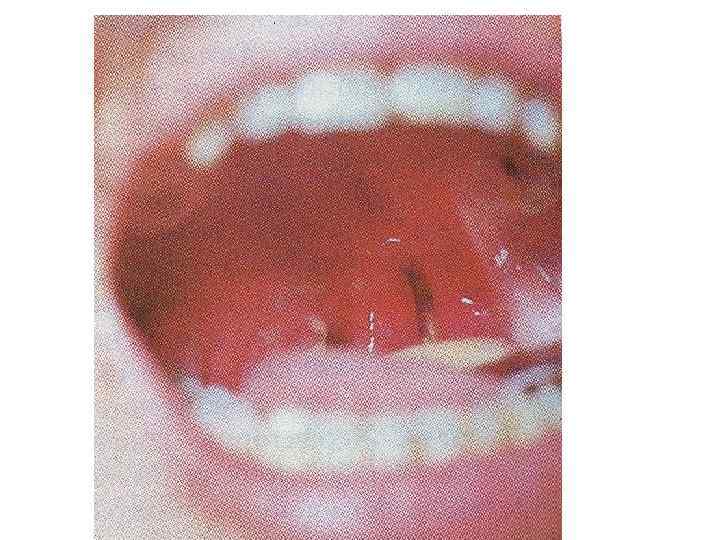
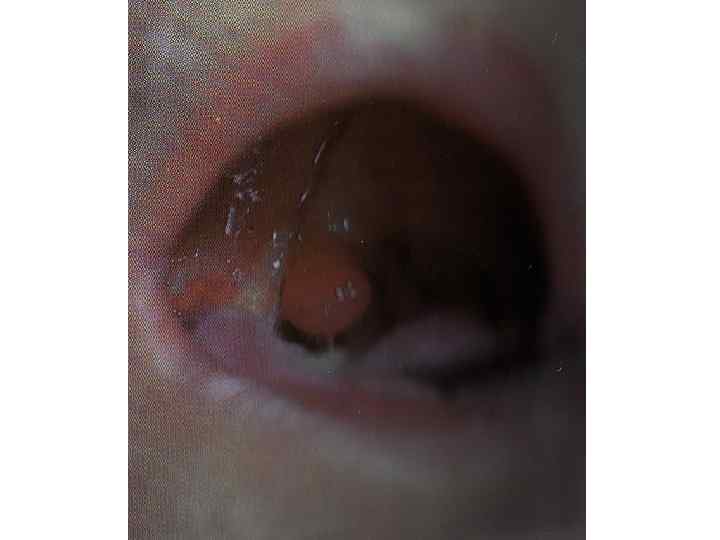

Дифференциальный диагноз: • флегмонозная ангина, • абсцесс миндалин (нельзя открыть рот), • инфекционный мононуклеоз, • паротит.
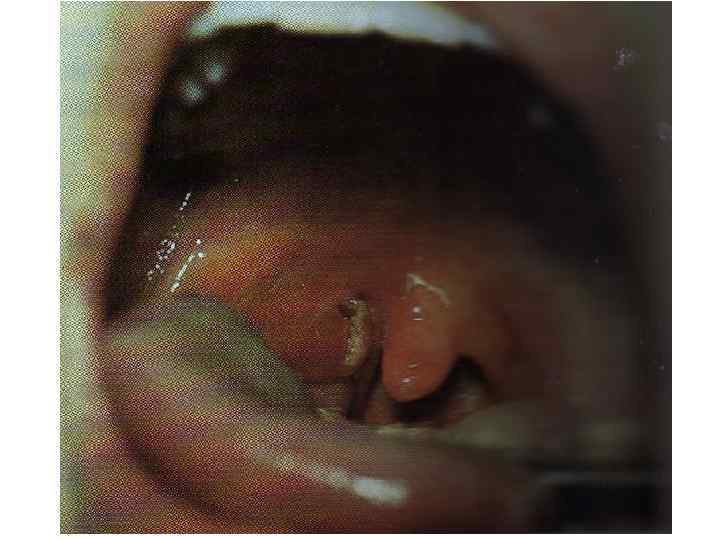

Гипертоксическая форма дифтерии (атипичная) Молниеносное течение с летальным исходом до развития полного симптомокомплекса дифтерии Резко выражена общая интоксикация Адинамия, затемнение сознания, бред, упадок сердечной деятельности, рвота Больные погибают от ИТШ и развитием ДВС синдрома.

Другие клинические формы дифтерии: • Дифтерия носа • Дифтерия глаза • Дифтерия кожи
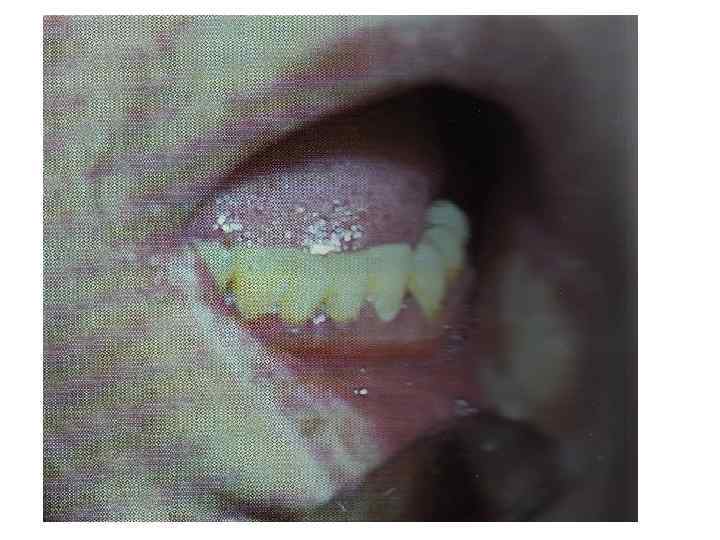

Дифтерия дыхательных путей – дифтерийный круп. Истинный круп со стадийным течением направленным в сторону развития асфиксии. (осиплый голос, грубый кашель, затрудненное дыхание). Первая стадия – катаральная (от нескольких часов до 1 -3 суток): ребенок беспокоен, капризен, отмечается легкое недомогание, иногда насморк, кашель, слегка сипловат голос, небольшое повышение температуры, затем температура 39, 0, голос хриплый, кашель сухой, навязчивый, становится «лающим» , голос совершенно пропадает – афония, затем кашель делается беззвучным и появляются признаки затрудненного дыхания.

Вторая стадия стенотическая (до 2 -3 суток), : приступы спастического кашля редки, заканчиваются отделением вязкой слизи, затем приступы учащаются при попытке говорить, есть, пить и т. д. Иногда после приступа ребенок не может сразу раздышаться: вдох делается слышными появляются втяжения подложечной области – стеноз- признаки затруднения дыхания сначала связаны с приступами, затем начинают появляться самостоятельно. Голос беззвучный, кашель грубый лающий, дыхание затрудненное, слышно на расстоянии, при каждом вдохе слышен свистящий звук, выдох менее затруднен. Шумное дыхание сначала при беспокойстве, затем постоянно. Ребенок беспокойный, испуганный, признаки сужения гортани – втяжение уступчивых мест грудной клетки. Ребенок мечется, голова покрыта липким потом, пульс ослабевает. Впадение пульсовой волны на вдохе вследствие падения в грудной полости и растяжения аорты – переход стенотического периода в асфиктический.

Асфиктический период: Силы ребенка истощаются, появляется цианоз губ и носа, все тело бледнеет, ногти синеют, глаза мутны, чувствительность кожи падает, может дойти до анестезии, ребенок успокаивается – полное падение сил – дыхание поверхностное, затем наступают судороги и смерть. Дифференциальный диагноз: • ОРВИ с ларинготрахеитом • эпиглотит • инородное тело

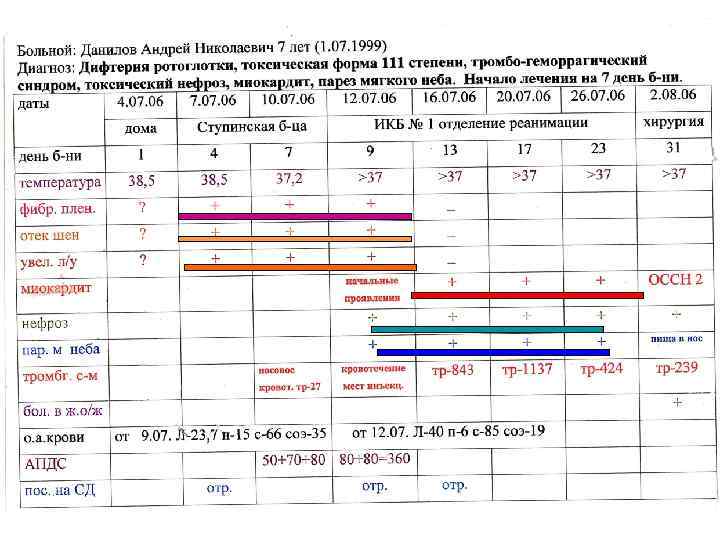
Самое частое осложнение токсической дифтерии – поражение сердечно-сосудистой системы Миокардит ранний (8 -12 день болезни) после исчезновения явлений острого периода (налеты исчезли, отека шейной клетчатки нет, температура нормальная) состояние вновь ухудшается, ребенок бледен, апатичен, границы сердца расширяется, тоны глухие, резкая тахикардия, иногда брадикардия (40 -50 ударов), иногда раздвоение тонов, экстрасистолия Симптомы прогрессирования миокардита (триада Молчанова): 1. Рвота 2. Боли в животе, увеличение размеров печени 3. Трехчленный ритм «галопа» Ребенок погибает от сердечной недостаточности остановки сердца вследствие поражения проводниковой системы сердца, нарушения коронарного кровообращения вплоть до инфаркта и тромбоэмболии сосудов головного мозга. Миокардит на 3 -4 неделе может возникнуть поздний миокардит.

Признаки миокардита на ЭКГ: • снижение вольтажа зубцов • смещение интервала SТ, • отрицательный зубец Т • предсердная и желудочковая экстрасистолия, • блокада ветвей пучка Гиса.

Осложнения со стороны нервной системы : Ранние парезы и параличи - поражение черепно-мозговых нервов: • Паралич мягкого неба (n. glosopharingeus) голос с носовым оттенком, поперхивание, пища выливается через нос, мягкое небо свисает, неподвижно при фонации • Паралич аккомодации (n. ciliaris) больной плохо различает предметы, на близком расстоянии не может читать, так как сливаются буквы • Паралич n. abducens - косоглазие • Паралич n. оculomotorius – птоз Поздние параличи и парезы (5 -6 неделя болезни) • Парезы конечностей – ног и рук: исчезают рефлексы, слабость в ногах, неуверенность походки • Паралич мышц шеи туловища: больной не держит голову, не может сидеть • Самые опасные паралич дыхательных мышц и диафрагмы Поражение почек: токсический нефроз (белок, цилиндры в анализах мочи)

Лабораторная диагностика: 1. Изменения в анализе крови. 2. Посев слизи из зева и носа, а также других очагов забор материала проводится с места локализации дифтерийного процесса: с границы пораженных и здоровых тканей. Из ротоглотки – с использованием шпателя, не касаясь языка, из носа – сухим ватным тампоном, натощак (или через 2 часа после еды). В лабораторию поставляю не позднее 3 часов после взятия. Посев проводят на среду Клауберга (кровь+теллурит натрия) – предварительный ответ – по росту колоний через 24 часа, через 48 -72 часа ответ окончательный с определением биовара и указанием токсигенности. 3. Серологические реакции РА, РПГА, ИФА первичный титр 1: 40 – 1: 80 и нарастание в динамике (через 10 -14 дней) в 4 раза, Определение антитоксина в крови. С целью ранней этиологической диагностики дифтерии используют реакцию латекс-агглютинации, позволяющую обнаружить дифтерийный токсин в сыворотке крови больного в течение 1 -2 часов. При количественном определении – 0, 5 -1, 0 МЕ/мл – и выше у бактерионосителей.

ЛЕЧЕНИЕ ДИФТЕРИИ 1. Постельный режим: • при локализованной форме – 5 -7 дней, • при токсической – 30 -45 дней 2. Питание в остром периоде – жидкой или полужидкой пищей 3. Специфическая терапия – сыворотка АПДС с предварительной пробой: • 0, 1 р-ра в разведении 1: 100 вк, через 20 мин. • При отрицательной р-ии – 0, 1 пк в плечо, через 45 -60 мин. • Всю дозу нагретую до 36, 0 С.


4. Антибактериальная терапия (макролиды или цефалоспорины) на 5 -7 и 7 -10 дней (при токсической форме)

5. Инфузионная терапия в/в введение кровезаменителей, плазмы и др. по физ. потребности первые 1 -4 дня), лечение ДВС (ингибиторы протеаз, гепарин) 6. Проведение плазмафереза 7. ГКС (5 -10 дней) преднизолон 10 -15 мг/кг,

8. При дифтерии гортани показана инголяционная терапия: • пары соды 2%; • гидрокортизон, • мукалтин, • эуфиллин; • увлажненный кислород. При развитии стеноза 3 степени – показана назотрахеальная интубация; при нисходящем крупе или комбинированной форме дифтерии гортани с дифтерией зева – трахеостомия.

9. Лечение осложнений: Лечение миокардита- • Строгий постельный режим (от 4 до 6 -8 недель). • Кардиомониторинговое наблюдение. В острый периоде: • Допамин в/в капельно 2, 0 мкг/кг/мин 1 р/сут, 1 -4 сут • Фосфокреатинин в/в капельно 1 г 1 р/сут, 3 -5 сут. Затем с 7 суток: • Инозин в/в капельно 5 мл/сут в 2 введения, 7 -10 сут, затем внутрь 200 мг 2 р/сут, 4 -8 нед • Оротовая кислота, калиевая соль внутрь 10 -20 мг/кг/сут в 2 приема, 3 -5 нед.

Лечение полинейропатии: Основной принцип терапии – этапность и непрерывность При преобладании неврологических расстройств: • пентоксифиллин В случаях превалорования гипоксических нарушений • актовегин При преобладании вегететивных симптомов • гексобендин/этамиван/этофиллин В период ранней реконвалесценции: • поливитамин, • трифосаденин, • аскарбиноавя кислота, • витамин Е, гапотантеновая кислота + пирацетам При нарастании бульбарных расстройств у пациентов с тяжелой формой дифтерии: • преднизолон При тяжелых бульбарных расстройствах показаны диуретики: • Гидрохлоротиазид/триамтерен • фуросемид

• • • ВЫПИСКА ИЗ СТАЦИОНАРА Локализованная Д. -12 -14 дни Распространенная Д. – 20 -25 дни Субтоксическая и токсическая 1 степени – 30 -40 день Токсическая 2 -3 степени – 50 -60 дни Для всех – 2 отрицательных посева через 2 дня • • • ДИСПАНСЕРИЗАЦИЯ Локализованная Д. - 3 мес. Распространенная Д. – 6+ мес. Субтоксическая и токсическая 1 степени – 30 -40 день Токсическая 2 -3 степени – до 1 года Обследование – ЭКГ, биохимия и др. по показаниям

ПРОФИЛАКТИКА ДИФТЕРИИ: 1. НЕСПЕЦИФИЧЕСКАЯ Противоэпидемические мероприятия 1. ранняя диагностика и изоляция больных дифтерией 2. выявление, изоляция и санация носителей токсигенных СД 3. выявление контактных в течение 7 дней предшествующих установлению диагноза 4. однократное бактериологическое обследование в течение двух дней с момента контакта, осмотр отолярингологом в первые 3 суток 5. наблюдение за лицами с ЛОР-патологией 6. динамическое наблюдение за больными с ангиной, госпитализация непривитых от дифтерии 7. выявление всех подлежащих иммунизации среди контактных по экстренным показаниям 8. проведение текущей и заключительной дезинфекции

2. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИТКА 1. Экстренная – вакцинация всех не привитых, не имеющих сведений о прививках и подлежащих плановой прививки в данный момент. 2. Плановая –вакцинация по календарю прививок детей и взрослых Вакцинопрофилактика дифтеии V 1 V 2 V 3 R 1 R 2 R 3 R в 3 месяца в 4, 5 месяца в 6 месяцев в 18 -20 месяцев в 7 лет в 14 лет каждые 10 лет АКДС АДС-м

Анатоксин входит в состав ряда вакцин Российские вакцинальные препараты: АКДС-вакцина, АДС-анатоксин, АДС-м анатоксин Бубо-М – дифтерийно-столбнячно-гепатитная В вакцина (Россия, Комбиотех) Бубо-Кок – коклюшно-дифтерийно-столбнячно-гепатитная В вакцина (Россия, Комбиотех) Другие вакцины: Д. Т. Вакс (дифтерийно-столбнячный анатоксин) Санофи-Пастер Франция (аналог АДС-анатоксина) Имовакс ДТ Адьюльт (аналог АДС-м анатоксина) Санофи Пастер Франция Тетракокк – коклюшно-дифтерийно-столбнячно-полиомиелитная вакцина Санофи-Пастер Франция Инфанрикс – коклюшно (бесклеточная)-дифтерийно-столбнячная вакцина Санофи-Пастер Франция Тританрикс Геп В – коклюшно-дифтерийно-столбнячно-гепатитная В вакцина Глаксо Смит Кляйн Англия Пентаксим – коклюшно (бесклеточная)-дифтерийно-столбнячнополиомиелитно-гемофильная вакцина Санофи-Пастер Франция

Вакцинация переболевших дифтерией – • При локализованной форме – по календарю • При токсических формах – 1. через 6 мес. после выздоровления: введение АДС (АДС-М), 2. через 12 мес (6 -9 мес. ) – 1 ревакцинация, далее в соответствии с возрастом
дифтерия 03.ppt