Сестр. процесс при пороках сердца. аритмиях.ppt
- Количество слайдов: 68
 Лекция по теме: «Сестринский процесс при пороках сердца и аритмиях»
Лекция по теме: «Сестринский процесс при пороках сердца и аритмиях»
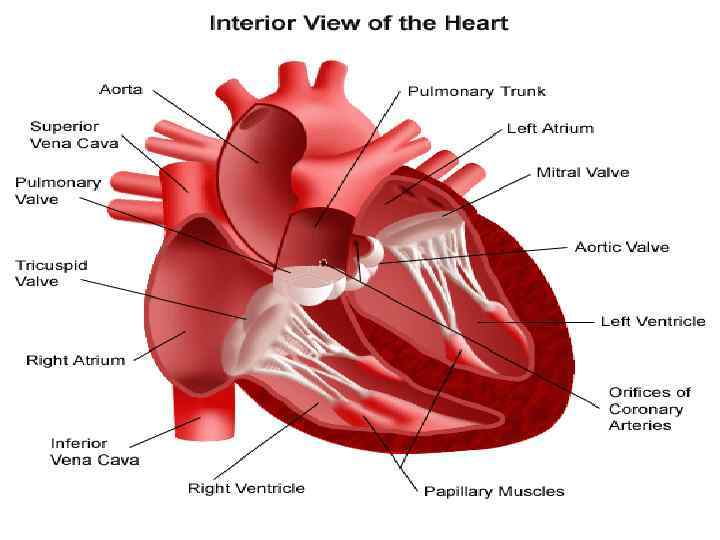
 Пороки сердца - стойкое патологическое поражение клапанного аппарата сердца, приводящее к нарушению кровообращения.
Пороки сердца - стойкое патологическое поражение клапанного аппарата сердца, приводящее к нарушению кровообращения.
 Пороки сердца • • Врожденные Приобретенные Комбинированные Сочетанные
Пороки сердца • • Врожденные Приобретенные Комбинированные Сочетанные
 Воспалительный процесс в створках клапана может привести к его стенозу или недостаточности
Воспалительный процесс в створках клапана может привести к его стенозу или недостаточности
 НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА (НМК) проявляется в тех случаях, когда МК во время систолы левого желудочка (ЛЖ) сердца не закрывает полностью атриовентрикулярное отверстие и происходит обратный ток крови из ЛЖ в левое предсердие (ЛП).
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА (НМК) проявляется в тех случаях, когда МК во время систолы левого желудочка (ЛЖ) сердца не закрывает полностью атриовентрикулярное отверстие и происходит обратный ток крови из ЛЖ в левое предсердие (ЛП).
 НМК • Органическая • Относительная • Функциональная
НМК • Органическая • Относительная • Функциональная
 Этиология • • • ревматизм кардиосклероз миокардит кардиопатии инфаркт миокарда эндокардиты неревматической этиологии
Этиология • • • ревматизм кардиосклероз миокардит кардиопатии инфаркт миокарда эндокардиты неревматической этиологии
 Гемодинамика • При неполном смыкании створок клапана во время систолы ЛЖ часть крови → в ЛП→ увеличение кровенаполнения ЛП, т. к. к обычному объему крови, поступающему из легочных вен, прибавляется часть крови, возвратившаяся из ЛЖ → ↑ давления в ЛП → к его гипертрофии → дилатация. • Во время диастолы сердца из переполненного ЛП в ЛЖ поступает больше, чем в норме, количество крови → переполнению ЛЖ и его растяжению. ЛЖ работает с повышенной нагрузкой → к его гипертрофии. • При ослаблении работы ЛЖ в нем повышается диастолическое давление → ↑ давления в ЛП → ↑ давления в легочных венах → сужению артериол малого круга кровообращения → ↑ давления в легочной артерии → возрастанию нагрузки на ПЖ → к его гипертрофии →дилатации → застою крови в БКК.
Гемодинамика • При неполном смыкании створок клапана во время систолы ЛЖ часть крови → в ЛП→ увеличение кровенаполнения ЛП, т. к. к обычному объему крови, поступающему из легочных вен, прибавляется часть крови, возвратившаяся из ЛЖ → ↑ давления в ЛП → к его гипертрофии → дилатация. • Во время диастолы сердца из переполненного ЛП в ЛЖ поступает больше, чем в норме, количество крови → переполнению ЛЖ и его растяжению. ЛЖ работает с повышенной нагрузкой → к его гипертрофии. • При ослаблении работы ЛЖ в нем повышается диастолическое давление → ↑ давления в ЛП → ↑ давления в легочных венах → сужению артериол малого круга кровообращения → ↑ давления в легочной артерии → возрастанию нагрузки на ПЖ → к его гипертрофии →дилатации → застою крови в БКК.
 Клиника При незначительной или умеренно выраженной НМК пациенты долгое время жалоб не предъявляют. Только при развитии застойных явлений в МКК появляются: • одышка • сердцебиение • цианоз При появлении признаков застоя крови в БКК появляются: • отеки • набухание шейных вен • увеличение печени
Клиника При незначительной или умеренно выраженной НМК пациенты долгое время жалоб не предъявляют. Только при развитии застойных явлений в МКК появляются: • одышка • сердцебиение • цианоз При появлении признаков застоя крови в БКК появляются: • отеки • набухание шейных вен • увеличение печени
 Объективно • при осмотре – акроцианоз, отеки, в области сердца может быть виден верхушечный толчок, смещенный влево, а при дилатации ПЖ – «сердечный» толчок • при пальпации – смещение верхушечного толчка влево, а иногда вниз • при перкуссии – смещение границ сердца влево, вверх и вправо • при аускультации – ослабление 1 тона на верхушке, систолический шум, акцент 2 тона на легочной артерии • пульс – чаще всего не изменен • А/Д – в норме или ↓ • Рентгенологически – сглажена талия сердца • ЭКГ – ЭОС отклонена влево • ФКГ – систолический шум, ослаблен 1 тон
Объективно • при осмотре – акроцианоз, отеки, в области сердца может быть виден верхушечный толчок, смещенный влево, а при дилатации ПЖ – «сердечный» толчок • при пальпации – смещение верхушечного толчка влево, а иногда вниз • при перкуссии – смещение границ сердца влево, вверх и вправо • при аускультации – ослабление 1 тона на верхушке, систолический шум, акцент 2 тона на легочной артерии • пульс – чаще всего не изменен • А/Д – в норме или ↓ • Рентгенологически – сглажена талия сердца • ЭКГ – ЭОС отклонена влево • ФКГ – систолический шум, ослаблен 1 тон
 Митральный стеноз (МС) Этиология • Ревматический эндокардит • Септический эндокардит • Реже врожденный
Митральный стеноз (МС) Этиология • Ревматический эндокардит • Септический эндокардит • Реже врожденный
 Гемодинамика • значительно ухудшается, когда поперечное сечение митрального отверстия уменьшается от 4 -6 см², в норме до 1, 1 -0, 5 см² и меньше. • Во время диастолы сердца кровь не успевает перейти из ЛП в ЛЖ, и в ЛП остается некоторое количество крови, дополняемые притоком крови из легочных вен → к переполнению ЛП → к повышению в нем давления, что вначале компенсируется усиленной работой ЛП и его гипертрофией. • При снижении сократительной способности ЛП давление в нем повышается → к ↑ давления в легочных венах → к спазму артериол МКК → к ↑ давления в легочной артерии → к увеличению нагрузки на ПЖ → к его гипертрофии и дилатации → к застою в БКК.
Гемодинамика • значительно ухудшается, когда поперечное сечение митрального отверстия уменьшается от 4 -6 см², в норме до 1, 1 -0, 5 см² и меньше. • Во время диастолы сердца кровь не успевает перейти из ЛП в ЛЖ, и в ЛП остается некоторое количество крови, дополняемые притоком крови из легочных вен → к переполнению ЛП → к повышению в нем давления, что вначале компенсируется усиленной работой ЛП и его гипертрофией. • При снижении сократительной способности ЛП давление в нем повышается → к ↑ давления в легочных венах → к спазму артериол МКК → к ↑ давления в легочной артерии → к увеличению нагрузки на ПЖ → к его гипертрофии и дилатации → к застою в БКК.
 Клиника Пациенты жалуются на: • одышку • кашель • кровохарканье • боли в области сердца • сердцебиение • перебои в работе сердца При появлении признаков застоя крови в БКК: • отеки • набухание шейных вен • увеличение печени
Клиника Пациенты жалуются на: • одышку • кашель • кровохарканье • боли в области сердца • сердцебиение • перебои в работе сердца При появлении признаков застоя крови в БКК: • отеки • набухание шейных вен • увеличение печени
 Объективно • При развитии порока в детском возрасте – отставание в физическом развитии – инфантилизм ( «митральный нанизм» ). • При осмотре – цианоз губ, синюшно-багровый румянец в форме бабочки, сердечный толчок • При пальпации – в области верхушки сердца – диастолическое дрожание ( «кошачье мурлыканье» ) • При перкуссии – расширение границ сердца вверх и вправо • При аускультации – 1 тон громкий, хлопающий на верхушке, после 2 тона удается выслушать добавочный тон, диастолический шум на верхушке, акцент 2 тона над легочной артерией • Пульс неодинаковый на правой и левой руках, малый, может быть аритмичным • А/Д в норме, иногда слегка ↓ систолическое, ↑ диастолическое; • ФКГ - ↑ амплитуда 1 тона, диастолический шум • Рентгенография – митральная конфигурация сердца • УЗИ – расширение полости ПЖ
Объективно • При развитии порока в детском возрасте – отставание в физическом развитии – инфантилизм ( «митральный нанизм» ). • При осмотре – цианоз губ, синюшно-багровый румянец в форме бабочки, сердечный толчок • При пальпации – в области верхушки сердца – диастолическое дрожание ( «кошачье мурлыканье» ) • При перкуссии – расширение границ сердца вверх и вправо • При аускультации – 1 тон громкий, хлопающий на верхушке, после 2 тона удается выслушать добавочный тон, диастолический шум на верхушке, акцент 2 тона над легочной артерией • Пульс неодинаковый на правой и левой руках, малый, может быть аритмичным • А/Д в норме, иногда слегка ↓ систолическое, ↑ диастолическое; • ФКГ - ↑ амплитуда 1 тона, диастолический шум • Рентгенография – митральная конфигурация сердца • УЗИ – расширение полости ПЖ
 Осложнения • тромбоэмболии в головной мозг, почки, сосуды сетчатки глаза, инфаркты легкого • аритмии
Осложнения • тромбоэмболии в головной мозг, почки, сосуды сетчатки глаза, инфаркты легкого • аритмии
 Недостаточность клапана аорты (НКА) Этиология • ревматический эндокардит • септический эндокардит • сифилитический аортит • атеросклероз
Недостаточность клапана аорты (НКА) Этиология • ревматический эндокардит • септический эндокардит • сифилитический аортит • атеросклероз
 Гемодинамика во время диастолы сердца кровь поступает в ЛЖ не только из ЛП, но и из аорты за счет обратного оттока крови → к переполнению и растяжению ЛЖ в период диастолы. Во время систолы ЛЖ приходится сокращаться с большей силой для того, чтобы выбросить в аорту увеличенный ударный объем крови → к увеличению нагрузки на ЛЖ → гипертрофии → дилатации.
Гемодинамика во время диастолы сердца кровь поступает в ЛЖ не только из ЛП, но и из аорты за счет обратного оттока крови → к переполнению и растяжению ЛЖ в период диастолы. Во время систолы ЛЖ приходится сокращаться с большей силой для того, чтобы выбросить в аорту увеличенный ударный объем крови → к увеличению нагрузки на ЛЖ → гипертрофии → дилатации.
 Клиника При декомпенсации пациенты жалуются на: • слабость • сердцебиение • перебои в работе сердца при нагрузке • боли в области сердца по типу стенокардии • головокружение • головные боли • одышку, приступы удушья
Клиника При декомпенсации пациенты жалуются на: • слабость • сердцебиение • перебои в работе сердца при нагрузке • боли в области сердца по типу стенокардии • головокружение • головные боли • одышку, приступы удушья
 Объективно • при осмотре – бледность кожных покровов, выраженная пульсация артерий шеи, верхушечный толчок хорошо виден, «пляска каротид» , симптом Мюссе, Квинке • при пальпации – верхушечный толчок смещен влево, пульс скорый, высокий, большой • при перкуссии – смещение левой границы сердца влево • при аускультации – 1 тон на верхушке ослаблен, 2 тон над аортой ослаблен или же не определяется, диастолический шум над аортой и в т. Боткина, может быть систолический шум на верхушке • А/Д – систолическое ↑, диастолическое ↓ • рентгенография – сердечная тень напоминает башмак • ЭКГ – отклонение ЭОС сердца влево, признаки дистрофии миокарда
Объективно • при осмотре – бледность кожных покровов, выраженная пульсация артерий шеи, верхушечный толчок хорошо виден, «пляска каротид» , симптом Мюссе, Квинке • при пальпации – верхушечный толчок смещен влево, пульс скорый, высокий, большой • при перкуссии – смещение левой границы сердца влево • при аускультации – 1 тон на верхушке ослаблен, 2 тон над аортой ослаблен или же не определяется, диастолический шум над аортой и в т. Боткина, может быть систолический шум на верхушке • А/Д – систолическое ↑, диастолическое ↓ • рентгенография – сердечная тень напоминает башмак • ЭКГ – отклонение ЭОС сердца влево, признаки дистрофии миокарда
 Стеноз устья аорты Этиология • ревматический эндокардит • септический эндокардит • атеросклероз • редко врожденный
Стеноз устья аорты Этиология • ревматический эндокардит • септический эндокардит • атеросклероз • редко врожденный
 Гемодинамика нарушается при уменьшении поперечного сечения отверстия от 3 см², в норме до 1, 0 -0, 5 см². Во время систолы ЛЖ опорожняется не полностью, т. к. вся кровь не успевает перейти через суженное отверстие в аорту. В период диастолы сердца к этой остаточной крови в ЛЖ добавляется кровь из ЛП → к переполнению ЛЖ и ↑ в нем давления. Долгое время это компенсируется усиленной работой ЛЖ, а при ослаблении его сократительной способности → гипертрофии → дилатации → недостаточному кровоснабжению органов и тканей.
Гемодинамика нарушается при уменьшении поперечного сечения отверстия от 3 см², в норме до 1, 0 -0, 5 см². Во время систолы ЛЖ опорожняется не полностью, т. к. вся кровь не успевает перейти через суженное отверстие в аорту. В период диастолы сердца к этой остаточной крови в ЛЖ добавляется кровь из ЛП → к переполнению ЛЖ и ↑ в нем давления. Долгое время это компенсируется усиленной работой ЛЖ, а при ослаблении его сократительной способности → гипертрофии → дилатации → недостаточному кровоснабжению органов и тканей.
 Клиника Долгое время порок может быть компенсированным, т. е. ничем не проявляться. При декомпенсации пациенты жалуются на: • головные боли • головокружение • обмороки • боли в области сердца
Клиника Долгое время порок может быть компенсированным, т. е. ничем не проявляться. При декомпенсации пациенты жалуются на: • головные боли • головокружение • обмороки • боли в области сердца
 Объективно • при осмотре – бледность кожных покровов • при пальпации – верхушечный толчок смещен влево, реже – вниз, разлитой, над аортой – систолическое дрожание ( «кошачье мурлыканье» ) • при перкуссии – левая граница сердца смещена влево и вниз • при аускультации – ослабление 1 тона на верхушке, 2 тон над аортой – ослаблен, грубый систолический шум на аорте • пульс – малый, медленный, резкий • А/Д – систолическое ↓, диастолическое в норме или ↑ • рентгенография – аортальная конфигурация сердца • ЭКГ – отклонение ЭОС влево
Объективно • при осмотре – бледность кожных покровов • при пальпации – верхушечный толчок смещен влево, реже – вниз, разлитой, над аортой – систолическое дрожание ( «кошачье мурлыканье» ) • при перкуссии – левая граница сердца смещена влево и вниз • при аускультации – ослабление 1 тона на верхушке, 2 тон над аортой – ослаблен, грубый систолический шум на аорте • пульс – малый, медленный, резкий • А/Д – систолическое ↓, диастолическое в норме или ↑ • рентгенография – аортальная конфигурация сердца • ЭКГ – отклонение ЭОС влево
 Недостаточность трехстворчатого клапана Этиология ревматический эндокардит
Недостаточность трехстворчатого клапана Этиология ревматический эндокардит
 Гемодинамика во время систолы ПЖ, из-за неполного смыкания створок ТК, часть крови возвращается назад в ПП, в которое одновременно поступает кровь из полых вен → ↑ давления в ПП → к его перерастяжению → гипертрофии → дилатации.
Гемодинамика во время систолы ПЖ, из-за неполного смыкания створок ТК, часть крови возвращается назад в ПП, в которое одновременно поступает кровь из полых вен → ↑ давления в ПП → к его перерастяжению → гипертрофии → дилатации.
 Клиника • отеки периферические и полостные • увеличение печени → боли и тяжесть в правом подреберье.
Клиника • отеки периферические и полостные • увеличение печени → боли и тяжесть в правом подреберье.
 Объективно • при осмотре – кожные покровы цианотичны, иногда с желтоватым оттенком, набухание и пульсация шейных вен, пульсация печени, сердечный толчок • перкуссия – смещение правой границы сердца вправо • аускультация – ослабление 1 тона у основания мечевидного отростка грудины, там же систолический шум и в 3 и 4 межреберье справа от грудины, 2 тон ослаблен • пульс – малый, частый • А/Д – снижено
Объективно • при осмотре – кожные покровы цианотичны, иногда с желтоватым оттенком, набухание и пульсация шейных вен, пульсация печени, сердечный толчок • перкуссия – смещение правой границы сердца вправо • аускультация – ослабление 1 тона у основания мечевидного отростка грудины, там же систолический шум и в 3 и 4 межреберье справа от грудины, 2 тон ослаблен • пульс – малый, частый • А/Д – снижено
 Лечение пороков сердца 1. В стадии компенсации специального лечения не проводят. Назначают режим, ограничивающий физическую нагрузку, рекомендуют сон не менее 8 часов, ежедневное пребывание на свежем воздухе, питание с ограничением соли и жидкости и богатое калием. 2. Медикоментозное лечение показано при появлении признаков ХСН: • лечение основного заболевания • лечение ХСН (диуретики, мочегонные, ßадреноблокаторы) • хирургическое лечение – комиссуротомия, протезирование клапанов
Лечение пороков сердца 1. В стадии компенсации специального лечения не проводят. Назначают режим, ограничивающий физическую нагрузку, рекомендуют сон не менее 8 часов, ежедневное пребывание на свежем воздухе, питание с ограничением соли и жидкости и богатое калием. 2. Медикоментозное лечение показано при появлении признаков ХСН: • лечение основного заболевания • лечение ХСН (диуретики, мочегонные, ßадреноблокаторы) • хирургическое лечение – комиссуротомия, протезирование клапанов
 Профилактика 1. Первичная – профилактика и своевременное лечение ревматизма, инфекционного эндокардита, сифилиса, атеросклероза. 2. Вторичная – «Д» -учет в поликлинике – наблюдение 1 раз в год.
Профилактика 1. Первичная – профилактика и своевременное лечение ревматизма, инфекционного эндокардита, сифилиса, атеросклероза. 2. Вторичная – «Д» -учет в поликлинике – наблюдение 1 раз в год.
 Нарушение ритма сердца (аритмия) - нарушение сердечного ритма и проводимости, при котором изменяется ритмическая деятельность сердца.
Нарушение ритма сердца (аритмия) - нарушение сердечного ритма и проводимости, при котором изменяется ритмическая деятельность сердца.
 Этиология • Заболевание сердечно - сосудистой системы (пороки сердца, миокардиты, ИБС, гипертоническая болезнь, миокардиодистрофия) • Функциональные расстройства нервной системы • Нервно - рефлекторные влияния со стороны других органов, нарушение гуморальной регуляции, электролитного баланса, КЩР, эндокринные расстройства • НЦД • Заболевание ЦНС • Гипоксия различного происхождения (при ХНЗЛ, анемии) • Влияние на сердце токсических веществ (окись углерода, бактериальные токсины, никотин, алкоголь лекарственные средства - препараты дигиталиса, мочегонные, симпатомиметики, В - блокаторы, хинидин и др. ) • Идеопатические расстройства ритма
Этиология • Заболевание сердечно - сосудистой системы (пороки сердца, миокардиты, ИБС, гипертоническая болезнь, миокардиодистрофия) • Функциональные расстройства нервной системы • Нервно - рефлекторные влияния со стороны других органов, нарушение гуморальной регуляции, электролитного баланса, КЩР, эндокринные расстройства • НЦД • Заболевание ЦНС • Гипоксия различного происхождения (при ХНЗЛ, анемии) • Влияние на сердце токсических веществ (окись углерода, бактериальные токсины, никотин, алкоголь лекарственные средства - препараты дигиталиса, мочегонные, симпатомиметики, В - блокаторы, хинидин и др. ) • Идеопатические расстройства ритма
 Классификация 1 группа - аритмии, связанные с нарушением автоматизма в синусовом узле (синусовая тахикардия, синусовая брадикардия, синусовая аритмия) 2 группа - аритмии, связанные с появлением в миокарде эктопических очагов возбуждения, импульсы из которых заставляют сердце преждевременно сокращаться (экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия) 3 группа - аритмии, связанные с нарушением проведения электрического импульса в проводящей системе (атриовентрикулярная блокада, блокада ножек пучка Гиса)
Классификация 1 группа - аритмии, связанные с нарушением автоматизма в синусовом узле (синусовая тахикардия, синусовая брадикардия, синусовая аритмия) 2 группа - аритмии, связанные с появлением в миокарде эктопических очагов возбуждения, импульсы из которых заставляют сердце преждевременно сокращаться (экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия) 3 группа - аритмии, связанные с нарушением проведения электрического импульса в проводящей системе (атриовентрикулярная блокада, блокада ножек пучка Гиса)
 Синусовая тахикардия - характеризуется учащением сердечных сокращений более 90 в минуту. ЧСС может достигать 120 - 160 в минуту
Синусовая тахикардия - характеризуется учащением сердечных сокращений более 90 в минуту. ЧСС может достигать 120 - 160 в минуту
 Этиология • • • Эмоциональная и физическая нагрузка Лихорадка Анемии Сердечная недостаточность Тиреотоксикоз Злоупотребление кофе, крепким чаем
Этиология • • • Эмоциональная и физическая нагрузка Лихорадка Анемии Сердечная недостаточность Тиреотоксикоз Злоупотребление кофе, крепким чаем
 Клиника • пациент жалуется на учащенное сердцебиение. • ЭКГ - укорочение интервала Т - Р
Клиника • пациент жалуется на учащенное сердцебиение. • ЭКГ - укорочение интервала Т - Р
 ЭКГ при синусовой тахикардии
ЭКГ при синусовой тахикардии
 Лечение • терапия основного заболевания • В - адреноблокаторы (анаприлин, корданум) • седативные средства
Лечение • терапия основного заболевания • В - адреноблокаторы (анаприлин, корданум) • седативные средства
 Синусовая брадикардия • характеризуется урежениями ЧСС менее 60 в минуту
Синусовая брадикардия • характеризуется урежениями ЧСС менее 60 в минуту
 Этиология у спортсменов опухоли мозга менингиты острое нарушение мозгового кровообращения уремия желтуха прием некоторых медикаментов повышающих тонус блуждающего нерва • органические поражения миокарда (миокардиты) • •
Этиология у спортсменов опухоли мозга менингиты острое нарушение мозгового кровообращения уремия желтуха прием некоторых медикаментов повышающих тонус блуждающего нерва • органические поражения миокарда (миокардиты) • •
 Лечение • специального лечения не требует. В тяжелых случаях назначают атропин п/к или в/в струйно, В - адреностимуляторы внутрь (изадрин), вживление кардиостимулятора.
Лечение • специального лечения не требует. В тяжелых случаях назначают атропин п/к или в/в струйно, В - адреностимуляторы внутрь (изадрин), вживление кардиостимулятора.
 Синусовая аритмия • характеризуется неправильным чередованием синусовых импульсов - при вдохе ЧСС увеличивается, при выдохе - уменьшается. • Нарушение обусловлено повышением тонуса блуждающего нерва. Такой вид аритмии часто наблюдается: • в детском и юношеском возрасте • иногда при острых миокардитах • при инфаркте миокарда • при длительном лечении сердечными гликозидами • лечения не требует
Синусовая аритмия • характеризуется неправильным чередованием синусовых импульсов - при вдохе ЧСС увеличивается, при выдохе - уменьшается. • Нарушение обусловлено повышением тонуса блуждающего нерва. Такой вид аритмии часто наблюдается: • в детском и юношеском возрасте • иногда при острых миокардитах • при инфаркте миокарда • при длительном лечении сердечными гликозидами • лечения не требует
 Экстрасистолия - преждевременное сокращение сердца. Она подразделяются на: • синусовую • предсердную • атриовентикулярную • желудочковую
Экстрасистолия - преждевременное сокращение сердца. Она подразделяются на: • синусовую • предсердную • атриовентикулярную • желудочковую
 Этиология 1. злоупотребление никотином, алкоголем, кофе, крепким чаем 2. миокардиты 3. стресс 4. лечение сердечными гликозидами
Этиология 1. злоупотребление никотином, алкоголем, кофе, крепким чаем 2. миокардиты 3. стресс 4. лечение сердечными гликозидами
 Клиника • Пациент жалуется на ощущение перебоев в работе сердца
Клиника • Пациент жалуется на ощущение перебоев в работе сердца
 Объективно • в момент обследования она может не проявляться, в этом случае необходимо провести провокационные тесты (изменение положения тела, глубокое дыхание, физическая нагрузка). • ЭКГ - внеочередное сокращение сердца с последующей удлиненной компенсаторной паузой
Объективно • в момент обследования она может не проявляться, в этом случае необходимо провести провокационные тесты (изменение положения тела, глубокое дыхание, физическая нагрузка). • ЭКГ - внеочередное сокращение сердца с последующей удлиненной компенсаторной паузой
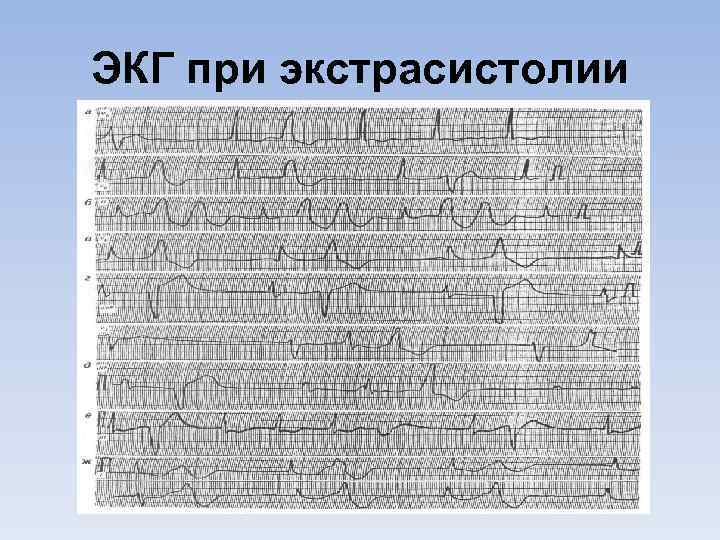 ЭКГ при экстрасистолии
ЭКГ при экстрасистолии
 Лечение • седативные средства • рациональный режим (прекратить курение, употребление алкоголя, крепкого чая, кофе, достаточный сон) • препараты калия • при частой экстрасистолии можно антиаритмические препараты (В - адреноблокаторы, этмозин, новокаинамид, при желудочковой экстрасистолии и при экстрасистолии на фоне брадикардии - атропина сульфат • лечение основного заболевания
Лечение • седативные средства • рациональный режим (прекратить курение, употребление алкоголя, крепкого чая, кофе, достаточный сон) • препараты калия • при частой экстрасистолии можно антиаритмические препараты (В - адреноблокаторы, этмозин, новокаинамид, при желудочковой экстрасистолии и при экстрасистолии на фоне брадикардии - атропина сульфат • лечение основного заболевания
 Пароксизмальная тахикардия - нарушение ритма, при котором внезапно наступают и прекращаются приступы учащения сердечных сокращений (ЧСС более 150 в минуту). Она может быть: 1. предсердной 2. атриовентрикулярной 3. желудочковой
Пароксизмальная тахикардия - нарушение ритма, при котором внезапно наступают и прекращаются приступы учащения сердечных сокращений (ЧСС более 150 в минуту). Она может быть: 1. предсердной 2. атриовентрикулярной 3. желудочковой
 Этиология • • • эмоциональные и физические перегрузки злоупотребление алкоголем, курением миокардиты неврастении вегетативная дистония
Этиология • • • эмоциональные и физические перегрузки злоупотребление алкоголем, курением миокардиты неврастении вегетативная дистония
 Клиника • Приступ начинается внезапно, иногда во время сна; во время приступа может возникнуть одышка, развиться острая левожелудочковая недостаточность, резкое падение АД; могут появляться боли в области сердца в результате нарушения коронарного кровообращения, может развиться инфаркт миокарда, может быть головокружение, обморок, вегетативные симптомы -дрожь, потливость, тошнота, частое мочеиспускание. На ЭКГ: а) при предсердной форме - зубцы Р(+), несколько измененные по форме, могут быть расширенными комплексы QRS б) при желудочковой форме - расширение комплекса QRS > 0, 12 с и его деформация
Клиника • Приступ начинается внезапно, иногда во время сна; во время приступа может возникнуть одышка, развиться острая левожелудочковая недостаточность, резкое падение АД; могут появляться боли в области сердца в результате нарушения коронарного кровообращения, может развиться инфаркт миокарда, может быть головокружение, обморок, вегетативные симптомы -дрожь, потливость, тошнота, частое мочеиспускание. На ЭКГ: а) при предсердной форме - зубцы Р(+), несколько измененные по форме, могут быть расширенными комплексы QRS б) при желудочковой форме - расширение комплекса QRS > 0, 12 с и его деформация
 Лечение 1. Использование рефлекторных проб, которые могут • • • снять приступ: глубокое дыхание надавливание на глазные яблоки с интервалом 1 -3 минуты вызывание рвоты натуживание глотание кусков твердой пищи, холодной воды присаживание на корточки массаж зоны каротидного синуса (у внутреннего края грудино - ключично - сосцевидной мышцы на уровне верхнего края щитовидного хряща) рефлекс «ныряния» - погружение лица в холодную воду с задержкой дыхания на 10 -30 секунд; проба с надуванием воздушного шарика
Лечение 1. Использование рефлекторных проб, которые могут • • • снять приступ: глубокое дыхание надавливание на глазные яблоки с интервалом 1 -3 минуты вызывание рвоты натуживание глотание кусков твердой пищи, холодной воды присаживание на корточки массаж зоны каротидного синуса (у внутреннего края грудино - ключично - сосцевидной мышцы на уровне верхнего края щитовидного хряща) рефлекс «ныряния» - погружение лица в холодную воду с задержкой дыхания на 10 -30 секунд; проба с надуванием воздушного шарика
 Медикаментозное лечение пароксизмальной тахикардии Если пароксизм не купировался (достаточно 3 методов), то приступают к медикаментозному лечению: • антиаритмические средства (изоптин, этацизин, новокаинамид, кордарон и др. )–вводят очень медленно под контролем АД, при неэффективности данных средств -электроимпульсная терапия • седативные средства (пустырник, валериана) • сердечные гликозиды (дигоксин, каргликон, строфантин) • Рибоксин в/в струйно
Медикаментозное лечение пароксизмальной тахикардии Если пароксизм не купировался (достаточно 3 методов), то приступают к медикаментозному лечению: • антиаритмические средства (изоптин, этацизин, новокаинамид, кордарон и др. )–вводят очень медленно под контролем АД, при неэффективности данных средств -электроимпульсная терапия • седативные средства (пустырник, валериана) • сердечные гликозиды (дигоксин, каргликон, строфантин) • Рибоксин в/в струйно
 Мерцательная аритмия - неритмическая работа всего сердца вследствие того, что предсердия теряют способность к ритмичному сокращению, что ведет к фибрилляции и мерцанию предсердий; ЧСС достигает при этом 500 - 1000 сокращений в минуту, но большая часть волн мерцания не достигает желудочков. Отрицательными последствиями мерцательной аритмии являются: • прекращение активной сократительной деятельности предсердий и уменьшение количества крови, перемещающейся из предсердий в желудочки во время диастолы • снижение коронарного кровотока • тромбообразование в предсердиях и тромбоэмболии в системе большого (чаще) и малого кругов кровообращения • склонность к тахикардии • дефицит пульса
Мерцательная аритмия - неритмическая работа всего сердца вследствие того, что предсердия теряют способность к ритмичному сокращению, что ведет к фибрилляции и мерцанию предсердий; ЧСС достигает при этом 500 - 1000 сокращений в минуту, но большая часть волн мерцания не достигает желудочков. Отрицательными последствиями мерцательной аритмии являются: • прекращение активной сократительной деятельности предсердий и уменьшение количества крови, перемещающейся из предсердий в желудочки во время диастолы • снижение коронарного кровотока • тромбообразование в предсердиях и тромбоэмболии в системе большого (чаще) и малого кругов кровообращения • склонность к тахикардии • дефицит пульса
 Этиология • пороки сердца • тиреотоксикоз • постинфарктный кардиосклероз
Этиология • пороки сердца • тиреотоксикоз • постинфарктный кардиосклероз
 Клиника Пациент жалуется на: • неприятные ощущения в области сердца, вызванные беспорядочной его работой • перебои в работе сердца • симптомы недостаточности кровообращения (одышка, отеки, увеличение печени) • боли в области сердца сжимающего характера • слабость, недомогание • сердцебиение • головные боли, головокружение • дрожь в теле • полиурия • потливость
Клиника Пациент жалуется на: • неприятные ощущения в области сердца, вызванные беспорядочной его работой • перебои в работе сердца • симптомы недостаточности кровообращения (одышка, отеки, увеличение печени) • боли в области сердца сжимающего характера • слабость, недомогание • сердцебиение • головные боли, головокружение • дрожь в теле • полиурия • потливость
 Выделяют 3 формы мерцательной аритмии: • Брадисистолическая • Тахисистолическая • Нормосистолическая
Выделяют 3 формы мерцательной аритмии: • Брадисистолическая • Тахисистолическая • Нормосистолическая
 Объективно: • Пульс аритмичный • дефицит пульса • неритмичные тоны сердца ЭКГ: • отсутствие зубца Р • желудочковые комплексы нерегулярные • изоэлектрическая линия волнообразная (волны F)
Объективно: • Пульс аритмичный • дефицит пульса • неритмичные тоны сердца ЭКГ: • отсутствие зубца Р • желудочковые комплексы нерегулярные • изоэлектрическая линия волнообразная (волны F)
 Лечение • Лечение основного заболевания • Антиаритмические средства (кордарон, изоптин, новокаинамид и др. ) • Антикоагулянтная терапия (гепарин, синкумар, финиллин) • Дезагриганты (курантил, аспирин, ворфарин)
Лечение • Лечение основного заболевания • Антиаритмические средства (кордарон, изоптин, новокаинамид и др. ) • Антикоагулянтная терапия (гепарин, синкумар, финиллин) • Дезагриганты (курантил, аспирин, ворфарин)
 Антивентрикулярная блокада - нарушение проведения электрического импульса от предсердий к желудочкам
Антивентрикулярная блокада - нарушение проведения электрического импульса от предсердий к желудочкам
 Этиология • Воспалительные и дегенеративные заболевания миокарда • Инфаркт миокарда • Кардиосклероз • Сифилис • Врожденные нарушения
Этиология • Воспалительные и дегенеративные заболевания миокарда • Инфаркт миокарда • Кардиосклероз • Сифилис • Врожденные нарушения
 Классификация Различают неполную блокаду и полный поперечный блок. Неполную блокаду подразделяют на 3 степени: 1 степень - все импульсы переходят от предсердий к желудочкам, но с запозданием 2 степень - проведение импульса от предсердий к желудочкам задерживается все больше с каждым сердечным сокращением, затем задержка становится настолько большой, что очередное сокращение выпадает 3 степень - до желудочков доходит не каждый импульс из предсердий, а каждый второй, третий, два из трех и т. д. Полный блок заключается в том, что импульсы из предсердий вообще не поступают в желудочки, которые начинают сокращаться в собственном медленном ритме. Иногда ритм желудочков резко замедляется (18 -20 сокращений в минуту), а у некоторых периодически наступает остановка или мерцание желедочков. Клинически это выражается в потере сознания, резкой бледности, потом цианозе (синдром Морганьи - Адамса -Стокса), остановке дыхания, судорогах. На ЭКГ: • фибрилляция желудочков или асистолия; видны зубцы Р, расположенные на обычном расстоянии друг от друга, и не связанные с ними желудочковые комплексы QRS, находящиеся также на одинаковом расстояние один от другого, но возникающие гораздо реже, чем зубцы Р
Классификация Различают неполную блокаду и полный поперечный блок. Неполную блокаду подразделяют на 3 степени: 1 степень - все импульсы переходят от предсердий к желудочкам, но с запозданием 2 степень - проведение импульса от предсердий к желудочкам задерживается все больше с каждым сердечным сокращением, затем задержка становится настолько большой, что очередное сокращение выпадает 3 степень - до желудочков доходит не каждый импульс из предсердий, а каждый второй, третий, два из трех и т. д. Полный блок заключается в том, что импульсы из предсердий вообще не поступают в желудочки, которые начинают сокращаться в собственном медленном ритме. Иногда ритм желудочков резко замедляется (18 -20 сокращений в минуту), а у некоторых периодически наступает остановка или мерцание желедочков. Клинически это выражается в потере сознания, резкой бледности, потом цианозе (синдром Морганьи - Адамса -Стокса), остановке дыхания, судорогах. На ЭКГ: • фибрилляция желудочков или асистолия; видны зубцы Р, расположенные на обычном расстоянии друг от друга, и не связанные с ними желудочковые комплексы QRS, находящиеся также на одинаковом расстояние один от другого, но возникающие гораздо реже, чем зубцы Р
 Клиника • • • резкое сердцебиение головокружение головная боль слабость иногда боли в сердце по типу стенокардии может быть потеря сознания (синдром Морганьи Адамса - Стокса)
Клиника • • • резкое сердцебиение головокружение головная боль слабость иногда боли в сердце по типу стенокардии может быть потеря сознания (синдром Морганьи Адамса - Стокса)
 Объективно • при аускультации сердца отмечается брадикардия с правильным или неправильным ритмом, «пушечные» тоны (при совпадении предсердных сокращений с желудочковыми) • может быть резкое повышение АД, связанное с повышением ударного выброса, объясняемого большой диастолической паузой и гемодинамическим «ударом»
Объективно • при аускультации сердца отмечается брадикардия с правильным или неправильным ритмом, «пушечные» тоны (при совпадении предсердных сокращений с желудочковыми) • может быть резкое повышение АД, связанное с повышением ударного выброса, объясняемого большой диастолической паузой и гемодинамическим «ударом»
 Лечение 1. Консервативное (медикаментозное): а) лечение основного заболевания б) холинометики (атропин) в) В - адреностимуляторы (изопропилнорадренамин, алупент, изадрин) г) глюкокортикоиды (преднизолон) д) мочегонные средства (гипотиазид) е) приступах Морганьи - Адамса - Стокса в/в струйно атропин 0, 5 - 1, 0 0, 1% раствора, в/м унитиол 5, 0 - 5% раствора 3 -4 раза в день 2. Хирургическое – вживление кардиостимулятора
Лечение 1. Консервативное (медикаментозное): а) лечение основного заболевания б) холинометики (атропин) в) В - адреностимуляторы (изопропилнорадренамин, алупент, изадрин) г) глюкокортикоиды (преднизолон) д) мочегонные средства (гипотиазид) е) приступах Морганьи - Адамса - Стокса в/в струйно атропин 0, 5 - 1, 0 0, 1% раствора, в/м унитиол 5, 0 - 5% раствора 3 -4 раза в день 2. Хирургическое – вживление кардиостимулятора
 Блокада ножек пучка Гиса • клинически не проявляется • диагноз устанавливается на основании ЭКГ • проводимость может нарушаться как в правой, так и в левой ножке пучка Гиса • лечения не требует
Блокада ножек пучка Гиса • клинически не проявляется • диагноз устанавливается на основании ЭКГ • проводимость может нарушаться как в правой, так и в левой ножке пучка Гиса • лечения не требует
 Спасибо за внимание
Спасибо за внимание


