2. ФР ПРИ БРОНХИАЛЬНОЙ АСТМЕ.ppt
- Количество слайдов: 35

Лекция по теме: «ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ БРОНХИАЛЬНОЙ АСТМЕ» Иванова Н. Л. , доцент кафедры ЛФК, массажа и реабилитации, канд. пед. наук
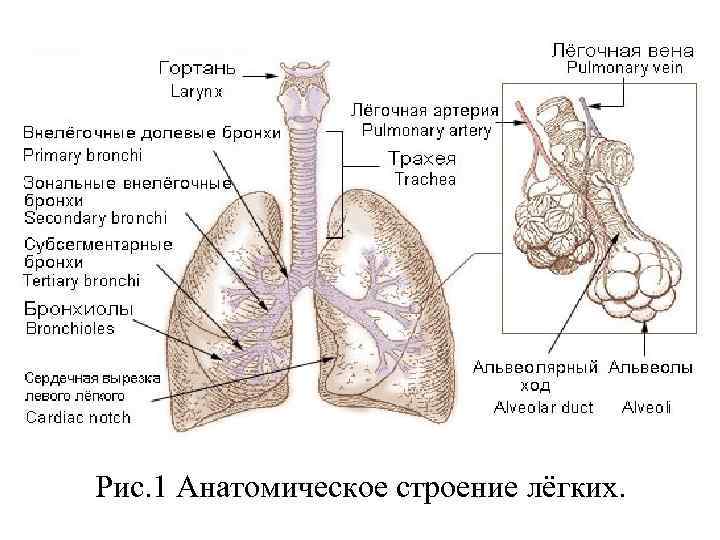
Рис. 1 Анатомическое строение лёгких.

Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, при котором у больного периодически возникают приступы затруднённого дыхания или удушья в результате брохоспазма, отёка слизистой оболочки бронхов и гиперсекреции слизи.
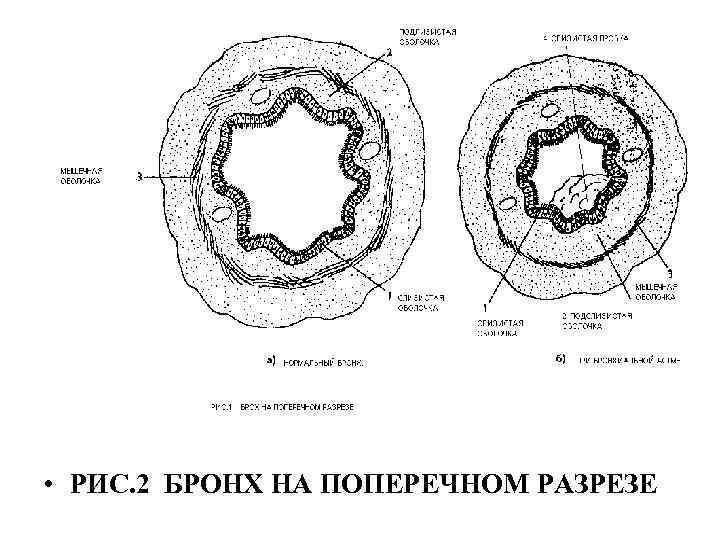
• РИС. 2 БРОНХ НА ПОПЕРЕЧНОМ РАЗРЕЗЕ

Этиология (причины) Этиологические факторы могут быть распределены на 5 групп: • неинфекционные аллергены (пыльцевые, пылевые, производственные, пищевые, лекарственные, аллергены клещей, насекомых, животных); • инфекционные агенты (вирусы, бактерии, грибки, дрожжи); • механические и химические воздействия (пары кислот, щелочей, неорганическая пыль и т. п. ); • физические и метеорологические факторы (изменения температуры и влажности воздуха, колебания барометрического давления, магнитного поля Земли); • нервно-психические стрессовые воздействия.

Рис. 3. Аллергены при астме.

ПАТОГЕНЕЗ • При БА в бронхиальном дереве больного развивается хронический воспалительный процесс. • Важной патофизиологической стадией является спазм гладких мышц бронхов и бронхиол, отек слизистой оболочки за счет резкого повышения проницаемости капилляров, гиперсекреция слизистообразующих желез. • Существенное место в патогенезе БА занимает участие высших отделов ЦНС, именно в ЦНС под влиянием интероцептивных безусловных рефлексов возникает патологическая доминанта, которая преобразовывается в условный рефлекс, этим и объясняется повторяемость приступов астмы и роль в этом эмоциональных факторов, которые, действуя через вегетативную нервную систему, также могут вызвать приступ удушья у больного бронхиальной астмой.

Международный классификатор болезней (МКБ – 10) Класс: Болезни органов дыхания Блок: Хронические болезни нижних дыхательных путей • Астма (шифр - J 45) • Астма с преобладанием аллергического компонента (J 45. 0); • Неаллергическая астма ( J 45. 1); • Смешенная астма (J 45. 8); • Астма неуточненная (J 45. 9); • Астматический статус (J 46).

В отечественной литературе различают следующие формы БА: • инфекционно-аллергическая, • аллергическая (атопическая), • смешанная.

Астма физической нагрузки • Для большинства больных БА физическая активность является пусковым механизмом обострения астмы. Состояние, при котором обструкция дыхательных путей, развившаяся после физической нагрузки, самостоятельно ликвидируется в течение 30 -45 минут после физической активности, называется астмой физической нагрузки (АФН).

Рис. 4 Астма физической нагрузки.

Клиника • Заболевание хроническое, в течении заболевания выделяют период обострения и межприступный период (период ремиссии). • В период обострения основным выражением БА являются приступы удушья экспираторного типа (затруднен выдох).

Приступной период • При легком приступе больной ощущает легкое экспираторное затруднение дыхания. • Приступы средней тяжести могут сопровождаться более выраженным ощущением удушья, бледностью кожных покровов, умеренным цианозом. Дыхание шумное, хрипы слышны на расстоянии. • При тяжелых приступах все перечисленные симптомы выражены резче. Больной принимает вынужденное положение - сидя, опираясь на локти или ладони, что способствует включению в акт дыхания вспомогательной мускулатуры. Кожа бледная, влажная. Грудная клетка фиксирована в положении глубокого вдоха. Дыхание вначале учащено, затем происходит его урежение, жужжащие и свистящие хрипы слышны на расстоянии.

В классификации БА различают: легкую, среднетяжелую и тяжелую степени заболевания: • легкая степень - перемежающиеся кратковременные симптомы 1 -2 раза в неделю, ночные астматические симптомы менее 1 -2 раза в месяц, асимптоматичность в периоды между обострениями; • среднетяжелая степень - обострение более 1 -2 раза в неделю; обострения, влияющие на физическую активность и сон; ночные астматические симптомы более 2 раз в месяц; • тяжелая степень - частые обострения; постоянные симптомы; частые ночные приступы; ограничение физической активности.

ЗАДАЧИ ФИЗИЧЕСКОЙ РЕАБИЛИТАЦИИ: • Нормализация тонуса центральной нервной системы (ЦНС) и снижение общей напряженности. • Обучение больного произвольному регулированию дыхания во время приступа удушья и в межприступном периоде. • Улучшить и нормализовать бронхиальную проходимость и дренажную функцию легких. • Увеличение функциональных резервов с помощью тренировки. • Обучение мышечному расслаблению и навыкам аутогенной тренировки и др.

СРЕДСТВА И ФОРМЫ ФИЗИЧЕСКОЙ РЕАБИЛИТАЦИИ: • Активные (все средства и формы ЛФК, разнообразные физические упражнения, элементы спорта, дозированная ходьба, бег и др. циклические упражнения, виды спорта, работа на тренажерах и др. ); • Пассивные (различные виды массажа, физиотерапия, естественные и преформированные природые факторы); • Психорегулирующие (аутогенная тренировка, мышечная релаксация).

На стационарном этапе реабилитации выделяют 2 периода ЛФК: • Подготовительный период (продолжительность - 2 -3 дня). • Тренировочный период (продолжительность - 2 -3 недели).

Подготовительный период ЛФК. • Методика ЛФК строится индивидуально в зависимости от состояния кардиореспираторной системы больного, возраста, степени тяжести заболевания, физической подготовленности. • На занятии ЛГ упражнения выполняют в различных исходных положениях: лежа на спине с приподнятым головным концом кровати или сидя на стуле, лицом к спинке, положив голову на предплечья рук на спинке стула, что обеспечивает свободную экскурсию грудной клетки; сидя на стуле, свободно откинувшись на его спинку. • Занятие начинают и заканчивают легким массажем лица, плечевого пояса и грудной клетки. Применяются дыхательные упражнения с удлиненным выдохом, упражнения с произношением звуков, диафрагмальное дыхание, упражнения на расслабление мышц верхнего плечевого пояса и грудной клетки. • Продолжительность занятия ЛГ на подготовительном этапе составила 10 -15 минут (в зависимости о состояния больного). Темп выполнения упражнений медленный, количество повторений каждого упражнения от 3 -х до 5 -ти раз.

Тренировочный период ЛФК • • • На занятии лечебной гимнастикой упражнения выполняются в различных исходных положениях: сидя, стоя. Постепенно растёт удельный вес упражнений, выполняемых в исходном положении - стоя. Во вводной части занятия ЛГ применяют элементарные гимнастические упражнения, не требующие большого физического напряжения, подготавливающие больного к возрастающей физической нагрузке. Основная часть занятия лечебной гимнастикой решает ведущие лечебные задачи и включает ОРУ и специальные упражнения, оказывающие положительное воздействие на кардиореспираторную систему и весь организм больного. Применяются поверхностное дыхание, дыхательные упражнения с произношением звуков, статические и динамические дыхательные упражнения с удлиненным выдохом, диафрагмальное дыхание, дренажные упражнения и др. В занятия включают упражнения для мышц конечностей и туловища (без напряжения и с изометрическим напряжением в 25 -30% от максимальной силы), постизометрическая релаксация для мышц шеи, плечевого пояса, мышц - ротаторов туловища. Заключительная часть: элементарные гимнастические и дыхательные упражнения, упражнения на расслабление, а также элементы аутогенной тренировки. Продолжительность одного занятия ЛГ на тренировочном этапе - 15 -25 минут, темп выполнения упражнений был медленный и средний, количество повторений каждого упражнения 4 -5 раз, постепенно увеличивать до 8 -10 раз.

СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ: • дыхательные упражнения с удлинённым выдохом; • дыхательные упражнения с произнесением звуков; • на тренировку диафрагмального типа дыхания, • на расслабление мышц верхнего плечевого пояса и грудной клетки.

Примерный комплекс специальных упражнений • 1. И. п. - сидя, ноги на ширине плеч, руки опущены. Поднимая руки, положить кисти на колени и скользить к носкам - на выдохе, вернуться в и. п. - вдох. Повторить 2 -4 раза. Темп медленный. • 2. И. п. - то же, руки на поясе. Повернуть туловище направо и без остановки - налево; затем наоборот. По 2 -4 раза в каждую сторону. Темп медленный. • 3. И. п. - то же. Поднять плечи вверх - вдох, опустить выдох. Повторить 3 раза. Темп медленный. • 4. И. п. - то же, руки в стороны. Поднять согнутую в колене правую ногу и руками прижать ее к груди - выдох с произнесением звука «ффф» . ; вернуться в и. п. - вдох. То же левой ногой. По 2 -4 раза каждой ногой. Темп средний. • 5. И. п. - то же, руки опущены. Максимально свести лопатки - вдох, возвратиться в и. п. - медленный выдох с произнесением звука «ммм» . Повторить 6 -8 раз. Темп медленный. • 6. И. п. - то же, согнутые руки к плечам. Поднять локти вверх - вдох, опустить выдох. Повторить 3 раза. Темп медленный. • 7. И. п. - то же, руки над головой, пальцы сцеплены в «замок» . Наклонившись вперед-вправо, коснуться руками правого голеностопного сустава (на выдохе); вернуться в и. п. – вдох. То же с наклоном вперед-влево. По 2 -4 раза в каждую сторону. Темп средний.

• • • 8. И. п. - то же, руки опущены. Поднять руки через стороны вверх, соединив ладони тыльными сторонами, - вдох; опустить руки - выдох. Повторить 3 раза. Темп медленный. 9. И. п. - стоя, ноги на ширине плеч, в опущенных руках резиновый мяч. Поднять мяч над головой - вдох, прогнуться и опустить к носкам ног - выдох. Повторить 2 -4 раза. Темп медленный. 11. И. п. - стоя, руки с мячом над головой. Круговые движения туловищем (по часовой и против часовой стрелки). По 4 -6 раз в каждую сторону. Темп средний. 12. И. п. - то же. Опустить руки с мячом к правому колену, наклонив туловище вправо, - выдох; вернуться в и. п. - вдох. То же в левую сторону. По 2 раза в каждую сторону. Темп медленный. 13. И. п. - стоя, руки вдоль туловища. Наклониться вправо, скользя правой рукой по туловищу вниз, а левой - вверх, к подмышечой впадине. То же с наклоном влево. По 2 -4 раза в каждую сторону. Темп средний. Дыхание свободное. 15. И. п. - стоя, в опущенных руках гимнастическая палка. Присесть, поднимая палку перед грудью, - выдох; встать – вдох. Повторить 2 -4 раза. Темп медленный. 16. И. п. - то же. Поднять палку вверх, посмотреть на нее - вдох. Медленно опустить палку вниз - выдох с произнесением звука «ххоо» . 6 -8 раз. 17. И. п. - основная стойка. Поднять руки вверх через стороны - вдох, опустить руки - длинный выдох с произнесением звука «пфф» . 6 -8 раз. 18. Спокойная ходьба, полностью расслабив мышцы рук и туловища. 1 -2 мин.

Рис. 6. Динамические дыхательные упражнения (по Толкачёву Б. С. , 1979)
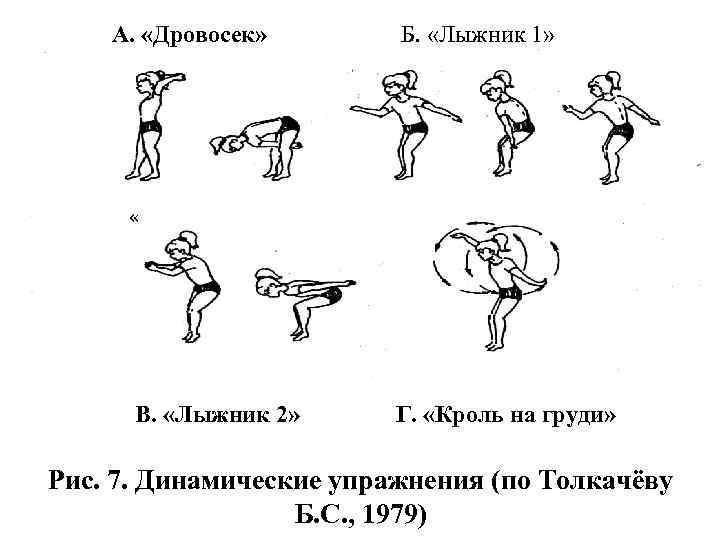
А. «Дровосек» Б. «Лыжник 1» « В. «Лыжник 2» Г. «Кроль на груди» Рис. 7. Динамические упражнения (по Толкачёву Б. С. , 1979)

Рис. 8. Упражнения по Толкачёву Б. С (1979). А. «Кроль на спине» Б. . «Баттерфляй» В. «Брасс на спине»
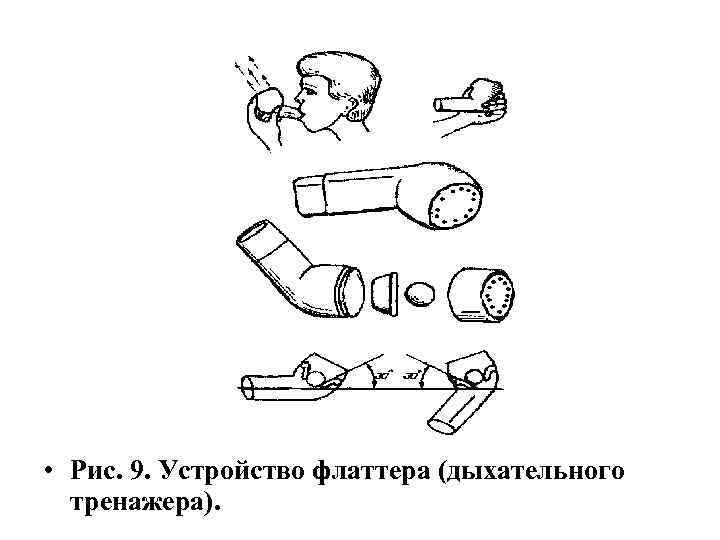
• Рис. 9. Устройство флаттера (дыхательного тренажера).

Физиотерапевтические методы лечения: • • • ингаляционная терапия, электрофорез, грязевые аппликации, нарзанные ванны, спелеотерапия, галотерапия, УФО.

Рис. 9 а. Ингаляционная аэрозольтерапия.

• РИС. 10 СПЕЛЕОТЕРАПИЯ И ГАЛОТЕРАПИЯ

• МАССАЖ. • И. п. больного - лежа на животе, руки вытянуты вдоль туловища. Массаж спины начинают с приема поглаживания в направлении от нижнего края ребер к затылку, плечам и подмышечным впадинам. Затем растирают кожу и разминают мышцы спины, плечевого пояса. После этого выполняются ударные приемы (поколачивание, похлопывание и рубление). Заканчивают массаж поглаживанием. Длительность массажа спины 8 -10 минут. • Массаж передней стенки грудной клетки проводится, когда больной лежит на спине. Направление массажных движений от нижнего края реберных дуг к ключице, плечам и подмышечным ямкам, особенно тщательно проводится массаж груди в над- и подключичной области. Используют приемы поглаживания, кругового растирания, продольного разминания. • Затем массажист выполняет толчкообразное сжатие грудной клетки больного, 5 -6 раз во время выдоха. Повторить 3 -4 раза (пациент находится в и. п. - сидя). Длительность массажа груди - 5 -6 минут. • Продолжительность процедуры - 12 -15 минут. • Курс лечения 16 -18 процедур, ежедневно.

Оценка эффективности применения средств комплексной реабилитации осуществляется на основании: • самочувствия больного (частоты приступов, их продолжительности), • показателей функции внешнего дыхания (ЧД, ф. ЖЕЛ и др. ) • показателей кровообращения (ЧСС, АД).

Методы исследования ФВД: • пикфлоуметрия, • компьютерная спирометрия.

Рис. 14 Пикфлоуметр Mini-Wright фирмы Clement Clark. Был сконструирован доктором B. M. Wright из медицинской научно- исследовательской группы, созданной фирмой Clement Clark International Ltd, измеряет ПСВ в диапазоне 60 -800 л/мин, пригоден для использования как взрослыми, так и детьми.
Рис. 15. Спирометрическое тестирование.
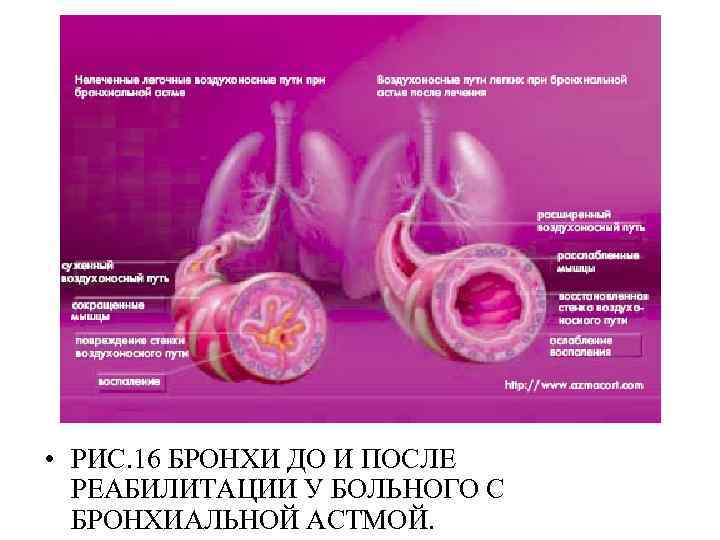
• РИС. 16 БРОНХИ ДО И ПОСЛЕ РЕАБИЛИТАЦИИ У БОЛЬНОГО С БРОНХИАЛЬНОЙ АСТМОЙ.
2. ФР ПРИ БРОНХИАЛЬНОЙ АСТМЕ.ppt