4. ФР при бронхитах.ppt
- Количество слайдов: 31
Лекция на тему: «ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ БРОНХИТЕ» Иванова Н. Л. , к. п. н. , доцент каф. ЛФК, массажа и реабилитации
Бронхиты – воспалительные заболевания бронхов с преимущественным поражением слизистых оболочек. Это заболевание по частоте занимает первое место среди заболеваний органов дыхания.

Возникновение бронхитов напрямую связано с переохлаждением, поэтому заболевание чаще встречается в районах с холодным и влажным климатом, мужчины болеют чаще, чем женщины, обусловлено это большим контактом мужчин с профессиональными вредностями и курением. Бронхиты могут быть первичными и вторичными. К первичным бронхитам относятся те, когда первичное воспаление охватывает бронхи или верхние дыхательные пути. При вторичных же – воспалительный процесс начинается вне бронхов (грипп, корь, туберкулез и т. д. ) и затем в виде осложнения переходит на бронхи. По клиническому течению обычно различают острый и хронический бронхит.

Острый бронхит – остро возникшее раздражение или воспаление слизистой бронхов. Он часто сочетается с катаром верхних дыхательных путей.
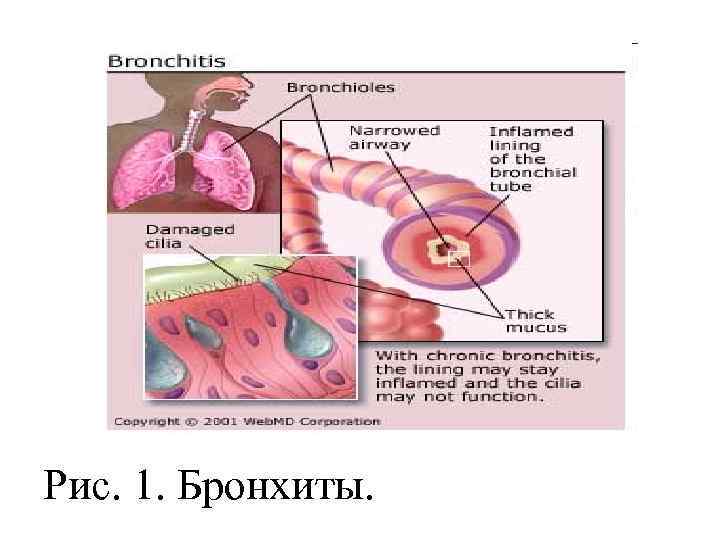
Рис. 1. Бронхиты.

Этиология, патогенез. Заболевание вызывается вирусами (вирусы гриппа, аденовирусы, парагриппозные, коревые, коклюшные и др. ), бактериями (стафилококки, стрептококки, пневмококки), физическими и химическими факторами (сухой, холодный, горячий воздух, окислы азота, сернистый газ, прочие летучие вещества). Предрасполагают к заболеванию охлаждения, курение табака, употребление алкоголя, хроническая очаговая инфекция с носо-глоточной области, нарушение носового дыхания, деформация грудной клетки.

Повреждающий агент проникает в трахею и бронхи с вдыхаемым воздухом, реже гематогенным или лимфогенным путем. Острое воспаление бронхиального дерева может сопровождаться нарушением бронхиальной проходимости отечновоспалительного или бронхоспастического механизма. Характерны гиперемия и набухание слизистой оболочки; на стенках бронхов, в их просвете – слизистый, слизисто-гнойный или гнойный секрет. В больших бронхах накопление экссудата происходит без нарушения проходимости, в малых же бронхах и бронхиолах может развиться закупорка и ателектаз. В более тяжелых случаях поражаются все слои бронхов, развивается парабронхит или так называемый «панбронхит» , с изменением нормальной структуры всей толщи стенки, нарушением лимфообращения и распространением воспалительного процесса на межуточную ткань легких. В этих случаях бронхит не излечивается полностью с восстановлением нормальной слизистой и процесс переходит в хронический.

Клиническая картина. Бронхит инфекционной этиологии нередко начинается на фоне острого ринита, ларингита. При легком течении заболевания – саднение за грудиной, сухой, реже влажный кашель, чувство разбитости, слабость, небольшой озноб. Температура тела субфебрильная, либо нормальная. Состав периферической крови не меняется. При среднетяжелом течении общее недомогание, слабость значительно выражены, характерны сильный сухой кашель, сопровождающийся затруднением дыхания и одышкой, боли в нижних отделах грудной клетки и брюшной стенки, связанные с перенапряжением мышц при кашле. Кашель постепенно становится влажным, мокрота приобретает слизисто-гнойный и гнойный характер. Температура тела остается субфебрильной. Тяжелое течение болезни наблюдается, как правило, при преимущественном поражении бронхиол. Острые симптомы болезни стихают к 4 -му дню и при благоприятном исходе полностью исчезают к 7 -му дню. Случаи острого бронхита, протекающие с нарушением бронхиальной проходимости, имеют тенденцию к затяжному течению и к переходу в хронический бронхит.

Тяжело протекают острые бронхиты токсико-химической этиологии. Болезнь начинается с мучительного кашля с выделением слизистой или кровянистой мокроты, быстро присоединяются одышка, удушье, которые могут прогрессировать, нарастает гипоксемия, развивается вначале дыхательная, а затем, возможно, и сердечно-сосудистая недостаточность. Не исключен бронхоспазм, приводящий к удушью. Тяжелое течение могут принимать и острые пылевые бронхиты, характеризующиеся вначале сухим, а затем и влажным кашлем, одышкой с учащением дыхания до 30 в минуту, цианозом слизистых оболочек. В легких определяется жесткое дыхание, сухие хрипы. Рентгенологически выявляется повышенная прозрачность легочных полей и умеренное расширение в прикорковой зоне. Течение типичного острого бронхита обычно благоприятное. В большинстве случаев к концу первой недели исчезают клинические проявления болезни, а через 2 недели наступает полное выздоровление, в случаях с ослабленными больными процесс затягивается до 3 -4 недель.

Лечение. При течении процесса с повышенной температурой показан постельный режим и уход за больным, рекомендуется обильное теплое питье с медом, малиной, липовым цветом; ацетилсалициловая кислота, аскорбиновая кислота. Для разжижения и лучшего отхождения мокроты используют подогретые щелочные и минеральные воды (боржом, бадамлы и др. ), эффективно щелочное питье (подогретое молоко с содой). При сухом мучительном кашле в начале заболевания назначают противокашлевые успокаивающие средства. Для разжижения слизистого вязкого содержимого бронхов полезны паровые ингаляции отваров трав: зверобоя, листьев эвкалипта, цветов ромашки, а также ингаляции эфирных масел (анисовое, ментоловое и др. ). Для снятия бронхоспазма применяют внутрь эуфиллин и бронхолитин по 1 ст. ложке 3 -4 раза в день.

Больным острым бронхитом при повышенной температуре тела и появлении гнойной мокроты назначают антибиотики и сульфаниламиды. Больным старческого возраста и ослабленным антибактериальную терапию проводят и при нормальной температуре тела с целью профилактики пневмонии. При болях за грудиной ставят горчичники на грудину и межлопаточную область. Показаны согревающие компрессы, теплые горчичные, ножные ванны (при нормальной температуре тела). При легкой (амбулаторной) форме бронхита, при отсутствии нарушений легочной вентиляции и одышки может применяться ЛФК, направленная на преодоление астенического состояния больного. Через 2 -3 дня после снижения интоксикации и температуры тела целесообразно включение звуковой гимнастики с последующим переходом, на протяжении недели, к дыхательным гимнастическим упражнениям.

Профилактика. Закаливание организма. Весьма важны и санитарногигиенические мероприятия: борьба с запыленностью, задымленностью, загазованностью, ликвидация влажности, борьба с курением и алкоголизмом. Помимо этого необходимо своевременно и настойчиво лечить заболевания верхних дыхательных путей. В большинстве случаев, при отсутствии осложнений наступает полное выздоровление. Порою полного излечения не наступает и процесс либо переходит в бронхопневмонию, либо принимает хроническое течение.

Хронический бронхит – это длительно протекающее диффузное воспаление бронхов, переходящее и на более глубокие слои стенки бронхов – перибронхит. Как все хронические заболевания, протекает со сменой периодов обострений и ремиссий.
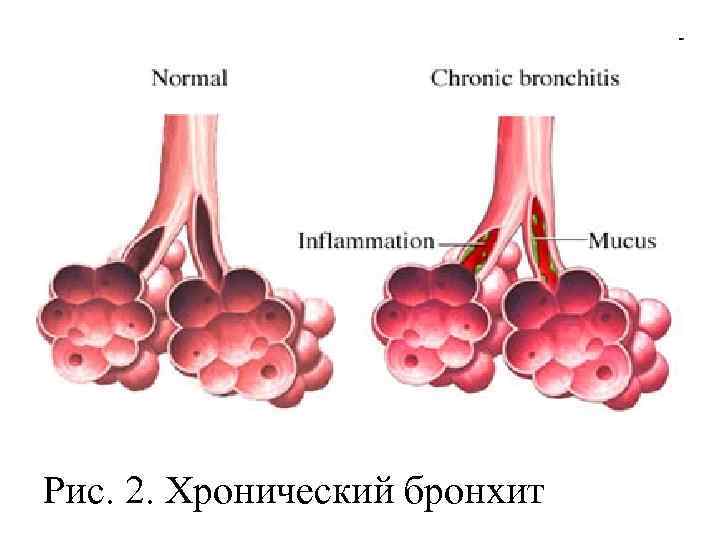
Рис. 2. Хронический бронхит

Этиология и патогенез. Хронический бронхит может быть следствием неизлеченного острого бронхита, но чаще он формируется как первично-хроническое заболевание под влиянием воздействия на слизистые оболочки бронхов летучих вредных веществ производственного и бытового характера (химические вещества и пылевые частицы, вдыхаемые с воздухом, существенно влияют на слизистые оболочки бронхов, в том числе и табачный дым). Обострение хронического бронхита обычно связано с инфекционным фактором (бактериально-вирусная инфекция). Предрасполагающие факторы: хронические воспалительные и нагноительные процессы в легких, снижение реактивности организма, наследственность. К основным патогенетическим процессам относятся усиление секреции слизи в бронхах (гипертрофия и гиперфункция бронхиальных желез), а также изменения состава секрета – значительное увеличение в нем кислых мукополисахаридов, что способствует увеличению вязкости мокроты. Это затрудняет опорожнение бронхиального дерева (оно возможно лишь при кашле). Постепенно развиваются дистрофия и атрофия эпителия слизистой бронха. Наступающее нарушение дренажной функции бронхов способствует возникновению бронхогенной инфекции.

Тяжелое проявление болезни – развитие бронхиальной обструкции. Ее причины: гиперплазия (разрастание) эпителия, слизистых желез, отеки и воспалительная инфильтрация бронхиальной стенки; обтурация (закупорка) избытком вязкого бронхиального секрета, бронхоспазм. Исходом хронического воспалительного процесса бронхов являются склероз бронхиальной стенки, перибронхиальный склероз, атрофия желез, мышц, эластических волокон, хрящей. Возможно склерозирование просвета бронха или его расширение с образованием бронхоэктазов. Возможен и другой вариант развития хронического бронхита. Соответственно, с процессом закупоривания бронхов в легких появляются плохо вентилируемые или не вентилируемые вообще участки. Кровь, которая проходит через легкие, не обогащается кислородом, поэтому развивается кислородное голодание, что ведет к спазму легочных артерий и к повышению общего легочного сопротивления. В крови увеличивается количество эритроцитов, она становится вязкой: лицо больного становится синюшным, ему не хватает воздуха и больной задыхается, появляются признаки сердечной недостаточности.

Клиническая картина. Начало постепенное. Первым симптомом является кашель по утрам с откашливанием слизистой мокроты. Затем он начинает возникать и ночью, усиливаясь в холодную погоду, с годами становится постоянным. Количество мокроты увеличивается, она становится слизисто-гнойной или гнойной. Появляется и прогрессирует одышка. Различают четыре варианта течения хронического бронхита. При простой неосложненной форме бронхит протекает с выделением слизистой мокроты, без бронхиальной обструкции. При гнойном бронхите постоянно или периодически выделяется гнойная мокрота, но бронхиальная обструкция не выражена. Обструктивный хронический бронхит характеризуется стойкими обструктивными нарушениями.

Гнойно-обструктивный бронхит протекает с выделением гнойной мокроты и с выраженными нарушениями вентиляции. Бронхоспастический синдром может развиваться при любой форме хронического бронхита. Для хронического бронхита типичны частые обострения, особенно в периоды холодной сырой погоды: усиливается кашель и одышка, увеличивается количество мокроты, появляется недомогание, потливость по ночам, быстрая утомляемость. Температура тела нормальная или субфебрильная, при обострении заболевания температура повышается. В крови лейкоцитоз, возрастает СОЭ. Обострение хронического бронхита сопровождается нарастающими расстройствами функции дыхания, а при наличии хронического легочного сердца и расстройствами кровообращения. Важными критериями для диагноза, выбора адекватной терапии, определения ее эффективности и прогноза при хроническом бронхите служат симптомы нарушения бронхиальной проходимости (бронхиальной обструкции): 1) появление одышки при физической нагрузке и при выходе из теплого помещения на холод; 2) выделение мокроты после длительного утомительного кашля; 3) наличие свистящих сухих хрипов на форсированном выдохе; 4) удлинение фазы выдоха; 5) данные методов функциональной диагностики.

Хронический бронхит – всегда диффузное заболевание, с развитием распространенной бронхиальной обструкции и нередко эмфиземы, дыхательной недостаточности и хронического легочного сердца. Кроме эмфиземы, хронический бронхит может осложняться развитием пневмосклероза, бронхопневмонии, бронхоэктазов. При ремиссии основные клинические проявления заболевания могут отсутствовать, либо они слабо выражены.

Лечение. Комплекс лечебных мероприятий, применяемых при хроническом бронхите, зависит от состояния больного и стадии болезни. В фазу обострения терапия должна быть направлена на ликвидацию воспалительного процесса в бронхах, улучшение бронхиальной проходимости, восстановление нарушенной общей и местной иммунологической реактивности. Назначают антибиотики и сульфаниламиды, антибиотики подбирают с учетом чувствительности микрофлоры мокроты. При гнойном бронхите парентеральное введение антибиотиков сочетают с интратрахеальным их введением. Лечение антибиотиками и сульфаниламидными препаратами рекомендуют сочетать с ингаляционной терапие.

Восстановление или улучшение бронхиальной проходимости – важное звено в комплексной терапии хронического бронхита, как в фазу обострения, так и в фазу ремиссии применяют: отхаркивающие, муколитические и бронхоспазмолитические препараты. Восстановлению дренажной функции бронхов способствуют лечебная физкультура и массаж грудной клетки. Используются и физиотерапевтические методы (диатермия, УВЧ на грудную клетку, электрофорез хлорида кальция и др. ). После стихания обострения больной должен продолжать занятия дыхательной гимнастикой, при возможности использовать санаторно-курортное лечение. Программа физической реабилитации несколько различна в зависимости от формы болезни.

Профилактика. Необходимо убрать все явные раздражители бронхов: устранить «вредные» условия работы, перестать курить. Целесообразно санация очагов инфекции в носоглотке, своевременная ликвидация инфекционных поражений дыхательных путей. Необходимы высококалорийная диета и большое количество витаминов. Полезны ингаляции из лука и чеснока, которые можно приготовить в домашних условиях. Больные хроническим бронхитом должны находиться под диспансерным наблюдением.

МЕТОДИКА ЛФК. Реабилитационные мероприятия (РМ) при бронхите можно начинать проводить при стихании острого процесса при острых бронхитах и после фазы обострения при хроническом бронхите. РМ направлены прежде всего на повышение общей и местной резистентности (сопротивляемости) бронхиального дерева, сопротивляемости организма к простудным и инфекционным заболеваниям в верхних дыхательных путях. ЗАДАЧИ ЛФК: • способствовать усилению крово- и лимфообращения, • уменьшению воспалительных изменений в бронхах, • восстановлению дренажной функции бронхов и механизма правильного дыхания.

При гнойном хроническом бронхите большое значение имеют дренажная гимнастика и постуральный дренаж. Проводимые регулярно (3 -4 раза в неделю), они должны препятствовать задержке гнойной мокроты в бронхах. При наличии обструктивного синдрома ЛФК целесообразно начинать со звуковой гимнастики с последующим дополнением ее дыхательными упражнениями. Важное значение имеет применение массажа грудной клетки, который способствует лучшему выделению мокроты, облегчает дыхание. Указанные лечебные меры в своей совокупности способствуют «очищению» бронхов, улучшению их дренажной функции, мобилизуют компенсаторные механизмы вентиляции.

Среди средств ЛФК, используемых в терапии ХБ, важное место отводится дыхательным упражнениям (ДУ): • Статические: заключаются в ритмичном дыхании, заключаются в урежении дыхания; заключаются в изменении типа дыхания (грудное (верхнегрудное, нижнегрудное), брюшное (диафрагмальное), смешанное (полное)); заключается в изменении структуры дыхательного цикла (ДУ с толчкообразным выдохом; ДУ, удлиняющие и тренирующие выдох; ДУ, заключающиеся в дифференцированном дыхании; ДУ с задержкой дыхания на вдохе; ДУ с задержкой дыхания на выдохе). • Динамические: облегчающие дыхание, улучшающие вентиляцию отдельных частей легкого, противоспаечные. • Дренажные.

К статическим ДУ, удлиняющим и тренирующим выдох (изменение структуры дыхательного цикла), относится звуковая гимнастика. Произношение на выдохе вибрирующих звуков (Р, Ж, З) уменьшает спазм бронхов и бронхиол, способствует более полному и глубокому выдоху. К этой же цели приводит произношение шипящих и свистящих звуков (Ш, Щ, С, Ф, Ч). Звуки «М» , «Н» (сонанты) могут произноситься в отличие от других звуков с закрытым ртом — «закрытый стон» . Действуя по принципу вибромассажа, они широко применяются в занятиях ЛГ при ХБ. Некоторые авторы рекомендуют начинать и заканчивать звуковые упражнения произнесением сочетания звуков «ПФФ» — «очистительный выдох» . Произвольно удлинить выдох можно на счет про себя (вдох на 2 счета, выдох - на 4). Удлинить выдох можно также, создавая препятствие: вдох носом, выдох ртом через сжатые губы, вытянутые трубочкой, через нос, через одну ноздрю. Для тренировки удлиненного выдоха в занятия можно включать произнесение скороговорок: вдох, на выдохе произносится фраза: «Как на горке, на пригорке жили 33 Егорки — раз Егорка, два — Егорка… и т. д. (на сколько хватит выдоха)» .

Динамические ДУ производятся с привлечением в акт дыхания дополнительно мышц верхнего плечевого пояса, туловища, нижних конечностей и т. д. Они способствуют улучшению подвижности ребер, позвоночника, диафрагмы, увеличивают глубину вдоха и выдоха, усиливают лимфо- и кровоток в легких, повышая эффективность вентиляции. Среди ДУ в терапии ХБ прежде всего используют облегчающие дыхание. Вдох облегчается движениями верхних конечностей в стороны, вверх за голову, разгибанием туловища, что способствует расширению грудной клетки, опусканию диафрагмы. Дыхательные упражнения, способствующие усилению вдоха: 1. И. п. — лежа на спине. А) вдох — поднять руку, выдох — опустить; б) вдох — развести руки в стороны, выдох — скрестить руки на груди; в) вдох — надавить руками на боковые поверхности грудной клетки. 2. И. п. — сидя на стуле. г) вдох — отвести руку в сторону; д) вдох — развести руки с гантелями (до 2 кг) в стороны. 3. И. п. — стоя. е) вдох — поднять руки вверх с максимальным прогибанием туловища назад; ж) то же с мячом в руках; з) то же с гимнастической палкой в руках; и) вдох — поднять гимнастическую палку вверх с поворотом туловища в сторону, выдох — наклонить туловище

Выдох облегчается во время приведения рук к туловищу, скрещивания их на груди, сгибания туловища, подтягивания согнутых ног к животу, так как эти упражнения уменьшают объем грудной клетки и поднимают диафрагму. Дыхательные упражнения, способствующие усилению выдоха. 1. И. п. — лежа на спине. а) сесть и наклониться вперед на выдохе (облегченный вариант: из и. п. сидя на полу на выдохе наклониться вперед). 2. И. п. — лежа на боку. б) на выдохе подтянуть ногу к груди, наклоняя голову к колену. 3. И. п. — сидя на стуле. в) на выдохе поочередно подтягивать ноги к груди; г) ноги широко расставлены, на выдохе поочередно наклоняться к ногам, стремясь достать кончики пальцев ног кистями рук; д) ноги вытянуты, в руках гантели массой не более 2 кг, на выдохе максимально наклонить туловище вперед. 4. И. п. — стоя. е) ноги шире плеч, на выдохе максимально наклонить туловище вперед; ж) то же с мячом в руках; з) ноги вместе, на выдохе поочередно подтягивать ноги к грудной клетке; и) на выдохе присесть и обхватить руками колени; к) на выдохе надавить руками на нижние и средние отделы боковой поверхности грудной клетки с наклоном туловища вперед.

Упражнения, улучшающие вентиляцию отдельных частей легкого, также являются разновидностью динамических ДУ. Верхние отделы легкого лучше вентилируются в исходном положении «руки на поясе» , так как при этом верхняя апертура грудной клетки частично освобождается от плечевого пояса и лучше развертывается на вдохе, нижние отделы — при поднимании на вдохе рук вверх, так как при этом расширяется нижняя апертура и уплощается диафрагма за счет сокращения ее собственной мускулатуры и растяжения ребер. Правое легкое лучше вентилируется при наклоне корпуса на вдохе влево с поднятой вверх правой рукой; левое легкое — при наклоне корпуса на вдохе вправо с поднятой вверх левой рукой.
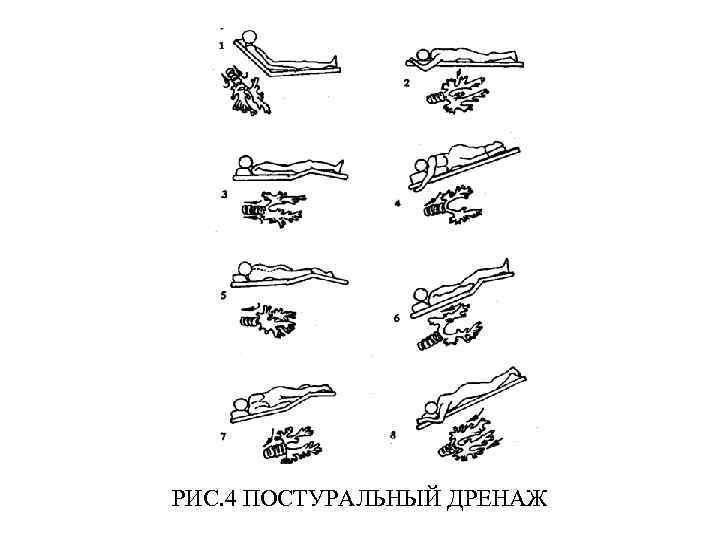
РИС. 4 ПОСТУРАЛЬНЫЙ ДРЕНАЖ
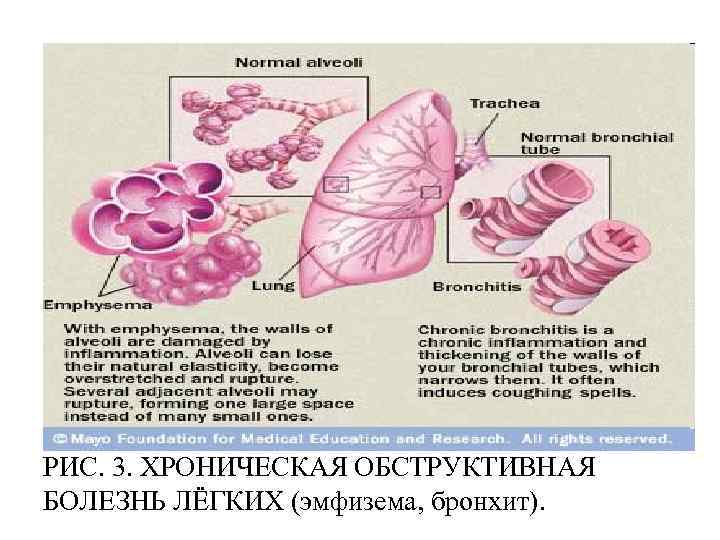
РИС. 3. ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЁГКИХ (эмфизема, бронхит).
4. ФР при бронхитах.ppt