МЕДИЦИНСКОЕ СТРАХОВАНИЕ.ppt
- Количество слайдов: 71
 ЛЕКЦИЯ «МЕДИЦИНСКОЕ СТРАХОВАНИЕ»
ЛЕКЦИЯ «МЕДИЦИНСКОЕ СТРАХОВАНИЕ»
 ПЛАН ЛЕКЦИИ 1. История страховой медицины в России. 2. Преимущества страховой медицины перед государственным здравоохранением. 3. Основные положения Федерального закона «Об обязательном медицинском страховании в Российской Федерации» .
ПЛАН ЛЕКЦИИ 1. История страховой медицины в России. 2. Преимущества страховой медицины перед государственным здравоохранением. 3. Основные положения Федерального закона «Об обязательном медицинском страховании в Российской Федерации» .
 1. История страховой медицины в России I этап: середина XIX века Принятие частных законов о социальном страховании различных групп рабочих, появление на промышленных предприятиях больничных касс и больниц. II этап: 1912 год Утверждение Государственной Думой «Всеобщего закона о медицинском страховании» . Создание Всероссийского страхового Совета (глава Совета - император Николай II). Оплата страховых взносов: 40% фабриканты и заводчики, а 60% - сами рабочие. Принятие программы социального страхования РСДРП на XII пражской конференции (проект подготовил Н. А. Семашко) с подробной разработкой страхования для всех видов наемного труда. Оплата страховых взносов полностью за счет предпринимателей.
1. История страховой медицины в России I этап: середина XIX века Принятие частных законов о социальном страховании различных групп рабочих, появление на промышленных предприятиях больничных касс и больниц. II этап: 1912 год Утверждение Государственной Думой «Всеобщего закона о медицинском страховании» . Создание Всероссийского страхового Совета (глава Совета - император Николай II). Оплата страховых взносов: 40% фабриканты и заводчики, а 60% - сами рабочие. Принятие программы социального страхования РСДРП на XII пражской конференции (проект подготовил Н. А. Семашко) с подробной разработкой страхования для всех видов наемного труда. Оплата страховых взносов полностью за счет предпринимателей.
 III этап: 1917 – 1918 гг. В стране существовало два вида медицины: 1. Государственная медицина, объединившая городскую и земскую медицину , с центральным органом Наркомздравом РСФСР (июль 1918 года) и медико-санитарными отделами на местах. 2. Страховая рабочая медицина, которой подчинялось через страховые кассы большинство лечебно-профилактических учреждений и, прежде всего, на промышленных предприятиях.
III этап: 1917 – 1918 гг. В стране существовало два вида медицины: 1. Государственная медицина, объединившая городскую и земскую медицину , с центральным органом Наркомздравом РСФСР (июль 1918 года) и медико-санитарными отделами на местах. 2. Страховая рабочая медицина, которой подчинялось через страховые кассы большинство лечебно-профилактических учреждений и, прежде всего, на промышленных предприятиях.
 IV этап: 18 февраля 1919 года Принятие Декрета Совета народных комиссаров РСФСР об объединении государственной и страховой медицины в единую советскую медицину во главе с Наркомздравом. V этап: 1921 – 1928 гг. период новой экономической политики Возвращение к страховой медицине. Создание страховых касс, подчинявшихся Наркомздраву. Страховые взносы работодателей составляли 10% заработной платы.
IV этап: 18 февраля 1919 года Принятие Декрета Совета народных комиссаров РСФСР об объединении государственной и страховой медицины в единую советскую медицину во главе с Наркомздравом. V этап: 1921 – 1928 гг. период новой экономической политики Возвращение к страховой медицине. Создание страховых касс, подчинявшихся Наркомздраву. Страховые взносы работодателей составляли 10% заработной платы.
 VI этап: 28 июня 1991 года Принятие закона «О медицинском страховании граждан в РСФСР» , определившего цель и виды медицинского страхования, объект и субъектов медицинского страхования, их права и обязанности, источники финансирования здравоохранения, величину страхового взноса, регулирование отношений сторон в системе медицинского страхования.
VI этап: 28 июня 1991 года Принятие закона «О медицинском страховании граждан в РСФСР» , определившего цель и виды медицинского страхования, объект и субъектов медицинского страхования, их права и обязанности, источники финансирования здравоохранения, величину страхового взноса, регулирование отношений сторон в системе медицинского страхования.
 VII этап: 29 ноября 2010 года Принятия Федерального закона «Об обязательном медицинском страховании в Российской Федерации» .
VII этап: 29 ноября 2010 года Принятия Федерального закона «Об обязательном медицинском страховании в Российской Федерации» .
 Структура общественного здравоохранения 1. Система государственного здравоохранения 2. Страховая система здравоохранения 3. Фонды, общества, ассоциации, оказывающие помощь здравоохранению
Структура общественного здравоохранения 1. Система государственного здравоохранения 2. Страховая система здравоохранения 3. Фонды, общества, ассоциации, оказывающие помощь здравоохранению
 2. Преимущества страховой медицины перед государственным здравоохранением: 1. Целевой характер налогообложения. 2. Децентрализованный характер формирования страховых фондов. 3. Изменение принципа оказания медицинской помощи населению. 4. Изменение форм оказания медицинской помощи. 5. Непосредственное участие населения в оплате медицинской помощи и финансировании здравоохранения.
2. Преимущества страховой медицины перед государственным здравоохранением: 1. Целевой характер налогообложения. 2. Децентрализованный характер формирования страховых фондов. 3. Изменение принципа оказания медицинской помощи населению. 4. Изменение форм оказания медицинской помощи. 5. Непосредственное участие населения в оплате медицинской помощи и финансировании здравоохранения.

 3. Основные положения Федерального закона «Об обязательном медицинском страховании в Российской Федерации» Федеральный закон от 29 ноября 2010 года № 326 – ФЗ «Об обязательном медицинском страховании в Российской Федерации» принят Государственной Думой. Содержит 11 глав и 52 статьи.
3. Основные положения Федерального закона «Об обязательном медицинском страховании в Российской Федерации» Федеральный закон от 29 ноября 2010 года № 326 – ФЗ «Об обязательном медицинском страховании в Российской Федерации» принят Государственной Думой. Содержит 11 глав и 52 статьи.
 Общие положения Предметом регулирования Федерального закона являются отношения, возникающие в связи с осуществлением обязательного медицинского страхования, которые определяют правовое положение субъектов и участников обязательного медицинского страхования, их права и обязанности, гарантии их реализации, отношения и ответственность, связанные с уплатой страховых взносов на обязательное медицинское страхование.
Общие положения Предметом регулирования Федерального закона являются отношения, возникающие в связи с осуществлением обязательного медицинского страхования, которые определяют правовое положение субъектов и участников обязательного медицинского страхования, их права и обязанности, гарантии их реализации, отношения и ответственность, связанные с уплатой страховых взносов на обязательное медицинское страхование.
 Правовые основы обязательного медицинского страхования Законодательство об обязательном медицинском страховании основывается на: 1. 2. 3. 4. 5. Конституции РФ (1993 г. ) Основах законодательства РФ об охране здоровья граждан (1993 г. ) Федеральном законе «Об основах обязательного медицинского страхования» (1999 г. ) Федеральном законе «Об обязательном медицинском страховании в Российской Федерации» (2010 г. ) Другими федеральными законами, нормативными правовыми актами РФ и субъектов РФ.
Правовые основы обязательного медицинского страхования Законодательство об обязательном медицинском страховании основывается на: 1. 2. 3. 4. 5. Конституции РФ (1993 г. ) Основах законодательства РФ об охране здоровья граждан (1993 г. ) Федеральном законе «Об основах обязательного медицинского страхования» (1999 г. ) Федеральном законе «Об обязательном медицинском страховании в Российской Федерации» (2010 г. ) Другими федеральными законами, нормативными правовыми актами РФ и субъектов РФ.
 Основные понятия 1) обязательное медицинское страхование – вид обязательного страхования, представляющий систему создаваемых государством правовых, экономических и организационных мер, направленных на обеспечение при наступлении страхового случая гарантий бесплатного оказания застрахованному лицу медицинской помощи за счет средств обязательного медицинского страхования.
Основные понятия 1) обязательное медицинское страхование – вид обязательного страхования, представляющий систему создаваемых государством правовых, экономических и организационных мер, направленных на обеспечение при наступлении страхового случая гарантий бесплатного оказания застрахованному лицу медицинской помощи за счет средств обязательного медицинского страхования.
 2) объект обязательного медицинского страхования страховой риск, связанный с возникновением страхового случая; 3) страховой риск - предполагаемое событие, при наступлении которого возникает необходимость осуществления расходов на оплату оказываемой застрахованному лицу медицинской помощи; 4) страховой случай - совершившееся событие (заболевание, травма, иное состояние здоровья застрахованного лица, профилактические мероприятия), при наступлении которого застрахованному лицу предоставляется страховое обеспечение по обязательному медицинскому страхованию; 5) страховое обеспечение по обязательному медицинскому страхованию – предоставление застрахованному лицу необходимой медицинской помощи при наступлении страхового случая и её оплата медицинской организации;
2) объект обязательного медицинского страхования страховой риск, связанный с возникновением страхового случая; 3) страховой риск - предполагаемое событие, при наступлении которого возникает необходимость осуществления расходов на оплату оказываемой застрахованному лицу медицинской помощи; 4) страховой случай - совершившееся событие (заболевание, травма, иное состояние здоровья застрахованного лица, профилактические мероприятия), при наступлении которого застрахованному лицу предоставляется страховое обеспечение по обязательному медицинскому страхованию; 5) страховое обеспечение по обязательному медицинскому страхованию – предоставление застрахованному лицу необходимой медицинской помощи при наступлении страхового случая и её оплата медицинской организации;
 6) страховые взносы на обязательное медицинское страхование - обязательные платежи, которые уплачиваются страхователями, обладают обезличенным характером и целевым назначением, которых является обеспечение прав застрахованного лица на получение страхового обеспечения; 7) застрахованное лицо - физическое лицо, на которое распространяется обязательное медицинское страхование.
6) страховые взносы на обязательное медицинское страхование - обязательные платежи, которые уплачиваются страхователями, обладают обезличенным характером и целевым назначением, которых является обеспечение прав застрахованного лица на получение страхового обеспечения; 7) застрахованное лицо - физическое лицо, на которое распространяется обязательное медицинское страхование.
 8) базовая программа обязательного медицинского страхования - составная часть программы государственных гарантий бесплатного оказания гражданам медицинской помощи, определяющая права застрахованных лиц на бесплатное оказание им за счет средств обязательного медицинского страхования на всей территории Российской Федерации медицинской помощи и устанавливающая единые требования к территориальным программам обязательного медицинского страхования; 9) территориальная программа обязательного медицинского страхования составная часть территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи, определяющая права застрахованных лиц на бесплатное оказание им медицинской помощи на территории субъекта Российской Федерации и соответствующая единым требованиям базовой программы обязательного медицинского страхования.
8) базовая программа обязательного медицинского страхования - составная часть программы государственных гарантий бесплатного оказания гражданам медицинской помощи, определяющая права застрахованных лиц на бесплатное оказание им за счет средств обязательного медицинского страхования на всей территории Российской Федерации медицинской помощи и устанавливающая единые требования к территориальным программам обязательного медицинского страхования; 9) территориальная программа обязательного медицинского страхования составная часть территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи, определяющая права застрахованных лиц на бесплатное оказание им медицинской помощи на территории субъекта Российской Федерации и соответствующая единым требованиям базовой программы обязательного медицинского страхования.
 Основные принципы осуществления обязательного медицинского страхования: 1) обеспечение за счет средств обязательного медицинского страхования бесплатного оказания застрахованному лицу медицинской помощи при наступлении страхового случая в рамках территориальной и базовой программ обязательного медицинского страхования; 2) устойчивость финансовой системы обязательного медицинского страхования; 3) обязательность уплаты страхователями страховых взносов на обязательное медицинское страхование;
Основные принципы осуществления обязательного медицинского страхования: 1) обеспечение за счет средств обязательного медицинского страхования бесплатного оказания застрахованному лицу медицинской помощи при наступлении страхового случая в рамках территориальной и базовой программ обязательного медицинского страхования; 2) устойчивость финансовой системы обязательного медицинского страхования; 3) обязательность уплаты страхователями страховых взносов на обязательное медицинское страхование;
 соблюдение прав застрахованных лиц на исполнение обязательств по обязательному медицинскому страхованию в рамках базовой программы обязательного медицинского страхования независимо от финансового положения страховщика; 5) создание условий для обеспечения доступности и качества медицинской помощи; 6) равноправие представительства субъектов и участников обязательного медицинского страхования в органах управления обязательного медицинского страхования. 4)
соблюдение прав застрахованных лиц на исполнение обязательств по обязательному медицинскому страхованию в рамках базовой программы обязательного медицинского страхования независимо от финансового положения страховщика; 5) создание условий для обеспечения доступности и качества медицинской помощи; 6) равноправие представительства субъектов и участников обязательного медицинского страхования в органах управления обязательного медицинского страхования. 4)
 Субъекты обязательного медицинского страхования и участники обязательного медицинского страхования Субъекты обязательного медицинского страхования: 1. застрахованные лица 2. страхователи 3. Федеральный фонд (страховщик) Участники обязательного медицинского страхования: 1. территориальные фонды; 2. страховые медицинские организации; 3. медицинские организации
Субъекты обязательного медицинского страхования и участники обязательного медицинского страхования Субъекты обязательного медицинского страхования: 1. застрахованные лица 2. страхователи 3. Федеральный фонд (страховщик) Участники обязательного медицинского страхования: 1. территориальные фонды; 2. страховые медицинские организации; 3. медицинские организации
 Застрахованными лицами 1) 2) 3) 4) являются граждане Российской Федерации, постоянно или временно проживающие в Российской Федерации иностранные граждане, лица без гражданства, а также беженцы: работающие по трудовому договору или гражданско-правовому договору, а также по договору авторского заказа или лицензионному договору; самостоятельно обеспечивающие себя работой (индивидуальные предприниматели, занимающиеся частной практикой нотариусы, адвокаты); являющиеся членами крестьянских (фермерских) хозяйств; являющиеся членами семейных (родовых) общин коренных малочисленных народов Севера, Сибири и Дальнего Востока Российской Федерации, проживающие в районах Севера, Сибири и Дальнего Востока Российской Федерации, занимающихся традиционными отраслями хозяйствования;
Застрахованными лицами 1) 2) 3) 4) являются граждане Российской Федерации, постоянно или временно проживающие в Российской Федерации иностранные граждане, лица без гражданства, а также беженцы: работающие по трудовому договору или гражданско-правовому договору, а также по договору авторского заказа или лицензионному договору; самостоятельно обеспечивающие себя работой (индивидуальные предприниматели, занимающиеся частной практикой нотариусы, адвокаты); являющиеся членами крестьянских (фермерских) хозяйств; являющиеся членами семейных (родовых) общин коренных малочисленных народов Севера, Сибири и Дальнего Востока Российской Федерации, проживающие в районах Севера, Сибири и Дальнего Востока Российской Федерации, занимающихся традиционными отраслями хозяйствования;
 5) неработающие граждане: а) дети со дня рождения до достижения ими возраста 18 лет; б) неработающие пенсионеры; в) граждане, обучающиеся по очной форме в образовательных учреждениях начального, среднего и высшего профессионального образования; г) безработные граждане, зарегистрированные в соответствии с законодательством о занятости; д) один из родителей или опекун, занятые уходом за ребенком до достижения им возраста трех лет; е) трудоспособные граждане, занятые уходом за детьмиинвалидами, инвалидами I группы, лицами, достигшими возраста 80 лет; ж) иные не работающие по трудовому договору.
5) неработающие граждане: а) дети со дня рождения до достижения ими возраста 18 лет; б) неработающие пенсионеры; в) граждане, обучающиеся по очной форме в образовательных учреждениях начального, среднего и высшего профессионального образования; г) безработные граждане, зарегистрированные в соответствии с законодательством о занятости; д) один из родителей или опекун, занятые уходом за ребенком до достижения им возраста трех лет; е) трудоспособные граждане, занятые уходом за детьмиинвалидами, инвалидами I группы, лицами, достигшими возраста 80 лет; ж) иные не работающие по трудовому договору.
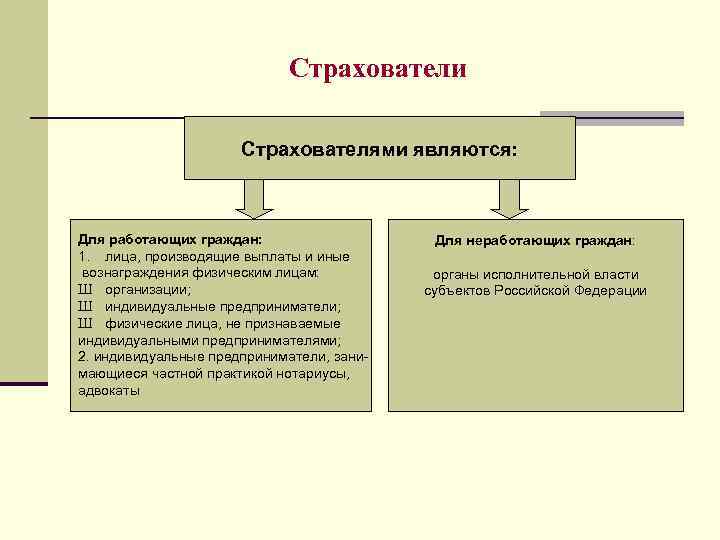 Страхователи Страхователями являются: Для работающих граждан: 1. лица, производящие выплаты и иные вознаграждения физическим лицам: Ш организации; Ш индивидуальные предприниматели; Ш физические лица, не признаваемые индивидуальными предпринимателями; 2. индивидуальные предприниматели, занимающиеся частной практикой нотариусы, адвокаты Для неработающих граждан: органы исполнительной власти субъектов Российской Федерации
Страхователи Страхователями являются: Для работающих граждан: 1. лица, производящие выплаты и иные вознаграждения физическим лицам: Ш организации; Ш индивидуальные предприниматели; Ш физические лица, не признаваемые индивидуальными предпринимателями; 2. индивидуальные предприниматели, занимающиеся частной практикой нотариусы, адвокаты Для неработающих граждан: органы исполнительной власти субъектов Российской Федерации
 Задача страхователей: своевременно и в полном объеме осуществляют уплату страховых взносов на обязательное медицинское страхование.
Задача страхователей: своевременно и в полном объеме осуществляют уплату страховых взносов на обязательное медицинское страхование.
 Федеральный фонд (страховщик) - это некоммерческая организация, созданная Российской Федерацией для реализации государственной политики в сфере обязательного медицинского страхования.
Федеральный фонд (страховщик) - это некоммерческая организация, созданная Российской Федерацией для реализации государственной политики в сфере обязательного медицинского страхования.
 Территориальные фонды - это некоммерческие организации, созданные субъектами Российской Федерацией для реализации государственной политики в сфере обязательного медицинского страхования на территориях субъектов Российской Федерации.
Территориальные фонды - это некоммерческие организации, созданные субъектами Российской Федерацией для реализации государственной политики в сфере обязательного медицинского страхования на территориях субъектов Российской Федерации.
 ФОНДЫ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ: n аккумулируют средства обязательного медицинского страхования; n обеспечивают финансовую устойчивость системы обязательного медицинского страхования; n обеспечивают выравнивание финансовых ресурсов обязательного медицинского страхования.
ФОНДЫ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ: n аккумулируют средства обязательного медицинского страхования; n обеспечивают финансовую устойчивость системы обязательного медицинского страхования; n обеспечивают выравнивание финансовых ресурсов обязательного медицинского страхования.
 Страховая медицинская организация - это страховая организация, имеющая лицензию, выданную федеральным органом исполнительной власти. Страховая организация осуществляет свои полномочия в соответствии с настоящим законом и договором о финансовом обеспечении обязательного медицинского страхования, заключенным между ТФ ОМС и страховой медицинской организацией.
Страховая медицинская организация - это страховая организация, имеющая лицензию, выданную федеральным органом исполнительной власти. Страховая организация осуществляет свои полномочия в соответствии с настоящим законом и договором о финансовом обеспечении обязательного медицинского страхования, заключенным между ТФ ОМС и страховой медицинской организацией.
 Медицинские организации К медицинским организациям в сфере обязательного медицинского страхования относятся медицинские организации имеющие право на осуществление медицинской деятельности и включенные в реестр медицинских организаций, осуществляющих деятельность в сфере ОМС. Задача: бесплатно оказывать застрахованным лицам медицинскую помощь в рамках программ ОМС.
Медицинские организации К медицинским организациям в сфере обязательного медицинского страхования относятся медицинские организации имеющие право на осуществление медицинской деятельности и включенные в реестр медицинских организаций, осуществляющих деятельность в сфере ОМС. Задача: бесплатно оказывать застрахованным лицам медицинскую помощь в рамках программ ОМС.
 Права и обязанности застрахованных лиц 1. Застрахованные лица имеют право на: бесплатное оказание им медицинской помощи медицинскими организациями при наступлении страхового случая: а) на всей территории Российской Федерации в объеме, установленном базовой программой обязательного медицинского страхования; б) на территории субъекта Российской Федерации, в объеме, установленном территориальной программой обязательного медицинского страхования; 2) выбор страховой медицинской организации; 3) замену страховой медицинской организации; в случае изменения места жительства или прекращения действия договора о финансовом обеспечении обязательного медицинского страхования; 4) выбор медицинской организации из участвующих медицинских организациях в реализации территориальной программы обязательного медицинского страхования; 1)
Права и обязанности застрахованных лиц 1. Застрахованные лица имеют право на: бесплатное оказание им медицинской помощи медицинскими организациями при наступлении страхового случая: а) на всей территории Российской Федерации в объеме, установленном базовой программой обязательного медицинского страхования; б) на территории субъекта Российской Федерации, в объеме, установленном территориальной программой обязательного медицинского страхования; 2) выбор страховой медицинской организации; 3) замену страховой медицинской организации; в случае изменения места жительства или прекращения действия договора о финансовом обеспечении обязательного медицинского страхования; 4) выбор медицинской организации из участвующих медицинских организациях в реализации территориальной программы обязательного медицинского страхования; 1)
 5) выбор врача; 6) получение от территориального фонда, страховой медицинской организации и медицинских организаций достоверной информации о видах, качестве и об условиях предоставления медицинской помощи; 7) защиту персональных данных, необходимых для ведения персонифицированного учета в сфере обязательного медицинского страхования; 8) возмещение страховой медицинской организацией и медицинской организацией ущерба, причиненного в связи с неисполнением или ненадлежащим исполнением ею обязанностей по организации предоставления медицинской помощи; 9) защиту прав и законных интересов в сфере обязательного медицинского страхования.
5) выбор врача; 6) получение от территориального фонда, страховой медицинской организации и медицинских организаций достоверной информации о видах, качестве и об условиях предоставления медицинской помощи; 7) защиту персональных данных, необходимых для ведения персонифицированного учета в сфере обязательного медицинского страхования; 8) возмещение страховой медицинской организацией и медицинской организацией ущерба, причиненного в связи с неисполнением или ненадлежащим исполнением ею обязанностей по организации предоставления медицинской помощи; 9) защиту прав и законных интересов в сфере обязательного медицинского страхования.
 2. Застрахованные лица обязаны: 1) предъявить полис обязательного медицинского страхования при обращении за медицинской помощью, за исключением случаев оказания экстренной медицинской помощи; 2) подать в страховую медицинскую организацию лично или через своего представителя заявление о выборе страховой медицинской организации в соответствии с правилами обязательного медицинского страхования; 3) уведомить страховую медицинскую организацию об изменении фамилии, имени, отчества, места жительства в течение одного месяца со дня, когда эти изменения произошли; 4) осуществить выбор страховой медицинской организации по новому месту жительства в течение одного месяца в случае изменения места жительства и отсутствия страховой медицинской организации, в которой ранее был застрахован гражданин.
2. Застрахованные лица обязаны: 1) предъявить полис обязательного медицинского страхования при обращении за медицинской помощью, за исключением случаев оказания экстренной медицинской помощи; 2) подать в страховую медицинскую организацию лично или через своего представителя заявление о выборе страховой медицинской организации в соответствии с правилами обязательного медицинского страхования; 3) уведомить страховую медицинскую организацию об изменении фамилии, имени, отчества, места жительства в течение одного месяца со дня, когда эти изменения произошли; 4) осуществить выбор страховой медицинской организации по новому месту жительства в течение одного месяца в случае изменения места жительства и отсутствия страховой медицинской организации, в которой ранее был застрахован гражданин.
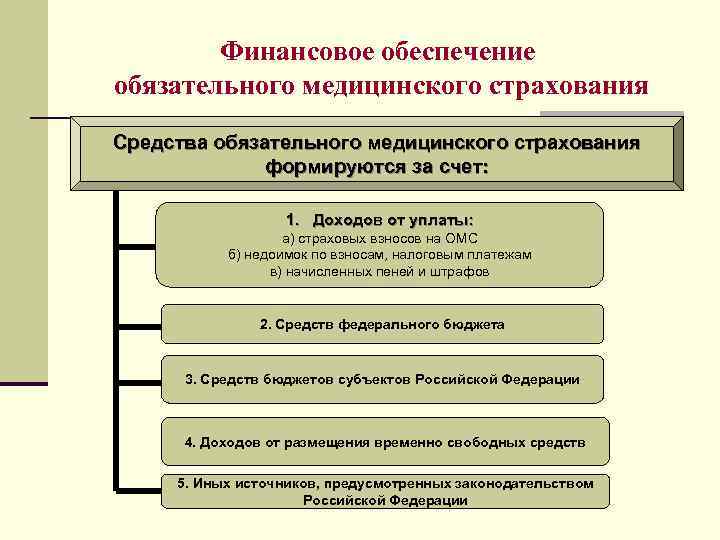 Финансовое обеспечение обязательного медицинского страхования Средства обязательного медицинского страхования формируются за счет: 1. Доходов от уплаты: а) страховых взносов на ОМС б) недоимок по взносам, налоговым платежам в) начисленных пеней и штрафов 2. Средств федерального бюджета 3. Средств бюджетов субъектов Российской Федерации 4. Доходов от размещения временно свободных средств 5. Иных источников, предусмотренных законодательством Российской Федерации
Финансовое обеспечение обязательного медицинского страхования Средства обязательного медицинского страхования формируются за счет: 1. Доходов от уплаты: а) страховых взносов на ОМС б) недоимок по взносам, налоговым платежам в) начисленных пеней и штрафов 2. Средств федерального бюджета 3. Средств бюджетов субъектов Российской Федерации 4. Доходов от размещения временно свободных средств 5. Иных источников, предусмотренных законодательством Российской Федерации
 Страховые взносы на обязательное медицинское страхование работающего населения составляют 3, 1% от начисленной оплаты труда за работающее населения организаций, предприятий, учреждений любой формы собственности.
Страховые взносы на обязательное медицинское страхование работающего населения составляют 3, 1% от начисленной оплаты труда за работающее населения организаций, предприятий, учреждений любой формы собственности.
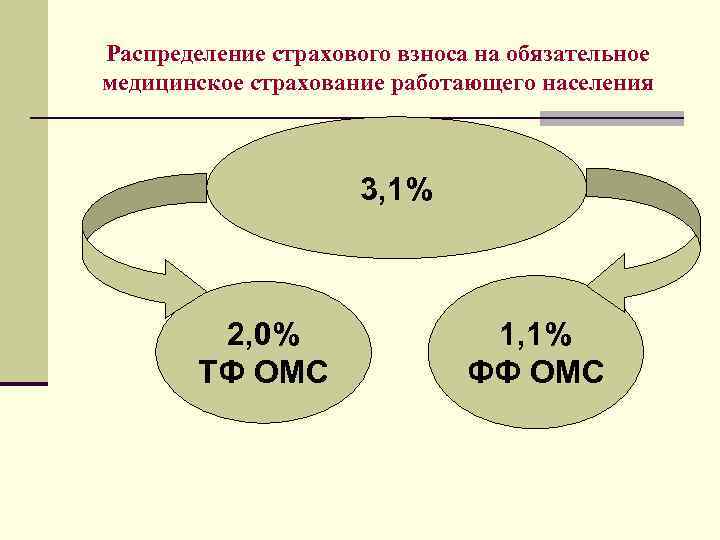 Распределение страхового взноса на обязательное медицинское страхование работающего населения 3, 1% 2, 0% ТФ ОМС 1, 1% ФФ ОМС
Распределение страхового взноса на обязательное медицинское страхование работающего населения 3, 1% 2, 0% ТФ ОМС 1, 1% ФФ ОМС
 Страховой взнос на обязательное медицинское страхование неработающего населения выплачивается из бюджета субъекта Российской Федерации в размере норматива финансового обеспечения (подушевого норматива) территориальной программы обязательного медицинского страхования в расчете на одного застрахованного лица.
Страховой взнос на обязательное медицинское страхование неработающего населения выплачивается из бюджета субъекта Российской Федерации в размере норматива финансового обеспечения (подушевого норматива) территориальной программы обязательного медицинского страхования в расчете на одного застрахованного лица.
 Величина финансового обеспечения (подушевого норматива) неработающего населения определяется Программой государственных гарантий оказания гражданам РФ бесплатной медицинской помощи и составляет на 2011 год 7631, 4 рубля: n 4102, 9 рубля – за счет средств ОМС; n 3530, 5 рубля – за счет соответствующих бюджетов
Величина финансового обеспечения (подушевого норматива) неработающего населения определяется Программой государственных гарантий оказания гражданам РФ бесплатной медицинской помощи и составляет на 2011 год 7631, 4 рубля: n 4102, 9 рубля – за счет средств ОМС; n 3530, 5 рубля – за счет соответствующих бюджетов
 СХЕМА финансирования обязательного медицинского страхования с 1 января 2011 года Территориальный орган Пенсионного фонда РФ Территориальный фонд обязательного медицинского страхования Страховая медицинская организация Медицинская организация
СХЕМА финансирования обязательного медицинского страхования с 1 января 2011 года Территориальный орган Пенсионного фонда РФ Территориальный фонд обязательного медицинского страхования Страховая медицинская организация Медицинская организация
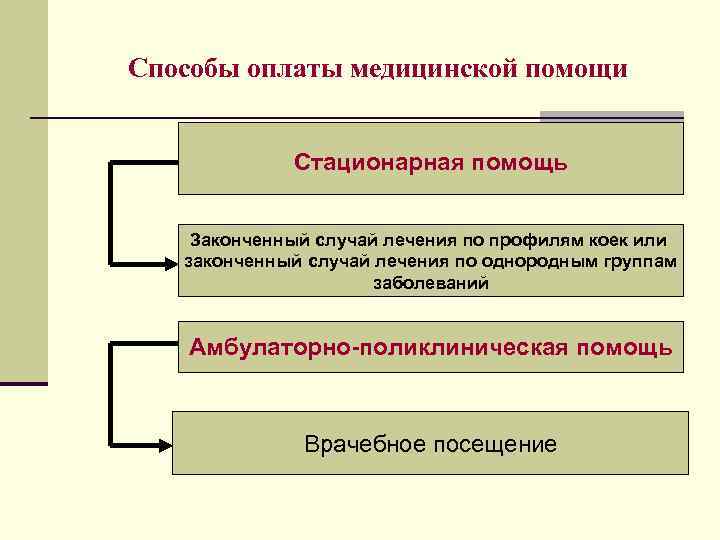 Способы оплаты медицинской помощи Стационарная помощь Законченный случай лечения по профилям коек или законченный случай лечения по однородным группам заболеваний Амбулаторно-поликлиническая помощь Врачебное посещение
Способы оплаты медицинской помощи Стационарная помощь Законченный случай лечения по профилям коек или законченный случай лечения по однородным группам заболеваний Амбулаторно-поликлиническая помощь Врачебное посещение
 Программа государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи разрабатывается и утверждается Правительством РФ в целях обеспечения конституционных прав граждан РФ на получение бесплатной медицинской помощи.
Программа государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи разрабатывается и утверждается Правительством РФ в целях обеспечения конституционных прав граждан РФ на получение бесплатной медицинской помощи.
 Определяет: § виды и условия оказания медицинской помощи § нормативы объема медицинской помощи § нормативы финансовых затрат на единицу объема медицинской помощи § подушевые нормативы финансового обеспечения § порядок формирования и структуру тарифов на медицинскую помощь § критерии качества и доступности медицинской помощи
Определяет: § виды и условия оказания медицинской помощи § нормативы объема медицинской помощи § нормативы финансовых затрат на единицу объема медицинской помощи § подушевые нормативы финансового обеспечения § порядок формирования и структуру тарифов на медицинскую помощь § критерии качества и доступности медицинской помощи
 Виды и условия оказания медицинской помощи В рамках Программы бесплатно предоставляются: Ш первичная медико-санитарная помощь; Ш скорая, в том числе специализированная (санитарно-авиационная) помощь; Ш специализированная, в том числе высокотехнологичная, медицинская помощь.
Виды и условия оказания медицинской помощи В рамках Программы бесплатно предоставляются: Ш первичная медико-санитарная помощь; Ш скорая, в том числе специализированная (санитарно-авиационная) помощь; Ш специализированная, в том числе высокотехнологичная, медицинская помощь.
 Первичная медико-санитарная помощь Включает: - лечение наиболее распространенных болезней, травм, отравлений, требующих неотложной медицинской помощи; - медицинскую профилактику заболеваний; - проведение профилактических прививок и профилактических осмотров.
Первичная медико-санитарная помощь Включает: - лечение наиболее распространенных болезней, травм, отравлений, требующих неотложной медицинской помощи; - медицинскую профилактику заболеваний; - проведение профилактических прививок и профилактических осмотров.
 Скорая, в том числе специализированная (санитарно-авиационная) помощь Оказывается безотлагательно гражданам при состояниях, требующих срочного медицинского вмешательства (несчастные случаи, травмы, отравления, заболевания).
Скорая, в том числе специализированная (санитарно-авиационная) помощь Оказывается безотлагательно гражданам при состояниях, требующих срочного медицинского вмешательства (несчастные случаи, травмы, отравления, заболевания).
 Специализированная, в том числе высокотехнологичная, медицинская помощь Предоставляется при заболеваниях, требующих специальных методов диагностики, лечения и использования сложных, уникальных и ресурсоемких медицинских технологий.
Специализированная, в том числе высокотехнологичная, медицинская помощь Предоставляется при заболеваниях, требующих специальных методов диагностики, лечения и использования сложных, уникальных и ресурсоемких медицинских технологий.
 За счет средств ОМС оплачивается медицинская помощь и обеспечение лекарственными препаратами при: § § § § § инфекционных и паразитарных заболеваниях, кроме болезней, передающихся половым путем, туберкулеза, ВИЧ -инфекции и синдрома приобретенного иммунодефицита; новообразованиях; болезнях эндокринной системы; расстройствах питания и нарушениях обмена веществ; болезнях нервной системы; болезнях крови и кроветворных органов; отдельных нарушениях, вовлекающих иммунные механизмы; болезнях глаза и его придаточного аппарата; болезнях уха и сосцевидного отростка; болезнях системы кровообращения;
За счет средств ОМС оплачивается медицинская помощь и обеспечение лекарственными препаратами при: § § § § § инфекционных и паразитарных заболеваниях, кроме болезней, передающихся половым путем, туберкулеза, ВИЧ -инфекции и синдрома приобретенного иммунодефицита; новообразованиях; болезнях эндокринной системы; расстройствах питания и нарушениях обмена веществ; болезнях нервной системы; болезнях крови и кроветворных органов; отдельных нарушениях, вовлекающих иммунные механизмы; болезнях глаза и его придаточного аппарата; болезнях уха и сосцевидного отростка; болезнях системы кровообращения;
 § § § § § болезнях органов дыхания; болезнях органов пищеварения; болезнях мочеполовой системы; болезнях кожи и подкожной клетчатки; болезнях костно-мышечной системы и соединительной ткани; травмах, отравлениях и последствиях воздействия внешний причин; врожденных аномалиях; деформации и хромосомных нарушениях; беременности, родах, послеродовом периоде и абортах; отдельных состояниях, возникающих у детей в перинатальном периоде
§ § § § § болезнях органов дыхания; болезнях органов пищеварения; болезнях мочеполовой системы; болезнях кожи и подкожной клетчатки; болезнях костно-мышечной системы и соединительной ткани; травмах, отравлениях и последствиях воздействия внешний причин; врожденных аномалиях; деформации и хромосомных нарушениях; беременности, родах, послеродовом периоде и абортах; отдельных состояниях, возникающих у детей в перинатальном периоде
 За счет бюджетных ассигнований федерального бюджета предоставляются: n дополнительная медицинская помощь, оказываемая врачами- n n n терапевтами участковыми, врачами-педиатрами участковыми, врачами общей практики, медицинскими сестрами участковыми врачей-терапевтов участковых, медицинскими сестрами участковыми врачей-педиатров участковых и медицинскими сестрами врачей общей практики федеральных государственных учреждений; специализированная медицинская помощь, оказываемая в федеральных специализированных медицинских учреждениях; высокотехнологичная медицинская помощь, оказываемая в медицинских организациях в соответствии с государственным заданием; дополнительные мероприятия по развитию профилактического направления в рамках реализации Национального проекта «Здоровье» ; скорая медицинская помощь, оказываемая в федеральных государственных учреждениях; лекарственные препараты для лечения больных злокачественными новообразованиями лимфоидной, кроветворной тканей. гемофилией, муковисцидозом, рассеянным склерозом.
За счет бюджетных ассигнований федерального бюджета предоставляются: n дополнительная медицинская помощь, оказываемая врачами- n n n терапевтами участковыми, врачами-педиатрами участковыми, врачами общей практики, медицинскими сестрами участковыми врачей-терапевтов участковых, медицинскими сестрами участковыми врачей-педиатров участковых и медицинскими сестрами врачей общей практики федеральных государственных учреждений; специализированная медицинская помощь, оказываемая в федеральных специализированных медицинских учреждениях; высокотехнологичная медицинская помощь, оказываемая в медицинских организациях в соответствии с государственным заданием; дополнительные мероприятия по развитию профилактического направления в рамках реализации Национального проекта «Здоровье» ; скорая медицинская помощь, оказываемая в федеральных государственных учреждениях; лекарственные препараты для лечения больных злокачественными новообразованиями лимфоидной, кроветворной тканей. гемофилией, муковисцидозом, рассеянным склерозом.
 За счет бюджетов субъектов РФ предоставляются: n скорая медицинская помощь; n специализированная медицинская помощь, оказываемая в диспансерах и других специализированных учреждениях; n высокотехнологичная помощь, оказываемая дополнительно к государственному заданию в медицинских учреждениях субъектов РФ; n первичная медико-санитарная помощь при социально-значимых заболеваниях.
За счет бюджетов субъектов РФ предоставляются: n скорая медицинская помощь; n специализированная медицинская помощь, оказываемая в диспансерах и других специализированных учреждениях; n высокотехнологичная помощь, оказываемая дополнительно к государственному заданию в медицинских учреждениях субъектов РФ; n первичная медико-санитарная помощь при социально-значимых заболеваниях.
 Нормативы объема медицинской помощи Используются для планирования и финансовоэкономического обоснования размера подушевых нормативов финансового обеспечения и рассчитываются в единицах на 1 человека в год. Например, - для скорой, в том числе специализированной (санитарно-авиационной) медицинской помощи – 0, 3 вызова; - для амбулаторной помощи – 9, 7 посещений; - для стационарной помощи – 2, 78 койко-дня.
Нормативы объема медицинской помощи Используются для планирования и финансовоэкономического обоснования размера подушевых нормативов финансового обеспечения и рассчитываются в единицах на 1 человека в год. Например, - для скорой, в том числе специализированной (санитарно-авиационной) медицинской помощи – 0, 3 вызова; - для амбулаторной помощи – 9, 7 посещений; - для стационарной помощи – 2, 78 койко-дня.
 Нормативы финансовых затрат на единицу объема медицинской помощи рассчитываются исходя из расходов на её оказания и в среднем составляют, например: - на 1 вызов скорой медицинской помощи – 1710, 1 руб. ; - на 1 посещение амбулаторно-поликлинических учреждений – 218, 1 руб. , - на 1 койко-день в больничных учреждениях – 1380, 6 руб.
Нормативы финансовых затрат на единицу объема медицинской помощи рассчитываются исходя из расходов на её оказания и в среднем составляют, например: - на 1 вызов скорой медицинской помощи – 1710, 1 руб. ; - на 1 посещение амбулаторно-поликлинических учреждений – 218, 1 руб. , - на 1 койко-день в больничных учреждениях – 1380, 6 руб.
 Подушевые нормативы финансового обеспечения отражают размер бюджетных ассигнований, необходимых для компенсации затрат по предоставлению бесплатной медицинской помощи в расчете на 1 человека в год.
Подушевые нормативы финансового обеспечения отражают размер бюджетных ассигнований, необходимых для компенсации затрат по предоставлению бесплатной медицинской помощи в расчете на 1 человека в год.
 Критерии качества и доступности медицинской помощи - - Оценка качества и доступности медицинской помощи проводится на основе анализа уровня и динамики следующих показателей: удовлетворенность населения медицинской помощью; число лиц, страдающих СЗЗ; Число лиц в возрасте 18 лет и старше, впервые признанных инвалидами; смертность населения, в том числе в трудоспособном возрасте, от ССЗ, онкологических заболеваний, внешних причин, в результате ДТП, туберкулеза, материнская смертность, младенческая смертность, охват населения профосмотрами; доступность медицинской помощи на основе нормативов медицинской помощи; эффективность использования ресурсов здравоохранения (кадровых, материально-технических и финансовых).
Критерии качества и доступности медицинской помощи - - Оценка качества и доступности медицинской помощи проводится на основе анализа уровня и динамики следующих показателей: удовлетворенность населения медицинской помощью; число лиц, страдающих СЗЗ; Число лиц в возрасте 18 лет и старше, впервые признанных инвалидами; смертность населения, в том числе в трудоспособном возрасте, от ССЗ, онкологических заболеваний, внешних причин, в результате ДТП, туберкулеза, материнская смертность, младенческая смертность, охват населения профосмотрами; доступность медицинской помощи на основе нормативов медицинской помощи; эффективность использования ресурсов здравоохранения (кадровых, материально-технических и финансовых).
 Объем и условия оказания медицинской помощи гражданам РФ в рамках обязательного медицинского страхования определяют базовая и территориальная программы обязательного медицинского страхования. Базовую программу обязательного медицинского страхования разрабатывает Министерство здравоохранения РФ. На ее основе на местах разрабатываются территориальные программы ОМС, объем медицинской помощи в которых не может быть установлен ниже, чем в базовой программе.
Объем и условия оказания медицинской помощи гражданам РФ в рамках обязательного медицинского страхования определяют базовая и территориальная программы обязательного медицинского страхования. Базовую программу обязательного медицинского страхования разрабатывает Министерство здравоохранения РФ. На ее основе на местах разрабатываются территориальные программы ОМС, объем медицинской помощи в которых не может быть установлен ниже, чем в базовой программе.
 Тарифы на оплату медицинской помощи устанавливаются соглашением между: n государственным органом исполнительной власти субъекта РФ; n ТФ ОМС; n страховыми медицинскими организациями; n профессиональными медицинскими ассоциациями; n профессиональными союзами медицинских работников.
Тарифы на оплату медицинской помощи устанавливаются соглашением между: n государственным органом исполнительной власти субъекта РФ; n ТФ ОМС; n страховыми медицинскими организациями; n профессиональными медицинскими ассоциациями; n профессиональными союзами медицинских работников.
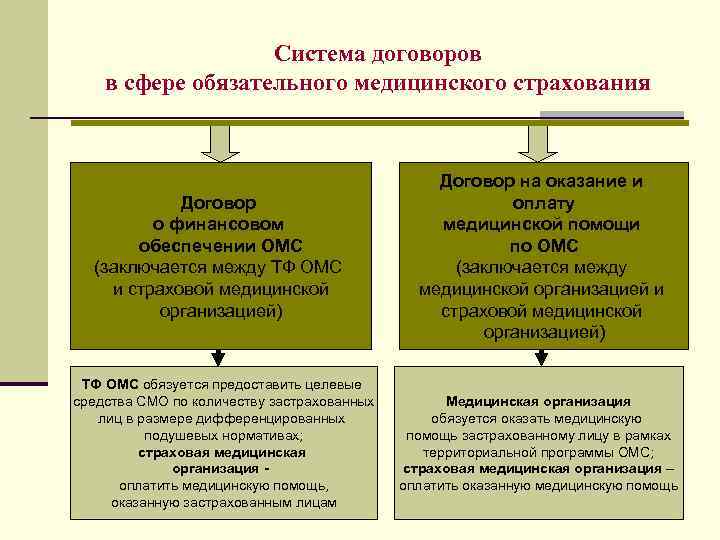 Система договоров в сфере обязательного медицинского страхования Договор о финансовом обеспечении ОМС (заключается между ТФ ОМС и страховой медицинской организацией) ТФ ОМС обязуется предоставить целевые средства СМО по количеству застрахованных лиц в размере дифференцированных подушевых нормативах; страховая медицинская организация оплатить медицинскую помощь, оказанную застрахованным лицам Договор на оказание и оплату медицинской помощи по ОМС (заключается между медицинской организацией и страховой медицинской организацией) Медицинская организация обязуется оказать медицинскую помощь застрахованному лицу в рамках территориальной программы ОМС; страховая медицинская организация – оплатить оказанную медицинскую помощь
Система договоров в сфере обязательного медицинского страхования Договор о финансовом обеспечении ОМС (заключается между ТФ ОМС и страховой медицинской организацией) ТФ ОМС обязуется предоставить целевые средства СМО по количеству застрахованных лиц в размере дифференцированных подушевых нормативах; страховая медицинская организация оплатить медицинскую помощь, оказанную застрахованным лицам Договор на оказание и оплату медицинской помощи по ОМС (заключается между медицинской организацией и страховой медицинской организацией) Медицинская организация обязуется оказать медицинскую помощь застрахованному лицу в рамках территориальной программы ОМС; страховая медицинская организация – оплатить оказанную медицинскую помощь
 Контроль объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию Осуществляется путем проведения медико-экономического контроля, медикоэкономической экспертизы и экспертизы качества медицинской помощи.
Контроль объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию Осуществляется путем проведения медико-экономического контроля, медикоэкономической экспертизы и экспертизы качества медицинской помощи.
 Медико-экономический контроль установление соответствия сведений об объемах оказанной медицинской помощи застрахованным лицам на основании предоставленных к оплате медицинской организацией реестров счетов условиям договоров на оказание и оплату медицинской помощи по обязательному медицинскому страхованию, территориальной программе обязательного медицинского страхования, способам оплаты медицинской помощи и тарифам на оплату медицинской помощи.
Медико-экономический контроль установление соответствия сведений об объемах оказанной медицинской помощи застрахованным лицам на основании предоставленных к оплате медицинской организацией реестров счетов условиям договоров на оказание и оплату медицинской помощи по обязательному медицинскому страхованию, территориальной программе обязательного медицинского страхования, способам оплаты медицинской помощи и тарифам на оплату медицинской помощи.
 Медико-экономическая экспертиза - установление соответствия фактических сроков оказания медицинской помощи, объема предъявленных к оплате медицинских услуг записям в первичной медицинской документации и учетно-отчетной документации медицинской организации. Медико-экономическая экспертиза проводится специалистом-экспертом, являющимся врачом, имеющим стаж работы по врачебной специальности не менее пяти лет и прошедшим соответствующую подготовку по вопросам экспертной деятельности в сфере обязательного медицинского страхования.
Медико-экономическая экспертиза - установление соответствия фактических сроков оказания медицинской помощи, объема предъявленных к оплате медицинских услуг записям в первичной медицинской документации и учетно-отчетной документации медицинской организации. Медико-экономическая экспертиза проводится специалистом-экспертом, являющимся врачом, имеющим стаж работы по врачебной специальности не менее пяти лет и прошедшим соответствующую подготовку по вопросам экспертной деятельности в сфере обязательного медицинского страхования.
 Экспертиза качества медицинской помощи - выявление нарушений в оказании медицинской помощи, в том числе оценка правильности выбора медицинской технологии, степени достижения запланированного результата и установление причинно-следственных связей выявленных дефектов в оказании медицинской помощи.
Экспертиза качества медицинской помощи - выявление нарушений в оказании медицинской помощи, в том числе оценка правильности выбора медицинской технологии, степени достижения запланированного результата и установление причинно-следственных связей выявленных дефектов в оказании медицинской помощи.
 Экспертиза качества медицинской помощи проводится экспертом качества медицинской помощи, включенным в территориальный реестр экспертов качества медицинской помощи, являющегося врачом-специалистом, имеющим свидетельство об аккредитации специалиста или сертификат специалиста, стаж работы по врачебной специальности не менее 10 лет и прошедший подготовку по вопросам экспертной деятельности в сфере ОМС.
Экспертиза качества медицинской помощи проводится экспертом качества медицинской помощи, включенным в территориальный реестр экспертов качества медицинской помощи, являющегося врачом-специалистом, имеющим свидетельство об аккредитации специалиста или сертификат специалиста, стаж работы по врачебной специальности не менее 10 лет и прошедший подготовку по вопросам экспертной деятельности в сфере ОМС.
 Результаты медико-экономического контроля, медико -экономической экспертизы и экспертизы качества медицинской помощи 1. Оформляются актами. 2. Доводятся до застрахованных лиц.
Результаты медико-экономического контроля, медико -экономической экспертизы и экспертизы качества медицинской помощи 1. Оформляются актами. 2. Доводятся до застрахованных лиц.
 Персонифицированный учет в сфере ОМС - это организация и ведение учета сведений о каждом застрахованном лице.
Персонифицированный учет в сфере ОМС - это организация и ведение учета сведений о каждом застрахованном лице.
 Цели персонифицированного учета: § создание условий для обеспечения прав граждан на бесплатное оказание медицинской помощи надлежащего качества в рамках программ ОМС; § контроль за использованием средств ОМС; § определение потребности в объемах медицинской помощи в целях разработки программ ОМС.
Цели персонифицированного учета: § создание условий для обеспечения прав граждан на бесплатное оказание медицинской помощи надлежащего качества в рамках программ ОМС; § контроль за использованием средств ОМС; § определение потребности в объемах медицинской помощи в целях разработки программ ОМС.
 Персонифицированный учет, сбор, обработка, передача и хранение сведений осуществляется: n ФФ ОМС n ТФ ОМС n Пенсионным фондом РФ и его территориальными органами n Страховыми медицинскими организациями n Медицинскими организациями n Страхователями (для неработающих граждан)
Персонифицированный учет, сбор, обработка, передача и хранение сведений осуществляется: n ФФ ОМС n ТФ ОМС n Пенсионным фондом РФ и его территориальными органами n Страховыми медицинскими организациями n Медицинскими организациями n Страхователями (для неработающих граждан)
 Персонифицированный учет застрахованных лиц проводится по следующим позициям: ФИО Пол Дата рождения Место рождения Гражданство Данные документа, удостоверяющего личность Место жительства Место регистрации Дата регистрации Страховой номер индивидуального лицевого счета Номер полиса ОМС застрахованного лица Данные о страховой медицинской организации, выбранной застрахованным лицом n Дата регистрации в качестве застрахованного лица n Статус застрахованного лица (работающий и неработающий) n n n
Персонифицированный учет застрахованных лиц проводится по следующим позициям: ФИО Пол Дата рождения Место рождения Гражданство Данные документа, удостоверяющего личность Место жительства Место регистрации Дата регистрации Страховой номер индивидуального лицевого счета Номер полиса ОМС застрахованного лица Данные о страховой медицинской организации, выбранной застрахованным лицом n Дата регистрации в качестве застрахованного лица n Статус застрахованного лица (работающий и неработающий) n n n
 Персонифицированный учет застрахованных лиц Ведется в форме единого регистра застрахованных лиц.
Персонифицированный учет застрахованных лиц Ведется в форме единого регистра застрахованных лиц.
 При ведении персонифицированного учета сведений о медицинской помощи, оказанной застрахованным лицам учитываются следующие сведения: n Номер медицинского полиса застрахованного лица n Медицинская организация, оказавшая услуги n Виды, условия, сроки, объемы, профиль оказанной n n n медицинской помощи и примененные лекарственные препараты Диагноз Примененные медико-экономические стандарты Специальность медицинского работника, оказавшего медицинскую помощь Результат обращения за медицинской помощью Результаты проведенного контроля объемов, сроков, качества и условий предоставления медицинской помощи
При ведении персонифицированного учета сведений о медицинской помощи, оказанной застрахованным лицам учитываются следующие сведения: n Номер медицинского полиса застрахованного лица n Медицинская организация, оказавшая услуги n Виды, условия, сроки, объемы, профиль оказанной n n n медицинской помощи и примененные лекарственные препараты Диагноз Примененные медико-экономические стандарты Специальность медицинского работника, оказавшего медицинскую помощь Результат обращения за медицинской помощью Результаты проведенного контроля объемов, сроков, качества и условий предоставления медицинской помощи
 Документом, удостоверяющим право застрахованного лица на бесплатное оказание медицинской помощи на всей территории РФ в объеме, предусмотренном базовой программой ОМС является полис обязательного медицинского страхования.
Документом, удостоверяющим право застрахованного лица на бесплатное оказание медицинской помощи на всей территории РФ в объеме, предусмотренном базовой программой ОМС является полис обязательного медицинского страхования.




