Лекция: Кровотечения во время беременности


Лекция: Кровотечения во время беременности , в родах и раннем послеродовом периоде

Причины кровотечений в I половине беременности 4 Выкидыш 4 Внематочная беременность 4 Пузырный занос 4 Шеечная беременность 4 Эрозия шейки матки: врожденная, истинная, псевдоэрозия 4 Полип шейки матки: железистый, железисто-фиброзный, аденоматозный 4 Рак шейки матки

Выкидыш (аборт) - прерывание беременности до 22 недель, заканчивающееся рождением незрелого и нежизнеспособного плода (масса менее 500 г, рост - менее 25 см) Ранний аборт - прерывание беременности до 14 -15 недель Поздний аборт - прерывание беременности с 16 до 22 недель Частота самопроизвольных абортов составляет 15 -20% от общего числа беременностей

Клинические формы самопроизвольного аборта n Угрожающий аборт n Начавшийся аборт n Аборт в ходу n Неполный аборт n Полный аборт n Несостоявшийся аборт
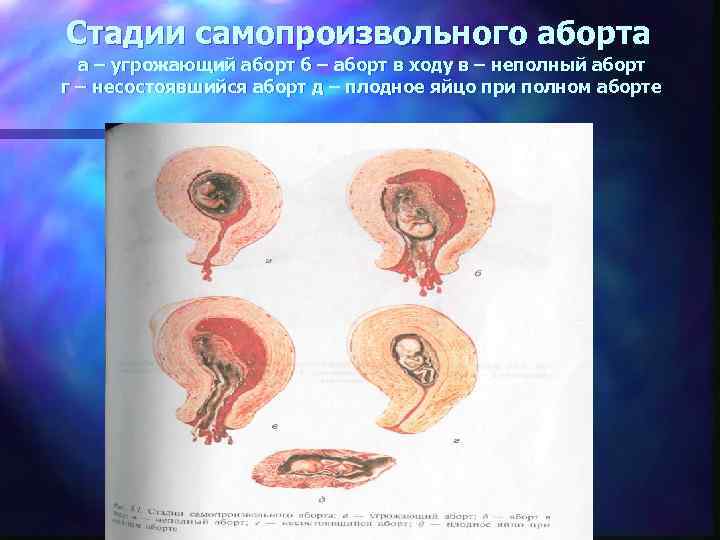
Стадии самопроизвольного аборта а – угрожающий аборт б – аборт в ходу в – неполный аборт г – несостоявшийся аборт д – плодное яйцо при полном аборте

Внематочная беременность 1, 5% имплантация оплодотворенной яйцеклетки вне полости матки (в маточной трубе, шейке матки, яичнике, брюшной полости)
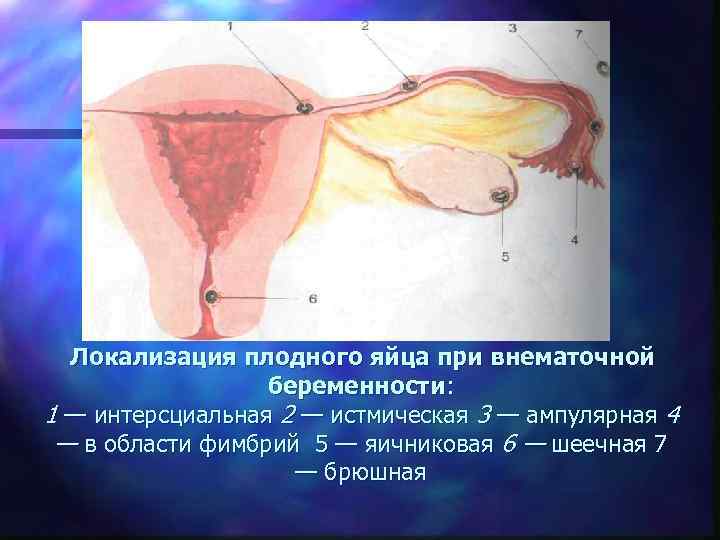
Локализация плодного яйца при внематочной беременности: 1 — интерсциальная 2 — истмическая 3 — ампулярная 4 — в области фимбрий 5 — яичниковая 6 — шеечная 7 — брюшная
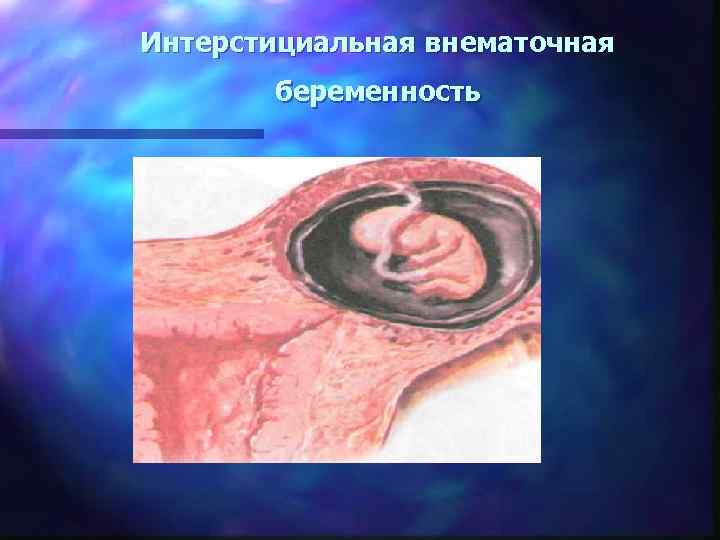
Интерстициальная внематочная беременность

Причины внематочной беременности n Воспалительные процессы в придатках матки n Аномалии развития матки и придатков n Инфантилизм n Бесплодие (хирургические вмешательства на трубах)

Диагностика внематочной беременности n Анамнез (задержка менструации) n Кровянистые выделения из половых путей n При бимануальном исследовании: болезненность шейки матки при ее смещении, увеличении матки, болезненность придатков матки, нависание и болезненность заднего свода n Исследование ХГ n Ультразвуковое исследование n Кульдоцентез n Гистологические исследования соскоба эндометрия n Диагностическая лапароскопия (ненарушенная внематочная)
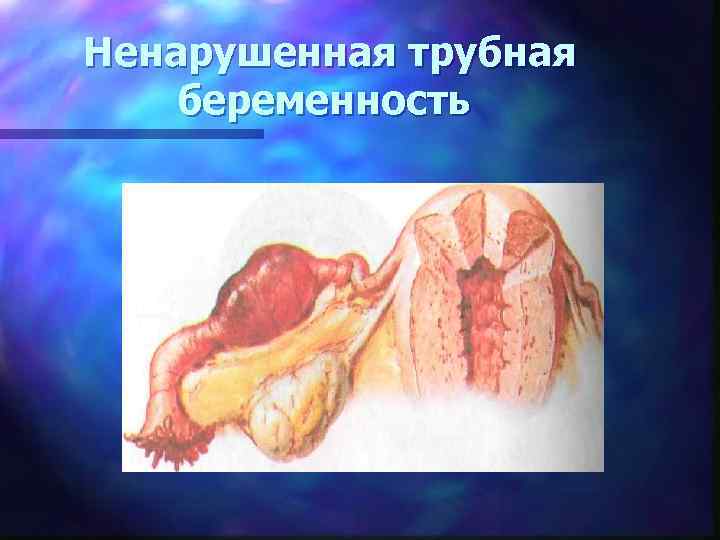
Ненарушенная трубная беременность

Прерывание трубной беременности по типу l разрыва трубы (болевой и геморрагический шок) l трубного аборта (скудность клинических симптомов)
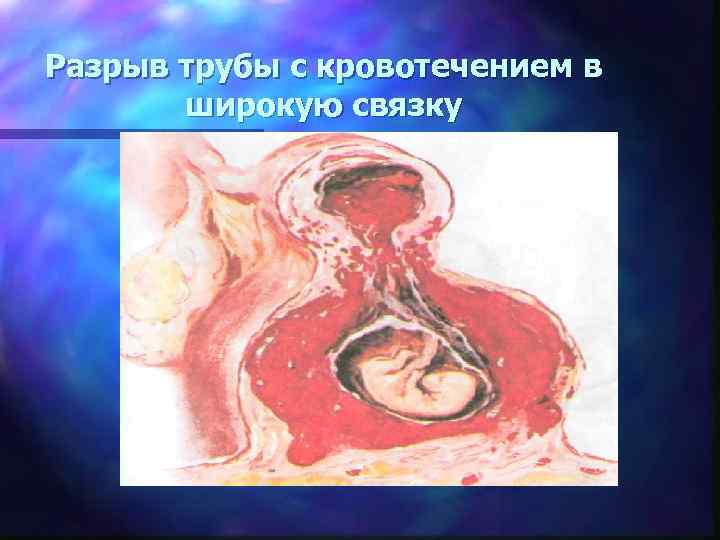
Разрыв трубы с кровотечением в широкую связку

Пузырный занос - заболевание, сопровождающееся перерождением ворсин хориона в гроздьевидные образования, заполненные жидкостью, состоящей из муцина и альбумина Полный пузырный занос - до 12 нед. беременности, поражается весь хорион, эмбрион гибнет и рассасывается Частичный пузырный занос - развивается после 12 нед. беременности, повреждается лишь часть ворсин хориона

Причины n хромосомные нарушения n вирусные инфекции n недостаточность эстрогенов

Стадии пузырного заноса n I – доброкачественный пузырный занос гиперплазия хориального эпителия отсутствует n II – потенциально злокачественный выражена гиперплазия и незначительная анаплазия хориального эпителия n III – злокачественный пузырный занос выраженная пролифирация и анаплазия хориального эпителия Деструирующая форма – пузырьки прорастают децидуальную оболочку, разрушают мышцу матки, проникая в брюшную полость
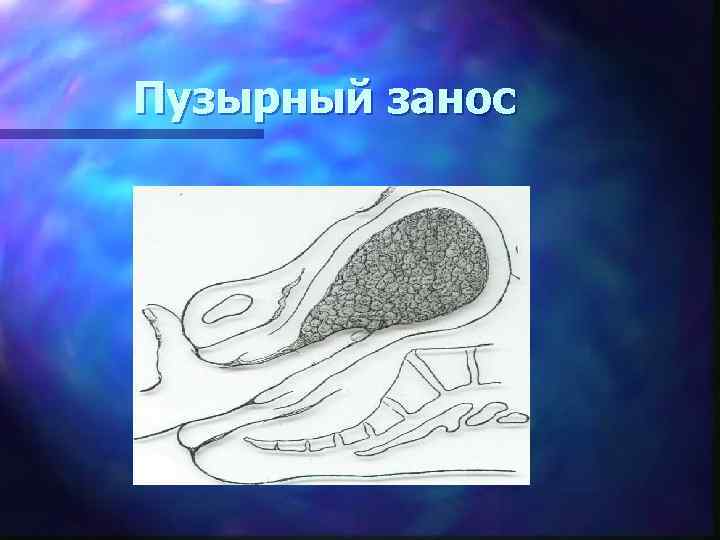
Пузырный занос
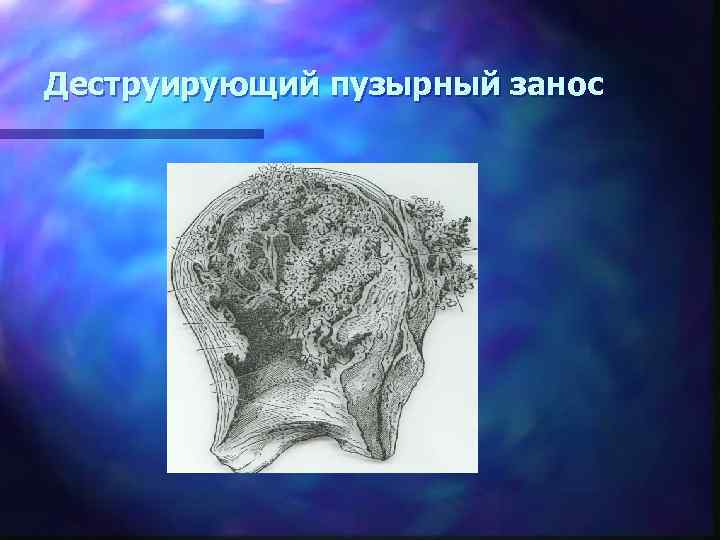
Деструирующий пузырный занос

Диагностика 4 маточное кровотечение 4 быстрый рост матки непропорционально сроку беременности 4 ранний гестоз (неукротимая рвота) 4 УЗИ органов малого таза 4 обнаружение в соскобе кистозно измененных ворсин хориона Лечебная тактика: тщательное выскабливание полости матки с обязательным гистологическим исследованием соскоба

Пролиферативная форма пузырного заноса n химиотерапия (метотрексат 20 -25 мг в течение 5 дней) n диспансерное наблюдение 2 года (запрещение беременности, каждые 3 -4 месяца определение ХГ)

Причины кровотечений во 2 половине беременности и в родах n Предлежание плаценты n Преждевременная отслойка нормально расположенной плаценты

Предлежание плаценты (0, 8 -1 %) прикрепление плаценты в области нижнего сегмента матки с частичным или полным перекрытием ею внутреннего зева шейки матки Виды предлежания плаценты 1. Полное предлежание плаценты (центральное) - внутренний маточный зев полностью закрыт плацентой 2. Частичное предлежание плаценты 4 боковое - плацента закрывает 2/3 внутреннего зева 4 краевое - ко внутреннему зеву подходит лишь край плаценты 3. Низкое расположение плаценты - плацента располагается в нижнем сегменте на расстоянии менее 6 см от внутреннего зева
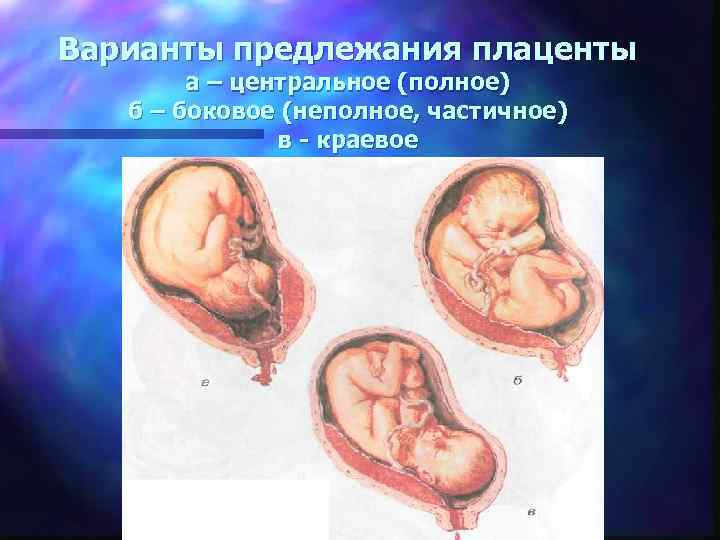
Варианты предлежания плаценты а – центральное (полное) б – боковое (неполное, частичное) в - краевое

Факторы риска 4 воспалительно-дегенеративные изменения эндометрия 4 чаще у повторнородящих женщин 4 аборты в анамнезе 4 подслизистая миома матки 4 рубец на матке 4 многоплодная беременность 4 патология плодного яйца (снижение протеолитических свойств)

Клиника l Кровотечение ввиду отслойки плаценты в результате растяжения нижнего сегмента: всегда наружное внезапное (чаще ночью, в покое) на фоне нормального тонуса матки не сопровождается болевыми ощущениями кровотечение повторяющееся l Часто неправильное положение и предлежание плода

Диагностика предлежания плаценты l Анамнез, особенности клинической симптоматики l Наружное акушерское исследование: высокое стояние предлежащей части плода над входом в малый таз; неправильное положение плода l Шум плацентарных сосудов в области нижнего сегмента l Влагалищное исследование при развернутой операционной l УЗИ (определение локализации и миграции плаценты)

Тактика ведения беременности и родов n госпитализация n строгий постельный режим n спазмолитики (но-шпа, папаверин, сульфат магния) n антианемические средства (феррум-лек, ферроплекс) n нормализация маточно-плацентарного кровотока (реополиглюкин, реоглюман, сигетин) n обильное кровотечение - экстренное кесарево сечение по жизненным показаниям независимо от срока беременности В родах: полное предлежание плаценты - кесарево сечение. Частичное предлежание плаценты - амниотомия, в случае прекращения кровотечения, роды ведутся через естественные родовые пути

Осложнения при предлежании плаценты n преждевременные роды n в 30% плотное прикрепление и приращение плаценты n кровопотеря приводит к ДВС n гипотония матки в раннем послеродовом периоде n в 2 раза чаще врожденные пороки у плода

Преждевременная отслойка нормально расположенной плаценты (0, 5 - 1%) частичная и полная Причины n поздние гестозы, особенно в сочетании с экстрагенитальной патологией (артериальная гипертензия, сахарный диабет , заболевания почек, печени, крови, коллагенозы и др. ) n аномалии развития матки n преждевременные роды n острые инфекционные осложнения n переношенная беременность n аномалии родовой деятельности n короткая пуповина n перерастяжение матки при многоплодии, многоводии, крупном плоде n быстрое излитие околоплодных вод при многоводии
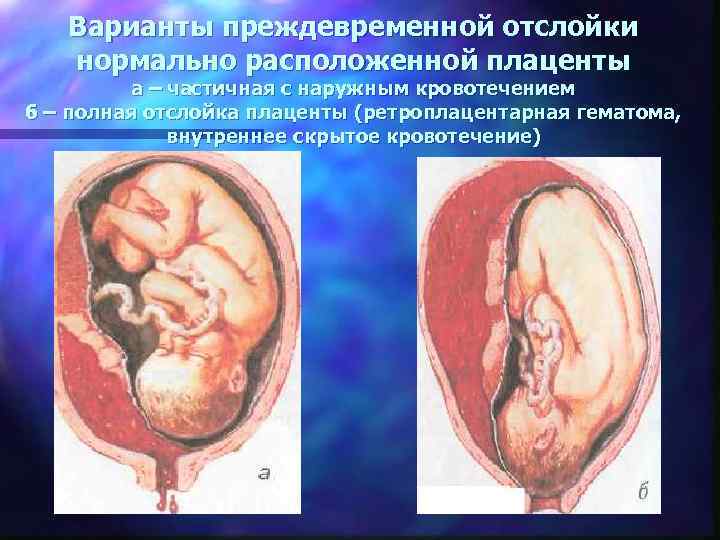
Варианты преждевременной отслойки нормально расположенной плаценты а – частичная с наружным кровотечением б – полная отслойка плаценты (ретроплацентарная гематома, внутреннее скрытое кровотечение)

Клиника 4 внутреннее кровотечение 4 гипертонус матки 4 выражена болезненность матки 4 околоплодные воды окрашены кровью 4 быстро развивается картина геморрагического шока, коагулопатическое кровотечение 4 признаки внутриутробной гипоксии плода (отслойка плаценты на 1/3 приводит к гибели плода!) По клиническому течению: легкая, средняя и тяжелая степень

Тактика Во время беременности - экстренное кесарево сечение (осмотр матки) В 1 периоде родов - амниотомия и экстренное кесарево сечение Во 2 периоде родов - при наличии условий акушерские щипцы, извлечение плода за тазовый конец Показано ручное отделение и выделение последа с ревизией матки и удалением сгустков крови

Экстирпация матки n Сочетание матки Кувелера с гипотоническим кровотечением n Прогрессирование ДВС на фоне проводимой терапии n Кровопотеря более 1, 5% от массы тела женщины (ОК с учетом ретроплацентарной гематомы) n Кровотечение после кесарева сечения, проведенного ввиду отслойки плаценты

Причины кровотечений в последовом периоде n Нарушение отделения и прикрепления плаценты n Нарушение выделения последа n Задержка частей плаценты и оболочек n Повреждения мягких тканей родовых путей

Нарушение отделения и прикрепления плаценты 1) Неравномерное сокращение мышцы матки приводит к неодновременному отделению всех участков плаценты 2) Плотное прикрепление и приращение плаценты (полное и частичное)

Приращение детского места: а - placenta accreta; б - placenta increta; в - placenta percreta

Ручное отделение плаценты
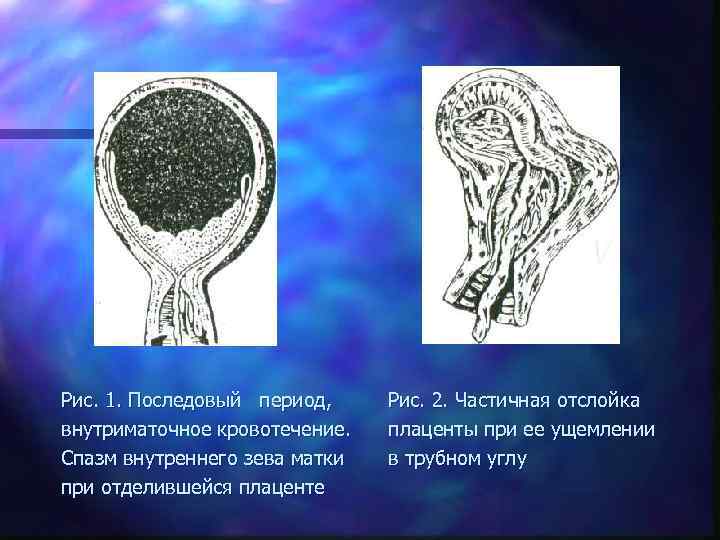
Рис. 1. Последовый период, Рис. 2. Частичная отслойка внутриматочное кровотечение. плаценты при ее ущемлении Спазм внутреннего зева матки в трубном углу при отделившейся плаценте
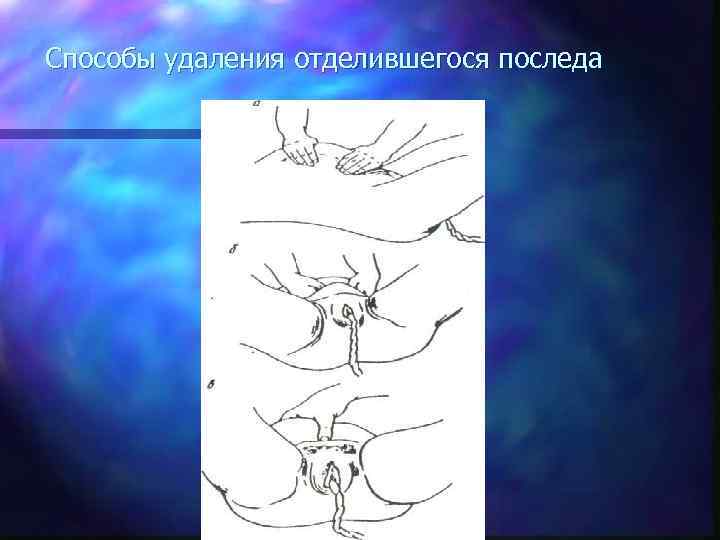
Способы удаления отделившегося последа

Причины кровотечений в раннем послеродовом периоде n Неушитые травмы мягких родовых путей n Дефект плацентарной ткани n Гипотонические и атонические кровотечения n Нарушения свертывающей системы крови

Факторы, способствуюшие возникновению гипотонических кровотечений 1. Экстрагенитальная патология 2. Половой инфантилизм, пороки развития половой системы 3. Заболевания гениталий: воспалительные процессы, опухоли матки, оперированная матка 4. Осложнения беременности и родов: гестозы, перерастяжение матки, преждевременные роды, переношенная беременность, быстрые роды, длительные и болезненные роды, быстрое опорожнение матки при операциях, переполнение мочевого пузыря, прямой кишки

Остановка гипотонического кровотечения: I этап: n 1. Выпустить мочу катетером (иннервация матки и мочевого пузыря одинаковы); n 2. Легкий наружный массаж матки через переднюю брюшную стенку; n 3. Холод на низ живота; n 4. Сокращающие средства (в/венно 1 мл окситоцина; 1 мл 0, 02 % раствор метилэргометрина в 20 мл 40 % раствора глюкозы).

Остановка гипотонического кровотечения: II этап n 1. Прижатие брюшной аорты к позвоночнику (наблюдается ишемия матки и она может сократиться); n 2. Ручное обследование полости матки; n 3. Массаж матки на кулаке (одна рука находится в полости матки, а другой производят наружный массаж матки, бережно, так как при грубом массаже можно вызвать ДВС-синдром);
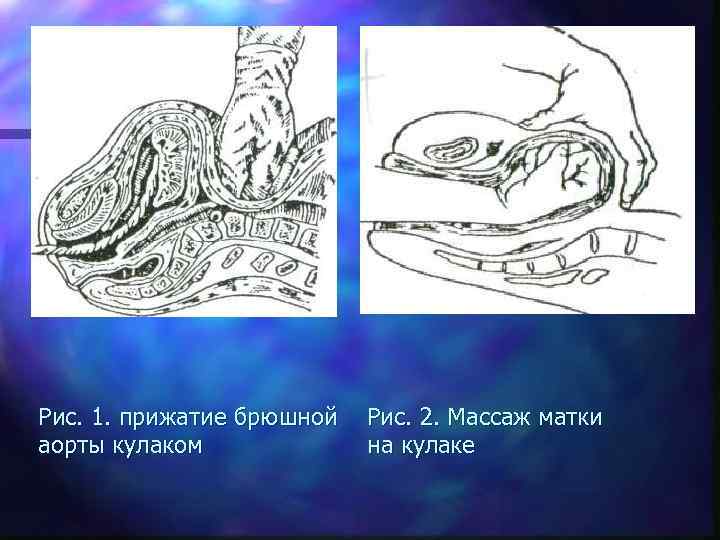
Рис. 1. прижатие брюшной Рис. 2. Массаж матки аорты кулаком на кулаке

Остановка гипотонического кровотечения: II этап n 4. Наложение поперечного шва – на заднюю губу шейки матки – по Лосицкой (канал остается открытым); n 5. Наложение аборцангов на переднюю и заднюю губу шейки матки, подтягивание шейки матки вперед, поднятие её кверху и даже можно завернуть на лон (по Квантилиани); n 6. Наложение клемм на параметрий со стороны влагалища, на боковые своды (по Бакшееву);

Шов по Лосицкой

Метод остановки кровотечения по Квантилиани
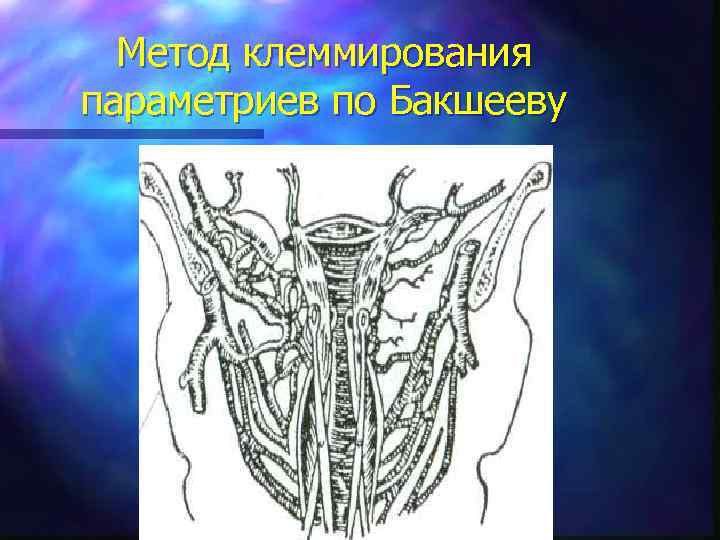
Метод клеммирования параметриев по Бакшееву

Остановка гипотонического кровотечения: II этап n 7. Метод остановки кровотечения по Генкелю- Тиканадзе – шейку матки низводят пулевыми ципцами кнаружи от вульвы и в сторону, затем со стороны влагалищных сводов перпендикулирно боковому ребру матки накладывают два кишечных зажима; n 8. Дефибрилляция матки (один электрод ставят в области поясницы, другой на матку, дефибрилляцию можно делать 2 -3 раза, матка находится в сократившемся состоянии 1 час);
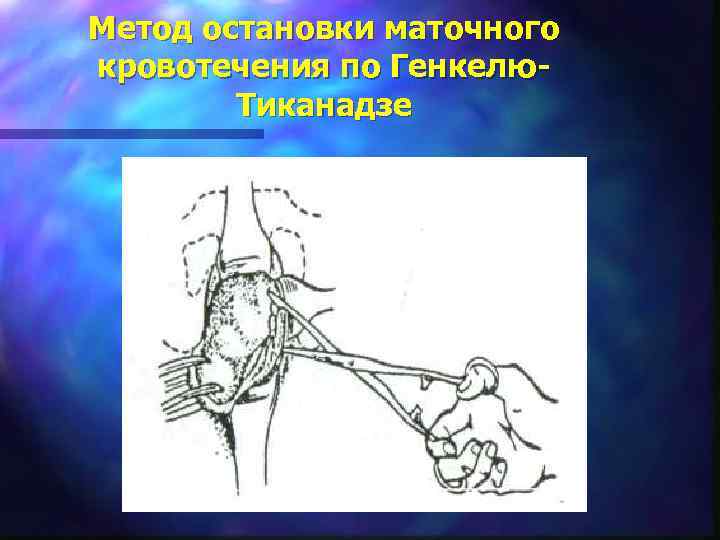
Метод остановки маточного кровотечения по Генкелю- Тиканадзе

Остановка гипотонического кровотечения: III этап – хирургическое лечение n 1. Перевязка маточных и яичниковых артерий с обеих сторон (маточную – на уровне внутреннего зева; яичниковую – в собственной связке яичника); n 2. Ампутация или экстирпация матки (объем зависит от состояния шейки матки, расположения плаценты).
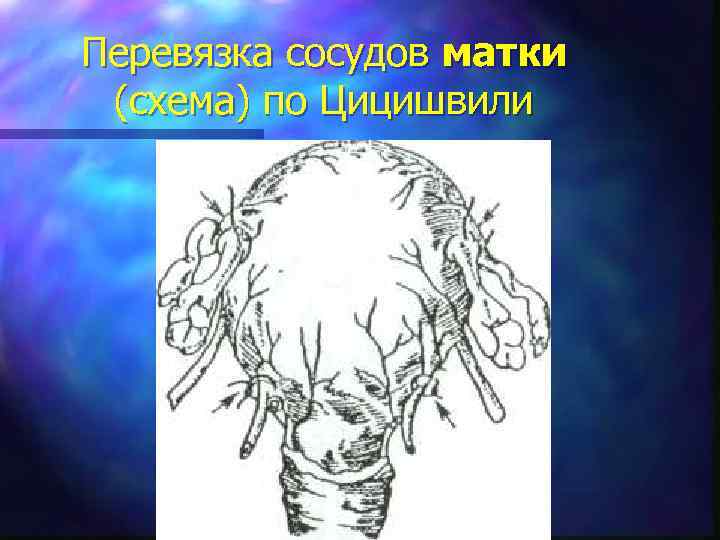
Перевязка сосудов матки (схема) по Цицишвили

Кровотечения, связанные с нарушением свертывающей системы крови Причины: 1) Преждевременная отслойка нормально расположенной плаценты 2) Гестозы 3) Эмболия околоплодными водами 4) Роды мертвым плодом 5) Массивные разрывы мягких тканей родовых путей (особенно разрыв матки) 6) Тяжелые септические осложнения 7) Тяжелые кровотечения при предлежании плаценты гипо- и атонии матки

Стадии ДВС-синдрома 1) Гиперкоагуляционная 2) Коагулопатия потребления (гипер- нормо-гипокоагуляционная) 3) Гипокоагуляционная (активация фибринолиза) 4) Стадия исходов и последствий тромбозов и геморрагий (восстановительная)

Основные направления лечения ДВС-синдрома 1) Устранение основной причины ДВС 2) Нормализация центральной и периферической гемодинамики 3) Восстановление коагуляционных свойств крови 4) Ограничения процесса внутрисосу- дистого свертывания крови 5) Нормализация фибринолитической активности

Лечение ДВС-синдрома 1. Свежезамороженная плазма (800 – 1000 мл), затем 300 -400 мл каждые 3 -6 часов 2. Восстановление реологических свойств крови (реополиглюкин, неорондекс) 3. Улучшение микроциркуляции (трентал, курантил) 4. Ингибиторы протеаз (контрикал, трасилол, гордокс, овамин) 5. С целью повышения активности тромбоцитов – дицинон, этамзилат 12, 5 %, 2 -4 мл 6. Для восполнения факторов свертывания – криопреципитат (1 доза – 250 мг фибриногена) 7. Тромбоцитарная масса при выраженной тромбоцитопении 8. Эритроцитарная масса с целью замещения кровопотери

Геморрагический шок – это клиническая категория, которая определяет критическое состояние организма, связанное с острой кровопотерей, в результате которой развивается кризис макро- и микроциркуляции

Геморрагический шок n I стадия. Компенсированный геморрагический шок. – Потеря ОЦК около 20% (15 -25%). 700 -1200 мл. n II стадия. Декомпенсированный обратимый шок. – Кровопотеря 30 -35% ОЦК (25 -40 %). 1200 -2000 мл. n III стадия. Декомпенсированный необратимый шок. – Кровопотеря превышает 40% ОЦК. 2000 мл и более.

Клиника и диагностика Клиническая картина определяется стадией шока. 1 стадия характеризуется бледностью слизистых и кожных покровов, психомоторным возбуждением, похолоданием конечностей, незначительным повышенным или нормальным АД, учащением пульса до 100 ударов в 1 мин и дыхания, центральное венозное давление меньше 6 см вод. ст. , диурез снижается до 30 мл/ч.

Клиника и диагностика 2 стадия проявляется заторможен- ностью, бледностью или серостью кожи, покрытой холодным липким потом, жаждой, одышкой, снижением артериального (ниже 100 мм рт. ст. ) и центрального венозного (до 2 -3 см вод. ст. ) давления, тахикардией до 120 - 130 ударов в минуту, олигурией (5 -15 мл/ч).

Клиника и диагностика 3 стадия характеризуется адинамией, переходящей в кому, бледностью кожи, с землистым оттенком и мраморным рисунком, прогресси- рующими дыхательной недостаточ- ностью, гипотензией (меньше 60 мл рт. ст. ), тахикардией (более 140 ударов в минуту), анурией.

Лечение острой кровопотери: 1. Остановка кровотечения – ведущий специфический компонент интенсивной терапии 2. Адекватная инфузионная терапия, проводимая одновременно с остановкой кровотечения 3. Профилактика и лечение ДВС- синдрома

Цели инфузионной терапии n Восполнение ОЦК и ликвидация гиповолемии n Повышение кислородной емкости крови n Нормализация реологических свойств и нарушений микроциркуляции n Коррекция биохимических и коллоидно- осмотических нарушений n Устранение острых нарушений свертывания крови

Лечение геморрагического шока 1. Восстановление системной гемодинамики – растворы с высокой молекулярной массой: гидроксилированный крахмал HAES, волювен, волекам, рефортан, стабизол – 500 -1000 мл 2. Солевые растворы (устранение дефицита внеклеточной жидкости): лактосол, дисоль, трисоль 3. Свежезамороженная плазма (нормализация факторов свертывания крови, коррекция гемостаза) – 800 -1000

Трансфузионная терапия I. Кровопотеря до 15% ОЦК (до 1000 мл) u общий объем вводимой жидкости составляет 150 -200% кровопотери u солевые растворы и плазмозамещающие растворы вводятся в соотношении 1: 1 u переливание крови не требуется

Трансфузионная терапия II. Кровопотеря 15 -20% ОЦК (1000 - 1200 мл) u возмещение кровопотери производится в объеме 200 -250% u солевые и коллоидные растворы вводятся в соотношении 1: 2 u переливание элементов крови в объеме 40% потерянной

Трансфузионная терапия III. Кровопотеря 25 -45% ОЦК (более 1200 мл) u возмещение кровопотери в объеме 300% u солевые и коллоидные растворы вводятся в соотношении 1: 3 u переливание элементов крови в объеме 100% потерянной

Лечение геморрагического шока n Переливание эритроцитарной массы показано при HB < 80 г/л, эритроциты < 3*1012 /л, гематокрит < 0. 28 n При стойкой артериальной гипотензии внутривенно капельно – допамин 1 -5 мкг/кг/мин n Стимуляция сосудисто-тромбоцитарного звена гемостаза – дицинон, этамзилат, 4 мл внутривенно n Ингибиторы протеаз (угнетение фибринолиза) n При нестабильной гемодинамике – глюкокортикоиды (преднизолон 10 мг/кг/ч) n Коррекция метаболического ацидоза (150 -200 мл 4% гидрокарбоната натрия) n Улучшение окислительно-восстановительных процессов (10% глюкоза с инсулином) n Стимуляция диуреза
Кровотечения Гуляева.ppt
- Количество слайдов: 68

