Голиков А.В. ЛЕКЦИЯ-кардиомиопатии1.ppt
- Количество слайдов: 59

ЛЕКЦИЯ «КАРДИОМИОПАТИИ» Старший преподаватель полковник медицинской службы Голиков Алексей Владиславович

Кардиомегалия • Вес нормального сердца в среднем • у мужчин – около 300 г; • у женщин – 250 г при весе тела 45 -95 кг. Отношение веса сердца к весу тела • м. – 0, 45%; • ж. - 0, 40%; • Вес ЛЖ/ПЖ – 1, 7 -1, 95 : 1 Увеличение сердца может быть результатом: - увеличения отдельных мышечных волокон (гипертрофия), - вследствие расширения полостей сердца (дилятация) или - сочетания этих факторов.

ПРИЧИНЫ УВЕЛИЧЕНИЯ СЕРДЦА • • • Врожденные или приобретенные пороки сердца Дефекты МЖП или МПП Миокардиты • Кардиомиопатии • • • ИБС Артериальная гипертония Различные патологические состояния, предъявляющие дополнительную нагрузку на сердце – анемии, тиреотоксикоз и др.

Пациент М. (53 лет) поступил в клинику 25. 06. 2004 года • • Жалобы: слабость, головокружение, одышку при минимальной физической нагрузке и в покое, увеличение размеров живота, отеки стоп и голеней. Анамнез: около 2 -х лет назад (на фоне исходного субъективного благополучия) перенес очаговую пневмонию, спустя один месяц после разрешения которой появилась одышка при незначительных физических нагрузках. С января 2003 г. периодические боли в левой половине грудной клетки, не связанные с физическим и эмоциональным напряжением, без иррадиации. В феврале 2003 г. госпитализирован в связи с выявленным двусторонним гидротораксом, который был расценен как проявление сердечной недостаточности на фоне «ИБС» . В последующем заболевание носило упорный прогрессирующий характер. Наряду с гидротораксом наблюдались выраженные периферические отеки нижних конечностей, асцит. В ноябре 2003 г. рецидивирующий гидроторакс послужил основанием для выполнения двустороннего химического плевродеза в хирургическом стационаре. Несмотря на регулярный прием спиронолактона, сердечных гликозидов, явления сердечной недостаточности неуклонно прогрессировали. При обследовании в июне 2004 г. в хирургическом стационаре когда стали преобладать в клинической картине гипотония и резко выраженный асцит, поиск онкопатологии, лимфопролиферативного заболевания, патологии печени и почек не увенчался успехом. Эвакуация 16 л асцитической жидкости (в два приема, с интервалом в неделю) принесла лишь кратковременное симптоматическое облегчение. 24. 06. 2004 г. решением консилиума, что отечный синдром обусловлен ХСН пациент переведен в терапевтический стационар. Факторы риска: курение в течение 30 лет Наследственность не отягощена.

Объективно: состояние средней степени тяжести. Сознание ясное. Кахексия. Кожа бледная с желтушным оттенком, сухая, тургор снижен; набухание шейных вен; пульс 80 в 1 мин, ритмичный слабого наполнения, АД 80/50 мм рт. ст. Правая граница отн. серд. тупости – на 1 см кнаружи от правого края грудины, левая – на 1 см кнаружи от срединно-ключичной линии; тоны сердца приглушены, I тон на верхушке ослаблен, выслушивается систолический шум митральной регургитации, над легочной артерии – акцент II тона и диастолический шум Грехема-Стилла (шум относительной недостаточности), в проекции трикуспидального клапана – систолический шум (симптом Риверо-Корвальо положительный). Над легкими в нижних отделах незвучные, мелкопузырчатые, «застойные» хрипы. Язык увеличен в размерах, красный, «лакированный» ; живот увеличен в размерах за счет асцита, окружность 98 см, при пальпации напряжен, безболезненный, печень и селезенка не увеличены. Нижние конечности отечны до верхней трети голеней. Лабораторные исследования: общеклинические анализы крови, мочи, острофазовые показатели – в пределах нормы. Биохимия: холестерин – 2, 58 ммоль/л, мочевина – 12, 9 ммоль/л, натрий – 125, 2 ммоль/л. Остальное норма.
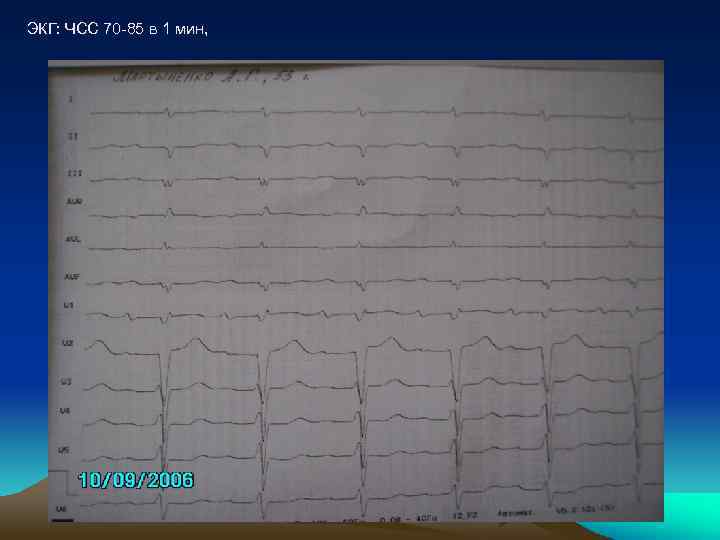
ЭКГ: ЧСС 70 -85 в 1 мин,
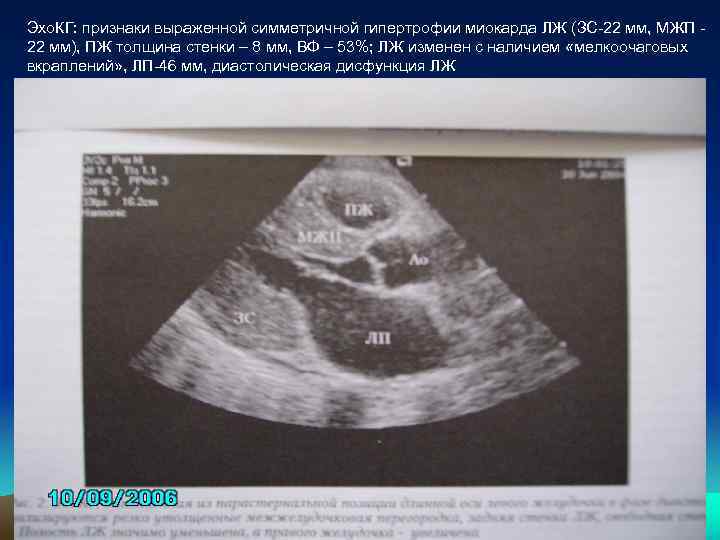
Эхо. КГ: признаки выраженной симметричной гипертрофии миокарда ЛЖ (ЗС-22 мм, МЖП 22 мм), ПЖ толщина стенки – 8 мм, ВФ – 53%; ЛЖ изменен с наличием «мелкоочаговых вкраплений» , ЛП-46 мм, диастолическая дисфункция ЛЖ

• Лечение: комплексная терапия ХСН: петлевые диуретики, спиронолактон, минимальные дозы сердечных гликозидов, лидокаин. В связи с частыми приступами выраженной гипотонии (АД 65 -75/40 -50) пациент получал внутрь α-адреномиметик мидодрин и инфузию дофамина. • Состояние резко ухудшилось 21. 07. 2004, когда после короткого эпизода синусовой брадикардии (ЧСС – 40) возник идиовентрикулярный ритм (ЧСЖ – 20 в 1 мин длительностью около 1 мин) с переходом в асистолию. • При аутопсии – сердце 550 гр. , толщина стенок: левого -2, 4 см, правого – 0, 9 см. • Посмертный диагноз: ГКМП

КАРДИОМИОПАТИИ Кардиомиопатии (от греч. kardia – сердце, myos – мышца и pathos – страдание, болезнь) Термин “кардиомиопатии” (КМП) впервые предложен W. Bridgen в 1957 г. для обозначения первичных поражений миокарда неизвестной этиологии, вызывающих нарушение функции сердца и не являющихся следствием заболеваний коронарных артерий, клапанного аппарата, перикарда, системной или легочной гипертензии. Алкогольное поражение сердца впервые было описано ещё в XIX веке у мюнхенцев, выпивавших в год порядка 430 литров пива. В 1972 году ВОЗ принято определение, предложенное Гудвином: "Кардиомиопатия - острое, подострое или хроническое поражение сердечной мышцы неизвестной или неясной этиологии, часто сочетающееся с поражением эндокарда, иногда и перикарда". Согласно классификации J. Goodwin, различают 3 группы КПМ: • 1. Дилатационная КМП (ДКМП) характеризуется значительной дилатацией камер сердца, систоло-диастолической дисфункцией миокарда и отсутствием выраженной гипертрофии сердечной мышцы. • 2. Гипертрофическая КМП (ГКМП) отличается значительной, чаще асимметричной, гипертрофией миокарда левого и/или правого желудочков, отчетливым преобладанием диастолической дисфункции миокарда и отсутствием дилатации полостей сердца. • 3. Рестриктивная КМП (РКМП) характеризуется нарушением диастолического наполнения ЛЖ и/или ПЖ, уменьшением их объема, а также нормальной или почти нормальной систолической функцией.

С одной стороны - основным критерием отграничения КМП от некоторых других поражений миокарда длительное время считался достаточно условный признак “неизвестности” происхождения этих заболеваний. Однако в последние годы, благодаря внедрению современных методов инвазивной и неинвазивной диагностики, удалось установить генез некоторых вариантов КМП. Выяснены причины большинства случаев РКМП: • эндомиокардиальный фиброз, • болезнь Леффлера, • болезнь Фабри, • амилоидоз сердца и т. п. В генезе ДКМП доказана роль вирусной инфекции, аутоиммунных процессов, наследственности и других факторов. Поэтому обозначение J. Goodwin кардиомиопатий как заболеваний неизвестной этиологии в значительной мере потеряло свой первоначальный смысл (М. А. Гуревич). Но более чем в половине случаев причину КМП все же установить не удается (идиопатические формы КМП). С другой стороны, показано, что при многих известных заболеваниях внутренних органов инфекционной, обменно-метаболической, токсической и другой природы происходит закономерное специфическое поражение миокарда с нарушением его функций, которое иногда приобретает некоторые черты описанных выше КМП.

Классификация кардиомиопатий (ВОЗ, 1995) Группы Варианты КМП Примечание 1 Дилатационная КМП В > 50%случаев — идиопатическая 2 Гипертрофическая КМП Идиопатическая 3 Рестриктивная В настоящее время в большинстве случаев этиология известна 4 Аритмогенная дисплазия ПЖ Этиология неизвестна 5 Специфические КМП**: Поражения миокарда известной этиологии

1. Ишемическая* 2. Гипертензивная* 3. Клапанные* 4. Воспалительные* 5. Дисметаболические (сахарный диабет, гипертиреоз, гипотиреоз, гемохроматоз, гиповитаминозы, амилоидоз, болезни “накопления”) 6. Аллергические и токсические (алкогольная, радиационная, лекарственная и др. ) 7. Нейромышечные нарушения (мышечная дистрофия, миотоническая дистрофия, атаксия Фридрейха и др. ) 8. Генерализованные системные (болезни соединительной ткани, инфильтрации и гранулематозные заболевания и др. ) 6 Неклассифицируемые КМП Имеются черты различных видов КМП. Этиология неизвестна * термины, которые должны быть заменены на традиционные: ИБС, АГ, пороки сердца, миокардит. ** следует употреблять термин: “специфические (вторичные) поражения миокарда”.

Замечания к приведенной классификации • Во-первых, термин “кардиомиопатия” предлагается использовать для обозначения неограниченного количества заболеваний сердца известной и неизвестной этиологии, для которых характерно поражение миокарда, ассоциированное с нарушением его функции. Это приводит к неоправданно широкому употреблению понятия “кардиомиопатия” и полной утрате его нозологической самостоятельности (Г. И. Сторожаков). • Во-вторых, вызывает большие сомнения правомочность включения в группу “специфических КМП” так называемых “ишемической”, “гипертензивной”, “клапанной” кардиомиопатий, которые на самом деле представляют собой лишь последствия известных заболеваний сердечно-сосудистой системы (ИБС, АГ, пороков сердца), осложненных сердечной недостаточностью и/или дисфункцией желудочков. Правда, в рекомендациях экспертов ВОЗ подчеркивается, что к этим вариантам специфических КМП должны быть отнесены только те случаи заболевания, при которых выраженность нарушений функции сердца (например, дилатация полостей) не соответствует степени нарушений коронарного кровотока, клапанных поражений, уровню АД и т. п. Однако на практике решить вопрос о таком соответствии или несоответствии в большинстве случаев не представляется возможным.

Предложения • • КМП называют только первичные поражения миокарда, ассоциированные с нарушением функции сердца и не являющиеся следствием заболеваний КА, клапанного аппарата, перикарда, системной и легочной гипертензии и воспалительного поражения сердечной мышцы (критерии J. Goodwin). Следует выделять 3 основные группы КМП: – ДКМП; – ГКМП; – РКМП; • Диагноз РКМП может употребляться на начальном этапе диагностического поиска и в дальнейшем требует уточнения (эндомиокардиальный фиброз, болезнь Леффлера, и др. ). Исключение составляют случаи идиопатической РКМП, когда невозможно выяснить причину характерных изменений сердца. • Поражения миокарда известной этиологии следует обозначать как “специфические (вторичные) поражения миокарда” и не употреблять по отношению к ним термин “кардиомиопатии”. • К специфическим (вторичным) поражениям миокарда не следует относить случаи ИБС, системной и легочной гипертензии, пороки сердца и миокардиты, осложненные хронической сердечной недостаточностью с нарушением систолической или/и диастолической функции миокарда.

Дилатационная кардиомиопатия (ДКМП) — это первичное поражение миокарда, характеризующееся выраженной дилатацией полостей и нарушением систолической функции желудочков. Заболеваемость - от 5 до 10 человек на 100 тысяч населения в год, в 2– 3 раза чаще встречается у мужчин, особенно в возрасте 30– 50 лет. 1. Возникновение ДКМП связывают с взаимодействием нескольких патогенетических факторов: • генетической предрасположенности к возникновению заболевания (обнаружение HLA B 27 и HLA DR 4); • воздействия экзогенных факторов (вирусная инфекция, злоупотребление алкоголем); • аутоиммунных нарушений (обнаружение высоких титров кардиоспецифических аутоантител к миозину, актину, тропомиозину и митохондриальной мембране кардиомиоцитов, а также увеличение цитокинов в крови). 2. Семейная (генетически детерминированная) ДКМП встречается примерно в 3 -5% случаев заболевания. 3. Примерно у 20% больных ДКМП ассоциируется с вирусной инфекцией. Однако в большинстве случаев диагностируется идиопатическая форма ДКМП, когда взаимодействие перечисленных этиологических факторов становится настолько неопределенным, что выделить один из них в качестве основного не представляется возможным.

Патоморфологические изменения сердца при ДКМП 1) значительная дилатация камер сердца, увеличение массы сердца, которая может достигать 1000 г и более 2) пристеночные тромбы, 3) дистрофия и неравномерная гипертрофия кардиомиоцитов, 4) "сетчатый" фиброз и многочисленные мелкие рубцы, 5) уплотнение эндокарда, 6) отсутствие сосудистых изменений и немногочисленные воспалительные инфильтраты в строме миокарда, 7) образование мелко-, редко крупноочаговых некрозов.

ПАТОГЕНЕЗ 1. В основе формирования ДКМП лежит первичное повреждение и гибель кардиомиоцитов, гемодинамическими следствиями которых являются: • прогрессирующее снижение сократительной способности; • выраженная дилатация полостей сердца; • развитие компенсаторной гипертрофии миокарда и увеличение массы сердца (без утолщения стенок желудочков); • развитие в тяжелых случаях заболевания относительной недостаточности митрального и трикуспидального клапанов; • застой крови в малом и большом кругах кровообращения; • относительная коронарная недостаточность и развитие ишемии сердечной мышцы; • развитие диффузного и очагового фиброза в миокарде; • периферическая вазоконстрикция и нарушение перфузии периферических органов и тканей.

2. Процесс ремоделирования сердца, а также описанные гемодинамические расстройства во многом обусловлены чрезмерной активацией нейрогормональных систем организма (САС, РААС, АДГ, эндотелиальных факторов, тканевых РАС и др. ). 3. Прогрессирующее повреждение сердечной мышцы и нейрогормональная активация способствуют частому развитию у больных ДКМП: • нарушений сердечного ритма и проводимости; • внутрисердечных тромбозов и тромбоэмболических осложнений.
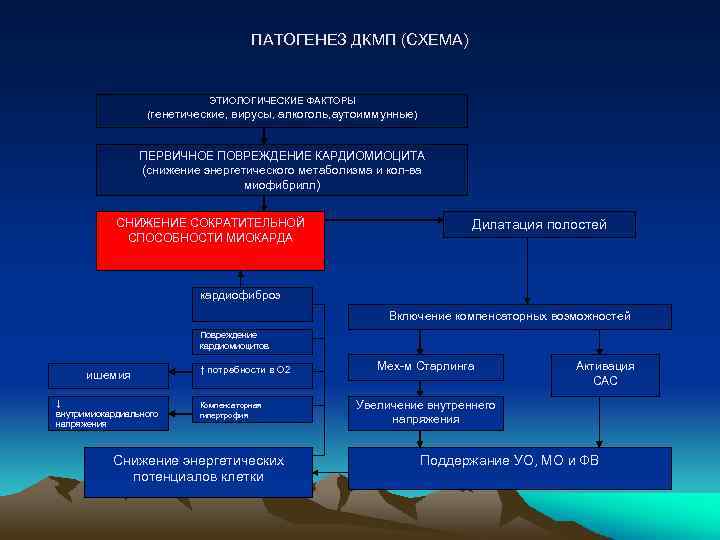
ПАТОГЕНЕЗ ДКМП (СХЕМА) ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ (генетические, вирусы, алкоголь, аутоиммунные) ПЕРВИЧНОЕ ПОВРЕЖДЕНИЕ КАРДИОМИОЦИТА (снижение энергетического метаболизма и кол-ва миофибрилл) СНИЖЕНИЕ СОКРАТИТЕЛЬНОЙ СПОСОБНОСТИ МИОКАРДА Дилатация полостей кардиофиброз Включение компенсаторных возможностей Повреждение кардиомиоцитов ишемия ↓ внутримиокардиального напряжения ↑ потребности в О 2 Компенсаторная гипертрофия Снижение энергетических потенциалов клетки Мех-м Старлинга Активация САС Увеличение внутреннего напряжения Поддержание УО, МО и ФВ

Клинические особенности ДКМП 1. 2. 3. 4. Быстрое и неуклонное прогрессирование заболевания и признаков декомпенсации, а также рефрактерность к традиционному лечению ХСН. 50% - нарушения ритма и проводимости (сердцебиения, перебои в работе сердца, приступы пароксизмальной тахикардии и мерцательной аритмии). Тромбозы и тромбоэмболии - 20% больных ДКМП. Наиболее часто эти осложнения возникают у больных с фибрилляцией предсердий. Боли в области сердца, которые часто имеют атипичную локализацию и, как правило, не связаны с физической нагрузкой.

Диагностика 1. Физикальное исследование: данные неспецифичны. Общий осмотр - признаки сердечной недостаточности: акроцианоз, отеки ног, положение ортопноэ, увеличение живота в объеме, набухание шейных вен, иногда положительный венный пульс и др. В легких влажные мелкопузырчатые хрипы. Отмечается увеличение печени. Верхушечный толчок усилен, разлитой и смещен влево и вниз. Часто - сердечный толчок и эпигастральная пульсация. Расширение границ сердца. I тон на верхушке ослаблен, нередко III патологический тон. Систолические шумы, которые указывают на формирование относительной недостаточности митрального и трикуспидального клапанов. 2. Электрокардиография: • признаки гипертрофии ЛЖ и ЛП, иногда в сочетании с гипертрофией ПЖ. Особенно характерна депрессия сегмента RS–Т в левых грудных отведениях (V 5 и V 6) и отведениях I и а. VL; • признаки блокады левой ножки пучка Гиса (частая находка); • фибрилляция предсердий и/или другие нарушения ритма сердца; • удлинение интервала Q–Т; • в ряде случаев - признаки крупноочагового или трансмурального рубца миокарда в виде патологических зубцов Q и комплекса QS. Эти изменения отражают характерное для ДКМП развитие очагового фиброза миокарда ЛЖ.

3. Эхокардиография наиболее информативный неинвазивный метод исследования больных ДКМП. • значительная дилатация ЛЖ при нормальной или уменьшенной толщине его стенок. • снижение ФВ (ниже 30– 20%). • тотальная гипокинезия стенок ЛЖ, • внутрисердечные пристеночные тромбы. 4. Рентгенография • признаки кардиомегалии; • сглаженность контуров левых отделов сердца; • шаровидную форму сердца за счет дилатации всех полостей (в тяжелых случаях); • признаки венозной и артериальной легочной гипертензии и расширение корней легких. 5. Другие методы – коронароангиография, вентрикулография и эндомиокардиальная биопсия

ЛЕЧЕНИЕ Терапия больных должна быть направлена на: • коррекцию ХСН; • лечение и профилактику аритмий; • лечение и профилактику тромбоэмболических осложнений

1. Ограничение физических нагрузок, а также потребления поваренной соли, особенно при наличии отечного синдрома. 2. Ингибиторы АПФ являются средством первого выбора в лечении больных ДКМП. 3. b-адреноблокаторы целесообразно комбинировать с ингибиторами АПФ. 4. Диуретики применяют при наличии застоя крови в легких или/и в большом круге кровообращения. 5. Нитраты. Для лечения больных с хронической левожелудочковой недостаточностью в качестве дополнительного лекарственного средства. 6. Сердечные гликозиды. Несомненно показаны больным с постоянной формой мерцательной аритмии.

7. Применение антиагрегантов и антикоагулянтов показано у всех больных ДКМП, поскольку в 30% случаев течение заболевания осложняется внутрисердечным тромбозом и развитием тромбоэмболий. 8. Трансплантация сердца. Эта операция является высокоэффективным способом лечения больных ДКМП, рефрактерных к медикаментозной терапии. Показаниями для операции трансплантации являются: • быстрое прогрессирование сердечной недостаточности у больных ДКМП и отсутствие эффекта от проводимой терапии; • возникновение жизнеопасных нарушений сердечного ритма; • высокий риск тромбоэмболических осложнений. 10 -летняя выживаемость больных ДКМП, перенесших операцию трансплантации сердца, достигает 70%. 9. Двухкамерная электростимуляция сердца

Прогноз - неблагоприятный. В течение 5 лет умирает до 50% больных, большинство из них — внезапно вследствие фибрилляции желудочков. К другим причинам летальных исходов относятся прогрессирующая сердечная недостаточность и тромбоэмболические осложнения. Предикторы неблагоприятного исхода ДКМП: • высокий функциональный класс ХСН (ФК IV по NYHА); • КДР больше 7, 6 см (по данным одномерной Эхо. КГ); • ФВ меньше 35%; • возникновение блокады левой ножки пучка Гиса; • появление при суточном мониторировании ЭКГ высоких градаций желудочковых аритмий; • наличие постоянной формы мерцательной аритмии.

Гипертрофическая кардиомиопатия (ГКМП) — это первичное поражение миокарда, характеризующееся выраженной гипертрофией миокарда ЛЖ (реже ПЖ), нормальными или уменьшенными размерами полости ЛЖ, значительным нарушением диастолической функции желудочка и частым возникновением нарушений сердечного ритма. Заболеваемость ГКМП составляет 2– 5 человек на 100 тысяч населения. М>Ж Различают: • Асимметричную – – – • с преимущественной гипертрофией верхней (с обструкцией или без обструкции выносящего тракта) средней нижней трети МЖП Симметричную формы ГКМП. Масса сердца резко увеличивается, достигая в отдельных случаях 800– 1000 г.

ГИСТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ГКМП • дезориентированное хаотичное расположение кардиомиоцитов; • фиброз миокарда в виде диффузного или очагового развития соединительной ткани в сердечной мышце, во многих случаях с образованием обширных и даже трансмуральных рубцовых полей; • утолщение стенок мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и увеличения содержания фиброзной ткани в сосудистой стенке. • соотношение толщины МЖП к толщине задней стенки левого желудочка превышает 1, 3.
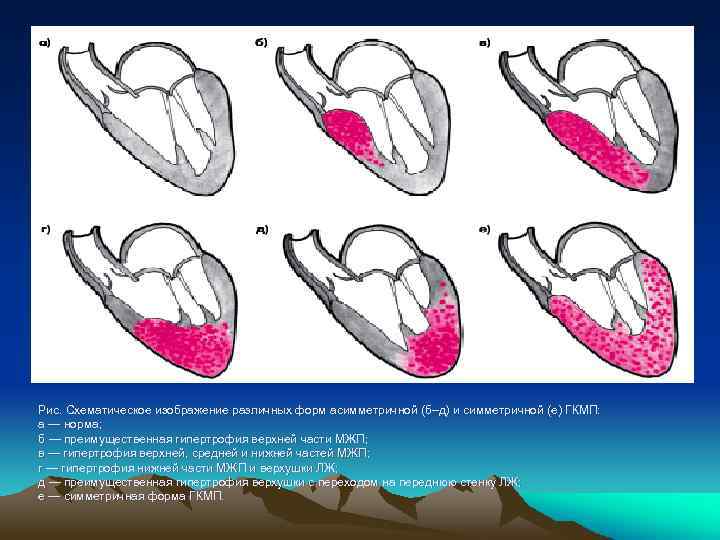
Рис. Схематическое изображение различных форм асимметричной (б–д) и симметричной (е) ГКМП: а — норма; б — преимущественная гипертрофия верхней части МЖП; в — гипертрофия верхней, средней и нижней частей МЖП; г — гипертрофия нижней части МЖП и верхушки ЛЖ; д — преимущественная гипертрофия верхушки с переходом на переднюю стенку ЛЖ; е — симметричная форма ГКМП.

Возможные этиологические факторы развития ГКМП: • • • Генетические факторы передающиеся по наследству - 50% (аномалии или спонтанные мутации в локусах нескольких генов, контролирующих структуру и функцию сократительных белков миокарда) Спонтанные мутации, возможно, происходящие под действием неблагоприятных факторов среды (спорадические формы ГКМП). Действие нейрогормональных факторов: катехоламины, инсулин, СТГ, нарушение функции щитовидной и паращитовидных желез.

Нарушения гемодинамики при ГКМП: 1. Выраженная гипертрофия ЛЖ и уменьшение размеров его полости. 2. Диастолическая дисфункция ЛЖ: • возрастание конечно-диастолического давления в ЛЖ; • повышение давления в ЛП и в венах малого круга кровообращения; • расширение ЛП (при отсутствии дилатации ЛЖ); • застой крови в малом круге кровообращения (диастолическая форма ХСН); • уменьшение сердечного выброса (на более поздних стадиях развития заболевания) в результате затруднения диастолического наполнения желудочка и снижения КДО (уменьшения полости ЛЖ). 3. Систолическая функция желудочка у больных ГКМП, как правило, не нарушена или даже повышена. Увеличивается и ФВ.

4. Относительная коронарная недостаточность — один из характерных признаков ГКМП. Нарушения коронарного кровотока обусловлены: • сужением мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и развития соединительной ткани в стенке артерий (“болезнь мелких КА”); • повышением КДД в ЛЖ, что приводит к падению градиента давления между аортой и полостью ЛЖ и, соответственно, уменьшению коронарного кровотока; • высоким внутримиокардиальным напряжением стенки сердца, что способствует сдавлению мелких субэндокардиальных коронарных сосудов; • несоответствием значительно увеличенной мышечной массы ЛЖ и капиллярного русла сердца; • повышением потребности миокарда в кислороде на фоне гиперконтрактильности сердечной мышцы. 5. Электрическая негомогенность и нестабильность миокарда желудочков и предсердий, что способствует возникновению аритмий и внезапной сердечной смерти. 6. Динамическая обструкция выносящего тракта ЛЖ (при обструктивной форме ГКМП).
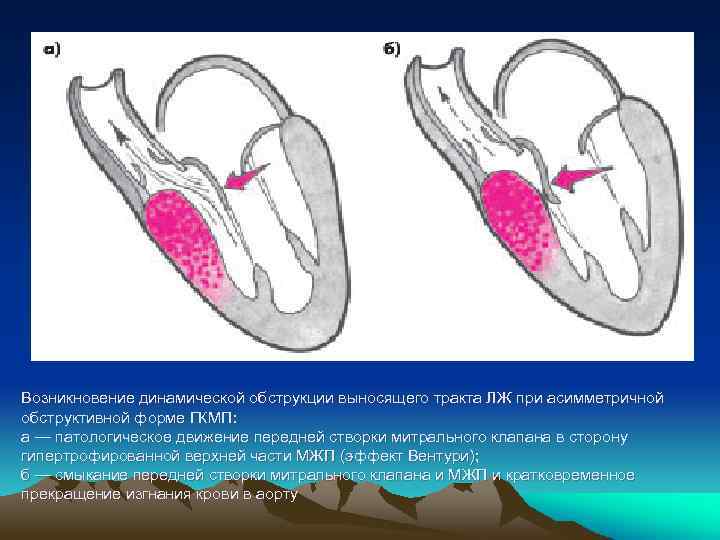
Возникновение динамической обструкции выносящего тракта ЛЖ при асимметричной обструктивной форме ГКМП: а — патологическое движение передней створки митрального клапана в сторону гипертрофированной верхней части МЖП (эффект Вентури); б — смыкание передней створки митрального клапана и МЖП и кратковременное прекращение изгнания крови в аорту

1. В отличие от фиксированной обструкции при клапанном стенозе устья аорты, при ГКМП обструкция выносящего тракта ЛЖ носит динамический характер. 2. Степень обструкции увеличивается при: • увеличении сократимости ЛЖ (физическая нагрузка, активация САС, тахикардия, применение инотропных средств и симпатомиметиков); • уменьшении преднагрузки (вертикальное положение больного, проба Вальсальвы, гиповолемия, прием нитратов); • уменьшении постнагрузки (снижение ОПСС и АД).

Факторы, влияющие на степень динамической обструкции выносящего тракта левого желудочка у больных с обструктивной ГКМП Факторы, увеличивающие степень обструкции Факторы, уменьшающие степень обструкции Изменения сократимости Физическая нагрузка Введение b-адреноблокаторов Психоэмоциональное напряжение Введение блокаторов медленных кальциевых каналов (без резкого снижения АД) Введение инотропных лекарственных средств Введение дизопирамида Прием симпатомиметиков Тахикардия Изменение преднагрузки Переход в вертикальное положение Горизонтальное положение Проба Вальсальвы Увеличение ОЦК Прием нитратов Гиповолемия Изменение постнагрузки Снижение ОПСС и АД Подъем АД Длительная статическая нагрузка Воздействие холода Введение мезатона, норадреналина

Жалобы • • • Одышка вначале при физической нагрузке, а затем и в покое. Головокружения и обмороки объясняются преходящим нарушением перфузии головного мозга и обусловлены снижением сердечного выброса и наличием обструкции выносящего тракта ЛЖ. Стенокардия. Прием нитратов не купирует стенокардию, а, наоборот, может ухудшить состояние больного. Сердцебиения и перебои. • Иногда первым и последним проявлением ГКМП может быть внезапная сердечная смерть.

Физикальное исследование • Усиление верхушечного толчка и смещение его влево; • Смещение границ сердца, преимущественно влево • Систолический шум. Он отражает возникновение динамического градиента давления между ЛЖ и аортой. Шум громкий, грубый, выслушивается обычно вдоль левого края грудины и не проводится на сосуды шеи (рис).
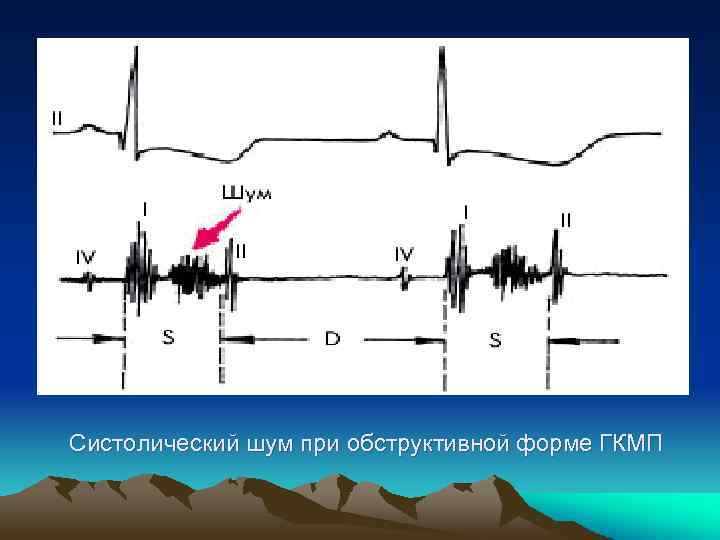
Систолический шум при обструктивной форме ГКМП

Электрокардиография 1. Признаки гипертрофии ЛЖ. 2. Неспецифические изменения конечной части желудочкового комплекса (депрессия сегмента RS–Т и инверсия зубца Т). 3. Признаки электрической перегрузки и гипертрофии предсердия (Р-mitrale). 4. Патологический зубец Q и комплекс QS регистрируются у 10% больных ГКМП. Причины появления: • аномальное распространение возбуждения по МЖП или другим гипертрофированным отделам ЛЖ • обширные участки фиброзной ткани в МЖП, передней или задней стенках ЛЖ. 5. Наджелудочковые и желудочковые аритмии – 80%.
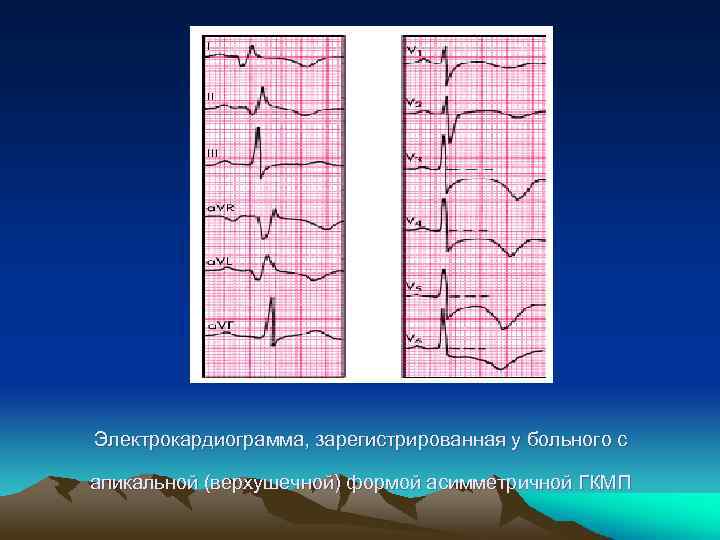
Электрокардиограмма, зарегистрированная у больного с апикальной (верхушечной) формой асимметричной ГКМП

Эхокардиография 1. Утолщение МЖП и ограничение ее подвижности. Для асимметричной ГКМП характерно отношение толщины МЖП к толщине свободной стенки ЛЖ 1, 3 и больше. 2. Уменьшение полости ЛЖ и расширение ЛП. 3. Систолическое движение передней створки митрального клапана, возникающее в результате значительного ускорения кровотока в суженной части выносящего тракта ЛЖ и присасывающего эффекта Вентури. 4. Систолическое прикрытие аортального клапана в середине систолы и появление динамического градиента давления в выносящем тракте ЛЖ за счет уменьшения и даже прекращения изгнания крови в аорту во время относительно продолжительного периода систолического смыкания передней створки митрального клапана с МЖП. 5. Высокая линейная скорость кровотока в выносящем тракте ЛЖ и характерная двугорбая форма спектрограммы скорости трансаортального потока крови. 6. Признаки выраженной диастолической дисфункции ЛЖ. 7. Гиперкинезия задней стенки ЛЖ. 8. Митральная регургитация.
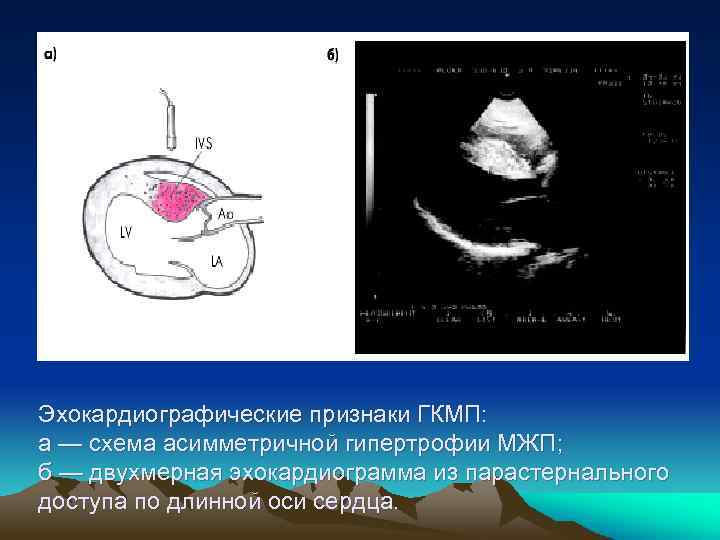
Эхокардиографические признаки ГКМП: а — схема асимметричной гипертрофии МЖП; б — двухмерная эхокардиограмма из парастернального доступа по длинной оси сердца.
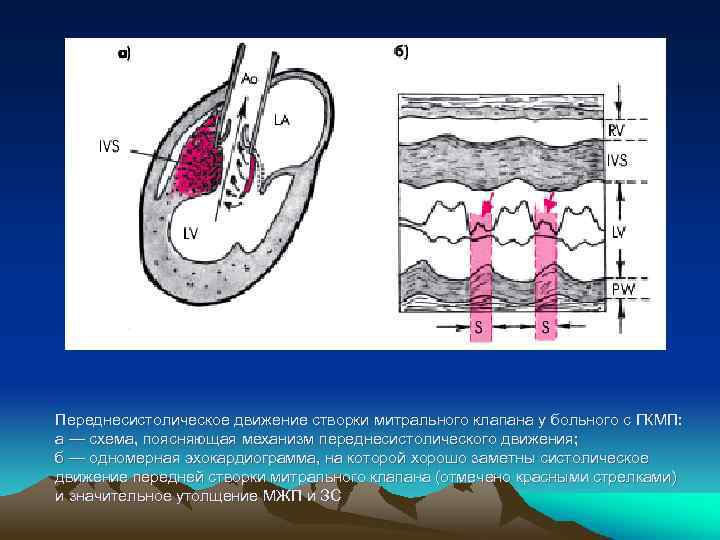
Переднесистолическое движение створки митрального клапана у больного с ГКМП: а — схема, поясняющая механизм переднесистолического движения; б — одномерная эхокардиограмма, на которой хорошо заметны систолическое движение передней створки митрального клапана (отмечено красными стрелками) и значительное утолщение МЖП и ЗС

Лечение При обструктивной форме ГКМП противопоказано применение: • нитратов (уменьшение преднагрузки); • сердечных гликозидов и других инотропных средств (увеличение скорости изгнания крови в аорту и присасывающего эффекта Вентури); • блокаторов медленных кальциевых каналов дигидропиридинового ряда (снижение постнагрузки).
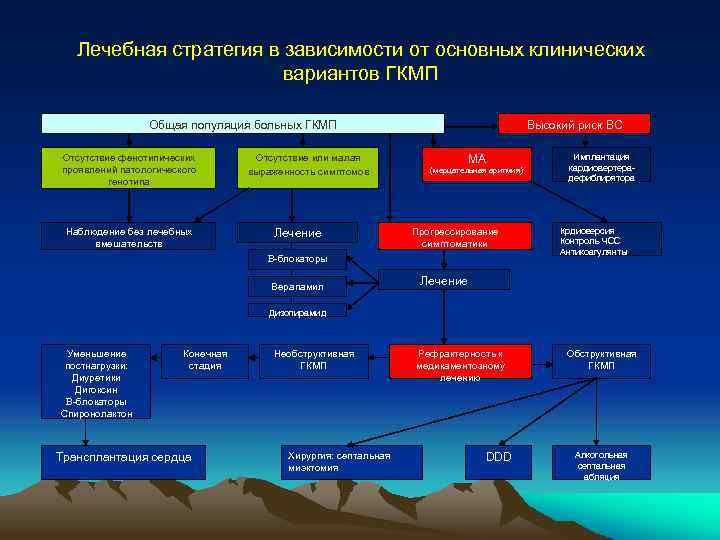
Лечебная стратегия в зависимости от основных клинических вариантов ГКМП Общая популяция больных ГКМП Отсутствие фенотипических проявлений патологического генотипа Наблюдение без лечебных вмешательств Отсутствие или малая выраженность симптомов Лечение Высокий риск ВС МА (мерцательная аритмия) Прогрессирование симптоматики Β-блокаторы Верапамил Имплантация кардиовертерадефиблирятора Крдиоверсия Контроль ЧСС Антикоагулянты Лечение Дизопирамид Уменьшение постнагрузки: Диуретики Дигоксин Β-блокаторы Спиронолактон Конечная стадия Трансплантация сердца Необструктивная ГКМП Хирургия: септальная миэктомия Рефрактерность к медикаментозному лечению DDD Обструктивная ГКМП Алкогольная септальная абляция

Основные предикторы внезапной смерти при ГКМП: • молодой возраст больных (< 14 лет); • выраженная (более 3 см) гипертрофия миокарда ЛЖ; • случаи внезапной смерти у ближайших родственников; • наличие обмороков; • наличие у больного пароксизмов желудочковой тахикардии (в том числе короткие “пробежки” ЖТ), выявляемые при холтеровском мониторировании ЭКГ. Прогноз ГКМП достаточно серьезен. Внезапная сердечная смерть наступает у 1– 4% больных в год, еще выше частота внезапной смерти у детей (до 6% в год).

Рестриктивные кардиомиопатии (РКМП) — это неоднородная группа первичных (идиопатических) и вторичных заболеваний сердца, сопровождающихся поражением эндокарда и/или миокарда, которое приводит к выраженному фиксированному ограничению (рестрикции) заполнения желудочков в диастолу и развитию диастолической дисфункции одного или обоих желудочков и прогрессирующей диастолической ХСН.

Причины рестриктивных кардиомиопатий Первичные (идиопатические) формы РКМП Эндомиокардиальный фиброз Вторичные формы РКМП Амилоидоз (преимущественно первичный) Гемохроматоз Системная склеродермия Саркоидоз Фибропластический эндокардит (болезнь Леффлера) Карциноидная болезнь сердца Гликогенозы Радиационные поражения сердца Поражение проводящей системы сердца (болезнь Фабри)

Наиболее характерные гемодинамические и морфологические изменения при РКМП: • Выраженное утолщение, уплотнение и снижение эластичности эндокарда и/или миокарда. • Ограничительное (рестриктивное) фиксированное нарушение заполнения кровью одного или обоих желудочков, причем их заполнение кровью осуществляется только в начале периода быстрого наполнения. • Уменьшение размеров полости желудочков и одновременно значительное расширение предсердий, обусловленное перегрузкой предсердий и наличием митральной и трикуспидальной недостаточности. • Застой крови в венах малого и/или большого кругов кровообращения. • Образование внутрисердечных тромбов и повышение риска тромбоэмболических осложнений.

Прогноз. При длительном бессимптомном течении КМП. прогноз для жизни и трудоспособности больного неопределенный, т. к. течение может измениться под влиянием интеркуррентного заболевания или физического напряжения и в любой стадии болезни не исключена внезапная смерть. При быстро прогрессирующем течении дилатационной и рестриктивной К. , а также с момента появления аритмий или сердечной недостаточности при гипертрофической К. прогноз в целом неблагоприятный. Продолжительность жизни больных ДКМП с момента установления диагноза составляет в среднем около 7 лет; Хирургическое лечение идиопатического гипертрофического субаортального стеноза улучшает состояние примерно у 3 из 4 перенесших операцию больных, но смертность в связи с самой операцией остается высокой (умирает приблизительно каждый шестой оперированный), причем примерно в половине случаев смертельного исхода он наступает во время операции.

Профилактика кардиомиопатий не разработана
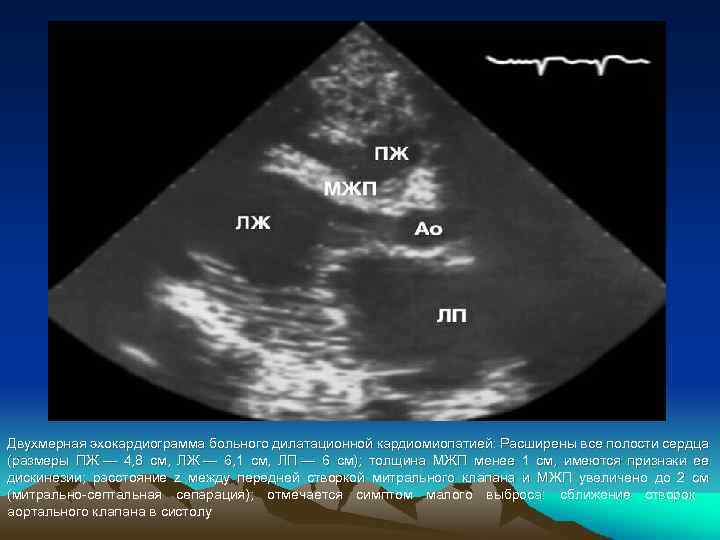
Двухмерная эхокардиограмма больного дилатационной кардиомиопатией: Расширены все полости сердца (размеры ПЖ — 4, 8 см, ЛЖ — 6, 1 см, ЛП — 6 см); толщина МЖП менее 1 см, имеются признаки ее дискинезии; расстояние z между передней створкой митрального клапана и МЖП увеличено до 2 см (митрально-септальная сепарация); отмечается симптом малого выброса: сближение створок аортального клапана в систолу
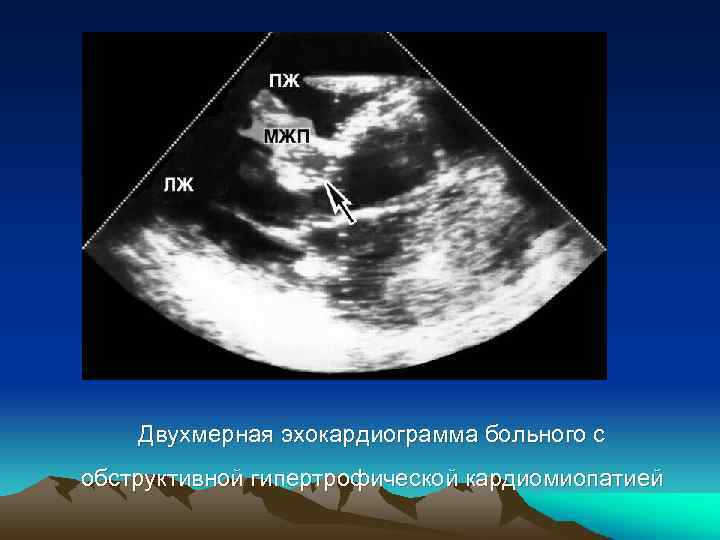
Двухмерная эхокардиограмма больного с обструктивной гипертрофической кардиомиопатией
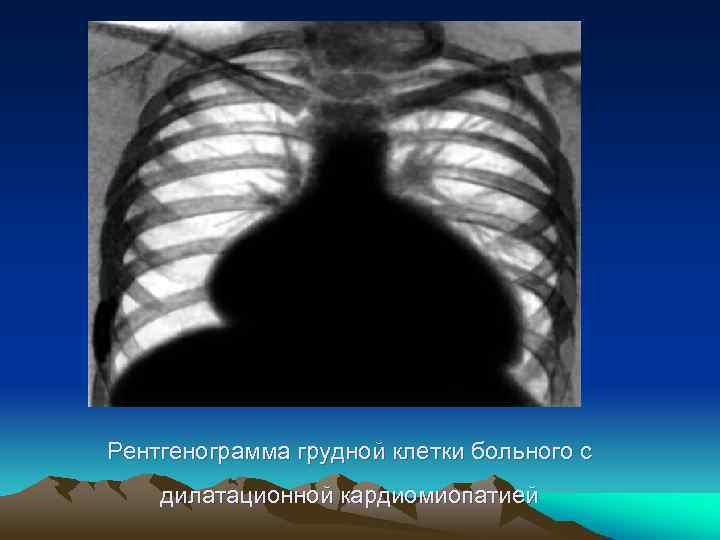
Рентгенограмма грудной клетки больного с дилатационной кардиомиопатией
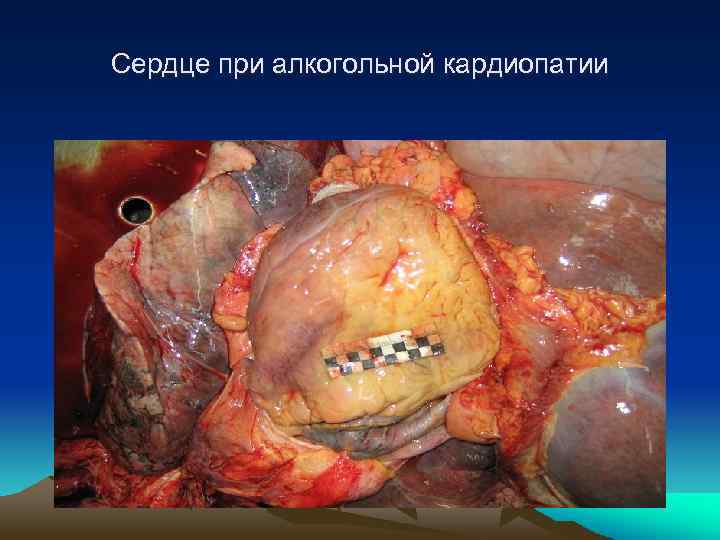
Сердце при алкогольной кардиопатии
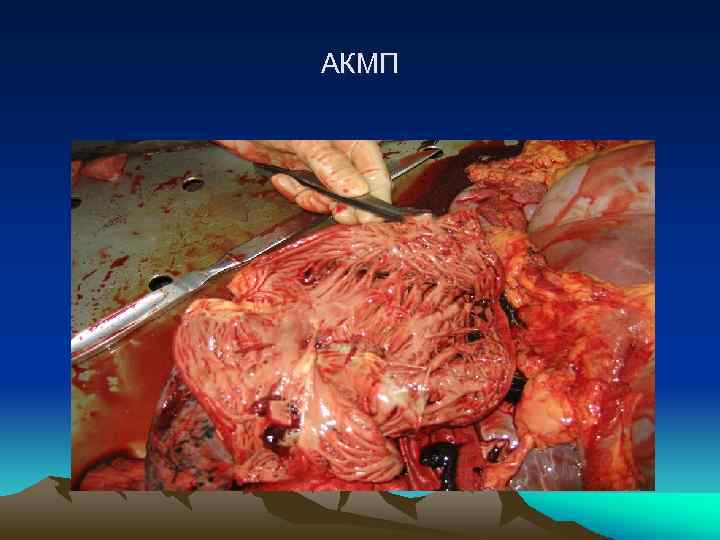
АКМП
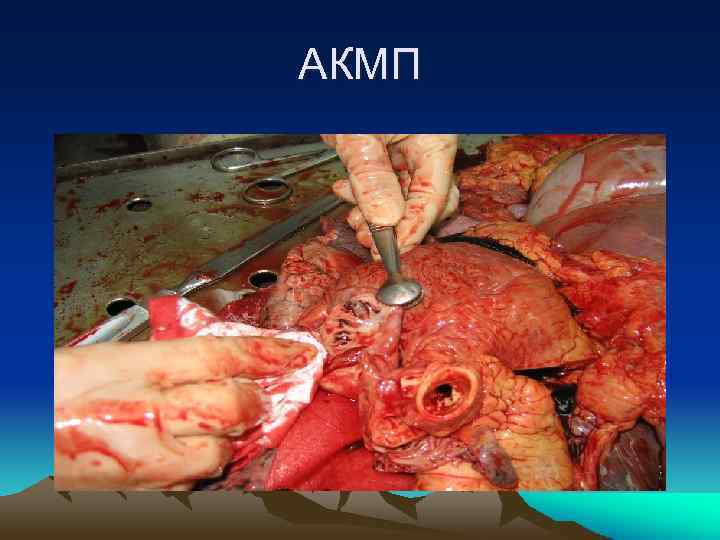
АКМП
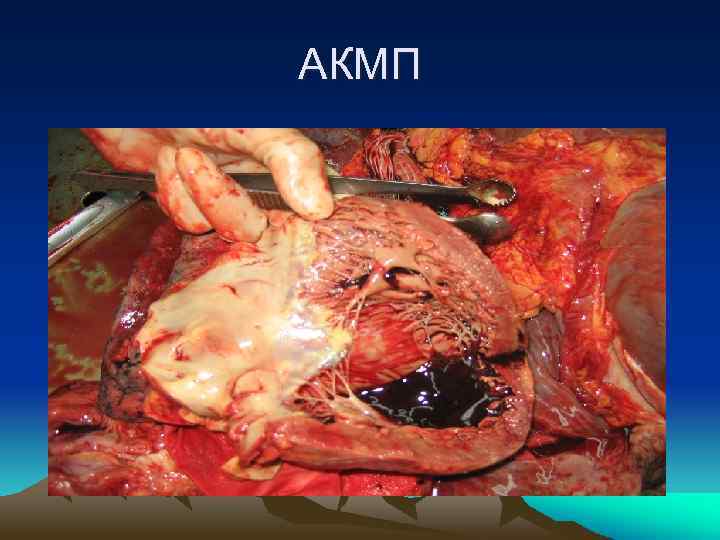
АКМП

СПАСИБО ЗА ВНИМАНИЕ !
Голиков А.В. ЛЕКЦИЯ-кардиомиопатии1.ppt