ГЛОМЕРУЛОНЕФРИТ.ppt
- Количество слайдов: 41
 Лекция «ГЛОМЕРУЛОНЕФРИТ» Дисциплина «Педиатрия с детскими инфекциями» Специальность «Лечебное дело» Подготовила Ф. И. Зайцева
Лекция «ГЛОМЕРУЛОНЕФРИТ» Дисциплина «Педиатрия с детскими инфекциями» Специальность «Лечебное дело» Подготовила Ф. И. Зайцева
 • ТЕХНОЛОГИЧЕСКАЯ КАРТА • • ДИСЦИПЛИНА: «Педиатрия с детскими инфекциями» . ТЕМА: «Гломерулонефрит у детей» . ЦЕЛИ: учебная: дать необходимые знания об особенностях течения гломерулонефрита у детей, терапию, реабилитацию, диспансеризацию, санаторно-курортное лечение детей, перенесших гломерулонефрит. • • ТИП ЛЕКЦИИ: вводная, текущая. ВИД ЛЕКЦИИ: информационная, мультимедийная МЕСТО ПРОВЕДЕНИЯ: Елецкий медицинский колледж. МЕЖПРЕДМЕТНЫЕ СВЯЗИ: анатомия, фармакология, основы сестринского дела, терапия, латинский язык, кожные и венерические болезни, здоровый человек и его окружение, инфекционные болезни. ОСНАЩЕНИЕ: конспект лекции, глоссарий. ДОМАШНЕЕ ЗАДАНИЕ: конспект лекции. • •
• ТЕХНОЛОГИЧЕСКАЯ КАРТА • • ДИСЦИПЛИНА: «Педиатрия с детскими инфекциями» . ТЕМА: «Гломерулонефрит у детей» . ЦЕЛИ: учебная: дать необходимые знания об особенностях течения гломерулонефрита у детей, терапию, реабилитацию, диспансеризацию, санаторно-курортное лечение детей, перенесших гломерулонефрит. • • ТИП ЛЕКЦИИ: вводная, текущая. ВИД ЛЕКЦИИ: информационная, мультимедийная МЕСТО ПРОВЕДЕНИЯ: Елецкий медицинский колледж. МЕЖПРЕДМЕТНЫЕ СВЯЗИ: анатомия, фармакология, основы сестринского дела, терапия, латинский язык, кожные и венерические болезни, здоровый человек и его окружение, инфекционные болезни. ОСНАЩЕНИЕ: конспект лекции, глоссарий. ДОМАШНЕЕ ЗАДАНИЕ: конспект лекции. • •
 • План 1. Определение гломерулонефрита, причинные факторы. 2. Диагностика и основные клинические формы гломерулонефрита. 3. Принципы лечения гломерулонефрита. 4. Осложнения при прогрессировании заболевания, прогноз.
• План 1. Определение гломерулонефрита, причинные факторы. 2. Диагностика и основные клинические формы гломерулонефрита. 3. Принципы лечения гломерулонефрита. 4. Осложнения при прогрессировании заболевания, прогноз.
 • ГЛОМЕРУЛОНЕФРИТ Гломерулонефрит - приобретенное заболевание, в основе которого лежит иммуноаллергическое диффузное воспаление клубочкового аппарата с последующим вовлечением в процесс остальных структур обеих почек, характеризущееся прогрессирующим течением. Среди всех заболеваний почек гломерулонефрит является наиболее тяжелым по течению и исходу. Он может быть самостоятельным заболеванием или осложнением других (ангины, скарлатины, геморрагического васкулита).
• ГЛОМЕРУЛОНЕФРИТ Гломерулонефрит - приобретенное заболевание, в основе которого лежит иммуноаллергическое диффузное воспаление клубочкового аппарата с последующим вовлечением в процесс остальных структур обеих почек, характеризущееся прогрессирующим течением. Среди всех заболеваний почек гломерулонефрит является наиболее тяжелым по течению и исходу. Он может быть самостоятельным заболеванием или осложнением других (ангины, скарлатины, геморрагического васкулита).
 Гломерулонефрит наблюдается, в основном, в младшем школьном возрасте. Мальчики болеют в 2 раза чаще девочек. В год отмечается от 6 до 20 случаев на 10. 000 детей. Обычно, заболеванию предшествует стрептококковая инфекция. Основная роль в развитии заболевания принадлежит: Нефритогенными штаммами β -гемолитического стрептококка группы A.
Гломерулонефрит наблюдается, в основном, в младшем школьном возрасте. Мальчики болеют в 2 раза чаще девочек. В год отмечается от 6 до 20 случаев на 10. 000 детей. Обычно, заболеванию предшествует стрептококковая инфекция. Основная роль в развитии заболевания принадлежит: Нефритогенными штаммами β -гемолитического стрептококка группы A.
 • Факторы риска развития заболевания: • наследственная предрасположенность к нефритогенному стрептококку; • предшествующие инфекции (ангина, хронический тонзиллит, скарлатина, острая респираторно-вирусная инфекция); • переохлаждение; • иммунологические особенности организма, предрасполагающие к заболеванию.
• Факторы риска развития заболевания: • наследственная предрасположенность к нефритогенному стрептококку; • предшествующие инфекции (ангина, хронический тонзиллит, скарлатина, острая респираторно-вирусная инфекция); • переохлаждение; • иммунологические особенности организма, предрасполагающие к заболеванию.
 • Механизм развития заболевания. • При проникновении стрептококка в почечную ткань в патологический процесс включаются иммунные механизмы. • Вырабатываемые иммунные комплексы и аутоантитела вызывают иммунопатологическое воспаление клубочкового аппарата обеих почек с последующим вовлечением в процесс - канальцев, артериол и паренхимы.
• Механизм развития заболевания. • При проникновении стрептококка в почечную ткань в патологический процесс включаются иммунные механизмы. • Вырабатываемые иммунные комплексы и аутоантитела вызывают иммунопатологическое воспаление клубочкового аппарата обеих почек с последующим вовлечением в процесс - канальцев, артериол и паренхимы.
 Заболевание начинается, как правило, через 2 -3 недели после перенесенной острой инфекции. Клиническая картина гломерулонефрита складывается из триады синдромов: • 1. Отеки и пастозность тканей. • 2. Артериальная гипертензия. • 3. Мочевой синдром.
Заболевание начинается, как правило, через 2 -3 недели после перенесенной острой инфекции. Клиническая картина гломерулонефрита складывается из триады синдромов: • 1. Отеки и пастозность тканей. • 2. Артериальная гипертензия. • 3. Мочевой синдром.
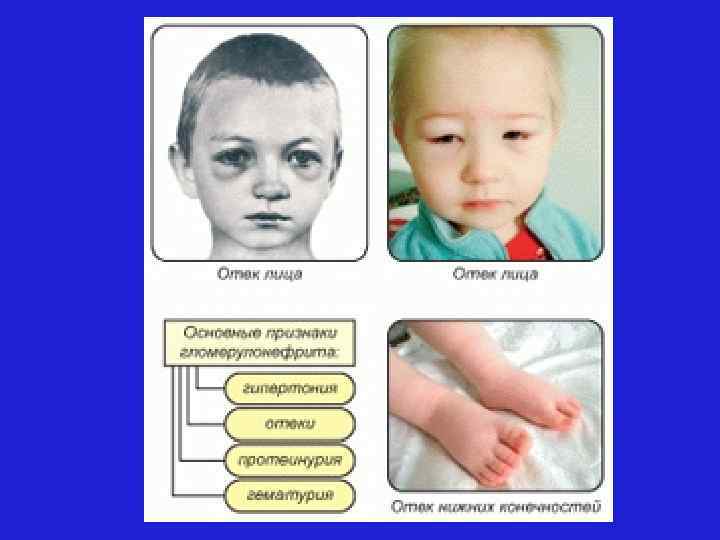
 • Основные клинические проявления гломерулонефрита. симптомы интоксикации: лихорадка, недомогание, вялость, слабость, сонливость, тошнота, головная боль, выражена резкая бледность кожи; • отечный синдром: сначала по утрам появляется пастозность век, затем - отечность лица, позднее - отеки на ногах (в области голеней и лодыжек) и крестце, они плотные, холодные (обусловлены падением клубочковой фильтрации, усилением реабсорбции натрия и воды в канальцах); •
• Основные клинические проявления гломерулонефрита. симптомы интоксикации: лихорадка, недомогание, вялость, слабость, сонливость, тошнота, головная боль, выражена резкая бледность кожи; • отечный синдром: сначала по утрам появляется пастозность век, затем - отечность лица, позднее - отеки на ногах (в области голеней и лодыжек) и крестце, они плотные, холодные (обусловлены падением клубочковой фильтрации, усилением реабсорбции натрия и воды в канальцах); •
 • артериальная гипертензия: головная боль, иногда тошнота, рвота, повышение АД, в среднем на 30 -50 мм рт. ст. (из-за увеличения ОЦК), при перкуссии определяется расширение границ сердца, при аускультации - глухость тонов, систолический шум, брадикардия. • мочевой синдром: протеинурия (уровень белка 1 -3 г/л); гематурия (по выраженности может быть макрогематурия - эритроцитов > 50 в п/зр, моча приобретает цвет мясных помоев или микрогематурия - эритроцитов до 50, цвет мочи неизменен);
• артериальная гипертензия: головная боль, иногда тошнота, рвота, повышение АД, в среднем на 30 -50 мм рт. ст. (из-за увеличения ОЦК), при перкуссии определяется расширение границ сердца, при аускультации - глухость тонов, систолический шум, брадикардия. • мочевой синдром: протеинурия (уровень белка 1 -3 г/л); гематурия (по выраженности может быть макрогематурия - эритроцитов > 50 в п/зр, моча приобретает цвет мясных помоев или микрогематурия - эритроцитов до 50, цвет мочи неизменен);
 • • • цилиндрурия - показатель тяжести поражения почек; лейкоцитурия (не является ведущим симптомом); высокая относительная плотность мочи - > 1. 030; олигурия - < суточного диуреза до 80 -100 мл в сутки; болевой симптом: боли в пояснице (из-за растяжения капсулы почки), положительный симптом Пастернацкого; • повышенное содержание в крови азотистых шлаков (при нарушении функции канальцев); • изменения со стороны сосудов глазного дна, позже появляются геморрагии, приводящие к нарушению зрения. Чаще олигурический период длится от 3 до 7 дней, затем АД приходит в норму, количество мочи увеличивается, отеки уменьшаются.
• • • цилиндрурия - показатель тяжести поражения почек; лейкоцитурия (не является ведущим симптомом); высокая относительная плотность мочи - > 1. 030; олигурия - < суточного диуреза до 80 -100 мл в сутки; болевой симптом: боли в пояснице (из-за растяжения капсулы почки), положительный симптом Пастернацкого; • повышенное содержание в крови азотистых шлаков (при нарушении функции канальцев); • изменения со стороны сосудов глазного дна, позже появляются геморрагии, приводящие к нарушению зрения. Чаще олигурический период длится от 3 до 7 дней, затем АД приходит в норму, количество мочи увеличивается, отеки уменьшаются.
 • Выделяют три основные формы гломерулонефрита в зависимости от выраженности клинических симптомов: 1. Нефротическая форма проявляется распространенными отеками, вплоть до анасарки (вследствие большой потери белка с мочой), АД не бывает высоким и стойким, но характерна высокая протеинурия (суточная потеря белка с мочой составляет 3 -10 г/л), большое количество гиалиновых и зернистых цилиндров (белковых образований).
• Выделяют три основные формы гломерулонефрита в зависимости от выраженности клинических симптомов: 1. Нефротическая форма проявляется распространенными отеками, вплоть до анасарки (вследствие большой потери белка с мочой), АД не бывает высоким и стойким, но характерна высокая протеинурия (суточная потеря белка с мочой составляет 3 -10 г/л), большое количество гиалиновых и зернистых цилиндров (белковых образований).
 2. Гематурическая форма характеризуется умеренно выраженными пастозностью и повышением АД и стойкой макрогематурией в сочетании с протеинурией (уровень белка достигает до 1 -3 г/л в сутки). 3. Смешанная форма проявляется отеками, повышением АД, в моче определяется смешанный мочевой синдром - высокая протеинурия, макрогематурия, цилиндрурия, лейкоцитурия. Это наиболее тяжелая и прогностически неблагоприятная форма. Острый период составляет 2 -3 недели, период обратного развития заболевания - длительный.
2. Гематурическая форма характеризуется умеренно выраженными пастозностью и повышением АД и стойкой макрогематурией в сочетании с протеинурией (уровень белка достигает до 1 -3 г/л в сутки). 3. Смешанная форма проявляется отеками, повышением АД, в моче определяется смешанный мочевой синдром - высокая протеинурия, макрогематурия, цилиндрурия, лейкоцитурия. Это наиболее тяжелая и прогностически неблагоприятная форма. Острый период составляет 2 -3 недели, период обратного развития заболевания - длительный.
 • Лабораторно-инструментальные методы диагностики: 1. Клинический анализ крови (лейкоцитоз с нейтрофильным сдвигом, эозинофилия, снижение гемоглобина, цветного показателя, увеличение СОЭ). 2. Биохимический анализ крови (гиперазотемия, гипопротеинемия, диспротеинемия). 3. Общий анализ мочи (протеинурия, эритроцитурия, цилиндрурия, лейкоцитурия). 4. Анализ мочи по Нечипоренко (более 1. 000 эритроцитов в 1 мл). 5. Анализ мочи по Аддис-Каковскому (более 1. 000 эритроцитов в сутки).
• Лабораторно-инструментальные методы диагностики: 1. Клинический анализ крови (лейкоцитоз с нейтрофильным сдвигом, эозинофилия, снижение гемоглобина, цветного показателя, увеличение СОЭ). 2. Биохимический анализ крови (гиперазотемия, гипопротеинемия, диспротеинемия). 3. Общий анализ мочи (протеинурия, эритроцитурия, цилиндрурия, лейкоцитурия). 4. Анализ мочи по Нечипоренко (более 1. 000 эритроцитов в 1 мл). 5. Анализ мочи по Аддис-Каковскому (более 1. 000 эритроцитов в сутки).
 6. Посев мочи на чувствительность к антибиотикам. 7. Определение титра антистрептококковых антител и уровня комплемента в сыворотке крови. 8. Проба по Зимницкому (для оценки состояния почечных функций). 9. ЭКГ. 10. УЗИ почек. 11. Рентгенологическое исследование почек. 12. Реносцинтиграфия. 13. Проведение биопсии почек.
6. Посев мочи на чувствительность к антибиотикам. 7. Определение титра антистрептококковых антител и уровня комплемента в сыворотке крови. 8. Проба по Зимницкому (для оценки состояния почечных функций). 9. ЭКГ. 10. УЗИ почек. 11. Рентгенологическое исследование почек. 12. Реносцинтиграфия. 13. Проведение биопсии почек.
 • При тяжелом течении гломерулонефрита возможны угрожающие жизни осложнения: 1. Острая почечная недостаточность. 2. Эклампсия. 3. Острая сердечная недостаточность.
• При тяжелом течении гломерулонефрита возможны угрожающие жизни осложнения: 1. Острая почечная недостаточность. 2. Эклампсия. 3. Острая сердечная недостаточность.
 • Основные принципы лечения гломерулонефрита. 1. Постельный режим на 2 -3 недели до улучшения клиниколабораторных показателей, с 5 -6 недели режим-палатный. 2. Диетотерапия (стол № 7), дозированный прием жидкости. 3. Мочегонные средства: гипотиазид, фуросемид (при значительных и упорных отеках). 4. Гипотензивные средства: препараты раувольфии, папаверин с дибазолом, допегит. 5. Гормонотерапия при затяжном и тяжелом течении: преднизолон на 3 -4 недели (максимальная доза преднизолона - 1 -1, 5 мг/кг в сутки, по достижении клиниколабораторного эффекта она постепенно уменьшается).
• Основные принципы лечения гломерулонефрита. 1. Постельный режим на 2 -3 недели до улучшения клиниколабораторных показателей, с 5 -6 недели режим-палатный. 2. Диетотерапия (стол № 7), дозированный прием жидкости. 3. Мочегонные средства: гипотиазид, фуросемид (при значительных и упорных отеках). 4. Гипотензивные средства: препараты раувольфии, папаверин с дибазолом, допегит. 5. Гормонотерапия при затяжном и тяжелом течении: преднизолон на 3 -4 недели (максимальная доза преднизолона - 1 -1, 5 мг/кг в сутки, по достижении клиниколабораторного эффекта она постепенно уменьшается).
 6. Антиагреганты: курантил или метиндол. 7. Гепарин (для улучшения процессов микроциркуляции). 8. Витаминотерапия: аскорбиновая кислота с рутином, тиамин-бромид, рибофлавин, витамины А и Е. 9. Антибиотикотерапия: пенициллин до 10 дней или его полусинтетические аналоги. 10. Десенсибилизирующая терапия: препараты кальция, димедрол, пипольфен, супрастин, тавегил. 11. Цитостатическая терапия: циклофосфамид в течение 8 недель (при тяжелом течении). • Осложненное течение острого гломерулонефрита требует интенсивной терапии. • При отсутствии эффекта от консервативного лечения показано проведение гемодиализа.
6. Антиагреганты: курантил или метиндол. 7. Гепарин (для улучшения процессов микроциркуляции). 8. Витаминотерапия: аскорбиновая кислота с рутином, тиамин-бромид, рибофлавин, витамины А и Е. 9. Антибиотикотерапия: пенициллин до 10 дней или его полусинтетические аналоги. 10. Десенсибилизирующая терапия: препараты кальция, димедрол, пипольфен, супрастин, тавегил. 11. Цитостатическая терапия: циклофосфамид в течение 8 недель (при тяжелом течении). • Осложненное течение острого гломерулонефрита требует интенсивной терапии. • При отсутствии эффекта от консервативного лечения показано проведение гемодиализа.
 • Прогноз заболевания. • Период полной клинико-лабораторной ремиссии наступает примерно через 2 -4 месяца, а иногда позднее. Однако полное выздоровление с учетом морфологических изменений в почках наступает через 1 -2 года. • Если отдельные клинические симптомы сохраняются более 6 месяцев, то говорят о затяжном течении гломерулонефрита, а длительность свыше одного года свидетельствует о переходе его в хроническую форму.
• Прогноз заболевания. • Период полной клинико-лабораторной ремиссии наступает примерно через 2 -4 месяца, а иногда позднее. Однако полное выздоровление с учетом морфологических изменений в почках наступает через 1 -2 года. • Если отдельные клинические симптомы сохраняются более 6 месяцев, то говорят о затяжном течении гломерулонефрита, а длительность свыше одного года свидетельствует о переходе его в хроническую форму.
 • Профилактика. 1. Своевременная и адекватная терапия стрептококковых заболеваний. 2. Санация хронических очагов инфекции. 3. Рациональное питание. 4. Закаливание. 5. Проведение анализов мочи после любого инфекционного заболевания. 6. Диспансерное наблюдение в течение 5 лет от начала клинико-лабораторной ремиссии.
• Профилактика. 1. Своевременная и адекватная терапия стрептококковых заболеваний. 2. Санация хронических очагов инфекции. 3. Рациональное питание. 4. Закаливание. 5. Проведение анализов мочи после любого инфекционного заболевания. 6. Диспансерное наблюдение в течение 5 лет от начала клинико-лабораторной ремиссии.
 • Выявление явных и скрытых отеков: 1. при осмотре – кожа над отеком кажется припухшей, на туловище и конечностях могут быть следы от одежды; 1. при пальпации – при надавливании остается вдавление, исчезающее постепенно;
• Выявление явных и скрытых отеков: 1. при осмотре – кожа над отеком кажется припухшей, на туловище и конечностях могут быть следы от одежды; 1. при пальпации – при надавливании остается вдавление, исчезающее постепенно;
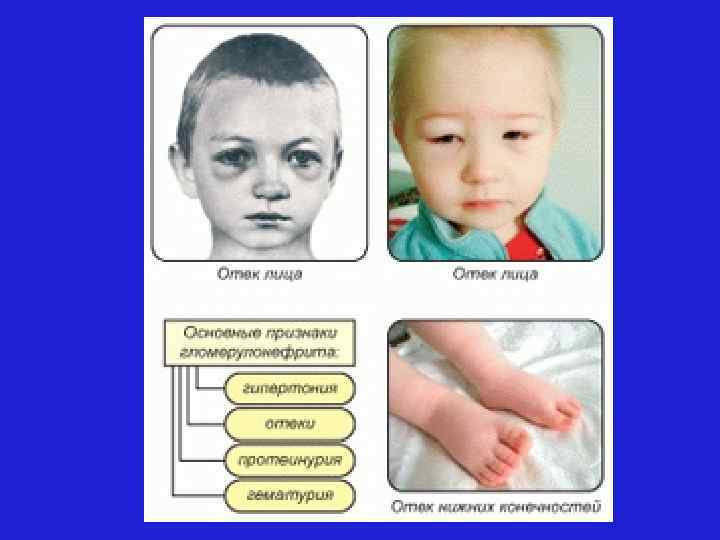
 Отеки определяются последовательно: 1. На лице – при осмотре обращают внимание на припухлость или отечность век, одутловатость лица, в области крестца надавливают симметрично с обеих сторон, на нижних конечностях необходимо надавить указательным пальцем в области голени над большеберцовой костью и на тыле стопы.
Отеки определяются последовательно: 1. На лице – при осмотре обращают внимание на припухлость или отечность век, одутловатость лица, в области крестца надавливают симметрично с обеих сторон, на нижних конечностях необходимо надавить указательным пальцем в области голени над большеберцовой костью и на тыле стопы.
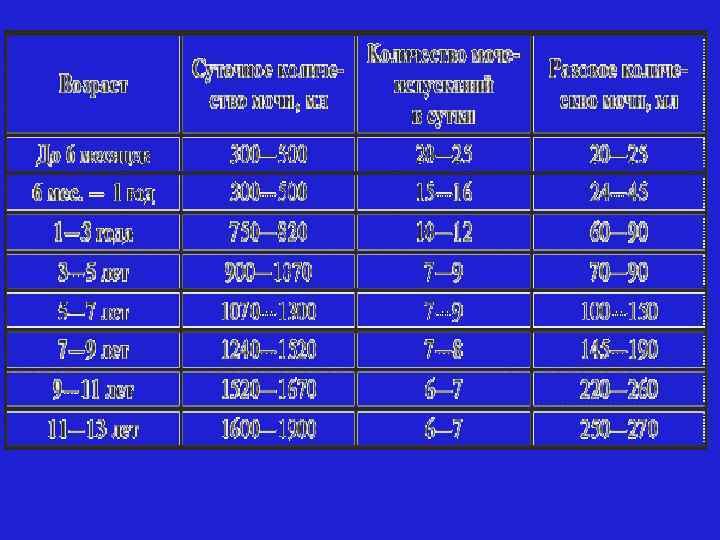
 • ОСОБЕННОСТЬ МОЧЕИСПУСКАНИЯ У ДЕТЕЙ • Мочеиспускание новорожденного производится благодаря врожденным спинальным рефлексам. • При достижении возраста 12 месяцев полностью закрепляется условный рефлекс на мочеиспускание (см. табл. ).
• ОСОБЕННОСТЬ МОЧЕИСПУСКАНИЯ У ДЕТЕЙ • Мочеиспускание новорожденного производится благодаря врожденным спинальным рефлексам. • При достижении возраста 12 месяцев полностью закрепляется условный рефлекс на мочеиспускание (см. табл. ).
 • Самым информативным показателем мочевой системы является анализ мочи. • Цвет мочи в норме желтый, окраска мочи зависит от концентрации мочевых элементов. Она может меняться приеме метиленового синего, рибофлавина и от пищевых пигментов. • Свежевыпущенная моча прозрачна. Мутность при стоянии мочи зависит от присутствия большого количества солей, кислотных элементов, бактерий, слизи и жира. • Моча имеет слабокислую реакцию, при искусственном вскармливании – слабощелочную. • Плотность - 1002– 1030. Она зависит от количества выпитой жидкости, пищевого рациона, потоотделения. Моча у детей раннего возраста менее концентрирована (см. табл. ).
• Самым информативным показателем мочевой системы является анализ мочи. • Цвет мочи в норме желтый, окраска мочи зависит от концентрации мочевых элементов. Она может меняться приеме метиленового синего, рибофлавина и от пищевых пигментов. • Свежевыпущенная моча прозрачна. Мутность при стоянии мочи зависит от присутствия большого количества солей, кислотных элементов, бактерий, слизи и жира. • Моча имеет слабокислую реакцию, при искусственном вскармливании – слабощелочную. • Плотность - 1002– 1030. Она зависит от количества выпитой жидкости, пищевого рациона, потоотделения. Моча у детей раннего возраста менее концентрирована (см. табл. ).

 • На величину плотности мочи влияет присутствие в ней белка, глюкозы и других веществ. • Снижение относительной плотности мочи наблюдается при хронической почечной недостаточности, гипофизарной недостаточности и других заболеваниях. • Увеличение плотности мочи возникает при больших потерях жидкости. • В осадке мочи обычно обнаруживаются 1– 2 клетки плоского эпителия (до 10 в п/зр. ). При воспалительных процессах происходит увеличение этого показателя. • Клетки цилиндрического эпителия обнаруживаются в осадке мочи в единичных числах.
• На величину плотности мочи влияет присутствие в ней белка, глюкозы и других веществ. • Снижение относительной плотности мочи наблюдается при хронической почечной недостаточности, гипофизарной недостаточности и других заболеваниях. • Увеличение плотности мочи возникает при больших потерях жидкости. • В осадке мочи обычно обнаруживаются 1– 2 клетки плоского эпителия (до 10 в п/зр. ). При воспалительных процессах происходит увеличение этого показателя. • Клетки цилиндрического эпителия обнаруживаются в осадке мочи в единичных числах.
 • Эритроциты: 0– 1 в поле зрения, до 2 -х у девочек. • Лейкоциты: моче 5– 6 в п/зр, у девочек, у мальчиков 2 -4 в п/зр. . • Увеличение лейкоцитов говорит о патологическом процессе (пиелонефрит). • Лейкоцитурию различают : сомнительную- до 10; умеренную- - 15 -20; выраженную – 21 - 30; резко выраженную – более 30.
• Эритроциты: 0– 1 в поле зрения, до 2 -х у девочек. • Лейкоциты: моче 5– 6 в п/зр, у девочек, у мальчиков 2 -4 в п/зр. . • Увеличение лейкоцитов говорит о патологическом процессе (пиелонефрит). • Лейкоцитурию различают : сомнительную- до 10; умеренную- - 15 -20; выраженную – 21 - 30; резко выраженную – более 30.
 • Белок в моче обнаруживается при физическом напряжении, воспалительных и хронических заболеваниях почек, когда повышается проницаемость мембранного фильтра. • У здоровых детей белок в моче отсутствует или не превышает 0, 33 г/л. Если больше 0, 55 г/л – это протеинурия. • При нефротическом синдроме острого гломерулонефрита она превышает 3, 3 г/л (в первые дни заболевания - до 3, 3 г/л , а в последующие как и при пиелонефрите – не более 1 г/л.
• Белок в моче обнаруживается при физическом напряжении, воспалительных и хронических заболеваниях почек, когда повышается проницаемость мембранного фильтра. • У здоровых детей белок в моче отсутствует или не превышает 0, 33 г/л. Если больше 0, 55 г/л – это протеинурия. • При нефротическом синдроме острого гломерулонефрита она превышает 3, 3 г/л (в первые дни заболевания - до 3, 3 г/л , а в последующие как и при пиелонефрите – не более 1 г/л.
 • Глюкоза в моче может проявляться при нарушениях углеводного обмена. • Кетонурия обнаруживается при частой рвоте, расстройствах обмена веществ. • Увеличение количества мочи (полиурия) характерно для больных сахарным диабетом, хроническим нефритом, при отхождении отеков, после лихорадочных заболеваний.
• Глюкоза в моче может проявляться при нарушениях углеводного обмена. • Кетонурия обнаруживается при частой рвоте, расстройствах обмена веществ. • Увеличение количества мочи (полиурия) характерно для больных сахарным диабетом, хроническим нефритом, при отхождении отеков, после лихорадочных заболеваний.
 • Поллакиурия (учащенное мочеиспускание) наблюдается при диабете, хронической почечной недостаточности, охлаждении. • Болезненное мочеиспускание может отмечаться при циститах и других заболеваниях мочевыводящих путей. • Наряду с общим анализом мочи производится количественное определение эритроцитов и лейкоцитов в моче. • Для этого собирают суточную порцию мочи (проба Аддис-Каковского) либо 1 мл мочи (проба Нечипоренко). •
• Поллакиурия (учащенное мочеиспускание) наблюдается при диабете, хронической почечной недостаточности, охлаждении. • Болезненное мочеиспускание может отмечаться при циститах и других заболеваниях мочевыводящих путей. • Наряду с общим анализом мочи производится количественное определение эритроцитов и лейкоцитов в моче. • Для этого собирают суточную порцию мочи (проба Аддис-Каковского) либо 1 мл мочи (проба Нечипоренко). •
 • ОСОБЕННОСТИ СБОРА МОЧИ У ДЕТЕЙ • Для обычного общего анализа собирают утреннюю порцию мочи в чистую бутылочку. Перед мочеиспусканием наружные половые органы обмывают теплой водой. Если имеются признаки воспаления половых органов, мочу получают с помощью катетера, обычно это делает врач. • Для сбора мочи у новорожденных используют специальные мочеприемники. • Катетеризация мочевого пузыря у детей раннего возраста проводится в исключительных случаях.
• ОСОБЕННОСТИ СБОРА МОЧИ У ДЕТЕЙ • Для обычного общего анализа собирают утреннюю порцию мочи в чистую бутылочку. Перед мочеиспусканием наружные половые органы обмывают теплой водой. Если имеются признаки воспаления половых органов, мочу получают с помощью катетера, обычно это делает врач. • Для сбора мочи у новорожденных используют специальные мочеприемники. • Катетеризация мочевого пузыря у детей раннего возраста проводится в исключительных случаях.
 • Проба по Зимницкому определяет количество выделяемой мочи и ее относительную плотность в течение суток. Мочу собирают через 3 ч. Особого режима питания, двигательной активности не требуется. • Суточный диурез должен составлять 2/3 принятой жидкости, из них дневной диурез – 2/3. •
• Проба по Зимницкому определяет количество выделяемой мочи и ее относительную плотность в течение суток. Мочу собирают через 3 ч. Особого режима питания, двигательной активности не требуется. • Суточный диурез должен составлять 2/3 принятой жидкости, из них дневной диурез – 2/3. •
 • Для пробы заранее подготавливают емкости, на каждой из 8 емкостей ставятся норма и время. Ребенок в день исследования опорожняет мочевой пузырь в 6. 00 ч утра, последующие порции собирают в пронумерованную посуду. • № 1– 9. 00 ч. • № 2 -12. 00 ч. • № 3 -15. 00 ч. • № 4 -18. 00 ч. • № 5 -21. 00 ч. • № 6 -24. 00 ч. • № 7– 3. 00 ч. • № 8– 6. 00 ч. • Ночью будят ребенка. Если в какое-то время ребенок не мочился, емкость отправляют в лабораторию пустой
• Для пробы заранее подготавливают емкости, на каждой из 8 емкостей ставятся норма и время. Ребенок в день исследования опорожняет мочевой пузырь в 6. 00 ч утра, последующие порции собирают в пронумерованную посуду. • № 1– 9. 00 ч. • № 2 -12. 00 ч. • № 3 -15. 00 ч. • № 4 -18. 00 ч. • № 5 -21. 00 ч. • № 6 -24. 00 ч. • № 7– 3. 00 ч. • № 8– 6. 00 ч. • Ночью будят ребенка. Если в какое-то время ребенок не мочился, емкость отправляют в лабораторию пустой
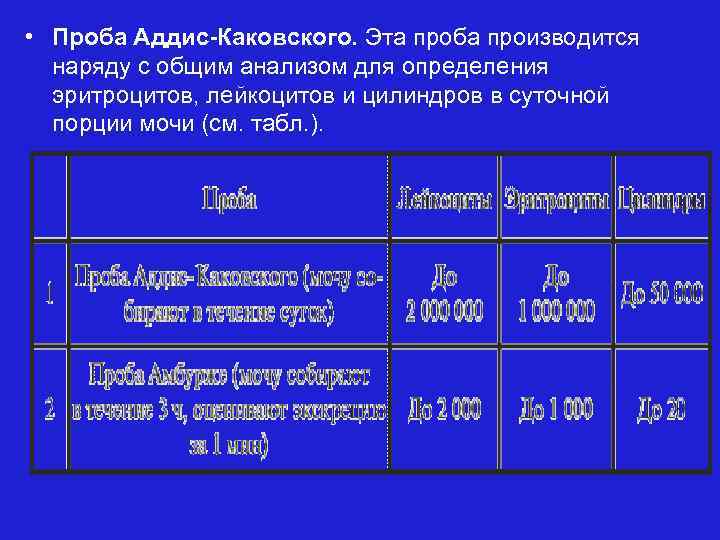 • Проба Аддис-Каковского. Эта проба производится наряду с общим анализом для определения эритроцитов, лейкоцитов и цилиндров в суточной порции мочи (см. табл. ).
• Проба Аддис-Каковского. Эта проба производится наряду с общим анализом для определения эритроцитов, лейкоцитов и цилиндров в суточной порции мочи (см. табл. ).
 • При биохимических методах исследования мочи определяются белок, желчные пигменты, желчные кислоты, уробилин, сахар, ацетон и т. д. • Важное клиническое значение имеет определение солей. • Бактериологическое исследование мочи. Перед исследованием проводится тщательный туалет наружных половых органов. Затем открывается стерильная пробирка или банка, и ребенок мочится, заполняя ее на 1/2 или 3/5 объема. Процедура проводится четко и быстро, чтобы флакон оставался открытым минимальное время и края его не соприкасались с нестерильными поверхностями, чтобы исключить попадание бактерий из окружающей среды. Собирается моча в середине или конце мочеиспускания.
• При биохимических методах исследования мочи определяются белок, желчные пигменты, желчные кислоты, уробилин, сахар, ацетон и т. д. • Важное клиническое значение имеет определение солей. • Бактериологическое исследование мочи. Перед исследованием проводится тщательный туалет наружных половых органов. Затем открывается стерильная пробирка или банка, и ребенок мочится, заполняя ее на 1/2 или 3/5 объема. Процедура проводится четко и быстро, чтобы флакон оставался открытым минимальное время и края его не соприкасались с нестерильными поверхностями, чтобы исключить попадание бактерий из окружающей среды. Собирается моча в середине или конце мочеиспускания.
 • Сбор мочи на сахар. Утром ребенку необходимо опорожнить мочевой пузырь от ночной мочи, после этого провести тщательный туалет наружных половых органов и собирать мочу в проградуированную 3 – л банку. На ней отмечают показатели объема (100, 200, 300, 400 мл и т. д. ). • После сбора отмечается суточный диурез, моча мешается стеклянной палочкой, отливают 200 мл мочи и отправляют ее на исследование.
• Сбор мочи на сахар. Утром ребенку необходимо опорожнить мочевой пузырь от ночной мочи, после этого провести тщательный туалет наружных половых органов и собирать мочу в проградуированную 3 – л банку. На ней отмечают показатели объема (100, 200, 300, 400 мл и т. д. ). • После сбора отмечается суточный диурез, моча мешается стеклянной палочкой, отливают 200 мл мочи и отправляют ее на исследование.
 • Вопросы для самостоятельной подготовки: 1. Дайте определение гломерулонефриту. 2. Каковы причинные факторы развития гломерулонефрита? 3. В чем заключается механизм развития заболевания? 4. Какие ведущие клинические симптомы гломерулонефрита? 5. Какие выделяют клинические формы гломерулонефрита? 6. Какие основные принципы лечения гломерулонефрита? 7. Какие осложнения возможны при прогрессировании заболевания? 8. Каков прогноз при гломерулонефрите?
• Вопросы для самостоятельной подготовки: 1. Дайте определение гломерулонефриту. 2. Каковы причинные факторы развития гломерулонефрита? 3. В чем заключается механизм развития заболевания? 4. Какие ведущие клинические симптомы гломерулонефрита? 5. Какие выделяют клинические формы гломерулонефрита? 6. Какие основные принципы лечения гломерулонефрита? 7. Какие осложнения возможны при прогрессировании заболевания? 8. Каков прогноз при гломерулонефрите?



