Гистология женской половой системы.ppt
- Количество слайдов: 74
 ЛЕКЦИЯ: ГИСТОЛОГИЯ ЖЕНСКОЙ ПОЛОВОЙ СИСТЕМЫ Профессор М. Ю. Капитонова
ЛЕКЦИЯ: ГИСТОЛОГИЯ ЖЕНСКОЙ ПОЛОВОЙ СИСТЕМЫ Профессор М. Ю. Капитонова
 Цели: 1. Охарактеризовать морфологию яичников и роль каждой из его структур в сложных процессах, происходящих до, во время и после овуляции. 2. Оценить процесс овогенеза и показать, как первичные женские половые клетки превращаются в зрелые яйцеклетки с гаплоидным набором хромосом, способные к оплодотворению. 3. Продемонстрировать гистологические изменения, происходящие при образовании желтого и белого тел из внутренней теки и гранулезных клеток, а также при формировании зрелых и атретических фолликулов из примордиальных фолликулов. 4. Объяснить, как гормоны яичника и гипофиза регулируют менструально-овариальный цикл. 5. Описать гистологию циклических изменений в матке во время менструаций и беременности. 6. Сопоставить морфологию наружных женских гениталий с их аналогами в мужском организме.
Цели: 1. Охарактеризовать морфологию яичников и роль каждой из его структур в сложных процессах, происходящих до, во время и после овуляции. 2. Оценить процесс овогенеза и показать, как первичные женские половые клетки превращаются в зрелые яйцеклетки с гаплоидным набором хромосом, способные к оплодотворению. 3. Продемонстрировать гистологические изменения, происходящие при образовании желтого и белого тел из внутренней теки и гранулезных клеток, а также при формировании зрелых и атретических фолликулов из примордиальных фолликулов. 4. Объяснить, как гормоны яичника и гипофиза регулируют менструально-овариальный цикл. 5. Описать гистологию циклических изменений в матке во время менструаций и беременности. 6. Сопоставить морфологию наружных женских гениталий с их аналогами в мужском организме.
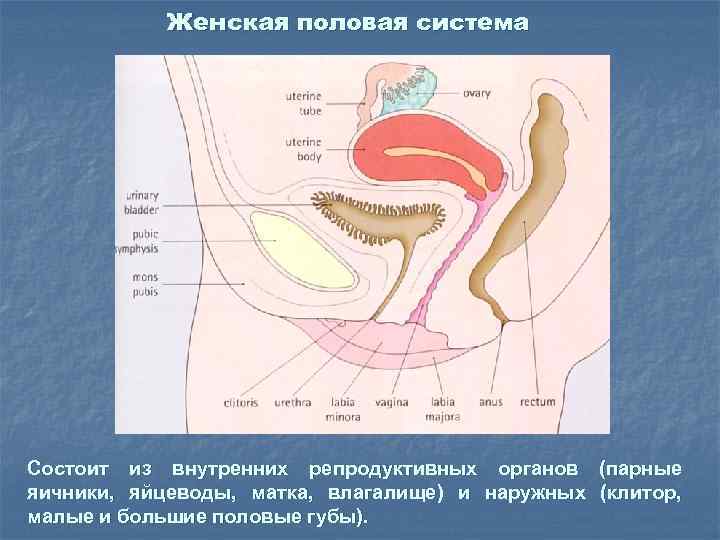 Женская половая система Состоит из внутренних репродуктивных органов (парные яичники, яйцеводы, матка, влагалище) и наружных (клитор, малые и большие половые губы).
Женская половая система Состоит из внутренних репродуктивных органов (парные яичники, яйцеводы, матка, влагалище) и наружных (клитор, малые и большие половые губы).
 Функции женской половой системы: Продуцировать яйцеклетки, женские половые клетки – гаплоидные Воспринять мужские половые клетки до оплодотворения, Обеспечить подходящие условия для оплодотворения яйцеклетки сперматозоидом, Создать адекватные структурные и гормональные условия для имплантации зародыша, Обеспечить содержание и питание эмбриона/плода во время беременности, Изгнать зрелый плод в конце беременности.
Функции женской половой системы: Продуцировать яйцеклетки, женские половые клетки – гаплоидные Воспринять мужские половые клетки до оплодотворения, Обеспечить подходящие условия для оплодотворения яйцеклетки сперматозоидом, Создать адекватные структурные и гормональные условия для имплантации зародыша, Обеспечить содержание и питание эмбриона/плода во время беременности, Изгнать зрелый плод в конце беременности.
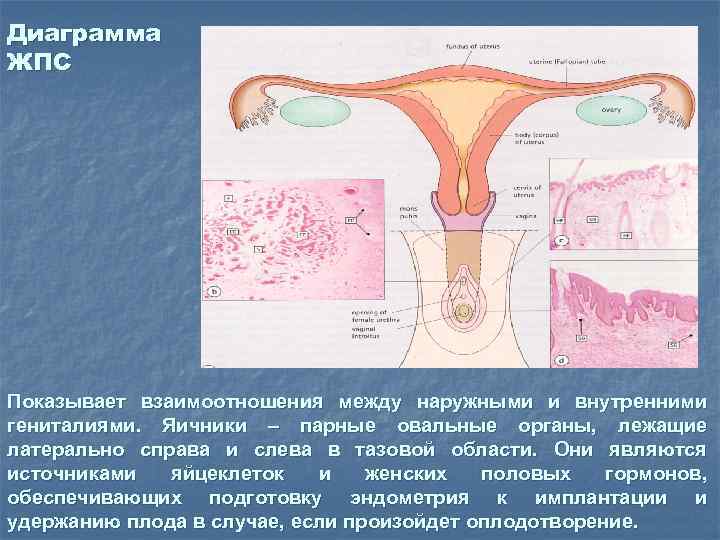 Диаграмма ЖПС Показывает взаимоотношения между наружными и внутренними гениталиями. Яичники – парные овальные органы, лежащие латерально справа и слева в тазовой области. Они являются источниками яйцеклеток и женских половых гормонов, обеспечивающих подготовку эндометрия к имплантации и удержанию плода в случае, если произойдет оплодотворение.
Диаграмма ЖПС Показывает взаимоотношения между наружными и внутренними гениталиями. Яичники – парные овальные органы, лежащие латерально справа и слева в тазовой области. Они являются источниками яйцеклеток и женских половых гормонов, обеспечивающих подготовку эндометрия к имплантации и удержанию плода в случае, если произойдет оплодотворение.
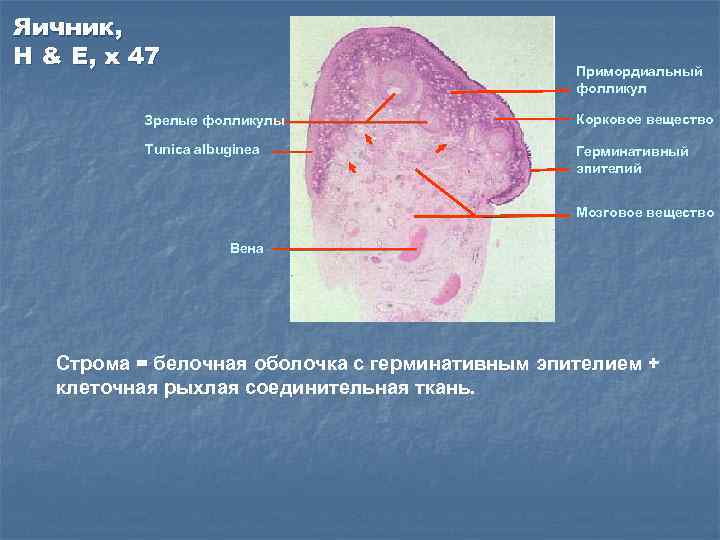 Яичник, H & E, x 47 Примордиальный фолликул Зрелые фолликулы Корковое вещество Tunica albuginea Герминативный эпителий Мозговое вещество Вена Строма = белочная оболочка с герминативным эпителием + клеточная рыхлая соединительная ткань.
Яичник, H & E, x 47 Примордиальный фолликул Зрелые фолликулы Корковое вещество Tunica albuginea Герминативный эпителий Мозговое вещество Вена Строма = белочная оболочка с герминативным эпителием + клеточная рыхлая соединительная ткань.
 Яичник кролика, H & E, x 162 Строма Zona pellucida Овоцит Герминативный эпителий Примордиальный фолликул Растущий фолликул Ядро Стромальные клетки – это веретонообразные клетки с удлиненными ядрами, напоминающие фибробласты, но содержащие липидные капли. Они не только обеспечивают структурную поддержку развивающимся яйцеклеткам, но и принимают участие в образовании внутренней теки и наружной теки вокруг развивающихся фолликулов, и становятся источниками образования стероидных гормонов. Паренхима образована многочисленными фолликулами яичника на разных стадиях зрелости, а также дегенерирующими и постовуляторными фолликулами разных видов.
Яичник кролика, H & E, x 162 Строма Zona pellucida Овоцит Герминативный эпителий Примордиальный фолликул Растущий фолликул Ядро Стромальные клетки – это веретонообразные клетки с удлиненными ядрами, напоминающие фибробласты, но содержащие липидные капли. Они не только обеспечивают структурную поддержку развивающимся яйцеклеткам, но и принимают участие в образовании внутренней теки и наружной теки вокруг развивающихся фолликулов, и становятся источниками образования стероидных гормонов. Паренхима образована многочисленными фолликулами яичника на разных стадиях зрелости, а также дегенерирующими и постовуляторными фолликулами разных видов.
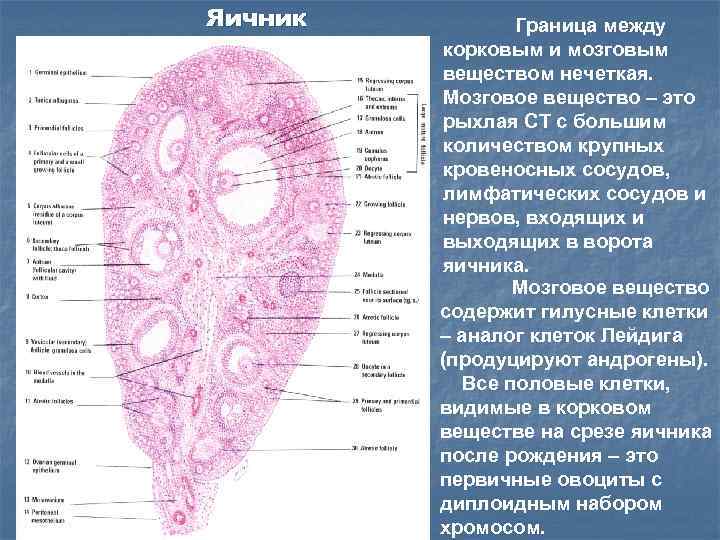 Яичник Граница между корковым и мозговым веществом нечеткая. Мозговое вещество – это рыхлая СТ с большим количеством крупных кровеносных сосудов, лимфатических сосудов и нервов, входящих и выходящих в ворота яичника. Мозговое вещество содержит гилусные клетки – аналог клеток Лейдига (продуцируют андрогены). Все половые клетки, видимые в корковом веществе на срезе яичника после рождения – это первичные овоциты с диплоидным набором хромосом.
Яичник Граница между корковым и мозговым веществом нечеткая. Мозговое вещество – это рыхлая СТ с большим количеством крупных кровеносных сосудов, лимфатических сосудов и нервов, входящих и выходящих в ворота яичника. Мозговое вещество содержит гилусные клетки – аналог клеток Лейдига (продуцируют андрогены). Все половые клетки, видимые в корковом веществе на срезе яичника после рождения – это первичные овоциты с диплоидным набором хромосом.
 Образование первичных овоцитов Первичные половые клетки – оогонии – развиваются в желточном мешке со 2 -го месяца после оплодотворения, Они проходят несколько митотических делений и во время 6 -ой недели мигрируют в половые валики, где они населяют корковое вещество развивающихся яичников, Они продолжают делиться митотически до конца 5 -го месяца плодного периода, К этому моменту в каждом яичнике накапливается до 5 -7 миллионов оогоний, Около 1 миллиона из них окружаются фолликулярными клетками и выживают к моменту рождения, Оставшиеся оогонии не входят в состав фолликулов – они дегенерируют и погибают, Из одного миллиона оогоний, которые выживают и входят в состав примордиальных фолликулов, 600 тысяч подвергаются атрезии в течении примерно одного десятилетия жизни. К моменту первой менструации у девочек в яичниках остается лишь 400 тысяч фолликулов, из которых созреет лишь 400.
Образование первичных овоцитов Первичные половые клетки – оогонии – развиваются в желточном мешке со 2 -го месяца после оплодотворения, Они проходят несколько митотических делений и во время 6 -ой недели мигрируют в половые валики, где они населяют корковое вещество развивающихся яичников, Они продолжают делиться митотически до конца 5 -го месяца плодного периода, К этому моменту в каждом яичнике накапливается до 5 -7 миллионов оогоний, Около 1 миллиона из них окружаются фолликулярными клетками и выживают к моменту рождения, Оставшиеся оогонии не входят в состав фолликулов – они дегенерируют и погибают, Из одного миллиона оогоний, которые выживают и входят в состав примордиальных фолликулов, 600 тысяч подвергаются атрезии в течении примерно одного десятилетия жизни. К моменту первой менструации у девочек в яичниках остается лишь 400 тысяч фолликулов, из которых созреет лишь 400.
 Дальнейшее развитие первичных ооцитов: Оогонии, которые выживают к моменту рождения, становятся ооцитами, они вступают в профазу мейотического деления, Профаза 1 -го мейотического деления задерживается на стадии диплотены посредством фактора, предотвращающего мейоз, вырабатываемого гранулезными клетками. До овуляции ооциты остаются в этой фазе. . . … вплоть до того момента, когда, в ответ на резкое повышение концентрации ЛГ, они стимулируются мейоз-индуцирующим фактором на завершение 1 -го мейотического деления.
Дальнейшее развитие первичных ооцитов: Оогонии, которые выживают к моменту рождения, становятся ооцитами, они вступают в профазу мейотического деления, Профаза 1 -го мейотического деления задерживается на стадии диплотены посредством фактора, предотвращающего мейоз, вырабатываемого гранулезными клетками. До овуляции ооциты остаются в этой фазе. . . … вплоть до того момента, когда, в ответ на резкое повышение концентрации ЛГ, они стимулируются мейоз-индуцирующим фактором на завершение 1 -го мейотического деления.
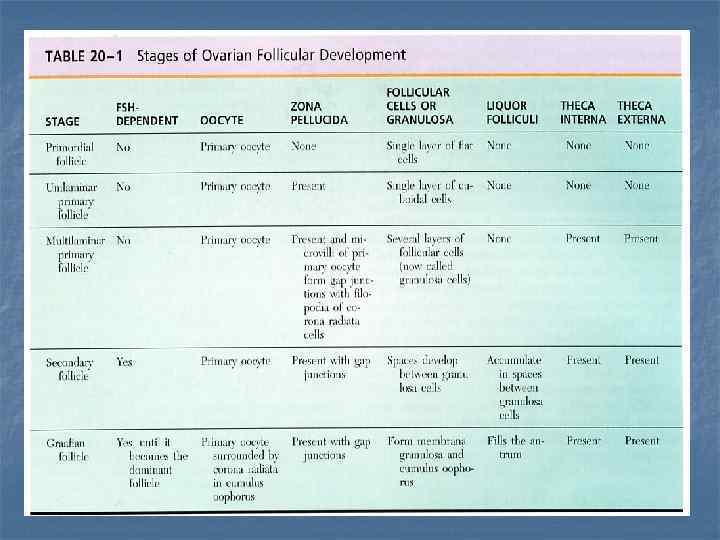
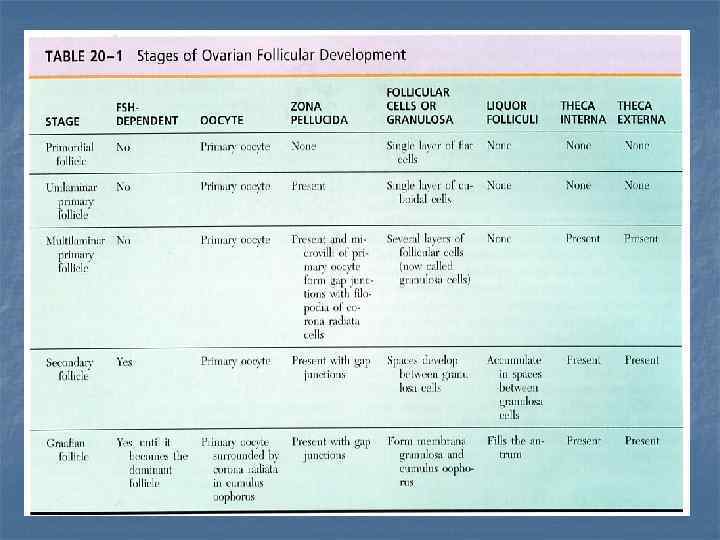
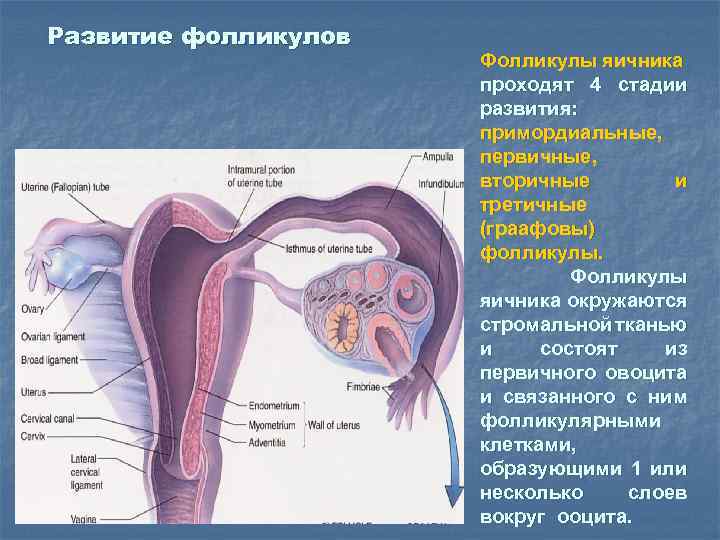 Развитие фолликулов Фолликулы яичника проходят 4 стадии развития: примордиальные, первичные, вторичные и третичные (граафовы) фолликулы. Фолликулы яичника окружаются стромальной тканью и состоят из первичного овоцита и связанного с ним фолликулярными клетками, образующими 1 или несколько слоев вокруг ооцита.
Развитие фолликулов Фолликулы яичника проходят 4 стадии развития: примордиальные, первичные, вторичные и третичные (граафовы) фолликулы. Фолликулы яичника окружаются стромальной тканью и состоят из первичного овоцита и связанного с ним фолликулярными клетками, образующими 1 или несколько слоев вокруг ооцита.
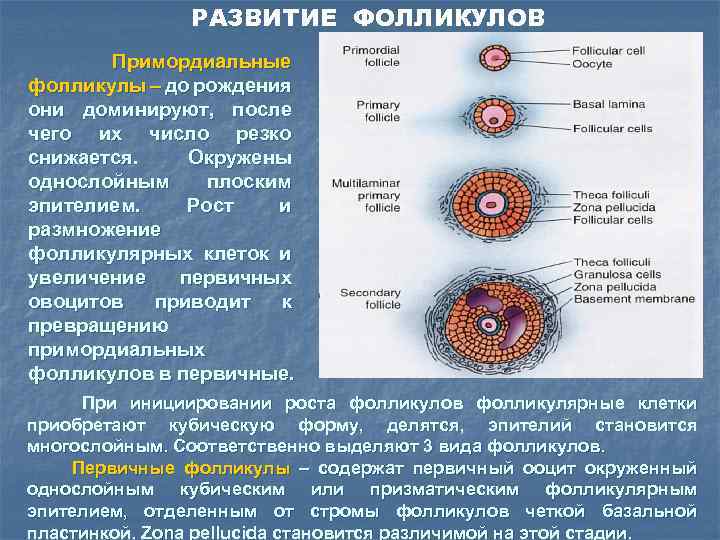 РАЗВИТИЕ ФОЛЛИКУЛОВ Примордиальные фолликулы – до рождения они доминируют, после чего их число резко снижается. Окружены однослойным плоским эпителием. Рост и размножение фолликулярных клеток и увеличение первичных овоцитов приводит к превращению примордиальных фолликулов в первичные. При инициировании роста фолликулов фолликулярные клетки приобретают кубическую форму, делятся, эпителий становится многослойным. Соответственно выделяют 3 вида фолликулов. Первичные фолликулы – содержат первичный ооцит окруженный однослойным кубическим или призматическим фолликулярным эпителием, отделенным от стромы фолликулов четкой базальной пластинкой. Zona pellucida становится различимой на этой стадии.
РАЗВИТИЕ ФОЛЛИКУЛОВ Примордиальные фолликулы – до рождения они доминируют, после чего их число резко снижается. Окружены однослойным плоским эпителием. Рост и размножение фолликулярных клеток и увеличение первичных овоцитов приводит к превращению примордиальных фолликулов в первичные. При инициировании роста фолликулов фолликулярные клетки приобретают кубическую форму, делятся, эпителий становится многослойным. Соответственно выделяют 3 вида фолликулов. Первичные фолликулы – содержат первичный ооцит окруженный однослойным кубическим или призматическим фолликулярным эпителием, отделенным от стромы фолликулов четкой базальной пластинкой. Zona pellucida становится различимой на этой стадии.
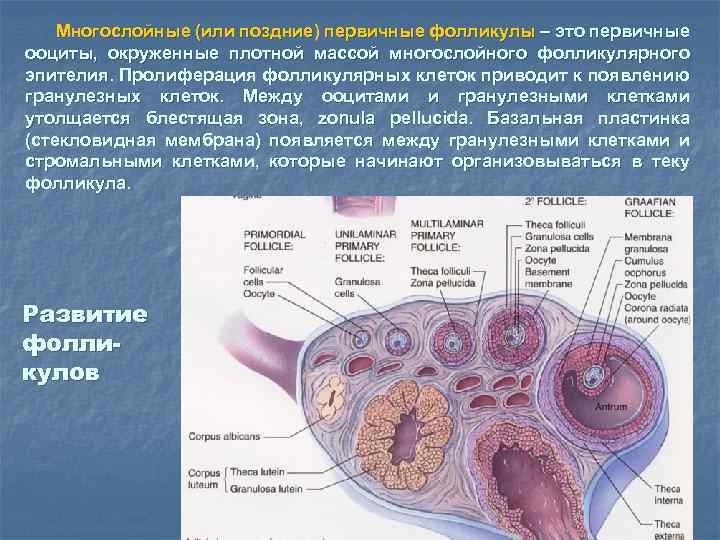 Многослойные (или поздние) первичные фолликулы – это первичные ооциты, окруженные плотной массой многослойного фолликулярного эпителия. Пролиферация фолликулярных клеток приводит к появлению гранулезных клеток. Между ооцитами и гранулезными клетками утолщается блестящая зона, zonula pellucida. Базальная пластинка (стекловидная мембрана) появляется между гранулезными клетками и стромальными клетками, которые начинают организовываться в теку фолликула. Развитие фолликулов
Многослойные (или поздние) первичные фолликулы – это первичные ооциты, окруженные плотной массой многослойного фолликулярного эпителия. Пролиферация фолликулярных клеток приводит к появлению гранулезных клеток. Между ооцитами и гранулезными клетками утолщается блестящая зона, zonula pellucida. Базальная пластинка (стекловидная мембрана) появляется между гранулезными клетками и стромальными клетками, которые начинают организовываться в теку фолликула. Развитие фолликулов
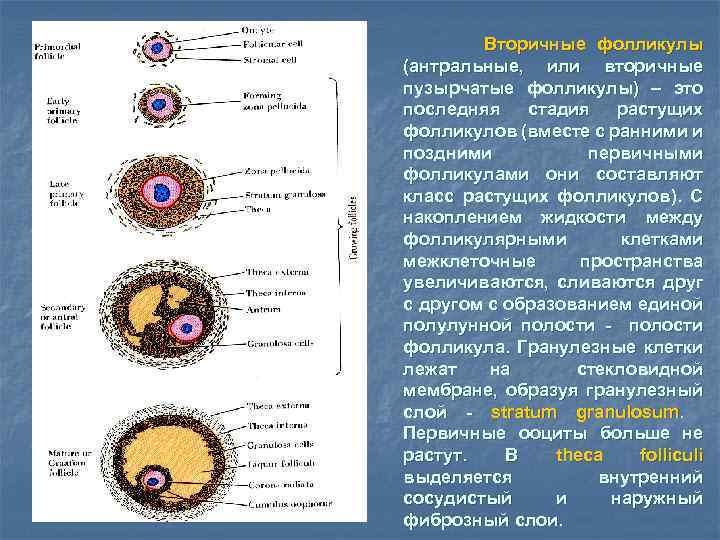 Вторичные фолликулы (антральные, или вторичные пузырчатые фолликулы) – это последняя стадия растущих фолликулов (вместе с ранними и поздними первичными фолликулами они составляют класс растущих фолликулов). С накоплением жидкости между фолликулярными клетками межклеточные пространства увеличиваются, сливаются друг с другом с образованием единой полулунной полости - полости фолликула. Гранулезные клетки лежат на стекловидной мембране, образуя гранулезный слой - stratum granulosum. Первичные ооциты больше не растут. В theca folliculi выделяется внутренний сосудистый и наружный фиброзный слои.
Вторичные фолликулы (антральные, или вторичные пузырчатые фолликулы) – это последняя стадия растущих фолликулов (вместе с ранними и поздними первичными фолликулами они составляют класс растущих фолликулов). С накоплением жидкости между фолликулярными клетками межклеточные пространства увеличиваются, сливаются друг с другом с образованием единой полулунной полости - полости фолликула. Гранулезные клетки лежат на стекловидной мембране, образуя гранулезный слой - stratum granulosum. Первичные ооциты больше не растут. В theca folliculi выделяется внутренний сосудистый и наружный фиброзный слои.
 Фолликулярные клетки: v Образуют многослойный эпителиальный пласт в растущих фолликулах, v В них часты фигуры митоза, указывающие на продолжающуюся активную пролиферацию в растущих фолликулах (особенно поздних первичных), v Во вторичных фолликулах плотные скопления интенсивно окрашенного материала прослеживается между фолликулярных клеток. Это вакуоли Колла-Экснера, представляющие собой фрагменты цитоплазмы фолликулярных клеток. Они ШИК-позитивны и представляют собой предшественников фолликулярной жидкости, v Они секретируют фолликулярную жидкость во вторичных и более поздних фолликулах.
Фолликулярные клетки: v Образуют многослойный эпителиальный пласт в растущих фолликулах, v В них часты фигуры митоза, указывающие на продолжающуюся активную пролиферацию в растущих фолликулах (особенно поздних первичных), v Во вторичных фолликулах плотные скопления интенсивно окрашенного материала прослеживается между фолликулярных клеток. Это вакуоли Колла-Экснера, представляющие собой фрагменты цитоплазмы фолликулярных клеток. Они ШИК-позитивны и представляют собой предшественников фолликулярной жидкости, v Они секретируют фолликулярную жидкость во вторичных и более поздних фолликулах.
 Гистофизиология других клеток яичника: Строма вокруг фолликулярного эпителия представляет собой внутреннюю и наружную тека. Базальная мембрана отделяет фолликулярные клетки от внутренней теки, а между самими внутренней и наружной текой четкой границы нет. Клетки внутренней теки имеют эпителиоидные характеристики и по-видимому вырабатывают андростендион. Обе теки являются соединительнотканными образованиями. Стромальные клетки внутренней теки имеют рецепторы к ЛГ на своей плазмалемме. Они приобретают ультраструктурные характеристики стероид-продуцирующих клеток и начинают секретировать мужской половой гормон – андростендион.
Гистофизиология других клеток яичника: Строма вокруг фолликулярного эпителия представляет собой внутреннюю и наружную тека. Базальная мембрана отделяет фолликулярные клетки от внутренней теки, а между самими внутренней и наружной текой четкой границы нет. Клетки внутренней теки имеют эпителиоидные характеристики и по-видимому вырабатывают андростендион. Обе теки являются соединительнотканными образованиями. Стромальные клетки внутренней теки имеют рецепторы к ЛГ на своей плазмалемме. Они приобретают ультраструктурные характеристики стероид-продуцирующих клеток и начинают секретировать мужской половой гормон – андростендион.
 Секреторный потенциал гранулезных клеток: андростендион, синтезируемый клетками внутренней теки, попадает в цитоплазму гранулезнных клеток, где он превращается с помощью ароматазы в женский половой гормон – эстрадиол; Продолжающаяся пролиферация гранулезных клеток зависит от ФСГ, который обеспечивает секрецию не только эстрогенов, но и: прогестерона, ингибина, фолликулостатина, активина, которые регулируют выработку ЛГ и ФСГ по механизму отрицательной обратной связи.
Секреторный потенциал гранулезных клеток: андростендион, синтезируемый клетками внутренней теки, попадает в цитоплазму гранулезнных клеток, где он превращается с помощью ароматазы в женский половой гормон – эстрадиол; Продолжающаяся пролиферация гранулезных клеток зависит от ФСГ, который обеспечивает секрецию не только эстрогенов, но и: прогестерона, ингибина, фолликулостатина, активина, которые регулируют выработку ЛГ и ФСГ по механизму отрицательной обратной связи.
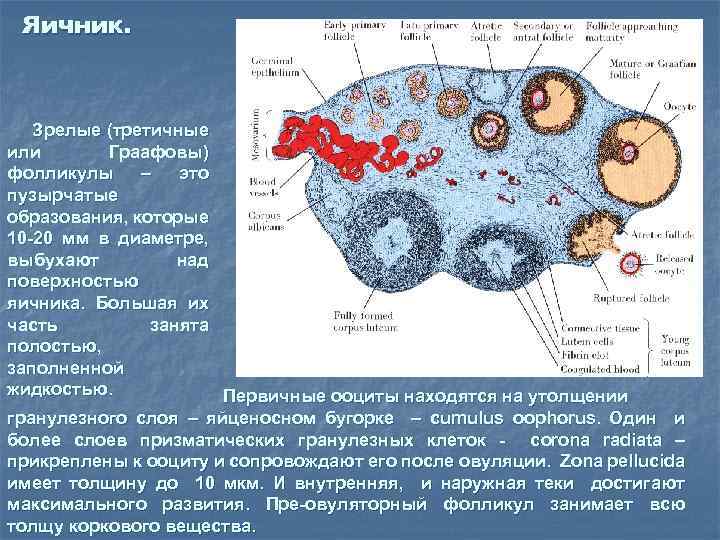 Яичник. Зрелые (третичные или Граафовы) фолликулы – это пузырчатые образования, которые 10 -20 мм в диаметре, выбухают над поверхностью яичника. Большая их часть занята полостью, заполненной жидкостью. Первичные ооциты находятся на утолщении гранулезного слоя – яйценосном бугорке – cumulus oophorus. Один и более слоев призматических гранулезных клеток - corona radiata – прикреплены к ооциту и сопровождают его после овуляции. Zona pellucida имеет толщину до 10 мкм. И внутренняя, и наружная теки достигают максимального развития. Пре-овуляторный фолликул занимает всю толщу коркового вещества.
Яичник. Зрелые (третичные или Граафовы) фолликулы – это пузырчатые образования, которые 10 -20 мм в диаметре, выбухают над поверхностью яичника. Большая их часть занята полостью, заполненной жидкостью. Первичные ооциты находятся на утолщении гранулезного слоя – яйценосном бугорке – cumulus oophorus. Один и более слоев призматических гранулезных клеток - corona radiata – прикреплены к ооциту и сопровождают его после овуляции. Zona pellucida имеет толщину до 10 мкм. И внутренняя, и наружная теки достигают максимального развития. Пре-овуляторный фолликул занимает всю толщу коркового вещества.
 Овуляция: Это процесс разрыва зрелого фолликула и высвобождения вторичного ооцита из Граафова пузырька, Она происходит в середине менструального цикла (14 -ый день), когда уровень эстрогенов, продуцируемых граафовыми пузырьками и вторичными фолликулами, повышается в крови настолько, чтобы: v Выключалась выработка ФСГ механизмом отрицательной обратной связи; v Индуцировалось резкое повышение выброса ЛГ базофильными клетками гипофиза. Резкое повышение уровня ЛГ: v Усиливает кровоток в яичнике, когда капилляры наружной теки начинают просачивать плазму, что приводит к развитию отека, v Локально высвобождается фактор, индуцирующий мейоз, v Под его влиянием ооцит возобновляет и завершает 1 -ое мейотическое деление, что приводит к образованию 1 -го полярного тельца, а вторичный ооцит останавливается в метафазе 2 -го мейотического деления.
Овуляция: Это процесс разрыва зрелого фолликула и высвобождения вторичного ооцита из Граафова пузырька, Она происходит в середине менструального цикла (14 -ый день), когда уровень эстрогенов, продуцируемых граафовыми пузырьками и вторичными фолликулами, повышается в крови настолько, чтобы: v Выключалась выработка ФСГ механизмом отрицательной обратной связи; v Индуцировалось резкое повышение выброса ЛГ базофильными клетками гипофиза. Резкое повышение уровня ЛГ: v Усиливает кровоток в яичнике, когда капилляры наружной теки начинают просачивать плазму, что приводит к развитию отека, v Локально высвобождается фактор, индуцирующий мейоз, v Под его влиянием ооцит возобновляет и завершает 1 -ое мейотическое деление, что приводит к образованию 1 -го полярного тельца, а вторичный ооцит останавливается в метафазе 2 -го мейотического деления.
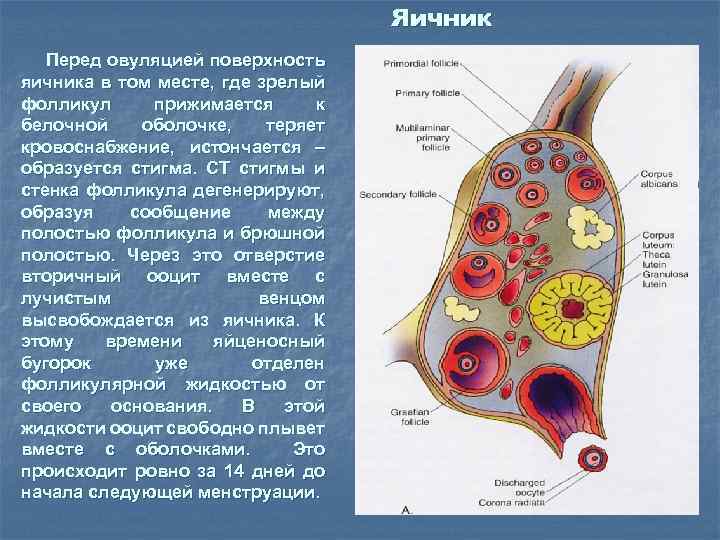 Яичник Перед овуляцией поверхность яичника в том месте, где зрелый фолликул прижимается к белочной оболочке, теряет кровоснабжение, истончается – образуется стигма. СТ стигмы и стенка фолликула дегенерируют, образуя сообщение между полостью фолликула и брюшной полостью. Через это отверстие вторичный ооцит вместе с лучистым венцом высвобождается из яичника. К этому времени яйценосный бугорок уже отделен фолликулярной жидкостью от своего основания. В этой жидкости ооцит свободно плывет вместе с оболочками. Это происходит ровно за 14 дней до начала следующей менструации.
Яичник Перед овуляцией поверхность яичника в том месте, где зрелый фолликул прижимается к белочной оболочке, теряет кровоснабжение, истончается – образуется стигма. СТ стигмы и стенка фолликула дегенерируют, образуя сообщение между полостью фолликула и брюшной полостью. Через это отверстие вторичный ооцит вместе с лучистым венцом высвобождается из яичника. К этому времени яйценосный бугорок уже отделен фолликулярной жидкостью от своего основания. В этой жидкости ооцит свободно плывет вместе с оболочками. Это происходит ровно за 14 дней до начала следующей менструации.
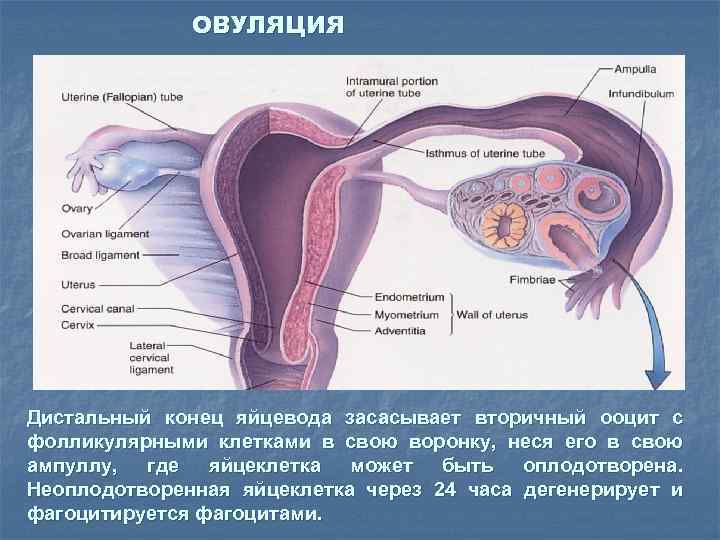 ОВУЛЯЦИЯ Дистальный конец яйцевода засасывает вторичный ооцит с фолликулярными клетками в свою воронку, неся его в свою ампуллу, где яйцеклетка может быть оплодотворена. Неоплодотворенная яйцеклетка через 24 часа дегенерирует и фагоцитируется фагоцитами.
ОВУЛЯЦИЯ Дистальный конец яйцевода засасывает вторичный ооцит с фолликулярными клетками в свою воронку, неся его в свою ампуллу, где яйцеклетка может быть оплодотворена. Неоплодотворенная яйцеклетка через 24 часа дегенерирует и фагоцитируется фагоцитами.
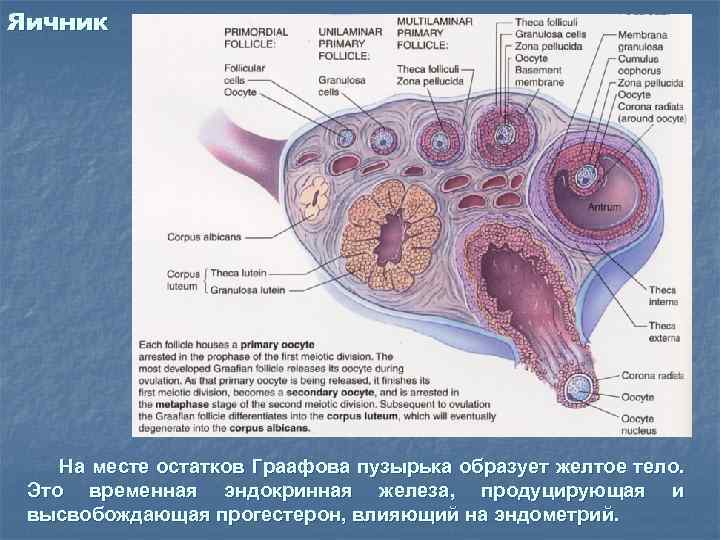 Яичник На месте остатков Граафова пузырька образует желтое тело. Это временная эндокринная железа, продуцирующая и высвобождающая прогестерон, влияющий на эндометрий.
Яичник На месте остатков Граафова пузырька образует желтое тело. Это временная эндокринная железа, продуцирующая и высвобождающая прогестерон, влияющий на эндометрий.
 ЖЕЛТОЕ ТЕЛО: ОБРАЗОВАНИЕ, ФУНКЦИИ, СУДЬБА a) Наступает коллапс стенок овулировавшего фолликула, они собираются в складки. b) Выстилающие его гранулезные клетки дифференцируются в гранулезолютеоциты – главный компонет желтого тела менструации или беременности, а клетки внутренней теки становятся текалютеоцитами – обнаруживаемыми в виде мелких гнезд темных клеток по периферии основных масс гранулезолютеоцитов и сопровождающих СТ-перегородки в менструационное желтое тело. c) Лютеиновые клетки увеличиваются, накапливают липидные капли (видные как вакуоли), много АЭС и начинают секретировать стероидный гормон – прогестерон, d) который собирается в капиллярах, врастающих из внутренней теки. e) Прогестерон стимулирует секреторную активность матки и ингибирует менструацию и сокращения маточной мускулатуры в случае, если произойдет имплантация. f) Центр коллабированного фолликула заполняется кровяным сгустком, который реорганизуется врастающими фибробластами и капиллярами в центральное СТ-ядро.
ЖЕЛТОЕ ТЕЛО: ОБРАЗОВАНИЕ, ФУНКЦИИ, СУДЬБА a) Наступает коллапс стенок овулировавшего фолликула, они собираются в складки. b) Выстилающие его гранулезные клетки дифференцируются в гранулезолютеоциты – главный компонет желтого тела менструации или беременности, а клетки внутренней теки становятся текалютеоцитами – обнаруживаемыми в виде мелких гнезд темных клеток по периферии основных масс гранулезолютеоцитов и сопровождающих СТ-перегородки в менструационное желтое тело. c) Лютеиновые клетки увеличиваются, накапливают липидные капли (видные как вакуоли), много АЭС и начинают секретировать стероидный гормон – прогестерон, d) который собирается в капиллярах, врастающих из внутренней теки. e) Прогестерон стимулирует секреторную активность матки и ингибирует менструацию и сокращения маточной мускулатуры в случае, если произойдет имплантация. f) Центр коллабированного фолликула заполняется кровяным сгустком, который реорганизуется врастающими фибробластами и капиллярами в центральное СТ-ядро.
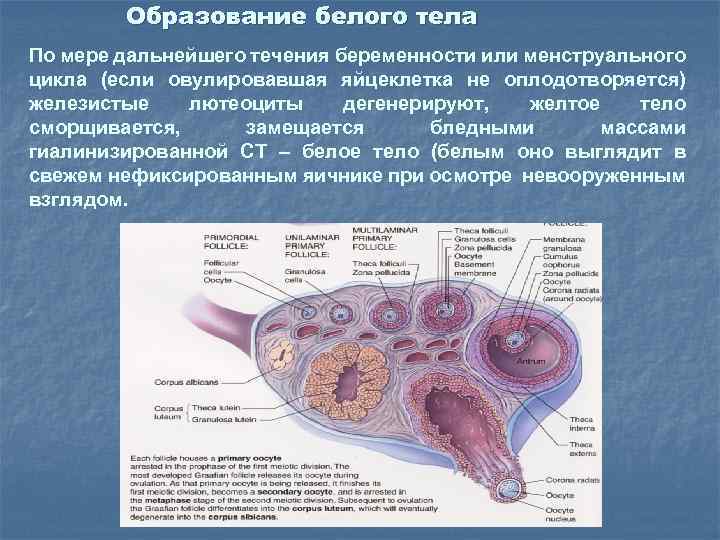 Образование белого тела По мере дальнейшего течения беременности или менструального цикла (если овулировавшая яйцеклетка не оплодотворяется) железистые лютеоциты дегенерируют, желтое тело сморщивается, замещается бледными массами гиалинизированной СТ – белое тело (белым оно выглядит в свежем нефиксированным яичнике при осмотре невооруженным взглядом.
Образование белого тела По мере дальнейшего течения беременности или менструального цикла (если овулировавшая яйцеклетка не оплодотворяется) железистые лютеоциты дегенерируют, желтое тело сморщивается, замещается бледными массами гиалинизированной СТ – белое тело (белым оно выглядит в свежем нефиксированным яичнике при осмотре невооруженным взглядом.
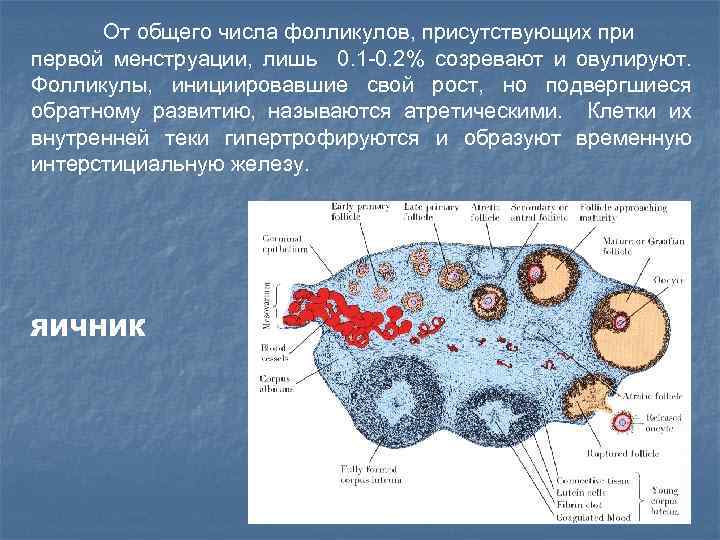 От общего числа фолликулов, присутствующих при первой менструации, лишь 0. 1 -0. 2% созревают и овулируют. Фолликулы, инициировавшие свой рост, но подвергшиеся обратному развитию, называются атретическими. Клетки их внутренней теки гипертрофируются и образуют временную интерстициальную железу. ЯИЧНИК
От общего числа фолликулов, присутствующих при первой менструации, лишь 0. 1 -0. 2% созревают и овулируют. Фолликулы, инициировавшие свой рост, но подвергшиеся обратному развитию, называются атретическими. Клетки их внутренней теки гипертрофируются и образуют временную интерстициальную железу. ЯИЧНИК
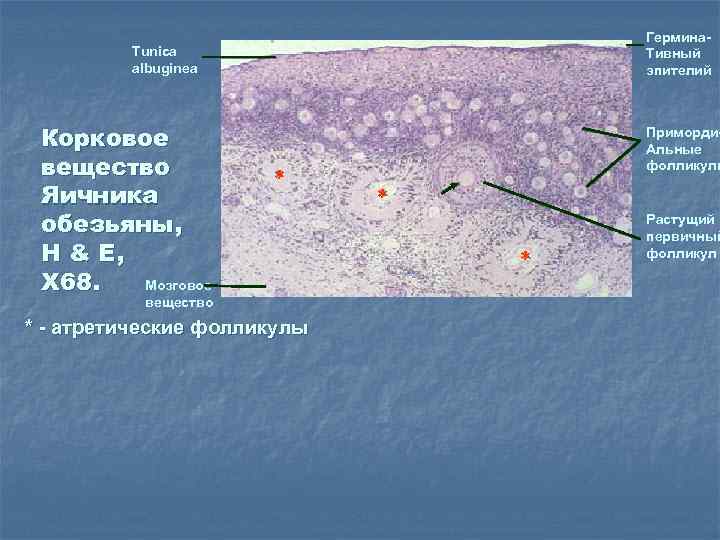 Гермина. Тивный эпителий Tunica albuginea Корковое вещество Яичника обезьяны, H & E, X 68. Мозговое * вещество * - атретические фолликулы Приморди. Альные фолликулы * * Растущий первичный фолликул
Гермина. Тивный эпителий Tunica albuginea Корковое вещество Яичника обезьяны, H & E, X 68. Мозговое * вещество * - атретические фолликулы Приморди. Альные фолликулы * * Растущий первичный фолликул
 Яичник обезьяны H & E, X 50 Примордиальные фолликулы Атретические фолликулы Атрезии подвергаются многочисленные фолликулы на разных стадиях созревания. Атрезия разворачивается постепенно: внутренняя тека и гранулезные клетки могут долго оставаться интактными, но некоторые клетки начинаются слущиваться в полость фолликула, еще содержащего жидкость. Разрушается яйценосный бугорок, что обеспечивает быстрое прогрессирование атрезии.
Яичник обезьяны H & E, X 50 Примордиальные фолликулы Атретические фолликулы Атрезии подвергаются многочисленные фолликулы на разных стадиях созревания. Атрезия разворачивается постепенно: внутренняя тека и гранулезные клетки могут долго оставаться интактными, но некоторые клетки начинаются слущиваться в полость фолликула, еще содержащего жидкость. Разрушается яйценосный бугорок, что обеспечивает быстрое прогрессирование атрезии.
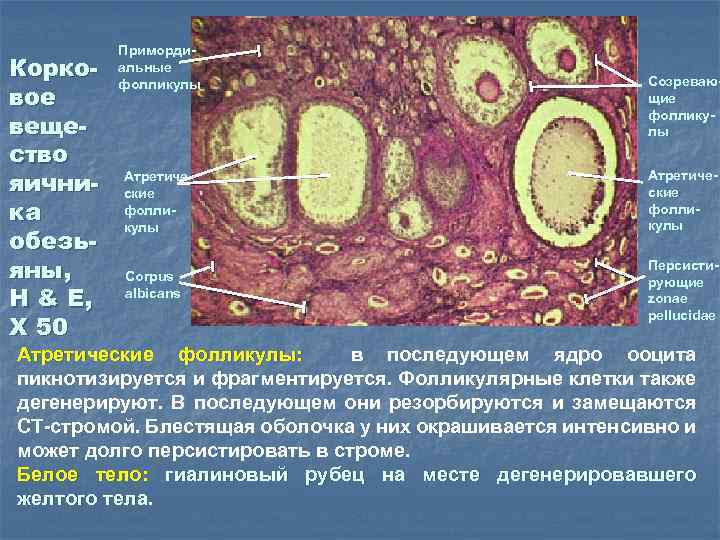 Корковое вещество яичника обезьяны, H & E, X 50 Примордиальные фолликулы Созревающие фолликулы Атретические фолликулы Corpus albicans Персистирующие zonae pellucidae Атретические фолликулы: в последующем ядро ооцита пикнотизируется и фрагментируется. Фолликулярные клетки также дегенерируют. В последующем они резорбируются и замещаются СТ-стромой. Блестящая оболочка у них окрашивается интенсивно и может долго персистировать в строме. Белое тело: гиалиновый рубец на месте дегенерировавшего желтого тела.
Корковое вещество яичника обезьяны, H & E, X 50 Примордиальные фолликулы Созревающие фолликулы Атретические фолликулы Corpus albicans Персистирующие zonae pellucidae Атретические фолликулы: в последующем ядро ооцита пикнотизируется и фрагментируется. Фолликулярные клетки также дегенерируют. В последующем они резорбируются и замещаются СТ-стромой. Блестящая оболочка у них окрашивается интенсивно и может долго персистировать в строме. Белое тело: гиалиновый рубец на месте дегенерировавшего желтого тела.
 Яичник, внутренняя тека растущего фолликула H & E, x 612 Развивающееся яйцо Ядро ооцита Zona pellucida Фолликулярный эпителий Базальная мембрана Theca interna Митозы Call-Exner вакуоли Фолликулярный эпителий Theca interna Theca externa Продвинутая стадия первичного фолликула яичника. Theca externa
Яичник, внутренняя тека растущего фолликула H & E, x 612 Развивающееся яйцо Ядро ооцита Zona pellucida Фолликулярный эпителий Базальная мембрана Theca interna Митозы Call-Exner вакуоли Фолликулярный эпителий Theca interna Theca externa Продвинутая стадия первичного фолликула яичника. Theca externa
 Блестящая оболоска: v Это заметный слой вокруг ооцита, богатый полисахаридами, v Образована микроворсинками отростками фолликулярных клеток, клеток ооцита и v Персистирует даже после дегенерации ооцита после атрезии фолликула.
Блестящая оболоска: v Это заметный слой вокруг ооцита, богатый полисахаридами, v Образована микроворсинками отростками фолликулярных клеток, клеток ооцита и v Персистирует даже после дегенерации ооцита после атрезии фолликула.
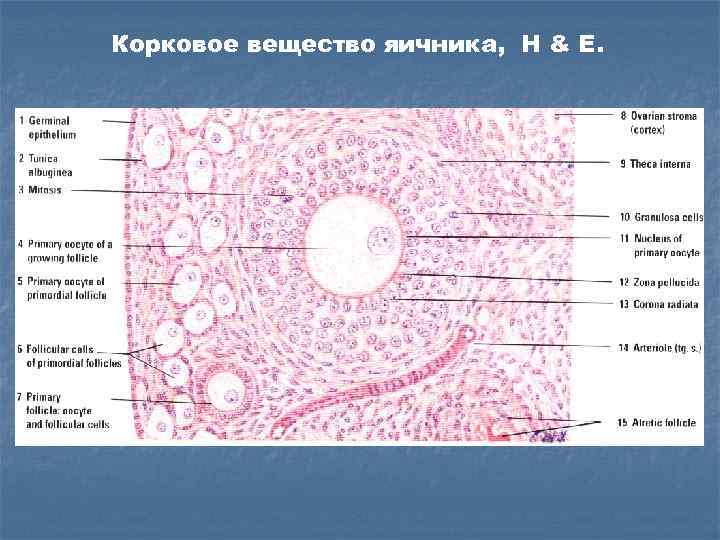 Корковое вещество яичника, H & E.
Корковое вещество яичника, H & E.
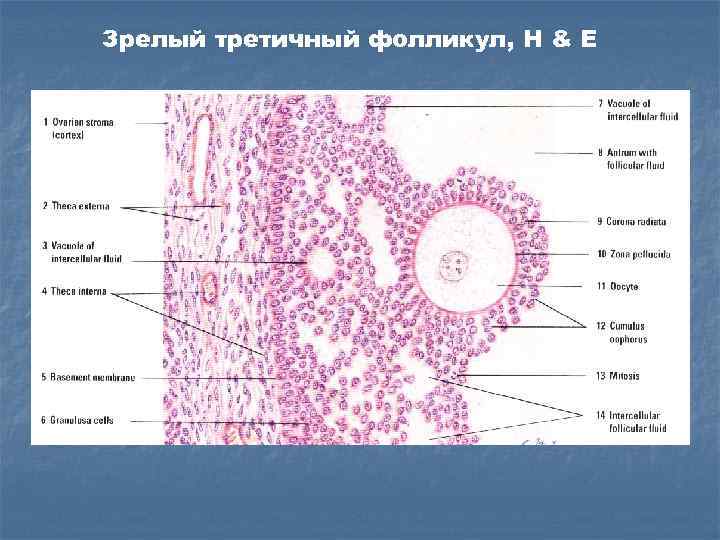 Зрелый третичный фолликул, H & E
Зрелый третичный фолликул, H & E
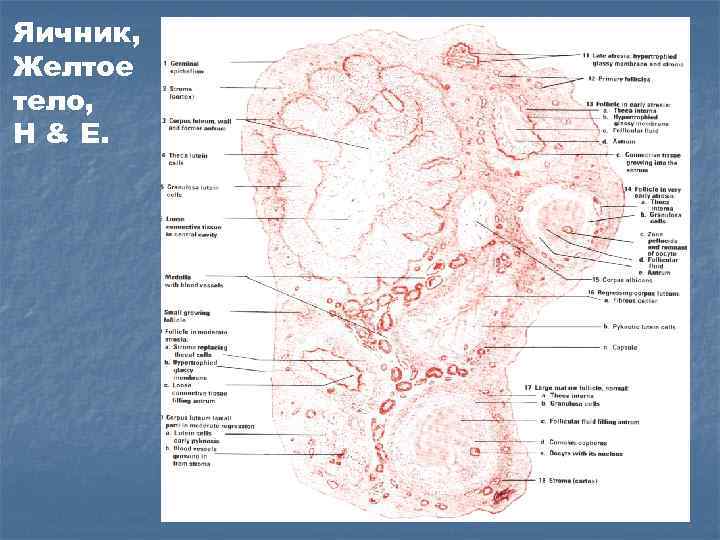 Яичник, Желтое тело, H & E.
Яичник, Желтое тело, H & E.
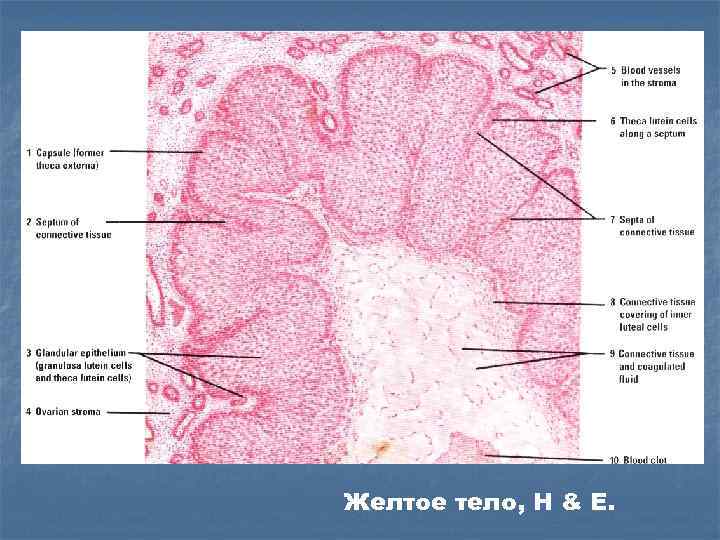 Желтое тело, H & E.
Желтое тело, H & E.
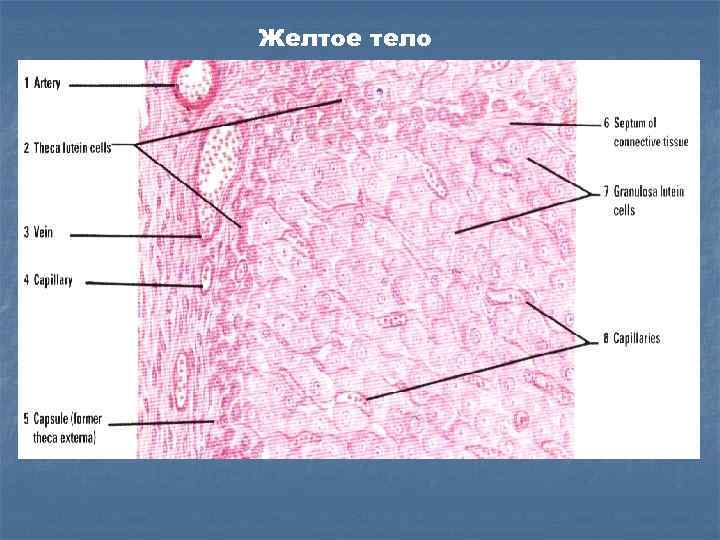 Желтое тело
Желтое тело
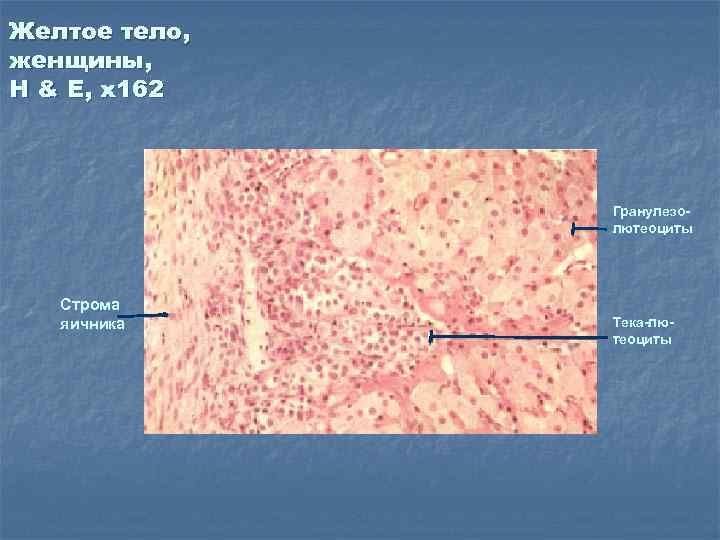 Желтое тело, женщины, H & E, x 162 Гранулезолютеоциты Строма яичника Тека-лютеоциты
Желтое тело, женщины, H & E, x 162 Гранулезолютеоциты Строма яичника Тека-лютеоциты
 Гранулезолютеоциты и текалютеоциты: v Оба типа клеток являются эпителиоидными и секретируют стероиды. v Желтое тело прогестерон. секретирует и эстрогены, и Прогестерон инициирует изменения в эндометрии (секреторная фаза) по подготовке к имплантации и ингибирует спонтанные сокращения миометрия, чтобы сохранить беременность. v Вакуоли, видимые в клетках – это результат вымывания липидов.
Гранулезолютеоциты и текалютеоциты: v Оба типа клеток являются эпителиоидными и секретируют стероиды. v Желтое тело прогестерон. секретирует и эстрогены, и Прогестерон инициирует изменения в эндометрии (секреторная фаза) по подготовке к имплантации и ингибирует спонтанные сокращения миометрия, чтобы сохранить беременность. v Вакуоли, видимые в клетках – это результат вымывания липидов.
 ФУНКЦИОНАЛЬНЫЕ КОРРЕЛЯЦИИ после овуляции зрелого фолликула яичник входит в лютеиновую фазу, во время лютеиновой фазы ЛГ трансформирует фолликулярные клетки и клетки внутренней теки в гранулезо- и тека-лютеоциты желтого тела соответственно, ЛГ стимулирует лютеоциты к выработке эстрогенов и большого количества прогестерона. высокий уровень гормонов стимулирует дальнейшее развитие матки и молочных желез в предвкушении беременности, возрастающий уровень прогестерона ингибирует дальнейшее увеличение уровня ЛГ, воздействуя и на гипоталамус, и на гипофиз, если овулировавший ооцит не оплодотворяется, то желтое тело в конце концов трансформируется в нефункционирующую рубцовую ткань – белое тело, уровень эстрогенов и прогестерона резко падает, после чего начинается менструация, с регрессом желтого тела ингибирующий его эффект на гипоталамус и гипофиз снимается, это вызывает выработку ACU аденогипофизом и инициирует новый овариальный цикл фолликулярного развития.
ФУНКЦИОНАЛЬНЫЕ КОРРЕЛЯЦИИ после овуляции зрелого фолликула яичник входит в лютеиновую фазу, во время лютеиновой фазы ЛГ трансформирует фолликулярные клетки и клетки внутренней теки в гранулезо- и тека-лютеоциты желтого тела соответственно, ЛГ стимулирует лютеоциты к выработке эстрогенов и большого количества прогестерона. высокий уровень гормонов стимулирует дальнейшее развитие матки и молочных желез в предвкушении беременности, возрастающий уровень прогестерона ингибирует дальнейшее увеличение уровня ЛГ, воздействуя и на гипоталамус, и на гипофиз, если овулировавший ооцит не оплодотворяется, то желтое тело в конце концов трансформируется в нефункционирующую рубцовую ткань – белое тело, уровень эстрогенов и прогестерона резко падает, после чего начинается менструация, с регрессом желтого тела ингибирующий его эффект на гипоталамус и гипофиз снимается, это вызывает выработку ACU аденогипофизом и инициирует новый овариальный цикл фолликулярного развития.
 Яичник кролика, Белое тело H & E, x 162. Corpus albicans Строма Венула Артериолы
Яичник кролика, Белое тело H & E, x 162. Corpus albicans Строма Венула Артериолы
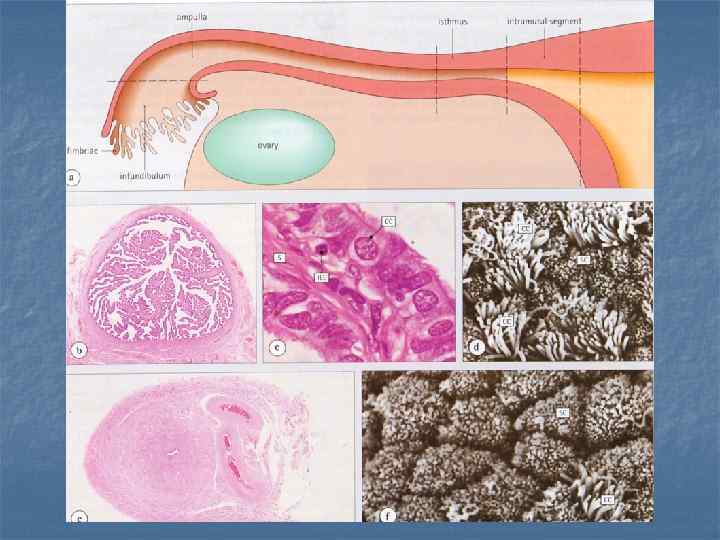
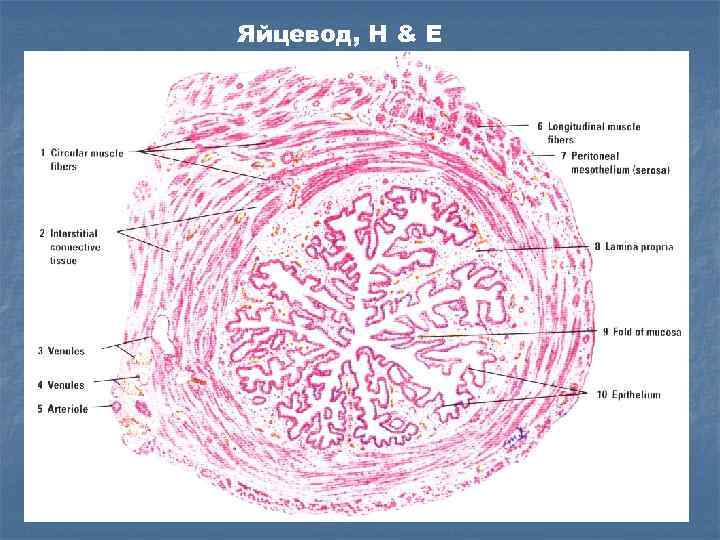 Яйцевод, H & E
Яйцевод, H & E
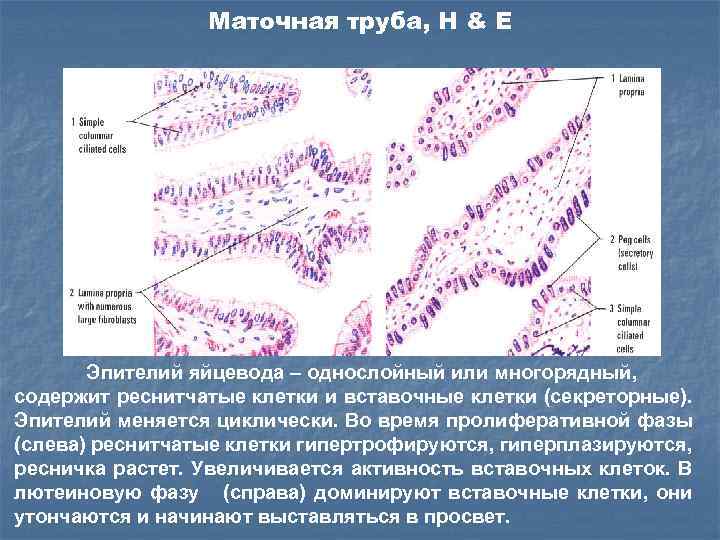 Маточная труба, H & E Эпителий яйцевода – однослойный или многорядный, содержит реснитчатые клетки и вставочные клетки (секреторные). Эпителий меняется циклически. Во время пролиферативной фазы (слева) реснитчатые клетки гипертрофируются, гиперплазируются, ресничка растет. Увеличивается активность вставочных клеток. В лютеиновую фазу (справа) доминируют вставочные клетки, они утончаются и начинают выставляться в просвет.
Маточная труба, H & E Эпителий яйцевода – однослойный или многорядный, содержит реснитчатые клетки и вставочные клетки (секреторные). Эпителий меняется циклически. Во время пролиферативной фазы (слева) реснитчатые клетки гипертрофируются, гиперплазируются, ресничка растет. Увеличивается активность вставочных клеток. В лютеиновую фазу (справа) доминируют вставочные клетки, они утончаются и начинают выставляться в просвет.
 ФУНКЦИОНАЛЬНЫЕ КОРРЕЛЯЦИИ. Маточные трубы: «метут» поверхность яичника своей бахромкой во время овуляции, чтобы подхватить ооцит и отнести его в матку, эта функция обеспечивается нежной перистальтикой гладких мышц и мерцающими ресничками, реснички мерцают по направлению к матке транспортируют ооцит или зиготу/морулу в матку; и безреснитчатые клетки – секреторные, вносят вклад в питание развивающего зародыша, обеспечивает треть трубы), территорию оплодотворения (верхняя эпителий зависим от цикла: высота его наибольшая в фолликулярную фазу, когда фолликулы созревают и уровень эстрогенов максимальный.
ФУНКЦИОНАЛЬНЫЕ КОРРЕЛЯЦИИ. Маточные трубы: «метут» поверхность яичника своей бахромкой во время овуляции, чтобы подхватить ооцит и отнести его в матку, эта функция обеспечивается нежной перистальтикой гладких мышц и мерцающими ресничками, реснички мерцают по направлению к матке транспортируют ооцит или зиготу/морулу в матку; и безреснитчатые клетки – секреторные, вносят вклад в питание развивающего зародыша, обеспечивает треть трубы), территорию оплодотворения (верхняя эпителий зависим от цикла: высота его наибольшая в фолликулярную фазу, когда фолликулы созревают и уровень эстрогенов максимальный.
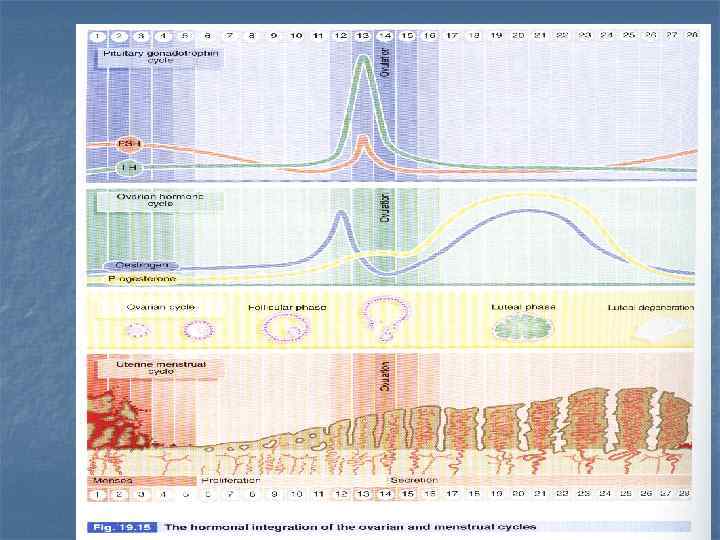
 Стенка матки проходит три фазы менструально-овариального цикла: ЭТО: (1) Пролиферативная (фолликулярная, предовуляторная) фаза, (2) Секреторная (лютеиновая, постовуляторная) фаза, (3) Менструальная фаза. в ходе
Стенка матки проходит три фазы менструально-овариального цикла: ЭТО: (1) Пролиферативная (фолликулярная, предовуляторная) фаза, (2) Секреторная (лютеиновая, постовуляторная) фаза, (3) Менструальная фаза. в ходе
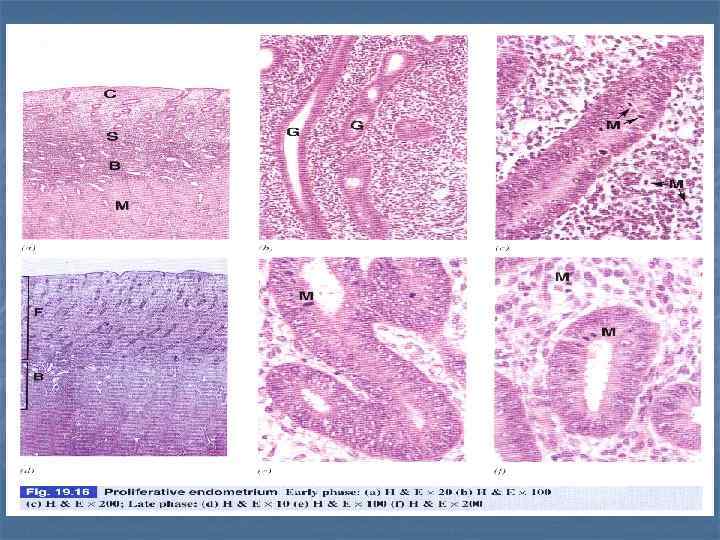
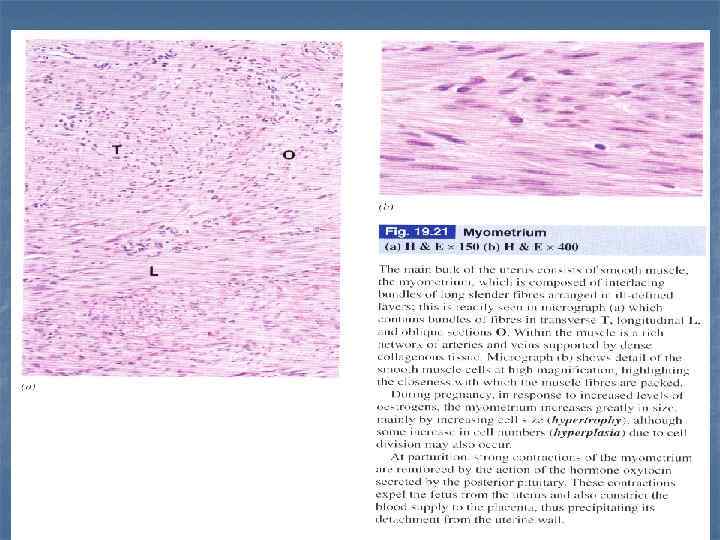
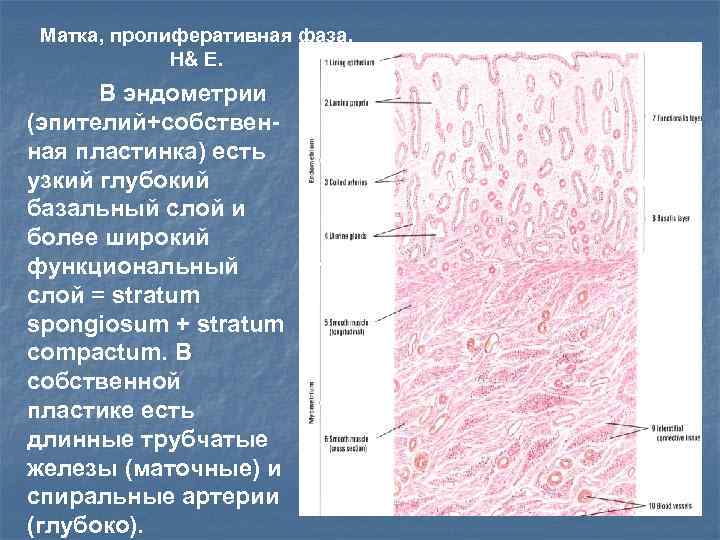 Матка, пролиферативная фаза, H& E. В эндометрии (эпителий+собственная пластинка) есть узкий глубокий базальный слой и более широкий функциональный слой = stratum spongiosum + stratum compactum. В собственной пластике есть длинные трубчатые железы (маточные) и спиральные артерии (глубоко).
Матка, пролиферативная фаза, H& E. В эндометрии (эпителий+собственная пластинка) есть узкий глубокий базальный слой и более широкий функциональный слой = stratum spongiosum + stratum compactum. В собственной пластике есть длинные трубчатые железы (маточные) и спиральные артерии (глубоко).
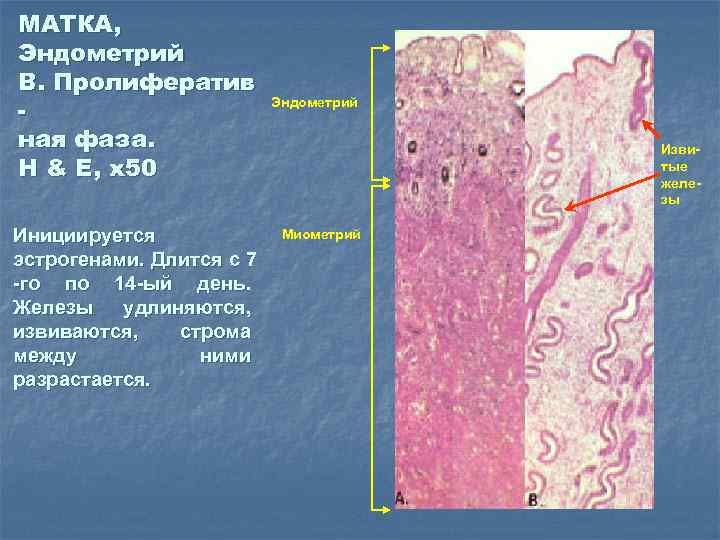 МАТКА, Эндометрий B. Пролифератив ная фаза. H & E, x 50 Инициируется эстрогенами. Длится с 7 -го по 14 -ый день. Железы удлиняются, извиваются, строма между ними разрастается. Эндометрий Извитые железы Миометрий
МАТКА, Эндометрий B. Пролифератив ная фаза. H & E, x 50 Инициируется эстрогенами. Длится с 7 -го по 14 -ый день. Железы удлиняются, извиваются, строма между ними разрастается. Эндометрий Извитые железы Миометрий
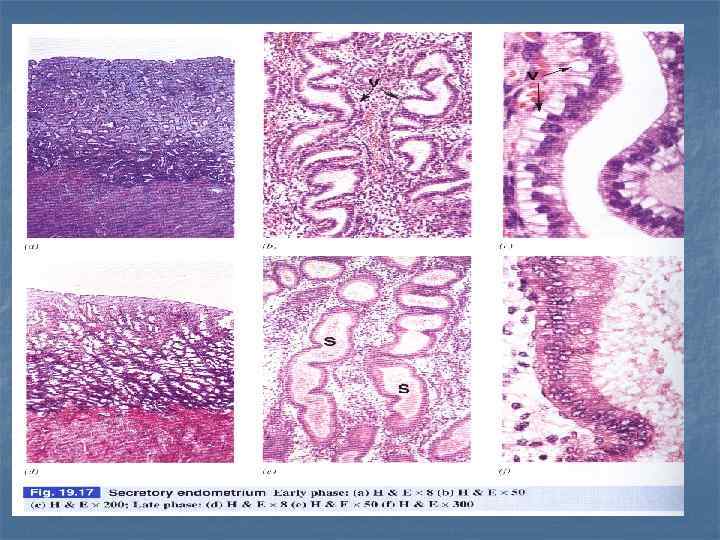
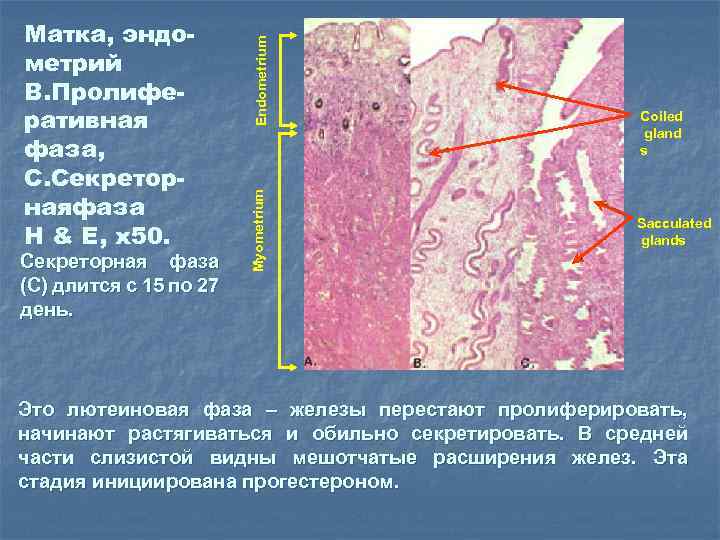 Секреторная фаза (C) длится с 15 по 27 день. Endometrium Myometrium Матка, эндометрий B. Пролиферативная фаза, C. Секреторнаяфаза H & E, x 50. Coiled gland s Sacculated glands Это лютеиновая фаза – железы перестают пролиферировать, начинают растягиваться и обильно секретировать. В средней части слизистой видны мешотчатые расширения желез. Эта стадия инициирована прогестероном.
Секреторная фаза (C) длится с 15 по 27 день. Endometrium Myometrium Матка, эндометрий B. Пролиферативная фаза, C. Секреторнаяфаза H & E, x 50. Coiled gland s Sacculated glands Это лютеиновая фаза – железы перестают пролиферировать, начинают растягиваться и обильно секретировать. В средней части слизистой видны мешотчатые расширения желез. Эта стадия инициирована прогестероном.
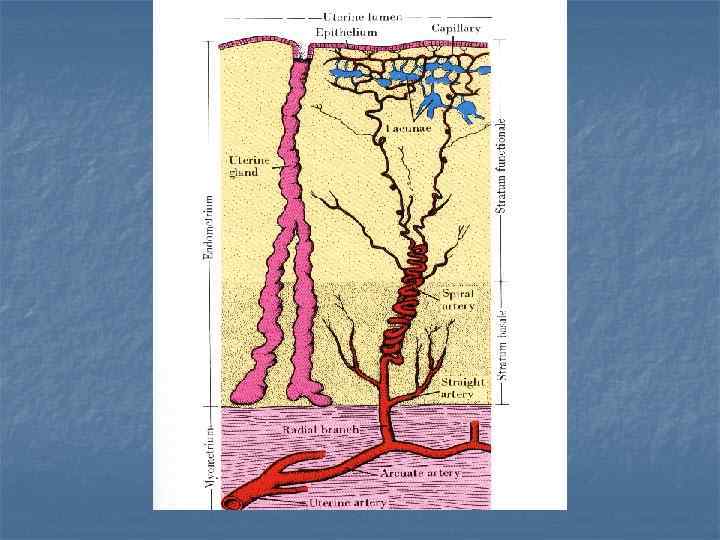
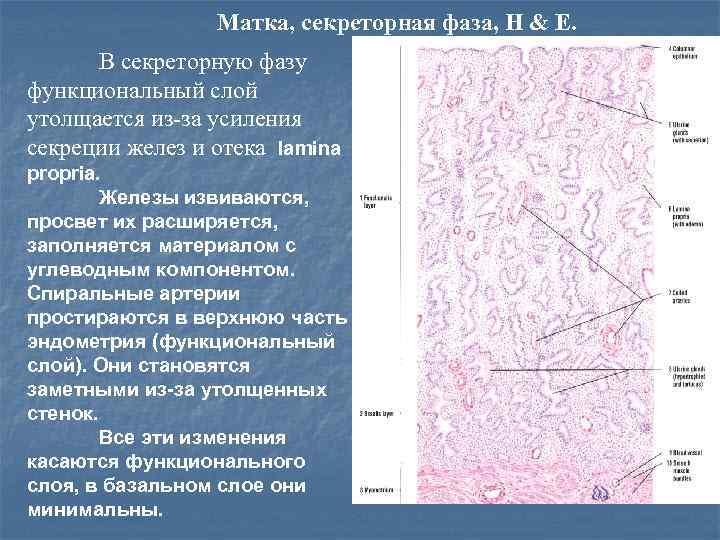 Матка, секреторная фаза, H & E. В секреторную фазу функциональный слой утолщается из-за усиления секреции желез и отека lamina propria. Железы извиваются, просвет их расширяется, заполняется материалом с углеводным компонентом. Спиральные артерии простираются в верхнюю часть эндометрия (функциональный слой). Они становятся заметными из-за утолщенных стенок. Все эти изменения касаются функционального слоя, в базальном слое они минимальны.
Матка, секреторная фаза, H & E. В секреторную фазу функциональный слой утолщается из-за усиления секреции желез и отека lamina propria. Железы извиваются, просвет их расширяется, заполняется материалом с углеводным компонентом. Спиральные артерии простираются в верхнюю часть эндометрия (функциональный слой). Они становятся заметными из-за утолщенных стенок. Все эти изменения касаются функционального слоя, в базальном слое они минимальны.
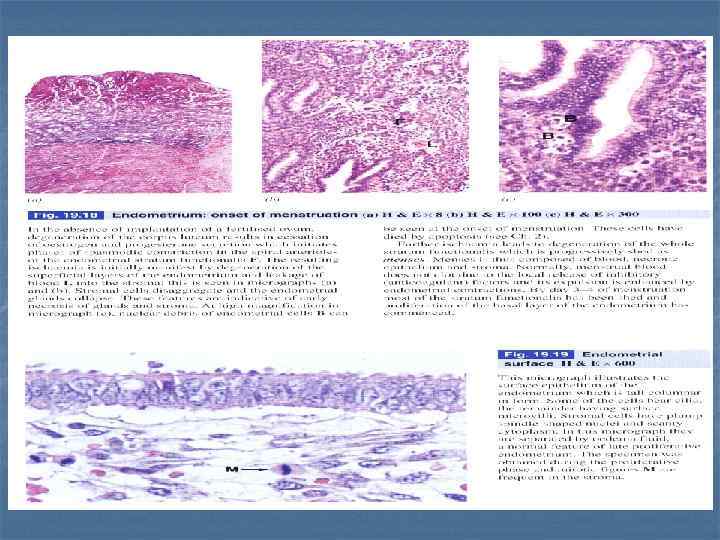
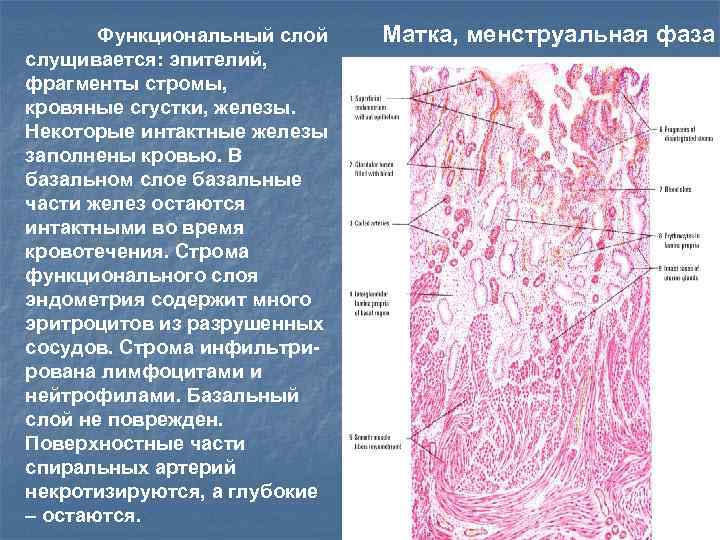 Функциональный слой слущивается: эпителий, фрагменты стромы, кровяные сгустки, железы. Некоторые интактные железы заполнены кровью. В базальном слое базальные части желез остаются интактными во время кровотечения. Строма функционального слоя эндометрия содержит много эритроцитов из разрушенных сосудов. Строма инфильтрирована лимфоцитами и нейтрофилами. Базальный слой не поврежден. Поверхностные части спиральных артерий некротизируются, а глубокие – остаются. Матка, менструальная фаза
Функциональный слой слущивается: эпителий, фрагменты стромы, кровяные сгустки, железы. Некоторые интактные железы заполнены кровью. В базальном слое базальные части желез остаются интактными во время кровотечения. Строма функционального слоя эндометрия содержит много эритроцитов из разрушенных сосудов. Строма инфильтрирована лимфоцитами и нейтрофилами. Базальный слой не поврежден. Поверхностные части спиральных артерий некротизируются, а глубокие – остаются. Матка, менструальная фаза
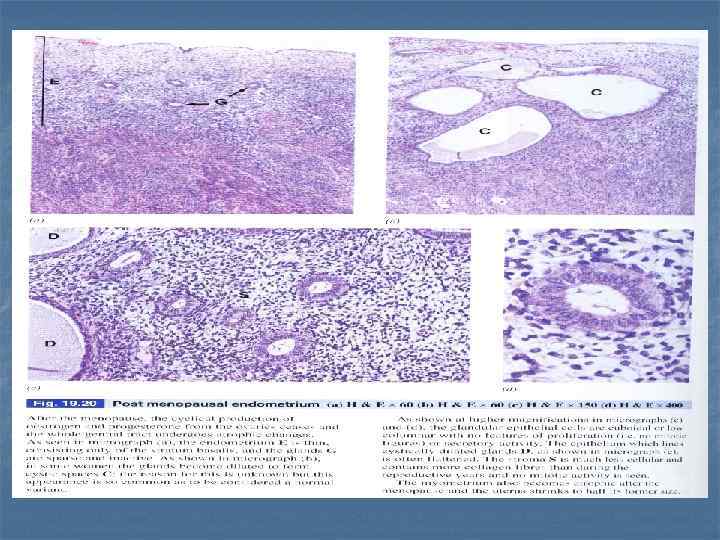
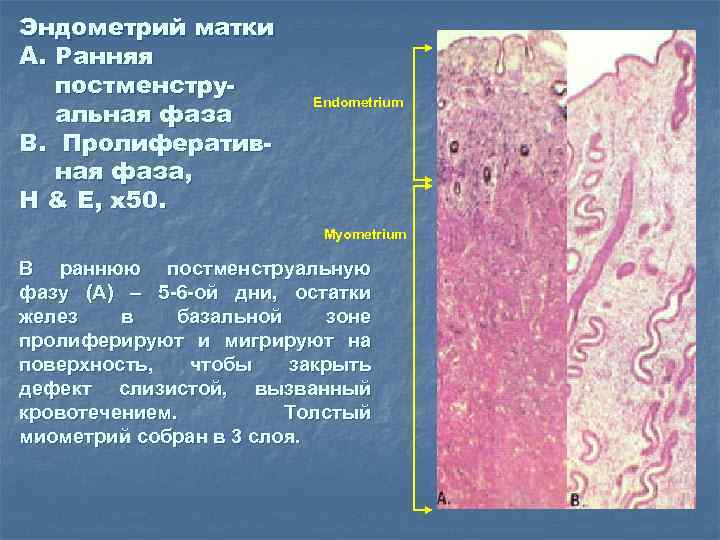 Эндометрий матки A. Ранняя постменструальная фаза B. Пролиферативная фаза, H & E, x 50. Endometrium Myometrium В раннюю постменструальную фазу (А) – 5 -6 -ой дни, остатки желез в базальной зоне пролиферируют и мигрируют на поверхность, чтобы закрыть дефект слизистой, вызванный кровотечением. Толстый миометрий собран в 3 слоя.
Эндометрий матки A. Ранняя постменструальная фаза B. Пролиферативная фаза, H & E, x 50. Endometrium Myometrium В раннюю постменструальную фазу (А) – 5 -6 -ой дни, остатки желез в базальной зоне пролиферируют и мигрируют на поверхность, чтобы закрыть дефект слизистой, вызванный кровотечением. Толстый миометрий собран в 3 слоя.
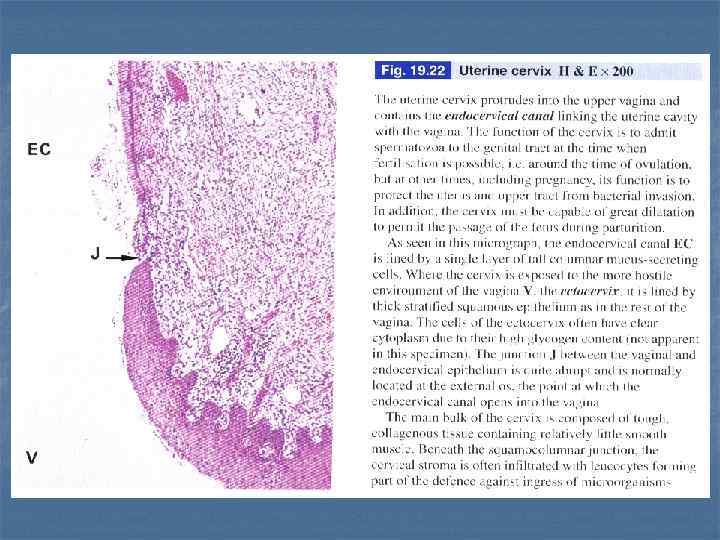
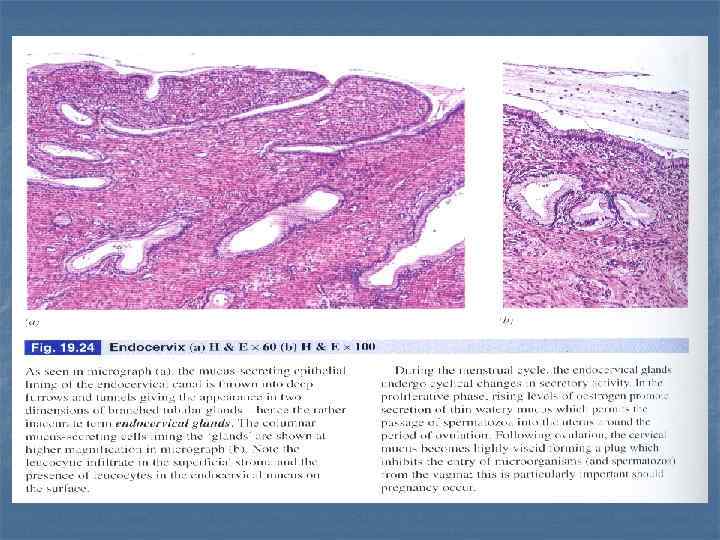
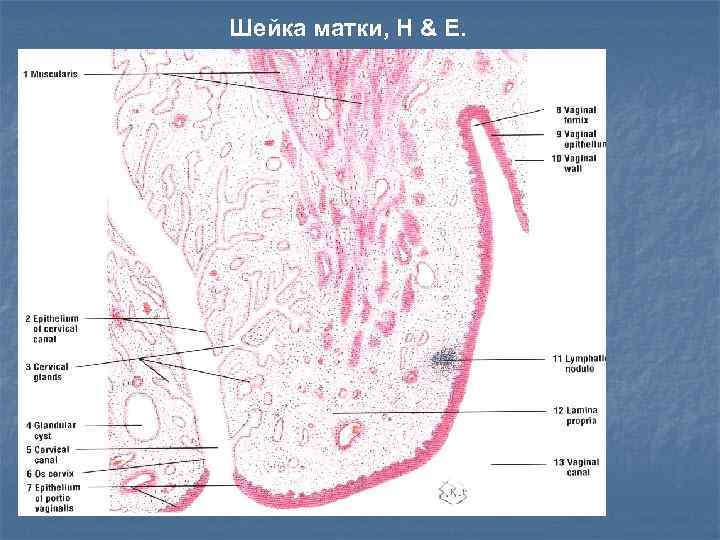 Шейка матки, H & E.
Шейка матки, H & E.
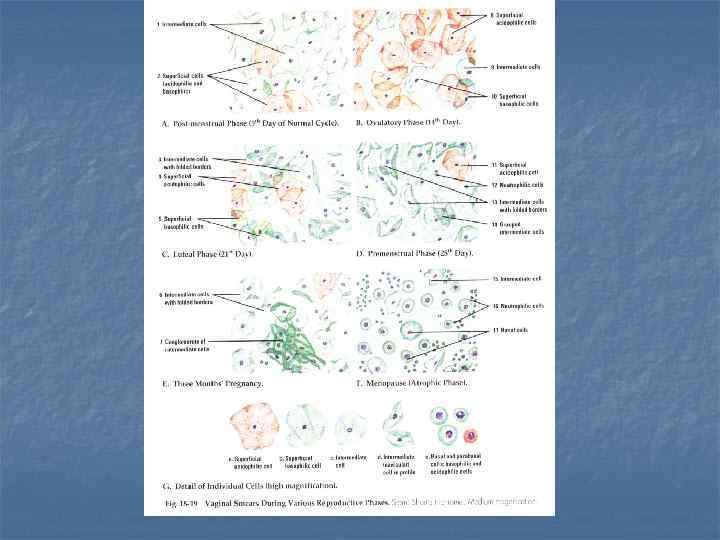
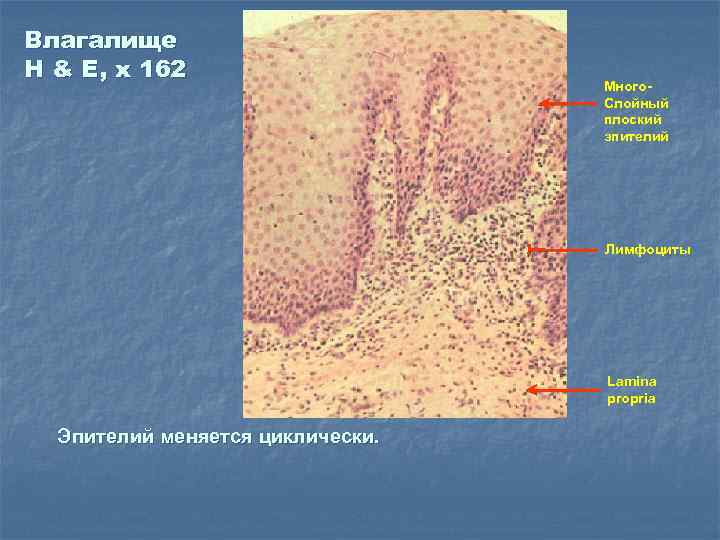 Влагалище H & E, x 162 Много. Слойный плоский эпителий Лимфоциты Lamina propria Эпителий меняется циклически.
Влагалище H & E, x 162 Много. Слойный плоский эпителий Лимфоциты Lamina propria Эпителий меняется циклически.
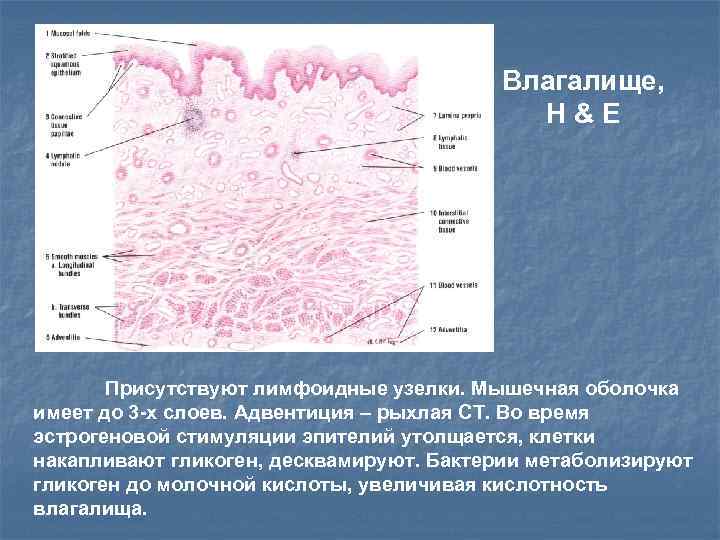 Влагалище, H&E Присутствуют лимфоидные узелки. Мышечная оболочка имеет до 3 -х слоев. Адвентиция – рыхлая СТ. Во время эстрогеновой стимуляции эпителий утолщается, клетки накапливают гликоген, десквамируют. Бактерии метаболизируют гликоген до молочной кислоты, увеличивая кислотность влагалища.
Влагалище, H&E Присутствуют лимфоидные узелки. Мышечная оболочка имеет до 3 -х слоев. Адвентиция – рыхлая СТ. Во время эстрогеновой стимуляции эпителий утолщается, клетки накапливают гликоген, десквамируют. Бактерии метаболизируют гликоген до молочной кислоты, увеличивая кислотность влагалища.
 KEY FEATURES OF FEMALE REPRODUCTIVE SYSTEM
KEY FEATURES OF FEMALE REPRODUCTIVE SYSTEM
 KEY FEATURES OF FEMALE REPRODUCTIVE SYSTEM
KEY FEATURES OF FEMALE REPRODUCTIVE SYSTEM
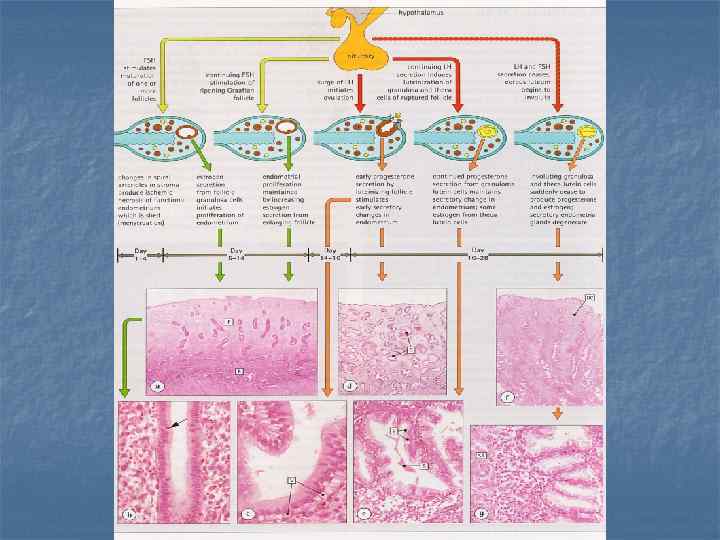
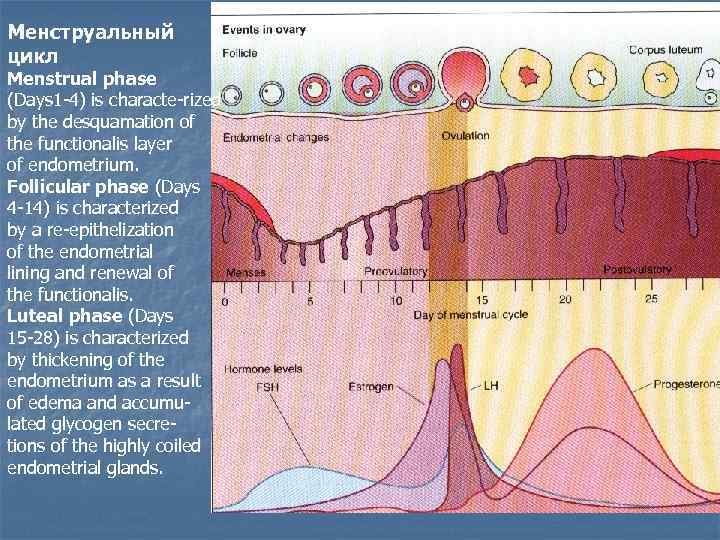 Менструальный цикл Menstrual phase (Days 1 -4) is characte-rized by the desquamation of the functionalis layer of endometrium. Follicular phase (Days 4 -14) is characterized by a re-epithelization of the endometrial lining and renewal of the functionalis. Luteal phase (Days 15 -28) is characterized by thickening of the endometrium as a result of edema and accumulated glycogen secretions of the highly coiled endometrial glands.
Менструальный цикл Menstrual phase (Days 1 -4) is characte-rized by the desquamation of the functionalis layer of endometrium. Follicular phase (Days 4 -14) is characterized by a re-epithelization of the endometrial lining and renewal of the functionalis. Luteal phase (Days 15 -28) is characterized by thickening of the endometrium as a result of edema and accumulated glycogen secretions of the highly coiled endometrial glands.
 Major Hormones Involved in Female Reproductive System HORMONE SOURCE FUNCTION Gonadotropin-releasing hormone (Gn. RH, LHRH) Hypothalamus Stimulates release of FSH and LH from anterior pituitary Gland Prolactin-inhibiting factor Hypothalamus Inhibits release of prolactin by acidophils of anterior pituitary gland Follicle-stimulating hormone (FSH) Basophils of anterior pituttary gland Stimulates secretion of estrogen and development of ovarian follicles (from secondary follicle onward Luteinizing hormone (LH) Basophils of anterior pituttary gland Stimulanes formation of estrogen and progesterone; promotes ovulation and formation of corpus luteum Estrogens Granulosa cells of ovary; granulosa-lutein cells of corpus lutrum; and the placenta Inhibits release of FSH and LHRH; triggers surge of LH; causes proliferation and hypertrophy of myometrium of uterus; causes development of female se[ual characteristics, including breasts and body fat Progesterone Granulosa cells of the ovary; theca-lutein and granulosa-lutein cells of the corpus luteum; placenta Inhibits the release of Gn. RH from the hypothalamus and LH from the basophils of the anterior pituitary; causes the development of the uterine endometrium and regulates the viscosity of the mucus produced by the glands of the uterine cervix; causes the development of female sexual characteristics including breasts Inhibin Granulosa cells of the ovary; ranulosa-lutein cells of the corpus luteum Inhibits FSH secretion by basophils of the anterior pituitary Activin Oocyte Promotes granulosa cell proliferation Human chorionic gonadotropin (h. CG) Placenta Assists in the maintenance of the corpus teum; promotes the release of progesterone Haman placental lactogen Placenta Promotes mammary gland development during pregnancy; promotes lacto-genesis Relaxin Placenta Facilitates parturition by softening the fibrocartilage of the pubic symphysis; softens the cervix and facilitates its dilation in preparation for parturition Oxytocin Hypothalamus via the posterior pituitary Stimulates smooth muscle contraction of the uterus during orgasm snd during parturition; stimulates contraction of myoepithelial cells of the mammary gland assisting in milk ejection
Major Hormones Involved in Female Reproductive System HORMONE SOURCE FUNCTION Gonadotropin-releasing hormone (Gn. RH, LHRH) Hypothalamus Stimulates release of FSH and LH from anterior pituitary Gland Prolactin-inhibiting factor Hypothalamus Inhibits release of prolactin by acidophils of anterior pituitary gland Follicle-stimulating hormone (FSH) Basophils of anterior pituttary gland Stimulates secretion of estrogen and development of ovarian follicles (from secondary follicle onward Luteinizing hormone (LH) Basophils of anterior pituttary gland Stimulanes formation of estrogen and progesterone; promotes ovulation and formation of corpus luteum Estrogens Granulosa cells of ovary; granulosa-lutein cells of corpus lutrum; and the placenta Inhibits release of FSH and LHRH; triggers surge of LH; causes proliferation and hypertrophy of myometrium of uterus; causes development of female se[ual characteristics, including breasts and body fat Progesterone Granulosa cells of the ovary; theca-lutein and granulosa-lutein cells of the corpus luteum; placenta Inhibits the release of Gn. RH from the hypothalamus and LH from the basophils of the anterior pituitary; causes the development of the uterine endometrium and regulates the viscosity of the mucus produced by the glands of the uterine cervix; causes the development of female sexual characteristics including breasts Inhibin Granulosa cells of the ovary; ranulosa-lutein cells of the corpus luteum Inhibits FSH secretion by basophils of the anterior pituitary Activin Oocyte Promotes granulosa cell proliferation Human chorionic gonadotropin (h. CG) Placenta Assists in the maintenance of the corpus teum; promotes the release of progesterone Haman placental lactogen Placenta Promotes mammary gland development during pregnancy; promotes lacto-genesis Relaxin Placenta Facilitates parturition by softening the fibrocartilage of the pubic symphysis; softens the cervix and facilitates its dilation in preparation for parturition Oxytocin Hypothalamus via the posterior pituitary Stimulates smooth muscle contraction of the uterus during orgasm snd during parturition; stimulates contraction of myoepithelial cells of the mammary gland assisting in milk ejection
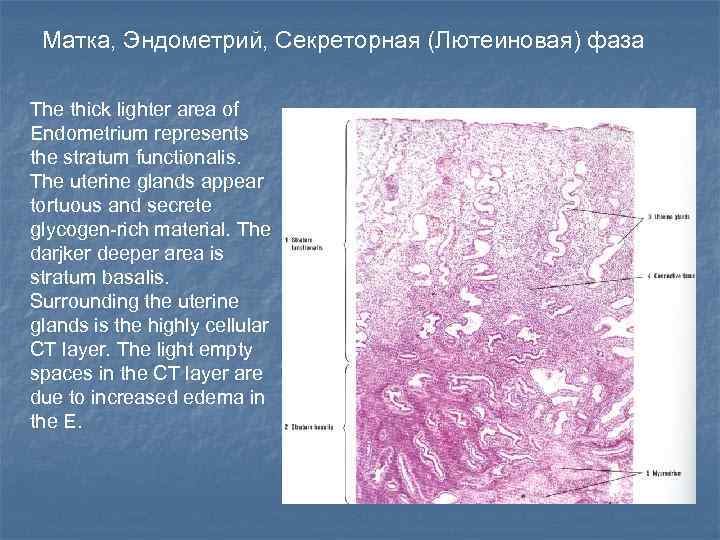 Матка, Эндометрий, Секреторная (Лютеиновая) фаза The thick lighter area of Endometrium represents the stratum functionalis. The uterine glands appear tortuous and secrete glycogen-rich material. The darjker deeper area is stratum basalis. Surrounding the uterine glands is the highly cellular CT layer. The light empty spaces in the CT layer are due to increased edema in the E.
Матка, Эндометрий, Секреторная (Лютеиновая) фаза The thick lighter area of Endometrium represents the stratum functionalis. The uterine glands appear tortuous and secrete glycogen-rich material. The darjker deeper area is stratum basalis. Surrounding the uterine glands is the highly cellular CT layer. The light empty spaces in the CT layer are due to increased edema in the E.

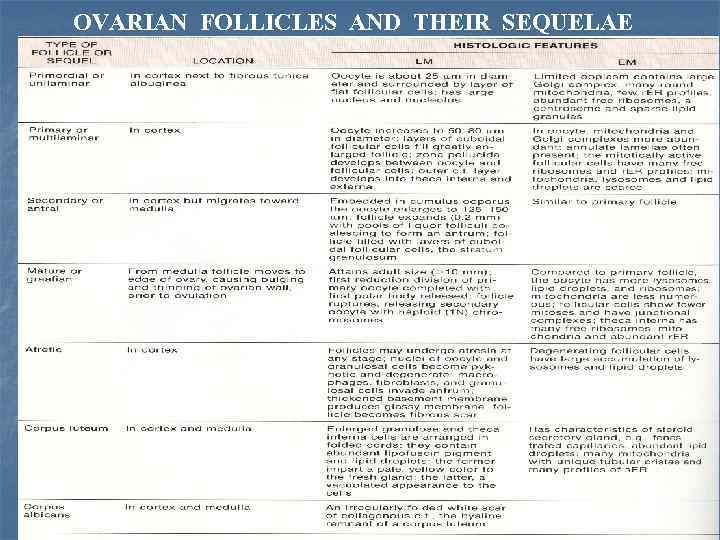 OVARIAN FOLLICLES AND THEIR SEQUELAE
OVARIAN FOLLICLES AND THEIR SEQUELAE
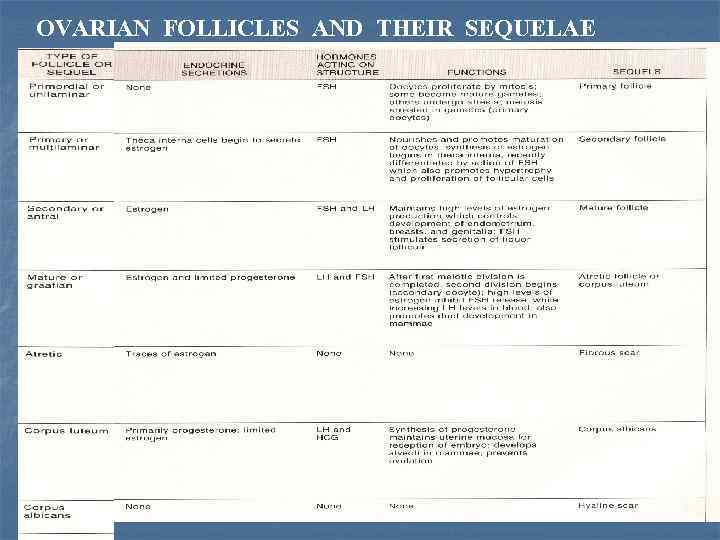 OVARIAN FOLLICLES AND THEIR SEQUELAE
OVARIAN FOLLICLES AND THEIR SEQUELAE


