Блокади серця 2012.ppt
- Количество слайдов: 88

Лекція: Блокади серця Лектор: Заслужений діяч науки і техніки, завідувач кафедри внутрішньої медицини № 2, доктор медичних наук, професор СЕРЕДЮК НЕСТОР МИКОЛАЙОВИЧ План. 1. Вступ. Актуальність. 2. Поперечні блокади серця. 3. Синдром Морганьї Адамса Стокса. 4. Поздовжні блокади серця. 5. Синдром слабості синусового вузла. 6. Штучні водії серцевого ритму. 7. Хірургічні методи лікування. 8. Клінічний випадок. 9. Кваліфікаційне тестування. Література: 1. Н. М. Середюк, Є. М. Нейко, І. П. Вакалюк та ін. Внутрішня медицина / Під ред Є. М. Нейка. – Київ: Медицина, 2009. – 1104 с. 2. Н. М. Середюк. Діагностика і лікування невідкладних станів і загострень терапевтичних захворювань. Під заг. ред. Є. М. Нейка. - Вінниця: Нова книга, 2003. - 496 с.

Блокади серця 1 СА 2 А. Поперечні блокади: 1. Синоаурикулярна блокада. 2. Внутрішньопередсердна 3. Атріовентрикулярні (неповні, повна проксимальна AV блокада). 3 а. Повна дистальна AV блокада. Б. Повздовжні блокади: 3 4. АV 3 а 5. 6 6. 7 6 7. 5 4 8. Блокада правої ніжки пучка Гіса, двопучкова (неповні, повна). Блокада лівої ніжки пучка Гіса, двопучкова (неповні, повна). Блокада передньо верхніх розгалужень ЛНПГ – або лівий передній геміблок (неповна). Блокада задньо нижніх розгалужень ЛНПГ (неповна). Комбіновані повздовжні блокади: 4+6=блокада Бейлі; 4+7 = блокада Вільсона, двопучкові.

КЛАСИФІКАЦІЯ СИНОАУРИКУЛЯРНОЇ БЛОКАДИ Неповна Повна І ступінь ЕКГ не діагностується тип 1 тип Самойлова Венкебаха ІІ ступінь тип 2 тип Мобітца ІІІ ступінь Sinus Arest

ПОПЕРЕЧНІ БЛОКАДИ СЕРЦЯ 1. Синоатріальна блокада. Сповільнення виходу (неповна СА блокада) або невихід(повна СА блокада) імпульсу із СВ на передсердя. Причини: ваготонія, ІХС, ГІМ, міокардити, КМП, постінфарктний кардіосклероз, інтоксикація СГ, ААП, гіпо К емія. І ступінь синусові імпульси проводяться на передсердя з запізненням. Діагностується ЕФД (ЧСЕКС) видовження ЧСАП >300 мс. ІІ ступінь деякі імпульси не досягають передсердь, є перебої, «завмирання» серця. На ЕКГ періодичні випадіння PQRST. Тип 1. Самойлова Венкебаха характеризується тим, що паузи не дорівнюють подвоєному інтервалу R R. Тип 2. Мобітца характеризується наявністю тривалих пауз, які дорівнюють подвоєному інтервалу R R. ІІІ ступінь повна блокада СВ, імпульси з СВ на передсердя не проводяться: синдром sinus arrest. В час “арешту” СВ можуть виникати заступні ритми з центів ІІ і ІІІ порядку, фібриляції/тріпотіння передсердь.

Друга ступінь синоаурикулярної блокади I-типу Самойлова-Венкебаха S A S A передсердя P 1 - P 2 S A передсердя A V A V S A блок P 3 передсердя ? A V P 5 Синоаурикулярна блокада у співвідношенні 4: 3. 0, 76 Х 2 =1, 52 с P 6

Друга ступінь синоаурикулярної блокади типу II- Мобітца P? p 0, 68” p 0, 94” P? 1, 36” 0, 68” 1, 88” 1, 36” 0, 68 0, 94” p

Повна синоаурикулярна блокада 1 p 2 p 3 4? 5? 6? p 7 p SINUS AREST 9 8 p p


Диференційний діагноз СА –блокади та синусової брадикардії. Синусова брадикардія – це сповільнення серцевого ритму менше 60 – 55 уд/хв при правильному ритмі. При СА -блокаді може блокуватися вихід із СА вузла кожного другого імпульса і тоді створюється така сама ситуація, як і при синусовій брадикардії. Для діагностики цих станів застсовують атропіновий тест. Спочатку фіксують вихідну ЧСС, а опісля в/ венно повільно уводять 0, 025 мг/кг маси тіла атропіну(1, 5 – 2 мл 0, 1 % розчину атропіну сульфата). Якщо при цьому ЧСС подвоюється –то це синусова брадикардія. Якщо ж ЧСС залишається попередньою, або лише незначно збільшується (< 90 уд/хв), то це СА – блокада. Цей же атропіновий тест використовують для діагностика синдрому Слабості Синусового Вузла, при якому ЧСС також не подвоюється після введення атропіну.

2. ВНУТРІШНЬОПЕРЕДСЕРДНА БЛОКАДА: тривалість зубця Р > 0, 11 с. двогорбий Р у І, ІІ, avl відведеннях і від’ємно-додатній у V 1 -2 P P’ QRS правильної форми. P P’ Р = 0, 12" P P’ PP’ =0, 12’’ PQ =0, 18’’

3. АТРІО ВЕНТРИКУЛЯРНІ БЛОКАДИ: Неповні АВ блокади üІ ступеня: üподовження РQ > 0, 20 с. üІІ ступеня: тип Мобітц І = поступове видовження інтервалу РQ з подальшим випадінням QRS. Це періоди Самойлова Венкебаха тип Мобітц ІІ = 2: 1, 3: 2, 4: 3 і т. д. Різниця між числом скорочень передсердь і шлуночків = 1, тобто: на два скорочення передсердь одне шлуночків, на три скорочення передсердь два шлуночків, на чотири скорочення передсердь три шлуночків…, різниця в одиницю, ü високоступенева = 3: 1, 4: 1, 5: 1, або 5: 2, 5: 3, тобто різниця між частотою скорочень передсердь і шлуночків дорівнює двом і більше одиницям; різка брадикардія, синкопальні стани, МАС Повна АВ блокада üІІІ ступеня: повна АВ блокада = ізоляція передсердного і шлуночкового ритмів, зубець Р “не прив’язаний” до QRS а) проксимальний тип: QRS не деформований. ЧСШ = 1/2 синусового ритму (40 50 уд/хв); б) дистальний тип: QRS деформований, ЧСШ = 1/2 АВ ритму, тобто 20 30 уд/хв, часті МЕСи.

Атріовентрикулярна блокада першого ступеня P-R = 0, 28" P-R = 0, 28"

р р р р

Атріовентрикулярна блокада другого ступеня типу Мобіц- Самойлова-Венкебаха I P P P 0, 17" 0, 36" P P P 0, 17" 0, 38" Атріовентрикулярна блокада другого ступеня з постійним інтервалом -Мобітц-2 P-R з співвідношенням 3: 2 0, 18" P P Q 0, 18" P Q P P Q

Атріовентрикулярна блокада другого ступеня з постійним інтервалом - Мобітц -2 P-R 4: 3 Відсутній комплекс QRS Р 1 Р 2 Р Р Р 3 0, 76" Р Р Р = 0, 76" Синусовий ритм з атріовентрикулярною блокадою 4: 3 Р Р Р 4: 3 Р 5: 4 Синусовий ритм з атріовентрикулярною блокадою 4: 3 і 5: 4

Атріовентрикулярна блокада з співвідношенням 2: 1 - Мобітц -2 Р Р P P P P Частота серцевих скорочень 53 за хвилину - P шлуночків, передсердь - 106 за хв. Синусовий ритм з блокуванням кожної другої хвилі Р P
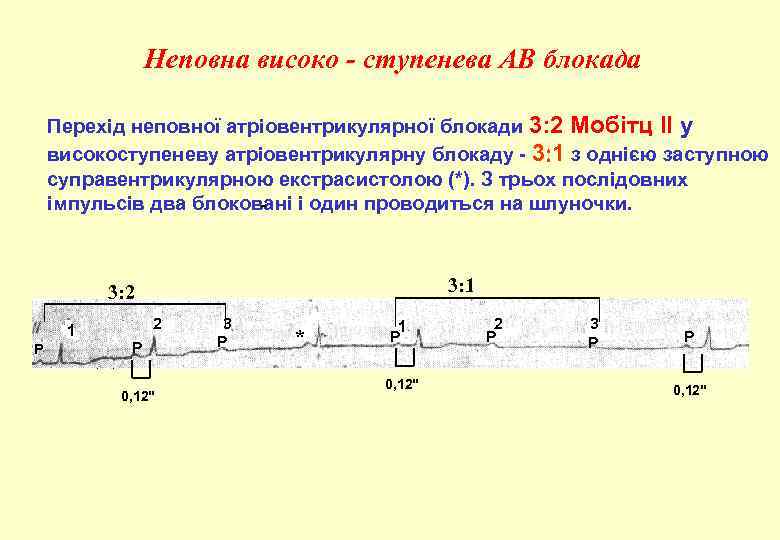
Неповна високо - ступенева АВ блокада Перехід неповної атріовентрикулярної блокади 3: 2 Мобітц ІІ у високоступеневу атріовентрикулярну блокаду 3 1 з однією заступною суправентрикулярною екстрасистолою (*). З трьох послідовних імпульсів два блоковані і один проводиться на шлуночки. 3: 1 3: 2 1 Р 2 P 0, 12" 3 P * 1 P 0, 12" 2 P 3 P P 0, 12"

Повна проксимальна атріовентрикулярна блокад Передсердні тони ФКГ t Гарматний тон Стражеско 0, 08 с 0. , 14 с 0, 04 с 0, 12 с 0, 16 с Частота скорочень шлуночків 40 за хвилину, передсердь 80 за хвилину Диференційний діагноз з високоступеневою атріо-вентрикулярною блокадою ЕX Р Р Р Р При високоступеневі АВ блокаді інтервали PQ завжди одинакові, а при повні АВ блокаді неодинакові.

Повна проксимальна АV-блокада р р р р р

Повна дистальная АV-блокада Синусовий вузол Блокада всіх трьох ніжок. Гіса Водій ритму для шлуночків Відведення V 6 Зливний комплекс

СИНДРОМ МОРГАНЬЇ АДАМСА СТОКСА Нетривала втрата свідомості внаслідок короткочасної зупинки серця, значної слабості СВ з розвитком ішемії мозку. Клінічні форми: 1) брадисистолічна, асистолічна; 2) тахісистолічна; 3) змішана тахі брадисистолічна. • Брадисистолічна/асистолічна: СА блокада, sinus arrest, СССВ, АВ блокади ІІ і ІІІ ступеню. • Тахісистолічна: ШПТ, ТШ, ФШ. В обох випадках ХОК< 2 л/хв. Клініка: 1. Через 3 5 с: запаморочення, темні кола перед очима, різка блідість шкіри. 2. Через 15 20 с: втрата свідомості. 3. Через 21 45 с: генералізовані епілептиформні судоми, мимовільний сечопуск і дефекація. 4. Через 1 хв: зупинка дихання, ціаноз, розширення зіниць, які не реагують на світло. Відсутні: аура, прикушування язика (епілепсія). Обличчя при епілепсії синьо багряне, після приступу бліде. При МАС спочатку бліде, під час судом синюшне, а після нападу червоне

Синдром Морган’ї-Адамса-Стокса Р Р 1, 90" Р Р Р 5, 70" 1, 90" Р

СИНДРОМ ФРЕДЕРІКА I II F f FF Fffff ff ff f F f III V 1 V 2 Повна атриовентрикулярна блокада ІІІ ступеня, тріпотіння/миготіння передсердь (синдром Фредеріка)
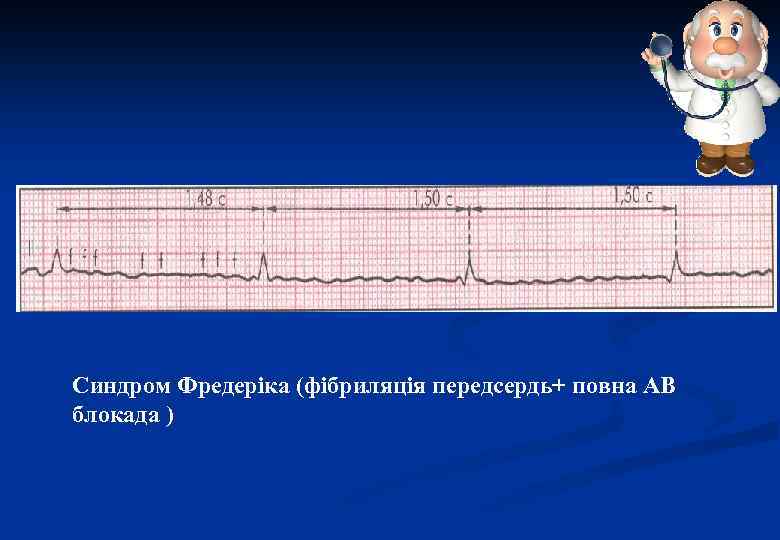
Синдром Фредеріка (фібриляція передсердь+ повна АВ блокада )

Синдроми Lenegre і Lev Синдром Lenegre Дегенеративний захворювання, яке характеризується пошкодженням обох ніжок пучка Гіса (трифасцикулярна блокада), зустрічається у людей середнього і молодого віку, вимагає імплантації біполярного штучного водія ритму та медикаментозної підтримки засобами метаболічної терапії. Синдром Lev Це прогресуючий склероз провідної системи серця особливо біфуркації пучка Гіса та обох його ніжок (трифасцикулярна блокада). Зустрічається в людей похилого віку. Вимагає імплантації біполярного штучного водія ритму та медикаментозної підтримки засобами метаболічної терапії. При обох захворюваннях відсутні ознаки коронрного атеросклерозу рубцевих змін в скоротливому міокарді. Біохімічні дослідження виключають порушення ліпідного обміну, відсутні ознаки запалення судинної стінки та міокарда

ЛІКУВАННЯ СИНДРОМУ МАС Мета: відновити скорочення серця. 1. Прекардіальний удар (в разі ФШ на моніторі). 2. Зовнішній масаж серця і дихання “рот до рота” 30: 2. 3. Якщо упродовж 3 хв. діяльність серця не відновилась – електрична дефібриляція. 4. При асистолії – ЕКС з введенням електрода в правий шлуночок ч/з підключичну чи яремну вену. 5. Медикаментозна терапія: - в/венно – адреналін 0, 5 1, 0 мл 0, 1% р ну в 5 мл фіз. розчину - Атропін 0, 5 1, 0 мл 0, 1% р ну в 5 мл фіз. р ну. Масаж серця продовжують 45 хв і штучну вентиляцію легень. Критерії ефективності реанімації: 1. Поява пульсу на великих судинах. 2. САТ 70 80 мм рт. ст. 3. Збільшення хвиль ФШ. 4. Звуження розширених зіниць, їх реакція на світло. 5. Зникнення ціанозу, почервоніння шкіри.

Електрокардіографічні зміни при блокаді ніжок пучка Гіса QRS= 0, 12" 1. Розширення комплекса QRS 0, 12 сек. або більше; 2. Поява зазубрин і розщеплень комплекса QRS. Норма ширини комплекса QRS не більше 100 мс

Методика діагностики блокад ніжок пучка Гіса за тривалістю інтервалу внутрішнього відхилення (intrinsiciod deflection) -від початку шлуночкового комплексу (зубця Q або R) до вершини зубця R, або до останньої зазубрини на комплексі QRS” “ 0, 035 – 0, 06 с >0, 07 с 0, 04 – 0, 07 с >0, 08 с r А В Блокада правої ніжки пучка Гіса – не повна – А, повна – В. А В Блокада лівої ніжки пучка Гіса – не повна – А, повна –В.

ТРАНСМЕМБРАННИЙ ПОТЕНЦІАЛ m. V +20 0 1 90 2 овершут 30 60 Na+ 0 4 Cl Абсолютний рефрактерний період Ca 2+ 3 Відносний рефрактерний період Пороговий потенціал K+ 4 Ca++ Na+ К+ 0 фаза деполяризації 1 фаза ранньої швидкої реполяризації 2 плато – фаза ранньої повільної реполяризації 3 фаза кінцевої швидкої реполяризації 4 фаза спонтанної діастолічної деполяризації Потенціал в спокої

Методика вимірювання внутрішнього відхилення або часу електронегативності поверхні серця при блокадах правої та лівої ніжок пучка Гіса

ПОРУШЕННЯ ВНУТРІШНЬОШЛУНОЧКОВОЇ ПРОВІДНОСТІ правої лівої Блокада ніжок пучка Гіса повна неповна: передня геміблокада (напівблокада) задня геміблокада (напівблокада) двобічна блокада неповна Інші порушення внітрішлуночкової провідності місцева блокада, пристінкова (парієтальна) блокада.

ПОВЗДОВЖНІ БЛОКАДИ НІЖОК ПУЧКА ГІСА І. Однопучкові серцеві блокади, монофасцикулярні: 1. Блокада правої ніжки пучка Гіса, внутрішнє відхилення у V 1 2 = 0, 035 0, 06 с неповна БПНПГ, > 0. 07 с повна БПНПГ. 2. Блокада передньої гілки лівої ніжки пучка Гіса (лівий передній геміблок). Внутрішнє відхилення у V 5 6 = 0, 04 0, 07 с+лівограма. 3. Блокада задньої гілки лівої ніжки пучка Гіса (лівий задній геміблок). Внутрішнє відхилення у V 5 6 = 0, 04 0, 07 с+правограма. ІІ. Двопучкові серцеві блокади, біфасцикулярні: 1. Повна блокада лівої ніжки пучка Гіса. Внутрішнє відхилення у V 5 6 = 0, 08 с. 2. Повна блокада правої ніжки пучка Гіса + лівий передній геміблок блокада Бейлі. Внутрішнє відхилення у V 1 2 > 0, 07 с, у V 5 6 = 0, 04 0, 07 с+ лівограма. 3. Повна блокада правої ніжки пучка Гіса + лівий задній геміблок блокада Вільсона. Внутрішнє відхилення у V 1 2 > 0, 07 с, у V 5 6 = 0, 04 0, 07 с+ правограма. ІІІ. Трьохпучкові серцеві блокади, трифасцикулярні одночасна блокада усіх трьох гілок пучка Гіса або стовбура пучка Гіса. Це повна АВ блокада (проксимальний, дистальний типи), або неповна (АВ блок І ІІ ст. + збережене проведення по одній з ніжок Гіса).

Неповна блокада правої ніжки пучка Гіса V 1 внутішнє відхилення 0, 06 с Внутрішнє відхилення у V 1, V 2, V 3 R складає більше 0, 035“але не більше 0, 06 с

Повна блокада правої ніжки пучка Гіса V 1 0, 10 V 2 0, 10 V 3 V 4 1. Поширений комплекс QRS шириною 0, 12 сек. або більше. 2. Розщеплений комплекс QRS у вигляді букви М.

Неповна блокада лівої ніжки пучка Гіса Внутрішнє відхилення у V 5, V 6 складає 0, 06 cек (0, 04 0, 07 сек).

Повна блокада лівої ніжки пучка Гіса 0, 10

Блокада передньої гілки лівої ніжки пучка Гіса (лівий передній геміблок) Атріовентрику лярний вузол Ліва ніжка Пучок Гіса Передня гілка лівої ніжки до лівого шлуночка 0, 04 с Права ніжка Задня гілка лівої ніжки Напрям патологічного активування До правого шлуночка Відхилення електричної осі вліво + внутрішнє відхилення V 5 6 0, 04 0, 07 cек

Блокада задньої гілки лівої ніжки пучка Гіса (лівий задній геміблок) Атріовентрику лярний вузол Ліва ніжка Пучок Гіса Передня гілка 0, 04 с Права ніжка Напрям патологічного активування Задня гілка Відхилення електричної осі вправо + внутрішнє відхилення V 5 6 0, 04 0, 07 cек

Блокада правої ніжки і лівої передньої гілки пучка Гіса - тип Бейлі Атріовентрику лярний вузол Пучок Гіса Ліва ніжка Передня гілка Права ніжка Напрям патологічного активування Задня гілка 1. Внутрішнє відхилення V 1 2 0, 07 cек 2. Внутрішнє відхилення V 5 6 = 0, 04 0, 07 cек 3. Відхилення електричної осі вліво

Блокада правої ніжки і лівої задньої гілки пучка Гіса - тип Вільсона Атріовентрикулярний вузол Пучок Гіса Ліва ніжка передня гілка Права ніжка На патпрям о акти логіч вува ного ння Н па апр ак то я ти ло м ву гі ва чн нн ого я 0, 09’’ Задня гілка 1. Внутрішнє відхилення V 1 2 0, 07 cек 2. Внутрішнє відхилення V 5 6 = 0, 04 0, 07 cек 3. Відхилення електричної осі вправо

ЕКГ при повній трьохпучкові блокаді


Синдром слабкості синусового вузла (СССВ) Синусовий вузол (СВ) відкритий Кейсом і Флеком (Keith, Flack). Є основним водієм ритму, частота його 60 – 90/ хв. Причини СССВ: 1. ІХС, ГІМ (у 50% з діафрагмальним ІМ); 2. Ідіопатичні склеротично дегенеративні процеси Ленегре Лев’є (фіброз СВ, AV з’єднання); 3. Ревматизм, КМП, ВВС, АГ, М, П, СЧВ, гемохроматоз, дифтерія, амілоїдоз; 4. Зв’язок з симптомом видовженого Q T, ПМК, системною емболією; 5. Сімейні випадки.

Синдром слабості синусового вузла (клініка) Клінічні ознаки обумовлені гіпоперфузією життєвих органів – мозку, серця, нирок. Частіше зустрічається у жінок літнього та похилого віку (60 79 років). Є причиною смерті молодих спортсменів на висоті навантаження. Пресинкопе і синкопе є у 40 70% пацієнтів з СССВ. 3 4 5. З

Функціональна діагностика синдрому слабості синусового вузла (С 1. Атропіновий тест. Встановлюється частота серцевих скорочень до введення атропіну. Після цього внутрішньовенно струменево вводиться атропін з розрахунку 0, 025 мг на 1 кг маси хворого. Підчас введення атропіну та кожні 10 хв після введення атропіну реєструється ЕКГ до максимальної частоти серцевих скорочень. Якщо частота серцевих скорочень не досягає 90 скорочень за 1 хв, виникає сино аурікулярна блокада або ж вузловий ритм, це вказує на наявність синдрому ССВ. Чутливість тесту 70%. 2. Холтерівське моніторування. 24 годинна реєстрація ЕКГ за умов нормальної діяльності людини. Специфічність проби 100%.

Оцінка функції синусового вузла з допомогою черезстравохідної електрокардіостимуляції.

Черезстравохідна електрокардіостимуляція Оцінка функції синусового вузла Визначення часу відновлення функції СА вузла ЧВФСВ (норма до 1470 мс) - тривалість постстимуляційної паузи (інтервал від останнього стимула, що викликаний електричним імпульсом до наступного за ним зубця Р, що викликаний синоатріальним імпульсом). КЧВФСВ (норма до 600 мс) різниця між тривалістю постстимуляційної паузи і середнього вихідного кардіоциклу до стимуляції. Приклад ЕКГ: І стандартне відведення, швидкість 50 мм/с, RR вихідний (до стимуляції) кардіоцикл 900 мс (0, 9”, ЧСС – 66 уд/хв). ЧСЕКС: ЧВФСВ 1660 мс, КЧВФСВ = 1660 мс 900 мс = 760 мс.

Невідкладна допомога при синдромі слабості синусового вузла I. В разі синусової брадикардії Якщо у хворого немає клінічних виявів синдрому ССВ, то синусова брадикардія корекції не підлягає лікують основне захворювання. Для поліпшення метаболізму міокарда призначають рибоксин, кокарбоксилазу, АТФ лонг, рибоксин, корвітин/ кверцетин. Ургентної допомоги вимагають хворі з частотою серцевих скорочень менше 40 в хвилину, з нападами синдрому МЕС, а також з гострим інфарктом міокарда. 1. Атропіну сульфат 0, 1% розчину 0, 5 1 мл внутрішньовенно струме невокожні 4 6 годин (добова доза 4 мл). При неефективності атропіну: 2. Ізадрин 5 мг сублінгвально кожні 4 години. У випадку нефектив ності: 3. Алупент 0, 05% розчин по 1 2 мл в 500 мл ізотонічного розчину внутрішньовенно краплинно з швидкістю 10 15 крапель за хвилину (кожних 6 годин введення алупенту повторюють до збільшення ЧСС і підтримки її на рівні 60 70 за 1 хвилину); 4. Ітроп – 8 10 крапель 3 4 рази на день, всередину (базова терапія); 5. Тимчасова трансвенозна ендокардіальна електрокардіостимуляція. При відсутності ефекту: 6. Імплантація штучного водія ритму.

Невідкладна допомога при синдромі слабості синусового вузла II. В разі варіанту "бради тахікардії асистолії": З метою усунення тахікардії препаратами вибору є: кордарон: 300 мг в 300 мл ізотонічного розчину внутрішньовенно краплинно (до 800 мг на добу); дифенін: 0, 117 г, по 1 таблетці кожні 6 годин всередину при ЕКГ контролі; діуретики: гіпотіазид 100 мг на день всередину. [протипоказані бета адреноблокатори, новокаїнамід, хінідин, серцеві глікозиди, фіноптин, етмозин, препарати калію, а також електроімпульсна терапія]. Імплантація постійного електрокардіостимулятора з функцією шоку (дефібриляція ІКД). Такому лікуванню підлягає хворий, у якого зафіксований хоч би один напад синдрому МАС, є хронічна серцева недостатність, якщо напади надшлункової або вузлової тахікардії не знімаються медикаментозно.

ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ Штучні водії ритму серця (ШВРС) – це нова і актуальна проблема практичної кардіології. Щороку ШВРС імплантують 300 500 хворих на 1 млн населення і така тенденція прогресує. Збільшення кількості хворих із ШВРС вимагає від сімейних лікарів та лікарів загальної практики знання особливостей стратегії і тактики ведення таких пацієнтів.

Перший кардіостимулятор

European Society of Cardiology ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ Історичні передумови створення ШВРС. ● Портативний ШВРС вперше сконструював шведський вчений R. Elmqist. У 1958 році інший вчений, P. Senning, імплантував пристрій R. Elmqist хворому з повною АВ блокадою. Слід зазначити, що електричний акумулятор цього приладу слід було заряжати не рідше 1 разу на тиждень. ● Перші ШВРС мали фіксовану частоту стимуляції, яку встановлювали перед імплантацією. Таким чином, він працював у асинхронному режимі роботи, тобто ШВРС посилав імпульси з певною сталою частотою (наприклад. 64 імп/хв), незалежно від власного ритму, який міг змінитись і стати вищим від ритму штучного водія. За таких умов часто виникає інтерференція між ритмом ШВРС і власним ритмом, що небезпечно в плані розвитку фібриляції шлуночків.

European Society of Cardiology ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ Історичні передумови створення ШВРС. ● ШВРС з фіксованою частотою з стимуляцією правого передсердя або правого шлуночка тепер не застосовують через небезпеку фібриляції шлуночків внаслідок екстрасистолії “R-на Т”. ● Саме тому дуже скоро з’явилась нова модель ШВРС, який включався за необхідності – of demand. Прилад самостійно включав і виключав генератор імпульсів. Ці пристрої мали схеми підсилення хвиль R (Ventricle) або P (Atrium). ● Паралельно із удосконаленням однокамерних моделей (Ventricle, Atrium) розроблялись фізіологічні (двокамерні) водії ритму, які реалізують загальну концепцію електрокардіотерапії (мультипрограмові ШВРС). ● Розвиток електронної техніки призвів до створення ШВРС, які попереджують смерть внаслідок фібриляції шлуночків. Так був створений автоматичний електричний кардіовертер-дефібрилятор (АІКД), який поєднав функції двокамерного ШВРС і дефібрилятора. Такі прилади розпізнають вид тахіаритмії, вибирають для кожної ситуації алгоритм лікування, ведуть комп’ютерний протокол порушень ритму серця.

ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ (ШВРС) З метою уніфікації, залежно від функції різних типів постійних штучних водіїв ритму, використовують їх літерне кодування у відповідності з системою, прийнятою NASE/BPEG (NBG) у 1987 році. На корпусі кожного стимулятора можна побачити від трьох до п'яти латинських кодових літер (в залежності від функціональних можливостей), які характеризують наступні показники. І позиція коду - вказує, яку камеру серця стимулює ШВРС: A (Atrium) — передсердя; V (Ventricle) шлуночок; 1) (Dual А і V) обидві камери; S (Single) стимуляція будь якої однієї камери серця. ІІ позиція коду камера серця, від якої надходять сигнали до стимулятора (детектована камера): A (Atrium) з передсердь (сприймає зубець Р); V (Ventricle) з шлуночків (детектується зубець R); D (Dual A+V) сприймає сигнали з двох камер; О не сприймає електричних сигналів (асинхронний режим); S (Single) детекція будь якої однієї камери серця.

ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ (ШВРС) ІІІ позиція коду - режим відповіді, у якому працює ШВРС: Т (Triggered) синхронізований, повторюваний режим; І (Inhibited) режим заборони типу "of demand"; D (Dual T+l) поєднання повторюваної в передсерді і забороняючої в шлуночку режимів відповіді; О асинхронний режим. IV позиція коду функція програмування: Р (Simple Programmable) просте програмування (1 2 параметри, найчастіше частота імпульсів і їх амплітуда); М (Mulliprogrammable) багатопрограмний(2 і більше параметри); R (Rate modulation) автоматична корекція частоти імпульсів з урахуванням біологічних параметрів (t° крові, вміст О 2 або СО 2, тривалісь інтервалу Q T, рухи тіла і т. д. ); С (Communicating functions, telemetry) – програмування з двостороннім діалоговим телеметричним зв'язком; О відсутність даних функцій. V позиція коду - протитахіаритмічна функція: P (Pacing antitachyarrythmia) залпова стимуляція; S (Shock) електрична кардіоверсія/дефібриляція АІКД D (Dual P+S) подвійна протитахіаритмічна функція; О відсутність даних функцій.

ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ (ШВРС) На основі даних літер складена міжнародна кодова таблиця, розроблена Американською міжвідомчою комісією по захворюваннях серця (Intersociety Commission for Heart Disease Resources ICHD). Код ВР VOO Стиму льована камера V Детек тована камера 0 АОО А 0 DOO D 0 ААІ А А VVI V V VVT V V VAT V А VDD V D DVI D V DDD D D Режим Тип електричної стимуляції серця стиму ляції 0 Стимуляція шлуночків з фіксованою частотою 0 Стимуляція передсердь з фіксованою частотою 0 Послідовна атріовентрикулярна стимуляція з фіксованою частотою І Стимуляція передсердь, заборонена хвилею Р І Стимуляція шлуночків, заборонена хвилею R Т Стимуляція шлуночків із повтором хвилі R Т Стимуляція шлуночків, синхронізо вана із хвилею Р D Стимуляція шлуночків, синхронізована із зубцем Р і заборонена зубцем R I Послідовна атріовентрикулярна стимуляція, заборонена зубцем R D Послідовна AV стимуляція, заборонена Р і R хвилями

ШТУЧНІ ВОДІЇ РИТМУ СЕРЦЯ Є й інші типи ШВРС. Найкращими з них, очевидно, є DDDR MS і VVIR. DDDR MS показаний хворим з пароксизмальною фібриляцією передсердь, а VVIR – хворим з постійною фібриляцією передсердь. Показання до імплантації ШВРС розроблені у 1984 році Американським Коледжом Кардіологів (АСС) та Американською Асоціацією Серця (АНА), згідно з якими вони поділяються на три класи: ● Клас І – показання до імплантування ШВРС абсолютні; ● Клас ІІ – показання до імплатування ШВРС відносні; ● Клас ІІІ – імплантація ШВРС не показана.



Сучасні методи лікування міжшлуночкової асинхронії, як причини СН, бівентрикулярною електрокардіостимуляцією





ПОЛОЖЕННЯ ЕЛЕКТРОКАРДІОСТИМУЛЯТОРА VVI В ГРУДНІЙ КЛІТЦІ ТА АКТИВНОГО ЕЛЕКТРОДА В ПРАВОМУ ШЛУНОЧКУ

РИТМ ШВРС І ІІ ІІІ a. VF a. VL a. VR V 2 V 1 V 4 V 3 V 5 V 6

ПОКАЗАННЯ ДО ІМПЛАНТАЦІЇ ШТУЧНОГО ВОДІЯ РИТМУ СЕРЦЯ Абсолютні: 1. Повна постійна або інтермітуюча AV блокада, при якій спостерігається одне з наступних ускладнень: симптомна брадикардія (синкопальні стани, запаморочення, приступи МАС, серцева недостатність і інші); ектопічні ритми, які вимагають прийому препаратів, що пригнічують автоматизм провідної системи; документовані періоди асистолії (більше 3 сек), ритм з частотою 40 уд/хв; AV блокада після абляції AV з'єднання. 2. AV блокада II ступеню, яка супроводжується постійною або інтермітуючою брадикардією, незалежно від рівня блокади.

УСКЛАДНЕННЯ ПОСТІЙНОЇ ЕЛЕКТРИЧНОЇ СТИМУЛЯЦІЇ СЕРЦЯ • Найбільш частим з них є прискорення ритму стимулювання – “втікаючий” ШВРС. Якщо ШВРС „втікає” надто швидко, то на ЕКГ дуже багато спайків, а ритм шлуночків залишається повільним, часто таким, як і до імплантації стимулятора. За певних умов на фоні “втікаючого” ШВРС може розвинутись фібриляція шлуночків. У таких випадках несправний ШВРС треба негайно від’єднати від серця (в асептичних умовах розрізати шкіру і від’єднати електрод від стимулятора). • Уповільнення ритму стимулювання. Це часте ускладнення ШВРС, що працює в режимі of demand. Зазвичай таке ускладнення обумовлене дренажем енергії ШВРС, такий пристрій підлягає заміні. • Нерегулярне стимулювання. Таке ускладнення частіше є результатом дефекту в електронній системі приладу, тому при вираженому нерегулярному стимулюванні краще замінити такий пейсмекер. • Неможливість серцевого захоплення. Дане ускладнення при відсутності інших причин (втікаючий або уповільнений стимулятор) може бути обумовлена дігіталісною або хінідиновою інтоксикацією, гіперкаліємією, прогресуванням структурних змін міокарда.

УСКЛАДНЕННЯ ПОСТІЙНОЇ ЕЛЕКТРИЧНОЇ СТИМУЛЯЦІЇ СЕРЦЯ • Зниження чутливості міокарда до стимулів. Основна причина такого ускладнення – прогресування структурних змін в міокарді. Такий ШВРС підлягає перепрограмуванню на бльшу амплітуду та частоту генерації імпульсів. • Зменшення частоти стимуляції в магнітному тесті менше 85 імп/хв (необхідність заміни ШВРС). У більшості ШВРС контрольна частота імпульсів генератора 99 100 імп/хв (вона вказана в паспорті). • Передчасна відмова ШВРС може бути результатом дефекта генератора або ж розряду батареї живлення (дренажу енергії). Таких хворих треба скеровувати на заміну ШВРС.

УСКЛАДНЕННЯ ПОСТІЙНОЇ ЕЛЕКТРИЧНОЇ СТИМУЛЯЦІЇ СЕРЦЯ ØАсистолія Ø Фібриляція шлуночків ØПерфорація міокарда ØПерфорація підключичної та порожнистої вен ØТампонада серця ØПневмоторакс, гемоторакс ØПовітряна емболія легеневої артерії ØВенозний тромбоз, тромбофлебіт Ø Тромбоемболія легеневої артерії ØКровотеча ØГострий психоз

Клінічний випадок: Пристінковий тромбоз черевної аорти і обтуруючий тромбоз нижньої брижової артерії

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз нижньої брижової артерії Хворий Д. , 1931 року народження поступив в Івано-Франківський обласний клінічний кардіологічний диспансер 18. 05. 2001 року о 23. 45 вечора у важкому стані із скаргами на біль в ділянці серця, запаморочення, втрату свідомості, задишку, біль у лівій половині живота, блювання. Два роки тому назад лікувався (медикаментозно) з приводу повної атріо-вентрикулярної блокади серця. Захворів зранку 18. 05. 2001 року, коли з’явилась біль в ділянці серця, запаморочення, задишка, втрата свідомості (без прикусу язика). При первинному огляді цей напад розцінено як синдром МорганоїАдамса-Стокса.

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз нижньої брижової артерії Об’єктивно. Стан хворого важкий, холодний ціаноз шкіри; АТ 125/75 мм рт. ст. , тони серця ослаблені, 24 -26 ударів за 1 хвилину, посилений І тон на верхівці та ІІ тон над аортою, пульс на a. radialis dextra 24 удари за 1 хвилину, твердий, ритмічний, відсутній на a. radialеs sinistra; в легенях ослаблене везикулярне дихання з частотою 36 за 1 хвилину. Живіт здутий, мякий, ліва половина його відстає в акті дихання, болючий при пальпації в лівому фланці та нижній частині, перистальтика вяла, симптом Щоткіна-Блюмберга – сумнівний; дослідження пальцем прямої кишки: ампула вільна, утворів, нависання стінок – немає, проте кал з рожевим відтінком.

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз брижової артерії На ЕКГ: ритми передсердь і шлуночків різні – 200 за 1 хв. передсердь (зубці “Р”), 26 уд. /хв. - шлуночків (деформовані комплекси QRS). Хворий Д. , 70 років. Повна атріовентрикулярна блокада. Появу гострої повної блокади передсердно-шлуночкового з’єднання розцінено як наслідок порушення кровоплину у правій коронарній артерії. О 1. 30 і 2. 30 ночі повторні напади синдрому Морганьї-Адамса. Стокса. Налагоджена тимчасова трансвенозна ендокардіальна електрокардіостимуляція з частотою 60 імп/хв.

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз брижової артерії Упродовж 19. 05. 2001 року стан хворого залишався важким, він став в’яло реагувати на оточення, на запитання відповідав неохоче, проте чітко реагував на пальпацію живота. Відтак з’явилось психомоторне збудження, у зв’язку з чим вводився сибазон, омнопон. Аналіз крові (21. 05. 2001): Ер. - 4. 0 х1012/л, Гемоглобін – 140 г/л, Лейкоцити – 7. 8 х109/л, в тому числі еозинофілів – 3%, паличкоядерних нейтофілів – 14%, сегментоядерних нейтрофілів – 54%, лімфоцитів – 19%, моноцитів – 10%, ШОЕ – 17 мм/год; загальний білок – 81, 5 г/л; загальний білірубін – 12, 7 мкмоль/л; Ас. АТ – 0, 72 ммоль/л; Ал. АТ – 0, 87 ммоль/л; сечовина – 35, 7 ммоль/л; креатинін – 491, 3 ммоль/л; холестерин – 4, 38 ммоль/л, бета -ліпопротеїди – 4400 ммоль/л, триацилгліцерини – 0, 79 ммоль/л; протромбіновий індекс – 78%, фібриноген – 4990 мг/л, гематокрит – 0, 52; фібриноген В 1+, нафтоловий і етанолів тести 1+, цукор крові – 11, 2 ммоль/л.

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз брижової артерії КЛІНІЧНИЙ ДІАГНОЗ: 1) ІХС: можливий гострий інфаркт міокарда, кардіосклероз (атеросклеротичний). Гостра повна блокада передсердношлуночкового з’єднання, синдром Морганьї-Адамса-Стокса. Хронічна застійна серцева недостатність ІІ Б стадія, ІV функціональний клас (NYHA). 2) Тромбоз мезентеріальних судин, розлитий перитоніт. 3) Гострий розлад мозкового кровообігу, набряк мозку. 4) Цукровий діабет ІІ типу, субкомпенсований. З дня поступлення до смерті (22. 05. 2001 року, 0 год. 30 хв. ) періодично впадав у коматозний стан, внаслідок чого провести лапароскопію не представлялось можливим. Консиліум лікарів (кардіологів і хірургів) прийшов до висновку, що смерть наступила внаслідок важкого інтоксикаційного синдрому на фоні перитоніта.

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз брижової артерії ПАТОЛОГОАНАТОМІЧНИЙ ДІАГНОЗ: Основне захворювання: Атеросклероз і пристінковий тромбоз черевного відділу аорти. Обтуруючий тромбоз нижньої брижової артерії (як продовження тромбу черевного відділу аорти). Ускладнення основного захворювання: 1) гангрена сигмовидної кишки з перфорацією її стінки, фібринозногнійний перитоніт; 2) тромбоз лівої плечової артерії; 3) інтоксикаційний синдром.

Клінічний випадок Пристінковий тромбоз черевної аорти і обтуруючий тромбоз брижової артерії Таким чином, у хворого Д. , мав місце виражений атеросклероз з переважним ураженням черевного відділу аорти, з розривом атеросклеротичної бляшки і пристінковим тромбозом, що поширився на нижню брижову артерію і призвів до гангрени сигмовидної кишки, її перфорації, розвитку перитоніту, ендогенної інтоксикації та поліорганної недостатності, які стали безпосередніми причинами смерті хворого. Особливістю даного випадку є те, що пристінковий тромбоз черевного відділу аорти призвів до повної оклюзії нижньої брижової артерії.

Аневризма черевного відділу аорти Діагноз аневризми черевного відділу аорти допомагає поставити дуплекс-доплерографія черевної аорти, оглядова рентгенограма органів черевної порожнини, комп’ютерна томографія, магнітно-резонансна томографія, аортографія. Місце відходження верхньої і нижньої брижової артерій. Черевний відділ аорти Адаптовано за Frank H. Netter. – Atlas of Anatomy. – 1992.

КТ тромбованої аневризми аорти

Кваліфікаційні тести Потік А 1. Хворий Г. 69 років, звернувся до сімейного лікаря з проханням дати йому скерування на імплантацію штучного водія ритму серця. Цю процедуру йому рекомендували місяць тому назад, коли він обстежувався в обласному кардіологічному відділенні. За останні 2 тижні у хворого почастішали напади втрати свідомості та судом. Підчас обстеження у кардіологічному стаціонарі йому проведена черезстравохідна електрокардіографія. Дайте оцінку функції синусового вузла і поставте діагноз за параметрами, що на прозірці. ЧВФСВ А. Синдром слабості синусового вузла В. Синдром Фредеріка С. Повна атріовентрикулярна блокада D. Повна блокада синусового вузла Е. Функція синусового вузла в нормі. ЕКГ: RR вихідний (до стимуляції) кардіоцикл 900 мс (0, 9”). ЧВФСВ =1860 мс, КЧВФСВ = 1860 мс 900 мс = 960 мс.

Кваліфікаційні тести Потік. А 2. За даними ЕКГ хворого Д. , 23 років, який рік тому назад переніс інфекційно алергійний міокардит, є дані за: R V V 5 1 r s 0, 10 с 0, 10 c V 2 V 6 0, 035 с А. Повну блокаду правої ніжки пучка Гіса В. Повну блокаду лівої ніжки пучка Гіса С. Повна блокада правої ніжки і передньо верхніх розгалужень лівої ніжки пучка Гіса D. Внутрішньопередсердну блокаду Е. Нормальну провідність в системі Гіса Пуркіньє

Кваліфікаційні тести Потік. А 3. Хворому Д. 44 років проведено атропіновий тест (0, 025 мг/кг маси тіла в/в струменево). До введення атропіну ЧСС складала 59 уд/хв. , а кожні 10 хв після – 68 – 78 – 85 – 60 – 58 уд/хв. поставте правильний діагноз. А. Синдром слабості синусового вузла В. Повна атріовентрикулярна блокада С. Неповна атріовентрикулярна блокада типу Мобіц 2 D. Повна блокада правої ніжки і задньо нижніх розгалужень лівої ніжки пучка Гіса – блокада Вільсона Е. Атропіновий тест від’ємний норма

Кваліфікаційні тести Потік А 4. Хворий Д. , 48 років, лікується упродовж 5 днів з приводу інфаркта нижньої стінки лівого шлуночка. Раптово після повторного больового нападу з'явилась аритмія. ЕКГ: частота передсердних скорочень 76 за хв. , шлуночкових 38 за хв. Інтервали PP і RR одинакові. Яке ускладнення виникло у хворого Д. ? А. Повна проксимальна атріовентрикулярна блокада. В. Повна блокада правої ніжки і лівий передній геміблок. С. Синдром слабості синусового вузла. D. Миготлива аритмія брадисистолічна форма. Е. Синдром Фредеріка.

Кваліфікаційні тести Потік А 5. Хворий О. , 54 років, на четвертий день після Q інфаркта міокарда нижньої стінки у хворого раптово (після очисної клізми) потемніло в очах, обличчя стало багряне, зіниці широкі, через 10 сек з’явились судоми. На моніторі: число скорочень шлуночків 20 за 1 хв. , відстані між комплексами QRS одинакові, у відведенні V 1 добре видні хвилі ff. Поставте діагноз ускладнення інфаркту міокарда у хворого О. А. Сино атріальна блокада. В. Синдром слабкості синусового вузла. С. Синдром WPW, тип В. D. Синдром Фредеріка. Е. Синдром бетолепсії.

Кваліфікаційні тести Потік А Еталони правильних відповідей 1 А 2 А 3 А 4 А 5 D

Є на Прикарпатті село Старуня…, а в цьому селі є 8 вулканів – “живих”, які пильно стежать за подіями у Каліфорнії(США), Південній Америці, Середземному морі в Румунії. Оживаючи періодично, викидають вони жижу, в якій є вся таблиця Менделеєва.

Блокади серця 2012.ppt