Lektsia__9_-_LD_001.ppt
- Количество слайдов: 75

Лекция № 9 Лечение туберкулеза

Основные принципы: А) этиотропное лечение воздействие антибактериальными препаратами на микобактерии туберкулеза, подавляя их рост, размножение. Б) патогенетическое лечение; В) общеукрепляющее.

Патогенетическое лечение: иммуностимуляторы (левамизол, метилурацил, нуклеинат натрия, тактивин, тималин и др. ), это противоспалительные средства (нестероидные и по показаниям стероидные), десенсибилизирующее лечение (антигистаминные – хлористый кальций, димедрол, супрастин, пипольфен, тавегил и проч. ) средства, уменьшающие формирование грубой соединительной ткани, фиброза в легких (туберкулин, преднизолон, пирогенал, лидаза, спленин, алоэ и др. ), средства, обладающие антиоксидантным действием и также подавляющие образования грубого фиброза (альфа токоферол, тиосульфат натрия и др. ) в сочетании с коллапсотерапевтическим, хирургическим лечением по показаниям. Витоминотерапия (В 1, В 6, В 12, РР, Вс и др. )

Патогенетическая терапия Сочетание: Химиотерапии Коллапсотерапии Хирургических методов лечения

Эффективность зависит от: 1. Своевременности начала лечения 2. Клинической формы 3. Длительности заболевания 4. Возраста больного 5. Наличия сопутствующих заболеваний 6. Регулярности приема антибактериальных препаратов 7. Длительности основного курса лечения и др.

Общеукрепляющее лечение это высококалорийная диета, богатая белками, витаминами, режим дневного и ночного сна, максимально длительное пребывание на свежем воздухе, гигиена тела и души, закаливающие процедуры.

Основные принципы химиотерапии больных туберкулезом Химиотерапия должна быть начата в возможно ранние сроки после установления/подтверждения диагноза в противотуберкулезном учреждении комбинированной (полихимиотерапия) комплексной контролируемой продолжительной (от 6 до 18 и более мес) преемственной (Д С П)

Курс химиотерапии состоит из двух фаз с разными задачами. Фаза интенсивной терапии направлена на ликвидацию клинических проявлений заболевания, максимальное воздействие на популяцию микобактерий туберкулеза с целью прекращения бактериовыделения и предотвращения развития лекарственной устойчивости, уменьшение инфильтративных и деструктивных изменений в органах. Фаза интенсивной терапии может быть составляющей частью подготовки к хирургической операции. Фаза продолжения терапии направлена на подавление сохраняющейся микобактериальной популяции. Она обеспечивает дальнейшее уменьшение воспалительных изменений и инволюцию туберкулезного процесса, а также восстановление функциональных возможностей больного.

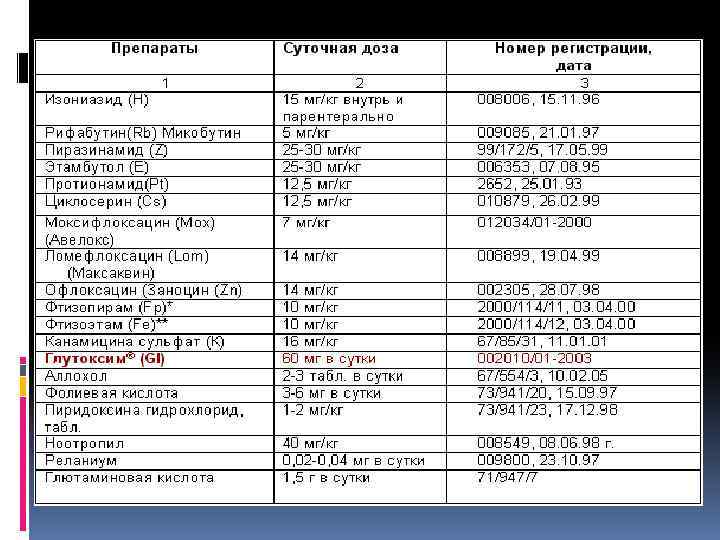
Противотуберкулезные препараты подразделяют на основные и резервные: Основные препараты: изониазид, рифампицин, пиразинамид, этамбутол, стрептомицин. Резервные препараты: протионамид (этионамид), канамицин, амикацин, капреомицин, циклосерин, рифабутин, ПАСК, фторхинолоны.

Схемы лечения: Хорошее и базовое сочетание препаратов на первом этапе лечения: изониазид+рифампицин+пиразинамид+стр ептомицин(или этамбутол)

До начала лечения: Клинико лабораторно биохимический и рентгенологический мониторинг, который включает в себя: 1. Физикальные данные 2. Лабораторные данные (ОАК, ОАМ, ЭКГ, биохимические анализы, мокрота на МБТ, ) 3. Рентгенологический контроль 4. ФБС 5. Консультация офтальмолога (ЭТ), лор врача (СТ)

Во время лечения: Ежемесячный контроль: 1. ОАК 2. ОАМ 3. Биохимические анализы 4. Мокрота на МБТ 5. Рентгенологическое исследование

Эффективность проводимой терапии: 1. Снижение симптомов интоксикации 2. Улучшение физикальных данных 3. Прекращение бактериовыделения через 2 4 недели 4. Уменьшение поражения бронхов, легких, плевры через 2 3 месяца химиотерапии 5. Положительная рентгенологическая динамика

Побочное действие химиотерапи: 1. Аллергические реакции 2. Дисбактериоз 3. Нейропатии (ИЗ угнетает процесс образования пиридоксальфофата) 4. Гепатотоксическое действие 5. Нарушение зрения (ЭТ) 6. Диспептические расстройства

Для уменьшения побочных реакций рекомендуется: 1. Десенсибилизирующие препараты: тавегил, супрастин, диазолин, вит. С, А и др. 2. ИЗ+В 6 – обязательное сочетание для устранения нейротоксического действия 3. Ноотропил, эссенциале форте, гептрал, контрикал, гордокс и др. – для устранения токсико аллергических реакций со стороны печени 4. При нарушении зрения – немедленно отменить этамбутол Если побочные действия препаратов не устраняются, то терапию временно отменяют, или заменяют другим препаратом

Многокомпонентные препараты Рифатер (ИЗ+РИ+ПИ) Рифинах (ИЗ+РИ) Трикокс (ИЗ+РИ+ПИ) Изопродиан (ИЗ+ПР+ дапсон) Майрин (ИЗ+РИ+ЭТ) Майрин-П (ИЗ+РИ+ЭТ+ПИ) Фтизиоэтам (ИЗ+ЭТ) Фтизиопирам (ИЗ+ПИ) Комбитуб (ИЗ+РИ+ЭТ+ПИ)

Хирургические методы лечения: 1. Резекция легкого и пневмоэктомия 2. Торакопластика 3. Операция на каверне(дренирование, каверноэктомия, кавернопластика) 4. Торакостомия 5. Плевроэктомия, декортикация легкого 6. Экстроплевральная пломбировка 7. Видеоторакоскопические операции (санация, плевродез и др. ) 8. Удаление внутригрудных лимфатических узлов 9. Операции на бронхах (окклюзия, резекция, пластика, реампутация культи)

Показания для хир. лечения тза: 1. Туберкулема 2. Одиночные каверны 3. Поликавернозное и цирротическое поражение одного легкого 4. Эмпиема плевры 5. Казеозный некроз внутригрудных лимфатических узлов 6. Рубцовый стеноз главного или долевого бронха, бронхоэктазы 7. Пневмосклероз с кровохарканьем 8. Перикардит 9. Легочное кровотечение –экстренная операция 10. Напряженный пневмоторокс – эксренная операция

Презиционная резекция – минимальное удаление здоровой легочной ткани с применением электрохирургической, лазерной и ультразвуковой техники

Экстраплевральная пломбировка помещение пломбы (силиконового мешка между грудной стенкой (внутригрудной фасцией) и отслоенной париетальной плеврой

Первый (I) режим химиотерапии В фазе интенсивной терапии назначают 4 основных препарата: ИЗ+РИ+ПИ+СТ 2 месяца В фазе продолжения терапии назначают 2 основных препарата ИЗ+РИ в течение 4 месяцев или ИЗ+ЭТ в течение 6 месяцев

Второй А (II a) режим В фазе интенсивной терапии назначают 5 основных препаратов: ИЗ+РИ+ПИ+ЭТ+СТ 2 месяца; ИЗ+РИ+ПИ+ЭТ в течение еще 1 месяца в фазу продолжения: ИЗ+РИ+ЭТ в течение 5 месяцев ежедневно или в интермиттирующем 1 режиме (3 раза в неделю). Общая продолжительность терапии 8 месяцев.

. Второй Б (II б) режим В фазе интенсивной терапии: ИЗ+РИ+ПИ+ЭТ в течение 3 месяцев и 2 3 резервных (в зависимости от данных о лекарственной устойчивости по региону). Дальнейшее лечение корректируют на основании данных о лекарственной чувствительности микобактерий туберкулеза и проводят в соответствии с режимами Первым (I), Вторым А (II a) или Четвертым (IV) – не менее 6 месяцев

Третий (III) режим В фазе интенсивной терапии назначают 4 основных препарата: ИЗ+РИ+ПИ+ЭТ. Детям назначают 3 основных препарата: ИЗ+РИ+ПИ или СТ или ЭТ (последний не назначают детям дошкольного возраста) в течение 2 месяца. В фазе продолжения: ИЗ+РИ в течение 4 месяцев ежедневно или в интермиттирующем 1 режиме (3 раза в неделю). Другим режимом в фазе продолжения может быть прием ИЗ+ЭТ в течение 6 месяцев.

Четвертый (IV) режим В фазе интенсивной терапии подросткам и взрослым назначают комбинацию как минимум из 5 противотуберкулезных препаратов, чувствительность к которым сохранена, например: ПИ+фторхинолон+, КА/амикацин или капреомицин+ПРО/этионамид+ЭТ 6 мес. В фазе продолжения назначают не менее 3 препаратов из числа тех, чувствительность к которым сохранена. Длительность фазы продолжения не менее 12 месяцев.

Кабардино Балкарский государственный университет им. Х. М. Бербекова Медицинский Факультет Кафедра общей врачебной практики, геронтологии, общественного здоровья и здравоохранения ОСНОВНЫЕ МЕТОДЫ ПРОФИЛАКТИКИ ТУБЕРКУЛЁЗА ЛЁГКИХ

Микобактерия ТУБЕРКУЛЁЗА

Заболеваемость туберкулёзом


Что такое реакция Манту Реакция Манту это основной метод профилактического обследования детей на туберкулез, иммунологический тест, который показывает, есть ли в организме туберкулезная инфекция. Реакция Манту – это реакция организма на введение туберкулина. В месте введения препарата в кожу возникает специфическое воспаление, вызванное инфильтрацией лимфоцитами

Проба Манту

Противопоказания к проведению пробы Манту: кожные заболевания острые и хронические инфекционные и соматические заболевания в стадии обострения (проба Манту ставится через 1 месяц после исчезновения всех клинических симптомов или сразу после снятия карантина) аллергические состояния эпилепсия.

Первая Манту ставится в год Ежегодному обследованию с помощью внутрикожной пробы Манту подлежат практически здоровые дети и подростки, начиная с 12 месячного возраста, независимо от результатов предыдущей пробы.

Уход за «пуговкой» После введения туберкулина образуется специфическое выбухание верхнего слоя кожи более известное как «пуговка» . Неправильное обращение с местом постановки пробы может повлиять на результат реакции, а это не нужно ни пациенту, ни врачу. До момента оценки результатов не надо мазать пуговку зеленкой, перекисью. Очень важно не допускать контакта места пробы с водой и другими жидкостями. Не нужно заклеивать ранку лейкопластырем – под ним кожа может потеть. Не допускайте того, чтобы ребенок расчесывал место введения туберкулина. После оценки результатов, если образовался гнойничок или язвочка, ее можно обрабатывать как любую другую ранку, с применением всех традиционных средств.
Оценка результатов пробы Манту
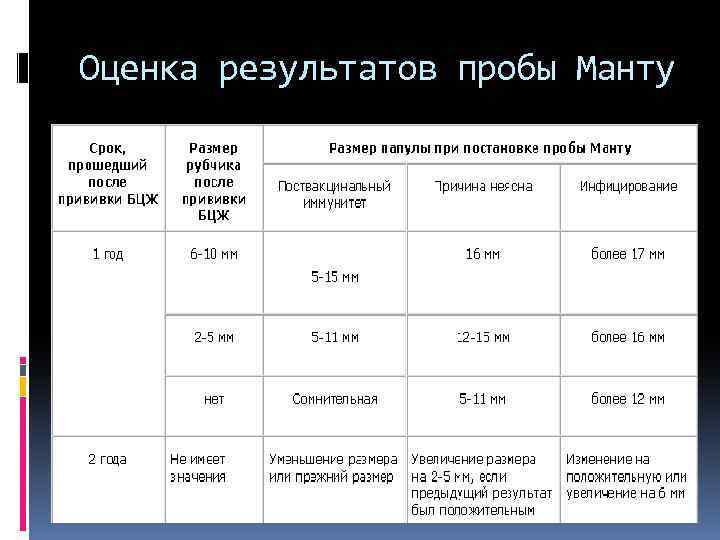
Оценка результатов пробы Манту
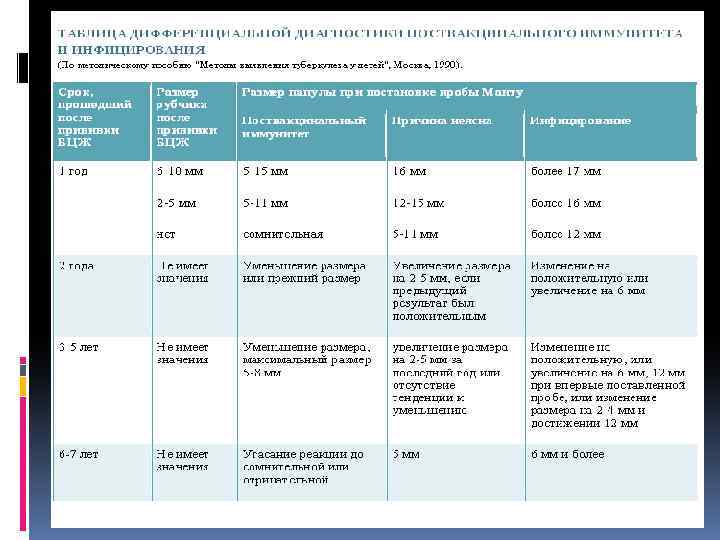

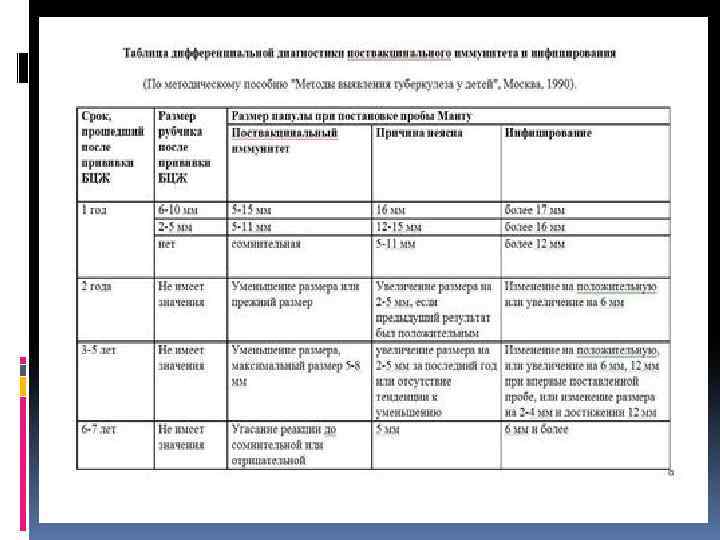
Что может повлиять на реакцию Манту? Реакция организма на туберкулин является одной из разновидностей аллергии. Именно поэтому имеющиеся аллергические заболевания могут влиять на результат пробы Манту это и пищевая или медикаментозная аллергия, и аллергический дерматит. На результат реакции могут влиять недавно перенесенные инфекции, хроническая патология, иммунитет к нетуберкулезным микобактериям, возраст. Не последнюю роль играют и другие сопутствующие факторы: индивидуальные характеристики чувствительности кожи, фаза менструального цикла у девушек, сбалансированность питания ребенка. Воздействие на результаты пробы оказывают неблагоприятные экологические факторы: повышенный радиационный фон, вредные выбросы химических производств.

На результаты туберкулинодиагностики также могут влиять различные нарушения в методике ее проведения: транспортировке и хранении туберкулина, применении нестандартного и некачественного инструментария, при погрешностях в технике постановки и чтения реакций Манту. С учетом вышеперечисленных факторов, в изолированном виде, сама по себе положительная реакция Манту не является 100% доказательством инфицирования туберкулезом.

Реакция считается: отрицательной при полном отсутствии уплотнения или при наличии только уколочной реакции (0 1 мм); сомнительной при “пуговке” размером 2 4 мм и при покраснении любого размера без уплотнения; положительной при наличии выраженного уплотнения диаметром 5 мм и более. Слабо положительными считаются реакции с размером “пуговки” 5 9 мм в диаметре; средней интенсивности 10 14 мм; выраженными 15 16 мм; очень сильно выраженной у детей и подростков считается реакция с диаметром уплотнения 17 мм и более.

Ложноотрицательные реакции – у некоторых пациентов проба Манту может быть отрицательной даже при наличии инфицирования туберкулезной палочкой. Такие реакции могут быть вызваны: Анергией – то есть неспособностью иммунной системы отвечать на «раздражение» туберкулином. Такая реакция может отмечаться у лиц с различными иммунодефицитами, в том числе СПИД. В данной ситуации проводится специальный тест на анергию (проба Манту с более высоким содержанием туберкулина 100 ТЕ), необходимо провести обследование иммунной системы ребенка на наличие дефектов; Недавним инфицированием – в течение последних 10 недель. В данной ситуации в США рекомендуется повторить пробу спустя 10 недель, после исключения вероятных факторов инфицирования; Слишком малым возрастом – дети младше 6 месяцев просто неспособны «отвечать» на введение туберкулина из за недостаточного развития клеточного звена иммунной системы.

Ложноположительные реакции – такие реакции означают то, что пациент не инфицирован палочкой Коха, но при этом проба Манту показывает положительный результат. Одной из самых частых причин такой реакции является инфицирование нетуберкулезной микобактерией. Другими причинами могут быть имеющиеся у пациента аллергические расстройства и недавно перенесенная инфекция, либо прививка, сделанная менее 1 мес. назад. В настоящее время нет способов для достоверного дифференцирования реакции на туберкулезную и нетуберкулезную микобактерии, однако следующие факты могут говорить в пользу именно туберкулезного инфицирования: гиперергическая или выраженная реакция; долгий период, прошедший с момента вакцинации БЦЖ; недавнее нахождение в регионе с повышенной циркуляцией туберкулеза; имевший место контакт с носителем туберкулезной палочки; наличие в семье пациента родственников, болевших или инфицированных туберкулезом.

«Вираж» пробы Манту – изменение (увеличение) результата пробы диаметра папулы) по сравнению с прошлогодним результатом. Является очень ценным диагностическим признаком. Критериями виража являются: появление впервые положительной реакции (папула 5 мм и более) после ранее отрицательной или сомнительной; усиление предыдущей реакции на 6 мм и более; гиперергическая реакция (более 17 мм) независимо от давности вакцинации; реакция более 12 мм спустя 3 4 года после вакцинации БЦЖ.

«Бустерный» эффект пробы Манту – эффект усиления (boost (англ. ) – усиление), т. е. увеличения диаметра папулы при частой (чаще чем раз в год) постановке пробы. Несмотря на то, что туберкулин не является полноценным антигеном и не может вызывать формирование иммунитета, эффект по всей видимости связан с увеличением чувствительности лимфоцитов к туберкулину.

АМЕРИКАНСКИЙ МЕТОД ОЦЕНКИ РЕЗУЛЬТАТОВ ПРОБЫ МАНТУ Реакция 5 и более мм считается положительной для: ВИЧ инфицированных Имевших тесные контакты с туб инфицированными Имевших в анамнезе туберкулез Внутривенных потребителей наркотиков и тех среди них, статус инфицирования ВИЧ которых неизвестен Реакция 10 и более мм считается положительной для: Лиц, рожденных за рубежом ВИЧ негативных внутривенных потребителей наркотиков Лица из малообеспеченных семей Лица из учреждений длительного ухода Лица с предрасполагающими медицинскими факторами Дети младше 4 лет Лица из других групп риска, определенных местными органами здравоохранениями Реакция 15 и более мм считается положительной для лиц, у которых нет факторов риска инфицирования туберкулезом

Другие методы диагностики Проба Пирке кожная проба, проводимая путём нанесения на кожу внутренней поверхности предплечья капли старого туберкулина Коха (АТК) и скарификации кожи через нанесённую каплю. Через 48 72 ч проводят оценку местной реакции. В настоящее время пробу практически не применяют ввиду низкого стандарта в постановке пробы (разная величина капли, разная длина и глубина царапины и т. д. ).

Положительная реакция Пирке
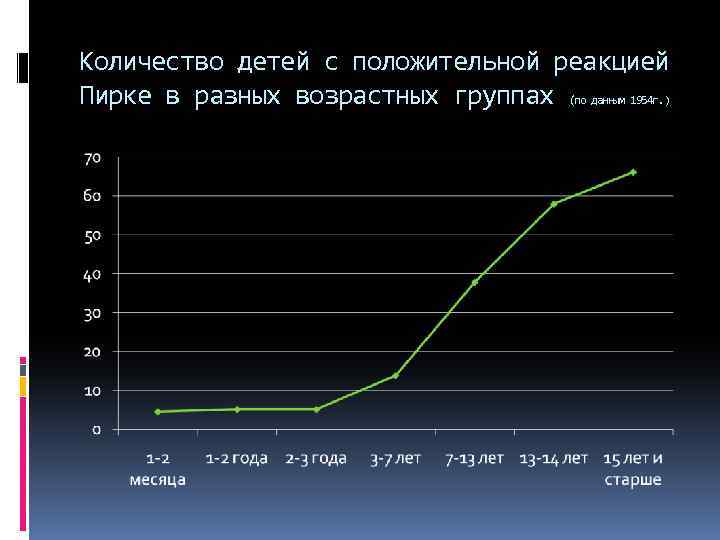
Количество детей с положительной реакцией Пирке в разных возрастных группах (по данным 1954 г. )

Градуированная проба Пирке модифицированная проба Пирке. На кожу внутренней поверхности предплечья или передней поверхности бедра наносят по каплям 4 различных р ра туберкулина: 100%, 25%, 5% и 1% и в качестве контроля пятую каплю 0, 25% р ра карболовой кислоты в 0, 9% р ре Na. Cl, на котором готовят р ры туберкулина. Скарификацию кожи через нанесённые капли проводят, начиная с контрольного р ра и заканчивая 100% туберкулином. Чтение местной реакции проводят через 48 72 ч. Чаще всего эту пробу используют в педиатрической практике.

Среди других методов диагностики туберкулёза в некоторых регионах используют иммуноферментный анализ (ИФА), несущий информацию не о заболевании, а об инфицировании. ИФА выявляет антитела к микобактериям туберкулёза. Его информативность высока лишь в странах с низкой заболеваемостью и инфицированностью населения. Чувствительность колеблется от 68 до 90%, следовательно, недиагносцированным остается достаточно большой процент.

Методика полимеразной цепной реакции (ПЦР) позволяет улучшить диагностику туберкулеза, сделать ее быстрой и дешевой, а также снимает сомнительные диагнозы при гипердиагностике. Существенным преимуществом этой реакции является возможность работать с малым количеством патологического материала и получение результатов анализа в течение одного рабочего дня. Особенно сильно преимущество ПЦР метода при внелегочных формах инфекции. Парадоксально, но метод ПЦР до сих пор не принят во фтизиатрии в качестве официального метода диагностики. К сожалению, на настоящий день ситуация такова, что результаты ПЦР обязательно должны быть подтверждены либо одной из официально принятых методик, либо клинически

Когда необходимо обратиться к фтизиатру? чувствительность к туберкулину из года в год увеличивается по нарастающей; резкий “скачок”, при котором уплотнение увеличивается на 6 мм и более (например, в прошлом году “пуговка” была размером 10 мм, а в этом 16); недавнее пребывание в регионе с повышенной циркуляцией туберкулеза; даже временный контакт с больным открытой формой туберкулеза; наличие в семье родственников, болевших или инфицированных туберкулезом.

Санитарно-эпидемиологический режим в физиотерепевтическом отделении. Соблюдение в отделении санитарно эпидемиологического режима – неотъемлемая обязанность и необходимость. Разнообразие требований зависит от вида получаемой процедуры. Пациент, пришедший на лечение в отделение физиотерапии обязан иметь с собой индивидуальную простынь для полного покрытия кушетки в целях профилактики грибковых и других заболеваний. Все накожные электроды обрабатываются 70 ° спиртом до процедуры и после неё. Обработка насадок к тубус кварцу. Перед процедурой насадку обработать 70 ° спиртом. После процедуры насадку: Полностью погружают в дез. раствор 2% “Бриллианта” – 60 минут. Мойка в растворе – 2 минуты. Ополаскивание проточной водой – 5 минут. Выкладывают на чистую салфетку. Приготовление раствора: 20 мл. “Бриллианта” доливают до 1 литра воды. Срок годности рабочего раствора 14 дней, если внешний вид раствора не изме нился. Обработка электрода после процедуры, где происходит контакт со слизистой, необ ходим этап стерилизации.

Погружение в 2% раствор “Бриллианта” – 60 минут. Мойка в растворе – 0. 5 минуты. Ополаскивание проточной водой – 5 минут. Затем дистиллированной водой. Азапирамовая проба для контроля качества предстерилизационной обработки электрода. Стерилизация 6% перекиси водорода – 6 часов при комнатной температуре или 3 часа с подогревом до 50 ° С. Ополаскивание стерильной дистиллированной водой. Затем электрод помещают в стерильную двухслойную салфетку на 6 часов, в сте рильном биксе можно хранить сутки. В кабинете электролечения гидрофильные прокладки промывают проточной во дой и кипятят в дистиллированной воде 30 минут. Прокладки для каждого вида лекарств кипятят отдельно. Глазные ванночки – промывают и кипятят 30 минут. Эластичные бинты для фиксации электродов закрепляются за больным на курс лечения, после окончания курса – стирка и кипячение. Бинты для фиксации, резиновые. Двукратно протирают 0. 015% раствором “Жавелион” до и после применения. В ванном зале ванны обрабатывают 0. 1% раствором “Жавелион”, затем моют мыльным раствором и ополаскивают проточной водой. В конце рабочего дня ванны чистят чистящим порошком.

ЛИЗЕТОЛ АФ дезинфекция и предстерилизационная очистка в одном процессе. . . МЕТОД ПРИМЕНЕНИЯ ЛИЗЕТОЛ АФ замачивание погружением. . ПРЕДНАЗНАЧЕНИЕ ЛИЗЕТОЛ АФ дезинфекция и очистка инструментов всех видов. МИКРОБИОЛОГИЧЕСКАЯ АКТИВНОСТЬ ЛИЗЕТОЛ АФ бактерии (включая туберкулёз), вирусы (в т. ч. ВИЧ, гепатит Б), грибы. КРАТКИЕ ХАРАКТЕРИСТИКИ ЛИЗЕТОЛ АФ не содержит альдегидов. Используется многократно, не менее 7 дней. Не оказывает коррозирующего действия. Не портит изделий из термолабильных материалов. Имеет приятный запах. Высокая очищающая способность. Экологически чист. ФОРМА ВЫПУСКА ЛИЗЕТОЛ АФ флаконы по 2 л. ОБЩИЕ СВЕДЕНИЯ 1. 1. Средство «Лизетол АФ» представляет собой прозрачную жидкость зеленого цвета со специфическим запахом, содержащую в качестве действующих веществ 14, 0% кокоспропилендиамингуанидина диацетата, 35% феноксипропанола и 2, 5% бензалкония хлорида; р. Н средства составляет 8, 4+0, 3.


ОБЩИЕ СВЕДЕНИЯ 1. 1. Средство «Лизетол АФ» представляет собой прозрачную жидкость зеленого цвета со специфическим запахом, содержащую в качестве действующих веществ 14, 0% кокоспропилендиамингуанидина диацетата, 35% феноксипропанола и 2, 5% бензалкония хлорида; р. Н средства составляет 8, 4+0, 3. Средство расфасовано в пластмассовые флаконы вместимостью 2 л, канистры 5 л и бочки 200 л. Срок годности средства при условии его хранения в невскрытой упаковке фирмы производителя при температуре от 5°С до +40°С составляет 3 года. Срок годности рабочих растворов 7 суток. 1. 2. Средство обладает вирулицидной, бактерицидной (в том числе туберкулоцидной) и фунгицидной активностью, а также моющими свойствами. Не вызывает коррозии изделий из металлов. 1. 3. Средство «Лизетол АФ» по степени воздействия на организм по ГОСТ 12. 1. 007 76 относится к 3 классу умеренно опасных веществ при введении в желудок и к 4 классу малоопасных веществ при нанесении на кожу и при ингаляционном воздействии в виде паров; оказывает умеренное местно раздражающее действие на кожу и выраженное на слизистые оболочки глаз; не оказывает сенсибилизирующего действия. Рабочие растворы при многократных воздействиях выбывают сухость кожи. 1. 4. Средство предназначено для дезинфекции, в том числе совмещенной с предстерилизационной очисткой, изделий медицинского назначения (включая медицинские инструменты к гибким эндоскопам) при инфекциях вирусной, бактериальной (включая туберкулез) и грибковой (кандидозы, дерматофитии) этиологии в лечебно профилактических учреждениях.
Флюорография - самый эффективный метод ранней диагностики туберкулеза

Правила сбора мокроты

Техника сбора мокроты

Во время кашля рот необходимо прикрывать платком


Дезинфекция МОКРОТЫ ФИЗИЧЕСКИЙ ХИМИЧЕСКИЙ МЕТОД КИПЯЧЕНИЕ В 2 % 5 % РАСТВОР ХЛОРАМИНА СОДОВОМ РАСТВОРЕ 6 часов 15 минут СУХАЯ ХЛОРНАЯ ИЗВЕСТЬ (2 г. на 10 мл. ) 1 час
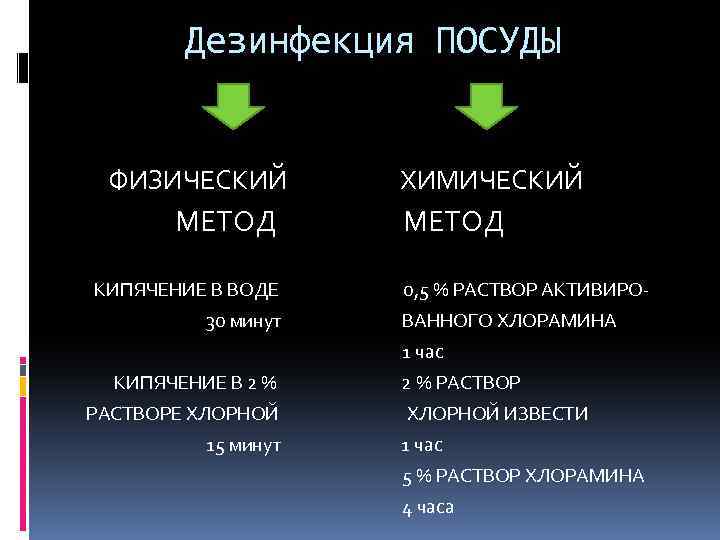
Дезинфекция ПОСУДЫ ФИЗИЧЕСКИЙ ХИМИЧЕСКИЙ МЕТОД КИПЯЧЕНИЕ В ВОДЕ 0, 5 % РАСТВОР АКТИВИРО 30 минут ВАННОГО ХЛОРАМИНА 1 час КИПЯЧЕНИЕ В 2 % 2 % РАСТВОР РАСТВОРЕ ХЛОРНОЙ ХЛОРНОЙ ИЗВЕСТИ 15 минут 1 час 5 % РАСТВОР ХЛОРАМИНА 4 часа

Дезинфекция БЕЛЬЯ ФИЗИЧЕСКИЙ ХИМИЧЕСКИЙ МЕТОД КИПЯЧЕНИЕ В 2 % 1% АКТИВИРОВАННЫЙ СОДОВОМ РАСТВОРЕ РАСТВОР ХЛОРАМИНА 30 минут 2 часа 5 % РАСТВОР ХЛОРАМИНА 4 час 5 литров дезраствора на 1 кг. белья

Рост противотуберкулёзной вакцинации в СССР (в тысячах человек)
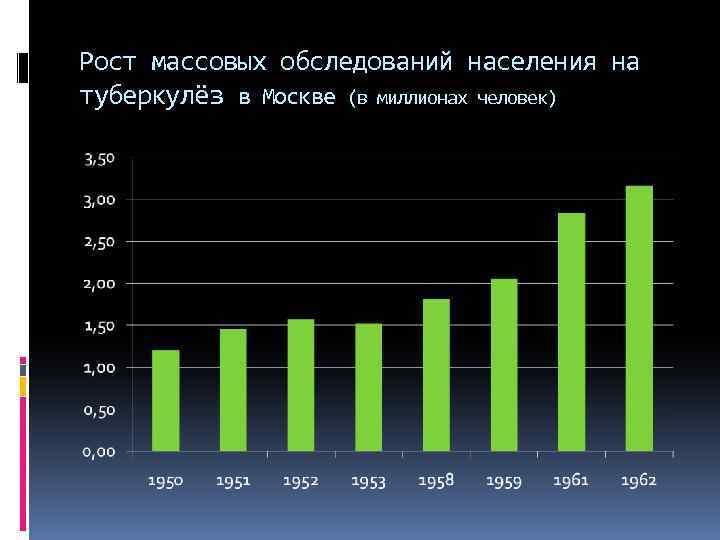
Рост массовых обследований населения на туберкулёз в Москве (в миллионах человек)
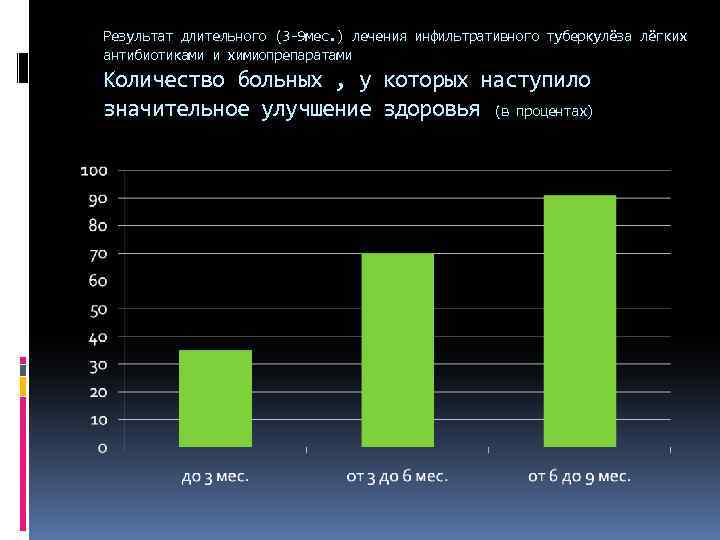
Результат длительного (3 -9 мес. ) лечения инфильтративного туберкулёза лёгких антибиотиками и химиопрепаратами Количество больных , у которых наступило значительное улучшение здоровья (в процентах)

Дезинфекция ПИЩЕВЫХ ОСТАТКОВ ХИМИЧЕСКИЙ ФИЗИЧЕСКИЙ МЕТОД 20 % раствор кипячение в хлорной извести воде 2 часа 30 минут Раствора 2 объёма кипячение в 2 % содовом растворе 15 минут
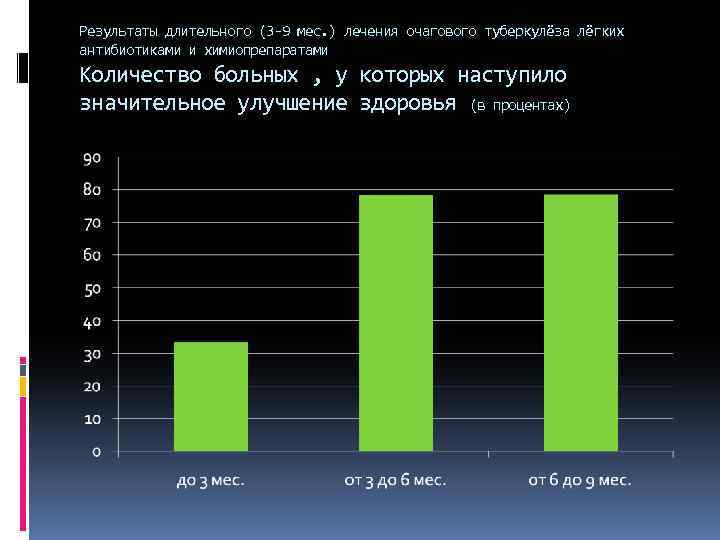
Результаты длительного (3 -9 мес. ) лечения очагового туберкулёза лёгких антибиотиками и химиопрепаратами Количество больных , у которых наступило значительное улучшение здоровья (в процентах)
Lektsia__9_-_LD_001.ppt