8-Наркоз. Анестетики.ppt
- Количество слайдов: 76

Лекция 8 Средства для местной и общей анестезии: 1. Местные анестетики 2. Средства для наркоза

Местные анестетики • Местные анестетики – средства, вызывающие ограниченную блокаду болевой чувствительности, препятствуя возникновению и поступлению в ЦНС болевых импульсов.

1884 – В. Анреп представил клинический отчет о применении кокаина в Российском журнале

Классификация по химическому строению Сложные эфиры ароматических кислот: . 1. Производные бензойной кислоты (кокаин) 2. Производные парааминобензойной кислоты (анестезин, новокаин, дикаин) Замещенные амиды кислот Лидокаин, Тримекаин, Пиромекаин, Бупивакаин, Прилокаин

Классификация по преимущественному применению 1. Средства, применяемые для поверхностной анестезии: кокаин, дикаин, анестезин (бензокаин), лидокаин, пиромекаин 2. Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: новокаин (прокаин), лидокаин, тримекаин 3. Средства применяемые для спиномозговой анестезии: новокаин, совкаин 4. Средства, применяемые для всех видов анестезии: лидокаин + как противоаритмическое средство

Классификация по длительности действия 1. Короткодействующие: • Новокаин • Артикаин 2. Средней продолжительности: • Лидокаин • Тримекаин 3. Длительнодействующие: • Бупивакаин
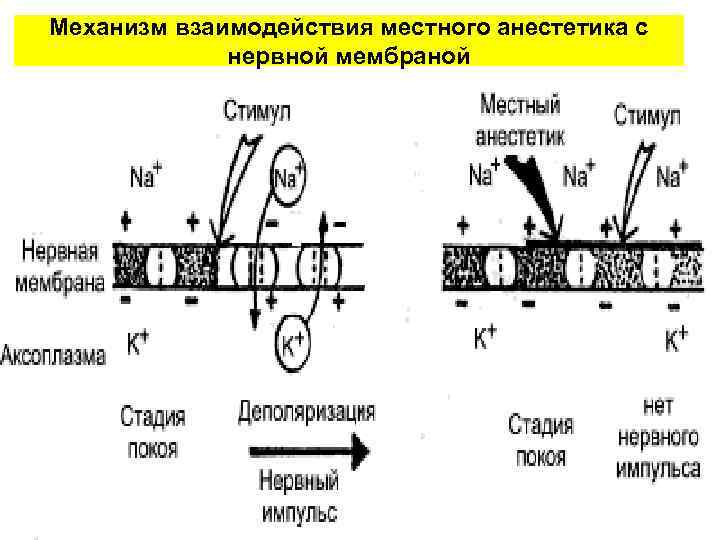
Механизм взаимодействия местного анестетика с нервной мембраной

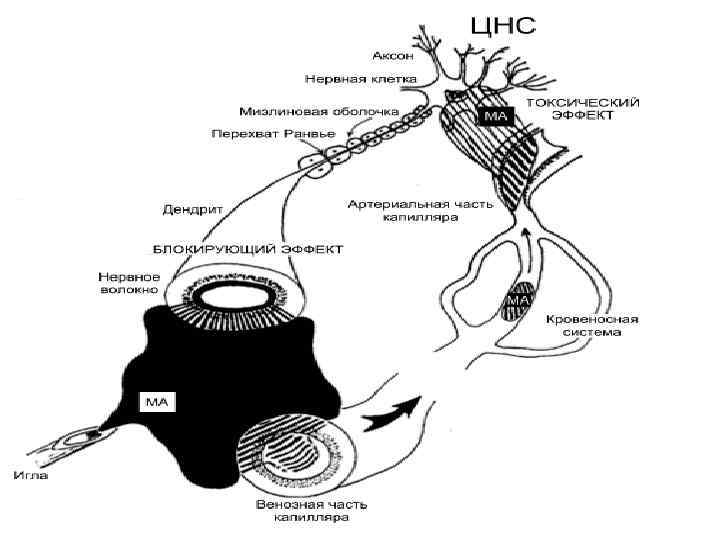
• Слева: в нормальной мембране стимул вызывает ток ионов, деполяризацию ее и возникновение нервного импульса. • Справа: в анестезированной мембране: в ответ на стимул отсутствует ток ионов, мембрана остается стабильной и нервный импульс не возникает • Суть процесса заключается в блокаде натриевых каналов в клеточной мембране нерва, предотвращают повышение проницаемости мембраны для ионов натрия, наблюдаемой при деполяризации, что приводит к стабилизации мембраны и невозможности проведения импульса (не возникает деполяризация мембраны).
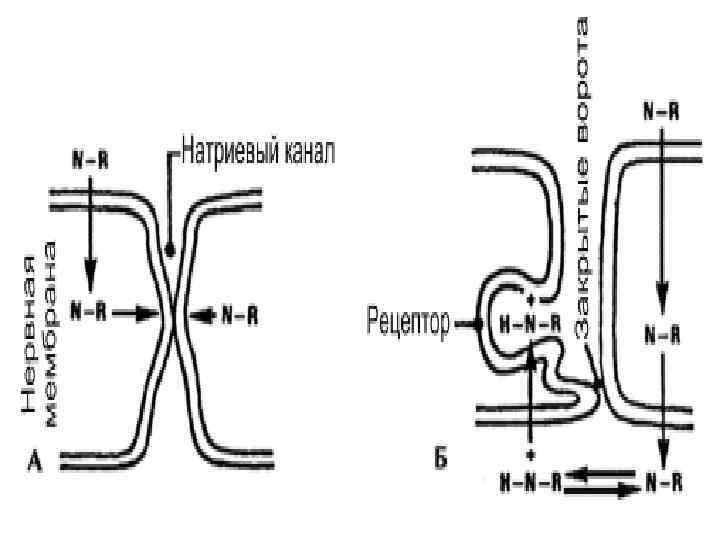

Два механизма, объясняющие местную анестезию. А. Физикохимический механизм. На диаграмме А свободное основание MA (N-R) входит в слой липидной нервной мембраны. Когда достаточное количество МА накапливается в ней, происходит боковая деформация натриевого канала, нарушающая проницаемость натриевого канала Б. Рецепторный механизм. Свободное основание (N-R) проходит через мембрану внутрь клетки. Там происходит диссоциация свободного основания с образованием катионной формы (H-N+-R). Последняя входит в водный натриевый канал, где соединяется с рецептором. При этом закрываются ворота натриевого канала и нарушается его проницаемость (Cangarosa L. P. et al. , 1983).

• Эффект анестезии зависит не только от концентрации МА, достигшей нервной мембраны, но и величины участка, смачиваемого лекарственным раствором • В миэлиновых волокнах местом действия МА является только перехват Ранвье. • Нервный импульс может перескочить через 1 и 2 анестезированных перехвата, и для полной блокады нерва необходимо, чтобы 3 перехвата были смочены МА в эффективной концентрации (рис
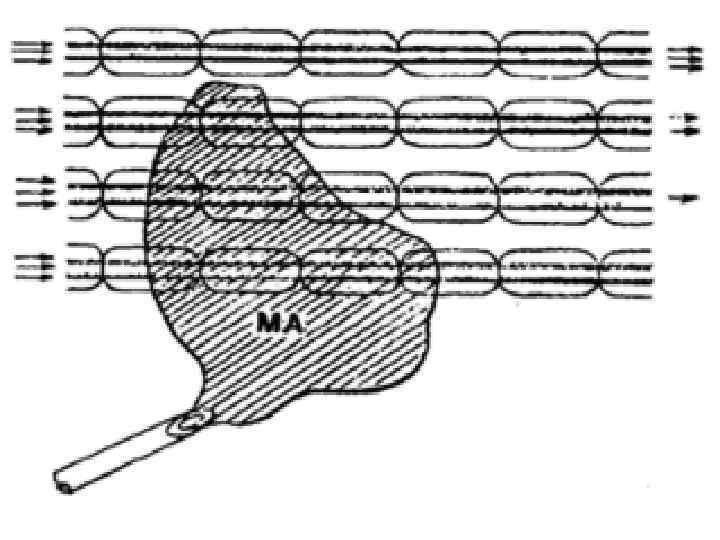

Механизм действия 1. Одним из важнейших путей блокирования натриевых каналов является вытеснение местными анестетиками кальция из рецепторов, расположенных на внутренней поверхности мембраны. 2. Первыми блокируются автономные (мелкие) нервные волокна • затем сенсорные • проводящие температуру и боль • затем тактильные и, наконец, моторные. • Восстановление функции происходит в обратном порядке. • Анестетики могут присутствовать в растворах в ионизированном и неионизированном состоянии • В последнем случае они легче проходят клеточную оболочку, в то время как ионизированные формы связываются с рецепторами.

Применение • Терминальная анестезия. • Плохо растворимые вещества (анестезин) применяются в качестве присыпок, мазей (при лечении ожогов, ран и др. ), легко растворимые – в виде растворов и аэрозолей.

• 1922 – А. В. Вишневский описал местную анестезию методом тугого ползучего инфильтрата

Применение • Инфильтрационная анестезия. • Обеспечивается путем прямого воздействия на окончания нервных волокон анестетика, которым инфильтрируют подкожную жировую клетчатку. • Чаще всего используют 0, 25 – 0, 5% растворы новокаина и лидокаина. • Для пролонгации эффекта их смешивают с адреналином в концентрации 1: 200 000 до 1: 250 000.

Применение • Проводниковая (регионарная) анестезия. • Препарат вводят в околоневральное пространство, чтобы вызвать прекращение проводимости импульса. • При этом происходит утрата чувствительности иннервируемой области.

Применение • Эпидуральная (перидуральная) анестезия. • Является разновидностью проводниковой анестезии, при этом анестетик вводят в пространство между наружным и внутренним листками твердой оболочки спинного мозга. • Анестетик воздействует на передние и задние корешки спинного мозга, включая иннервацию нижней половины туловища.

Применение • Спиномозговая анестезия. • Разновидность проводниковой анестезии – препарат вводят в субарахноидальное пространство. • Чаще других используют новокаин и лидокаин. • При выполнении анестезии блокируются симпатический отдел нервной системы, что приводит к расширению артериол, снижению венозного тонуса, сердечного выброса и АД • При спиномозговой анестезии лидокаином вызывается и миорелаксирующий эффект, поэтому эти средства нельзя применять при операциях в областях расположенных выше диафрагмы

Применение • Кроме того, местные анестетики используются путем внутривенного введения 1. Для купирования болевого синдрома при злокачественных новообразованиях 2. При остром панкреатите 3. Для паранефральной блокады при почечной колике


Современные анестетики • Новокаин (прокаин) 1. Используется внутрь, в/в, в/м, ректально и с помощью электрофореза 2. В/в - способствует расслаблению гладких мышц ЖКТ (применение при спазмах) 3. Максимальная доза 800 мг, с адреналином
• Снимает боль, возникающую при прорезывании зубов у детей, а также обладает легким антисептическим эффектом • Рекомендуется к применению у детей с 3 -х месячного возраста

Современные анестетики Лидокаин (ксикаин) 1. В 2 раза сильнее новокаина • Бупивакаин (маркаин) 1. В 10 -15 раз сильнее 2. Влияние на миокард: и в 3 -4 раза • Снижает потенциал токсичнее действия волокон новокаина Пуркинье 2. Является • Снижает автоматизм эктопических очагов оптимальным возбуждения анестетиком для • Повышает порог проведения возбуждения обезболивания кардиомиоцитов родов и акушерских • Уменьшает интервалы P операций в виде -Q и Q-T • Используется при 0. 25 -0. 5% раствора желудочковых аритмиях при инфаркте миокарда

Артикаин (ультракаин, септанест)

Артикаин (ультракаин, септанест) 1. один из наиболее высокоэффективных современных МА 2. обладает незначительным вазодилатирующим эффектом, поэтому используется с адреналином в разведениях 1: 100000 и 1: 200000. 3. Важным его качеством является короткий (около 20 минут) период полувыведения и высокий процент его связывания с белками плазмы (до 90 -95%), то есть этот препарат с наименьшей вероятностью может оказать токсический эффект при случайном внутрисосудистом введении. 4. для артикаина характерна максимальная диффузионная способность в мягких тканях и кости и, соответственно, скорейшее наступление анестезии после инъекции. 5. Благодаря этим особенностям артикаин получил наибольшее применение как анестетик выбора в стоматологии и для большинства терапевтических, хирургических и ортопедических вмешательств. • Альфакаин – картриджи по 1, 8 мл. • Ультракаин – ампулы 1 и 2% р-ры по 2, 5 и 20 мл. , капсулы по 1, 7 мл. • Ультракаин форте – капсулы по 1, 7 мл, ампулы по 2 мл.

Общая токсичность • • 1. Нейроны ЦНС особенно чувствительны к МА. Первой фазой действия при этом является возбуждение: проявляется тревогой, напряжением, легкой эйфорией, слабостью, тремором, переходящим в дрожь, а затем в судороги. Дальнейшее повышение концентрации МА в крови ведет к развитию второй фазы - выраженному торможению, которое сопровождается угнетением дыхательного и вазомоторного центров. Появлению тоническо-клонических судорог при уровне лидокаина в крови 0, 0075 мг/мл и выше Для новокаина при уровне более чем 1, 02 мг/мл

Общая токсичность 2. В токсических концентрациях МА проявляется отрицательное инотропное действие на сердце, что может привести к остановке сердца. 3. Прямое вазодилатирующее действие на сосуды вызывает в токсических дозах реакцию всего сосудистого русла в виде снижения его тонуса и развития глубокой гипотензии – коллапса • нарушения ЭКГ и угнетение миокарда, а также падение АД наблюдается при уровне лидокаина в крови 0, 005 0, 01 мг/мл. • Дальнейшее повышение концентрации лидокаина в крови ведет к еще большему угнетению миокарда, дальнейшей вазодилятации всего кровеносного русла - к коллапсу и остановке сердца • Наиболее токсичен в этом отношении бупивакаин

Общая токсичность 4. Кровь: метгемоглобинемия • • опасность метгемоглобинообразования при использовании прилокаина в дозе свыше 400 мг. противопоказан при беременности, врожденной или идиопатической метгемоглобинемии 5. Аллергические реакции (особенно опасен новокаин) Аллергическая реакция в анамнезе является абсолютным противопоказанием к использованию местного анестетика .

Возрастные ограничения 1. Для детей минимальные токсические дозы всех местных анестетиков значительно меньше, чем для взрослых. 2. Для достижения гарантированного полного обезболивания и минимизации токсического действия следует применять наиболее эффективные и безопасные современные местноанестезирующие препараты на основе артикаина , мепивакаина или лидокаина, • Лидокаин и Мепивакаин – максимальная доза 1, 33 мг препарата на 1 кг массы ребенка. (пример: ребенок массой 20 кг, что соответствует пятилетнему возрасту. 1, 33 мг х 20 = 26, 6 мг. , что соответствует 1, 3 мл. 2% раствора лидокаина ) • Артикаин - максимальная доза 7 мг препарата на 1 кг. массы ребенка. Противопоказано использование у детей до 4 лет.

Недостаточность систем метаболизма и выведения • У ребёнка до 3 лет имеет место почти мгновенная сосудистая абсорбция анестетика после местной аппликации глотки (объясняется значительно большей плотностью кровеносных сосудов этой области у детей раннего возраста. ). • Дети, включая новорождённых, способны метаболизировать все клинически используемые МА, при достаточной активности N- ацетилазы.

• Эфирные МА инактивируются непосредственно в кровяном русле посредством фермента псевдохолинэстеразы. • Метаболизм амидных МА происходит в печени. • В незначительном количестве (не более 10%) как амидные, так и эфирные местные анестетики выводятся в неизмененном виде почками. • Таким образом, относительными противопоказаниями к использованию амидных местных анестетиков являются – заболевания печени, эфирных – дефицит псевдохолинэстеразы плазмы и для всех МА – заболевания почек.

Концентрация анестетиков
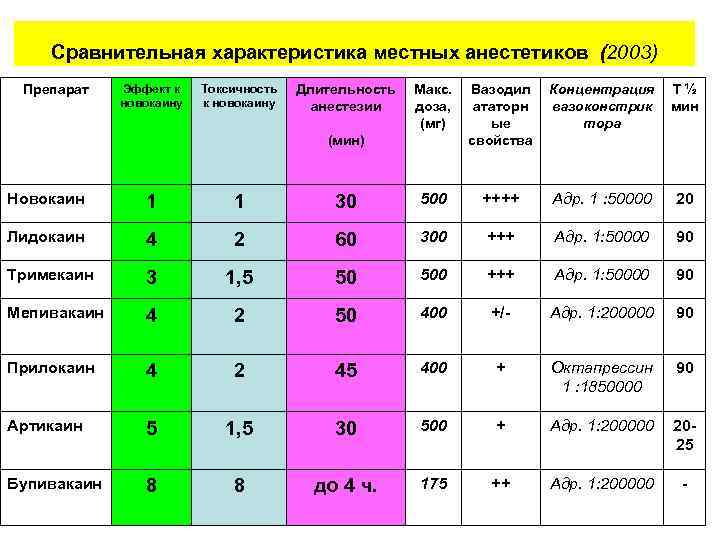
Сравнительная характеристика местных анестетиков (2003) Препарат Эффект к новокаину Токсичность к новокаину Длительность анестезии Макс. доза, (мг) Вазодил ататорн ые свойства Концентрация вазоконстрик тора Т½ мин (мин) Новокаин 1 1 30 500 ++++ Адр. 1 : 50000 20 Лидокаин 4 2 60 300 +++ Адр. 1: 50000 90 Тримекаин 3 1, 5 50 500 +++ Адр. 1: 50000 90 Мепивакаин 4 2 50 400 +/- Адр. 1: 200000 90 Прилокаин 4 2 45 400 + Октапрессин 1 : 1850000 90 Артикаин 5 1, 5 30 500 + Адр. 1: 200000 2025 Бупивакаин 8 8 до 4 ч. 175 ++ Адр. 1: 200000 -

Средства для наркоза • НАРКОЗ - это состояние, которое характеризуется обратимым общим угнетением ЦНС, проявляющимся потерей сознания, подавлением чувствительности (в первую очередь болевой), рефлекторных реакций, мышечного тонуса при сохранении жизненно важных функций (дыхание, кровообращение, метаболизм).

Виды наркоза 1. ингаляционный 2. неингаляционный 3. Комбинированный: • Нейролептанальгезия • Антидепранальгезия • Атарактальгезия

Ингаляционный наркоз • Угнетают межнейронную (синаптическую) передачу возбуждения в ЦНС. Происходит нарушение передачи афферентных импульсов, изменение корково-подкорковых взаимоотношений. • Последовательность действия на ЦНС: 1. кора головного мозга (сознание); 2. спинной мозг (скелетные мышцы); 3. продолговатый мозг (жизненно важные центры - дыхание, кровообращение). • Высокочувствительны к средствам для наркоза синапсы активирующей ретикулярной формации ствола головного мозга • синапсы центров продолговатого мозга наиболее устойчивы к ним. • Различием в чувствительности синапсов разных уровней ЦНС объясняется наличие определенных стадий в действии общих анестетиков

ВЫДЕЛЯЮТ 3 СТАДИИ НАРКОЗА • • • 1 -ая стадия анальгезии (оглущения, рауш-наркоз) Анальгезия - утрата болевой чувствительности. Начинается с момента начала ингаляции и продолжается до утраты больным сознания. В эту стадию сознание сохранено. Чувствительность снижена, рефлексы и тонус мышц сохранены. В данную стадию возможны лишь поверхностные операции: вскрытие панариция, абсцесса, экстракция зуба, некоторые акушерские операции (вмешательства). 2 -ая стадия - возбуждения (делирия). Начинается с утраты сознания до состояния хирургического обезболивания. Характерны возбуждение, крик, повышенная мышечная активность, задержка дыхания. Сознание отсутствует, рефлексы и тонус все усилены, (наблюдается снятие тормозной функции коры головного мозга). Нежелательные эффекты данной стадии ( «бунт подкорки» ): моторное возбуждение, повышение тонуса скелетной мускулатуры, рвота, остановка дыхания и др. ) могут быть сведены до минимума путем правильной премедикации. 3 -я стадия - стадия хирургического наркоза. Эта стадия характеризуется постепенной утратой рефлексов, ритмичным дыханием и релаксацией скелетных мышц. Рефлексы утрачены. Утрата рефлекса с век и развитие ритмичного дыхания свидетельствует о начале хирургического наркоза. По мере увеличения дозы препарата наркоз все более углубляется. Наркоз во время обширных оперативных вмешательств ведут на 2 -3 -м уровнях 3 ей стадии.

Средства для ингаляционного наркоза: • Ингаляционные, летучие жидкости 1. Эфир для наркоза 2. Фторотан (галотан) 3. Изофлюран 4. Энфлюран • Газообразные средства 1. Азота закись 2. Циклопропан
1540 г. Парацельс - открытие обезболивающих свойств эфира

1799 – Humphry Davy назвал закись азота "веселящим газом" 1845 – Wells демонстрация наркоза закисью азота

1846 – William T. G. Morton - публичная демонстрация эфирного наркоза 1847 (07. 02. ) – Ф. И. Иноземцев применил в Москве наркоз эфиром 1847 (14. 02. ) – Н. И. Пирогов применил эфирный наркоз на поле боя

Эфир для наркоза • Достоинства: 1. Обладает выраженной активностью и отчетливо выражены стадии наркоза. 2. Обеспечивает глубокое обезболивание. 3. В стадии хирургического наркоза обеспечивает хорошую миорелаксацию, облегчающую проведение операции. 4. Имеет большую широту действия (относительно безопасен) 5. Низкая токсичность (лишен выраженной гепато- и нефротоксичности) 6. Не сенсибилизируется миокард к адреналину, • Недостатки: 1. Длительная стадия возбуждения (до 2030 минут). Наркоз наступает медленно и иногда сопровождается сильным возбуждением и повышенной двигательной активностью. 2. Повышает саливацию и секрецию слизистой оболочки бронхов (кашель, ларингоспазм, рвота) 3. Рефлекторная остановка дыхания и рефлекторная остановка сердца (стимулируется n. vagus) 4. Возникновение послеоперационных пневмоний (раздражение, охлаждение легких, растворение сурфактанта). 5. Тахикардия (активация центральных звеньев симпатоадреналовой системы) 6. Медленный выход (пробуждение) из наркоза. У лиц, страдающих алкоголизмом, наблюдается толерантность к эфиру, в результате чего наркоз может быть затруднен. 7. Взрывоопасен. Нестабилен на свету
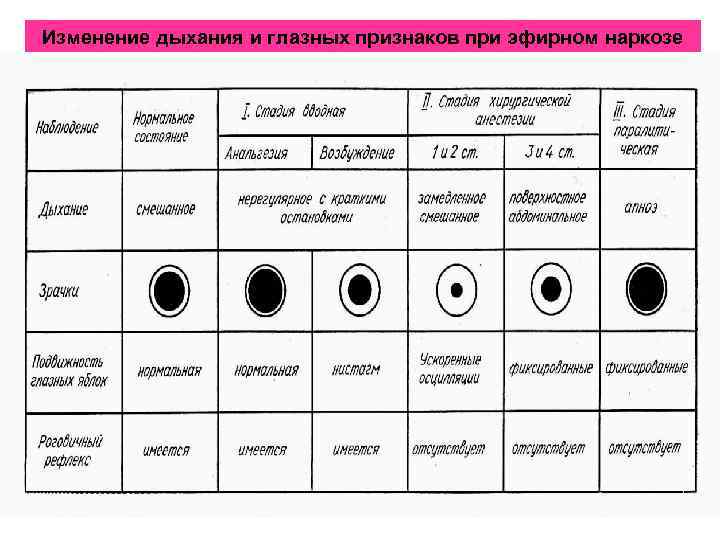
Изменение дыхания и глазных признаков при эфирном наркозе

Ингаляционные препараты. В структуре общих анестезий ингаляционные средства у детей используются значительно чаще, чем у взрослых пациентов. Наиболее популярным анестетиком в России является галотан (фторотан), который обычно применяется в сочетании с закисью азота. Новые ингаляционные анестетики дезфлюран и севофлюран в России пока не используются.

ФТОРОТАН 1. 2. 3. 4. 5. 6. • Достоинства: Высокая активность как общего анестетика (в 3 -4 раза больше эфира) Наркоз наступает быстро (3 -5 минут), с короткой стадией возбуждения, которая слабо выражена Пробуждение через 5 -10 минут Хорошая миорелаксация Не раздражает слизистых Угнетает функцию слюнных, бронхиальных, желудочных желез и расслабляет тонус бронхов • Недостатки: 1. Вызывает брадикардию (стимулирует n. Vagus) 2. Снижает АД (угнетает сосудодвигательный центр и симпатические ганглии, и прямое миотропное действие на сосуды). 3. Повышает кровоточивость 4. Гепатотоксичность 5. Сердечные аритмии (сенсибилизирует миокард к адреналину (нельзя вводить катехоламины; нужен мезатон альфа-адреномиметик)

1. Галотан (фторотан). Самый распространенный на сегодняшний день анестетик в России. Безопасный в отношении воспламеняемости и взрывов. 2. Широко используют у новорожденных и детей младших возрастных групп при обезболивании, для проведения манипуляций на бронхах без миорелаксантов, для проведения катетеризации полостей сердца в небольших количествах в условиях нейролептанальгезии. 3. Учитывая низкую анальгетическую активность, его обычно комбинируют с закисью азота или наркотическими анальгетиками. 4. Галотан у детей вызывает постепенную потерю сознания (в течение 1 -2 минут) и обеспечивает плавное вхождение в наркоз, не раздражает слизистые оболочки дыхательных путей. 5. Сердечно-сосудистая система детей менее чувствительна, чем у взрослых к действию фторотана, однако в высоких концентрациях он угнетает сократительную деятельность миокарда, уменьшает ЧСС, снижает периферическое сосудистое сопротивление и АД. Факторами риска в этих случаях является обезвоживание и большая кровопотеря. 6. Заметно увеличивает мозговой кровоток и поэтому противопоказан у детей с повышенным внутричерепным давлением. 7. Резко повышает чувствительность к экзогенным катехоламинам, поэтому их введение в ходе анестезии галотаном противопоказано (в случае необходимости использовать дозу адреналина менее 10 мкг/кг). 8. Стимулирует β–адренорецепторы бронхов и обладает отчетливым бронхолитическим действием. В связи с этим он может быть особенно полезен у детей с бронхиальной астмой. Вместе с тем, галотан воздействует на дыхание – снижает дыхательный объем, увеличивает частоту дыхания, вызывает задержку углекислоты. Дети (кроме новорожденных), менее чувствительны к угнетающему действию на дыхание.

• МАК – минимальная альвеолярная концентрация (минимальная выдыхаемая концентрация анестетика) • По силе действия, в соответствии с МАК анестетики могут быть распределены в следующей по убывающей последовательности: галотан, изофлюран, энфлюран • Новорожденным требуется меньшая концентрация анестетика, чем более старшим детям, а у последних на 30% выше чем у взрослых (причины остаются неясными).

АЗОТА ЗАКИСЬ (веселящий газ) 1. Практически нетоксичное средство, не обладает раздражающими свойствами. 2. Не оказывает отрицательного действия на паренхиматозные органы. 3. Быстрое пробуждение. 4. Недостаток, один - низкая активность, т. е, нет необходимой глубины наркоза и достаточной миорелаксации • Вызывает наркоз лишь в концентрациях 94 -95 % во вдыхаемом воздухе. Использовать такие концентрации невозможно (развивается гипоксия) • Поэтому в практической анестезиологии применяют смесь 80 % закиси азота и 20 % кислорода. • ПОКАЗАНИЯ К ПРИМЕНЕНИЮ: 1. Для рауш-наркоза (обезболивание на этапах транспортировки: перелом бедра, инфаркт миокарда) 2. Комбинированный наркоз 3. Обезболивание родов

ЦИКЛОПРОПАН 1. Бесцветный газ (триметилен) со сладким запахом и вкусом. 2. Более высокая, чем у закиси азота активность (20 -25 % во вдыхаемом воздухе. 3. Быстрое вхождение в наркоз (3 -5 минут), без стадии возбуждения, вызывает выраженную миорелаксации. 4. Не влияет на функции печени и почек 5. Используют при больших хирургических вмешательствах на грудной и брюшной полостях при кесаревом сечении. 6. Основной недостаток - кардиотропное действие, ведущее к аритмиям (брадикардия, желудочковая экстрасистолия), повышение сенсибилизации к адреналину миокарда (нужен анаприлин).

Нежелательные проявления: 1. кардиодепрессивный эффект (особенно, у новорожденных). В педиатрии существует тонкая грань между анестезией и депрессией сердечно-сосудистой системы. Сердечный выброс у детей в основном зависит от частоты сердечных сокращений (некоторые депрессивные эффекты ингаляционных анестетиков могут быть уменьшены введением атропина) 2. увеличение активности недеполяризующих миорелаксантов; 3. повышение внутричерепного давления (опасность набухания мозговой ткани); 4. нельзя забывать и о таком потенциально опасном, хотя и достаточно редком качестве галогенсодержащих анестетиков – злокачественной гипертермии (появление ригидности скелетной мускулатуры параллельно с прогрессирующим увеличением температуры тела после вдыхания летучих анестетиков). У детей она развивается чаще (1 случай на 15000 -50000), чем у взрослых (1 случай на 50000 -100000 больных).

Неингаляционный наркоз 1. наркоз наступает быстро и не вызывает стадии возбуждения 2. не оказывает неприятных ощущений на слизистые оболочки дыхательных путей и легочную ткань 3. дает возможность выполнять операции на области головы, верхних дыхательных путей и т. д. 4. наркоз можно получить в палате, что предохраняет от психологической травмы 5. относительно реже дает осложнения (тошнота, рвота в послеоперационном периоде)

1902 – Н. П. Кравков и С. П. Федоров - применение гедонала для внутривенного наркоза. Внутривенная гедоналовая анестезия получила название «русского наркоза»

Классификация • Средства для неингаляционного наркоза: 1. Тиопентал-натрий 2. Гексенал 3. Пропанидид (сомбревин) 4. Натрия оксибутират 5. Кетамин (калипсол) 6. Пропофол (диприван) 7. Предион (виадрил) 1934 – Waters применил тиопентал

Классификация по продолжительности действия • Кратковременного действия (до 15 минут) 1. пропанидид (сомбревин) 2. кетамин (калипсол) 3. пропофол (диприван) • Средней продолжительности (20 -50 минут) 1. тиопентал-натрий 2. предион (виадрил) • Длительного действия (60 минут и более) 1. натрия оксибутират
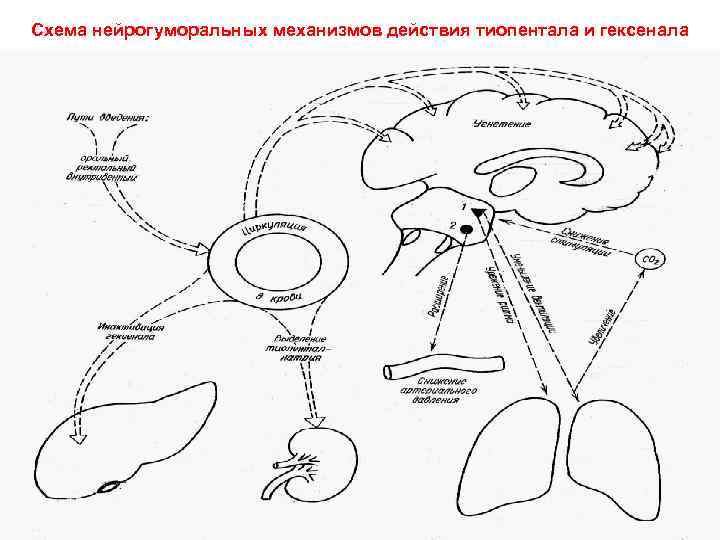
Схема нейрогуморальных механизмов действия тиопентала и гексенала

ТИОПЕНТАЛ-НАТРИЙ • • • 1. 2. 3. 4. 5. 6. 7. 1) 2) • • (барбитурат) Снотворный и наркотический эффекты. При в/в введении вызывает наркоз примерно через 1 минуту без стадии возбуждения. Продолжительность действия - 20 -30 минут - быстро разрушается в печени. Недостатки: Накапливается в больших количествах в жировой ткани, Недостаточная миорелаксация. Малая широта терапевтического действия Угнетает дыхание, снижая его чувствительность к углекислоте Подергивания мышц, ларингоспазм, возбуждение n. vagus, повышение секреции желез (премедикация атропином ). Вводить следует очень медленно, т. к. может наступить резкое угнетение дыхательного и сосудодвигательного центров, а также сердца (апное, коллапс). В больших дозах вызывает дозозависимое снижение АД, сердечного выброса и сократимости (следствие прямого угнетающего действия на миокард). ПРИМЕНЕНИЕ: вводный наркоз кратковременные оперативные вмешательства (как самостоятельное средство). необходима. Бемегрид - антагонист тиопентала

Кетамин (кеталар, калипсол) • Очень важно, что хирургический наркоз под действием кетамина не развивается. • Это состояние получило название «диссоциативная анестезия» , т. е. , угнетают одни образования ЦНС и не влияют на другие (состояние типа нейролептаналгезии) характеризуется специфической триадой 1. Кататония 2. Амнезия 3. Анестезия • Достоинства: 1. большая широта терапевтического действия 2. быстрое вхождение в наркоз 3. хорошее обезболивание 4. Глоточный, гортанный, кашлевой рефлексы сохранены. • • В/в - эффект через 30 -60 секунд и длится 5 -10 минут, В/м - через 2 -6 минут и продолжается 15 -30 минут

Кетамин • Недостатки: 1. Миорелаксации нет 2. Наряду со способностью вызывать анестезию стимулирует сердечную деятельность (АД повышается, пульс учащается). 3. повышает внутриглазное и внутричерепное давление 4. в послеоперационном периоде вызывает потерю ориентации, нередки яркие, но неприятные сновидения, психомоторные реакции, галлюцинации (частично снимаются предварительным в/в введением диазепама= сибазон). • Применяют: 1. Для вводного наркоза 2. У детей - в/м для вводного и основного наркоза в комбинации с препаратом ДОРМИКУМ (Мидазолам) 3. Комбинированный (фторотан + миорелаксанты) 4. Для проведения кратковременных, болезненных манипуляций (обработка ожоговых поверхностей, катетеризация сердца и бронхоскопия), извлечение инородных тел) 5. При кесаревом сечении 6. В стоматологии (пульпит, вскрытие флегмон) 7. Обезболивание при массовом поступлении (в/м)

Пропофол (Диприван) • Средство ультракороткого действия с быстрым наступлением эффекта (30 сек. ) и быстрым выходом из наркоза. • Показания: средство для вводного наркоза, но надо комбинировать с аналгетиками (низкая анальгетическая активность). Побочные эффекты: 1. гипотензия; 2. временное апное; 3. при выходе из наркоза - тошнота, рвота, изменение цвета мочи, бронхоспазм 4. тромбоз, флебит. Противопоказания: 1. эпилепсия (острожно!) 2. непереносимость 3. Нельзя ни с чем смешивать, кроме декстрозы и лидокаина.

Пропанидид • Пропанидид вызывает анестезию примерно с той же скоростью. что и тиопентал. • Восстановление после наркоза более полное • Кумуляция менее вероятна, чем при использовании тиопентала, поскольку он более быстро разрушается псевдохолинестеразой. • Вызывает гипотензию в основном из-за расширения периферических сосудов и отрицательного инотропного влияния на сердце. • Сегодня это препарат выбора при малых (амбулаторных) оперативных вмешательствах. • Побочные эффекты: судорожные припадки, кожные высыпания, гипотензия.

ПРОПАНИДИД (сомбревин: амп. 5% р-р - 10 мл) 1. Очень быстрое наступление наркоза (ч/з 30 -40 секунд) без стадии возбуждения. 2. Стадия хирургического наркоза - 3 минуты, еще через 23 минуты восстанавливается сознание (кратковременность действия объясняется его гидролизом холинэстеразой плазмы крови). 3. Побочных эффектов мало (аллергические реакции, умеренное раздражающее действие - гиперемия и боль по ходу вены, тахикардия, чуть пониженное АД, мышечные подергивания) 4. Используют для вводного наркоза и проведения кратковременных операций. 5. В амбулаторной практике, в стоматологии (экстракция зуба, острый пульпит), для взятия биопсии, вправления вывихов, снятие швов, при катетеризации, бронхоскопии и т. д. )

НАТРИЯ ОКСИБУТИРАТ - (амп. р-р 20% -10 мл) 1. ГОМК (натрия оксибутират) - синтетический аналог ГАМК (вместо аминогруппы имеется гидроксильная группа). 2. Оказывает седативное, снотворное действие 3. Вызывает наркоз: • Хирургическая стадия наркоза наступает через 30 -40 минут после в/в введения. • Длительность наркоза 1, 5 -3 часа • Вызывает выраженную релаксацию мышц • Активность недостаточна, поэтому вводят в больших дозах (от 2, 0 -4, 0). • Используется также перорально и ректально 1. 2. 3. 4. • Применяют: для вводного и комбинированного наркоза, для обезболивания родов при гипоксическом отеке мозга (обладает антигипоксическим действием) как противошоковое средство

Комбинированная анальгезия: 1. Нейролептаналгезия 2. Атаральгезия 3. Антидепраналгезия

• 1957 – описание атаралгезии • 1959 – Де Кастро описание нейролептаналгезии • 1960 – начало применения диазепама • 1965 – начало применения кетамина • 1970 – для обезболивания родов стал применяться метоксифлюран • 1977 – начало применения пропофола • 1978 – начало применения мидазолама

Дроперидол (2. 5 мг/мл) + Фентанил (0. 05 мг/мл) = Таламонал

Нейролептаналгезия • Сущность: нейролептик и анальгетик оказывают селективное воздействие на зрительный бугор вызывая состояние психического безразличия и двигательного покоя, потерю болевой чувствительности без наступления наркотического сна. • Для нейролептанальгезии используют Дроперидол и Фентанил = Таламонал (1 мл таламонала содержит 2. 5 мг дроперидола и 0. 05 мг фентанила). • Вводный наркоз и поддерживают анестезию закисью азота с кислородом. • Фентанил угнетает дыхание, поэтому безопаснее проводить нейролептанальгезию на фоне искусственного дыхания.

Нейролептанальгезия • Совместное применение дроперидола и фентанила основано на их способности к «двустороннему потенцированию» основных фармакологических эффектов: 1. быстрый нейролептический и мощный анальгетический 2. сохрание контакта с больным 3. Миорелаксация 4. Противорвотное и противошоковое действие. 5. Недостатки: угнетение дыхания, фаза неустойчивой гемодинамики, ригидность мышц грудной клетки

Нейролептанальгезия • Дроперидол • Фентанил 1. Нейролептик. по активности в 200 -300 раз превосходит аминазин. 2. Оказывает сильное, быстрое но непродолжительное действие. 3. Эффект при в/в введении проявляется через 2 -5 мин, достигает максимума через 20 -30 мин и продолжается 2 часа. 1. Один из самых сильных анальгетиков, превосходящий обезболивающий эффект морфина от 100 – 400 раз. 2. Начало действия через 23 мин, максимум 5 -7 мин продолжительность эффекта 20 -60 мин.

Атаралгезия • Комбинированное использование транквилизаторов (атарактиков) и анальгетиков. • Из транквилизаторов наиболее часто используются диазепам, из анальгетиков – фентанил, дипидолор и др. • Атаральгезия во многом напоминает клинику нейролептанальгезии • Отличается меньшими нарушениями дыхания и гемодинамики во время вводного наркоза. • Вводный наркоз проводят закисью азота • Поддерживается наркоз одним из анальгетиков или закись азота.

Диазепам (седуксен, реланиум) 1. Вводится в/в по 0. 1 -0. 2 мг/кг. 2. Малотоксичный препарат хорошо переносится. 3. Большие дозы, даже в несколько раз превышающие наркотические, не оказывают токсического влияния на организм. 4. Расход миорелаксантов снижается, так как сам диазепам обладает выраженным противосудорожным и миорелаксирующим действием

Антидепранальгезия (АДА) • Это применение антидепрессанта и седуксена в комплексе с наркотическими анальгетиками для постоперационного обезболивания

Другие виды комбинированного обезболивания • Кетамин-клофелиновый комбинированный наркоз.
8-Наркоз. Анестетики.ppt