Лекция 5-лечебники.ppt
- Количество слайдов: 51
Лекция 5 Первичные и вторичные формы туберкулеза органов дыхания. Особенности течения клинических форм туберкулеза у ВИЧ-инфицированных

Цель лекции: уметь анализировать клинические формы первичного с вторичного туберкулеза и туберкулеза у ВИЧ-инфицированных лиц Задачи. Уметь: 1. На основании жалоб, данных анамнеза, объективного и лабораторного обследования выделять изменения, характерные для клинических форм первичного и вторичного туберкулеза и трактовать их 2. Трактовать данные рентгенологического обследования, характерные для клинических форм первичного и вторичного туберкулеза 3. Трактовать результаты иммунологического обследования, характерные для туберкулеза у ВИЧинфицированных больных 4. Анализировать клинические формы туберкулеза у ВИЧ-инфицированных лиц
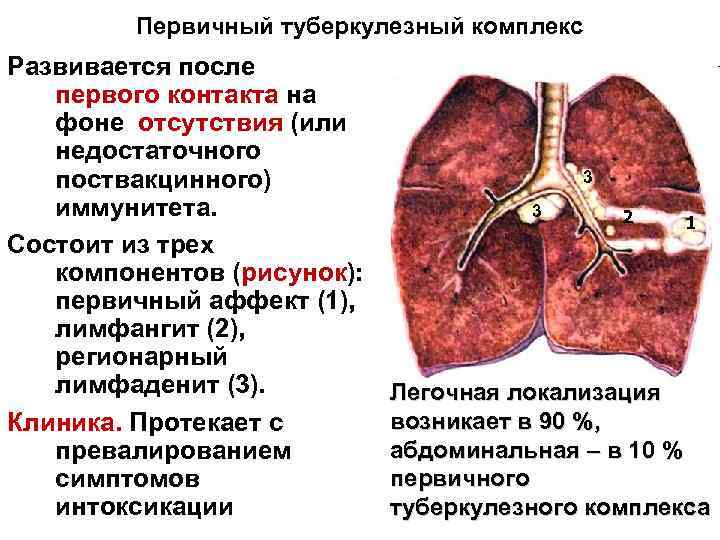
Первичный туберкулезный комплекс Развивается после первого контакта на фоне отсутствия (или недостаточного поствакцинного) иммунитета. Состоит из трех компонентов (рисунок): первичный аффект (1), лимфангит (2), регионарный лимфаденит (3). Клиника. Протекает с превалированием симптомов интоксикации 3 3 2 1 Легочная локализация возникает в 90 %, абдоминальная – в 10 % первичного туберкулезного комплекса

Объективно: иногда влажные хрипы, притупление между лопатками, параспецифические проявления (кератоконъюнктивиты, фликтены, узловатая эритема, гепатоспленомегалия). 3 Туберкулинодиагностика: вираж, гиперергические пробы В крови: лейкоцитоз, лимфопения, моноцитоз, 2 1 повышение СОЭ Бактериовыделение: редко Для выявления бактериовыделения у детей исследуются: v Промывные воды желудка; v Промывные воды бронхов v Мокрота, собранная из трахеи через зонд
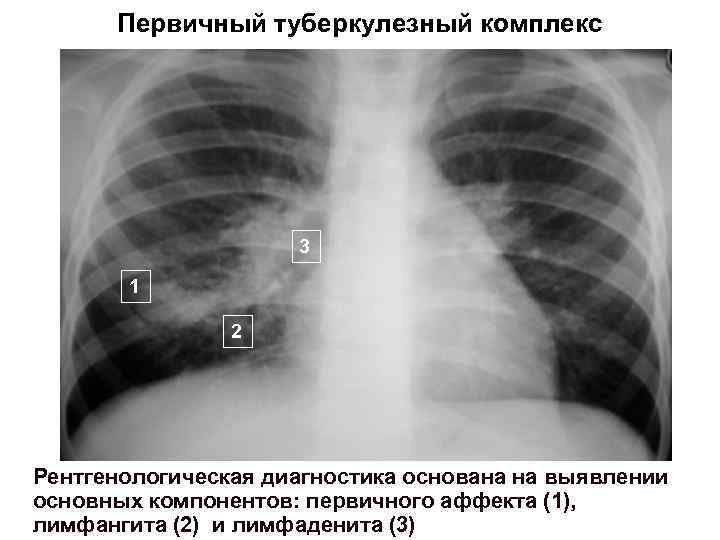
Первичный туберкулезный комплекс 3 1 2 Рентгенологическая диагностика основана на выявлении основных компонентов: первичного аффекта (1), лимфангита (2) и лимфаденита (3)
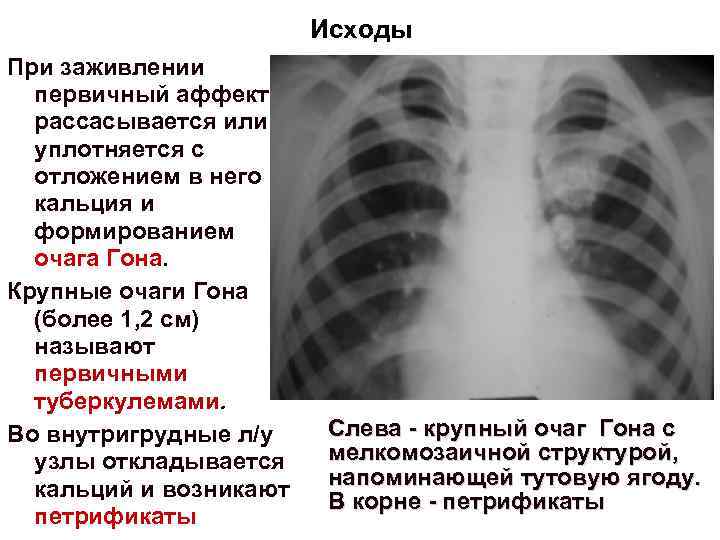
Исходы При заживлении первичный аффект рассасывается или уплотняется с отложением в него кальция и формированием очага Гона. Крупные очаги Гона (более 1, 2 см) называют первичными туберкулемами. Во внутригрудные л/у узлы откладывается кальций и возникают петрификаты Слева - крупный очаг Гона с мелкомозаичной структурой, напоминающей тутовую ягоду. В корне - петрификаты
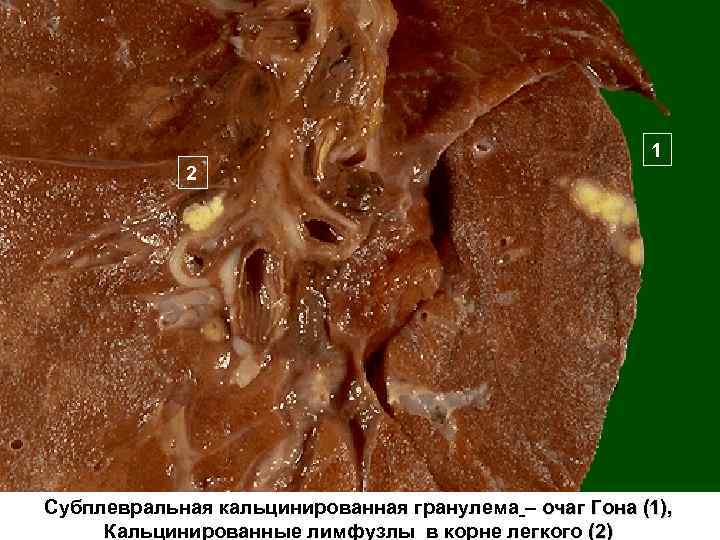
1 2 Субплевральная кальцинированная гранулема – очаг Гона (1), Кальцинированные лимфузлы в корне легкого (2)
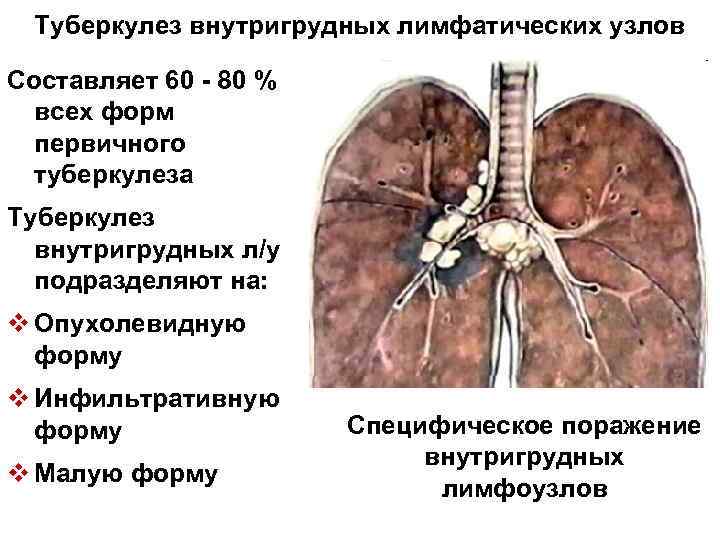
Туберкулез внутригрудных лимфатических узлов Составляет 60 - 80 % всех форм первичного туберкулеза Туберкулез внутригрудных л/у подразделяют на: v Опухолевидную форму v Инфильтративную форму v Малую форму Специфическое поражение внутригрудных лимфоузлов
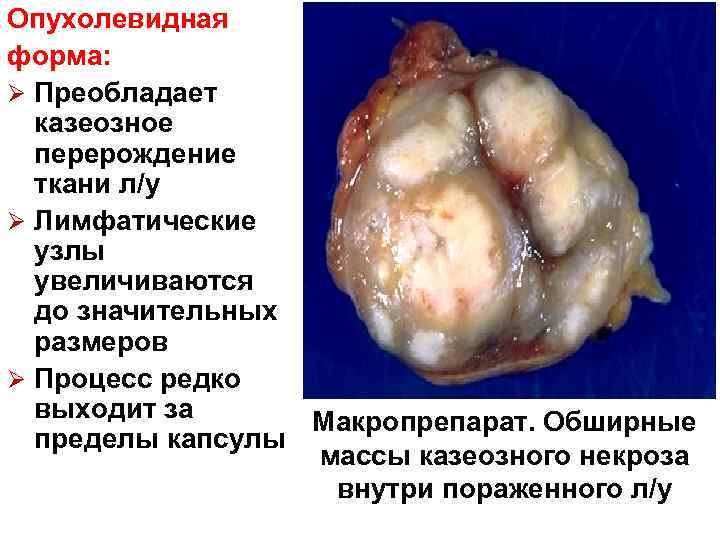
Опухолевидная форма: Ø Преобладает казеозное перерождение ткани л/у Ø Лимфатические узлы увеличиваются до значительных размеров Ø Процесс редко выходит за Макропрепарат. Обширные пределы капсулы массы казеозного некроза внутри пораженного л/у

Инфильтративная форма: Ø Преобладает перинодулярное воспаление Ø Зона казеозного поражения невелика Малая форма: Ø Нерезкая гиперплазия 1 -2 групп внутригрудных лимфатических узлов - от 0, 5 до 1, 5 см, Ø Изменения могут не выявляться при обзорной рентгенографии Ø Для верификации диагноза требуется рентгенотомографическое обследование или компьютерная томография

Клиника: доминируют симптомы интоксикации Анамнез: контакт с больным активным туберкулезом, вираж, гиперергические пробы Манту. Объективно: увеличение периферических л/узлов, притупление перкуторного звука между лопатками, параспецифические изменения В крови: небольшой лейкоцитоз, лимфопения, моноцитоз, эозинофилия, нерезкое повышение СОЭ
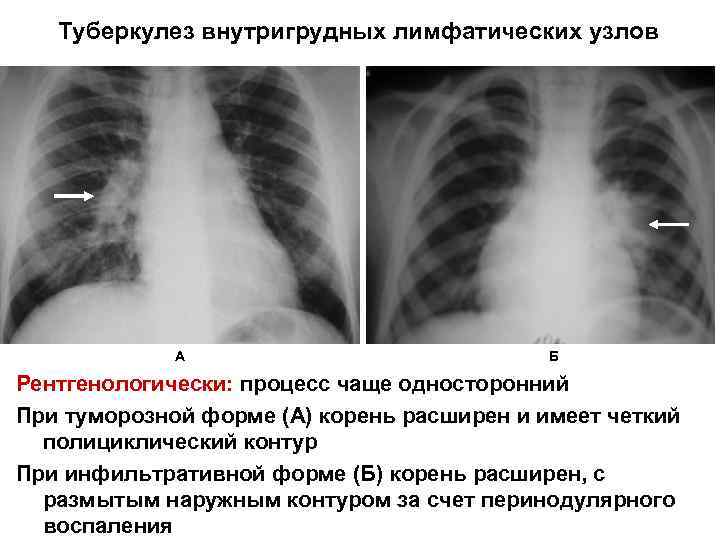
Туберкулез внутригрудных лимфатических узлов А Б Рентгенологически: процесс чаще односторонний При туморозной форме (А) корень расширен и имеет четкий полициклический контур При инфильтративной форме (Б) корень расширен, с размытым наружным контуром за счет перинодулярного воспаления

Туберкулез без установленной локализации Характеризуется интоксикацией, возникшей одновременно или вскоре после выявления виража или гиперергической пробы Манту при отсутствии локальных изменений в легких или в других органах Чаще всего в основе лежат минимальные изменения, трактуемые как малые формы туберкулеза внутригрудных лимфоузлов СКТ органов грудной клетки, УЗИ внутренних органов, внутрибрюшных и забрюшинных лимфоузлов помогают установить локализацию патологического процесса

Осложнения первичного туберкулеза v Туберкулез бронха v Бронхо-железистый свищ, бронхогенная диссеминация v Ателектаз v Бронхолегочные поражения v Лимфогематогенная диссеминация туберкулезный менингит v Плеврит v Первичная каверна v Казеозная пневмония v Хронически текущий первичный туберкулез

Очаговый туберкулез легких Характеризуется наличием в легких одного или нескольких очагов в пределах 1 -2 сегментов, может быть с двух сторон. Клиника: не выраженная или отсутствует Объективно: изменений нет КУБ в мокроте: 30 -35 % случаев, кровь чаще без патологии В зависимости от активности выделяют: 1. Мягкоочаговый туберкулез (малая интенсивность теней) – всегда активный процесс 2. Фиброзно-очаговый туберкулез (высокая интенсивность очагов, фиброз) – заживший (заживающий) процесс Об активности процесса свидетельствует: v Наличие жалоб v Воспалительные изменения в крови v Бактериовыделение v Малая интенсивность теней v Деструкция
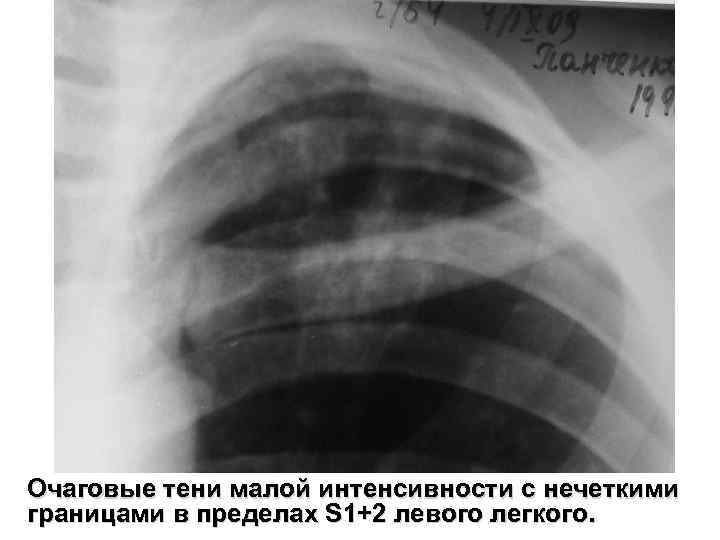
Очаговые тени малой интенсивности с нечеткими границами в пределах S 1+2 левого легкого.

Инфильтративный туберкулез легких Характеризуется наличием одного или нескольких участков специфического воспаления размерами более 1 см, преимущественно экссудативным типом воспаления со склонностью к образованию деструкции. Клиника: постепенное начало, умеренно выраженные респираторные жалобы и интоксикация Объективно: изменения выявляют редко, иногда – влажные хрипы в зонах риска КУБ в мокроте: 55 -75 % случаев В крови: лимфофопения, моноцитоз, умеренное повышение СОЭ.
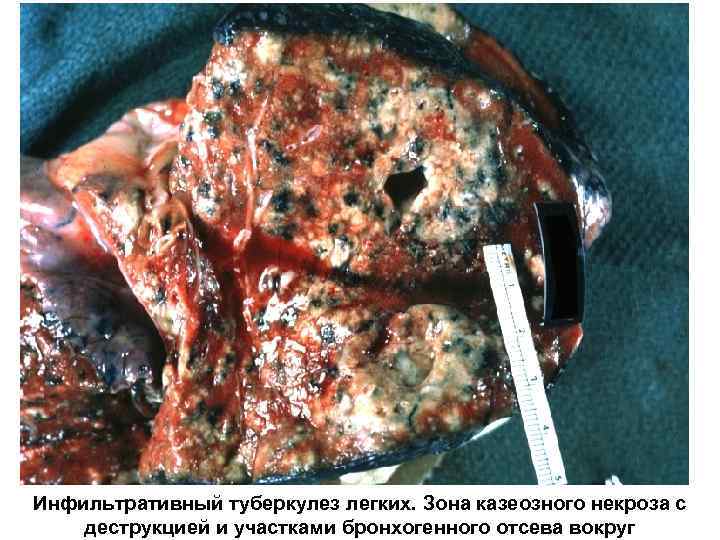
Инфильтративный туберкулез легких. Зона казеозного некроза с деструкцией и участками бронхогенного отсева вокруг

Рентгенологически: чаще в S 1, 2, 6, участок инфильтрации размерами более 1 см с нечеткими контурами. Примерно у 47 -49 % больных определяется деструкция. Характерно наличие очагов бронхогенного отсева Иногда от инфильтрата отходит дорожка к корню Внутригрудные л/узлы увеличиваются у Выделяют следующие туберкулеза легких: типы ВИЧ-негативных не инфильтративного 1. Лобулярный или бронхо-лобулярный инфильтрат 2. Округлый инфильтрат (Ассмана) 3. Облаковидный инфильтрат 4. Перисциссурит 5. Лобит
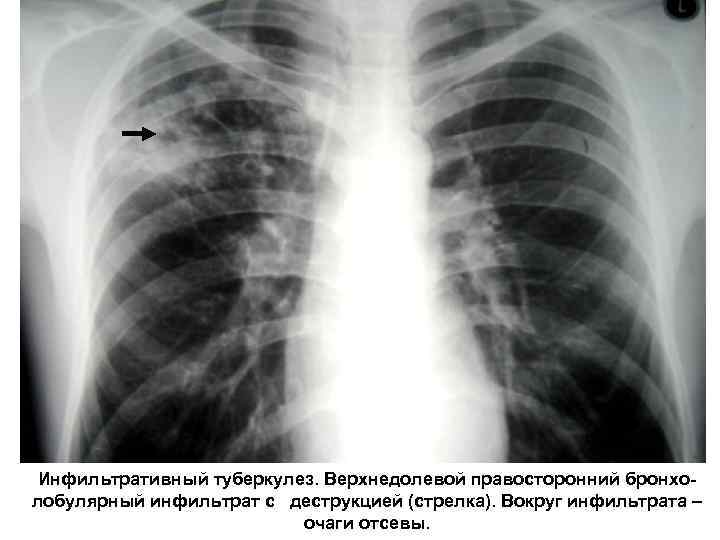
Инфильтративный туберкулез. Верхнедолевой правосторонний бронхолобулярный инфильтрат с деструкцией (стрелка). Вокруг инфильтрата – очаги отсевы.
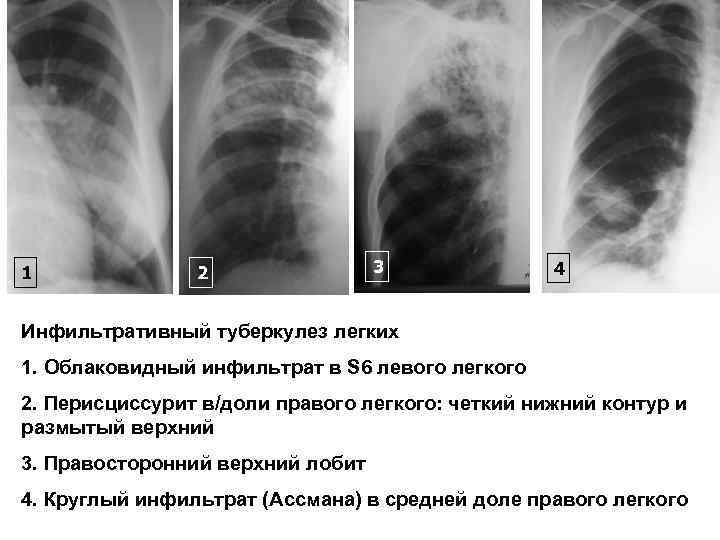
1 2 3 4 Инфильтративный туберкулез легких 1. Облаковидный инфильтрат в S 6 левого легкого 2. Перисциссурит в/доли правого легкого: четкий нижний контур и размытый верхний 3. Правосторонний верхний лобит 4. Круглый инфильтрат (Ассмана) в средней доле правого легкого

Казеозная пневмония Характеризуется казеозно-некротическими изменениями и тяжелым прогрессирующим течением с частым летальным исходом Клиника: синдром интоксикации с лихорадкой гектического типа, кашель с мокротой, иногда кровохарканье Объективно: бледная кожа (иногда – румянец на щеках), тахипноэ. Могут быть влажные хрипы, тахикардия. В крови: анемия, лимфопения, повышение СОЭ КУБ в мокроте вначале могут не определяться, по мере отторжения казеозных масс – в 78 -85 % случаев Рентгенологически: процесс чаще односторонний, захватывает долю, легкое. Тень высокой интенсивности, с наличием деструкций. На стороне поражения и в соседнем легком - участки бронхогенного отсева
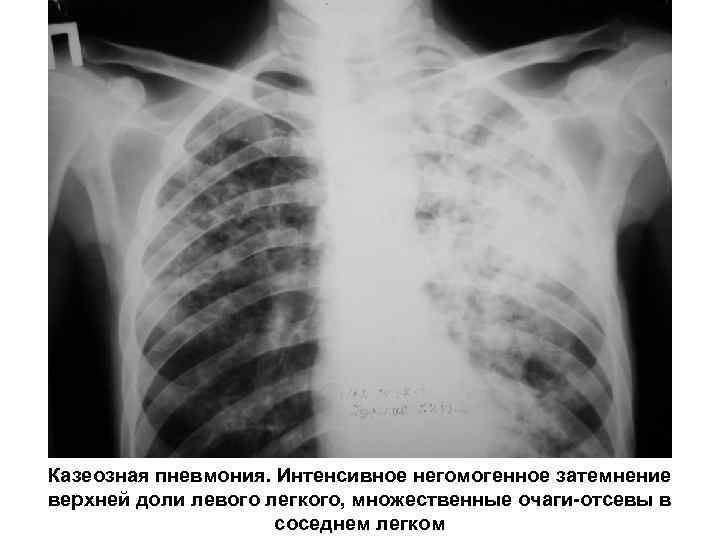
Казеозная пневмония. Интенсивное негомогенное затемнение верхней доли левого легкого, множественные очаги-отсевы в соседнем легком

Прогноз серьезный. Сопровождается высокой летальностью При благоприятном течении происходит медленное рассасывание инфильтрации, формирование фиброзных изменений, множественных туберкулезных каверн Исход - трансформация в фибрознокавернозный или цирротический туберкулез легких

Диссеминированный туберкулез легких Характеризуется наличием в легких множественных очагов преимущественно лимфогематогенного генеза с острым, подострым или хроническим течением Клиника: Умеренно выраженный синдром интоксикации, кашель со слизистой мокротой Объективно: изменений, как правило, нет. Реже – единичные влажные или сухие хрипы КУБ в мокроте: 45 -50 % случаев В крови: нормальное количество лейкоцитов (реже лейкоцитоз), лимфоцитопения и моноцитоз. СОЭ нормальная или умеренно повышенная Рентгенологически: двусторонняя диссеминация с преимущественной локализацией очагов в верхних отделах легких. Иногда симметрично с двух сторон возникают тонкостенные «штампованные» каверны
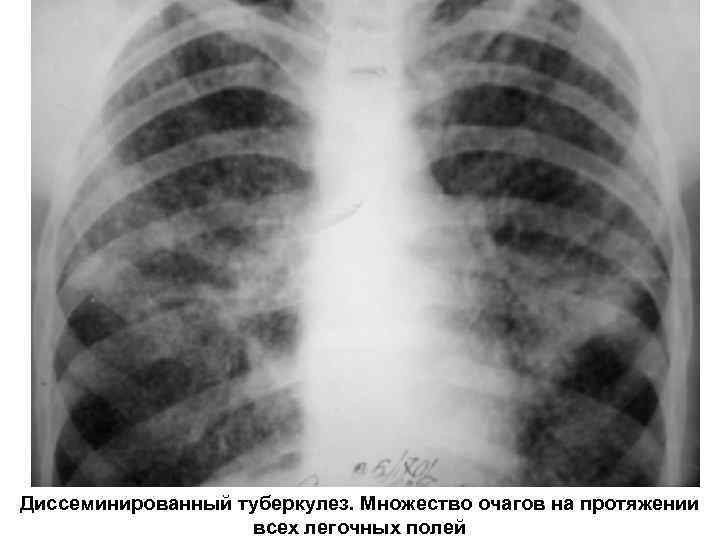
Диссеминированный туберкулез. Множество очагов на протяжении всех легочных полей

Милиарный туберкулез – гематогенная, почти всегда генерализованная форма туберкулеза с поражением легких и других органов Клиника: острое начало, синдром интоксикации, кашель сухой или со слизистой мокротой, одышка, тахикардия Объективно: ослабленное дыхание, хрипы чаще всего отсутствуют КУБ в мокроте: редко, у 18 -20 % больных В крови: часто изменений нет. Лимфопения, моноцитоз. СОЭ нормальная или умеренно повышена Проба Манту отрицательная, может быть положительной гипоергической Рентгенологически: равномерно расположенные во всех отделах легких очаговые тени 1 -2 мм в диаметре, с четкими очертаниями без склонности к слиянию СКТ ОГК: более высокая информативность
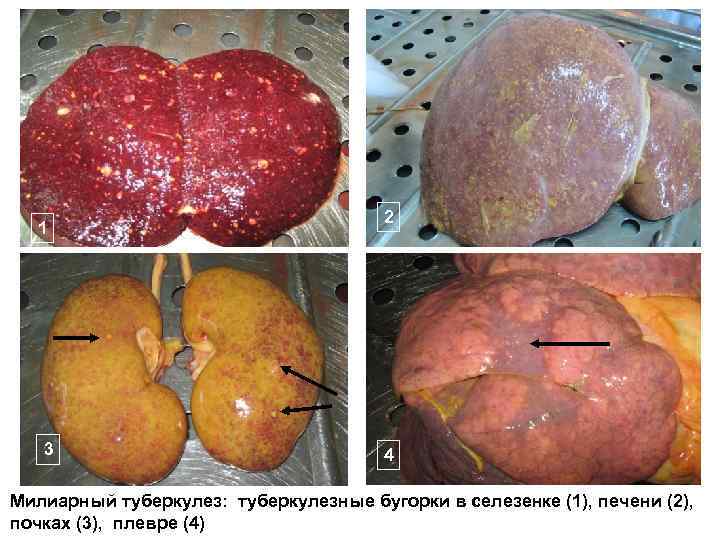
1 3 2 4 Милиарный туберкулез: туберкулезные бугорки в селезенке (1), печени (2), почках (3), плевре (4)

4 формы милиарного туберкулеза: 1. Легочная: преобладает поражение органов дыхания (одышка, цианоз, кашель, ослабленное дыхание) 2. Менингеальная: головная боль, ригидность затылочных мышц, положительные симптомы натяжения, поражение ч/мозговых нервов, параличи, парезы. В ликворе: v Повышение уровня белка до 0, 6 -1, 0 г/л и более v Умеренный плеоцитоз (не более 1000 кл/мл) v Превалирование лимфоцитов - более 60 % v Положительные пробы Панди и Нонне-Апельта v Снижение концентрации хлоридов менее 110 ммоль/л v Снижение концентрации глюкозы менее половины ее содержания в крови v Выпадение фибринной пленки при стоянии 12 -24 ч. 3. Тифоидная: преобладает синдром интоксикации 4. Острый милиарный сепсис: фулминантное течение, высокая летальность
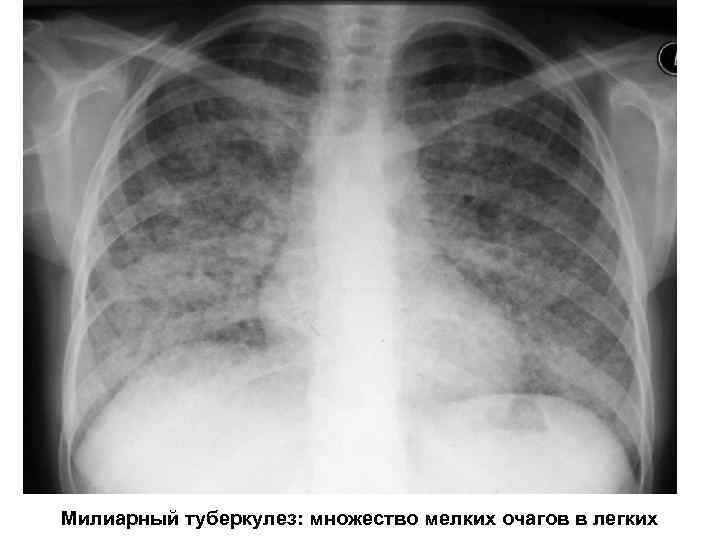
Милиарный туберкулез: множество мелких очагов в легких
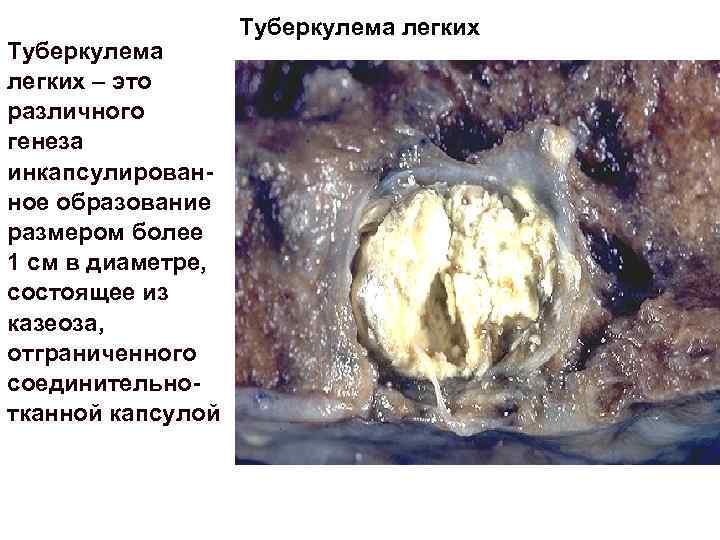
Туберкулема легких – это различного генеза инкапсулированное образование размером более 1 см в диаметре, состоящее из казеоза, отграниченного соединительнотканной капсулой Туберкулема легких

Клиника: отсутствует Объективно: без изменений В крови: патологии нет КУБ в мокроте: не выявляются. Рентгенологически: округлая тень, не связанная с корнем легкого, иногда с включениями солей кальция Туберкулемы могут распадаться с появлением серповидного просветления у нижнемедиального полюса и очагов-отсевов вокруг Признаки активности туберкулемы: жалобы, воспалительные изменения в крови, бактериовыделение, деструкция, очаги-отсевы
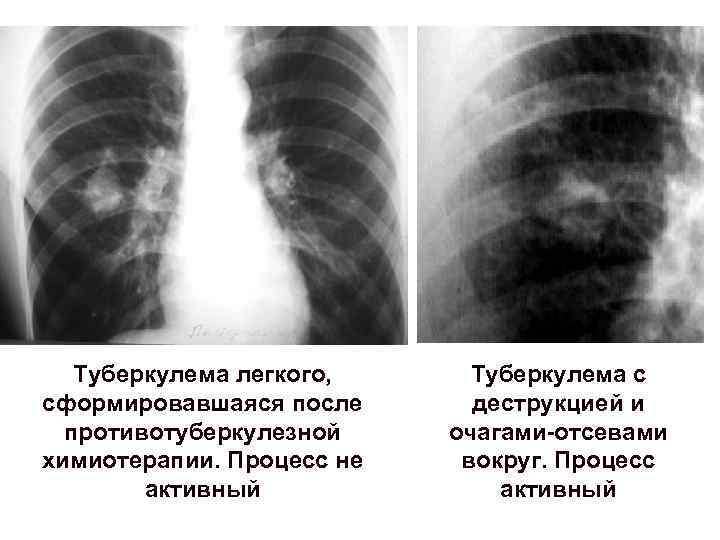
Туберкулема легкого, сформировавшаяся после противотуберкулезной химиотерапии. Процесс не активный Туберкулема с деструкцией и очагами-отсевами вокруг. Процесс активный

Фиброзно-кавернозный туберкулез легких Характеризуется наличием в легких толстостенных деформированных каверн с фиброзом окружающей легочной ткани и очагами-отсевами различной интенсивности Является результатом поздно диагностированного или не эффективно леченного туберкулеза легких, а также исходом казеозной пневмонии. Течение заболевания хроническое волнообразное с обострениями и ремиссиями. Клиника: стойкая интоксикация со скудными респираторными жалобами При развитии осложнений могут определяться симптомы со стороны вовлеченного в процесс органа (туберкулез гортани, бронхов, плевры, кишечника, почек)
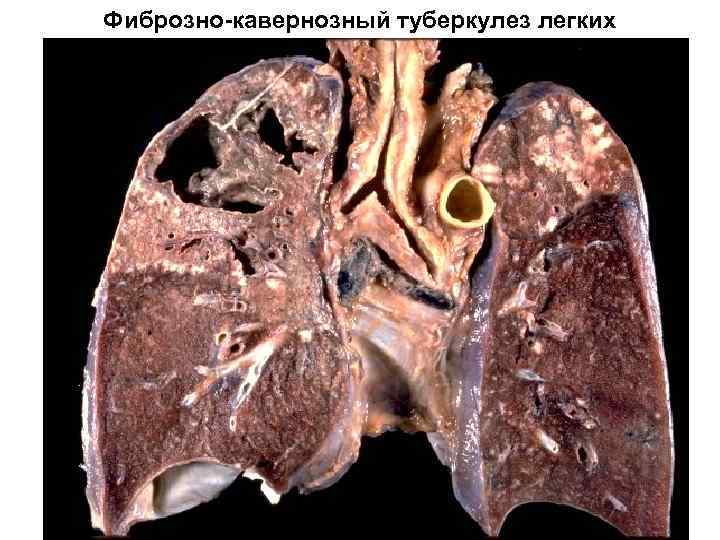
Фиброзно-кавернозный туберкулез легких

Фиброзно-кавернозный туберкулез легких КУБ в мокроте: 75 -80 % случаев. Часто определяется химиорезистентность В крови: лейкоцитоз/лейкопения, сдвиг формулы влево, лимфопения, повышение СОЭ Рентгенологически: уменьшение пораженного легкого в объеме, наличие толстостенных деформированных каверн, участков фиброза, очагов бронхогенного отсева. Органы средостения смещаются в пораженную сторону Осложнения: легочное кровотечение, казеозная пневмония, спонтанный пневмоторакс, легочносердечная недостаточность, амилоидоз внутренних органов
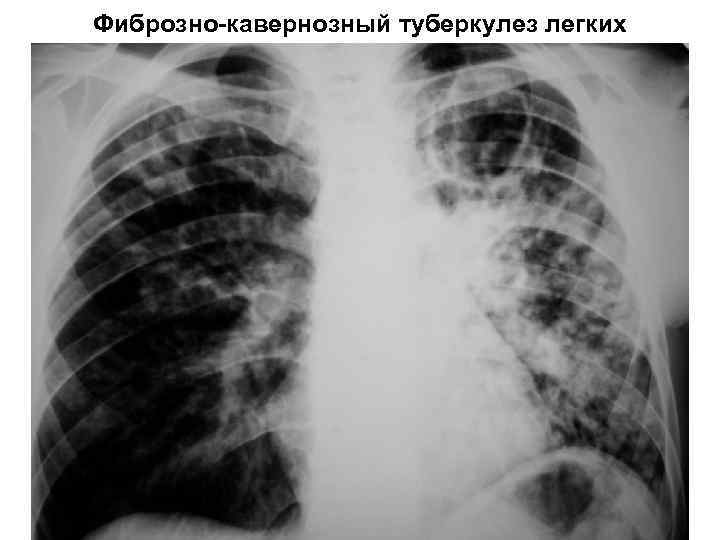
Фиброзно-кавернозный туберкулез легких

Цирротический туберкулез легких Характеризуется значительным разрастанием рубцовой ткани, среди которой остаются активные очаги, обусловливающие периодические обострения Клиника: интоксикация, кардио-респираторные жалобы Объективно: над областью поражения - западение грудной клетки, укорочение перкуторного звука, бронхиальное дыхание, иногда - различные хрипы Бактериовыделение: периодическое, скудное. В крови: чаще – без патологии, присоединении вторичной флоры - лейкоцитоз, повышение СОЭ Рентгенологически: уменьшение пораженного легкого в объеме, деформация легочного рисунка, плотные очаги, туберкулемы, поля фиброза. Органы средостения смещаются в больную сторону, корень подтягивается вверх
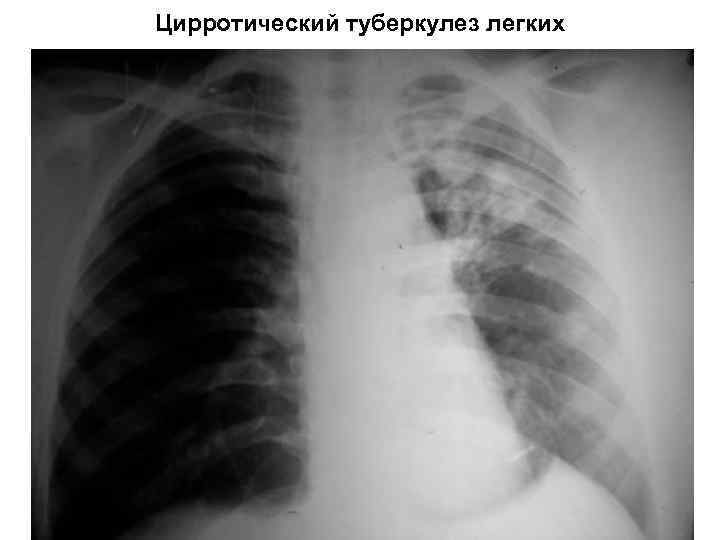
Цирротический туберкулез легких

Туберкулезный плеврит Воспаление плевры, вызванное туберкулезными микобактериями Может протекать самостоятельно или осложнять другие формы туберкулеза Возникает при проникновении МБТ гематогенным или лимфогенным путем Бывает сухой (фибринозный) и экссудативный При прорыве каверны в плевральную полость развивается эмпиема плевры Клиника: повышение температуры, боль в боку, сухой кашель, одышка Объективно: притупление перкуторного звука, резкое ослабление или отсутствие дыхания на стороне поражения В крови: повышение СОЭ, лейкоцитоз

Рентгенологически: интенсивное однородное затемнение с косым краем Основные характерные изменения плевральной жидкости: v Положительная проба Ривальта v Снижение содержания глюкозы менее половины ее содержания в крови v Преобладание лимфоцитов в клеточном составе осадка КУБ в плевральной жидкости: в 5 -7 % случаев, положительная культура – в 25 % случаев При видеоторакоскопии: бугорковые изменения в плевре, фибринные спайки, нити фибрина
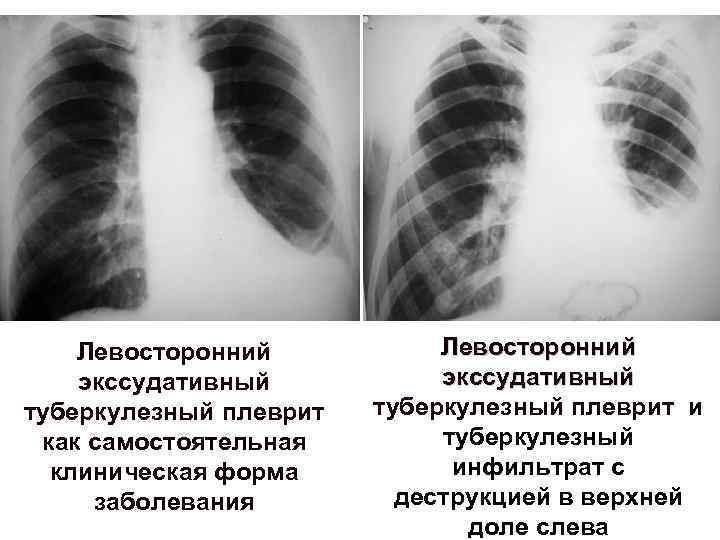
Левосторонний экссудативный туберкулезный плеврит как самостоятельная клиническая форма заболевания Левосторонний экссудативный туберкулезный плеврит и туберкулезный инфильтрат с деструкцией в верхней доле слева

Туберкулез у ВИЧ-инфицированных Развитие туберкулеза у ВИЧ-инфицированного лица означает 4 клиническую стадию ВИЧ-инфекции независимо от количества CD 4 -лимфоцитов. Особенности ко-инфекции туберкулез/ВИЧ зависят от состояния иммунной системы При уровне CD 4 -лимфоцитов более 350 клеток/мкл туберкулез протекает так же, как и у лиц, не инфицированных ВИЧ: v Наиболее распространенной формой является инфильтративный туберкулез легких v Обнаруживают КУБ в мазке мокроты v Определяют характерные изменения на рентгенограмме легких, в т. ч. с деструкцией

При уровне CD 4 -лимфоцитов менее 200 клеток/мкл течение туберкулеза характеризуется: v Преобладанием диссеминированных форм туберкулеза v Частым вовлечением в процесс внутригрудных лимфатических узлов v Склонностью к генерализации и развитию внелегочных форм туберкулеза Наиболее распространенными формами внелегочного туберкулеза у таких больных являются: v Туберкулез внутригрудных и периферических лимфатических узлов v Экссудативный плеврит v Экссудативный перикардит v Менингоэнцефалит

Клиника: длительный выраженный интоксикационный синдром, скудные респираторные жалобы Объективно: часто – увеличение периферических л/у, кандидоз полости рта, гепатоспленомегалия Могут быть: herpes Zoster, саркома Капоши, кандидоз ногтей КУБ в мокроте: у 35 -55 % пациентов В 70 % случаев при генерализации туберкулезной инфекции определяется положительная гемокультура В крови: анемия (гемоглобин < 100 г/л), лейко- и лимфопения, повышение СОЭ. Проба Манту с 2 ТЕ при количестве CD 4 -лимфоцитов менее 200 клеток/мкл отрицательная у 45 -50 % пациентов
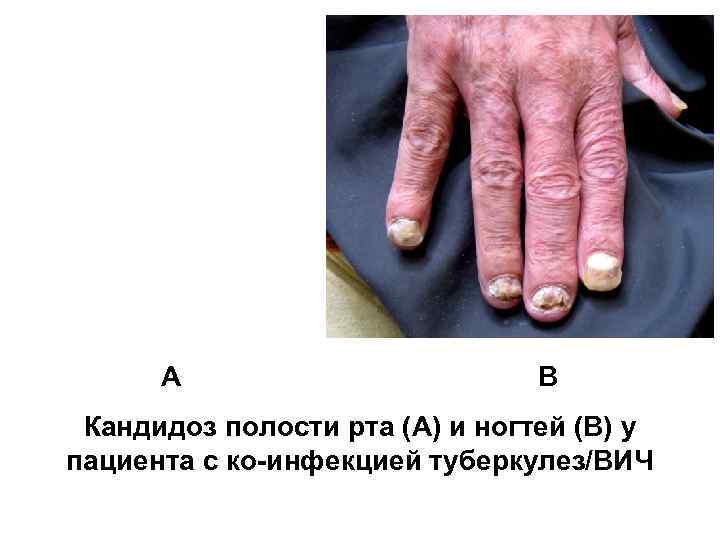
A B Кандидоз полости рта (A) и ногтей (B) у пациента с ко-инфекцией туберкулез/ВИЧ
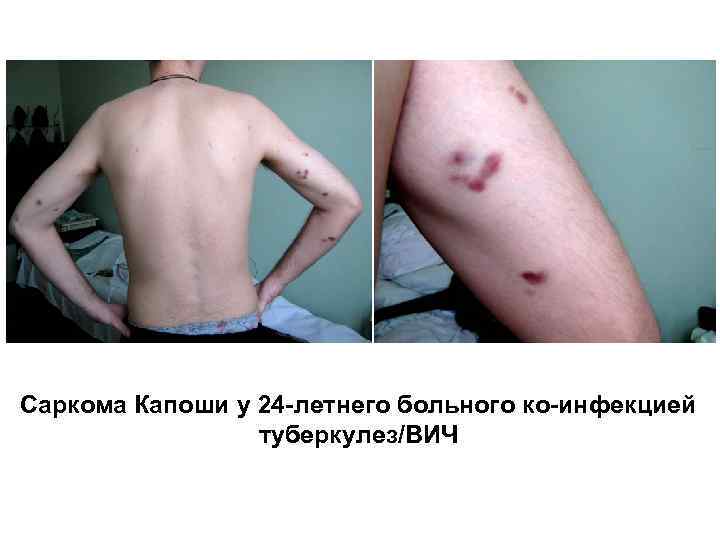
Саркома Капоши у 24 -летнего больного ко-инфекцией туберкулез/ВИЧ

Рентгенологически: по мере усиления иммунодефицита появляется милиарная и очаговая диссеминация Легочный рисунок усилен, напоминает «сетку» , среди которой определяются очаги диссеминации Нередко - плевральные выпоты, часто с двух сторон Тень средостения расширена за счет увеличенных лимфатических узлов СКТ органов брюшной полости: увеличение внутрибрюшных лимфатических узлов, увеличение и очаговая диссеминация в печени, селезенке, выпот в брюшной полости
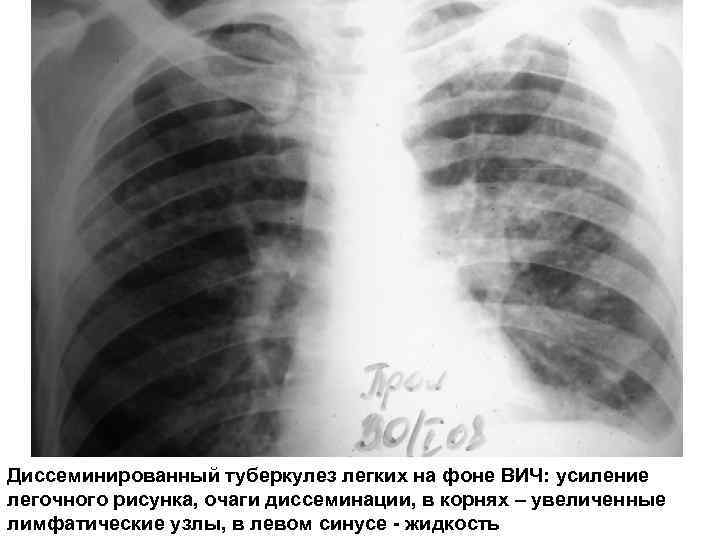
Диссеминированный туберкулез легких на фоне ВИЧ: усиление легочного рисунка, очаги диссеминации, в корнях – увеличенные лимфатические узлы, в левом синусе - жидкость

Выводы • Клинические формы туберкулеза отличаются многообразием и зависят от распространенности процесса • Диагностика основывается на выявлении характерных жалоб, данных анамнеза и объективного обследования, результатов микробиологического, радиологического и лабораторного обследования

Благодарю за внимание!
Лекция 5-лечебники.ppt