ЛЕКЦИЯ № 5 Первичные и

















































 ЛЕКЦИЯ № 5 Первичные и вторичные формы туберкулеза органов дыхания Кельманская Светлана Ивановна доцент кафедры фтизиатрии и пульмонологии Дон. НМУ
ЛЕКЦИЯ № 5 Первичные и вторичные формы туберкулеза органов дыхания Кельманская Светлана Ивановна доцент кафедры фтизиатрии и пульмонологии Дон. НМУ
 ПЛАН ЛЕКЦИИ 1. Первичные формы туберкулеза: Ø Туберкулез неустановленной локализации Ø Первичный туберкулезный комплекс Ø Туберкулез внутригрудных лимфатических узлов 2. Вторичные формы: Ø Очаговый Ø Инфильтративный Ø Казеозная пневмония Ø Туберкулема Ø Фиброзно-кавернозный туберкулез Ø Цирротический туберкулез 3. Особенность течения туберкулеза у ВИЧ-инфицированных
ПЛАН ЛЕКЦИИ 1. Первичные формы туберкулеза: Ø Туберкулез неустановленной локализации Ø Первичный туберкулезный комплекс Ø Туберкулез внутригрудных лимфатических узлов 2. Вторичные формы: Ø Очаговый Ø Инфильтративный Ø Казеозная пневмония Ø Туберкулема Ø Фиброзно-кавернозный туберкулез Ø Цирротический туберкулез 3. Особенность течения туберкулеза у ВИЧ-инфицированных
 УСЛОВИЯ РАЗВИТИЯ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА Первичными формами туберкулеза являются те проявления заболевания, которые развиваются вслед за первичным инфицированием организма МБТ Заболевают преимущественно дети и подростки У 90 -95% инфицированных лиц туберкулез не развивается, что объясняется у основной массы детей и подростков естественного(врожденного) или поствакцинного иммунитета Если в организм проникает большое количество МБТ(контакт с больными ТБ) и резистентность его снижена, то вероятность заболевания ТБ велика.
УСЛОВИЯ РАЗВИТИЯ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА Первичными формами туберкулеза являются те проявления заболевания, которые развиваются вслед за первичным инфицированием организма МБТ Заболевают преимущественно дети и подростки У 90 -95% инфицированных лиц туберкулез не развивается, что объясняется у основной массы детей и подростков естественного(врожденного) или поствакцинного иммунитета Если в организм проникает большое количество МБТ(контакт с больными ТБ) и резистентность его снижена, то вероятность заболевания ТБ велика.
 ПАТОГЕНЕЗ МБТ проникают в организм: Аэрогенным Алиментарным Контактным путем q Лимфогематогенное рассеивание инфекции q Вираж туберкулиновой пробы (ранний период первичной туберкулезной инфекции) q Развитие первичных форм туберкулеза
ПАТОГЕНЕЗ МБТ проникают в организм: Аэрогенным Алиментарным Контактным путем q Лимфогематогенное рассеивание инфекции q Вираж туберкулиновой пробы (ранний период первичной туберкулезной инфекции) q Развитие первичных форм туберкулеза
 КЛИНИЧЕСКИЕ ФОРМЫ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА Туберкулез неустановленной локализации Первичный туберкулезный комплекс Туберкулез внутригрудных лимфатических узлов
КЛИНИЧЕСКИЕ ФОРМЫ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА Туберкулез неустановленной локализации Первичный туберкулезный комплекс Туберкулез внутригрудных лимфатических узлов
 ОСОБЕННОСТИ ПЕРВИЧНЫХ ФОРМ ТУБЕРКУЛЕЗА Острое начало Преимущественное поражение III, V, VIII, IX сегментов; Всегда протекают с вовлечением в процесс лимфатической системы (лимфатические узлы и лимфатические сосуды) Протекают на фоне высокой сенсибилизации органов и тканей, поэтому туберкулиновые пробы будут более выраженными. Следствием этого является склонность к экссудативным реакциям – развивается плеврит Лимфогенное рассеивание инфекции Наличие МБТ в крови (бактериемия) и лимфе (бактериолимфемия) Склонность к доброкачественному течению, а иногда к самоизлечению
ОСОБЕННОСТИ ПЕРВИЧНЫХ ФОРМ ТУБЕРКУЛЕЗА Острое начало Преимущественное поражение III, V, VIII, IX сегментов; Всегда протекают с вовлечением в процесс лимфатической системы (лимфатические узлы и лимфатические сосуды) Протекают на фоне высокой сенсибилизации органов и тканей, поэтому туберкулиновые пробы будут более выраженными. Следствием этого является склонность к экссудативным реакциям – развивается плеврит Лимфогенное рассеивание инфекции Наличие МБТ в крови (бактериемия) и лимфе (бактериолимфемия) Склонность к доброкачественному течению, а иногда к самоизлечению
 ТУБЕРКУЛЕЗ НЕУСТАНОВЛЕННОЙ ЛОКАЛИЗАЦИИ Наличие клинического неблагополучия : функциональное расстройство со стороны различных систем организма Появление виража туберкулиновой пробы с диаметром инфильтрата 12 мм и более Микрополиаденопатия Параспецифические проявления в следствии гиперсенсибилизации (экссудативный плеврит, перикардит, ревматизм Понсе, узловатая эритема, поражение печени, селезенки, почек), реакции кратковременны, быстро исчезают на фоне десенсибилизирующей терапии
ТУБЕРКУЛЕЗ НЕУСТАНОВЛЕННОЙ ЛОКАЛИЗАЦИИ Наличие клинического неблагополучия : функциональное расстройство со стороны различных систем организма Появление виража туберкулиновой пробы с диаметром инфильтрата 12 мм и более Микрополиаденопатия Параспецифические проявления в следствии гиперсенсибилизации (экссудативный плеврит, перикардит, ревматизм Понсе, узловатая эритема, поражение печени, селезенки, почек), реакции кратковременны, быстро исчезают на фоне десенсибилизирующей терапии
 ПЕРВИЧНЫЙ ТУБЕРКУЛЕЗНЫЙ КОМПЛЕКС Клиническая форма туберкулеза легких, которая характеризуется наличием в легких участка специфического воспаления (первичного аффекта), лимфангита и лимфаденита Патогенез: попав в альвеолы, МБТ размножаются, вызывают альвеолит, при распространении на бронхиолы бронхиолит. От очага в легком процесс по лимфатическим сосудам распространяется к регионарным лимфатическим узлам, развивается лимфангит и лимфаденит Течение: Острое Подострое Инапперцептное
ПЕРВИЧНЫЙ ТУБЕРКУЛЕЗНЫЙ КОМПЛЕКС Клиническая форма туберкулеза легких, которая характеризуется наличием в легких участка специфического воспаления (первичного аффекта), лимфангита и лимфаденита Патогенез: попав в альвеолы, МБТ размножаются, вызывают альвеолит, при распространении на бронхиолы бронхиолит. От очага в легком процесс по лимфатическим сосудам распространяется к регионарным лимфатическим узлам, развивается лимфангит и лимфаденит Течение: Острое Подострое Инапперцептное
 КЛИНИКА ПЕРВИЧНОГО ТУБЕРКУЛЕЗНОГО КОМПЛЕКСА Начало и клинические проявления заболевания зависят от выраженности морфологических изменений Возраст детей влияет на клинические проявления первичного туберкулезного комплекса Склонность к распространенным процессам отмечается у детей до 7 лет вследствие особенностей анатомического строения легких При остром начале заболевания ярко выражены симптомы интоксикации При постепенном – больные на протяжении нескольких недель могут иметь удовлетворительное состояние
КЛИНИКА ПЕРВИЧНОГО ТУБЕРКУЛЕЗНОГО КОМПЛЕКСА Начало и клинические проявления заболевания зависят от выраженности морфологических изменений Возраст детей влияет на клинические проявления первичного туберкулезного комплекса Склонность к распространенным процессам отмечается у детей до 7 лет вследствие особенностей анатомического строения легких При остром начале заболевания ярко выражены симптомы интоксикации При постепенном – больные на протяжении нескольких недель могут иметь удовлетворительное состояние
 МОРФОЛОГИЧЕСКИЕ ФАЗЫ ТЕЧЕНИЯ ПЕРВИЧНОГО ТУБЕРКУЛЕЗНОГО КОМПЛЕКСА 1. Стадия инфильтрации – характеризуется наличием одной гомогенной тени, зоны перифокального воспаления, которая сливается с расширенным корнем легкого (пневмоническая стадия) 2. Стадия биполярности – исчезает лимфангит, рассасывается перифокальное воспаление и четко различаются – полюса 3. Стадия уплотнения – начинают откладываться соли кальция 4. Стадия петрификации – характеризуется образованием очагов Гона и петрифицированных внутригрудных лимфатических узлов
МОРФОЛОГИЧЕСКИЕ ФАЗЫ ТЕЧЕНИЯ ПЕРВИЧНОГО ТУБЕРКУЛЕЗНОГО КОМПЛЕКСА 1. Стадия инфильтрации – характеризуется наличием одной гомогенной тени, зоны перифокального воспаления, которая сливается с расширенным корнем легкого (пневмоническая стадия) 2. Стадия биполярности – исчезает лимфангит, рассасывается перифокальное воспаление и четко различаются – полюса 3. Стадия уплотнения – начинают откладываться соли кальция 4. Стадия петрификации – характеризуется образованием очагов Гона и петрифицированных внутригрудных лимфатических узлов
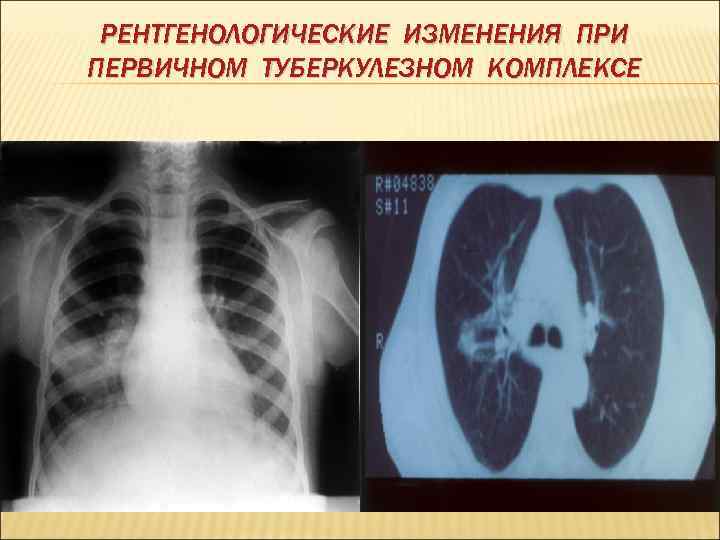
 РЕНТГЕНОЛОГИЧЕСКИЕ ДАННЫЕ Неосложненный первичный туберкулезный комплекс характеризуется наличием негомогенного затенения слабой и средней интенсивности, ограниченного или распространенного с нечеткими контурами, сливающегося с тенью корня легкого Тень корня на стороне поражения не дифференцируется в следствие вовлечения в воспалительный процесс внутригрудных лимфатических узлов и на другой стороне. Рентгенологическая картина может быть похожа на проявления неспецифической пневмонии.
РЕНТГЕНОЛОГИЧЕСКИЕ ДАННЫЕ Неосложненный первичный туберкулезный комплекс характеризуется наличием негомогенного затенения слабой и средней интенсивности, ограниченного или распространенного с нечеткими контурами, сливающегося с тенью корня легкого Тень корня на стороне поражения не дифференцируется в следствие вовлечения в воспалительный процесс внутригрудных лимфатических узлов и на другой стороне. Рентгенологическая картина может быть похожа на проявления неспецифической пневмонии.
 ОСЛОЖНЕННОЕ ТЕЧЕНИЕ ПЕРВИЧНОГО ТУБЕРКУЛЕЗНОГО КОМПЛЕКСА Туберкулез бронха Плеврит Ателектаз Генерализация туберкулезного процесса Первичная легочная каверна Казеозная пневмония
ОСЛОЖНЕННОЕ ТЕЧЕНИЕ ПЕРВИЧНОГО ТУБЕРКУЛЕЗНОГО КОМПЛЕКСА Туберкулез бронха Плеврит Ателектаз Генерализация туберкулезного процесса Первичная легочная каверна Казеозная пневмония
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ПЕРВИЧНОМ ТУБЕРКУЛЕЗНОМ КОМПЛЕКСЕ
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ПЕРВИЧНОМ ТУБЕРКУЛЕЗНОМ КОМПЛЕКСЕ
 ТУБЕРКУЛЕЗ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ Клиническая форма туберкулеза, при которой поражаются различные группы внутригрудных лимфатических узлов Наиболее часто встречающаяся форма первичного туберкулеза (в структуре клинических форм первичного туберкулеза составляет от 60 до 80%). Возникает вследствие попадания МБТ в лимфатические узлы гематогенным или лимфогенным путем, где они размножаются и вызывают специфические изменения
ТУБЕРКУЛЕЗ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ Клиническая форма туберкулеза, при которой поражаются различные группы внутригрудных лимфатических узлов Наиболее часто встречающаяся форма первичного туберкулеза (в структуре клинических форм первичного туберкулеза составляет от 60 до 80%). Возникает вследствие попадания МБТ в лимфатические узлы гематогенным или лимфогенным путем, где они размножаются и вызывают специфические изменения
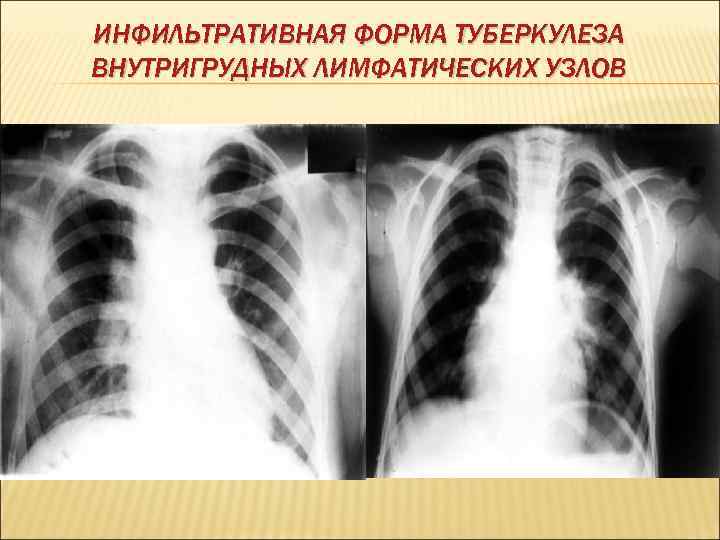
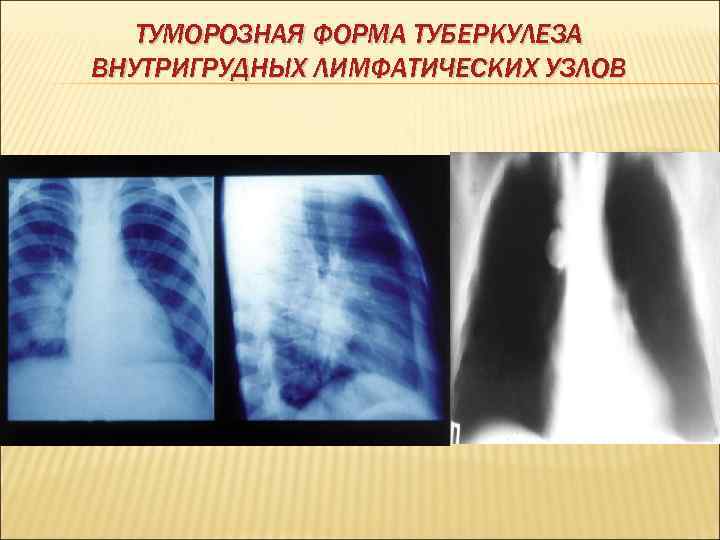
 МОРФОЛОГИЧЕСКИЕ И РЕТНГЕНОЛОГИЧЕСКИЕ ВАРИАНТЫ ТУБЕРКУЛЕЗА ВНУТРИГРУДНЫХ инфильтративная ЛИМФАТИЧЕСКИХ УЗЛОВ Возникает специфическая гиперплазия лимфоидной ткани. Воспалительный процесс выходит за пределы лимфатического узла и распространяется на легочную ткань. Корни легких расширены, бесструктурны и имеют наружный размытый (нечетко очерченный) контур за счет перинодулярного воспаления. туморозная (опухолевидная) Лимфатические узлы увеличиваются значительно (до 5 см). Лимфоидная ткань замещается казеозом, но воспалительный процесс не выходит за пределы капсулы лимфатического узла В рентгеновском отображении опухолевидный тип изменения в лимфатических узлах, имеет четкий наружный полициклический наружный контур малая лимфатические узлы увеличиваются очень незначительно и выявить их можно только на томограмме корня легкого или КТ индуративная разрастание фиброзной ткани из остаточных казеозных очагов в лимфатических узлах
МОРФОЛОГИЧЕСКИЕ И РЕТНГЕНОЛОГИЧЕСКИЕ ВАРИАНТЫ ТУБЕРКУЛЕЗА ВНУТРИГРУДНЫХ инфильтративная ЛИМФАТИЧЕСКИХ УЗЛОВ Возникает специфическая гиперплазия лимфоидной ткани. Воспалительный процесс выходит за пределы лимфатического узла и распространяется на легочную ткань. Корни легких расширены, бесструктурны и имеют наружный размытый (нечетко очерченный) контур за счет перинодулярного воспаления. туморозная (опухолевидная) Лимфатические узлы увеличиваются значительно (до 5 см). Лимфоидная ткань замещается казеозом, но воспалительный процесс не выходит за пределы капсулы лимфатического узла В рентгеновском отображении опухолевидный тип изменения в лимфатических узлах, имеет четкий наружный полициклический наружный контур малая лимфатические узлы увеличиваются очень незначительно и выявить их можно только на томограмме корня легкого или КТ индуративная разрастание фиброзной ткани из остаточных казеозных очагов в лимфатических узлах
 ИНФИЛЬТРАТИВНАЯ ФОРМА ТУБЕРКУЛЕЗА ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
ИНФИЛЬТРАТИВНАЯ ФОРМА ТУБЕРКУЛЕЗА ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
 ТУМОРОЗНАЯ ФОРМА ТУБЕРКУЛЕЗА ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
ТУМОРОЗНАЯ ФОРМА ТУБЕРКУЛЕЗА ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
 КЛИНИКА Клинические проявления зависят от: Характера туберкулезного воспаления Локализации поражения (т. е. какие группы лимфатических узлов поражаются) Объема поражения (сколько групп лимфатических узлов поражены) Возраста ребенка Наличия вакцинации (клиника стертая, невыразительная) Наличия осложнений
КЛИНИКА Клинические проявления зависят от: Характера туберкулезного воспаления Локализации поражения (т. е. какие группы лимфатических узлов поражаются) Объема поражения (сколько групп лимфатических узлов поражены) Возраста ребенка Наличия вакцинации (клиника стертая, невыразительная) Наличия осложнений
 ОСЛОЖНЕНИЯ Ранние: Экссудативный плеврит Туберкулез бронха возникает вследствие распространения процесса из лимфатических узлов на стенку бронха и сопровождается тяжелым кашлем. Микроперфорация стенки бронха с последующим развитием специфического эндобронхита Ателектаз, который развивается вследствие сдавления бронха пораженным лимфатическим узлом (компрессионный ателектаз), или развития специфического эндобронхита (обтурационный ателектаз). Диссеминация бронхогенная - в нижние отделы легких, возникающая после перфорации стенки бронха, лимофгенная или гематогенная Поздние: Прикорневые бронхоэктазы Кровохарканье и легочное кровотечение бронхолитиаз
ОСЛОЖНЕНИЯ Ранние: Экссудативный плеврит Туберкулез бронха возникает вследствие распространения процесса из лимфатических узлов на стенку бронха и сопровождается тяжелым кашлем. Микроперфорация стенки бронха с последующим развитием специфического эндобронхита Ателектаз, который развивается вследствие сдавления бронха пораженным лимфатическим узлом (компрессионный ателектаз), или развития специфического эндобронхита (обтурационный ателектаз). Диссеминация бронхогенная - в нижние отделы легких, возникающая после перфорации стенки бронха, лимофгенная или гематогенная Поздние: Прикорневые бронхоэктазы Кровохарканье и легочное кровотечение бронхолитиаз
 ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ Клиническая форма туберкулеза, которая характеризуется образованием множественных туберкулезных очагов в результате рассеивания МБТ в легких. Патогенез диссеминированного туберкулеза отличается от других форм. Необходимо следующие условия: 1. Наличие в организме активно текущего ТБ или следов ранее перенесенного ТБ; 2. Микобактериемии (Гематогенным путем, Лимфогенным, Смешанным (лимфогематогенным)) 3. Снижение сопротивляемости организма 4. Специфическое сенсибилизированное состояние сосудов и легочной ткани, способствующих выходу МБТ из кровяного русла и фиксации их в легких и других органах.
ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ Клиническая форма туберкулеза, которая характеризуется образованием множественных туберкулезных очагов в результате рассеивания МБТ в легких. Патогенез диссеминированного туберкулеза отличается от других форм. Необходимо следующие условия: 1. Наличие в организме активно текущего ТБ или следов ранее перенесенного ТБ; 2. Микобактериемии (Гематогенным путем, Лимфогенным, Смешанным (лимфогематогенным)) 3. Снижение сопротивляемости организма 4. Специфическое сенсибилизированное состояние сосудов и легочной ткани, способствующих выходу МБТ из кровяного русла и фиксации их в легких и других органах.
 ТЕЧЕНИЕ ДИССЕМИНИРОВАННОГО ТУБЕРКУЛЕЗА Острый Подострый Хронический
ТЕЧЕНИЕ ДИССЕМИНИРОВАННОГО ТУБЕРКУЛЕЗА Острый Подострый Хронический
 ОСТРЫЙ ГЕМАТОГЕННО - ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ (МИЛИАРНЫЙ) Генерализованная форма туберкулеза, которая характеризуется равномерным густым высыпанием мелких, с просяное зерно, туберкулезных бугорков в легких. Он, чаще всего, бывает генерализованным с образованием очагов в легких, печени, селезенке, кишечнике, мозговых оболочках. Патоморфология. Характеризуется поражением капилляров и мелких вен, когда в межальвеолярных перегородках, реже в альвеолах образуются в основном продуктивные, реже экссудативные бугорки по ходу сосудов. Бугорки имеют однотипное строение в связи с одномоментностью их образования. В легких развиваются острые микроциркуляторные дистрофические изменения. Легкие чаще поражаются на всем протяжении В зависимости от того, какие симптомы преобладают, выделяют: острый милиарный сепсис тифоидная форма легочная форма менингеальная форма
ОСТРЫЙ ГЕМАТОГЕННО - ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ (МИЛИАРНЫЙ) Генерализованная форма туберкулеза, которая характеризуется равномерным густым высыпанием мелких, с просяное зерно, туберкулезных бугорков в легких. Он, чаще всего, бывает генерализованным с образованием очагов в легких, печени, селезенке, кишечнике, мозговых оболочках. Патоморфология. Характеризуется поражением капилляров и мелких вен, когда в межальвеолярных перегородках, реже в альвеолах образуются в основном продуктивные, реже экссудативные бугорки по ходу сосудов. Бугорки имеют однотипное строение в связи с одномоментностью их образования. В легких развиваются острые микроциркуляторные дистрофические изменения. Легкие чаще поражаются на всем протяжении В зависимости от того, какие симптомы преобладают, выделяют: острый милиарный сепсис тифоидная форма легочная форма менингеальная форма
 КЛИНИЧЕСКАЯ КАРТИНА (1) Острая форма диссеминированного туберкулеза возникает внезапно, практически без продромального периода, сопровождается тяжелой интоксикацией, тахикардией и одышкой, гипертермией В крови: увеличение СОЭ, умеренный лейкоцитоз, лимфопения и моноцитоз Заболевание часто проявляет себя как лихорадка неясного генеза, иногда с двугорбой температурной кривой, нередко сопровождаемая анемией и спленомегалией. В детском возрасте милиарный туберкулез способен быть молниеносным Реакция на туберкулин может быть от отрицательной до гиперергической, однако по мере прогрессирования процесса она угасает и вскоре становится отрицательной (отрицательная анергия)
КЛИНИЧЕСКАЯ КАРТИНА (1) Острая форма диссеминированного туберкулеза возникает внезапно, практически без продромального периода, сопровождается тяжелой интоксикацией, тахикардией и одышкой, гипертермией В крови: увеличение СОЭ, умеренный лейкоцитоз, лимфопения и моноцитоз Заболевание часто проявляет себя как лихорадка неясного генеза, иногда с двугорбой температурной кривой, нередко сопровождаемая анемией и спленомегалией. В детском возрасте милиарный туберкулез способен быть молниеносным Реакция на туберкулин может быть от отрицательной до гиперергической, однако по мере прогрессирования процесса она угасает и вскоре становится отрицательной (отрицательная анергия)
 КЛИНИЧЕСКАЯ КАРТИНА (2) В мокроте отсутствуют МБТ, можно исследовать кровь на ПЦР При трахеобронхоскопии у больных диссеминированным туберкулезом легких можно обнаружить высыпание бугорков на слизистой оболочке бронхов Аускультация и перкуссия первое время остаются неинформативными, выявить очаги на рентгенограмме можно раньше, чем выслушать хрипы Клиническая картина опережает рентгенологическую картину на 2 -6 недели. Менингеальные знаки в виде менингизма или клинические проявления менингита и менингоэнцефалита
КЛИНИЧЕСКАЯ КАРТИНА (2) В мокроте отсутствуют МБТ, можно исследовать кровь на ПЦР При трахеобронхоскопии у больных диссеминированным туберкулезом легких можно обнаружить высыпание бугорков на слизистой оболочке бронхов Аускультация и перкуссия первое время остаются неинформативными, выявить очаги на рентгенограмме можно раньше, чем выслушать хрипы Клиническая картина опережает рентгенологическую картину на 2 -6 недели. Менингеальные знаки в виде менингизма или клинические проявления менингита и менингоэнцефалита
 РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА (1) При гематогенной диссеминации рентгенологически через 10 -14 дней от начала заболевания в обоих легких обнаруживаются симметрично расположенные мелкие (1 - 2 мм) однотипные очаги округлой формы с довольно четкими контурами. Очаги расположены периваскулярно, в виде цепочки. Милиарный туберкулез может характеризоваться двусторонней симметричной тотальной мягко- или мелкоочаговой диссеминацией
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА (1) При гематогенной диссеминации рентгенологически через 10 -14 дней от начала заболевания в обоих легких обнаруживаются симметрично расположенные мелкие (1 - 2 мм) однотипные очаги округлой формы с довольно четкими контурами. Очаги расположены периваскулярно, в виде цепочки. Милиарный туберкулез может характеризоваться двусторонней симметричной тотальной мягко- или мелкоочаговой диссеминацией
 РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА (2) Обзорная рентгенограмма Морфологические изменения
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА (2) Обзорная рентгенограмма Морфологические изменения
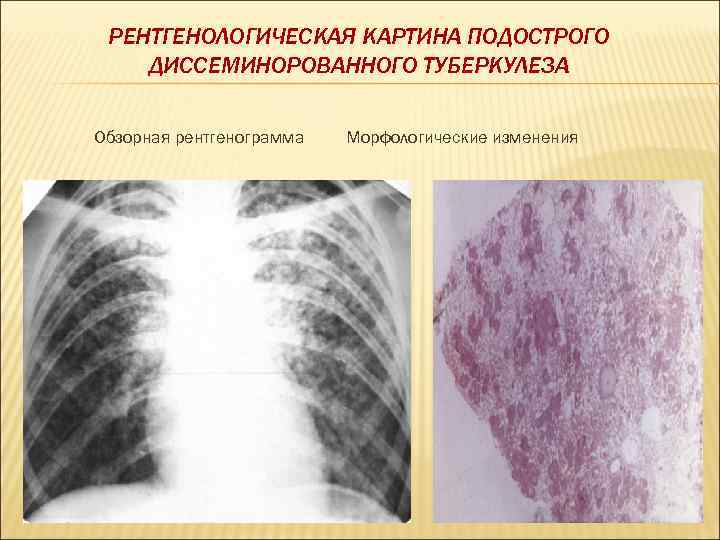
 ПОДОСТРЫЙ ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ Патоморфология. Подострый диссеминированный туберкулез характеризуется вовлечением в процесс более крупных сосудов. Очаги при этом варианте течения имеют средние и большие размеры, тканевая реакция эксудативно- продуктивная, эксудативно- некротическая Возможно образование деструкции легочной ткани Клинически протекает: § остро и подостро § С симптомами интоксикации § возможно внелегочное поражение
ПОДОСТРЫЙ ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ Патоморфология. Подострый диссеминированный туберкулез характеризуется вовлечением в процесс более крупных сосудов. Очаги при этом варианте течения имеют средние и большие размеры, тканевая реакция эксудативно- продуктивная, эксудативно- некротическая Возможно образование деструкции легочной ткани Клинически протекает: § остро и подостро § С симптомами интоксикации § возможно внелегочное поражение
 ХРОНИЧЕСКИЙ ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ Развивается в результате многократно повторяющихся волн микобактеремии, что приводит к появлению все новых и новых очагов в легких, имеет волнообразное течение Патоморфология. За счет разного времени образования очаги различаются по размеру и плотности, и бывают не только продуктивными, но и эксудативно- некротическими Клиника: мало выраженные симптомы интоксикации Легочно - сердечная недостаточность
ХРОНИЧЕСКИЙ ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ Развивается в результате многократно повторяющихся волн микобактеремии, что приводит к появлению все новых и новых очагов в легких, имеет волнообразное течение Патоморфология. За счет разного времени образования очаги различаются по размеру и плотности, и бывают не только продуктивными, но и эксудативно- некротическими Клиника: мало выраженные симптомы интоксикации Легочно - сердечная недостаточность
 РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА ПОДОСТРОГО И ХРОНИЧЕСКОГО ДИССЕМИНОРОВАННОГО ТУБЕРКУЛЕЗА Подострый диссеминированный туберкулез: § симметричные очаги с преимущественной локализацией в верхних и средних отделах легких § инфильтративные фокусы § наличие множественных или единичных штампованных каверн § частое поражение плевры Хронический диссеминированный туберкулез: § полиморфные очаги различных размеров § штампованные каверны § фиброзные изменения в легких § бронхоэктазы
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА ПОДОСТРОГО И ХРОНИЧЕСКОГО ДИССЕМИНОРОВАННОГО ТУБЕРКУЛЕЗА Подострый диссеминированный туберкулез: § симметричные очаги с преимущественной локализацией в верхних и средних отделах легких § инфильтративные фокусы § наличие множественных или единичных штампованных каверн § частое поражение плевры Хронический диссеминированный туберкулез: § полиморфные очаги различных размеров § штампованные каверны § фиброзные изменения в легких § бронхоэктазы
 РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА ПОДОСТРОГО ДИССЕМИНОРОВАННОГО ТУБЕРКУЛЕЗА Обзорная рентгенограмма Морфологические изменения
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА ПОДОСТРОГО ДИССЕМИНОРОВАННОГО ТУБЕРКУЛЕЗА Обзорная рентгенограмма Морфологические изменения
 ОЧАГОВЫЙ ТУБЕРКУЛЕЗ Клиническая форма туберкулеза, которая характеризуется наличием различных по генезу и давности небольших (до 10 мм в диаметре, преимущественно продуктивного характера), очагов в пределах 1 -2 сегментов в одном или обоих легких и малосимптомным течением. Выделяют: Мягкоочаговый туберкулез– это очаговый туберкулез в фазе инфильтрации, то есть свежая форма заболевания, которую необходимо лечить. Фиброзно-очаговый туберкулез – это очаговый туберкулез в фазе уплотнения и обызвествления. Эта форма развивается в результате инволютивного течения любой клинической форсы туберкулеза, чаще инфильтративной, диссеминированной.
ОЧАГОВЫЙ ТУБЕРКУЛЕЗ Клиническая форма туберкулеза, которая характеризуется наличием различных по генезу и давности небольших (до 10 мм в диаметре, преимущественно продуктивного характера), очагов в пределах 1 -2 сегментов в одном или обоих легких и малосимптомным течением. Выделяют: Мягкоочаговый туберкулез– это очаговый туберкулез в фазе инфильтрации, то есть свежая форма заболевания, которую необходимо лечить. Фиброзно-очаговый туберкулез – это очаговый туберкулез в фазе уплотнения и обызвествления. Эта форма развивается в результате инволютивного течения любой клинической форсы туберкулеза, чаще инфильтративной, диссеминированной.
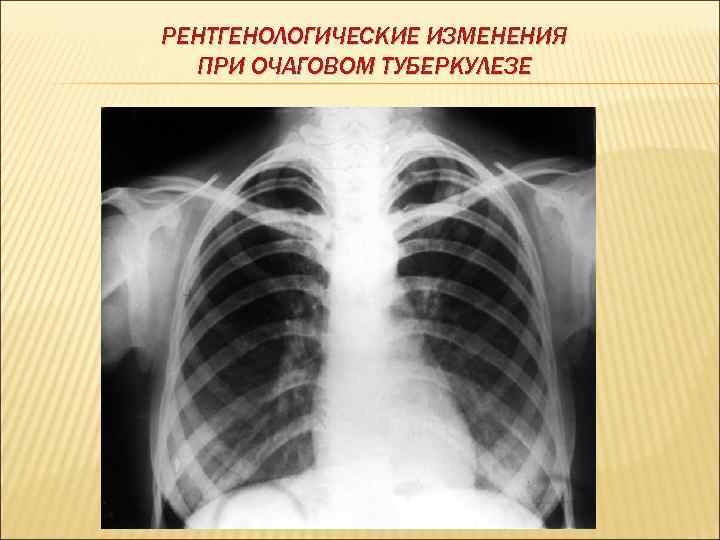
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ОЧАГОВОМ ТУБЕРКУЛЕЗЕ
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ОЧАГОВОМ ТУБЕРКУЛЕЗЕ
 КЛИНИЧЕСКАЯ КАРТИНА Большинство больных очаговым туберкулезом не отмечают никаких симптомов заболевания. Вместе с тем, при очаговом туберкулезе могут наблюдаться симптомы интоксикации и симптомы поражения органов дыхания. Интоксикационный синдром проявляется длительным субфебрилитетом, снижением аппетита и трудоспособности, потливостью, недомоганием. Симптомы поражения органов дыхания проявляются в виде жалоб больного на покашливание с незначительным выделением мокроты.
КЛИНИЧЕСКАЯ КАРТИНА Большинство больных очаговым туберкулезом не отмечают никаких симптомов заболевания. Вместе с тем, при очаговом туберкулезе могут наблюдаться симптомы интоксикации и симптомы поражения органов дыхания. Интоксикационный синдром проявляется длительным субфебрилитетом, снижением аппетита и трудоспособности, потливостью, недомоганием. Симптомы поражения органов дыхания проявляются в виде жалоб больного на покашливание с незначительным выделением мокроты.
 ИНФИЛЬТРАТИВНЫЙ ТУБЕРКУЛЕЗ Клиническая форма, характеризующаяся наличием в легких одного или нескольких участков специфического воспаления размерами более 1 см. Среди лиц с впервые выявленным туберкулезом легких инфильтративный туберкулез встречается в 60% случаев. Патоморфология: § Инфильтрат – это туберкулезный очаг с перифокальным воспалением, которое развивается вокруг свежих или старых очагов. Свежие очаги возникают вследствие: а)экзогенной суперинфекции; б)эндогенной реактивации. § Характерной особенностью инфильтративного туберкулеза является преобладание перифокального экссудативного воспаления с наличием очагов казеозного некроза.
ИНФИЛЬТРАТИВНЫЙ ТУБЕРКУЛЕЗ Клиническая форма, характеризующаяся наличием в легких одного или нескольких участков специфического воспаления размерами более 1 см. Среди лиц с впервые выявленным туберкулезом легких инфильтративный туберкулез встречается в 60% случаев. Патоморфология: § Инфильтрат – это туберкулезный очаг с перифокальным воспалением, которое развивается вокруг свежих или старых очагов. Свежие очаги возникают вследствие: а)экзогенной суперинфекции; б)эндогенной реактивации. § Характерной особенностью инфильтративного туберкулеза является преобладание перифокального экссудативного воспаления с наличием очагов казеозного некроза.
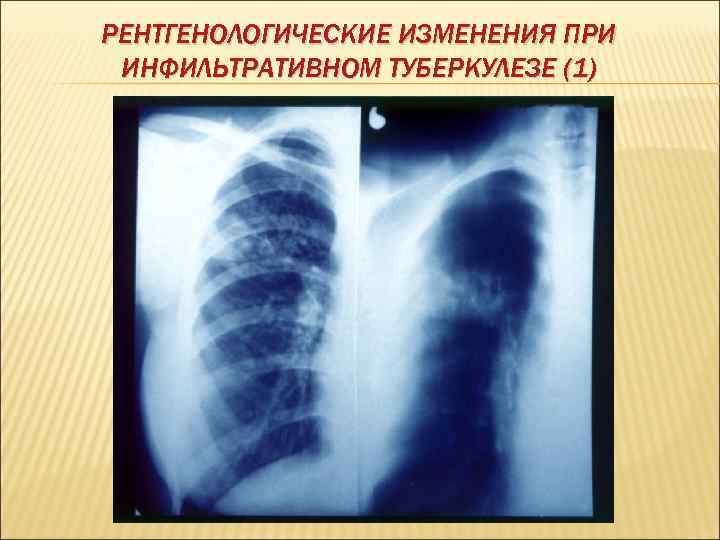
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (1)
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (1)
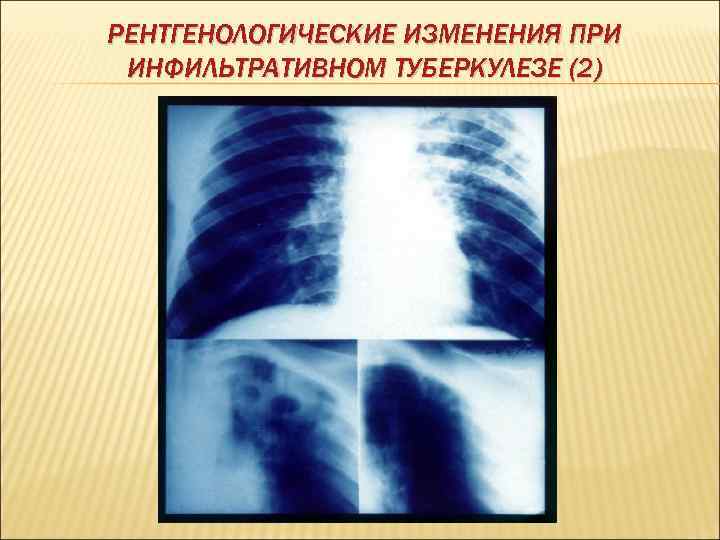
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (2)
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (2)
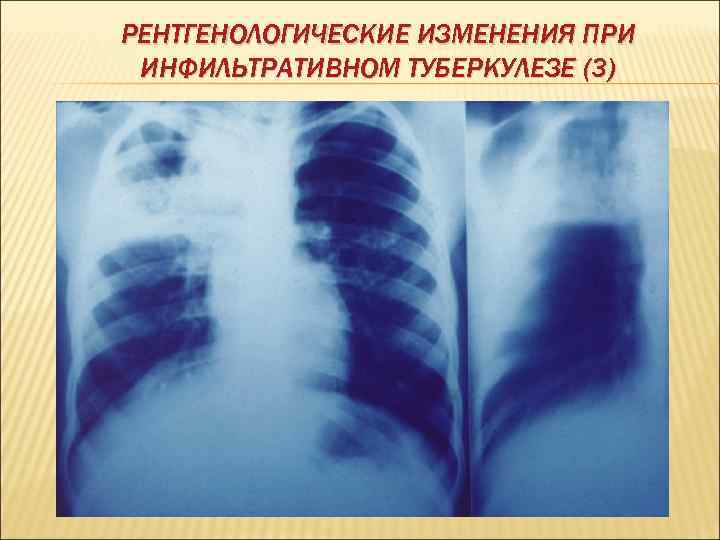
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (3)
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (3)
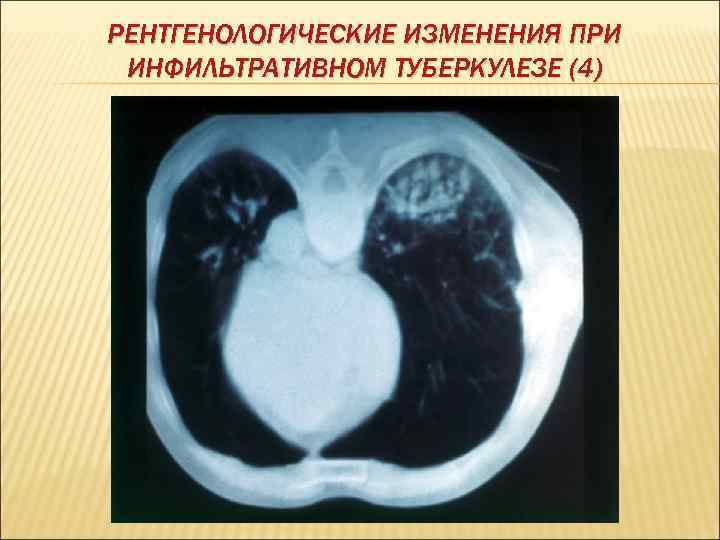
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (4)
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ИНФИЛЬТРАТИВНОМ ТУБЕРКУЛЕЗЕ (4)
 КЛИНИКА ИНФИЛЬТРАТИВНОГО ТУБЕРКУЛЕЗА Инфильтративный туберкулез не имеет характерной клинической картины. Чаще всего он начинается и протекает под видом другого заболевания, «маски» туберкулеза : гриппа пневмонии острой респираторной вирусной инфекции рака легкого
КЛИНИКА ИНФИЛЬТРАТИВНОГО ТУБЕРКУЛЕЗА Инфильтративный туберкулез не имеет характерной клинической картины. Чаще всего он начинается и протекает под видом другого заболевания, «маски» туберкулеза : гриппа пневмонии острой респираторной вирусной инфекции рака легкого
 КАЗЕОЗНАЯ ПНЕВМОНИЯ Острая специфическая пневмония, которая характеризуется быстро нарастающими казеозно-некротическими изменениями и тяжелым, нередко быстро прогрессирующим течением и высокой летальностью. Патогенез и патоморфология: Возникновению казеозной пневмонии способствует резкое истощение защитных сил организма массивная вирулентная инфекция. Казеозная пневмония может осложнять течение фиброзно- кавернозного, диссеминированного, инфильтративного, а так же первичные формы туберкулеза. В зависимости от патоморфологических изменений выделяют ацинозную, лобулярную и лобарную казеозную пневмонию.
КАЗЕОЗНАЯ ПНЕВМОНИЯ Острая специфическая пневмония, которая характеризуется быстро нарастающими казеозно-некротическими изменениями и тяжелым, нередко быстро прогрессирующим течением и высокой летальностью. Патогенез и патоморфология: Возникновению казеозной пневмонии способствует резкое истощение защитных сил организма массивная вирулентная инфекция. Казеозная пневмония может осложнять течение фиброзно- кавернозного, диссеминированного, инфильтративного, а так же первичные формы туберкулеза. В зависимости от патоморфологических изменений выделяют ацинозную, лобулярную и лобарную казеозную пневмонию.
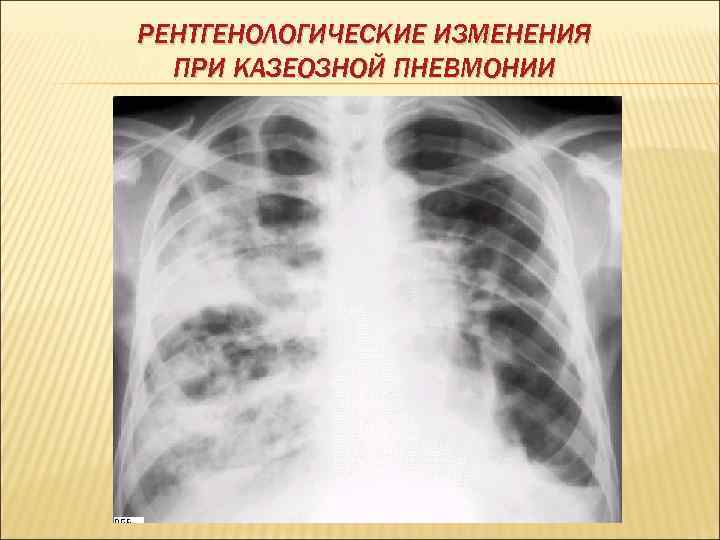
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ КАЗЕОЗНОЙ ПНЕВМОНИИ
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ КАЗЕОЗНОЙ ПНЕВМОНИИ
 КЛИНИКА КАЗЕОЗНОЙ ПНЕВМОНИИ острое начало с высокой температурой тела, тяжелые симптомы интоксикации одышка боль в грудной клетке, кашель с выделением мокроты, содержащей примеси крови. перкуторно определяется тупой звук аускультативно – большое количество звучных разнокалиберных, иногда хлюпающих, влажных хрипов МБТ в мокроте определяются в случае образования полостей распада при исследовании крови – лейкоцитоз (14 -20 х109/л), сдвиг лейкоцитарной формулы влево, повышение СОЭ до 50 -70 мм/ч рентгенологически определяется массивное затенение без четких границ, первоначально гомогенного характера, позже – с наличием полости распада.
КЛИНИКА КАЗЕОЗНОЙ ПНЕВМОНИИ острое начало с высокой температурой тела, тяжелые симптомы интоксикации одышка боль в грудной клетке, кашель с выделением мокроты, содержащей примеси крови. перкуторно определяется тупой звук аускультативно – большое количество звучных разнокалиберных, иногда хлюпающих, влажных хрипов МБТ в мокроте определяются в случае образования полостей распада при исследовании крови – лейкоцитоз (14 -20 х109/л), сдвиг лейкоцитарной формулы влево, повышение СОЭ до 50 -70 мм/ч рентгенологически определяется массивное затенение без четких границ, первоначально гомогенного характера, позже – с наличием полости распада.
 ТУБЕРКУЛЕМА Различного генеза инкапсулированное, с преобладанием казеоза образование, более 10 мм в диаметре, с малосимптомным течением. Туберкулема чаще всего локализуется в легких, но может также возникать в лимфатических узлах, почках, мозге, половых органах встречается у лиц молодого и зрелого возраста. Различают туберкулемы: по строению: гомогенные, конгломератные, слоистые; по количеству: единичные, множественные. По течению: туберкулемы со стабильным течением – длительное время остаются у больных без динамики туберкулемы с регрессирующим течением – медленно уменьшаются и постепенно на их месте образуются очаги, фиброзные изменения; туберкулемы с прогрессирующим течением – это туберкулемы, у которых со временем появляется распад.
ТУБЕРКУЛЕМА Различного генеза инкапсулированное, с преобладанием казеоза образование, более 10 мм в диаметре, с малосимптомным течением. Туберкулема чаще всего локализуется в легких, но может также возникать в лимфатических узлах, почках, мозге, половых органах встречается у лиц молодого и зрелого возраста. Различают туберкулемы: по строению: гомогенные, конгломератные, слоистые; по количеству: единичные, множественные. По течению: туберкулемы со стабильным течением – длительное время остаются у больных без динамики туберкулемы с регрессирующим течением – медленно уменьшаются и постепенно на их месте образуются очаги, фиброзные изменения; туберкулемы с прогрессирующим течением – это туберкулемы, у которых со временем появляется распад.
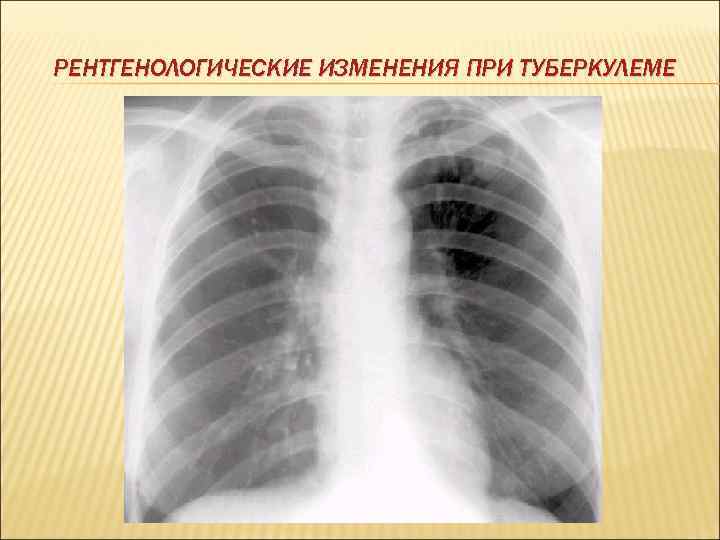
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ТУБЕРКУЛЕМЕ
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ТУБЕРКУЛЕМЕ
 ТУБЕРКУЛЕЗНЫЙ ПЛЕВРИТ Туберкулезный плеврит — клиническая форма туберкулеза органов дыхания, патоморфологической основой которого является гранулематозный процесс в плевральных листках, развившийся в результате лимфогематогенной диссеминации микобактерий туберкулеза. Туберкулезный плеврит может являться: -самостоятельной клинической формой - осложнением других форм туберкулеза любой локализации.
ТУБЕРКУЛЕЗНЫЙ ПЛЕВРИТ Туберкулезный плеврит — клиническая форма туберкулеза органов дыхания, патоморфологической основой которого является гранулематозный процесс в плевральных листках, развившийся в результате лимфогематогенной диссеминации микобактерий туберкулеза. Туберкулезный плеврит может являться: -самостоятельной клинической формой - осложнением других форм туберкулеза любой локализации.
 ОСОБЕННОСТЬ ТУБЕРКУЛЕЗНЫХ ПЛЕВРИТОВ В ПЕРИОД ЭПИДЕМИИ Необходимо отметить характерную особенность ТБ плевритов в период эпидемии туберкулеза в Украине • в большинстве случаев туберкулезный плеврит регистрируется как самостоятельная нозологическая форма заболевания, нередко без сопутствующего специфического поражения легких или других органов и структур грудной полости.
ОСОБЕННОСТЬ ТУБЕРКУЛЕЗНЫХ ПЛЕВРИТОВ В ПЕРИОД ЭПИДЕМИИ Необходимо отметить характерную особенность ТБ плевритов в период эпидемии туберкулеза в Украине • в большинстве случаев туберкулезный плеврит регистрируется как самостоятельная нозологическая форма заболевания, нередко без сопутствующего специфического поражения легких или других органов и структур грудной полости.
 ПАТОГЕНЕЗ резервуаром инфекции в организме считают внутригрудные лимфатические узлы или реактивацию процесса в зоне остаточных туберкулезных изменений. перифокальное воспаление висцеральной плевры при субплевральной локализации легочного процесса. лимфогенная диссеминация - одним из ведущих путей распространения туберкулезной инфекции в организме. наряду с поражением плевры у некоторых больных возможна мелкоочаговая диссеминация в легочной ткани, не выявляемая рентгенологическими методами исследования.
ПАТОГЕНЕЗ резервуаром инфекции в организме считают внутригрудные лимфатические узлы или реактивацию процесса в зоне остаточных туберкулезных изменений. перифокальное воспаление висцеральной плевры при субплевральной локализации легочного процесса. лимфогенная диссеминация - одним из ведущих путей распространения туберкулезной инфекции в организме. наряду с поражением плевры у некоторых больных возможна мелкоочаговая диссеминация в легочной ткани, не выявляемая рентгенологическими методами исследования.
 ФИБРОЗНО-КАВЕРНОЗНЫЙ ТУБЕРКУЛЕЗ завершающий этап в течении прогрессирующего деструктивного туберкулеза легких. Фиброзно-кавернозный туберкулез - клиническая форма туберкулеза, которая характеризуется: наличием фиброзной каверны, развитием фиброзных изменений в легочной ткани, окружающей каверну, очагов бронхогенного обсеменения различной давности на стороне поражения и (или) противоположном легком, постоянным или периодическим бактериовыделением, хроническим волнообразным, как правило, прогрессирующим течением.
ФИБРОЗНО-КАВЕРНОЗНЫЙ ТУБЕРКУЛЕЗ завершающий этап в течении прогрессирующего деструктивного туберкулеза легких. Фиброзно-кавернозный туберкулез - клиническая форма туберкулеза, которая характеризуется: наличием фиброзной каверны, развитием фиброзных изменений в легочной ткани, окружающей каверну, очагов бронхогенного обсеменения различной давности на стороне поражения и (или) противоположном легком, постоянным или периодическим бактериовыделением, хроническим волнообразным, как правило, прогрессирующим течением.
 РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ФИБРОЗНО- КАВЕРНОЗНОМ ТУБЕРКУЛЕЗЕ
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ФИБРОЗНО- КАВЕРНОЗНОМ ТУБЕРКУЛЕЗЕ
 КЛИНИКА ФИБРОЗНО-КАВЕРНОЗНОГО ТУБЕРКУЛЕЗА Нарастание туберкулезной интоксикации Исхудание Кашель с выделением мокроты Нарушение функции сердечно-сосудистой и дыхательной систем Кровохарканье, легочное кровотечение Спонтанный пневмоторакс Амилоидоз
КЛИНИКА ФИБРОЗНО-КАВЕРНОЗНОГО ТУБЕРКУЛЕЗА Нарастание туберкулезной интоксикации Исхудание Кашель с выделением мокроты Нарушение функции сердечно-сосудистой и дыхательной систем Кровохарканье, легочное кровотечение Спонтанный пневмоторакс Амилоидоз
 ЦИРРОТИЧЕСКИЙ ТУБЕРКУЛЕЗ Форма туберкулеза, которая характеризуется разрастанием соединительной ткани в легких и плевре с замещением паренхимы органа, резким уменьшением объема пораженного участка легкого Патогенез и патоморфология Цирротический туберкулез легких развивается главным образом на основе распространенных фиброзно-кавернозных, диссеминированных, инфильтративных процессов Цирротический туберкулез может сформироваться в результате инволюции казеозной пневмонии при разрастании соединительной ткани. Патологоанатомически вид цирротических изменений в легких определяется их патогенезом, исходным процессом и степенью активности туберкулезного поражения. Может быть: Односторонним Двусторонним Тотальным (при поражении всего легкого) Ограниченным
ЦИРРОТИЧЕСКИЙ ТУБЕРКУЛЕЗ Форма туберкулеза, которая характеризуется разрастанием соединительной ткани в легких и плевре с замещением паренхимы органа, резким уменьшением объема пораженного участка легкого Патогенез и патоморфология Цирротический туберкулез легких развивается главным образом на основе распространенных фиброзно-кавернозных, диссеминированных, инфильтративных процессов Цирротический туберкулез может сформироваться в результате инволюции казеозной пневмонии при разрастании соединительной ткани. Патологоанатомически вид цирротических изменений в легких определяется их патогенезом, исходным процессом и степенью активности туберкулезного поражения. Может быть: Односторонним Двусторонним Тотальным (при поражении всего легкого) Ограниченным
 КЛИНИЧЕСКИЕ ВАРИАНТЫ ТЕЧЕНИЯ. Ограниченный цирротический туберкулез с малосимптомным течением Ограниченный или распространенный цирротический туберкулез с частыми обострениями цирротический туберкулез с бронхоэктазами и периодическими кровохарканьями или легочными кровотечениями. цирротический туберкулез с наличием легочного сердца и различных проявлений легочной и сердечно- легочной недостаточности «Разрушенное легкого» с прогрессирование туберкулеза и различными проявлениями метатуберкулезного синдрома Клинические проявления характеризуются длительным волнообразным течением заболевания с наличием почти постоянной интоксикации, периодическими обострениями и бактериовыделением.
КЛИНИЧЕСКИЕ ВАРИАНТЫ ТЕЧЕНИЯ. Ограниченный цирротический туберкулез с малосимптомным течением Ограниченный или распространенный цирротический туберкулез с частыми обострениями цирротический туберкулез с бронхоэктазами и периодическими кровохарканьями или легочными кровотечениями. цирротический туберкулез с наличием легочного сердца и различных проявлений легочной и сердечно- легочной недостаточности «Разрушенное легкого» с прогрессирование туберкулеза и различными проявлениями метатуберкулезного синдрома Клинические проявления характеризуются длительным волнообразным течением заболевания с наличием почти постоянной интоксикации, периодическими обострениями и бактериовыделением.
 ОСОБЕННОСТЬ ТЕЧЕНИЯ ТУБЕРКУЛЕЗА У ВИЧ- ИНФИЦИРОВАННЫХ Патогенез туберкулеза и ВИЧ-инфекции. ВИЧ-инфекция существенно влияет на состояние иммунореактивности при туберкулезе, изменяя взаимоотношения в системе клеточного иммунитета, нарушая дифференцировку макрофагов и формирование специфической грануляционной ткани.
ОСОБЕННОСТЬ ТЕЧЕНИЯ ТУБЕРКУЛЕЗА У ВИЧ- ИНФИЦИРОВАННЫХ Патогенез туберкулеза и ВИЧ-инфекции. ВИЧ-инфекция существенно влияет на состояние иммунореактивности при туберкулезе, изменяя взаимоотношения в системе клеточного иммунитета, нарушая дифференцировку макрофагов и формирование специфической грануляционной ткани.
 ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ ТУБЕРКУЛЕЗА ПРИ ВИЧ-ИНФЕКЦИИ. Гистоморфологические проявления туберкулезного воспаления при ВИЧ-инфекции обнаруживают явную корреляцию с количеством CD 4+клеток в крови. В зоне туберкулезного воспаления: уменьшается количество, а затем и совсем исчезают типичные туберкулезные гранулемы. Тканевая реакция проявляется преимущественно творожистым некрозом с большим количеством МБТ с очень слабо выраженными экссудативно-пролиферативными процессами. Пораженные ткани быстро подвергаются массивному разжижению и буквально ”нафаршированы” МБТ. Имеет место гематогенная генерализация туберкулеза с легочными и внелегочными метастазами.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ ТУБЕРКУЛЕЗА ПРИ ВИЧ-ИНФЕКЦИИ. Гистоморфологические проявления туберкулезного воспаления при ВИЧ-инфекции обнаруживают явную корреляцию с количеством CD 4+клеток в крови. В зоне туберкулезного воспаления: уменьшается количество, а затем и совсем исчезают типичные туберкулезные гранулемы. Тканевая реакция проявляется преимущественно творожистым некрозом с большим количеством МБТ с очень слабо выраженными экссудативно-пролиферативными процессами. Пораженные ткани быстро подвергаются массивному разжижению и буквально ”нафаршированы” МБТ. Имеет место гематогенная генерализация туберкулеза с легочными и внелегочными метастазами.
 ОСНОВНЫМИ КЛИНИЧЕСКИМИ ПРОЯВЛЕНИЯМИ ТУБЕРКУЛЕЗА НА ФОНЕ ВИЧ- ИНФЕКЦИИ ЯВЛЯЮТСЯ: астения, постоянная или интермиттирующая лихорадка, длительный кашель, значительное снижение массы тела, диарея, увеличение лимфатических узлов, преимущественно шейных и подмышечных, реже паховых, плотной консистенции, бугристых, плохо смещающихся при пальпации. Выраженность симптомов туберкулеза у ВИЧ-инфицированных и больных СПИД в значительной мере зависит от степени угнетения клеточного иммунитета.
ОСНОВНЫМИ КЛИНИЧЕСКИМИ ПРОЯВЛЕНИЯМИ ТУБЕРКУЛЕЗА НА ФОНЕ ВИЧ- ИНФЕКЦИИ ЯВЛЯЮТСЯ: астения, постоянная или интермиттирующая лихорадка, длительный кашель, значительное снижение массы тела, диарея, увеличение лимфатических узлов, преимущественно шейных и подмышечных, реже паховых, плотной консистенции, бугристых, плохо смещающихся при пальпации. Выраженность симптомов туберкулеза у ВИЧ-инфицированных и больных СПИД в значительной мере зависит от степени угнетения клеточного иммунитета.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ТУБЕРКУЛЕЗА ЧАСТО АТИПИЧНЫ: Преобладают внелегочные локализации туберкулеза у ВИЧ- инфицированных лиц: поражение шейных, мезентериальных, реже тонзиллярных лимфатических узлов. особенно часто в патологический процесс вовлекаются менингеальные оболочки, а также плевра. Течение плеврита у ВИЧ-инфицированных является более тяжелым, чем у ВИЧ-неинфицированных больных. Они чаще умирают еще до окончания лечения. Туберкулезные изменения в легких у больных СПИДом отличаются более частым развитием прикорневой аденопаии
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ТУБЕРКУЛЕЗА ЧАСТО АТИПИЧНЫ: Преобладают внелегочные локализации туберкулеза у ВИЧ- инфицированных лиц: поражение шейных, мезентериальных, реже тонзиллярных лимфатических узлов. особенно часто в патологический процесс вовлекаются менингеальные оболочки, а также плевра. Течение плеврита у ВИЧ-инфицированных является более тяжелым, чем у ВИЧ-неинфицированных больных. Они чаще умирают еще до окончания лечения. Туберкулезные изменения в легких у больных СПИДом отличаются более частым развитием прикорневой аденопаии
 Особенность СПИДа у больных туберкулезом легких заключается в необычно злокачественном, клинически тяжелом течении болезни, с молниеносным прогрессированием процесса в легких, тенденцией к генерализации в другие органы и летальным исходом (через 4 -6 мес. , реже 9 - 12 мес. ). При этом противотуберкулезное лечение, как правило, неэффективно.
Особенность СПИДа у больных туберкулезом легких заключается в необычно злокачественном, клинически тяжелом течении болезни, с молниеносным прогрессированием процесса в легких, тенденцией к генерализации в другие органы и летальным исходом (через 4 -6 мес. , реже 9 - 12 мес. ). При этом противотуберкулезное лечение, как правило, неэффективно.
 ДИАГНОСТИКА ТУБЕРКУЛЕЗА ПРИ ВИЧ- ИНФЕКЦИИ. Диагностика туберкулеза на фоне ВИЧ- инфекции имеет определенные особенности в зависимости от стадии течения СПИДа и количества СD 4+-лимфоцитов в крови больного.
ДИАГНОСТИКА ТУБЕРКУЛЕЗА ПРИ ВИЧ- ИНФЕКЦИИ. Диагностика туберкулеза на фоне ВИЧ- инфекции имеет определенные особенности в зависимости от стадии течения СПИДа и количества СD 4+-лимфоцитов в крови больного.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ
БЛАГОДАРЮ ЗА ВНИМАНИЕ

