4. гипотрофия, рахит.ppt
- Количество слайдов: 27
 Лекция 4 Сестринский процесс при острых расстройствах пищеварения, рахит
Лекция 4 Сестринский процесс при острых расстройствах пищеварения, рахит
 Острое расстройство пищеварения у детей раннего возраста возникает при: • неправильном режиме питания (более частые, чем это необходимо, кормления); • резком переходе от грудного к искусственному без предварительной постепенной подготовки к новым видам нищи (несоответствие состава пищи возрасту ребенка).
Острое расстройство пищеварения у детей раннего возраста возникает при: • неправильном режиме питания (более частые, чем это необходимо, кормления); • резком переходе от грудного к искусственному без предварительной постепенной подготовки к новым видам нищи (несоответствие состава пищи возрасту ребенка).
 Симптомы и течение: У ребенка наблюдаются срыгивания и рвота, при которых удаляется часть избыточной или неподходящей пищи. Часто присоединяется понос, стул учащается до 5 -10 раз в сутки. Кал жидкий, с зеленью, в нем появляются комочки непереваренной пищи. Живот вздут, отходят газы с неприятным запахом. Отмечается беспокойство, аппетит снижен.
Симптомы и течение: У ребенка наблюдаются срыгивания и рвота, при которых удаляется часть избыточной или неподходящей пищи. Часто присоединяется понос, стул учащается до 5 -10 раз в сутки. Кал жидкий, с зеленью, в нем появляются комочки непереваренной пищи. Живот вздут, отходят газы с неприятным запахом. Отмечается беспокойство, аппетит снижен.
 Лечение: • отменить все прикормы • объем питания сократить на половину • давать достаточное количество жидкости до необходимого объема питания (используются глюкозо-солевые растворы – регидрон, физиологический раствор, 5% раствор глюкозы) • после прекращения рвоты и поноса объем питания увеличивают, в дальнейшем вводят прикормы с учетом правил (постепенно, поочередно, объем прикорма для ребенка первого года жизни не более 150 г в одно кормление)
Лечение: • отменить все прикормы • объем питания сократить на половину • давать достаточное количество жидкости до необходимого объема питания (используются глюкозо-солевые растворы – регидрон, физиологический раствор, 5% раствор глюкозы) • после прекращения рвоты и поноса объем питания увеличивают, в дальнейшем вводят прикормы с учетом правил (постепенно, поочередно, объем прикорма для ребенка первого года жизни не более 150 г в одно кормление)
 Дистрофия (от греч. dys- расстройство, trophe- питание) - это хронические расстройства питания у детей. Дистрофии бывают: • · Гипотрофия – недостаточное питание. • · Паратрофия, ожирение – избыточное питание. Дистрофические состояния снижают иммунитет, ухудшают течение острых заболеваний и предрасполагают к развитию хронических заболеваний.
Дистрофия (от греч. dys- расстройство, trophe- питание) - это хронические расстройства питания у детей. Дистрофии бывают: • · Гипотрофия – недостаточное питание. • · Паратрофия, ожирение – избыточное питание. Дистрофические состояния снижают иммунитет, ухудшают течение острых заболеваний и предрасполагают к развитию хронических заболеваний.
 Гипотрофия (hypo – ниже, trophe – питание) – это хроническое расстройство питания детей раннего возраста, характеризующееся недостаточным поступлением питательных веществ, нарушением их усвоения, развитием дефицитом массы тела, роста и т. д. Частота гипотрофий составляет ~ 10 -12% детей до 3 х лет.
Гипотрофия (hypo – ниже, trophe – питание) – это хроническое расстройство питания детей раннего возраста, характеризующееся недостаточным поступлением питательных веществ, нарушением их усвоения, развитием дефицитом массы тела, роста и т. д. Частота гипотрофий составляет ~ 10 -12% детей до 3 х лет.
 Этиология: Основная причина гипотрофии – количественный и качественный недокорм. По времени возникновения гипотрофии выделяют врожденную и приобретенную гипотрофии. В зависимости от причины гипотрофия бывает первичная (при недокорме) и вторичная (как следствие какого-либо заболевания). По степени тяжести гипотрофия делится на три степени тяжести.
Этиология: Основная причина гипотрофии – количественный и качественный недокорм. По времени возникновения гипотрофии выделяют врожденную и приобретенную гипотрофии. В зависимости от причины гипотрофия бывает первичная (при недокорме) и вторичная (как следствие какого-либо заболевания). По степени тяжести гипотрофия делится на три степени тяжести.
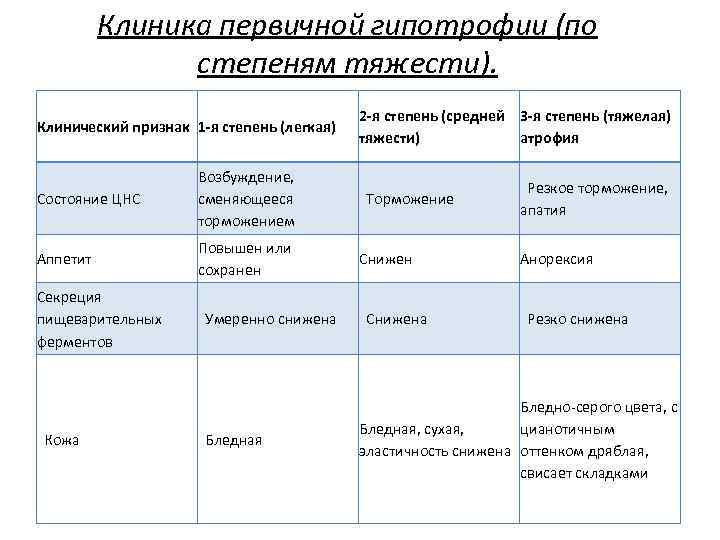 Клиника первичной гипотрофии (по степеням тяжести). Клинический признак 1 -я степень (легкая) 2 -я степень (средней 3 -я степень (тяжелая) тяжести) атрофия Состояние ЦНС Возбуждение, сменяющееся торможением Торможение Резкое торможение, апатия Аппетит Повышен или сохранен Снижен Анорексия Секреция пищеварительных ферментов Умеренно снижена Снижена Резко снижена Бледная Бледно-серого цвета, с Бледная, сухая, цианотичным эластичность снижена оттенком дряблая, свисает складками Кожа
Клиника первичной гипотрофии (по степеням тяжести). Клинический признак 1 -я степень (легкая) 2 -я степень (средней 3 -я степень (тяжелая) тяжести) атрофия Состояние ЦНС Возбуждение, сменяющееся торможением Торможение Резкое торможение, апатия Аппетит Повышен или сохранен Снижен Анорексия Секреция пищеварительных ферментов Умеренно снижена Снижена Резко снижена Бледная Бледно-серого цвета, с Бледная, сухая, цианотичным эластичность снижена оттенком дряблая, свисает складками Кожа
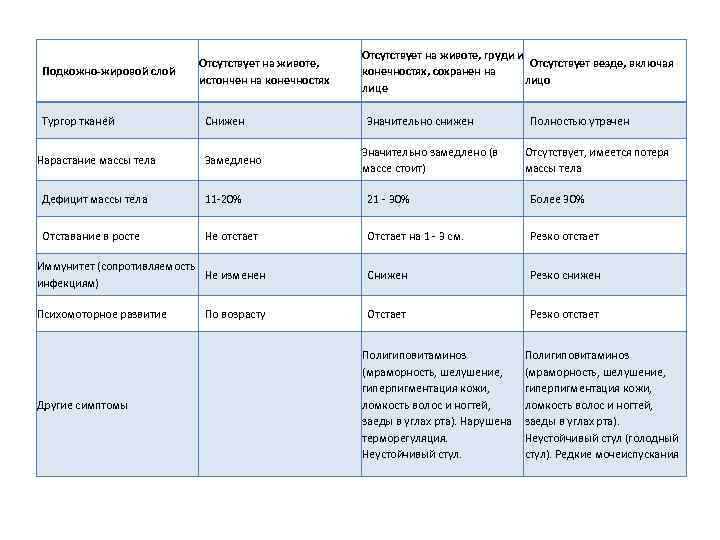 Подкожно-жировой слой Отсутствует на животе, истончен на конечностях Отсутствует на животе, груди и Отсутствует везде, включая конечностях, сохранен на лицо лице Тургор тканей Снижен Значительно снижен Полностью утрачен Нарастание массы тела Замедлено Значительно замедлено (в массе стоит) Отсутствует, имеется потеря массы тела Дефицит массы тела 11 -20% 21 - 30% Более 30% Отставание в росте Не отстает Отстает на 1 - 3 см. Резко отстает Иммунитет (сопротивляемость Не изменен инфекциям) Снижен Резко снижен Психомоторное развитие По возрасту Отстает Резко отстает Полигиповитаминоз (мраморность, шелушение, гиперпигментация кожи, ломкость волос и ногтей, заеды в углах рта). Нарушена терморегуляция. Неустойчивый стул. Полигиповитаминоз (мраморность, шелушение, гиперпигментация кожи, ломкость волос и ногтей, заеды в углах рта). Неустойчивый стул (голодный стул). Редкие мочеиспускания Другие симптомы
Подкожно-жировой слой Отсутствует на животе, истончен на конечностях Отсутствует на животе, груди и Отсутствует везде, включая конечностях, сохранен на лицо лице Тургор тканей Снижен Значительно снижен Полностью утрачен Нарастание массы тела Замедлено Значительно замедлено (в массе стоит) Отсутствует, имеется потеря массы тела Дефицит массы тела 11 -20% 21 - 30% Более 30% Отставание в росте Не отстает Отстает на 1 - 3 см. Резко отстает Иммунитет (сопротивляемость Не изменен инфекциям) Снижен Резко снижен Психомоторное развитие По возрасту Отстает Резко отстает Полигиповитаминоз (мраморность, шелушение, гиперпигментация кожи, ломкость волос и ногтей, заеды в углах рта). Нарушена терморегуляция. Неустойчивый стул. Полигиповитаминоз (мраморность, шелушение, гиперпигментация кожи, ломкость волос и ногтей, заеды в углах рта). Неустойчивый стул (голодный стул). Редкие мочеиспускания Другие симптомы
 Осложнения: · Тяжелое поражение жизненно важных органов · Присоединение вторичной инфекции с развитием токсических и септических осложнений.
Осложнения: · Тяжелое поражение жизненно важных органов · Присоединение вторичной инфекции с развитием токсических и септических осложнений.
 Основные принципы лечения: 1. Вначале выяснить причину развития гипотрофии и попытаться ее устранить. 2. Ребенка с гипотрофией I степени можно выхаживать дома, дети с II-III степенями гипотрофии подлежат обязательной госпитализации. 3. Организация лечебно-охранительного режима с учетом физического, нервно-психического состояния ребенка, а не календарного возраста ребенка. 4. При госпитализации ребенка необходимо поместить в отдельный бокс (профилактика внутрибольничной инфекции), обеспечить частое проветривание, кварцевание, ношение масок медицинским персоналом, поддержание То воздуха 2427 о С (для исключения возможности перегревания или переохлаждения ребенка). 5. Проведение диетотерапии. Питание должно быть адекватно сниженным ферментативным способностям ребенка. Диетотерапия проводится в три этапа:
Основные принципы лечения: 1. Вначале выяснить причину развития гипотрофии и попытаться ее устранить. 2. Ребенка с гипотрофией I степени можно выхаживать дома, дети с II-III степенями гипотрофии подлежат обязательной госпитализации. 3. Организация лечебно-охранительного режима с учетом физического, нервно-психического состояния ребенка, а не календарного возраста ребенка. 4. При госпитализации ребенка необходимо поместить в отдельный бокс (профилактика внутрибольничной инфекции), обеспечить частое проветривание, кварцевание, ношение масок медицинским персоналом, поддержание То воздуха 2427 о С (для исключения возможности перегревания или переохлаждения ребенка). 5. Проведение диетотерапии. Питание должно быть адекватно сниженным ферментативным способностям ребенка. Диетотерапия проводится в три этапа:
 6. Контроль массы тела проводится ежедневно, расчет питания не реже одного раза в 7 -10 дней, в зависимости от результатов лечения проводится коррекция диетотерапии. 7. Лекарственные препараты: · Ферментотерапия: абомин, фестал, панзинорм, панкреатин. · Витаминотерапия. · Стимулирующая терапия: дибазол, пентоксил, апилак. · Антибиотики при тяжелой гипотрофии с наслоением бактериальной инфекции. · Симптоматические средства: препараты железа, фолиевая кислота, седативные препараты и т. д. 8. Прогулки на свежем воздухе при температуре не ниже -5 о С несколько раз в день при отсутствии противопоказаний. Для предотвращения переохлаждения – грелка к ногам. 9. Ежедневные теплые лечебные ванны с То воды 38 о С при отсутствии противопоказаний. 10. Массаж и гимнастика в соответствии с возрастом и состоянием ребенка.
6. Контроль массы тела проводится ежедневно, расчет питания не реже одного раза в 7 -10 дней, в зависимости от результатов лечения проводится коррекция диетотерапии. 7. Лекарственные препараты: · Ферментотерапия: абомин, фестал, панзинорм, панкреатин. · Витаминотерапия. · Стимулирующая терапия: дибазол, пентоксил, апилак. · Антибиотики при тяжелой гипотрофии с наслоением бактериальной инфекции. · Симптоматические средства: препараты железа, фолиевая кислота, седативные препараты и т. д. 8. Прогулки на свежем воздухе при температуре не ниже -5 о С несколько раз в день при отсутствии противопоказаний. Для предотвращения переохлаждения – грелка к ногам. 9. Ежедневные теплые лечебные ванны с То воды 38 о С при отсутствии противопоказаний. 10. Массаж и гимнастика в соответствии с возрастом и состоянием ребенка.

 Рахит – заболевание детей раннего возраста, при котором нарушается фосфорнокальциевый обмен, процессы костеобразования и минерализации костей, а также функцийции НС и внутренних органов. Причина – дефицит витамина Д( гиповитаминоз. Д)
Рахит – заболевание детей раннего возраста, при котором нарушается фосфорнокальциевый обмен, процессы костеобразования и минерализации костей, а также функцийции НС и внутренних органов. Причина – дефицит витамина Д( гиповитаминоз. Д)
 Предрасполагающие факторы: 1) Дефицит солнечного облучения и пребывания на свежем воздухе, т. к. 90% вит. Д синтезируется в коже под воздействием солнечного света. 2) Пищевые факторы: -искусственное вскармливание неадаптированными смесями; -несвоевременное введение прикормов ( при искусств. вск-и); -одностороннее вскармливание ( углеводистое, вегетарианское).
Предрасполагающие факторы: 1) Дефицит солнечного облучения и пребывания на свежем воздухе, т. к. 90% вит. Д синтезируется в коже под воздействием солнечного света. 2) Пищевые факторы: -искусственное вскармливание неадаптированными смесями; -несвоевременное введение прикормов ( при искусств. вск-и); -одностороннее вскармливание ( углеводистое, вегетарианское).
 3) Перинатальные факторы: -недоношенность, т. к. в последние месяцы беременности поступает максимальное кол-во Са и Р. ; - нерациональное питание и режим бер-ной( мало прогулок, недостаток двигательной активности), могут привести к меньшим запасам вит. Д, Са и Р 4) недостаточная двигательная активность самого ребенка из-за перинатального повреждения НС. , или ребенку не проводят массаж, т. к. кровоснабжение кости заметно повышается при мышечной деятельности.
3) Перинатальные факторы: -недоношенность, т. к. в последние месяцы беременности поступает максимальное кол-во Са и Р. ; - нерациональное питание и режим бер-ной( мало прогулок, недостаток двигательной активности), могут привести к меньшим запасам вит. Д, Са и Р 4) недостаточная двигательная активность самого ребенка из-за перинатального повреждения НС. , или ребенку не проводят массаж, т. к. кровоснабжение кости заметно повышается при мышечной деятельности.
 5) Заболевания ЖКТ, приводящие к дисбактериозу с диареей, в результате нарушается всасывание Са. 6) Противосудорожная терапия, назначаемая длительно( фенобарбитал) 7) Синдром нарушенного всасывания(целиакия, муковисцидоз), заб-я печени и почек , при которых нарушается образование вит. Д 8) Наследственные аномалии обмена вит. Д 9) Экологические ф-ры - накопившиеся в окр. среде тяжелые металлы , замещают в костях Са , и приводят к остеомаляции , остеопорозам и у взрослых. Также имеет значение недостаток солнечного облучения в промышленных городах, когда дым, туман , стекло снижают эффективность УФО. . 10) Пигментация кожи – уменьшает интенсивность образования вит Д в коже , что существенно значение лишь для детей с пигментированной кожей, проживающих в северных районах.
5) Заболевания ЖКТ, приводящие к дисбактериозу с диареей, в результате нарушается всасывание Са. 6) Противосудорожная терапия, назначаемая длительно( фенобарбитал) 7) Синдром нарушенного всасывания(целиакия, муковисцидоз), заб-я печени и почек , при которых нарушается образование вит. Д 8) Наследственные аномалии обмена вит. Д 9) Экологические ф-ры - накопившиеся в окр. среде тяжелые металлы , замещают в костях Са , и приводят к остеомаляции , остеопорозам и у взрослых. Также имеет значение недостаток солнечного облучения в промышленных городах, когда дым, туман , стекло снижают эффективность УФО. . 10) Пигментация кожи – уменьшает интенсивность образования вит Д в коже , что существенно значение лишь для детей с пигментированной кожей, проживающих в северных районах.
 Группа риска: чаще болеют 1) дети 1 года жизни, т. к. они интенсивно растут, формируется скелет. 2)Недоношенные дети – из-за недостаточности ферментативных систем и малым запасом витаминов и микроэлементов в организме. 3) Дети родившиеся с крупным весом, т. к. у них более интенсивный обмен.
Группа риска: чаще болеют 1) дети 1 года жизни, т. к. они интенсивно растут, формируется скелет. 2)Недоношенные дети – из-за недостаточности ферментативных систем и малым запасом витаминов и микроэлементов в организме. 3) Дети родившиеся с крупным весом, т. к. у них более интенсивный обмен.
 Клиника Начальный период • Первые признаки заболевания наблюдаются на 2 -3 мес. жизни и в основном связаны с поражением нервно-вегетативной системы. Характерны следующие симптомы: • -легкая возбудимость, раздражительность, беспокойство, нарушение сна, потливость, облысение затылка. Изменения со стороны костей нет. Длительность периода 1, 5 нед 1 мес.
Клиника Начальный период • Первые признаки заболевания наблюдаются на 2 -3 мес. жизни и в основном связаны с поражением нервно-вегетативной системы. Характерны следующие симптомы: • -легкая возбудимость, раздражительность, беспокойство, нарушение сна, потливость, облысение затылка. Изменения со стороны костей нет. Длительность периода 1, 5 нед 1 мес.
 Период разгара. В этом периоде появляются изменения со стороны костной и мышечной системы: -размягчение костей большого родничка, -размягчение плоских костей черепа – краниотабес, мягкий череп меняет конфигурацию, уплощается затылок, возникает ассиметрия головы. -увеличиваются лобные и теменные бугры (башенный череп, олимпийский лоб), седловидный нос -нарушения со стороны грудной клетки: расширение нижней аппертуры, Гаррисонова борозда, «куриная» грудь, грудь сапожника, искривления позвоночника, утолщения в области эпифизов предплечья и голеней « рахитические браслеты» , в фалангах пальцев «нити жемчуга» , искривления костей ключиц, плечевых. -к концу года – Х или О – образные ноги, плоскостопие. - в тяжелых случаях «рахитический плоский таз» .
Период разгара. В этом периоде появляются изменения со стороны костной и мышечной системы: -размягчение костей большого родничка, -размягчение плоских костей черепа – краниотабес, мягкий череп меняет конфигурацию, уплощается затылок, возникает ассиметрия головы. -увеличиваются лобные и теменные бугры (башенный череп, олимпийский лоб), седловидный нос -нарушения со стороны грудной клетки: расширение нижней аппертуры, Гаррисонова борозда, «куриная» грудь, грудь сапожника, искривления позвоночника, утолщения в области эпифизов предплечья и голеней « рахитические браслеты» , в фалангах пальцев «нити жемчуга» , искривления костей ключиц, плечевых. -к концу года – Х или О – образные ноги, плоскостопие. - в тяжелых случаях «рахитический плоский таз» .
 Со стороны мышечной с-мы (гипотония) Проявляется задержкой моторного развития (ребенок позже начинает ползать, садиться, ходить) - гипотония мышц брюшного пресса –проявляется как «лягушачий живот» , это приводит к запорам, -гипотония диафрагмы и дых. мускулатуры – ведет к нарушению легочной вентиляции, возникают застойные явления в легких, часто возникают бронхо-легочные заболевания. -гипотония миокарда нарушает работу сердца, застаивается кровь в печени, в результате она увеличивается. В крови –анемия. В этом периоде значительно снижается уровень фосфора, кальция и повышается уровень щелочной фосфотазы( слышен запах ацетона).
Со стороны мышечной с-мы (гипотония) Проявляется задержкой моторного развития (ребенок позже начинает ползать, садиться, ходить) - гипотония мышц брюшного пресса –проявляется как «лягушачий живот» , это приводит к запорам, -гипотония диафрагмы и дых. мускулатуры – ведет к нарушению легочной вентиляции, возникают застойные явления в легких, часто возникают бронхо-легочные заболевания. -гипотония миокарда нарушает работу сердца, застаивается кровь в печени, в результате она увеличивается. В крови –анемия. В этом периоде значительно снижается уровень фосфора, кальция и повышается уровень щелочной фосфотазы( слышен запах ацетона).
 Период реконвалисценции (выздоравления) характеризуется постепенным ослаблением и обратным развитием симптомов, ( восстанавливается тонус мышц, ф-ция органов, все показатели крови постепенно восстанавливаются). Период остаточных явлений отмечается у детей 2 -3 лет. Когда нет признаков активного рахита, хотя налицо последствия перенесенного рахита.
Период реконвалисценции (выздоравления) характеризуется постепенным ослаблением и обратным развитием симптомов, ( восстанавливается тонус мышц, ф-ция органов, все показатели крови постепенно восстанавливаются). Период остаточных явлений отмечается у детей 2 -3 лет. Когда нет признаков активного рахита, хотя налицо последствия перенесенного рахита.
 По тяжести различают: 1) легкую степень (начальный период), 2) среднюю (умеренные изменения костей и внутренних органов) 3)тяжелую (выраженные деформации и изменения внутренних органов).
По тяжести различают: 1) легкую степень (начальный период), 2) среднюю (умеренные изменения костей и внутренних органов) 3)тяжелую (выраженные деформации и изменения внутренних органов).
 Основные принципы лечения: 1. Диетотерапия: - адаптированные с-си. Своевременное введение прикорма. 2. Специфическая терапия – растворы витамина Д ( водные и масляные) На курс 200 000 – 400 000 МЕ. После окончания переходят на поддерживающую дозу -500 МЕ 3. Препараты Са и Р. (карбонат. Са, глицерофосфат Са) 4. УФО для профилактики рецидива рахита через 1, 52 мес после проведенного курса лечения вит. Д( исключая летние мес. ) 5. Витаминотерапия ( В, С), 6. Массаж, ЛФК 7. Рациональный режим 8. Лечебные ванны (солевые, хвойные).
Основные принципы лечения: 1. Диетотерапия: - адаптированные с-си. Своевременное введение прикорма. 2. Специфическая терапия – растворы витамина Д ( водные и масляные) На курс 200 000 – 400 000 МЕ. После окончания переходят на поддерживающую дозу -500 МЕ 3. Препараты Са и Р. (карбонат. Са, глицерофосфат Са) 4. УФО для профилактики рецидива рахита через 1, 52 мес после проведенного курса лечения вит. Д( исключая летние мес. ) 5. Витаминотерапия ( В, С), 6. Массаж, ЛФК 7. Рациональный режим 8. Лечебные ванны (солевые, хвойные).
 Профилактика • Антенатальная- правильный режим дня, рациональное питание матери, суточная доза вит. Д 400 МЕ. • Постнатальная -организация правильного питания ребенка с первых дней жизни, с 3 -4 нед жизни детям назначают вит. Д по 500 МЕ в течении 1 -1. 5 мес Диспансеризация. Детей перенесших рахит наблюдают до 3 -х лет. Рекомендуют рациональное питание, гигиенический режим, гимнастику, закаливание. • Профилактические прививки проводят через 1 -1, 5 мес после окончания основного курса вит. Д.
Профилактика • Антенатальная- правильный режим дня, рациональное питание матери, суточная доза вит. Д 400 МЕ. • Постнатальная -организация правильного питания ребенка с первых дней жизни, с 3 -4 нед жизни детям назначают вит. Д по 500 МЕ в течении 1 -1. 5 мес Диспансеризация. Детей перенесших рахит наблюдают до 3 -х лет. Рекомендуют рациональное питание, гигиенический режим, гимнастику, закаливание. • Профилактические прививки проводят через 1 -1, 5 мес после окончания основного курса вит. Д.




