Лекция 4 ИБС_Инфаркт миокарда_Понятие ОКС.ppt
- Количество слайдов: 54

Лекция 4. Ишемическая болезнь сердца: инфаркт миокарда. Понятие «Острый коронарный синдром» Платошкин Э. Н. Учреждение образования «Гомельский государственный медицинский университет» 2011/12 уч. гг.

Определение внезапной сердечной смерти (ВСС) Смерть, наступившая в присутствии свидетелей в пределах 1 ч после возникновения первых угрожающих симптомов Перед наступлением смерти состояние больных оценивалось ими и окружающими как стабильное и не вызывало реальных опасений для жизни. Смерть произошла при обстоятельствах, исключающих другие ее причины (насильственная смерть, травмы, другие смертельные заболевания). 6: 02 AM 6: 11 AM Запись ЭКГ при ВСС Source: After Josephson, ME

ВСС - факты Число случаев ВСС увеличивается с возрастом, но после 80 лет снижается из-за появления конкурирующих причин смерти. У детей и подростков ВСС возникает в 100 раз реже, чем у лиц старше 35 лет. У мужчин среднего возраста случаи ВСС наблюдаются чаще по сравнению с женщинами. Но после наступления менопаузы риск ВСС у мужчин и женщин выравнивается. В некоторых исследованиях установлено, что риск ВСС среди афро-американцев выше, чем у представителей белой расы.

Острые коронарные синдромы (ОКС): клинические варианты обострения ИБС (нестабильная стенокардия, ОИМ) характеризующиеся внезапным развитием и высокой летальностью Схожесть картины (в первые часы) инфаркта миокарда, нестабильной стенокардии, однотипность и неотложность экстренных мер привело к созданию понятия острого коронарного синдрома

Основные факторы, влияющие на развитие ОКС Дисфункция эндотелия Нестабильная бляшка с воспаленной тонкой покрышкой, склонная к разрыву и тромбообразованию Повышенная агрегационная активность тромбоцитов и высокий коагуляционный потенциал крови
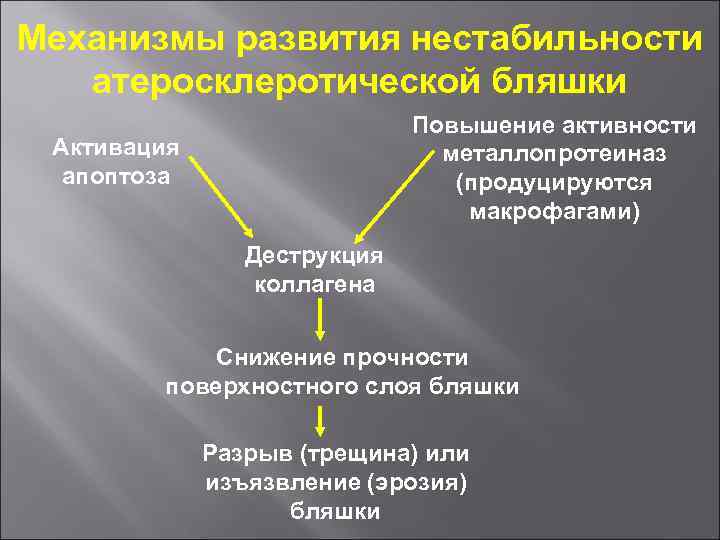
Механизмы развития нестабильности атеросклеротической бляшки Повышение активности металлопротеиназ (продуцируются макрофагами) Активация апоптоза Деструкция коллагена Снижение прочности поверхностного слоя бляшки Разрыв (трещина) или изъязвление (эрозия) бляшки
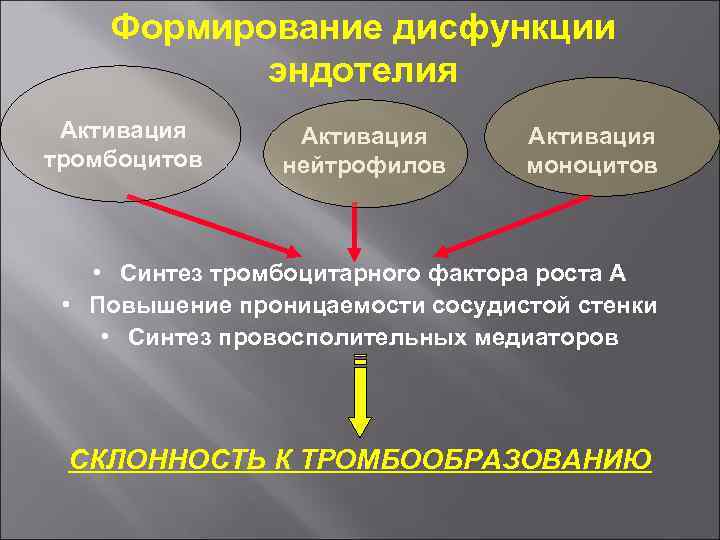
Формирование дисфункции эндотелия Активация тромбоцитов Активация нейтрофилов Активация моноцитов • Синтез тромбоцитарного фактора роста А • Повышение проницаемости сосудистой стенки • Синтез провосполительных медиаторов СКЛОННОСТЬ К ТРОМБООБРАЗОВАНИЮ
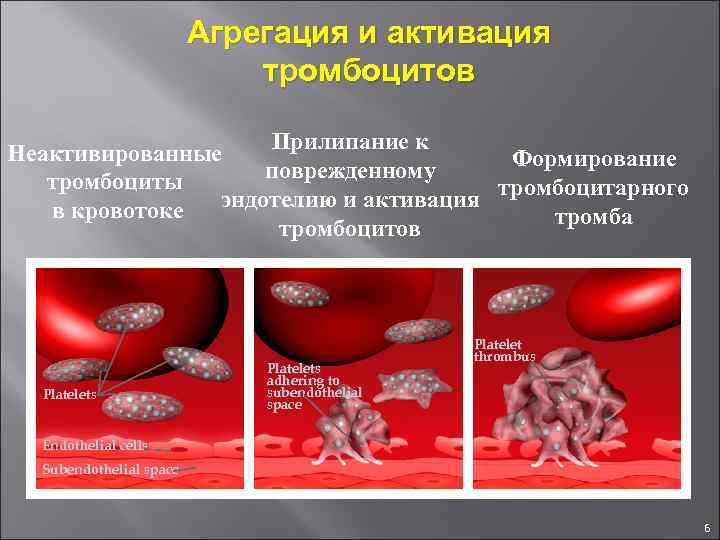
Агрегация и активация тромбоцитов Прилипание к Неактивированные Формирование поврежденному тромбоциты эндотелию и активация тромбоцитарного в кровотоке тромба тромбоцитов Platelets adhering to subendothelial space Platelet thrombus Endothelial cells Subendothelial space 6
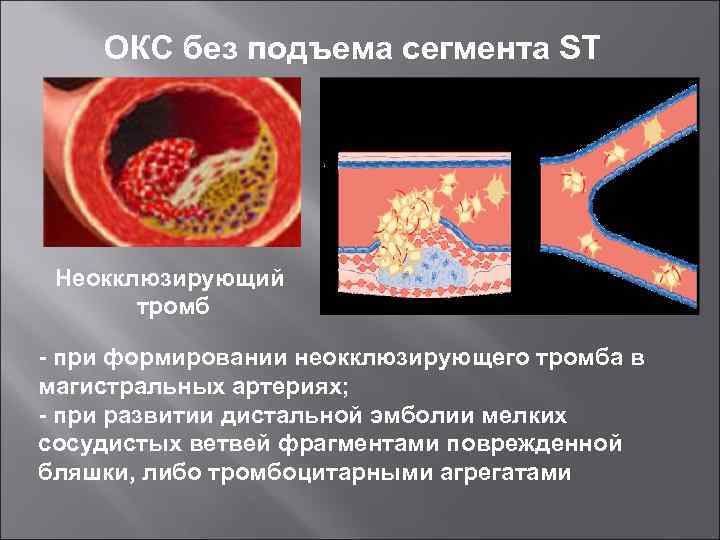
ОКС без подъема сегмента ST Неокклюзирующий тромб - при формировании неокклюзирующего тромба в магистральных артериях; - при развитии дистальной эмболии мелких сосудистых ветвей фрагментами поврежденной бляшки, либо тромбоцитарными агрегатами
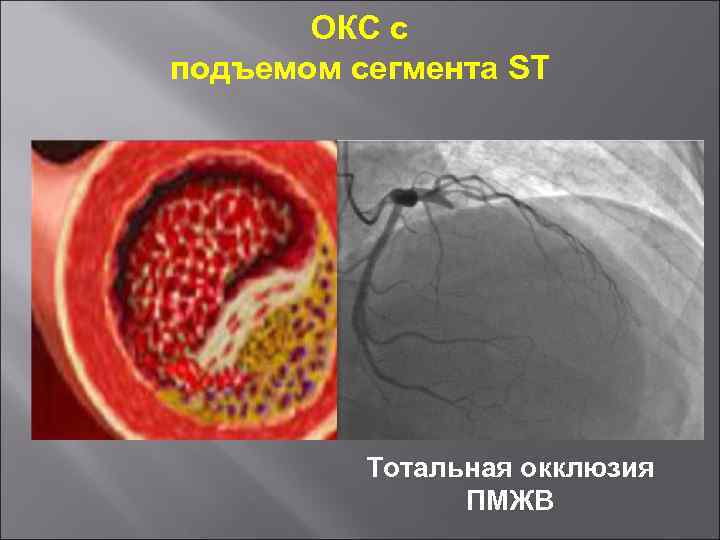
ОКС с подъемом сегмента ST Тотальная окклюзия ПМЖВ
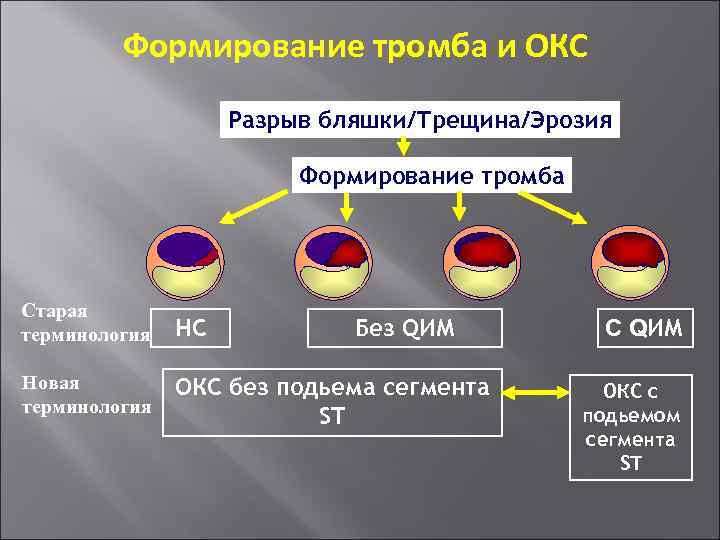
Формирование тромба и ОКС Разрыв бляшки/Трещина/Эрозия Формирование тромба Старая терминология НС Новая терминология ОКС без подьема сегмента ST Без QИМ С QИМ ОКС с подьемом сегмента ST

Ишемический каскад Перфузия Клеточная гипоксия Анаэробный путь обмена Внутриклеточный ацидоз Активация Na+/H+ каналов Внутриклеточный Na/отек Внутриклеточная перегрузка Ca Клеточный некроз

Клинические исходы ОКС Ранние клинические исходы: -летальный -стабилизация состояния Отсроченные клинические исходы - ремоделирование миокарда - рецидив острого коронарного синдрома - формирование хронической ишемической болезни сердца (стабильной стенокардии) Формирование ХСН смерть

Корригируемые факторы риска ОКС I. Образ жизни. 1. Высококалорийное питание с высоким уровнем насыщенного жира и холестерина. 2. Курение 3. Гиподинамия 4. Потребление алкоголя более 20 мл этанола в сутки II. Биохимические и физиологические факторы. 1. Высокий уровень холестерина (более 5 ммоль/л) 2. Высокий уровень артериального давления (выше 140/90 мм рт ст ) 3. Низкий уровень ЛПВП (менее 39 ммоль/л) 4. Высокий уровень триглицеридов (выше 200 мг/дл или 2, 3 ммоль/л) 5. Гипергликемия (выше 5, 0 ммоль/л натощак) 6. ИМТ выше 27

Некорригируемые факторы риска ОКС III. Личностные характеристики. 1. Возраст у мужчин - старше 45 лет, у женщин - 55 лет (либо ранняя менопауза без заместительной терапии). 2. Мужской пол. 3. Семейный анамнез (инфаркт миокарда, внезапная смерть у прямых родственников, мужчины до 55 лет, женщины - до 65 лет)

Маркеры высокого риска ОКС Маркеры непосредственного риска развития тромбоза -Повторные боли в грудной клетке - Депрессия сегмента ST на ЭКГ -- Динамические изменения сегмента ST - Повышение концентрации тропонинов - Обнаружение тромба при ангиографии Маркеры тяжести основного заболевания - Возраст - ОИМ в анамнезе - Тяжелая стенокардия в анамнезе - Сахарный диабет - Повышенный уровень СРБ - Дисфункция ЛЖ - Степень выраженности коронарного атеросклероза по данным КАГ

Обследование пациента с ОКС 1. ЭКГ 2. Биохимические маркеры, общий анализ крови 3. Эхо. КГ (гипо- и акинезы стенок сердца, мониторинг ФВ) 4. Коронарография (+ возможность выполнить ангиопластику и стентирование) 5. Другие методы медицинской визуализации (мультиспиральная КТ, сцинтиграфия миокарда и др. )
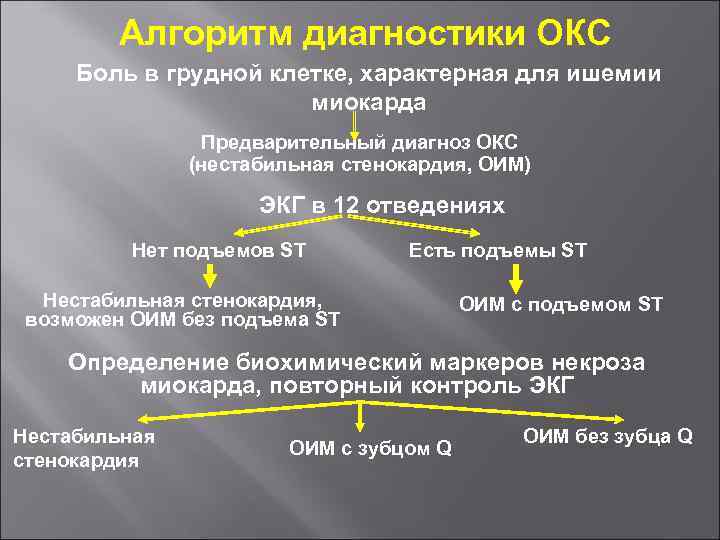
Алгоритм диагностики ОКС Боль в грудной клетке, характерная для ишемии миокарда Предварительный диагноз ОКС (нестабильная стенокардия, ОИМ) ЭКГ в 12 отведениях Нет подъемов ST Есть подъемы ST Нестабильная стенокардия, возможен ОИМ без подъема ST ОИМ с подъемом ST Определение биохимический маркеров некроза миокарда, повторный контроль ЭКГ Нестабильная стенокардия ОИМ с зубцом Q ОИМ без зубца Q

Клинические проявления ОКС: нестабильная стенокардия В основе болей лежит (окклюзия 50 -70% просвета дисбалансу между стенозирующий сосудов), кровоснабжением атеросклероз приводящий и к потребностью миокарда в кислороде. Патофизиологическая основа - «неокклюзирующий тромбоз» или развитые коллатерали. Ведущий клинический синдром - учащение приступов загрудинных болей. Прогноз - тяжелый. Роль врача поликлиники - распознать и немедленно госпитализировать

Классификация нестабильной стенокардии (Braunwald, 1989). 1. По выраженности клинических проявлений I класс Больные с вновь возникшей (длительностью менее 2 месяцев) или прогрессирующей стенокардией II класс Больные со стенокардией покоя в течении 1 месяца, длительность приступов у которых не превышает 48 часов III класс Больные с острой стенокардией, то есть длительными некупирующимися приступами в течении последних 48 часов

Классификация нестабильной стенокардии (Braunwald, 1989). 2. По условиям возникновения стенокардии Класс А Вторичная нестабильная стенокардия (на фоне факторов, усугубляющих ишемию миокарда – лихорадка, анемия, тахиаритмия, эмоциональный стресс, ДН, гипотензия, гипертонический криз) Класс В Первичная нестабильная стенокардия (приступ ишемии,

Классификация нестабильной стенокардии (Braunwald, 1989). Стенокардия напряжения тяжелая. Ускоренно прогрессирует (< 2 месяцев) Вторичная Первичная Постинфарктная IA IB IC Стенокаридия покоя от 48 часов до 1 месяца IIA IIB IIC Стенокардия покоя до 48 часов IIIA IIIB IIIC
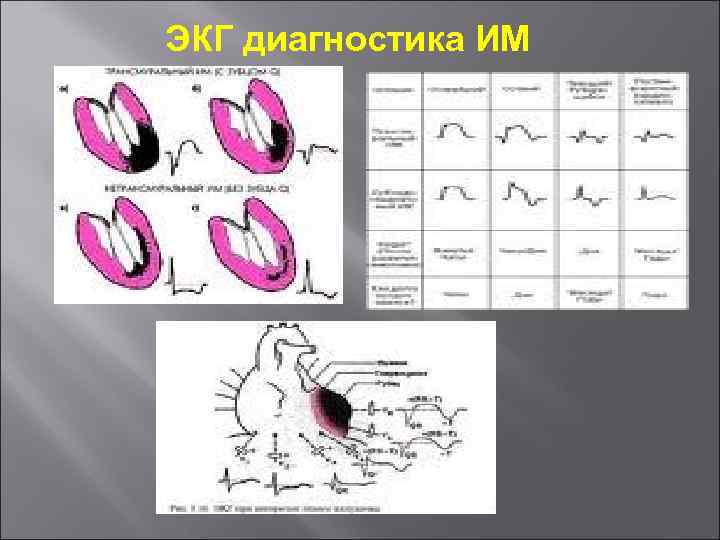
ЭКГ диагностика ИМ
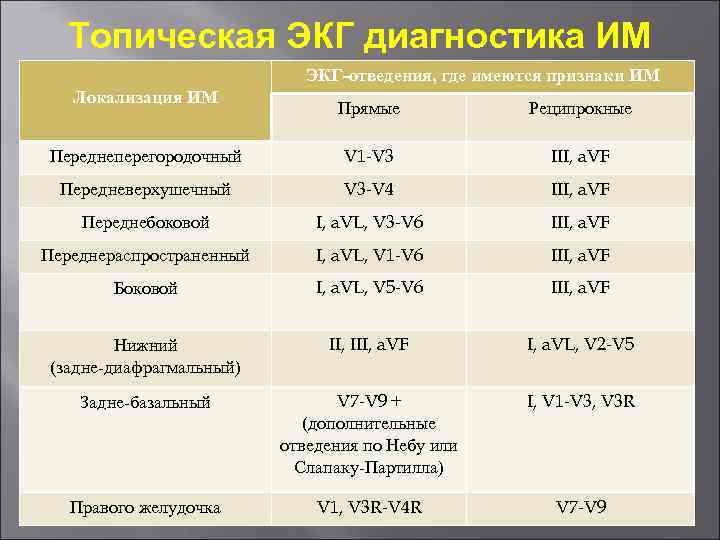
Топическая ЭКГ диагностика ИМ ЭКГ-отведения, где имеются признаки ИМ Локализация ИМ Прямые Реципрокные Переднеперегородочный V 1 -V 3 III, a. VF Передневерхушечный V 3 -V 4 III, a. VF Переднебоковой I, a. VL, V 3 -V 6 III, a. VF Переднераспространенный I, a. VL, V 1 -V 6 III, a. VF Боковой I, a. VL, V 5 -V 6 III, a. VF Нижний (задне-диафрагмальный) II, III, a. VF I, a. VL, V 2 -V 5 Задне-базальный V 7 -V 9 + (дополнительные отведения по Небу или Слапаку-Партилла) I, V 1 -V 3, V 3 R Правого желудочка V 1, V 3 R-V 4 R V 7 -V 9
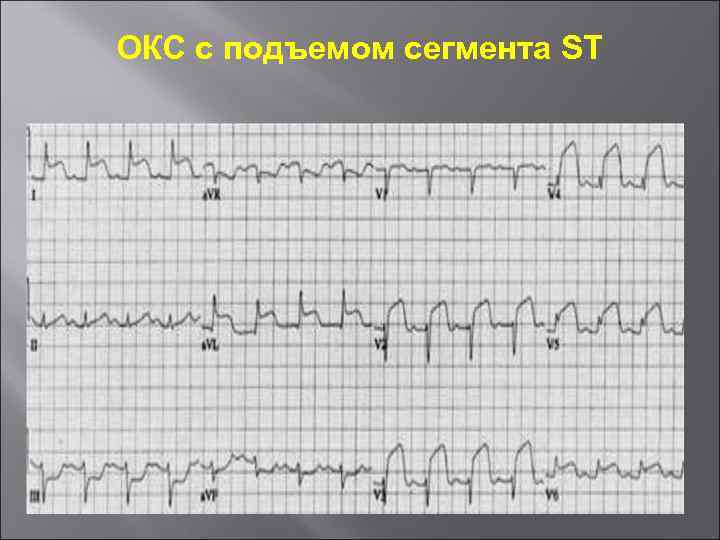
ОКС с подъемом сегмента ST
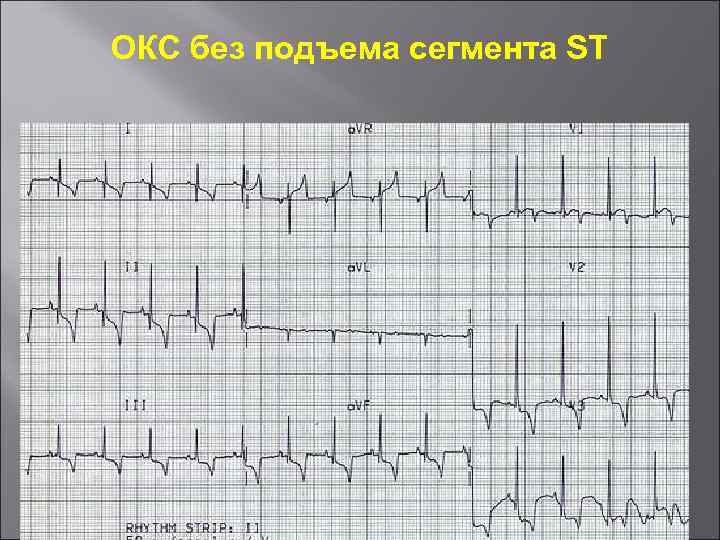
ОКС без подъема сегмента ST
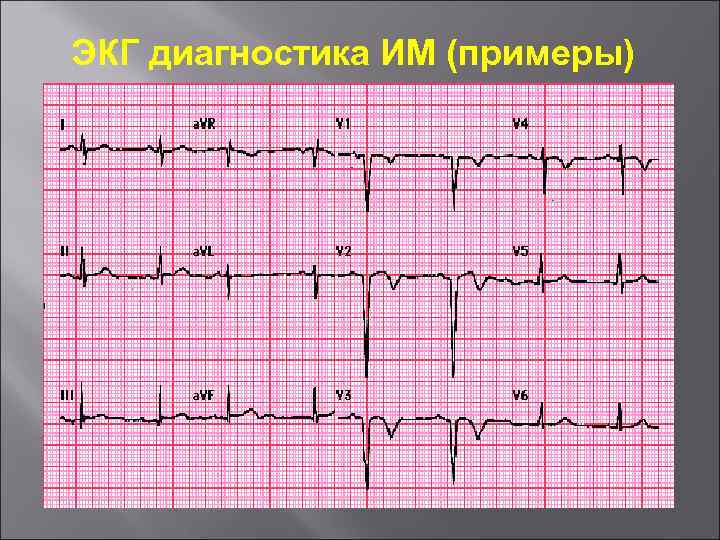
ЭКГ диагностика ИМ (примеры)
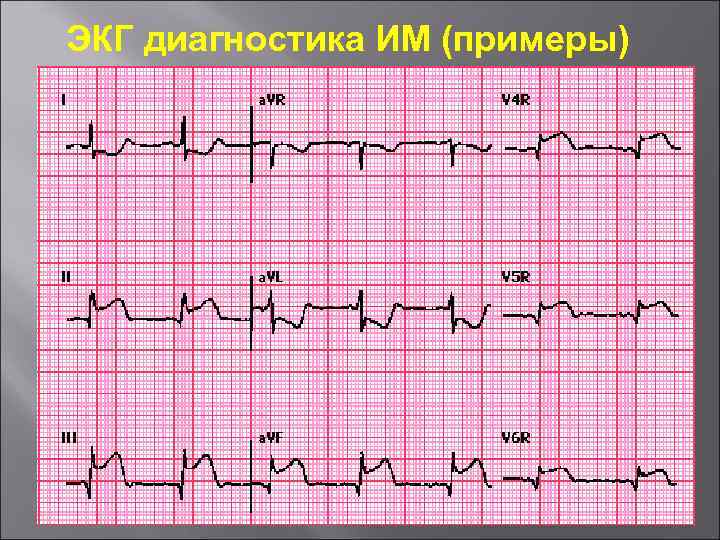
ЭКГ диагностика ИМ (примеры)

Лабораторная диагностика ИМ Гиперферментемия: миоглобин (от 1, 5 до 24 часов), максимум (5 -10 норм) к 6 -7 часу; тропонины Т и I (от 2 часов до 2 -х недель), максимум – 10 -24 часа; КФК , более кардиоспецифична МВ-фракция (от 3 часов до 3 -х суток), максимум (6 -12 норм) через 18 -24 часа; АСТ (8 часов - 4 суток), максимум (4 -8 норм) - через 18 -36 часов; ЛДГ (24 часа - 15 сутки), максимум (2 -6 норм) на 3 -6 сутки; при ИМ соотношение ЛДГ 1/ЛДГ 2 больше 1 Общий анализ крови: лейкоцитоз, ускорение СОЭ (признаки резорбционно-некротического синдрома)
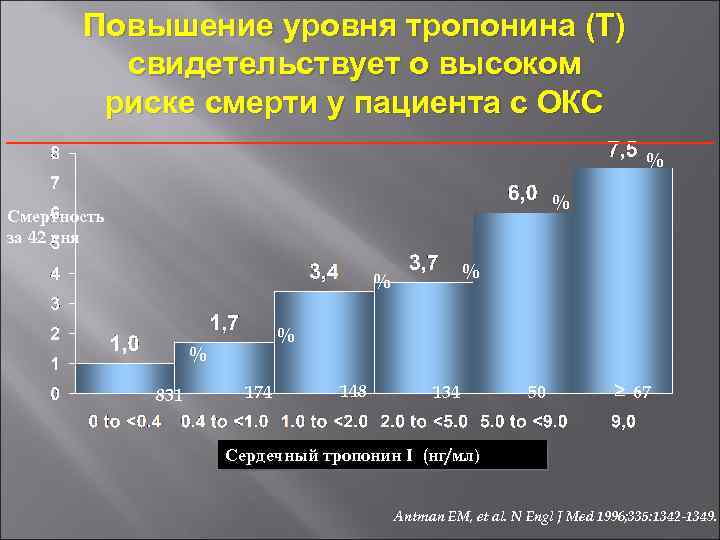
Повышение уровня тропонина (Т) свидетельствует о высоком риске смерти у пациента с ОКС % % Смертность за 42 дня % % 831 174 148 134 50 67 Сердечный тропонин I (нг/мл) Antman EM, et al. N Engl J Med 1996; 335: 1342 -1349.
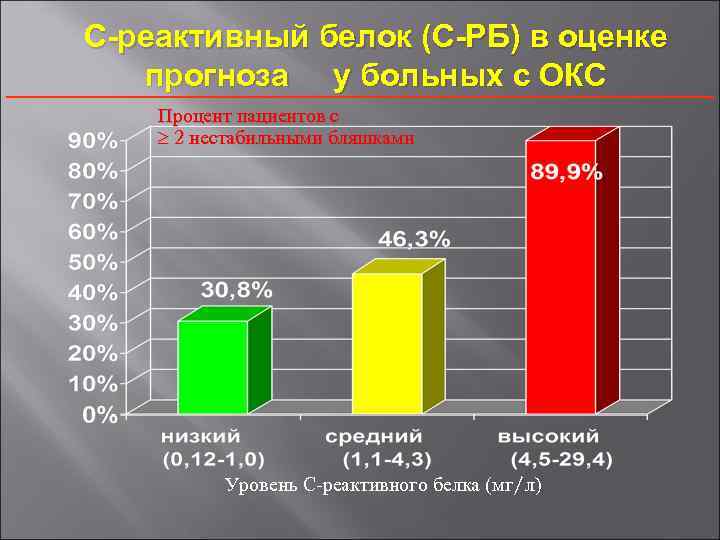
С-реактивный белок (С-РБ) в оценке прогноза у больных с ОКС Процент пациентов с 2 нестабильными бляшками Уровень С-реактивного белка (мг/л)
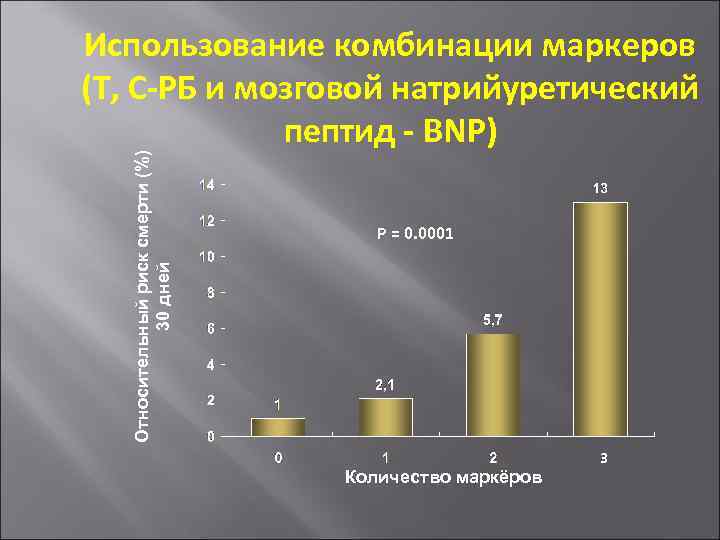
Относительный риск смерти (%) 30 дней Использование комбинации маркеров (Т, С-РБ и мозговой натрийуретический пептид - BNP) Р = 0. 0001 Количество маркёров 3
Методы медицинской визуализации в диагностике ИМ
Дифференциальная диагностика ОКС и других причин болевого синдрома в грудной клетке
Перикардит Данные анамнеза: ОРЗ, грипп, туберкулез, ОРЛ Особенности болей: усиливаются при движениях, поворотах туловища Особенности объективных данных: шум трения перикарда ( 2 -5 суток, большая зона иррадиации) Данные дополнительных методов: лейкоцитоз и лихорадка до или одновременно с болями; ЭКГконкордантность изменений конечной части желудочкового комплекса; Эхо. КГ, Rg-признаки жидкости в перикарде.
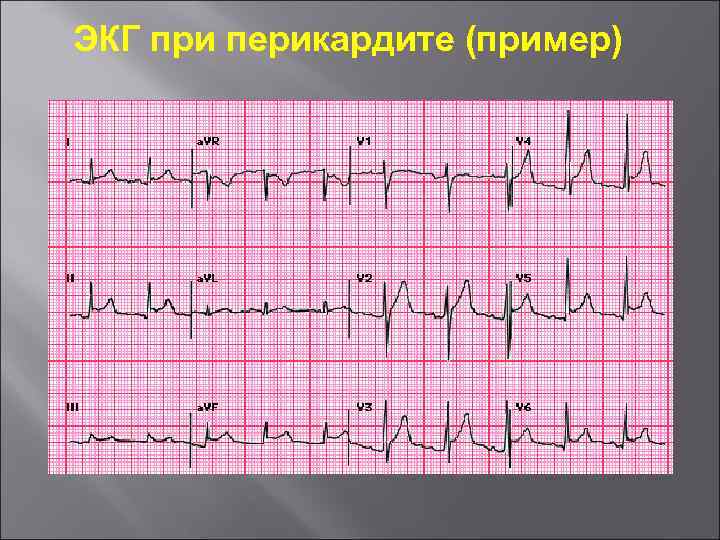
ЭКГ при перикардите (пример)
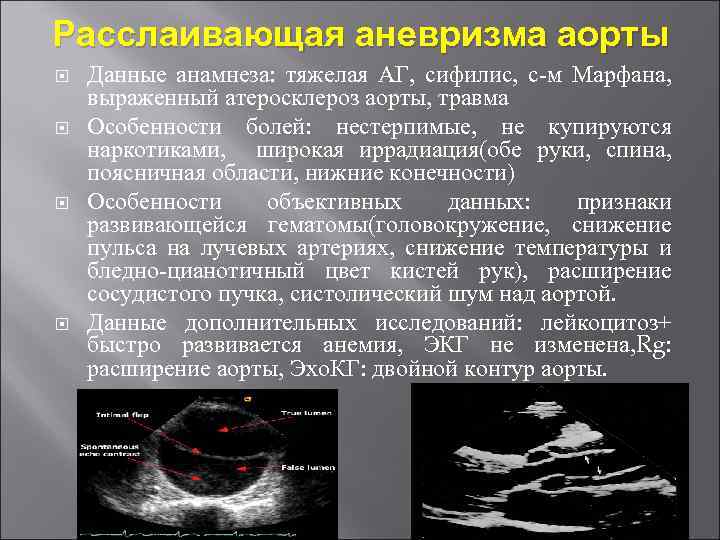
Расслаивающая аневризма аорты Данные анамнеза: тяжелая АГ, сифилис, с-м Марфана, выраженный атеросклероз аорты, травма Особенности болей: нестерпимые, не купируются наркотиками, широкая иррадиация(обе руки, спина, поясничная области, нижние конечности) Особенности объективных данных: признаки развивающейся гематомы(головокружение, снижение пульса на лучевых артериях, снижение температуры и бледно-цианотичный цвет кистей рук), расширение сосудистого пучка, систолический шум над аортой. Данные дополнительных исследований: лейкоцитоз+ быстро развивается анемия, ЭКГ не изменена, Rg: расширение аорты, Эхо. КГ: двойной контур аорты.
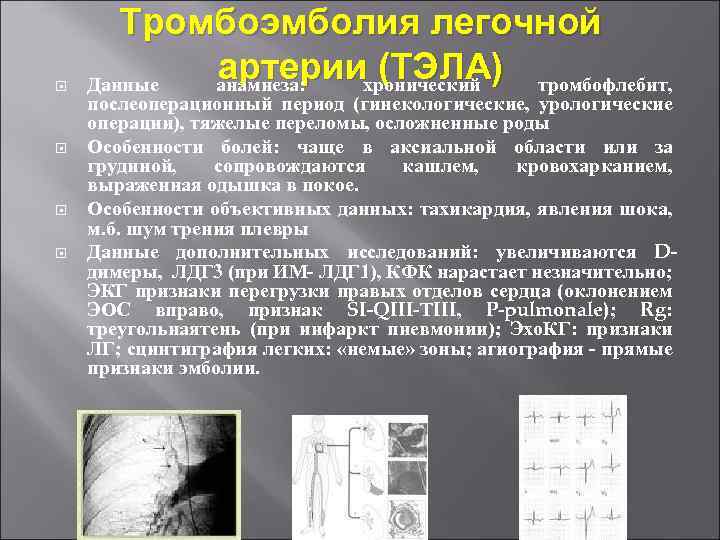
Тромбоэмболия легочной артериихронический (ТЭЛА) тромбофлебит, Данные анамнеза: послеоперационный период (гинекологические, урологические операции), тяжелые переломы, осложненные роды Особенности болей: чаще в аксиальной области или за грудиной, сопровождаются кашлем, кровохарканием, выраженная одышка в покое. Особенности объективных данных: тахикардия, явления шока, м. б. шум трения плевры Данные дополнительных исследований: увеличиваются Dдимеры, ЛДГ 3 (при ИМ- ЛДГ 1), КФК нарастает незначительно; ЭКГ признаки перегрузки правых отделов сердца (оклонением ЭОС вправо, признак SI-QIII-ТIII, P-pulmonale); Rg: треугольнаятень (при инфаркт пневмонии); Эхо. КГ: признаки ЛГ; сцинтиграфия легких: «немые» зоны; агиография - прямые признаки эмболии.
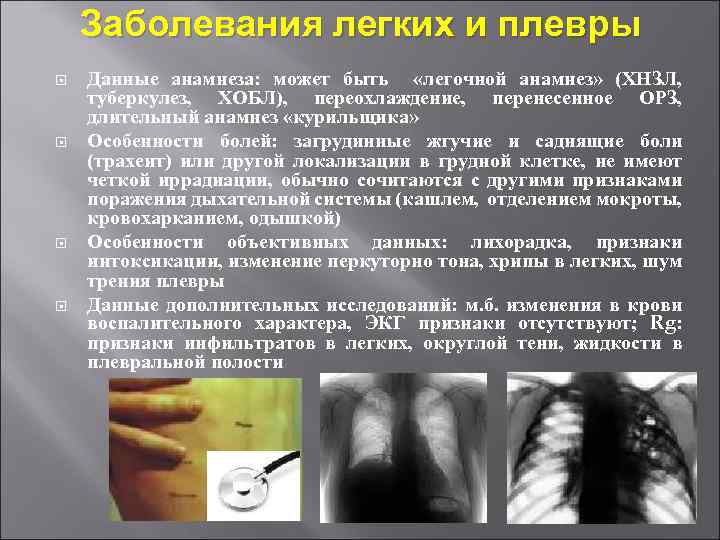
Заболевания легких и плевры Данные анамнеза: может быть «легочной анамнез» (ХНЗЛ, туберкулез, ХОБЛ), переохлаждение, перенесенное ОРЗ, длительный анамнез «курильщика» Особенности болей: загрудинные жгучие и саднящие боли (трахеит) или другой локализации в грудной клетке, не имеют четкой иррадиации, обычно сочитаются с другими признаками поражения дыхательной системы (кашлем, отделением мокроты, кровохарканием, одышкой) Особенности объективных данных: лихорадка, признаки интоксикации, изменение перкуторно тона, хрипы в легких, шум трения плевры Данные дополнительных исследований: м. б. изменения в крови воспалительного характера, ЭКГ признаки отсутствуют; Rg: признаки инфильтратов в легких, округлой тени, жидкости в плевральной полости

Спонтанный пневмоторакс Данные анамнеза: длительный «легочной анамнез» (ХНЗЛ, туберкулез, ХОБЛ) Особенности болей: сильнейшие боли в боковых отделах легких, одышка Особенности объективных данных: тахикардия, снижение АД, признаки синдрома наличия воздуха в плевральной полости( отставание больной половины грудной клетки придыхании, при перкуссиитимпанит, при аускультации- резкое ослабление или отсутствие дыхания). Данные дополнительных исследований: ЭКГ признаки отсутствуют; Rg: поле без легочного рисунка и поджатое к корню легкое
Заболевания ЖКТ Данные анамнеза: «язвенный» анамнез, ЖКБ, панкреатит и др. Особенности болей: возникают во время еды и прохождении пищи по пищеводу, не связаны с физическими и психоэмоциональными нагрузками, могут иррадиировать в прекордиальную область, шею, ухо, челюсть, эпигастральную область, сочетание болей с дисфагией, изжогой, облегчение после приема антацидов, антагонистов кальция. Особенности объективных данных: боль может быть «кинжальной» при перфорации язвы, купироваться нитратами (эзофагоспазм), провоцироваться физической нагрузкой (ЖКБ). Данные дополнительных исследований: ЭКГ – могут быть неспецифические изменения конечной части желулочково комплескат; Rg в вертикальном и горизонтальном положении (газ в брюшной полости и др. ), ФГДС, УЗИ живота.

Алгоритм медикаментозного лечения ОКС Первые 12 часов и элевация ST Тромболизис показан • Альтеплаза + НМГ • Стрептокиназа • Аспирин • Гепарин Больше 12 часов или депрессия ST Тромболизис не показан • аспирин 325 мг • Клопидогрель 300 мг • бета-блокаторы • БАП • нитраты • бета-блокаторы • аспирин • клопидогрель • гепарин В первые сутки начинается терапия аналгетиками (морфин) и. АПФ, статины.

Острый инфаркт миокарда Неотложное клиническое состояние, требующее немедленной госпитализации в отделение реанимации (БИТ). Максимальная смертность в первые 2 часа (примерно 20%) В первые 48 часов - +12%, в последующие 30 дней - +5%. Патофизиология. нестабильная бляшка, атертромбоз, окклюзия коронарной артерии. Различают: Q- инфаркт (коронарный тромбоз), не-Qинфаркт (спонтанный лизис или развитый коллатеральный кровоток)

Обезболивание при ИМ Внутривенное введение наркотических аналгетиков (препаратом первого выбора является морфин) Нейролептаналгезия (фентанил с дроперидолом под контролем АД) К мощному обезболивающему и седативному эффекту приводит внутривенное введение клофелина Возможно использование средств для наркоза (закись азота, натрия оксибутират и др. ) Для купирования остаточных болей применяют ненаркотические аналгетики и седативные препараты
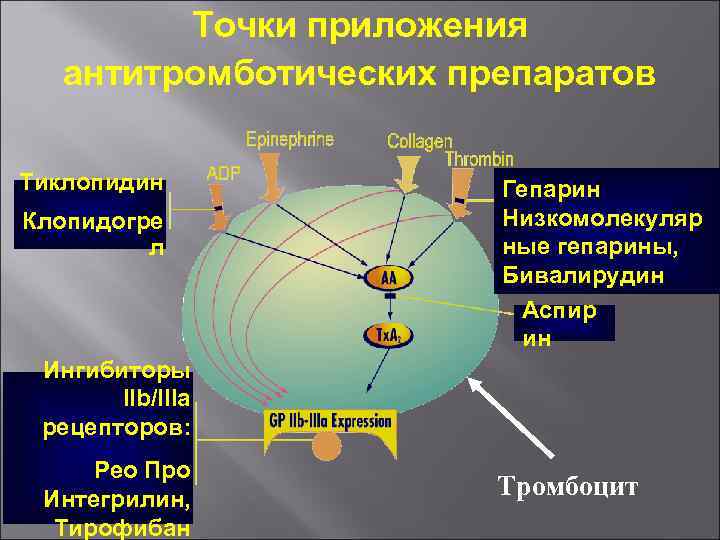
Точки приложения антитромботических препаратов Тиклопидин Клопидогре л Гепарин Низкомолекуляр ные гепарины, Бивалирудин Аспир ин Ингибиторы IIb/IIIa рецепторов: Рео Про Интегрилин, Тирофибан Тромбоцит

Тромболитическая терапия (ТЛТ) Внутривенное введение стрептокиназы или (эффективнее) – тканевых активаторов плазминогена (альтеплаза, тенектеплаза и др. ) ТЛТ показана всем больным с подозрением на ОИМ при наличии следующих критериев: 1. Боль в грудной клетке ишемического генеза, не купирующаяся повторным приемом нитроглицерина в течение 30 минут 2. Подъем сегмента ST на 1 и более мм не менее, чем в 2 -х грудных или «нижних» отведений от конечностей (II, III, a. VF) 3. Появление «свежей» БНПГ или идиовентрикулярного ритма 4. Возможность начать ТЛТ не позднее 12 часов от начала ангинозного приступа

«Опасности ТЛТ» Может развиться кровотечение. Может быть анафилактическая реакция. Может случиться нарушение ритма. Частота серьезных кровотечений не более 3% Частота развития анафилактического шока применении ТАП менее 0, 1 %. Реперфузионные нарушения ритма являются «потенциально доброкачественными» .

Абсолютные противопоказания к ТЛТ 1. 2. 3. 4. 5. 6. 7. Геморрагический инсульт в анамнезе Ишемический инсульт в последние 6 месяцев Геморрагические диатезы, недавние (до 1 месяца) кровотечения из ЖКТ или мочеполовых путей ЧМТ или нейрохирургическое вмешательство на головном или спинном мозге в последние 3 недели Подозрение на расслаивающую аневризму аорты Злокачественные новообразования Аллергические реакции на введение стрептокиназы в анамнезе

Относительные противопоказания к проведению ТЛТ 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. ТИА в последние 6 месяцев АГ 180/110 мм рт ст и выше Обострение дуоденальной или желудочной язвы Хирургические вмешательства в последние 3 недели Травматичные или длительные (более 10 минут) реанимационные мероприятия Пункция непережимаемых сосудов Тромбоз глубоких вен нижних конечностей Острый перикардит Инфекционный эндокардит Тяжелые заболевания печени Беременность Прием непрямых антикоагулянтов Стрептококковая инфекция в последние 3 месяцев Лечение стрептокиназой давностью от 6 дней до 6 месяцев
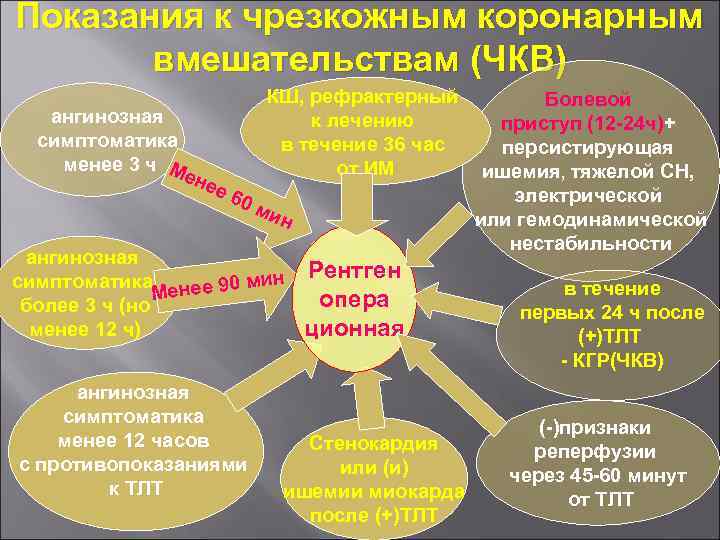
Показания к чрезкожным коронарным вмешательствам (ЧКВ) ангинозная симптоматика менее 3 ч Ме нее КШ, рефрактерный к лечению в течение 36 час от ИМ 60 ми н ангинозная симптоматика енее 90 мин М более 3 ч (но менее 12 ч) ангинозная симптоматика менее 12 часов с противопоказаниями к ТЛТ Рентген опера ционная Стенокардия или (и) ишемии миокарда после (+)ТЛТ Болевой приступ (12 -24 ч)+ персистирующая ишемия, тяжелой СН, электрической или гемодинамической нестабильности в течение первых 24 ч после (+)ТЛТ - КГР(ЧКВ) (-)признаки реперфузии через 45 -60 минут от ТЛТ

Показания к аорто- и маммарокоронарному шунтированию 1. 2. 3. 4. 5. ИМ в первые 6 часов с нестабильной гемодинамикой и невозможностью проведения ТЛТ и ЧКВ ИМ, осложненный кардиогенным шоком ИМ с разрывом МЖП или выраженной митральной регургитацией (при дисфункции или разрыве папиллярных мышц) Невозможность или высокий риск ЧКВ из-за анатомических особенностей коронарного русла (извитость и др. ) и его поражения (множественность критического сужения, критический стеноз ЛКА) Неудачное или осложненное ЧКВ при сохранении болевого синдрома и нестабильной гемодинамике
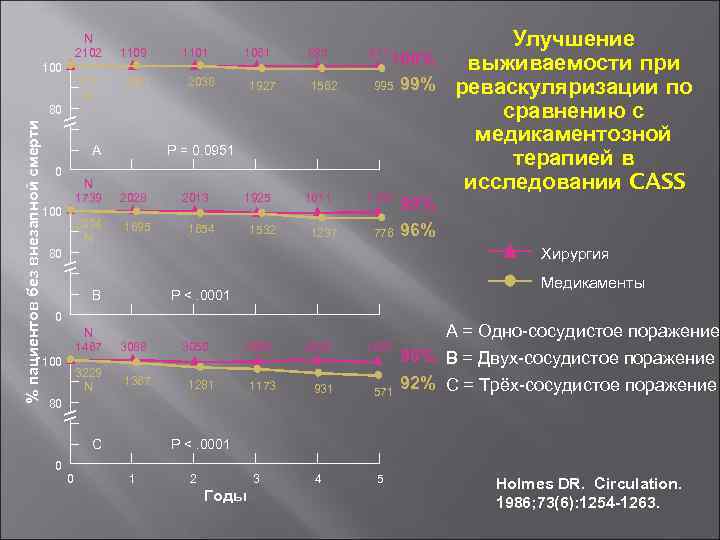
N 2102 1109 1101 1061 895 100 1131 N % пациентов без внезапной смерти 80 2071 A 0 N 1739 100 2094 N 2038 1927 1562 P = 0. 0951 2028 1695 2013 1925 1654 1532 1611 1237 Улучшение 100% выживаемости при 995 99% реваскуляризации по сравнению с медикаментозной терапией в исследовании CASS 617 1109 776 Хирургия 80 B Медикаменты P <. 0001 0 N 1467 100 3229 N 3088 1367 3050 2900 1281 1173 2469 1690 931 571 4 5 80 C 0 99% 96% 0 A = Одно-сосудистое поражение 98% B = Двух-сосудистое поражение 92% C = Трёх-сосудистое поражение P <. 0001 1 2 3 Годы Holmes DR. Circulation. 1986; 73(6): 1254 -1263.

В больницах и клиниках смертность (летальность) уменьшается Находясь и работая в клиниках мы видим только вершину айсберга 20 % 80 % Любые самые современные и высокие технологии стационарного лечения не позволят снизить смертность населения страны когда более 80% людей умирает вне стационаров, и когда каждый второй-третий госпитализированный больной с угрожающим жизни состоянием поступает в
Лекция 4 ИБС_Инфаркт миокарда_Понятие ОКС.ppt