Lektsiya_27.ppt
- Количество слайдов: 68
 Лекція № 27 Пізні гестози: поняття, клініка, діагностика, диспансеризація Викладач: Кваскова Т. М.
Лекція № 27 Пізні гестози: поняття, клініка, діагностика, диспансеризація Викладач: Кваскова Т. М.
 План: Актуальність теми. 2. Прегестоз: Ш визначення, Ш діагностичні критерії, Ш тактика ведення вагітності. 3. Набряки вагітних. Ш визначення та класифікація, Ш діагностичні критерії, Ш тактика ведення вагітності. 1.
План: Актуальність теми. 2. Прегестоз: Ш визначення, Ш діагностичні критерії, Ш тактика ведення вагітності. 3. Набряки вагітних. Ш визначення та класифікація, Ш діагностичні критерії, Ш тактика ведення вагітності. 1.
 План: 4. Прееклампсія. Ш визначення та класифікація, Ш діагностичні критерії, Ш тактика ведення вагітності.
План: 4. Прееклампсія. Ш визначення та класифікація, Ш діагностичні критерії, Ш тактика ведення вагітності.
 Актуальність
Актуальність
 Ø Пізні гестози вагітних залишаються однією з найактуальніших проблем сучасного акушерства, багато в чому визначаючи структуру материнської та перинатальної смертності. Ø Частота вагітностей, ускладнених пізнім гестозом, становить 10 -15%. Ø В структурі материнської смертності вони посідають 3 -4 місця.
Ø Пізні гестози вагітних залишаються однією з найактуальніших проблем сучасного акушерства, багато в чому визначаючи структуру материнської та перинатальної смертності. Ø Частота вагітностей, ускладнених пізнім гестозом, становить 10 -15%. Ø В структурі материнської смертності вони посідають 3 -4 місця.
 Прегестоз
Прегестоз
 Прегестоз Ø Це комплекс патологічних змін в організмі вагітної, який безпосередньо передує клінічній картині пізнього гестозу вагітних і виявляється лише спеціальними методами дослідження.
Прегестоз Ø Це комплекс патологічних змін в організмі вагітної, який безпосередньо передує клінічній картині пізнього гестозу вагітних і виявляється лише спеціальними методами дослідження.
 Характерні зміни Ø гіповолемія, Ø спазм судин матково-плацентарного комплексу, Ø периферичний судинний спазм, Ø порушення гемостазу (хронічна чи підгостра стадія синдрому ДВЗ), Ø клінічні прояви гестозу відсутні.
Характерні зміни Ø гіповолемія, Ø спазм судин матково-плацентарного комплексу, Ø периферичний судинний спазм, Ø порушення гемостазу (хронічна чи підгостра стадія синдрому ДВЗ), Ø клінічні прояви гестозу відсутні.
 Діагностика Гемодинамічні проби: Ø Вимірювання АТ на двох руках у трьох статичних положеннях: Лежачі на спині Лежачи на боці Сидячи
Діагностика Гемодинамічні проби: Ø Вимірювання АТ на двох руках у трьох статичних положеннях: Лежачі на спині Лежачи на боці Сидячи
 Гемодинамічні проби: Ø У нормальних умовах систолічний тиск змінюється не більше ніж на 15 мм. рт. ст. , Ø А діастолічний залишається на попередньому рівні або змінюється на 5 -10 мм. рт. ст. Ø Більші коливання свідчать про лабільність гемодинаміки.
Гемодинамічні проби: Ø У нормальних умовах систолічний тиск змінюється не більше ніж на 15 мм. рт. ст. , Ø А діастолічний залишається на попередньому рівні або змінюється на 5 -10 мм. рт. ст. Ø Більші коливання свідчать про лабільність гемодинаміки.
 Гемодинамічні проби: Ø Судинна асиметрія при вимірюваннях АТ на обох кінцівках перевищує 10 -15 мм. рт. ст. Ø Зменшення пульсового тиску до 30 мм. рт. ст і нижче. Ø Збільшення АТ на 30 -40% порівняно з вихідним.
Гемодинамічні проби: Ø Судинна асиметрія при вимірюваннях АТ на обох кінцівках перевищує 10 -15 мм. рт. ст. Ø Зменшення пульсового тиску до 30 мм. рт. ст і нижче. Ø Збільшення АТ на 30 -40% порівняно з вихідним.
 Діагностика Виявлення прихованих набряків: Ø Позитивний симптом обручки
Діагностика Виявлення прихованих набряків: Ø Позитивний симптом обручки
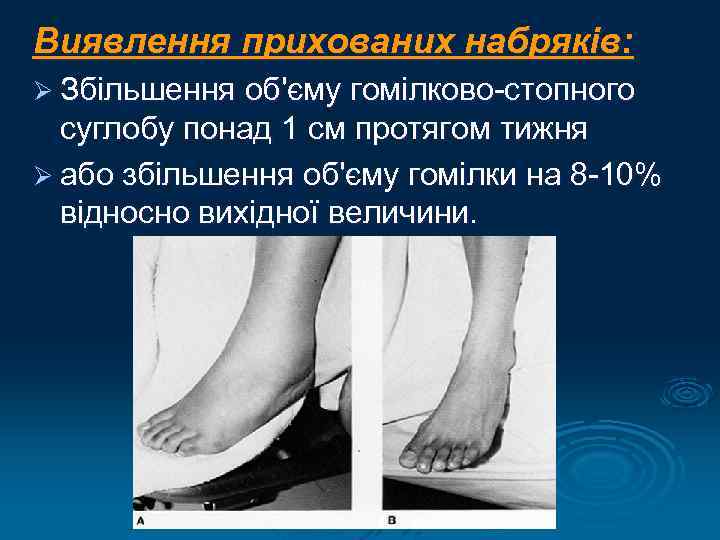 Виявлення прихованих набряків: Ø Збільшення об'єму гомілково-стопного суглобу понад 1 см протягом тижня Ø або збільшення об'єму гомілки на 8 -10% відносно вихідної величини.
Виявлення прихованих набряків: Ø Збільшення об'єму гомілково-стопного суглобу понад 1 см протягом тижня Ø або збільшення об'єму гомілки на 8 -10% відносно вихідної величини.
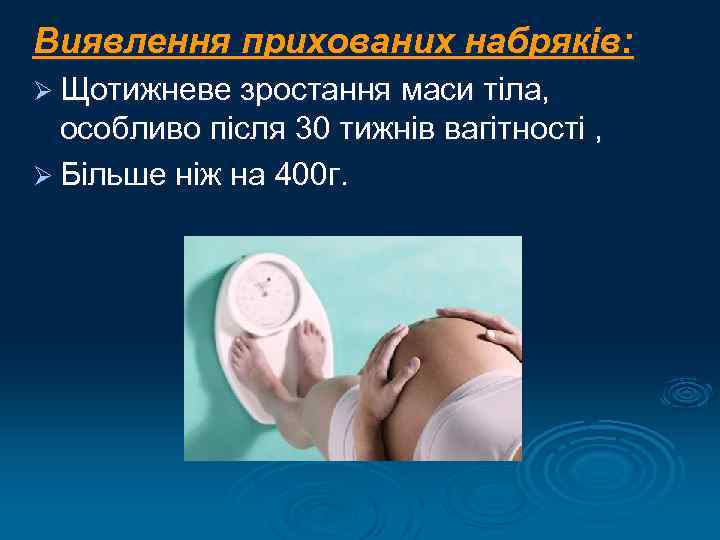 Виявлення прихованих набряків: Ø Щотижневе зростання маси тіла, особливо після 30 тижнів вагітності , Ø Більше ніж на 400 г.
Виявлення прихованих набряків: Ø Щотижневе зростання маси тіла, особливо після 30 тижнів вагітності , Ø Більше ніж на 400 г.
 Виявлення прихованих набряків: Ø "+" Проба Мак-Клюра і Олдріча Ø швидке розсмоктування "пухиря" (0, 2 мл фізіологічного розчину, що вводиться внутрішньошкірно), в нормі розсмоктується через 35 хв. Ø Зменшення цього інтервалу говорить про підвищення гідрофільності тканин).
Виявлення прихованих набряків: Ø "+" Проба Мак-Клюра і Олдріча Ø швидке розсмоктування "пухиря" (0, 2 мл фізіологічного розчину, що вводиться внутрішньошкірно), в нормі розсмоктується через 35 хв. Ø Зменшення цього інтервалу говорить про підвищення гідрофільності тканин).
 Тактика ведення вагітності при виявленні ознак прегестозу Профілактичні лікувально-оздоровчі заходи: Ø Подовження нічного сну до 9 -10 годин. Ø Раціональне харчування з виключенням екстрактивних речовин, розвантажувальні дні (яблучні, сирні, яблучно-сирні). Ø Прийом фітосборів курсами по 2 міс з перервою в 2 тижні.
Тактика ведення вагітності при виявленні ознак прегестозу Профілактичні лікувально-оздоровчі заходи: Ø Подовження нічного сну до 9 -10 годин. Ø Раціональне харчування з виключенням екстрактивних речовин, розвантажувальні дні (яблучні, сирні, яблучно-сирні). Ø Прийом фітосборів курсами по 2 міс з перервою в 2 тижні.
 Медикаментозна терапія при ознаках прегестозу Ø З метою нормалізації окисно-відновних процесів, регуляції проникності судинної стінки призначають: Ø віт. Е по 200 мг 1 раз на добу,
Медикаментозна терапія при ознаках прегестозу Ø З метою нормалізації окисно-відновних процесів, регуляції проникності судинної стінки призначають: Ø віт. Е по 200 мг 1 раз на добу,
 Медикаментозна терапія при ознаках прегестозу Ø Аскорбінова кислота. Ø Галаскорбін по 0, 5 г 3 рази на день. Ø Аскорутин по 1 таб 3 рази на день.
Медикаментозна терапія при ознаках прегестозу Ø Аскорбінова кислота. Ø Галаскорбін по 0, 5 г 3 рази на день. Ø Аскорутин по 1 таб 3 рази на день.
 Медикаментозна терапія при ознаках прегестозу Ø Есенціале по 1 капсулі 3 рази на день. Ø Хофітол – по 2 таб. 2 -3 рази на день.
Медикаментозна терапія при ознаках прегестозу Ø Есенціале по 1 капсулі 3 рази на день. Ø Хофітол – по 2 таб. 2 -3 рази на день.
 Пізній гестоз
Пізній гестоз
 Пізній гестоз Ø Пізній гестоз залишається однією з основних причин материнської смертності (40%). Ø Частота гестозу коливається від 7 до 17%; Ø Еклампсія може розвинутись у 5 % жінок з пізнім гестозом, і близько 5% пацієнток з цим ускладненням умирають. Ø У 95 % випадків пізній гестоз розвивається після 32 тижнів вагітності, 75 % цих пацієнток становлять вагітні вперше.
Пізній гестоз Ø Пізній гестоз залишається однією з основних причин материнської смертності (40%). Ø Частота гестозу коливається від 7 до 17%; Ø Еклампсія може розвинутись у 5 % жінок з пізнім гестозом, і близько 5% пацієнток з цим ускладненням умирають. Ø У 95 % випадків пізній гестоз розвивається після 32 тижнів вагітності, 75 % цих пацієнток становлять вагітні вперше.
 Визначення Ø Пізні гестози вагітних- це симптомокомплекс поліорганної, полісистемної недостатності, який виникає під час вагітності, переважно в ІІ її половині та характеризується тріадою класичних симптомів: Ø набряки, Ø протеїнурія, Ø артеріальна гіпертензія
Визначення Ø Пізні гестози вагітних- це симптомокомплекс поліорганної, полісистемної недостатності, який виникає під час вагітності, переважно в ІІ її половині та характеризується тріадою класичних симптомів: Ø набряки, Ø протеїнурія, Ø артеріальна гіпертензія
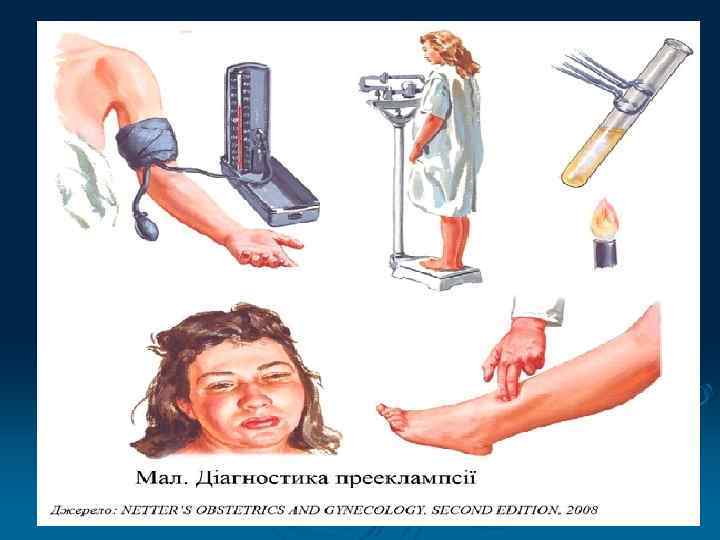
 Класифікація пізніх гестозів 1. Гіпертензія під час вагітності. 2. Набряки під час вагітності. 3. Протеїнурія під час вагітності. 4. Прееклампсія: Ш легкого ступеня Ш середнього ступеня. Ш тяжкого ступеня. 5. Еклампсія.
Класифікація пізніх гестозів 1. Гіпертензія під час вагітності. 2. Набряки під час вагітності. 3. Протеїнурія під час вагітності. 4. Прееклампсія: Ш легкого ступеня Ш середнього ступеня. Ш тяжкого ступеня. 5. Еклампсія.
 Набряки вагітних
Набряки вагітних
 Ø У пізні терміни вагітності інколи виникають незначні і несталі гіпостатичні набряки у вигляді пастозності в ділянці ступень і гомілок. Ø Якщо ця пастозність повністю зникає після відпочинку, то вона не є водянкою вагітних.
Ø У пізні терміни вагітності інколи виникають незначні і несталі гіпостатичні набряки у вигляді пастозності в ділянці ступень і гомілок. Ø Якщо ця пастозність повністю зникає після відпочинку, то вона не є водянкою вагітних.
 Визначення Ø Для водянки вагітних характернапоява стійких набряків на: v v v нижніх кінцівках, зовнішніх статевих органах, а в тяжких випадках — у ділянці тулуба і обличчя. Ø У більшості випадків набряки виникають у другій половині вагітності розвиваються поступово.
Визначення Ø Для водянки вагітних характернапоява стійких набряків на: v v v нижніх кінцівках, зовнішніх статевих органах, а в тяжких випадках — у ділянці тулуба і обличчя. Ø У більшості випадків набряки виникають у другій половині вагітності розвиваються поступово.
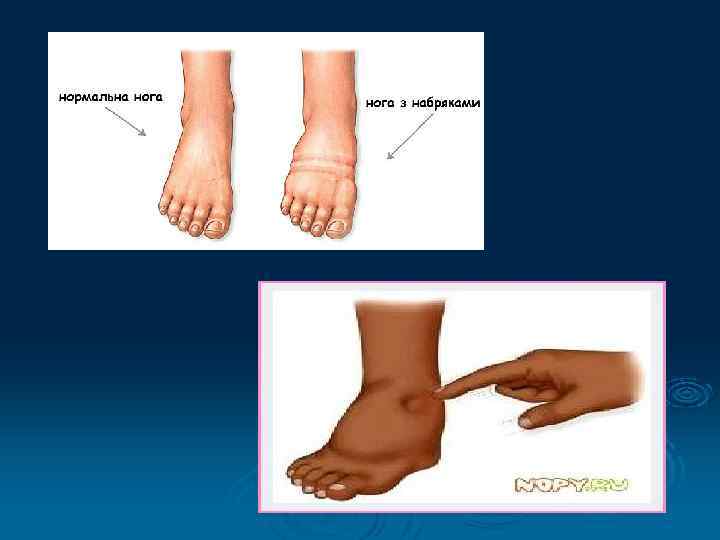
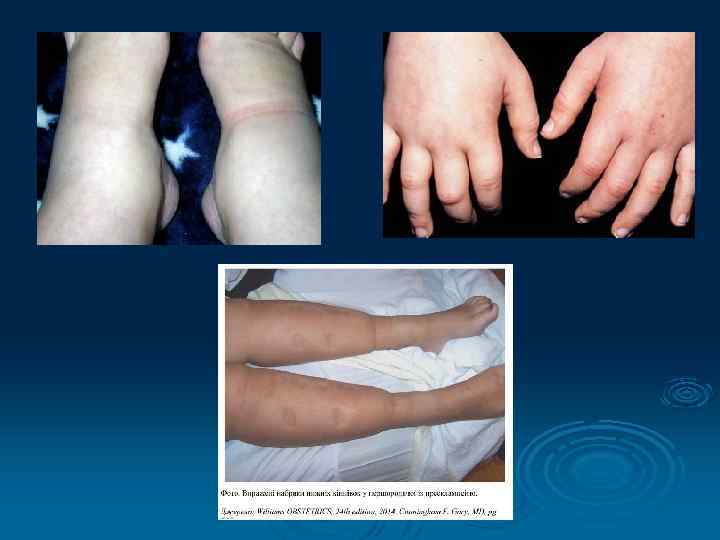
 Класифікація Ø Розрізняють 4 ступені поширення набряків: v І - набряки нижніх кінцівок; v II - набряки нижніх кінцівок і стінки живота; v III - набряки нижніх кінцівок, стінки живота й обличчя; v IV - загальний набряк.
Класифікація Ø Розрізняють 4 ступені поширення набряків: v І - набряки нижніх кінцівок; v II - набряки нижніх кінцівок і стінки живота; v III - набряки нижніх кінцівок, стінки живота й обличчя; v IV - загальний набряк.
 Діагностика Ø Діагноз встановлюють на підставі: Скарг вагітної. v Загального огляду. v Динаміці збільшення маси тіла за тиждень. v Зменшення показників добового діурезу. v
Діагностика Ø Діагноз встановлюють на підставі: Скарг вагітної. v Загального огляду. v Динаміці збільшення маси тіла за тиждень. v Зменшення показників добового діурезу. v
 Принципи лікування Ø Лікувально-охоронний режим: Подовження нічного сну до 9 -10 годин. Ø Раціональне харчування з виключенням екстрактивних речовин, розвантажувальні дні (яблучні, сирні, яблучно-сирні). Ø Діуретики при лікуванні набряків вагітних не застосовуються. Ø Застосування фітозборів.
Принципи лікування Ø Лікувально-охоронний режим: Подовження нічного сну до 9 -10 годин. Ø Раціональне харчування з виключенням екстрактивних речовин, розвантажувальні дні (яблучні, сирні, яблучно-сирні). Ø Діуретики при лікуванні набряків вагітних не застосовуються. Ø Застосування фітозборів.
 Принципи лікування Ø Застосування препаратів заспокійливої дії: Ø Препарати валеріани. Ø Персен по 1 т 3 рази на добу.
Принципи лікування Ø Застосування препаратів заспокійливої дії: Ø Препарати валеріани. Ø Персен по 1 т 3 рази на добу.
 Принципи лікування Ø З метою нормалізації окисно-відновних процесів, регуляції проникності судинної стінки призначають: Ø віт. Е по 200 мг 1 раз на добу,
Принципи лікування Ø З метою нормалізації окисно-відновних процесів, регуляції проникності судинної стінки призначають: Ø віт. Е по 200 мг 1 раз на добу,
 Принципи лікування Ø Аскорбінова кислота. Ø Галаскорбін по 0, 5 г 3 рази на день. Ø Аскорутин по 1 таб 3 рази на день.
Принципи лікування Ø Аскорбінова кислота. Ø Галаскорбін по 0, 5 г 3 рази на день. Ø Аскорутин по 1 таб 3 рази на день.
 Принципи лікування Ø Есенціале по 1 капсулі 3 рази на день. Ø Хофітол – по 2 таб. 2 -3 рази на день.
Принципи лікування Ø Есенціале по 1 капсулі 3 рази на день. Ø Хофітол – по 2 таб. 2 -3 рази на день.
 Прееклампсія
Прееклампсія
 Визначення Ø Прееклампсія вагітних — це ускладнення фізіологічного перебігу вагітності, що характеризується глибокими розладами функцій життєво важливих органів і систем, які розвиваються після 20 тиж. гестації. Ø Проявляється класичною тріадою симптомів: v артеріальна гіпертензія, v протеїнурія, v набряки.
Визначення Ø Прееклампсія вагітних — це ускладнення фізіологічного перебігу вагітності, що характеризується глибокими розладами функцій життєво важливих органів і систем, які розвиваються після 20 тиж. гестації. Ø Проявляється класичною тріадою симптомів: v артеріальна гіпертензія, v протеїнурія, v набряки.
 Визначення Ø Прееклампсія - гіпертензія, що виникла після 20 тижнів вагітності, у поєднанні з протеїнурією.
Визначення Ø Прееклампсія - гіпертензія, що виникла після 20 тижнів вагітності, у поєднанні з протеїнурією.
 Визначення Ø Артеріальна гіпертензія - підвищення систолічного артеріального тиску до 140 мм рт. ст. чи вище, та/або діастолічного артеріального тиску до 90 мм рт. ст. чи вище, при двох вимірюваннях у стані спокою із інтервалом не менше 4 годин, або підвищення артеріального тиску 160/110 мм рт. ст. одноразово.
Визначення Ø Артеріальна гіпертензія - підвищення систолічного артеріального тиску до 140 мм рт. ст. чи вище, та/або діастолічного артеріального тиску до 90 мм рт. ст. чи вище, при двох вимірюваннях у стані спокою із інтервалом не менше 4 годин, або підвищення артеріального тиску 160/110 мм рт. ст. одноразово.
 Визначення Ø Протеїнурія - вміст білка 0, 3 г/л у середній порції сечі, зібраній двічі з інтервалом 4 години чи більше, або екскреція білка 0, 3 г за добу.
Визначення Ø Протеїнурія - вміст білка 0, 3 г/л у середній порції сечі, зібраній двічі з інтервалом 4 години чи більше, або екскреція білка 0, 3 г за добу.
 Фактори ризику розвитку прееклампсії Ø Екстрагенітальна патологія: v v v захворювання нирок, печінки, гіпертонічна хвороба, хронічні захворювання легенів та бронхів, вади серця, цукровий діабет, ожиріння та інші прояви ендокринопатії.
Фактори ризику розвитку прееклампсії Ø Екстрагенітальна патологія: v v v захворювання нирок, печінки, гіпертонічна хвороба, хронічні захворювання легенів та бронхів, вади серця, цукровий діабет, ожиріння та інші прояви ендокринопатії.
 Фактори ризику розвитку прееклампсії v Акушерсько-гінекологічні фактори ризику: наявність прееклампсії у спадковому анамнезі; Ш наявність прееклампсії при попередній вагітності; Ш вік вагітної (менше 19, більше 30 років); Ш багатоводдя, багатопліддя; Ш анемія вагітної; Ш ізосенсибілізація за Rh-фактором та АВОсистемою; Ш
Фактори ризику розвитку прееклампсії v Акушерсько-гінекологічні фактори ризику: наявність прееклампсії у спадковому анамнезі; Ш наявність прееклампсії при попередній вагітності; Ш вік вагітної (менше 19, більше 30 років); Ш багатоводдя, багатопліддя; Ш анемія вагітної; Ш ізосенсибілізація за Rh-фактором та АВОсистемою; Ш
 Фактори ризику розвитку прееклампсії Ø Соціально-побутові чинники: шкідливі звички; v професійні шкідливості; v незбалансоване харчування. v
Фактори ризику розвитку прееклампсії Ø Соціально-побутові чинники: шкідливі звички; v професійні шкідливості; v незбалансоване харчування. v
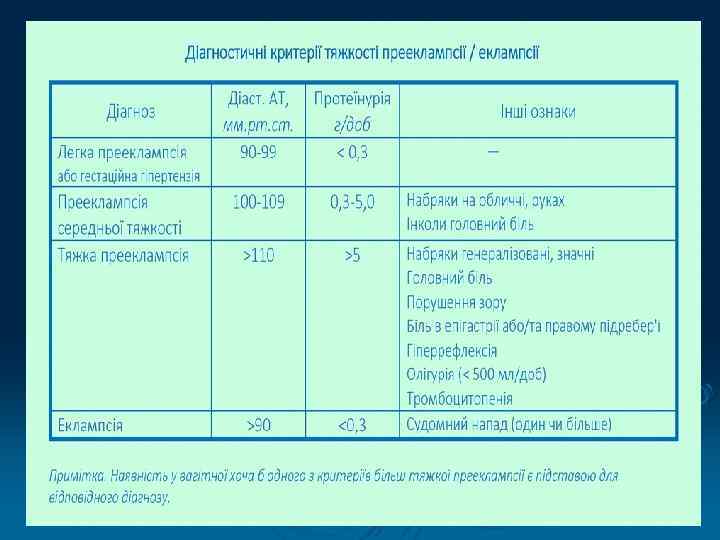
 Клінічні прояви Ø Легка прееклампсія: АТ 130 -159/90 -99 мм рт. ст. , v протеїнурія (< 0, 3 г/добу), v набряки нижніх кінцівок, v нерівномірність калібру судин сітківки очного дна. v
Клінічні прояви Ø Легка прееклампсія: АТ 130 -159/90 -99 мм рт. ст. , v протеїнурія (< 0, 3 г/добу), v набряки нижніх кінцівок, v нерівномірність калібру судин сітківки очного дна. v
 Клінічні прояви Ø Середня прееклампсія: АТ 160 -169/100 -109 мм рт. ст. , v протеїнурія (0, 3 -5, 0 г/добу), v набряки на обличчі, руках, v іноді головний біль, v набряк сітківки. v
Клінічні прояви Ø Середня прееклампсія: АТ 160 -169/100 -109 мм рт. ст. , v протеїнурія (0, 3 -5, 0 г/добу), v набряки на обличчі, руках, v іноді головний біль, v набряк сітківки. v
 Клінічні прояви Ø Важка прееклампсія: v АТ > 170/110 мм рт. ст. , v протеїнурія (> 5 г/добу), v генералізовані набряки, v головний біль, v порушення зору (крововиливи і дистрофічні зміни на очному дні), v біль в епігастрії та/або у правому підребер’ї, v гіперрефлексія, v олігурія (< 500 мл/добу), v тромбоцитопенія.
Клінічні прояви Ø Важка прееклампсія: v АТ > 170/110 мм рт. ст. , v протеїнурія (> 5 г/добу), v генералізовані набряки, v головний біль, v порушення зору (крововиливи і дистрофічні зміни на очному дні), v біль в епігастрії та/або у правому підребер’ї, v гіперрефлексія, v олігурія (< 500 мл/добу), v тромбоцитопенія.
 Ускладнення прееклампсії РДС дорослого, Ø серцева недостатність, Ø набряк легень, Ø інфаркт міокарду, Ø некроз або крововилив у печінку, мозок, наднирники, Ø гостра ниркова і печінкова недостатність, Ø крововилив і відшарування сітківки, Ø відшарування плаценти, Ø антенатальна загибель плода. Ø
Ускладнення прееклампсії РДС дорослого, Ø серцева недостатність, Ø набряк легень, Ø інфаркт міокарду, Ø некроз або крововилив у печінку, мозок, наднирники, Ø гостра ниркова і печінкова недостатність, Ø крововилив і відшарування сітківки, Ø відшарування плаценти, Ø антенатальна загибель плода. Ø
 Діагностика Ø Діагноз "прееклампсія" встановлюють за наявності гіпертензій після 20 тижнів вагітності у поєднанні з протеїнурією або генералізованими набряками або за наявності всіх трьох ознак. Ø Діагноз прееклампсії встановлюють в терміні більше 20 тижнів гестації за наявності AT більше 140/90 мм рт. ст. або у разі підвищення діастолічного AT на 15% від вихідного в І триместрі вагітності з наявністю протеїнурії (білок у добовій сечі більше 0, 3 г/доб).
Діагностика Ø Діагноз "прееклампсія" встановлюють за наявності гіпертензій після 20 тижнів вагітності у поєднанні з протеїнурією або генералізованими набряками або за наявності всіх трьох ознак. Ø Діагноз прееклампсії встановлюють в терміні більше 20 тижнів гестації за наявності AT більше 140/90 мм рт. ст. або у разі підвищення діастолічного AT на 15% від вихідного в І триместрі вагітності з наявністю протеїнурії (білок у добовій сечі більше 0, 3 г/доб).
 Вимоги до вимірювання діастолічного AT Ø Пацієнтка має перебувати у стані спокою щонайменше 10 хв. , рука вільно лежить на твердій поверхні, манжетка розташована на рівні серця і обгорнута навколо плеча не менше, ніж на три чверті. Ø Якщо окружність верхньої частини плеча перевищує 32 см, використовують нестандартну манжетку більшого розміру (у разі окружності 3341 см манжетка 15× 33 см, >41 см спеціальна стегнова манжетка).
Вимоги до вимірювання діастолічного AT Ø Пацієнтка має перебувати у стані спокою щонайменше 10 хв. , рука вільно лежить на твердій поверхні, манжетка розташована на рівні серця і обгорнута навколо плеча не менше, ніж на три чверті. Ø Якщо окружність верхньої частини плеча перевищує 32 см, використовують нестандартну манжетку більшого розміру (у разі окружності 3341 см манжетка 15× 33 см, >41 см спеціальна стегнова манжетка).
 Вимоги до вимірювання діастолічного AT Ø Бажано застосовувати ртутний сфігмоманометр. Ø Вимірювання AT повторюють двічі, а у разі розбіжності результатів - тричі або більше. Ø Для визначення діастолічного тиску використовують V тон за Коротковим (не IV, як раніше), беручи точку повного зникнення артеріальних шумів.
Вимоги до вимірювання діастолічного AT Ø Бажано застосовувати ртутний сфігмоманометр. Ø Вимірювання AT повторюють двічі, а у разі розбіжності результатів - тричі або більше. Ø Для визначення діастолічного тиску використовують V тон за Коротковим (не IV, як раніше), беручи точку повного зникнення артеріальних шумів.
 Експрес-тест на наявність білка у сечі Ø Середню разову порцію сечі доводять до кипіння у скляній пробірці з додаванням 2% оцтової кислоти. Ø Поява стійкого осаду свідчить про наявність білка у сечі, кількість осаду корелює із вираженістю протеїнурії.
Експрес-тест на наявність білка у сечі Ø Середню разову порцію сечі доводять до кипіння у скляній пробірці з додаванням 2% оцтової кислоти. Ø Поява стійкого осаду свідчить про наявність білка у сечі, кількість осаду корелює із вираженістю протеїнурії.
 Використання тест-смужок дозволяє швидко (за 1 -2 хвилини) провести аналіз від 5 до 13 параметрів сечі.
Використання тест-смужок дозволяє швидко (за 1 -2 хвилини) провести аналіз від 5 до 13 параметрів сечі.
 Тактика ведення вагітних з легкою прееклампсію Ø Госпіталізація після 37 тижня вагітності; Ø Моніторинг стану вагітної (вимірювання АТ, контроль балансу рідини); Ø Лабораторне обстеження: загальний аналіз сечі, добова протеїнурія, креатинін та сечовина плазми крові, гемоглобін, гематокрит, кількість тромбоцитів, коагулограма, Ал. АТ і Ас. АТ, ;
Тактика ведення вагітних з легкою прееклампсію Ø Госпіталізація після 37 тижня вагітності; Ø Моніторинг стану вагітної (вимірювання АТ, контроль балансу рідини); Ø Лабораторне обстеження: загальний аналіз сечі, добова протеїнурія, креатинін та сечовина плазми крові, гемоглобін, гематокрит, кількість тромбоцитів, коагулограма, Ал. АТ і Ас. АТ, ;
 Тактика ведення вагітних з легкою прееклампсію Ø Оцінка стану плода (нестресовий тест); Ø Медикаментозну терапію не призначають, не обмежують вживання рідини та солі; Ø Тактика ведення вагітної очікувальна; Ø Пологи проводять через природні пологові шляхи.
Тактика ведення вагітних з легкою прееклампсію Ø Оцінка стану плода (нестресовий тест); Ø Медикаментозну терапію не призначають, не обмежують вживання рідини та солі; Ø Тактика ведення вагітної очікувальна; Ø Пологи проводять через природні пологові шляхи.
 Тактика ведення вагітних із середньою прееклампсією Ø І. Госпіталізація у будь-який термін у відділення патології вагітності. Ø ІІ. Обстеження: Ø розширене лабораторне обстеження: крові (кожні 3 доби), сечі (щодня); Ø контроль АТ (двічі на добу); Ø моніторинг стану плода: аускультація (кожні 8 годин), тест рухів (щодня), БПП (за показами), КТГ (за показами).
Тактика ведення вагітних із середньою прееклампсією Ø І. Госпіталізація у будь-який термін у відділення патології вагітності. Ø ІІ. Обстеження: Ø розширене лабораторне обстеження: крові (кожні 3 доби), сечі (щодня); Ø контроль АТ (двічі на добу); Ø моніторинг стану плода: аускультація (кожні 8 годин), тест рухів (щодня), БПП (за показами), КТГ (за показами).
 Тактика ведення вагітних із середньою прееклампсією ІІІ. Корекція: охоронний режим; збагачена білком їжа, без обмежень солі і рідини; Ø комплекс вітамінів та мікроелементів; Ø метилдопа + ніфедипін, при погіршенні стану додають магнезіальну терапію; Ø при терміні вагітності менше 34 тижнів – профілактика РДС-новонародженого. Ø при погіршенні стану вагітної або плода – підготовка до розродження (застосовують простагландини Е 2 місцево). Ø Ø Ø
Тактика ведення вагітних із середньою прееклампсією ІІІ. Корекція: охоронний режим; збагачена білком їжа, без обмежень солі і рідини; Ø комплекс вітамінів та мікроелементів; Ø метилдопа + ніфедипін, при погіршенні стану додають магнезіальну терапію; Ø при терміні вагітності менше 34 тижнів – профілактика РДС-новонародженого. Ø при погіршенні стану вагітної або плода – підготовка до розродження (застосовують простагландини Е 2 місцево). Ø Ø Ø
 Тактика ведення вагітних із середньою прееклампсією Ø ІV. Розродження: Ø при зрілій шийці матки – амніотомія, індукція пологів, пологи ведуть через природні пологові шляхи; Ø при незрілій шийці матки – кесарів розтин.
Тактика ведення вагітних із середньою прееклампсією Ø ІV. Розродження: Ø при зрілій шийці матки – амніотомія, індукція пологів, пологи ведуть через природні пологові шляхи; Ø при незрілій шийці матки – кесарів розтин.
 Тактика ведення вагітної з важкою прееклампсією Ø І. Госпіталізація у відділення інтенсивної терапії стаціонару ІІІ рівня. Ø ІІ. Індивідуальна палата з інтенсивним наглядом: Ø катетеризація периферичної вени, сечового міхура, за показами – шлунку; Ø розширене лабораторне дослідження крові та сечі;
Тактика ведення вагітної з важкою прееклампсією Ø І. Госпіталізація у відділення інтенсивної терапії стаціонару ІІІ рівня. Ø ІІ. Індивідуальна палата з інтенсивним наглядом: Ø катетеризація периферичної вени, сечового міхура, за показами – шлунку; Ø розширене лабораторне дослідження крові та сечі;
 Тактика ведення вагітної з важкою прееклампсією Ø моніторинг вітальних показників вагітної і стану плода: Ø контроль АТ (щогодини); Ø контроль погодинного діурезу; Ø аналіз сечі (кожні 4 години); Ø моніторинг стану плода (аускультація кожні 15 хв, БПП, КТГ).
Тактика ведення вагітної з важкою прееклампсією Ø моніторинг вітальних показників вагітної і стану плода: Ø контроль АТ (щогодини); Ø контроль погодинного діурезу; Ø аналіз сечі (кожні 4 години); Ø моніторинг стану плода (аускультація кожні 15 хв, БПП, КТГ).
 Тактика ведення вагітної з важкою прееклампсією Ø ІІІ. Корекція: Ø суворий ліжковий режим; Ø інфузійна терапія; Ø гіпотензивна терапія (підтримувати АТ не нижче 150/90 -160/100 мм рт. ст. ); Ø при терміні вагітності менше 34 тижнів – профілактика РДС новонародженого;
Тактика ведення вагітної з важкою прееклампсією Ø ІІІ. Корекція: Ø суворий ліжковий режим; Ø інфузійна терапія; Ø гіпотензивна терапія (підтримувати АТ не нижче 150/90 -160/100 мм рт. ст. ); Ø при терміні вагітності менше 34 тижнів – профілактика РДС новонародженого;
 Тактика ведення вагітної з важкою прееклампсією Ø ІV. Розродження протягом найближчих 24 годин: Ø при зрілій шийці матки перевагу надають веденню пологів через природні пологові шляхи з адекватним знечуленням (епідуральна анестезія, інгаляція закису азоту); Ø при незрілій шийці матки – кесарів розтин.
Тактика ведення вагітної з важкою прееклампсією Ø ІV. Розродження протягом найближчих 24 годин: Ø при зрілій шийці матки перевагу надають веденню пологів через природні пологові шляхи з адекватним знечуленням (епідуральна анестезія, інгаляція закису азоту); Ø при незрілій шийці матки – кесарів розтин.
 Профілактика розвитку прееклампсії у вагітних групи ризику Ø Ацетилсаліцилова кислота 60 -100 мг/доб, починаючи з 20 тижнів вагітності; Ø Препарати кальцію 2 г/доб, починаючи з 16 тижнів вагітності;
Профілактика розвитку прееклампсії у вагітних групи ризику Ø Ацетилсаліцилова кислота 60 -100 мг/доб, починаючи з 20 тижнів вагітності; Ø Препарати кальцію 2 г/доб, починаючи з 16 тижнів вагітності;
 Профілактика розвитку прееклампсії у вагітних групи ризику Ø Включення до раціону харчування морських продуктів із високим вмістом поліненасичених жирних кислот; Ø Не слід обмежувати вживання кухонної солі та рідини.
Профілактика розвитку прееклампсії у вагітних групи ризику Ø Включення до раціону харчування морських продуктів із високим вмістом поліненасичених жирних кислот; Ø Не слід обмежувати вживання кухонної солі та рідини.
 Контрольні питання: Ø A. B. C. D. E. Вагітна 40 р. , вагітність 4 -та, 34 тиж. , скаржиться на головний біль, мерехтіння мушок перед очима. АТ 160/110 мм рт. ст. , набряки поширені на низ живота, білок в сечі 5 г/л. Поставити діагноз. Набряки вагітних. Захворювання нирок. Прееклампсія середньої тяжкості. Прееклампсія важкого ступеня. Гіпертонічна хвороба.
Контрольні питання: Ø A. B. C. D. E. Вагітна 40 р. , вагітність 4 -та, 34 тиж. , скаржиться на головний біль, мерехтіння мушок перед очима. АТ 160/110 мм рт. ст. , набряки поширені на низ живота, білок в сечі 5 г/л. Поставити діагноз. Набряки вагітних. Захворювання нирок. Прееклампсія середньої тяжкості. Прееклампсія важкого ступеня. Гіпертонічна хвороба.
 Контрольні питання: Ø A. B. C. D. E. Акушерка при огляді вагітної виявила набряки на нижніх кінцівках та передній черевній стінці. Артеріальний тиск 170/100 мм. рт. ст. Добова протеїнурія – 1 г/на добу. Для якого ускладнення вагітності характерні дані ознаки. Прееклампсія середньої тяжкості Тяжка прееклампсія Легка прееклампсія Набряки вагітних Еклампсія
Контрольні питання: Ø A. B. C. D. E. Акушерка при огляді вагітної виявила набряки на нижніх кінцівках та передній черевній стінці. Артеріальний тиск 170/100 мм. рт. ст. Добова протеїнурія – 1 г/на добу. Для якого ускладнення вагітності характерні дані ознаки. Прееклампсія середньої тяжкості Тяжка прееклампсія Легка прееклампсія Набряки вагітних Еклампсія
 Дякую за увагу!!!
Дякую за увагу!!!


