lektsia2-rus.ppt
- Количество слайдов: 26

Лекция 2 Организация раннего выявления туберкулеза в лечебнопрофилактических учреждениях общелечебной сети. Стандартны диагностики туберкулеза, предложенные ВОЗ. Диагностика туберкулеза с множественной и расширенной лекарственной устойчивостью

План лекции n Ø Ø Ø n n Методы раннего выявления туберкулеза в общелечебной сети: Пассивный Активный Туберкулинодиагностика Группы риска Методы диагностики туберкулеза: Клинические микробиологические Рентгенологические Лабораторные Клиническая и диспансерная категории учета больных Формулировка диагноза

Методы выявления Активный (инициатива со стороны медицинской службы) массовые профилактические осмотры Критерии отбора: n Ø Сроки давности рентгенологического обследования Ø Наличие симптомов заболевания (проводится крайне редко) Ø Детский и подростковый возраст Методы обследования: Ø Рентгенологические Ø Туберкулинодиагностика у детей и подростков до 14 лет Пассивный (инициатива со стороны пациентов) - «По обращаемости» : Критерии отбора: n Ø Ø Наличие симптомов заболевания Желание обследоваться профилактически Методы обследования: Ø Ø Микроскопия мокроты в первую очередь Все необходимые диагностические процедуры Необходимое условие – информированность населения

Выявление туберкулеза может быть: Ø Ø 1. Ранним - диагностика туберкулезной интоксикации, возникающая при первичном инфицировании 2. Своевременным - выявление туберкулезного процесса с малосимптомным течением без деструкции и бактериовыделения в пределах 1 -3 сегментов легких. Такие формы туберкулеза, как правило, практически всегда излечиваются и не оставляют после себя больших остаточных изменений. 3. Несвоевременным - выявление форм туберкулеза з наличием полостей распада, и/или бактериовыделением. Эффективность лечения в таких случаях составляет 65 -85 %, после излечения остаются большие изменения в виде фиброза, незаживших каверн, туберкулом, бронхоэктазов. 4. Поздним - выявление практически неизлечимых хронических форм туберкулеза - фиброзно-кавернозного, цирротического, эмпиемы плевры. Эффективность лечения низкая (12 -25 %), процесс характеризуется сохраняющимся бактериовыделением, среди пациентов высок уровень стойкой потери трудоспособности.

Туберкулинодиагностика – метод выявления изменений реактивности организма человека, возникших в результате инфицирования или вакцинации БЦЖ. Проводят ежегодно, начиная с 1 года детям и подросткам до 14 лет. По показаниям применяют у взрослых лиц. В настоящее время в практику лечебных учреждений Украины введена единая туберкулиновая проба Манту с 2 ТЕ (туберкулиновыми единицами). 1 ТЕ туберкулина содержит 0, 00006 мг ППД-Л Применяют стандартный раствор туберкулина ППД, представляющий собой очищенный белковый дериват культуры МБТ и продуктов их жизнедеятельности (Purified Protein Derivative). Цель ежегодного проведения пробы Манту детям и подросткам до 14 лет: n - выявление групп риска (вираж туберкулиновых реакций, нарастание туберкулиновой чувствительности, гиперергические реакции), n - определение первичного инфицирования, n - отбор контингентов для ревакцинации БЦЖ. Туберкулинодиагностика применяется также как эпидемиологический показатель для оценки уровня инфицированности туберкулезом населения. n

Туберкулинодиагностика В основе туберкулинодиагностики лежит аллергическая реакция гиперчувствительности замедленного типа. Если организм инфицирован, в нем развивается иммунитет с выработкой антител и иммунных клеток, сенсибилизированных к антигенам МБТ. При введении туберкулина сенсибилизированные клетки скапливаются в месте его введения, формируя в течение 72 часов клеточный инфильтрат – папулу. Если организм свободен от инфекции, то иммунные клетки в нем отсутствуют, и при введении туберкулина папула не образуется. Вакцинный штамм БЦЖ также вызывает выработку иммунитета с накоплением в организме сенсибилизированных иммунных клеток, поэтому у детей и подростков с положительными туберкулиновыми пробами необходимо проводить дифференциальную диагностику между поствакцинальной и инфекционной аллергией.
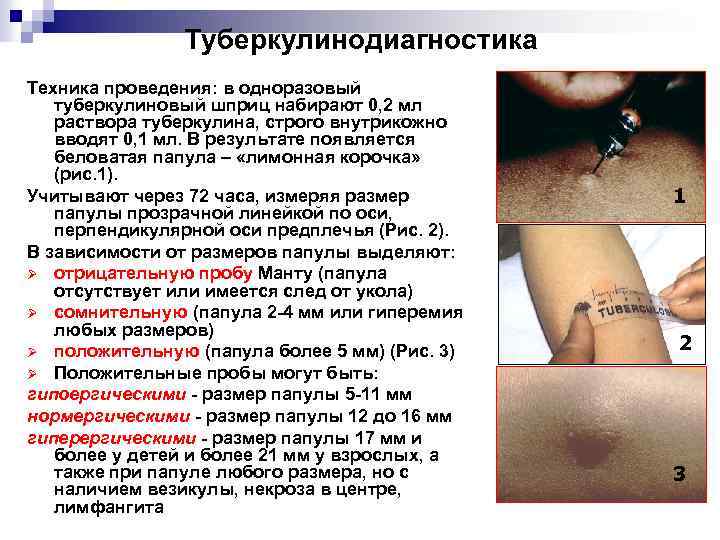
Туберкулинодиагностика Техника проведения: в одноразовый туберкулиновый шприц набирают 0, 2 мл раствора туберкулина, строго внутрикожно вводят 0, 1 мл. В результате появляется беловатая папула – «лимонная корочка» (рис. 1). Учитывают через 72 часа, измеряя размер папулы прозрачной линейкой по оси, перпендикулярной оси предплечья (Рис. 2). В зависимости от размеров папулы выделяют: Ø отрицательную пробу Манту (папула отсутствует или имеется след от укола) Ø сомнительную (папула 2 -4 мм или гиперемия любых размеров) Ø положительную (папула более 5 мм) (Рис. 3) Ø Положительные пробы могут быть: гипоергическими - размер папулы 5 -11 мм нормергическими - размер папулы 12 до 16 мм гиперергическими - размер папулы 17 мм и более у детей и более 21 мм у взрослых, а также при папуле любого размера, но с наличием везикулы, некроза в центре, лимфангита 1 2 3

Дифференциальная диагностика поствакцинальной и инфекционной аллергии Папула при поствакцинальной аллергии: меньшей интенсивности, нечетко отграничена от гиперемии, не выступает над поверхностью кожи, гиперемия выражена не резко и обычно исчезает в течение недели. Характерны сомнительные или гипоергические положительные реакции с размером инфильтрата 2 -11 мм. В среднем поствакцинальная аллергия угасает за 33, 5 года после прививки БЦЖ. Папула при инфицировании: 12 мм и более, часто гиперергического характера, выделяется над уровнем кожи, сопровождается сильным зудом. Гиперемия резко выражена и стойко удерживается более недели. В сомнительных случаях через полгода пробу повторяют, и если размеры папулы уменьшаются, то можно думать о поствакцинальной аллергии. При инфицировании может нарушаться самочувствие с появлением симптомов интоксикации, функциональных расстройств, жалоб со стороны органов дыхания.

Дифференциальная диагностика поствакцинальной и инфекционной аллергии Соотношение между размером папулы и величиной поствакцинального знака прямо пропорционально: • чем меньше размер рубчика, тем слабее должна быть у вакцинированных лиц реакция на туберкулин • Размер поствакцинального рубчика менее 6 мм считается результатом недостаточно эффективной вакцинации и не сопровождается папулами большого размера. • Размер поствакцинального рубчика от 6 до 10 мм свидетельствует о возможном развитии достаточно эффективного иммунитета с регистрацией положительной пробы Манту Повышение туберкулиновой чувствительности отмечается при бронхиальной астме, базедовой болезни, ревматизме, бруцеллезе, пневмонии, скарлатине, обострении хронических заболеваний (тонзиллит, аденоиды, гепатохолецистит). Снижение или угасание туберкулиновой чувствительности отмечается при кори, коклюше, малярии, вирусном гепатите, раке, лимфогранулематозе, микседеме, белковом голодании, применении антигистаминных препаратов, кортикостероидных гормонов, витаминов А, С, D, после вакцинации против полиомиелита, кори.

Выявление лиц группы риска Ø Ø Ø Вираж – переход впервые в жизни отрицательной пробы Манту в положительную. Отражает момент первичного инфицирования Нарастание туберкулиновой чувствительности – увеличение по сравнению с предыдущим годом размера папулы на 6 мм и более, или менее 6 мм, но по достижении размера папулы 12 мм. Расценивается как вираж и отражает момент первичного инфицирования Гиперергические пробы Манту

Мировой стандарт выявления туберкулеза Ø Ø Лица, имеющие продуктивный кашель 2 -3 и более недель должны быть проверены на наличие ТБ У пациентов с подозрением на легочный ТБ необходимо микроскопически исследовать три анализа мокроты У пациентов с подозрением на внелегочный ТБ необходимо взять пробы биологического материала, соответствующие локализации процесса для микроскопии на КУБ, а при возможности – бактериологического и гистоморфологического исследований Все пациенты с рентгенологическими изменениями в легких, похожими на ТБ, должны быть обследованы на КУБ

Симптомы позволяющие заподозрить туберкулез Ø кашель более 2 -3 недель, сухой или с выделением мокроты Ø Необъяснимая общая слабость Ø Значительная потеря в весе Ø Длительный субфебрилитет Ø Другие проявления длительного интоксикационного синдрома Ø боли в грудной клетке Ø кровохарканье Ø одышка
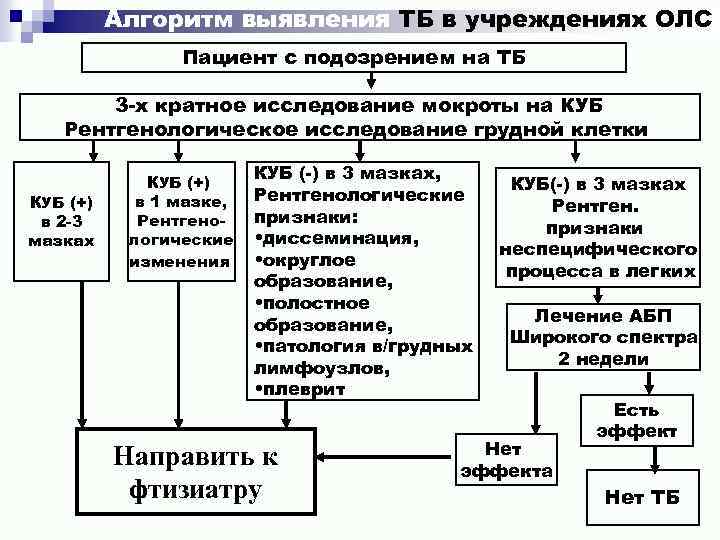
Алгоритм выявления ТБ в учреждениях ОЛС Пациент с подозрением на ТБ 3 -х кратное исследование мокроты на КУБ Рентгенологическое исследование грудной клетки КУБ (+) в 2 -3 мазках КУБ (+) в 1 мазке, Рентгенологические изменения КУБ (-) в 3 мазках, Рентгенологические признаки: • диссеминация, • округлое образование, • полостное образование, • патология в/грудных лимфоузлов, • плеврит Направить к фтизиатру КУБ(-) в 3 мазках Рентген. признаки неспецифического процесса в легких Лечение АБП Широкого спектра 2 недели Нет эффекта Есть эффект Нет ТБ
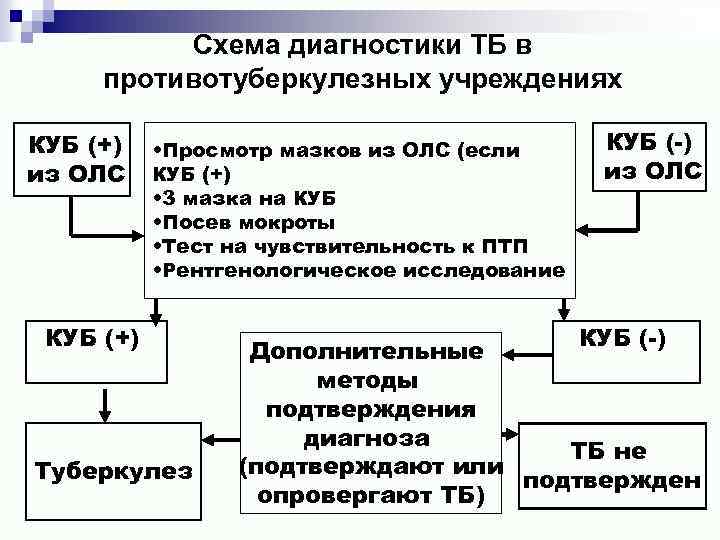
Схема диагностики ТБ в противотуберкулезных учреждениях КУБ (+) из ОЛС • Просмотр мазков из ОЛС (если КУБ (+) • 3 мазка на КУБ • Посев мокроты • Тест на чувствительность к ПТП • Рентгенологическое исследование КУБ (+) Туберкулез КУБ (-) из ОЛС КУБ (-) Дополнительные методы подтверждения диагноза ТБ не (подтверждают или подтвержден опровергают ТБ)

Дополнительные методы обследования для диагностики ТБ Ø Ø Ø Ø Ø Бронхоскопическое обследование с изучением бронхоальвеолярных смывов, отпечатков слизистой и биопсийного материала Компьютерная томография легких Рентгенологическое обследование в других проекциях Трансторокальная или трансбронхиальная, или открытая пункционная биопсия легких, биопсия увеличенных лимфоузлов Торакоскопия с биопсией плевры с забором экссудата для микроскопического и культурального исследования Методы ускоренного выявления МБТ: BACTEK Тесты амплификации нуклеиновых кислот (ПЦР) Функциональное обследование (ЭКГ, ФВД) Иммунологическое обследование

«При этой болезни некоторое время выглядишь цветущим, как сама жизнь. И чувствуешь себя соответственно…» Эрих Мария Ремарк «Жизнь взаймы» Клиническая картина туберкулеза Клиническая картина в большинстве случаев стертая, симптомы заболевания выражены не резко, могут и вовсе отсутствовать Жалобы больных туберкулезом Синдром интоксикации: ü Общая слабость ü Нарушение аппетита ü Снижение массы тела ü Лихорадка ü Повышенная потливость v Наличие синдрома интоксикации у человека без выраженных проявлений органной или системной патологии должно настораживать врача в плане наличия туберкулезной инфекции! Синдром поражения респираторной системы: ü кашель, ü выделение мокроты ü Кровохарканье ü боль в груди

Клиническая картина туберкулеза n n n Кашель —наиболее часто встречающийся симптом туберкулеза легких. Кашель несильный, часто – легкое покашливание. Мокроты или нет, или мало, она имеет преимущественно слизистый характер, без запаха. Встречается кровохарканье. Характерным симптомом туберкулеза легких является повышение температуры тела, которое отличается хорошей переносимостью и зависимостью от физической нагрузки. Фебрильная температура не характерна для туберкулеза за исключением казеозной пневмонии. Боль в грудной клетке встречается не часто, связана с поражением плевры, зависит от дыхательных движений Одышка – тяжелая одышка не характерна для свежих процессов, за исключением милиарного туберкулеза, больших плевральных выпотов, спонтанного пневмоторакса, иногда - казеозной пневмонии.

Особенности анамнеза Облегчить диагностику туберкулеза может целенаправленный опрос больного с учетом всех закономерностей развития инфекционного процесса Источник: наличие контакта с больными активным туберкулезом, ранее перенесенный туберкулез. Косвенным свидетельством имевшегося ранее туберкулеза может служить указание на перенесенный экссудативный плеврит, туберкулез лимфатических узлов и кожи ( «золотуха» ) Пути передачи: производственные и жилищнобытовые условия Состояние организма: возраст, материальное состояние, сопутствующие заболевания (особенно ВИЧ-инфекция, сахарный диабет, профессиональные болезни легких), вредные привычки, перенесенные накануне стрессовые ситуации, роды у женщин и т. п. v

Объективный осмотр Ø Больше, чем у половины больных не удается обнаружить какиелибо патологические отклонения Ø Характерно астеническое телосложение, пониженное питание, бледность кожных покровов Ø При длительно текущем ТБ можно увидеть асимметрию грудной клетки, ограничение экскурсии легочных полей, деформацию концевых фаланг пальцев рук. Ø При первичном туберкулезе нередко встречаются фликтены и узловатая эритема Ø Рубцовые изменения на коже шеи остаются после перенесенного туберкулезного лимфаденита и редко вызываются другой патологией Ø Для ТБ характерно поражение верхушек легких: притупление в верхних отделах при перкуссии, укорочение полей Кренига может свидетельствовать о туберкулезной этиологии процесса. Ø Для ТБ характерно отсутствие изменений при аускультации легких. Наибольшее диагностическое значение имеют влажные хрипы, которые лучше выявляются после покашливания и между лопатками

Лилиан смотрела на снимки, на их блестящую серо-черную поверхность; от них зависела ее жизнь… Она отыскала эти пятна, и ей показалось, что они увеличились…. Эрих Мария Ремарк «Жизнь взаймы» n Одним из наиболее специфичных признаков туберкулезного процесса является скудная аускультативная картина на фоне достаточно обширных поражений легких, определяемых при рентгенографии органов грудной клетки: «мало слышно– много видно» Рентгенологическое обследование Правое легкое Левое легкое Излюбленная локализация туберкулезного процесса – 1, 2 и 6 сегменты легких. Особую настороженность следует проявлять при наличии экссудативного плеврита, который у молодых лиц в большинстве случаев бывает туберкулезного происхождения

Рентгенологическое обследование n n Очаг – тень размером до 10 мм. Условно различают три основных типа очаговых затемнений: крупноочаговые ( больше 5 мм), среднеочаговые (2, 5— 5 мм) и мелкоочаговые (меньше 2, 5 мм) Инфильтрат – тень размером более 1 см, преимущественно низкой или средней интенсивности с нечеткими границами Деструкция – просветление на фоне затемнения. Синдром диссеминации – наличие очаговых теней, обычно с двух сторон, занимающих все легочные поля или большую их часть. Для диссеминации туберкулезной этиологии характерно поражение верхушек Очаг (стрелка) Инфильтрат с деструкцией (стрелка) Инфильтрат С-м диссеминации
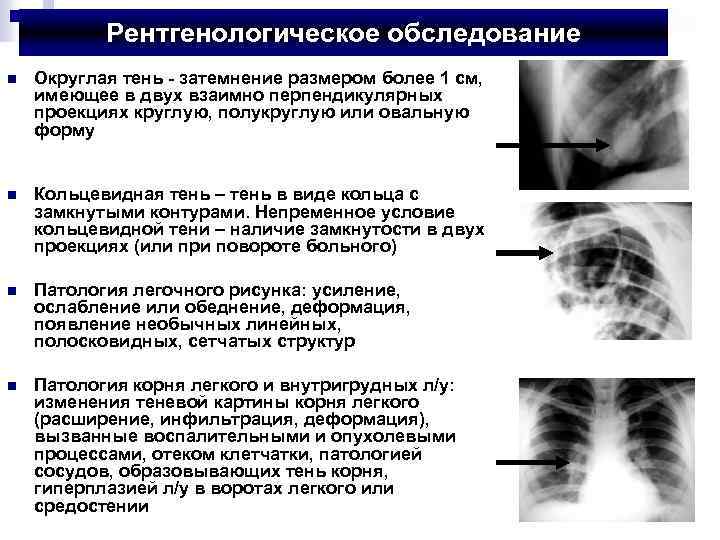
Рентгенологическое обследование n Округлая тень - затемнение размером более 1 см, имеющее в двух взаимно перпендикулярных проекциях круглую, полукруглую или овальную форму n Кольцевидная тень – тень в виде кольца с замкнутыми контурами. Непременное условие кольцевидной тени – наличие замкнутости в двух проекциях (или при повороте больного) n Патология легочного рисунка: усиление, ослабление или обеднение, деформация, появление необычных линейных, полосковидных, сетчатых структур n Патология корня легкого и внутригрудных л/у: изменения теневой картины корня легкого (расширение, инфильтрация, деформация), вызванные воспалительными и опухолевыми процессами, отеком клетчатки, патологией сосудов, образовывающих тень корня, гиперплазией л/у в воротах легкого или средостении

Лабораторное обследование Ø Ø Количество лейкоцитов (Л) при ТБ обычно не выходит за пределы нормальных цифр, находясь в диапазоне 49 х 109/л. Лейкоцитоз более 9, 0 х109/л определяется у 1518 % больных и редко превышает 12, 0 х109/л. Эозинофилы: нормальное количество (0, 5 -5, 0 % или 20300 клеток в 1 мкл). Небольшая эозинофилия при отсутствии сдвига влево и в сочетании с лимфоцитозом свидетельствует о благоприятном течении туберкулеза. Палочкоядерные нейтрофилы: увеличение П (норма 1 -6 %, в абсолютных цифрах - 40 -300 в 1 мкл), или сдвиг влево, наблюдается при свежих и обострении хронических форм заболевания. Развитие деструкции легочной ткани сопровождается увеличением П, иногда до 15 -17 %. Сегментоядерные нейтрофилы: содержание С часто находится в пределах нормы (47 -72 %, в абсолютных цифрах - 2000 -5500 в 1 мкл). Повышение числа С происходит при распаде легочной ткани, обширном поражении легких.

Лабораторное обследование Ø Лимфоциты: характерна умеренно выраженная относительная и абсолютная лимфопения, нередко наблюдается нормальное количество (Л) (19 -37 %, или- 1200 -3000 клеток в 1 мкл). Ø Моноцитов: нормальное содержание (3 -11 %, в абсолютных цифрах -90 -600 в 1 мкл) или увеличение. Стойкое увеличение М отражает свежую гематогенную диссеминацию, резкое снижение свидетельствует о несостоятельности клеточных реакций. Лимфоцитопения и моноцитоз – наиболее характерные для туберкулеза изменения крови Ø У половины больных СОЭ находится в пределах нормы или умеренно повышена. При тяжелом течении туберкулеза с развитием обширной инфильтрации и деструкции СОЭ может достигать 40 -55 мм/час. Ø При высоких цифрах СОЭ, определяющихся на фоне лейкопении, относительной и абсолютной лимфоцитопении, следует исключить наличие ВИЧ-инфекции. Частой находкой у ВИЧинфицированных лиц является резкое увеличение показателей тимоловой пробы (выше 5 Ед).

Диагностика туберкулеза с множественной лекарственной устойчивостью Классификация ПТП Препараты первого ряда: Ø Изониазид (Н) Первичная – резистентность у впервые выявленных Ø Рифампицин (R) больных, которые ранее не Ø Пиразинамид (Z) лечились или принимали ПТП не более 4 недель Ø Этамбутол (Е) Вторичная – резистентность, Ø Стрептомицин (S). выявленная у пациентов, Препараты второго ряда: принимавших ПТП более 4 Ø Инъекционные (Канамицин, Амикацин, недель Капреомицин) Монорезистентность – Ø Фторхинолоны устойчивость к одному из 5 ПТП 1 ряда Ø Протионамид, этионамид, Мультирезистентность (MDR) – Ø Циклосерин, устойчивость к (H+R) или в Ø ПАСК сочетании с другими ПТП Ø Тиоацетазон ( абсолютно Полирезистентность – устойчивость к Н (или R) в противопоказан при ВИЧ-инфекции) сочетании с устойчивостью к другим ПТП Расширенная (XDR)– устойчивость к (H+R) плюс к фторхинолонам Страны с подтвержденным XDR-ТБ и к инъекционным препаратам (аминогликозидам) 2 ряда

Благодарю за внимание!
lektsia2-rus.ppt