лекц. ООИ 31.05.ppt
- Количество слайдов: 63

Лекция № 18. Тема : Особо-опасные (карантинные) инфекции) Современные критерии особо опасных инфекций. Холера. Чума. Туляремия. Зав. каф. инфекционных болезней с эпидемиологией ЛГМУ: проф. , д. мед. н. Соцкая Я. А. доц. , к. мед. н. Хомутянская Н. И.

ОСОБО ОПАСНЫе ИНФЕКЦИи регламентируются Международными медикосанитарными правилами( ММСП-2005) * ООИ — это инфекционные заболевания, которые могут представлять собой чрезвычайную ситуацию в системе охраны здоровья в международном масштабе. Список таких заболеваний сейчас значительно расширен. Он разделен на две группы. Первая группа — «болезни, которые являются необычными и могут оказать серьёзное влияние на здоровье населения» : оспа, полиомиелит, вызванный диким полиовирусом; человеческий грипп, вызванный новым подтипом; тяжелый острый респираторный синдром (ТОРС) или (SARS). * ММСП-2005 регламентируют эпидемиологическую информацию, организацию санитарно-карантинной службы на границах, а также допустимые санитарно- ограничительные мероприятия. С целью предупреждения распространения холеры при международных сообщениях, правилами предусматривается санитарная охрана территории стран , направленная на предупреждение заноса и

* КРИТЕРИИ ОСОБО ОПАСНЫХ ИНФЕКЦИЙ ( регламент ММСП-2005) * Вторая группа –это » болезни, любое событие , с которыми всегда оценивается как опасное, поскольку эти инфекции обнаружили способность оказывать серьёзное влияние на здоровье населения и быстро распространяться в международных масштабах» : холера, легочная форма чумы, желтая лихорадка, геморрагические лихорадки (лихорадка Ласса , Марбург, Эбола , лихорадка Западного Нила). Сюда же ММСП-2005 относят инфекционные болезни, «которые представляют особую национальную и региональную проблему» . В России в эту группу включены: сибирская язва и туляремия.

Холера Антропонозная , острая кишечная , особо опасная, карантинная инфекция, преимущественно с эпидемическим и пандемическим распространением , вызываемая холерным вибрионом, характеризующаяся: водянистой диареей и рвотой, что может привести к значительному обезвоживанию организма, нарушению водноэлектролитного обмена и развитию гиповолемического шока. Картина П. Федотова «во всем холера виновата» (1854 г. )

* Актуальность *Холера остается глобальной угрозой здоровью и жизни людей и является одним из основных показателей низкого социального уровня жизни, часто сопровождает массовые стихийные бедствия, пример- масштабная эпидемия на о. Гаити в 2010 -11 гг. после землетрясения : заболело 570 тыс. чел. , более 7, 5 тыс. умерло. Ежегодно в мире регистрируется до 100 тысяч случаев заболевания холерой. Летальность составляет - 6 10%. .

* Актуальность Июнь-август 2011 г. - вспышка холеры в Мариуполе (33 больных и 24 вибрионосителя). В Луганской области -эпизоды холеры: 1975 г. -7 случаев холеры в г. Красном Луче, в т. ч. 3 детей- завоз из г. Таганрога; * 1986 г. – 1 -местный случай (употребление воды заболевшим из р. Северского Донца во время купания); + 3 случая в результате внутрибольничного заражения ( чрезвычайная ситуация). * 1994 г. - 2 случая (завоз из Крыма в период эпидемии). Летальности не было ( у 2 -х больных-была алгидная форма). В водоёмах Украины в т. ч. и Луганской обл. ежегодно обнаруживаются холерные вибрионы.
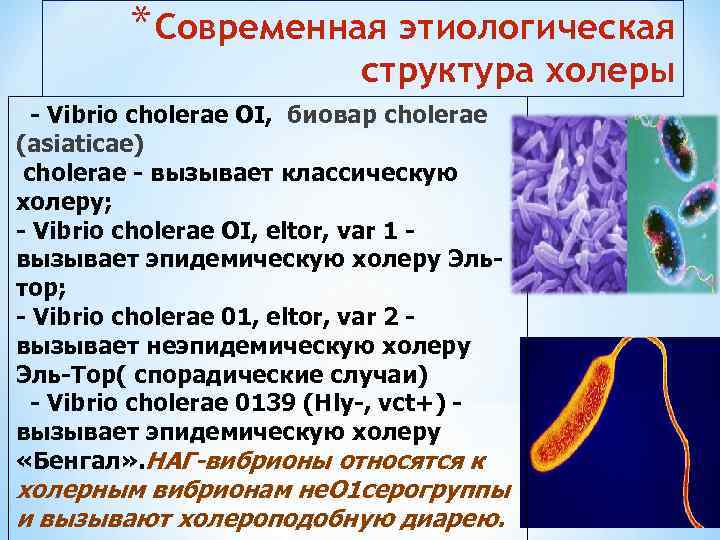
* Современная этиологическая структура холеры - Vibrio cholerae OI, биовар cholerae (asiaticae) cholerae - вызывает классическую холеру; - Vibrio cholerae OI, eltor, var 1 - вызывает эпидемическую холеру Эльтор; - Vibrio cholerae 01, eltor, var 2 - вызывает неэпидемическую холеру Эль-Тор( спорадические случаи) - Vibrio cholerae 0139 (Hly-, vct+) - вызывает эпидемическую холеру «Бенгал» . НАГ-вибрионы относятся к холерным вибрионам не. О 1 серогруппы и вызывают холероподобную диарею.
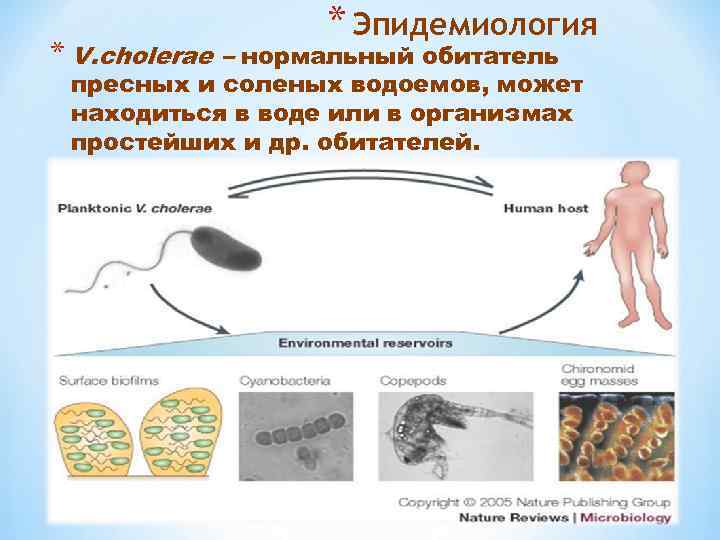
* Эпидемиология * V. сholerae – нормальный обитатель пресных и соленых водоемов, может находиться в воде или в организмах простейших и др. обитателей.

* Особенности 7 -й пандемии холеры (с1961 г. - по настоящее время) *Вызвана вибрионом Эль-Тор (более стойкий в окружающей среде). *Эндемический очаг – Индонезия. *Количественное преобладание атипичных и стертых форм, более частое и длительное вибриононосительство. *Возбудителя выделяют из водоемов перед началом эпидемии. *Распространение болезни со скоростью транспорта. Летальность-1 -6%.

* Эпидемиология Резервуар инфекции - вода открытых водоемов и их гидробионты( бассейны Черного, Азовского морей и др. водоемы). Водный фактор (употребление некипяченой воды , в т. ч. использование для бытовых целей). Пищевой фактор: * -употреблением сырых или термически недостаточно обработанных продуктов: овощей, малосоленой, вяленой рыбы (взрослые); * -употребление некипяченого молока , инфицированного вибриононосителем (заражаются чаще дети). Контактно-бытовой путь, в т. ч. - при ритуальных обрядах, пример : вспышка в г. Николаеве(87 пациентов), 1995 г. ( Фролов В. М. )

Источник возбудителя – больной, реконвалесцент, здоровый вибриононоситель (1 больной : 100 носителей); Механизм передачи – фекально-оральный; Типы эпидемий – водный (наиболее частый) ; пищевой; контактно-бытовой , смешанный ; Сезонность – лето-осень; Восприимчивость – высокая. В начале эпидемии чаще болеют лица, которые не соблюдают санитарных норм, алкоголики, больные хроническим гастритом со сниженной кислотностью.

* Сбор эпиданамнеза * Необходимо собрать следующие сведения: 1. О месте пребывания больного в течение последних 5 суток (когда, куда выезжал, где был) 2. О лицах, которые приезжали к больному в течение последних 5 суток (откуда, когда) 3. «Пищевой» анамнез в течение 5 дней. 4. Об использовании больным воды поверхностных водоемов в течение последних 5 суток ( название водоема, место, когда, характер использования воды) 5. О состоянии здоровья лиц, бывших в непосредственном контакте с больным или подвергавшихся одинаковому риску заражения 6. Об употреблении антибиотиков и других химиотерапевтических препаратов до госпитализации больного (когда, какие, доза, длительность приема) 7. Если больной выявлен на амбулаторном приеме - выясняем весь его маршрут «передвижения» по поликлинике (где ходил, в какие кабинеты заходил, пользовался ли туалетом).

* Патогенез холеры: 1 - преодоление желудочного барьера- попадание холерного вибриона на слизистую тонкой кишки, размножение его в щелочной среде, продуцирование холерогена(энтеротоксин) 2 – активация холерогеном аденилат циклазы мембран энтероцитов 3 - усиленное образование ц. АМФ и повышение проницаемости мембран энтероцитов для натрия и воды 4 – усиление секреции в просвет тонкой кишки воды и электролитов Na, Ka, Cl, Hco 3, 5 - развитие изотонической дегидратации (с 1 л испражнений теряется 5 г натрия хлорида, 4 г натрия гидрокарбоната, 1 г калия хлорида), 6 - сгущение крови, уменьшение ОЦК, замедление кровотока, нарушение микроциркуляции , гипоксемия, гипоксия, 7 - метаболический ацидоз, 8 - нарушения мочеиспускания вплоть до анурии, 9 - острая почечная недостаточность, 10 – гиповолемический (дегидратационный) шок.
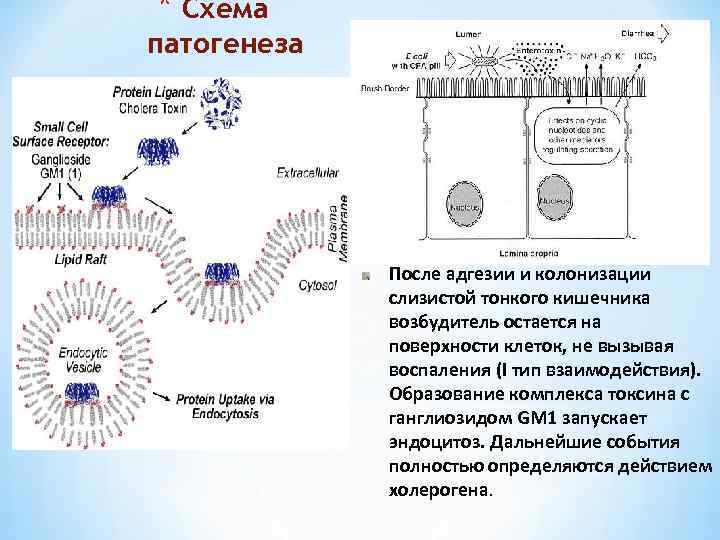
* Схема патогенеза После адгезии и колонизации слизистой тонкого кишечника возбудитель остается на поверхности клеток, не вызывая воспаления (I тип взаимодействия). Образование комплекса токсина с ганглиозидом GM 1 запускает эндоцитоз. Дальнейшие события полностью определяются действием холерогена.

* Классификация 1). Код МКБ-10 *А 00. 0 Холера , вызванная Vibrio cholerae О 1 biovar cholerae А 00. 1. Холера, вызва нная Vibrio cholerae O 1 biovar El-Tor *A 00. 2. Холера неуточненная (в т. ч. V. cholerae О 139).
Классификация 2). Клинические формы : Типичная -Энтерит -Гастроэнтерит -Алгид Атипичная -Молниеносная (фульминантная) -Сухая -Геморрагическая - Стертая Вибриононосительство : реконвалесцентное , транзиторное и хроническое (более 3 мес. ) *
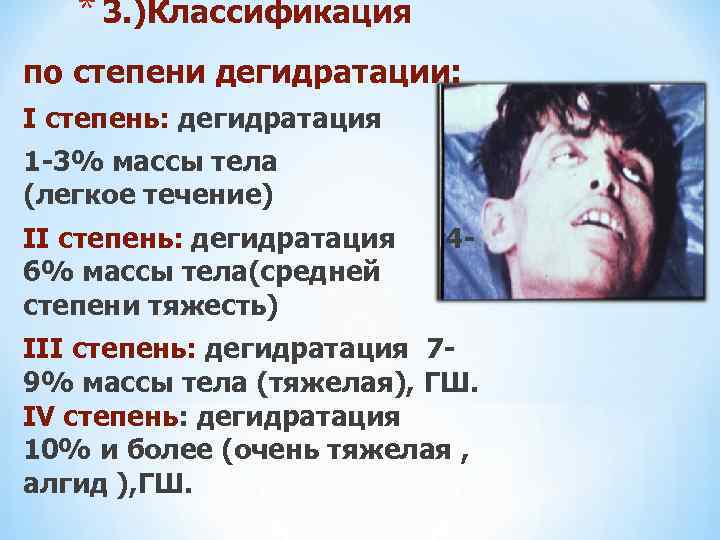
* 3. )Классификация по степени дегидратации: I степень: дегидратация 1 -3% массы тела (легкое течение) II степень: дегидратация 46% массы тела(средней степени тяжесть) III степень: дегидратация 79% массы тела (тяжелая), ГШ. IV степень: дегидратация 10% и более (очень тяжелая , алгид ), ГШ.

* КЛИНИКА ХОЛЕРЫ (типичная) *Инкубационный период – от нескольких часов – до 5 суток *Начало острое(внезапно, чаще ночью). *Понос (испражнения водянистые, в виде «рисового отвара» ), без болей в животе, без повышения температуры тела. *Рвота-фонтаном, без тошноты. *Обезвоживание. Стул-вид «рисового отвара» ),

Клиника Симптомы обезвоживания: жажда, сухость слизистых оболочек , снижение тургора кожи( «руки прачки» ), заостренные черты лица ( «лицо Гиппократа» ), цианоз, осиплость голоса , запавший живот, гипотония, тахикардия, нитевидный пульс, резкая слабость, прострация, ступор, кома. Олигурия , анурия. Судороги икроножных мышц, диафрагмы (икота, затрудненное дыхание). Мышечная слабость. Нарушение перистальтики вплоть до пареза кишечника. Гипокалиемия (вплоть до остановки сердца в систоле).

IV степень дегидратации -декомпенсированный гиповолемический шок. Рвота и понос из-за пареза кишечника прекращаются, но могут возникать вновь при проведениии регидратации. Кожные покровы холодные, покрыты липким потом, тотальный цианоз, кожа морщинистая , "руки прачки". Черты лица заострены, симптом «темных очков» , глазные яблоки глубоко запавшие, повернуты кверху ( «симптом заходящего солнца"). Склеры тусклые, на лице больного выражение страдания, мольба о помощи — faciec cholera. Афония. Пульс аритмичный. А Д -80/40 -20/0 мм рт. ст. ЧДД 40 -60 в 1 мин. Язык сухой, живот запавший, во время судорог болезненный при пальпации,
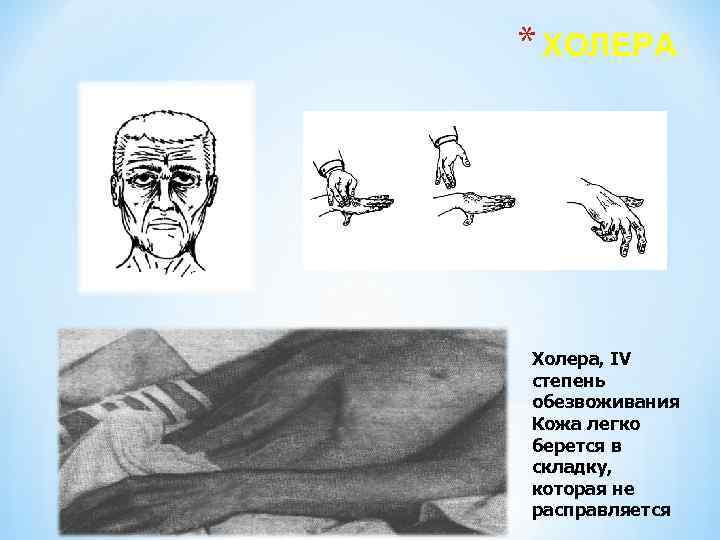
* ХОЛЕРА Холера, IV степень обезвоживания Кожа легко берется в складку, которая не расправляется

ЛАБОРАТОРНАЯ ДИАГНОСТИКА *Выявление возбудителя в испражнениях, рвотных массах: 1) Экспресс-методы (микроскопия “висячей” капли – форма, подвижность; реакция иммобилизации; реакция агглютинации противохолерной О-сывороткой; реакция иммунофлюоресценции; 2) Бактериологический ( посев на 1 % пептонную воду с дальнейшим пересевом на среду обогащения). 3)Определение титра вибриоцидных антител (ретроспективно). Показатели сгущения крови : -увеличение количества эритроцитов, лейкоцитов, гемоглобина -повышение гематокрита (ИГ-50 - 60%), относительной плотности плазмы(1030 и более);

ЛЕЧЕНИЕ * Регидратация при обезвоживании ІІІ-IV степени проводится в стационаре в 2 этапа: І (первичная) - немедленное в/в введение стандартных солевых растворов (трисоль, квартасоль, ацесоль, хлосоль, Рингера -лактат) в объеме 10 % массы тела в течение 1, 5 -2 час (под контролем содержания калия, натрия и кислотнощелочного равновесия крови); Необходимо пунктировать 3 -4 сосуда; больного помещают на “холерную” кровать и тщательно учитывают все продолжающиеся потери. ІІ (компенсаторная) – восстановление продолжающихся потерь за предыдущие 6 часов в течение 4 -6 часов. * При обезвоживании І и ІІ степени - адекватная оральная регидратация стандартными глюкозосолевыми растворами – оралит, регидрон (при Icт. V – 30 мл/кг, при ІІ ст. V- 60– 70 мл/кг). * Антибиотикотерапия.
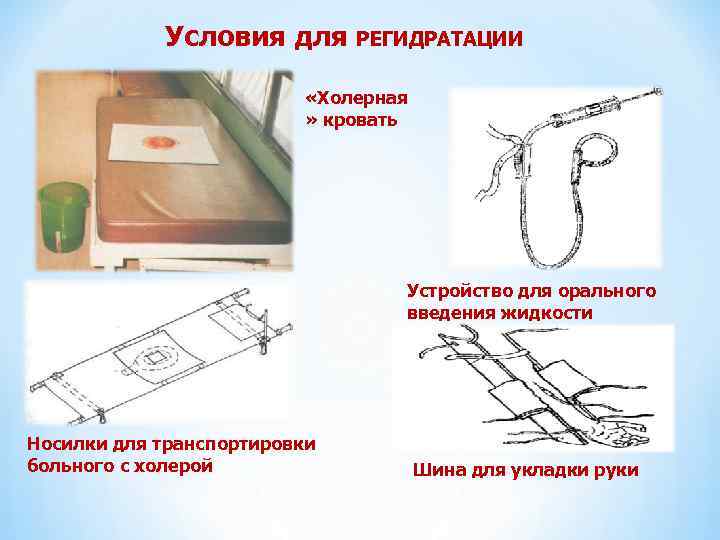
Условия для РЕГИДРАТАЦИИ «Холерная » кровать Устройство для орального введения жидкости Носилки для транспортировки больного с холерой Шина для укладки руки

* РЕГИДРАТАЦИЯ ПРИ ХОЛЕРЕ
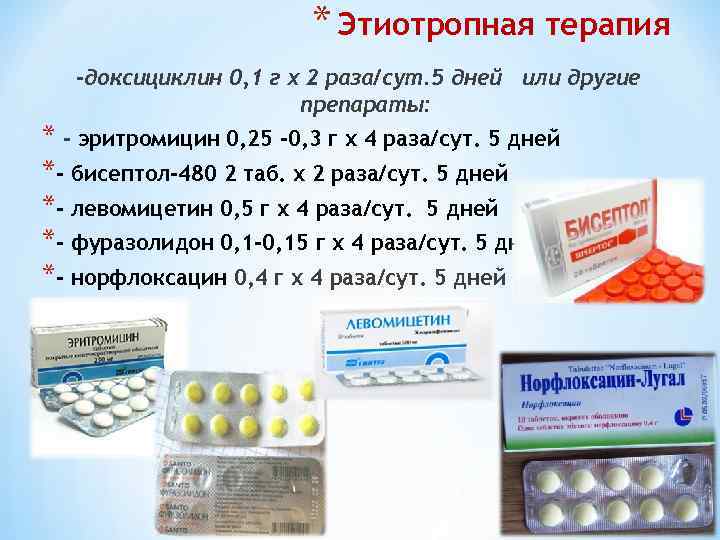
* Этиотропная терапия -доксициклин 0, 1 г х 2 раза/сут. 5 дней или другие препараты: * - эритромицин 0, 25 -0, 3 г х 4 раза/сут. 5 дней *- бисептол-480 2 таб. х 2 раза/сут. 5 дней *- левомицетин 0, 5 г х 4 раза/сут. 5 дней *- фуразолидон 0, 1 -0, 15 г х 4 раза/сут. 5 дней *- норфлоксацин 0, 4 г х 4 раза/сут. 5 дней

* Алгоритм действий врача при выявлении больного с подозрением на холеру 1 - Немедленное оповещение руководителя ЛПУ и департамента СЭС. 2 - Принять меры по самозащите от заражения (индивидуальные средства, текущая дезинфекция, личная гигиена). 3 - Изоляция больного до приезда бригады скорой помощи. 4 - Организация сбора испражнений и рвотных масс, исключая попадание в канализационную сеть. 5 - Проведение пероральной регидратации сахарносолевыми растворами и обильное питье (кипяченая вода, чай). 6 - Согревание больного (грелки ). 7 - Уточнение эпиданамнеза и составление списка контактных лиц до приезда эпидбригады. 8 - Подготовка больного к госпитализации, оформление медицинской документации, экстренного извещения, направления на госпитализацию. 9 - Санитарнопросветительная беседа в очаге. 10 - Экстренная
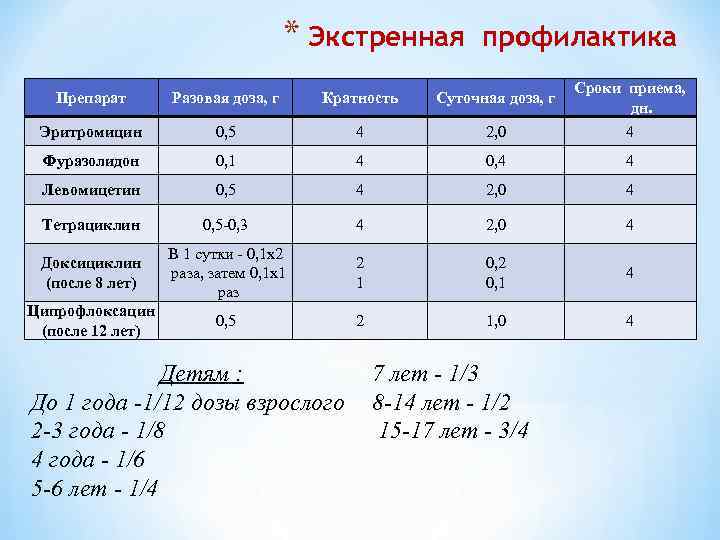
* Экстренная профилактика Препарат Разовая доза, г Кратность Суточная доза, г Сроки приема, дн. Эритромицин 0, 5 4 2, 0 4 Фуразолидон 0, 1 4 0, 4 4 Левомицетин 0, 5 4 2, 0 4 Тетрациклин 0, 5 -0, 3 4 2, 0 4 Доксициклин (после 8 лет) В 1 сутки - 0, 1 x 2 раза, затем 0, 1 x 1 раз 2 1 0, 2 0, 1 4 Ципрофлоксацин (после 12 лет) 0, 5 2 1, 0 4 Детям : До 1 года -1/12 дозы взрослого 2 -3 года - 1/8 4 года - 1/6 5 -6 лет - 1/4 7 лет - 1/3 8 -14 лет - 1/2 15 -17 лет - 3/4

ЧУМА (Рestis) Чума (син. джума , черная смерть)- острое , крайне опасное, зоонозное, природно-очаговое инфекционное заболевание , вызываемое чумной палочкой (Yersinia pestis) с множественным механизмом передачи. Проявляется лихорадкой, тяжелой интоксикацией, серозно-геморрагическим воспалением лимфатических узлов, легких и других органов и нередко развитием сепсиса. Из истории. За всю историю человечества не было столь безжалостной инфекционной болезни, как чума. Она опустошала города, империи, страны. Известно 3 пандемии чумы. Первая - «юстинианова чума» , свирепствовала в Египте и Восточно-Римской империи в 527 -565 гг. - 100 млн. жертв. Вторая «чёрная» смерть в 1345 -1350 гг. охватила Крым, Средиземноморье и Западную Европу; унесла около 60 млн жизней. Третья пандемия началась в 1895 г. в Гонконге, затем распространилась на Индию, где умерло свыше 12 млн человек. Суммарно -300 млн. жертв от чумы

* Природная очаговость чумы в России В данный момент наиболее активные природные очаги расположены на территориях Астраханской области, Кабардино- Балкарской и Карачаево. Черкесской республик, на Алтае, в Дагестане, Калмыкии. Для России ситуация осложняется ежегодным выявлением новых заболевших в сопредельных с Россией государствах (Казахстан, Монголия, Китай), а так же завозом через транспортные и торговые потоки из стран Юговосточной Азии специфического переносчика чумы —блох Xenopsylla cheopis. *В последние десятилетия (2001 -20013 гг. ) в Казахстане выявлено 7 заболеваний чумой (1 умер) , в Монголии 23 (3 летальных исхода), в Китае в 2001 - 2002 гг. заболело 109 человек (9 умерло ). Прогноз по чуме остаётся неблагоприятным. Возможен завоз чумы из эндемичных стран и природных очагов.

* Возбудитель - грамотрицательная бактерия Y. pestis рода Yersinia семейства Enterobacteriaceae, неподвижна, окрашивается биполярно, имеет капсулу. На агаре колонии в виде «кружевного платочка» , в бульоне – поверхностная пленка со спускающимися «сталактитами» . Содержит более 30 антигенов, экзо- и эндотоксины. Возбудитель чумы хорошо сохраняется в экскретах больных и объектах внешней среды (в гное бубона сохраняется 20 -30 дней, в трупах людей, верблюдов, грызунов - до 60 дней). Хорошо переносит низкие температуры, замораживание, но высокочувствителен к солнечным лучам, кислороду, повышенной температуре, реакции среды (особенно кислой), химическим веществам (в том числе дезинфектантам).

Возбудитель является факультативным внутриклеточным паразитом. Его высокая вирулентность опосредуется V и W-антигенами, обеспечивающими резистентность микроорганизма внутриклеточному фагоцитарному уничтожению. Кроме того, фракция I (капсульный антиген) частично защищает микроб от фагоцитоза полиморфно-ядерными лейкоцитами. Другие факторы патогенности: нейраминидаза, фибринолизин, пестицин ; антифагины, подавляющие фагоцитоз, что способствует быстрому и массивному лимфогенному и гематогенному диссеминированию, прежде всего в органы мононуклеарно-фагоцитарной системы с её последующей активизацией.

* ЭПИДЕМИОЛОГИЯ ЧУМЫ * Источники возбудителя в природе – грызуны ( более 300 видов), верблюды. В городах , портах –серые и черные крысы. Особо опасный- больной человек легочной формой! Крыса Тарбаган Суслик Песчанка
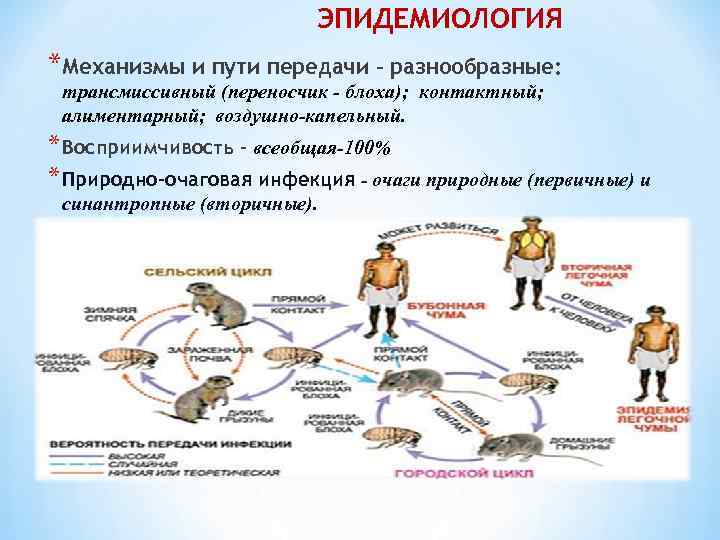
ЭПИДЕМИОЛОГИЯ *Механизмы и пути передачи – разнообразные: трансмиссивный (переносчик - блоха); контактный; алиментарный; воздушно-капельный. * Восприимчивость – всеобщая-100% * Природно-очаговая инфекция - очаги природные (первичные) и синантропные (вторичные).

Адаптационные механизмы человека практически не приспособлены сопротивляться внедрению и развитию чумной палочки. Схема патогенеза чумы включает три стадии: 1) возбудитель от места внедрения лимфогенно диссеминирует в лимфатические узлы. При этом образуется чумной бубон с развитием воспалительных, геморрагических и некротических изменений в лимфатических узлах. 2)быстро бактерии проникают в кровь, развивается сильнейший токсикоз с изменениями реологических свойств крови, нарушениями микроциркуляции и геморрагическими проявлениями в различных органах. 3)диссеминирование по различным органам и системам с развитием сепсиса, полиорганной патологией. При аэрогенном пути заражения поражаются альвеолы, в них развивается воспалительный процесс с элементами некроза.

КЛАССИФИКАЦИЯ ЧУМЫ МКБ 10: A 20 Чума A 20. 0 Бубонная чума A 20. 1 Целлюлярно-кожная чума A 20. 2 Легочная чума A 20. 3 Чумной менингит A 20. 7 Септическая чума A 20. 8 Другие формы чумы A 20. 9 Чума неуточненная Клинические формы : кожная, бубонная, кожнобубонная; первично-легочная, вторично-легочная, кишечная, первично-септическая, вторичносептическая, другие формы. Степень тяжести: легкая, средней тяжести, тяжелая. Осложнения: инфекционно-токсический шок, менингит, аденофлегмона и др.

Критерии опасности чумы * * ВОЗ включила в ММСП-2005 только одну форму чумы — легочную, подразумевая, что при такой форме поражения распространение этой грозной инфекции идет крайне быстро от больного человека к здоровому воздушнокапельным путем передачи. Больной легочной чумой из-за постоянного кашля выделяет в окружающую среду много микробов чумы и создает вокруг себя «чумную» завесу из капелек мелкодисперсной слизи, крови, содержащей огромное количество возбудителей. Эта круговая завеса радиусом в 5 метров, капельки слизи и крови оседают на окружающих объектах, что ещё больше усиливает эпидемическую опасность распространения чумной палочки. Войдя в эту «чумную» завесу незащищенный здоровый человек неминуемо заразится и заболеет. Летальность от чумной пневмонии до 100%.

КЛИНИКА ЧУМЫ Инкубационный период – 3 -6 суток, максимальный– 9 суток. Начало болезни внезапное, с резкого озноба, быстрого повышения температуры до 39 -40 С. Выраженная интоксикация : интенсивная головная боль, рвота, миалгии, резкая слабость, разбитость, оглушенность, заторможенность, «пьяная походка» . Страдальческое выражение лица - « маска чумы» , одутловатость, гиперемия лица, конъюнктивит, склерит. Язык сухой, «меловой» . Острая сердечно-сосудистая недостаточность: пульс слабого наполнения, ЧСС-120 -140 в мин. , аритмия, прогрессирующая гипотония, расширение границ сердца, тоны глухие. Геморрагический синдром ( сыпь, кровотечения). Даже при локальных формах заболевания развиваются тахипноэ, а также олигурия или анурия.

* КЛИНИКА *Первично-легочная чума (чумная пневмония) – выраженная интоксикация, одышка, многократная рвота, колющая боль в груди, кашель сначала сухой , затем – влажный с кровянистой пенистой мокротой. Несоответствие скудных физикальных данных (небольшое укорочение звука необильные мелкопузырчатые хрипы) тяжести состояния. Цианоз. Психомоторное возбуждение, бред. Смерть наступает на-2 -4 -е сутки при ССН и легочносердечной недостаточности по типу ОРДС. *Септическая форма – тяжелая интоксикация, нарушения сознания, геморрагический синдром, гепатоспленомегалия, инфекционно-токсический (септический ) шок. Бубонная форма – бубоны первичные, вторичные. Признаки периаденита (резкая болезненность, сплошной плотный бугристый конгломерат ).
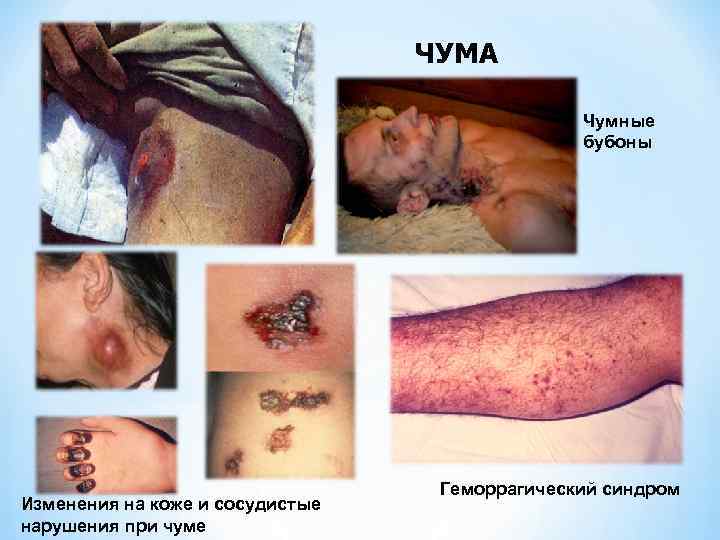
ЧУМА Чумные бубоны Изменения на коже и сосудистые нарушения при чуме Геморрагический синдром

Важнейшую роль при постановке диагноза чумы в современных условиях играет эпиданамнез. Приезд больного из зон, эндемичных по этой болезни (Вьетнама, Бирмы, Боливии, Эквадора, Туркмении, Каракалпакской АССР и др. ) с описанными выше признаками бубонной формы или с признаками тяжелейшей (с геморрагиями и кровавой мокротой) пневмонии при выраженной лимфаденопатии является для врача достаточно серьезным аргументом для принятия всех мер локализации предполагаемой чумы и точной ее диагностики. Алгоритм действий врача при выявлении карантинной инфекции( см. Холера).

* ЛАБОРАТОРНАЯ ДИАГНОСТИКА Выявление возбудителя – бактериологический метод (основной) - выделение чистой культуры возбудителя, с дальнейшей ее идентификацией. бактериоскопический (ориентировочный) - выявление при микроскопии в мазках из гноя, мокроты биполярно окрашенных грамнегативных палочек Серологический - для экспресс-диагностики метод иммунофлюоресценции. РПГА - для ретроспективного диагноза и обследования природных очагов; высокочувствительный иммуноферментный метод. Биологический - заражение исследуемым материалом лабораторных животных – мышей и хомяков. Общий анализ крови – нейтрофильный гиперлейкоцитоз, сдвиг формулы влево, ускоренная СОЭ. Токсические изменения в моче.

ЛЕЧЕНИЕ *Стационарное лечение в условиях строгой изоляции (госпиталь) *Антибиотики: наиболее эффективный стрептомицин – в/м 2 -3 г/сутки (бубонная форма), 4 г/сутки в/в (легочная, септическая) до 14 дней; тетрациклин – 0, 5 -1, 0 г 4 р/сутки per os, доксициклин 0, 2 г. / сут. аминогликозиды (амикацин , гентамицин). Фторхинолоны (левофлоксацин и др. ). *Дезинтоксикация: реополиглюкин, глюкозо-солевые растворы, глюкокортикоиды, гепарин + свежезамороженная плазма, оксигенотерапия, ИВЛ. Вскрытие нагноившихся бубонов.
Профилактические мероприятия в отношении чумы направлены: · на предупреждение заболевания людей в природных очагах; · на предупреждение заболевания медицинских работников, работающих с заразными и подозрительными на зараженность чумой материалами; · на предупреждение заноса инфекции в страну из-за рубежа. на предупреждение заболевания людей в природных очагах; 1. В местности, где имеются случаи на предупреждение заболевания чумой, запрещается охота на животных, особенно грызунов. заболевания медицинских 2. Немаловажным будет являться санитарное состояние территории, где Вас работников, работающих с собираются поселить: территория должна состояние. Профилактические мероприятия в отношении чумы направлены: заразными и подозрительными бытьочищена от мусора, соломы, хозяйственных отбросов, должна на зараженность чумой проводиться систематическая материалами; · на предупреждение заноса инфекции в страну из-за рубежа. *

Памятник жертвам чумы ( г. Карловы Вары, Чехия)


Туляремия.

Группа острых вирусных лихорадочных природно-очаговых заболеваний, характеризующаяся системным поражением мелких кровеносных сосудов с развитием геморрагического синдрома Этиология * Nairovirus (Крым-Конго ГЛ), Togaviridae Flavivirus (желтая лихорадка), Filoviridae лихорадки Эбола, Марбург, Arenaviridae (Ласса). Инактивируются при температуре 50 ºС в течение 30 мин, при 0 -4 ºС сохраняются до 12 час. * КОНТАГИОЗНЫЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ Вирус Эбола
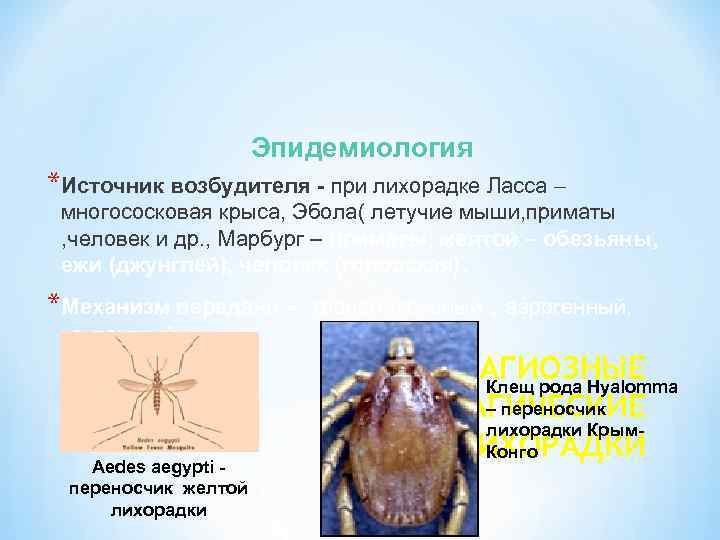
Эпидемиология *Источник возбудителя - при лихорадке Ласса многососковая крыса, Эбола( летучие мыши, приматы , человек и др. , Марбург – приматы, желтой – обезьяны, ежи (джунглей), человек (городская). *Механизм передачи – контактный Aedes aegypti переносчик желтой лихорадки трансмиссивный , аэрогенный, * КОНТАГИОЗНЫЕ Клещ рода Hyalomma – переносчик ГЕМОРРАГИЧЕСКИЕ лихорадки Крым. ЛИХОРАДКИ Конго

Резервуар и источники инфекции –множественные. Механизм передачи разнообразный. Природные очаги лихорадки – ареал территорий с определенным географическим ландшафтом, на которых постоянно циркулирует вирус (влажные тропические леса Африканского континента и острова западной части Тихого океана). * Эпидемиологические особенности лихорадки Эбола

Медицинские работники, которые не носят соответствующую защитную одежду, также подвергаются опасности заболеть во время контакта с пациентами при отсутствии соответствующих мер инфекционного контроля и надлежащих барьерных методов ухода. Вспышки заболевания происходили из-за того, что в африканских больницах отсутствовали универсальные меры предосторожности и повторно использовались иглы. * Возникновение внутрибольничных вспышек лихорадки Эбола (2014 г. )
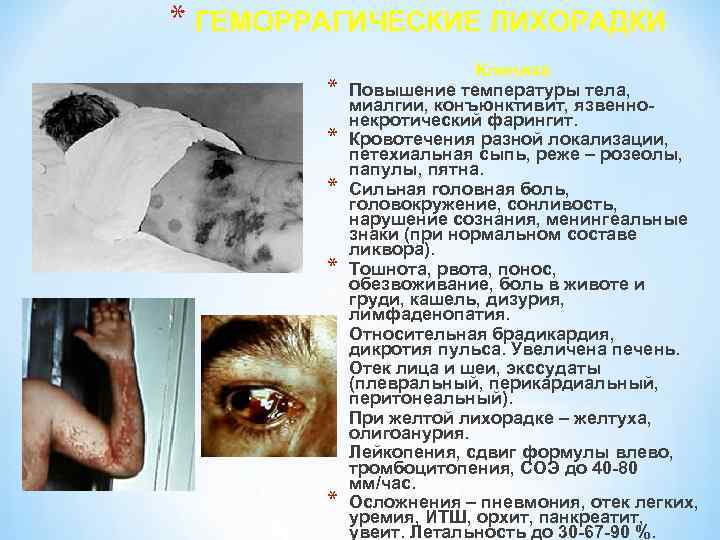
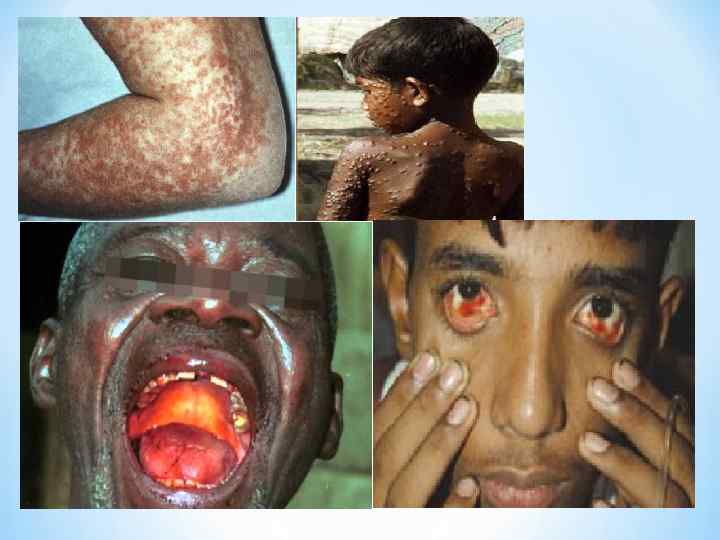
* ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ * * * * * Клиника Повышение температуры тела, миалгии, конъюнктивит, язвеннонекротический фарингит. Кровотечения разной локализации, петехиальная сыпь, реже – розеолы, папулы, пятна. Сильная головная боль, головокружение, сонливость, нарушение сознания, менингеальные знаки (при нормальном составе ликвора). Тошнота, рвота, понос, обезвоживание, боль в животе и груди, кашель, дизурия, лимфаденопатия. Относительная брадикардия, дикротия пульса. Увеличена печень. Отек лица и шеи, экссудаты (плевральный, перикардиальный, перитонеальный). При желтой лихорадке – желтуха, олигоанурия. Лейкопения, сдвиг формулы влево, тромбоцитопения, СОЭ до 40 -80 мм/час. Осложнения – пневмония, отек легких, уремия, ИТШ, орхит, панкреатит, увеит. Летальность до 30 -67 -90 %.
Распознавание основывается на эпидемиологических предпосылках (пребывание в эндемичной местности, контакты с больными и др. ) и характерной клинической симптоматике. Специализированные лабораторные тесты регистрируют определённые антигены и/или гены вируса ( ПЦР), . Антитела к вирусу могут быть определены и вирус может быть изолирован в клеточной культуре. *Диагностика Тестирование образцов крови связано с большим риском заражения и должно проводиться при максимальном уровне биологической защиты. Новые разработки в технике диагностики включают неинвазивные методы диагноза (с использованием образцов слюны и мочи).

* ЛЕЧЕНИЕ * Обязательная госпитализация в госпиталь ООИ, * Дезинтоксикация (в/в 5 -10 % р-р глюкозы, полиионные растворы, 5 % донорский альбумин). * Глюкокортикоиды. * Борьба с геморрагическим синдромом (аскорутин, * * викасол, дицинон, препараты кальция, Σ-АКК; при отсутствии эффекта – одногруппная кровь). Борьба с почечной недостаточностью (промывание желудка и кишечника 2 % р-ром натрия бикарбоната; при нарастании ОПН экстракорпоральный гемодиализ) и инфекционно-токсическим шоком. Противовирусные препараты – виролекс в/в, рибавирин, индукторы эндогенного интерферона (циклоферон, гропринозин). Специфический иммуноглобулин или плазма. Антибиотики при наслоении бактериальной инфекции.
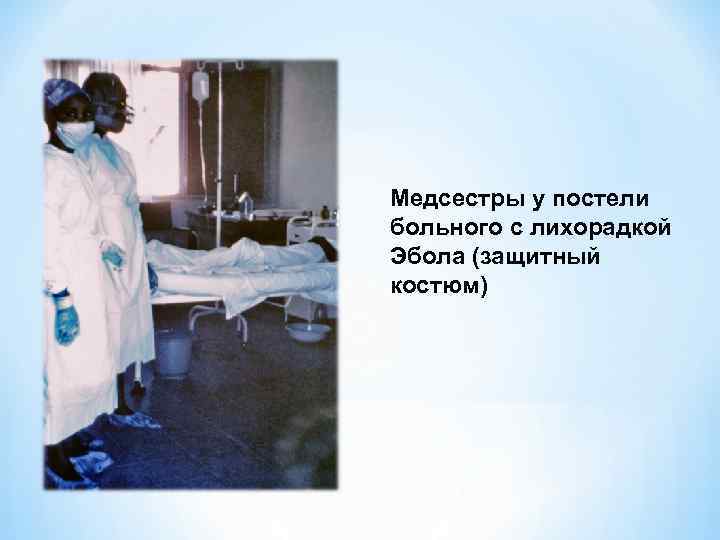
Медсестры у постели больного с лихорадкой Эбола (защитный костюм)

* ПРАВИЛА ЗАБОРА МАТЕРИАЛА ПРИ ПОДОЗРЕНИИ НА ООИ Материал забирает медработник медицинского учреждения, где находится больной. При холере забирают испражнения, рвотные массы. При всех формах чумы для выделения возбудителя забирают кровь, при кожной форме – содержимое везикул, пустул, выделения язв, при бубонной форме – пунктат из бубона, при легочной – мокроту (слизь из ротоглотки). При геморрагических лихорадках забирают кровь. Забор материала для выделения возбудителя проводят до начала этиотропного лечения. Для серологического обследования забирают кровь в динамике (в остром периоде и через 1 -2 недели).
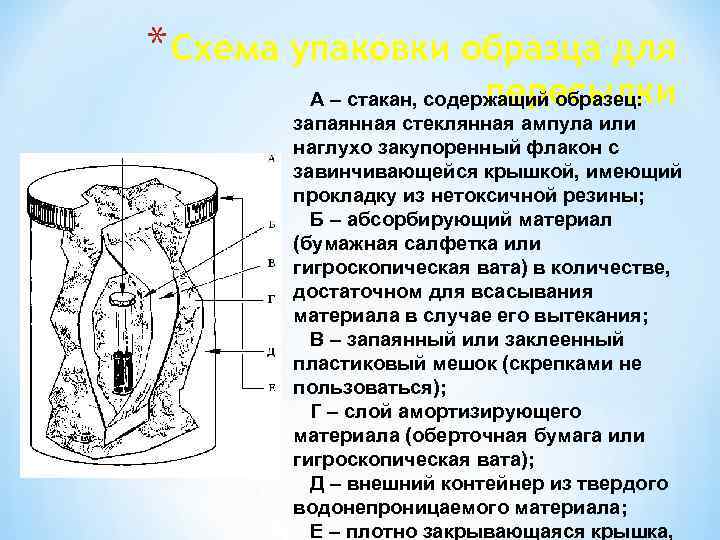
* Схема упаковки образца для пересылки А – стакан, содержащий образец: запаянная стеклянная ампула или наглухо закупоренный флакон с завинчивающейся крышкой, имеющий прокладку из нетоксичной резины; Б – абсорбирующий материал (бумажная салфетка или гигроскопическая вата) в количестве, достаточном для всасывания материала в случае его вытекания; В – запаянный или заклеенный пластиковый мешок (скрепками не пользоваться); Г – слой амортизирующего материала (оберточная бумага или гигроскопическая вата); Д – внешний контейнер из твердого водонепроницаемого материала; Е – плотно закрывающаяся крышка,

* Противоэпидемические мероприятия при выявлении больного с ООИ ( рекомендации * 1. При выявлении больного с ООИ в лечебно. ВОЗ): профилактическом учреждении (ЛПУ) приём пациентов в кабинете (осмотр в палате) прекращается. 2. Запрещается выход из кабинета всех лиц, находящихся в нём. 3. Врач через телефон или проходящий в коридоре медперсонал передаёт начальнику ЛПУ (главврачу, заведующему) о выявлении случая ООИ, используя специальные коды (не называя само заболевание). 4. Начальник ЛПУ сообщает по коду выявленное заболевание начальнику департамента здравоохранения региона и главному санитарному врачу региона. 5 Главный санитарный врач обеспечивает подготовку специального стационара на базе инфекционной больницы (инфекционного отделения), а также вызывает машинную перевозку к месту выявления ООИ. 6. Запрещается выход из ЛПУ всех лиц, находящихся в нём. 7. Старшая медсестра ЛПУ выставляет к кабинету ответственного медработника, отвечающего за передачу необходимых материалов в кабинет. 8. В кабинет передаются комплекты спецодежды (противочумные костюмы для медработников, дезсредства, экстренная укладка для взятия анализов на ООИ, медикаменты и оборудование, необходимые для оказания медицинской помощи больному. 9. Старшая медсестра обеспечивает перепись всех лиц, находящихся в ЛПУ.

10. Медработники в кабинете после предварительной обработки себя дезсредствами надевают спецодежду, берут анализы на инфекцию в установленной форме, оказывают больному медицинскую помощь. 11. Врач заполняет экстренное извещение в СЭС. 12. По прибытию машинной перевозки медработники и другие лица, находящиеся в кабинете, вместе с больным отправляются в медицинский стационар. 13. Больной помещается в палату-бокс, сопровождающие — в изолятор на карантин. 14. Пациенты, находящиеся в ЛПУ выпускаются, за ними устанавливается медицинское наблюдение (максимальный инкубационный период). 15. Работники дезстанции или СЭС проводят во всех помещениях ЛПУ заключительную дезинфекцию. 16. Составляется список людей, контактировавших с заболевшим. 17. Близкоконтактные (члены семьи и жильцы одной квартиры, друзья, близкие соседи и члены коллектива, медработники, обслуживающие пациента) помещаются в изолятор на карантин. 18. Неблизкоконтактные, не имеющие симптомов и желающие выехать из очага предварительно помещаются в обсервационное отделение инфекционного стационара на карантин ( максимальный инкубационный период). 19. При значительном количестве заболевших в населённом пункте может быть объявлен карантин.

Выявление больных с симптомами болезней на всех этапах оказания медицинской помощи населению и, прежде всего, среди лиц, прибывших из стран, неблагополучных по болезням. Госпитализация, клиникоэпидемиологическое и лабораторное обследование и лечение больного Выявление, изоляция (при необходимости), обследование, медицинское наблюдение и экстренная профилактика лиц, контактировавших с больными; Провизорная госпитализация всех больных с сигнальными симптомами болезней в эпидемическом очаге и медицинское наблюдение за лицами, контактировавшими с ними, в течение максимального инкубационного периода. Экстренная профилактика ( антибиотики, иммуноглобулины, вакцины) * Профилактические мероприятия в лечебных учреждениях при ООИ

Профилактические и противоэпидемические мероприятия по предупреждению внутрибольничного распространения болезней Использование противочумного костюма 1 типа. Вскрытие умерших от контагиозных вирусных геморрагических лихорадок не производят. Территории, где регистрировались случаи лихорадки Эбола считаются «чистыми» , если прошло 42 дня (2 максимальных

*СПАСИБО ЗА ВНИМАНИЕ
лекц. ООИ 31.05.ppt