Стоматологи 3-15.ppt
- Количество слайдов: 156

Лекция 15 Введение в инфекции. Бронхиты. Грипп. Корь. Пневмонии. Дифтерия. Скарлатина. 1

• Инфекционными- называют болезни, вызываемые: вирусами, бактериями и грибами. • Инвазивными- называются заболевания при внедрении в организм простейших и гельминтов. 2

• Общие клинико-морфологические характеристики инфекционных Заболеваний: 1. Наличие определенного возбудителя для каждого заболевания (которого можно выявить). 2. Каждый возбудитель имеет характерные входные ворота. 3

• 3. В месте внедрения инфекционного агента наблюдается первичный очаг воспаления - который называется первичный аффект, при воспалении отводящих лимфатических сосудов – лимфангите и регионарных лимфатических узлов -лимфадените, говорят о первичном инфекционном комплексе. 4
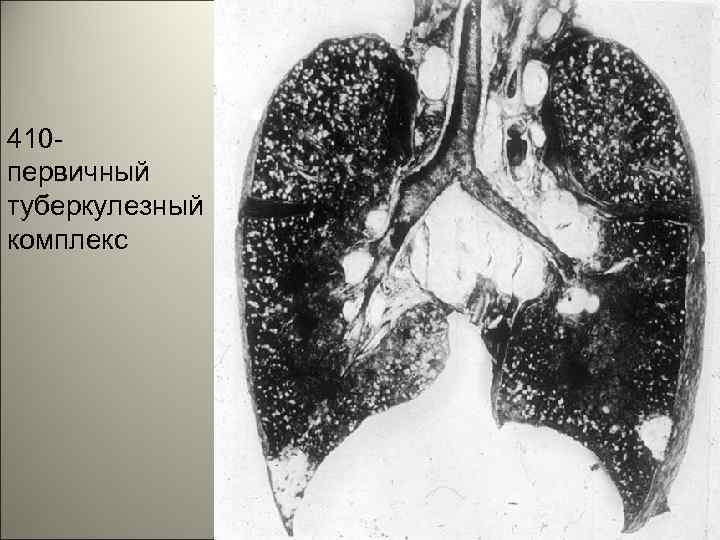
410 первичный туберкулезный комплекс 5

• 4. Путь распространения инфекции из первичного очага или комплекса может быть: лимфогенным, гематогенным, интраканаликулярным, периневральным или контактным. 6

• 5. Каждая инфекционная болезнь характеризуется специфическими местными изменениями, которые развиваются в определенной ткани или органе (толстый кишечник - при дизентерии, передние рога спинного мозга - при полиомиелите, в стенке мелких сосудов - при сыпном тифе). Специфические реакции связаны с особенностями возбудителя. 7

• 6. При инфекционных заболеваниях развивается ряд общих изменений: кожные высыпания, васкулиты, гиперпластические изменения в лимфатических узлах, селезенке и обратимые изменения клеток в паренхиматозных органах. 8

• Кожные высыпания - экзантема: а)розеолы -красные пятна, б) папулы-инфильтраты, выступающие над поверхностью кожи, в) везикулы-пузырьки с серозным экссудатом, г)пустулы- пузырьки с гнойным экссудатом. 9
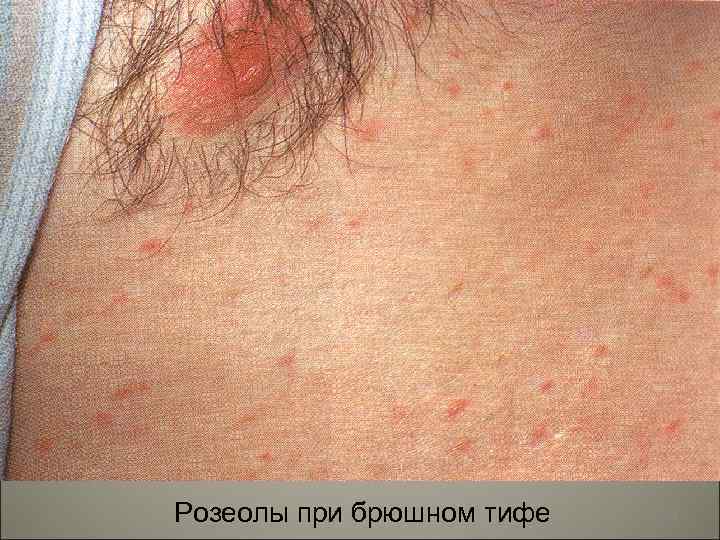
Розеолы при брюшном тифе 10
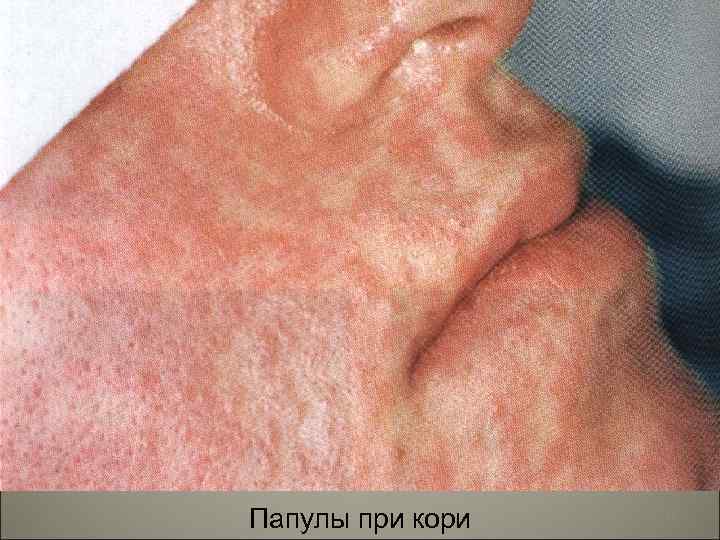
Папулы при кори 11
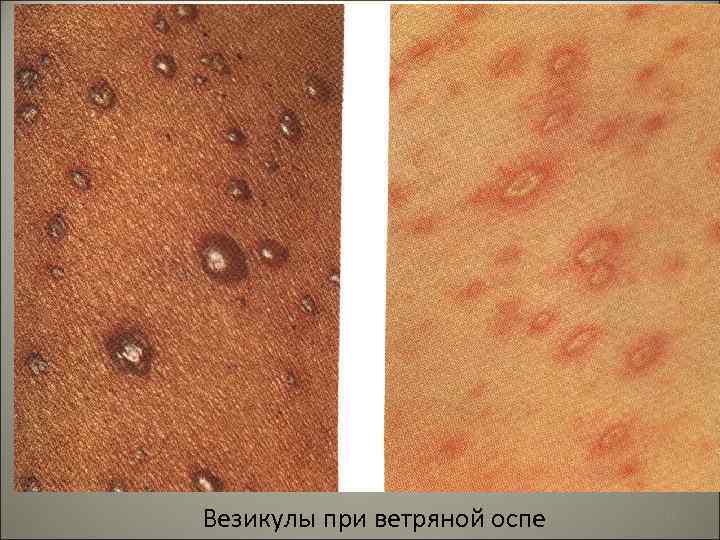
Везикулы при ветряной оспе 12
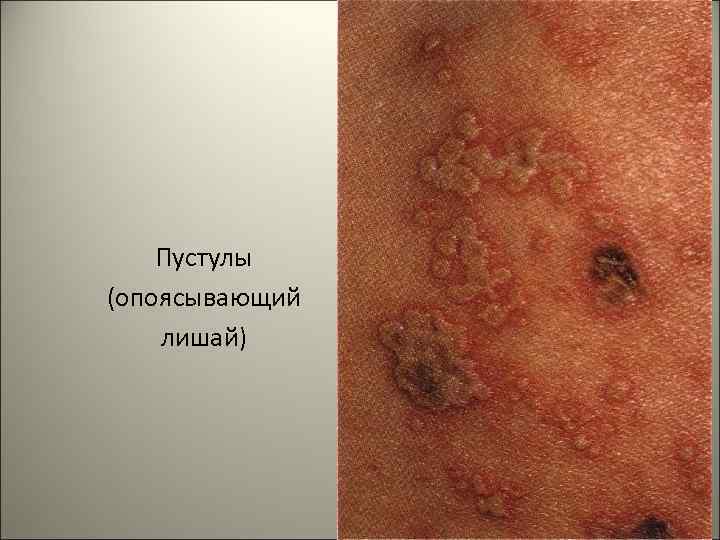
Пустулы (опоясывающий лишай) 13

• Высыпания на слизистых оболочках – называются энантемой. 14
Пятна Коплика 15

• 8. Смерть при инфекционных болезнях наступает от острой сердечной недостаточности, коллапса и патологии жизненно важных органов (менингита, энцефалита). 16

• Бронхиты- воспалительные заболевания бронхов, связанные с действием различных физических, химических и микробных факторов. 17

• По течению выделяют острые и хронические бронхиты, по локализации воспалительного процесса: эндо- мезо- и панбронхиты. 18

• Острые бронхиты чаще всего наблюдаются в крупных бронхах, длятся до 4 недель и часто вызваны обычными вирусными инфекциями (ОРВИ), гриппа, кори; бактериями: стафилококками, стрептококками, раздражающими веществами и газами. 19

• I. Острые экссудативные бронхиты по характеру экссудата подразделяются: 1. серозно-катаральные, 2. гнойно-катаральные, 3. гнойные, 4. фибринозно-язвенные, 5. геморрагические. • II. Некротический бронхит. 20
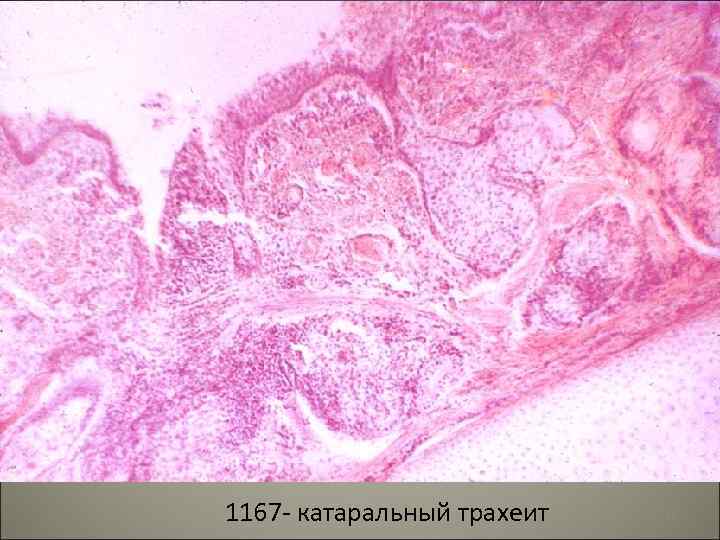
1167 - катаральный трахеит 21
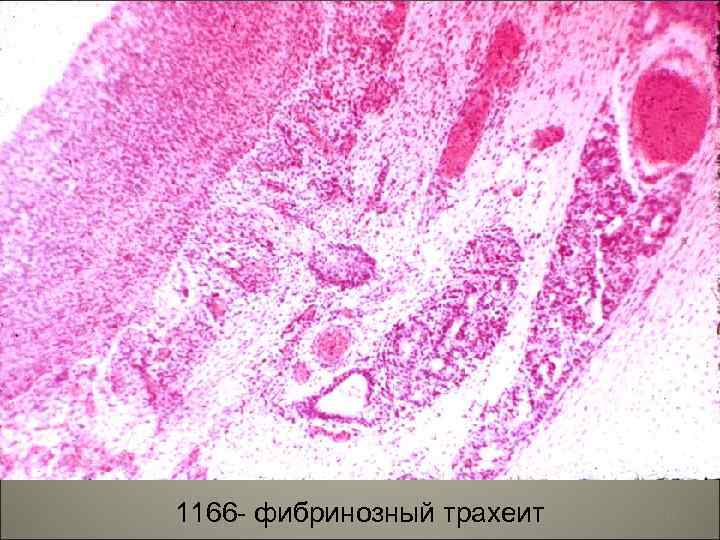
1166 - фибринозный трахеит 22
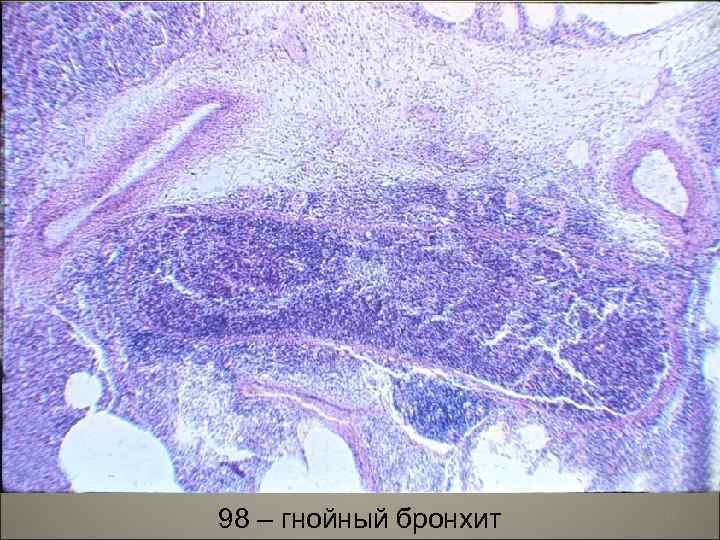
98 – гнойный бронхит 23
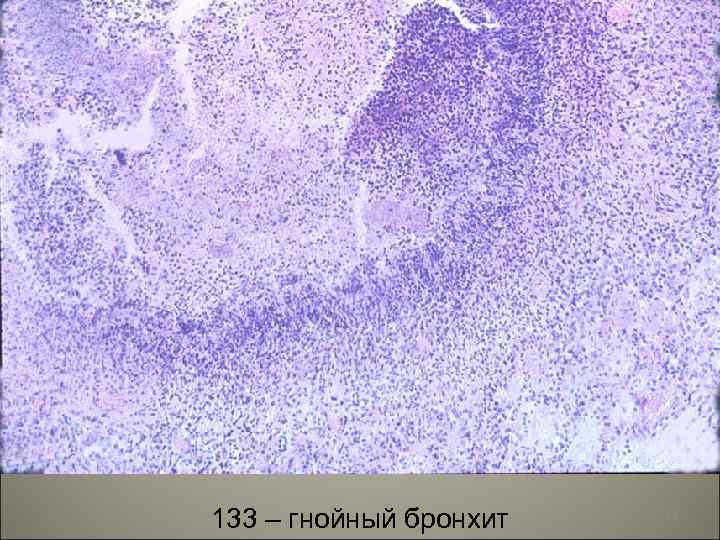
133 – гнойный бронхит 24
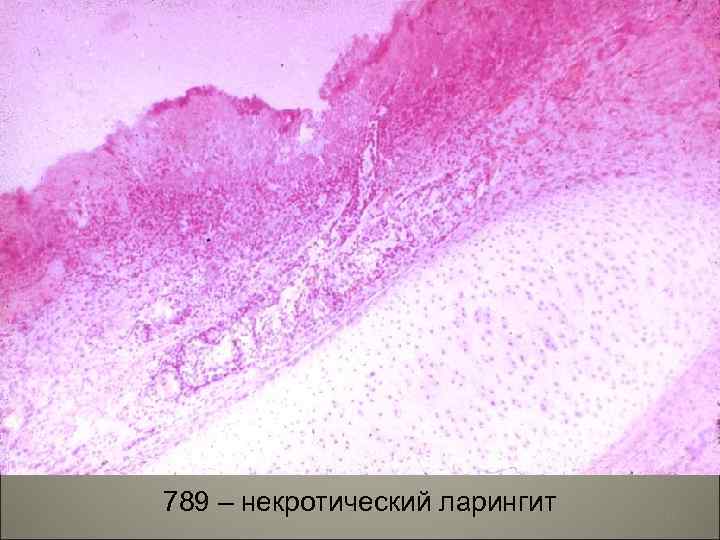
789 – некротический ларингит 25

• Хронический бронхит обусловлен рецидивирующей вируснобактериальной инфекцией, часто аутоинфекцией условно-патогенными микроорганизмами, распространяющимися из верхнего отдела дыхательной системы, при нарушении функции мукоцилиарного аппарата и дренажной функции лимфатических путей бронхов. 26

• Морфологически выделяют: 1. Хронический гнойный бронхит, 2. Хронический катарально-гнойный бронхит, 3. Хронический деструктивный бронхит. 27

• В эпителии при хроническим бронхите наблюдается: десквамация, некроз, метаплазия, атрофия желез и замещение их соединительной тканью, уменьшение количества бокаловидных клеток, необратимые изменения в мышцах, хрящах, серозной оболочке, при этом бронх превращается в трубочку из соединительной ткани. 28
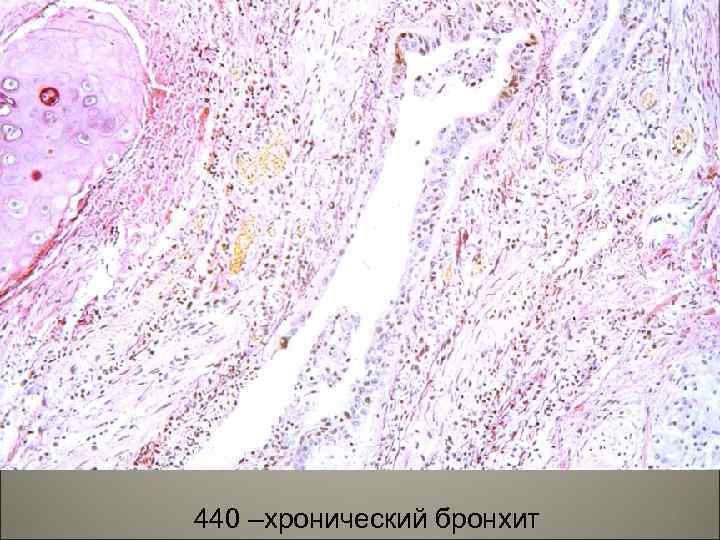
440 –хронический бронхит 29

• 1. 2. 3. 4. Осложнения хронического бронхита, входящие в обтурационный синдром: Бронхоэктазы Ателектазы Эмфизема легких Гипертензия малого круга кровообращения. 30

• Бронхоэктазы –расширения бронхов. • По форме различают цилиндрические, мешотчатые, веретенообразные бронхоэктазы. • По патогенезу- ретенциозные и деструктивные. 31
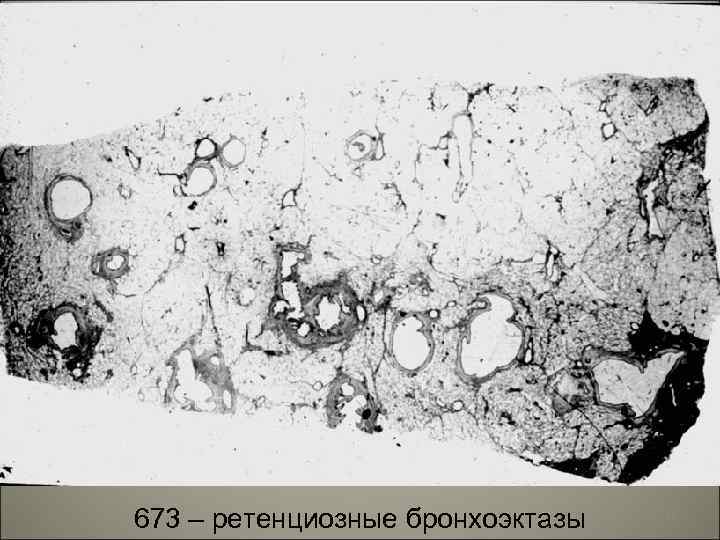
673 – ретенциозные бронхоэктазы 32

• Ателектазы- спадание легочной ткани. По размерам выделяют: ацинарные, дольковые, субсегментарные, редко долевые и (линейные ателектазы) • По механизму возникновения обтурационные, контрактильные, сурфактантозависимые ателектазы. 33

• Эмфизема легких- повышение воздушности легочной ткани. • По механизму различают обтурационную, компенсаторную и эмфизему вследствие ослабления мышечно-эластического тонуса легких. 34

742 – эмфизема легких 35

• Хронический бронхит осложняется рецидивирующими пневмониями очагового типа. Они развиваются: • 1)Интраканаликулярно т. е. экссудат проникает по продолжению из дистальных отделов бронхиол в альвеолы, • 2)Перибронхиально- при этом вокруг бронха возникает как бы муфта, т. е. вал из фибрина, гнойного экссудата, окаймляющий расширенный или закупоренный бронх. 36
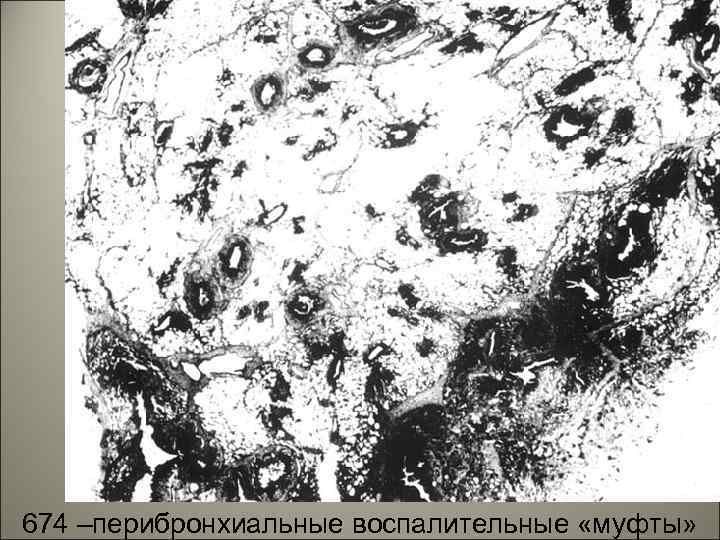
37 674 –перибронхиальные воспалительные «муфты»

• Гипертензия малого круга кровообращения при бронхите обусловлена рефлексом Эйлераспазмом ветвей легочной артерии при падении парциального давления в альвеолах, вследствие нарушения бронхиальной проходимости. 38

• Спазм ветвей легочной артерии приводит к повышению давления в легочной артерии гипертрофии правого желудочка и развитию легочного сердца. 39

• Возможные причины смерти при хроническом бронхите. 1. Декомпенсация легочного сердца. 2. Обострение пневмонии. 3. Почечная недостаточность при амилоидозе, осложняющем бронхоэктазы. 40

• Пневмонией называется острое инфекционное заболевание, возникающее самостоятельно или вторично как осложнение других заболеваний и выражающееся в воспалении легочной паренхимы, бронхов, а часто и плевры. 41

• Выделяют: 1. крупозную пневмонию, 2. бронхопневмонию, 3. аспирационную, 4. гипостатическую пневмонии, 5. интерстициальную пневмонию. 42

• Крупозная пневмония – острое инфекционно-аллергическое заболевание, при котором поражается одна или несколько долей легкого, в альвеолах появляется фибринозный экссудат, а на плевре – фибринозные наложения. 43

140 – крупозная пневмония 44

• В организме сенсибилизированном антигенами пневмококков, при переохлаждении, травме, снижении резистентности наблюдается массивное проникновение микробов в кровеносную систему и гиперергическая реакция в легком по типу гиперчувствительности немедленного типа. 45

• Морфогенез. В классическом варианте в течение пневмонии последовательно проходят 4 стадии: прилива, красного опеченения, серого опеченения и разрешения. Все стадии занимают 9 -11 дней. 46

• I. Стадия прилива продолжается сутки, характерна резкая гиперемия и отек пораженной доли. В отечной жидкости много микроорганизмов. Ткань легкого имеет темно-красный цвет, который исчезает при надавливании. Патология захватывает целую долю, наблюдается подъем температуры, проливной пот. 47
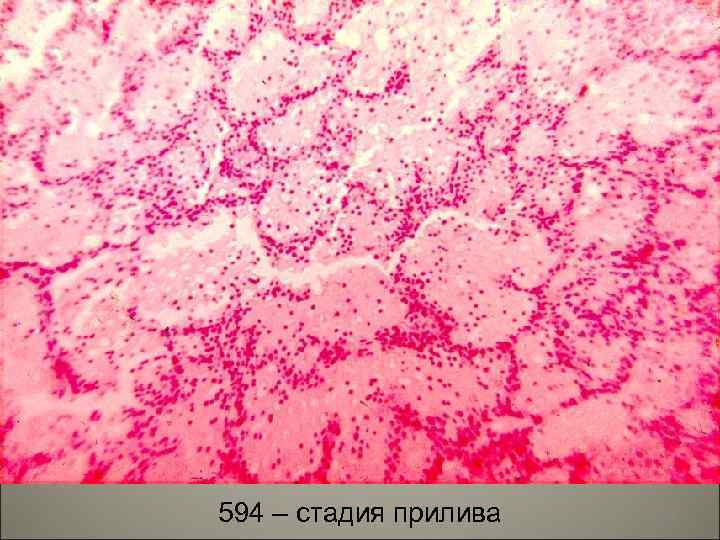
594 – стадия прилива 48

• II. Стадия красного опеченения возникает на 2 -й день болезни. Из-за интоксикации усиливается диапедез эритроцитов, которые накапливаются в альвеолах. К ним примешиваются нейтрофилы, между клетками выпадают нити фибрина. Ткань легкого становится темно-красной, приобретает плотность печени (красное опеченение легкого). 49

1225 – стадия красного опеченения легкого 50

• III. Стадия серого опеченения наблюдается на 4 -6 -й день болезни. В альвеолы выселяются макрофаги, захватывают гемоглобиногенные пигменты и постепенно их удаляют по лимфатическому руслу. Выселяется большое количество нейтрофильных лейкоцитов, происходит фибринолитическое воздействие нейтрофилов на выпавший фибрин. 51
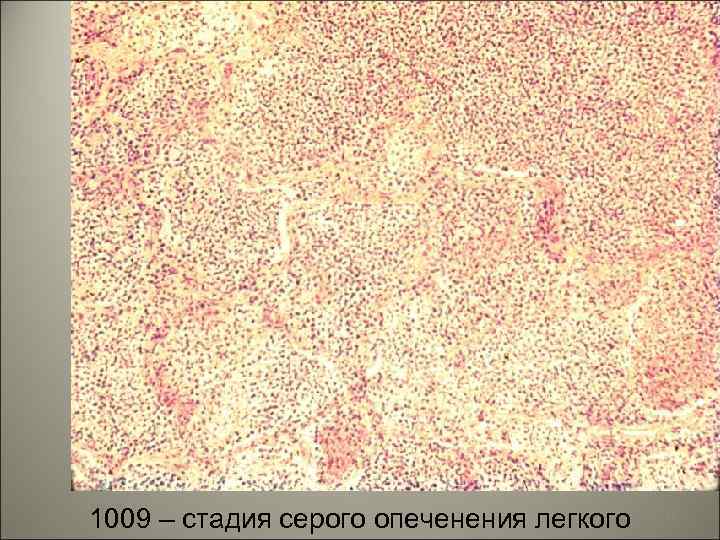
1009 – стадия серого опеченения легкого 52

• Цвет легкого меняется - легкое становится серым. Пораженная доля легкого увеличивается в размере, плотная, тяжелая, на плевре значительные фибринозные наложения. Лимфатические узлы корня легкого увеличены. 53

• IV. Стадия разрешения наступает на 9 -10 -й день болезни. Фибринозный экссудат под влиянием протеолитических ферментов нейтрофилов и макрофагов подвергается расплавлению и рассасыванию. Происходит очищение легкого от фибрина и пневмококков. Экссудат удаляется по лимфатическим путям и с мокротой. Фибринозные наложения на плевре рассасываются. Разрешение заканчивается полным восстановлением альвеолярной структуры. 54

• Осложнения. Легочные: карнификация, абсцесс, гангрена, эмпиема плевры. 55

• Карнификация развивается в связи с нарушением фибринолитической функции нейтрофилов, массы фибрина не расплавляются и подвергаются организации, т. е. прорастают грануляционной тканью, которая образует зрелую волокнистую соединительную ткань. Легкое превращается в безвоздушную плотную ткань. 56
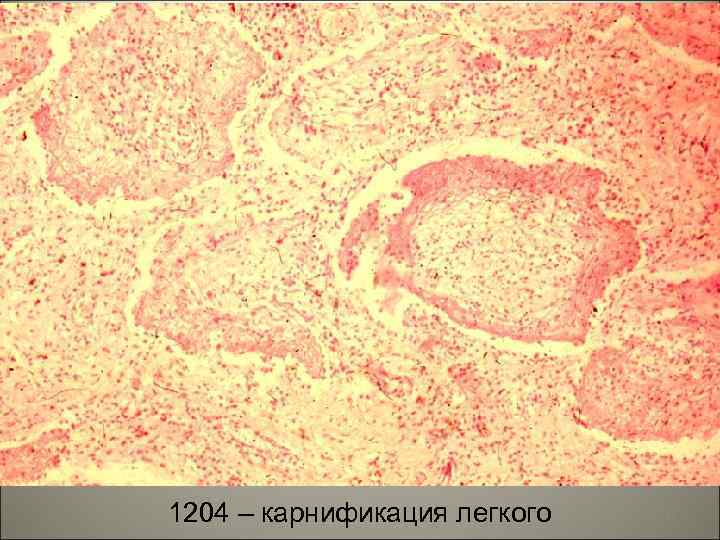
1204 – карнификация легкого 57

• При чрезмерной, высокой активности нейтрофилов возможно расплавление легочной паренхимы и развитие абсцессов или гангрены легкого (ткань легкого тускнеет теряет блеск). 58
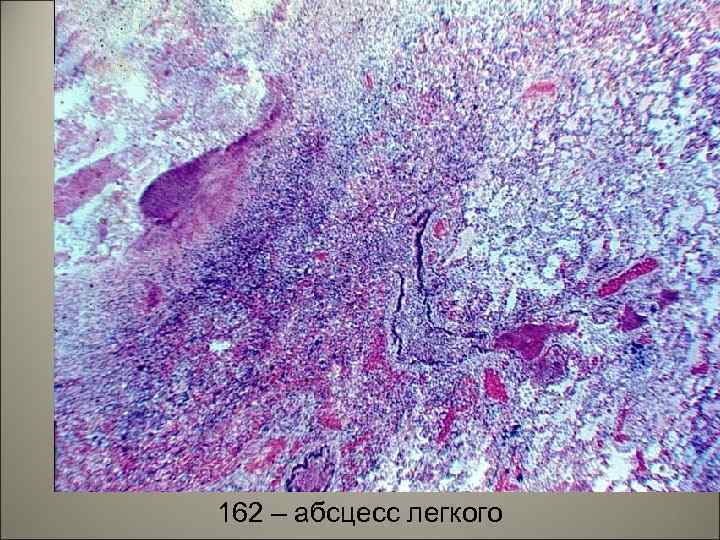
162 – абсцесс легкого 59

• Эмпиема плевры развивается присоединении гноя к фибринозному плевриту. 60

• Внелегочные осложнения: при лимфогенной генерализации инфекции развивается гнойный медиастинит, перикардит. 61

• При гематогенной: перитонит, гнойный менингит, метастатические гнойники в головном мозге, эндокардит с поражением трикуспидального клапана. 62

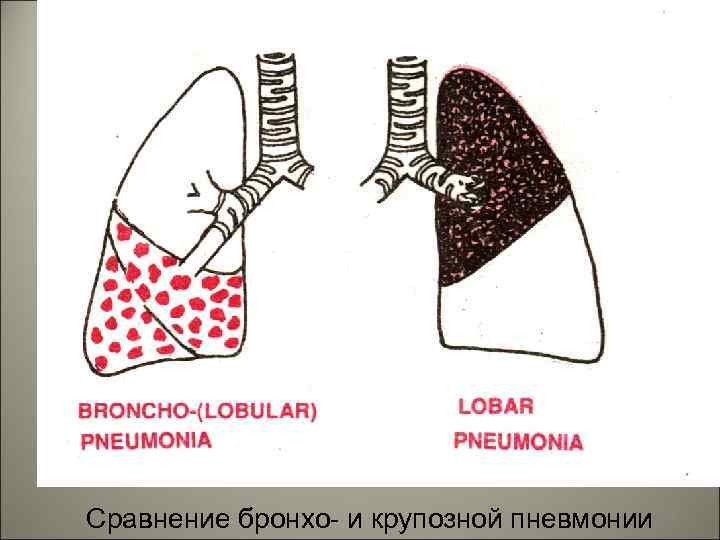
• Бронхопневмония – вторичная, очаговая пневмония. • Бронхопневмонией называется воспаление легких, развивающееся в связи с бронхитом или бронхиолитом. 63

• Возбудители: пневмококки, стафилококки, стрептококки, энтеробактерии, вирусы, микоплазма, грибы и т. д. Развивается как правило на основе аутоинфекции у ослабленных больных, имеющих другие заболевания. Как самостоятельное заболевание может развиваться у ослабленных детей и стариков. Воспаление начинается с бронха интраканаликулярно или перибронхиально при деструктивном бронхите. 64

• Очаговая пневмония развивается при активации аутоинфекции при аспирации – аспирационная пневмония, при застойных явлениях в легких – гипостатическая пневмония; в результате нейрорефлекторных расстройств – послеоперационная пневмония. 65

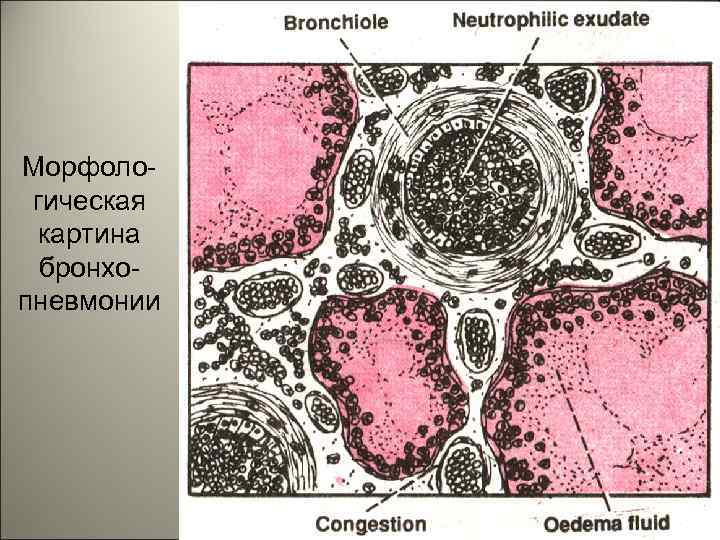
• Патанатомия. Очаги воспаления при бронхопневмонии обычно возникают в задних и задненижних сегментах легких, при этом развивается: I. Серозное воспаление вокруг бронхов (бронхит). II. В альвеолах экссудат с примесью слизи, много нейтрофилов, макрофагов, эритроцитов, небольшое количество фибрина. 66

• Экссудат по легким распределяется неравномерно, в одних альвеолах его много, в других – мало. В межальвеолярных перегородках – клеточный инфильтрат. Рентгенологически – очаговые затемнения, усиление легочного рисунка. Затемнение часто связано с бронхом. Характерна мозаичность поражения. 67
Сравнение бронхо- и крупозной пневмонии 68
Морфологическая картина бронхопневмонии 69
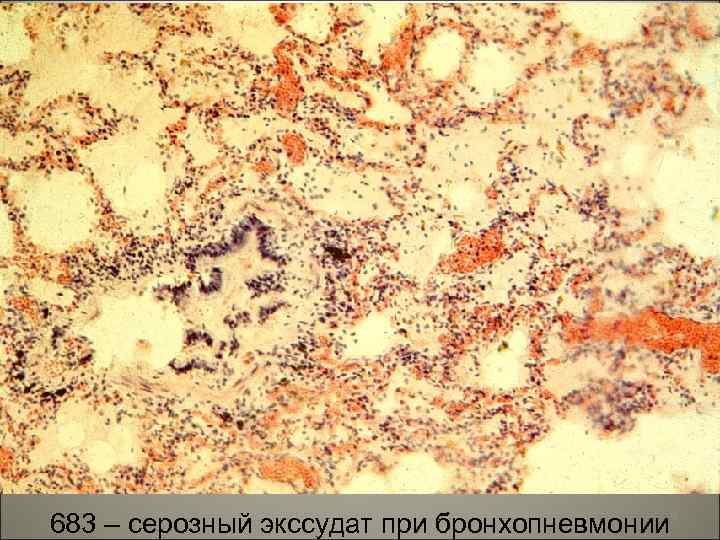
70 683 – серозный экссудат при бронхопневмонии

• Осложнения: фокусы пневмонии могут подвергаться карнификации, развиваться микро-абсцессы. 71

• Межуточная пневмония (интерстициальная) – характеризуется развитием воспалительного процесса в строме легкого. Возбудители: вирусы, гноеродные бактерии, грибы. 72

• Межальвеолярная (интерстициальная) пневмония – присоединяется к любой из острых пневмоний и тогда имеет острое течение и переходный характер. 73

• Острое диффузное повреждение альвеол. • Это заболевание вызывается различными веществами, включая токсический кислород, уремию, отмечается при аспирационной пневмонии, жировой эмболии при ингаляции токсических веществ, лекарств, термических ожогах при курении, радиоактивными повреждениями, вирусной пневмонии. 74

• Морфология. При диффузном повреждении альвеол, легкие становятся значительно тяжелее и тугими за счет воспаления и отека стенок альвеол с формированием гиалиновых мембран вдоль альвеолярной линии и межуточным фиброзом. 75
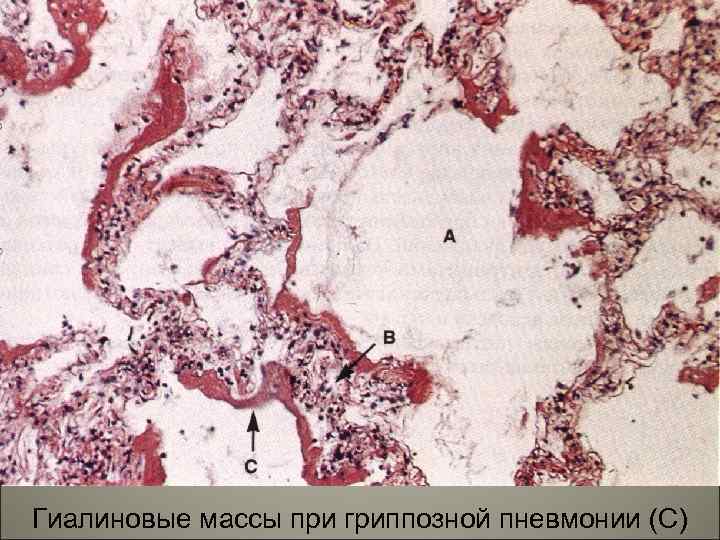
76 Гиалиновые массы при гриппозной пневмонии (С)

• При хроническом течении межальвеолярная пневмония является основой группы заболеваний – интерстициальные болезни легких. Это гетерогенная группа заболеваний характеризуется диффузным и хроническим вовлечением в патологический процесс соединительной ткани легких и носит название рестриктивных (сдерживающих) болезням, в противоположность обструктивным болезням легких. 77

• Наблюдается затруднение диффузии кислорода в кровь за счет разрастания соединительной ткани в межальвеолярных перегородках. • На рентгеновских снимках легких выявляется диффузная инфильтрация легких небольшими узелками, неправильными линиями и отмечаются фоновые изменения в виде «матового стекла» . • Клинически отмечается вторичная легочная гипертензия и нарушение функции правых отделов сердца. 78
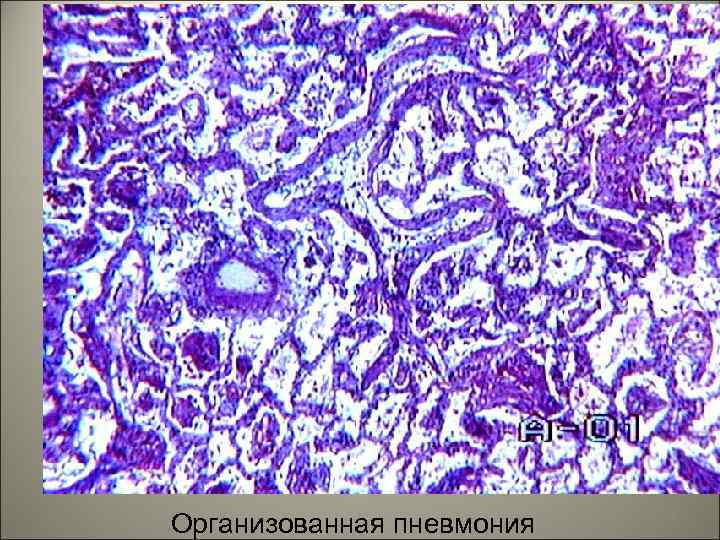
Организованная пневмония 79

• Грипп- острое респираторное заболевание, вызываемое различными типами вирусов гриппа. Клинически характеризуется острым началом, лихорадкой, общей интоксикацией и поражением респираторного тракта. По эпидемиологическим признакам относится к группе воздушно-капельных антропонозов. Протекает в виде эпидемий и пандемий. 80

• Вирус гриппа действует на сосудистую стенку, повышая ее проницаемость и ломкость, способствуя тем самым возникновению различных геморрагических осложнений. Вирус гриппа и его токсины поражают центральную нервную и вегетативную систему. Наблюдается поражение симпатикоадреналовой системы с преобладанием вагусной иннервации (повышение отделения слизи в бронхах, брадикардия, снижение артериального давления, коллапс). 81

• При гриппе первично поражаются крупные бронхи, трахея по типу серознокатарального или гнойно-катарального воспаления, для тяжелых форм характерно геморрагическое воспаление. 82

• Слизистая оболочка трахеи и бронхов яркокрасная покрыта слизью, в ней выявляются инфильтраты из нейтрофилов, макрофагов, лимфоцитов. Увеличивается количество секрета. Реснички эпителия слипаются, нарушается их ритмическое "сокращение, нарушается очищение нижележащего бронхиального дерева. Поэтому в условиях присоединения бактериальной флоры возможно развитие бронхопневмоний. 83
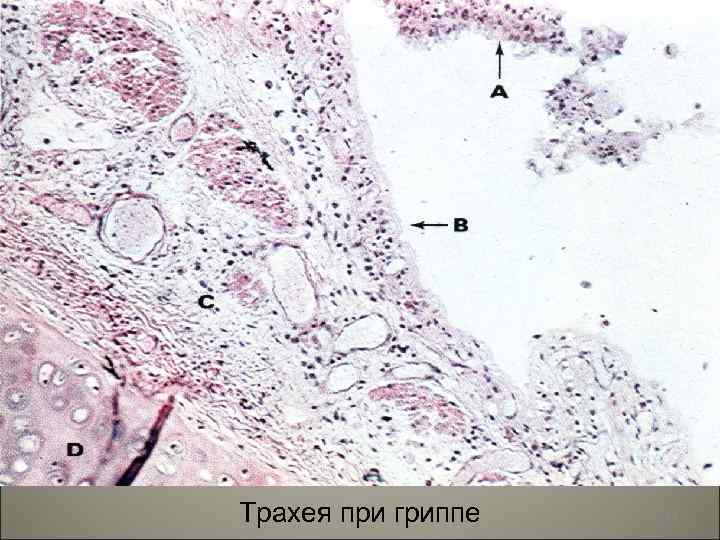
Трахея при гриппе 84

• Течение. Инкубационный период продолжается от 12 до 48 часов. Различают следующие клинические формы болезни: 1) типичный грипп (неосложненный и осложненный) и 2) атипичный, который делится на афибрильный, акатаральный и молниеносный. По тяжести различают легкие, среднетяжелые и тяжелые формы заболевания. 85

• Осложнения. Наиболее частым осложнением являются пневмонии. Они могут быть обусловлены самим вирусом гриппа, протекают тяжело и носят геморрагический характер. Пневмонии, возникшие позже 5 -6 -го дня болезни, обычно имеют бактериальную природу, протекают с лейкоцитозом, характеризуются преимущественно паренхиматозными изменениями в легких, хорошо поддаются антибиотикотерапии. 86

• При неосложненном бактериями гриппе, пневмония не развивается, но в тяжелых случаях возникает геморрагический отек легких. Вирус гриппа вызывает парез гладкой мускулатуры бронхов, дилатацию сосудов и их повышенную проницаемость, ведущую к отеку легких. В этих случаях легкие увеличены в объеме, с них стекает много кровянистой пенистой жидкости, а трахея ярко- красного цвета. 87

• Большое пестрое легкое при гриппе: 1. Геморрагический отек. 2. Ателектазы - темные западающие участки. 3. Эмфиземы. 4. Гнойнички сероватого цвета - вторичная инфекция. 88
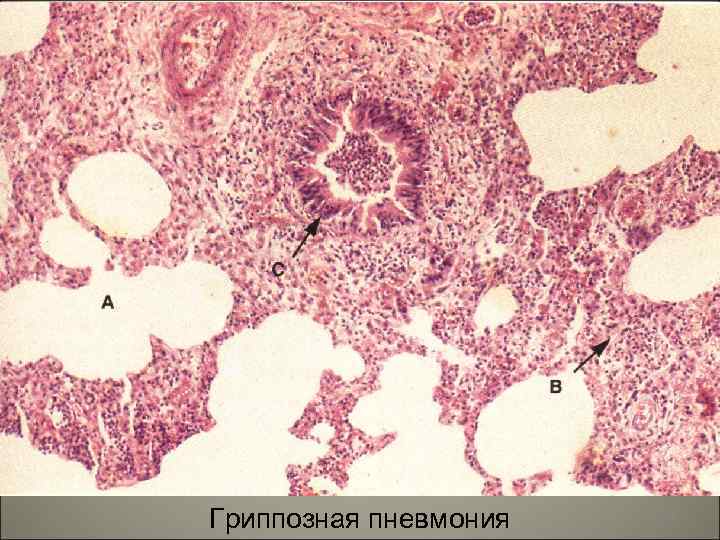
Гриппозная пневмония 89

• Из других бактериальных осложнений гриппа могут встречаться фронтиты, гаймориты, отиты, мастоидиты, бронхиолиты. Возможно развитие токсического гриппозного миокардита. 90

• Осложнения со стороны нервной системы: острые психозы, токсический менингит, геморрагический менингоэнцефалит и энцефалит, токсический отек мозга, кровоизлияние в мозг, токсические невриты. • Смерть от кровоизлияния, отек мозга, отек легких. 91

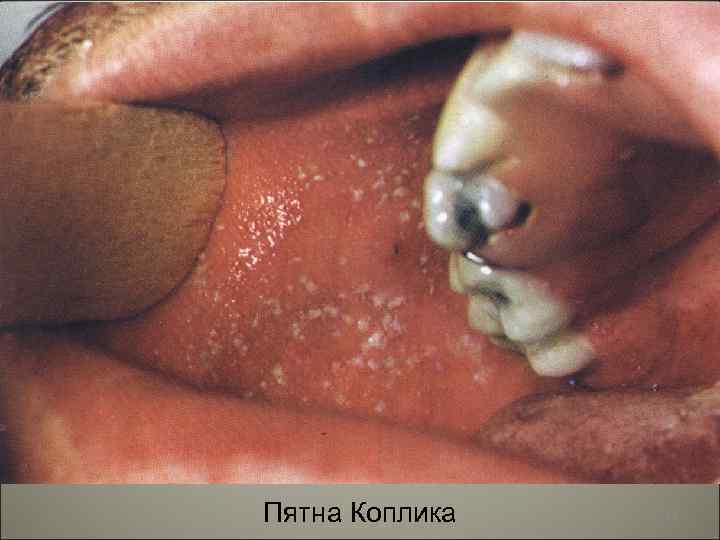
• Корь- острое вирусное заболевание, характеризуется лихорадкой, интоксикацией, своеобразной энантемой и пятнисто-папулезной экзантемой, поражением конъюнктив и верхних отделов респираторного тракта. Относится к воздушно-капельным антропонозам. 92

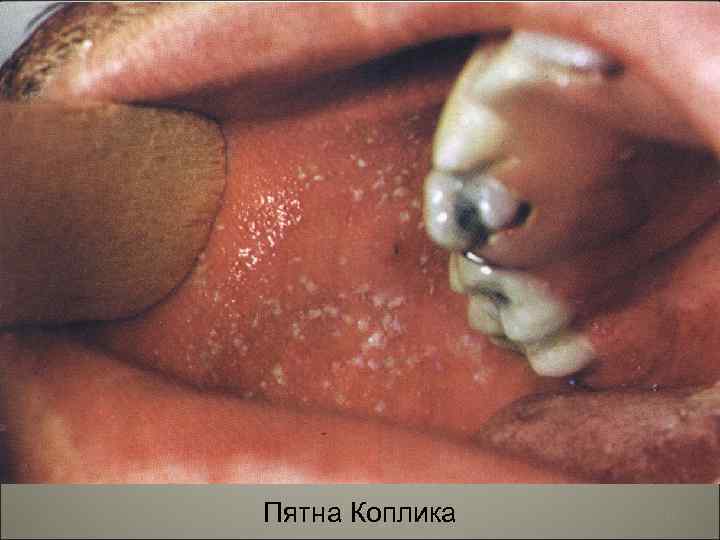
• В продромальный период болезни появляется коревая энантема в виде мелких белых пятен, расположенных на слизистой оболочке мягкого и твердого неба, патогноманичные для кори пятна Бельского-Филатова-Коплика. Эти пятна, локализующиеся чаще на слизистой оболочке щек, представляют собой мелкие белесоватые, слегка возвышающиеся пятнышки, окруженные узкой красноватой каемкой. По внешнему виду напоминают манную крупу. С появлением экзантемы они исчезают. 93
Пятна Коплика 94

• Язвенные поражения слизистой полости рта в области выхода протока слюнной железы на уровне малых нижних коренных зубов (пятна Коплика) получаются из-за некроза, нейтрофильного экссудата и неоваскуляризации. 95

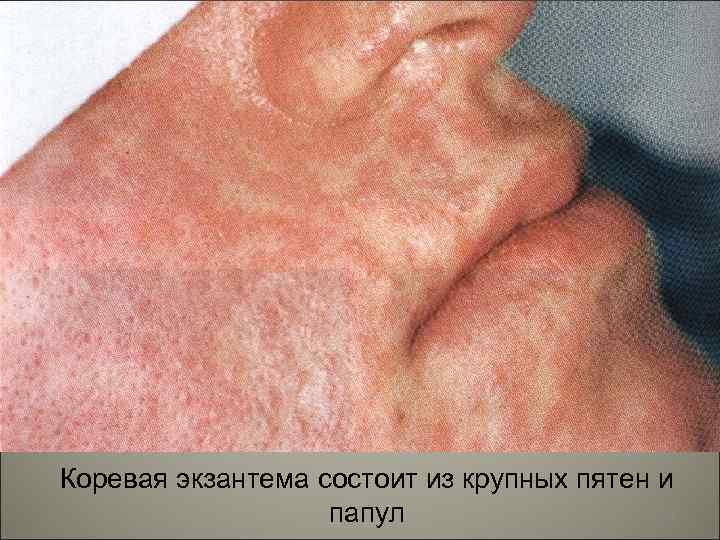
• Коревая экзантема характеризуется этапностью высыпания: в первый день элементы сыпи появляются на лице, шее; на второй - на туловище, руках и бедрах, на третий день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Высыпания состоят из небольших папул около 2 мм, окружены неправильной формы пятном. 96

• Пятнистая, красно-коричневая сыпь при кори на лице, туловище и проксимальных отделах разгибателей наблюдается за счет расширения сосудов кожи, отека и средней выраженности, неспецифической мононуклеарной периваскулярной инфильтрации. 97
Коревая экзантема состоит из крупных пятен и 98 папул
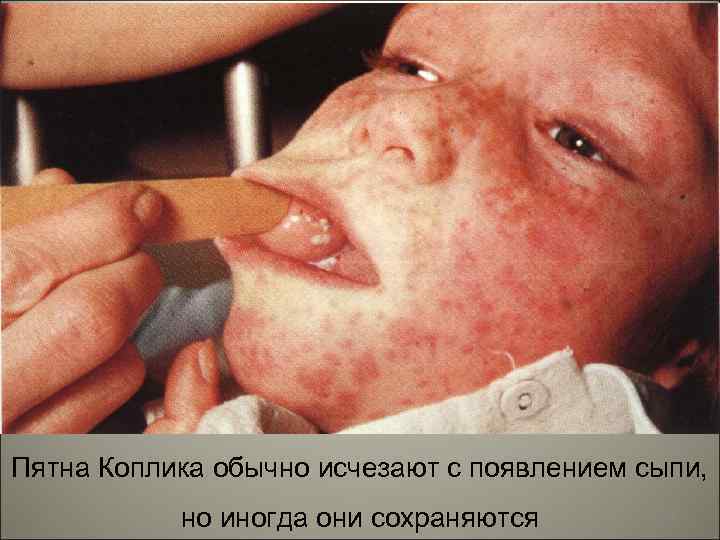
Пятна Коплика обычно исчезают с появлением сыпи, но иногда они сохраняются 99
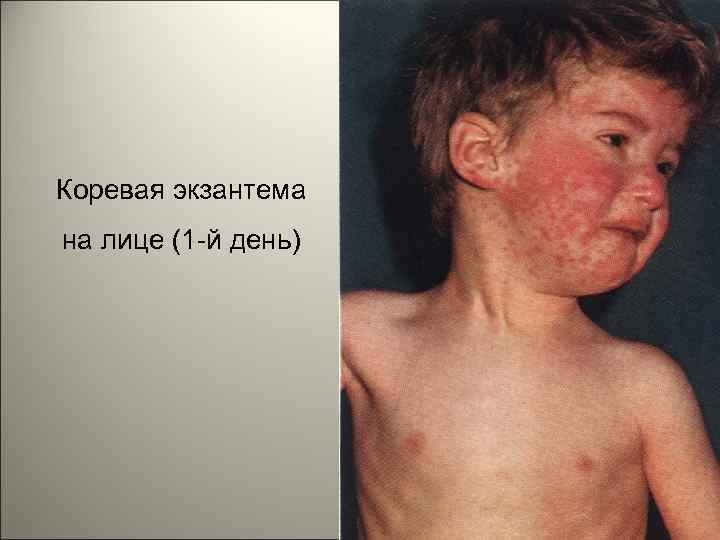
Коревая экзантема на лице (1 -й день) 100
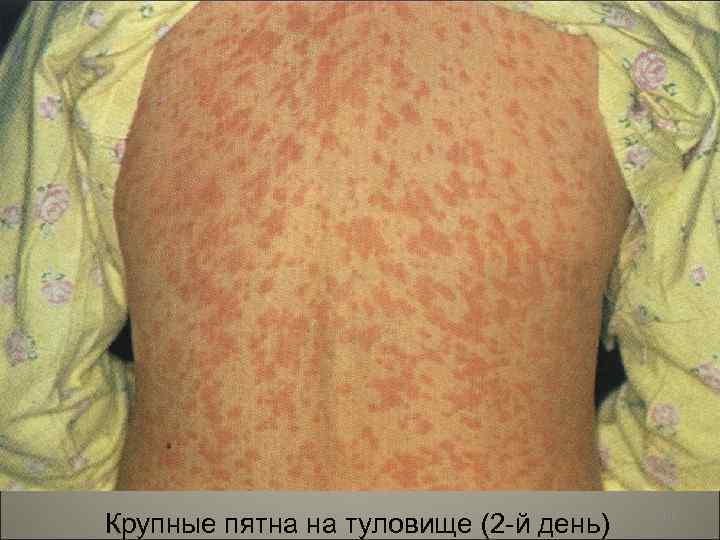
Крупные пятна на туловище (2 -й день) 101
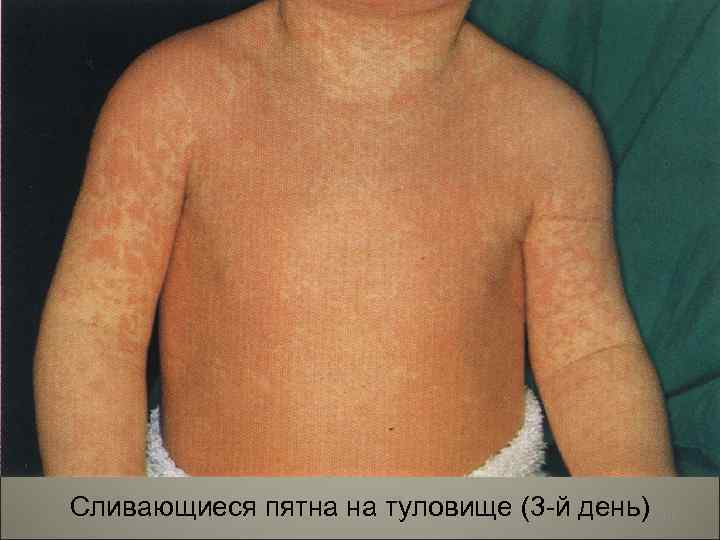
Сливающиеся пятна на туловище (3 -й день) 102

• Тяжелые бронхиты при кори возникают лишь в качестве осложнений присоединении вторичной инфекции. В отличие от гриппа характерно поражение мелких бронхов, бронхиол с некрозом эпителия, сопровождающимся панбронхитом, а также перибронхитом, т. е. воспалением прилежащих альвеол. 103

• Многоядерные гигантские клетки (названные Warthin-Finkeldey клетки), которые имеют эозинофильные включения в ядро и цитоплазму. Это патогноманичные клетки для кори, они обнаруживаются в лимфатических узлах, легких и мокроте. 104
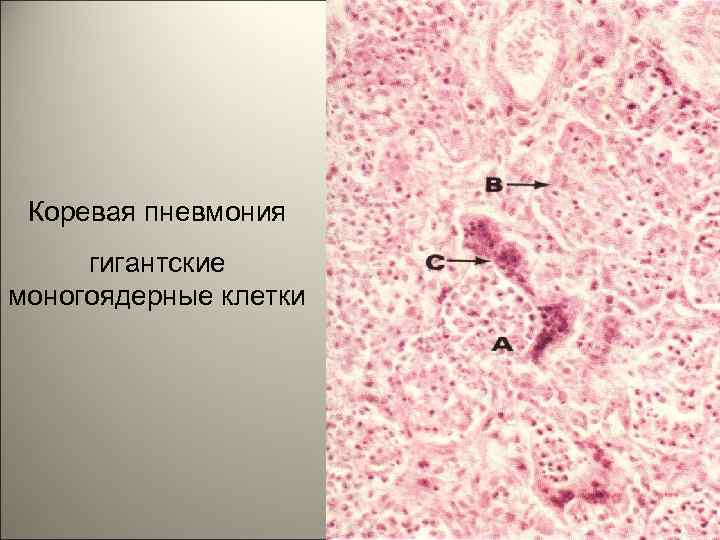
Коревая пневмония гигантские моногоядерные клетки 105
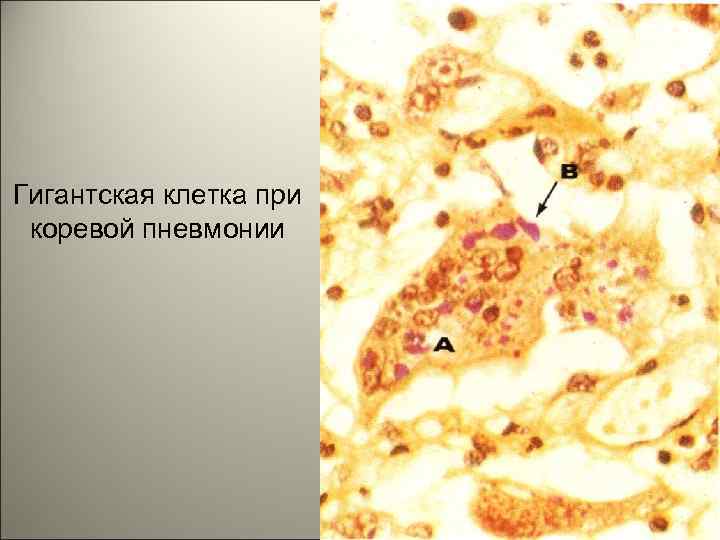
Гигантская клетка при коревой пневмонии 106
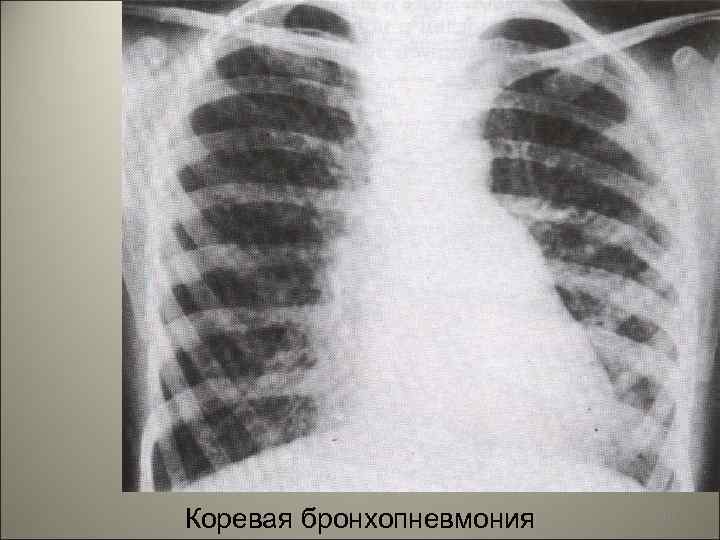
Коревая бронхопневмония 107

• Осложнения кори- присоединение пневмонии, отиты, мастоидиты. Поражение центральной нервной системы (энцефалит, менингоэнцефалит). Острый некротический ларингит (коревой круп), стоматиты, нома. 108
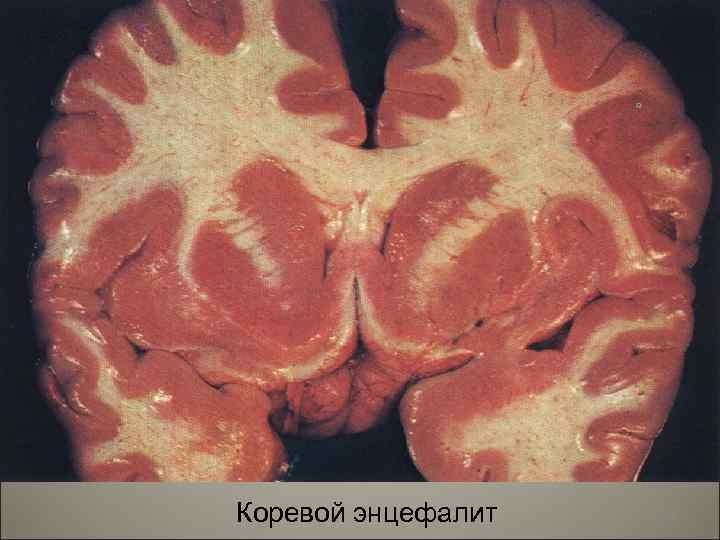
Коревой энцефалит 109
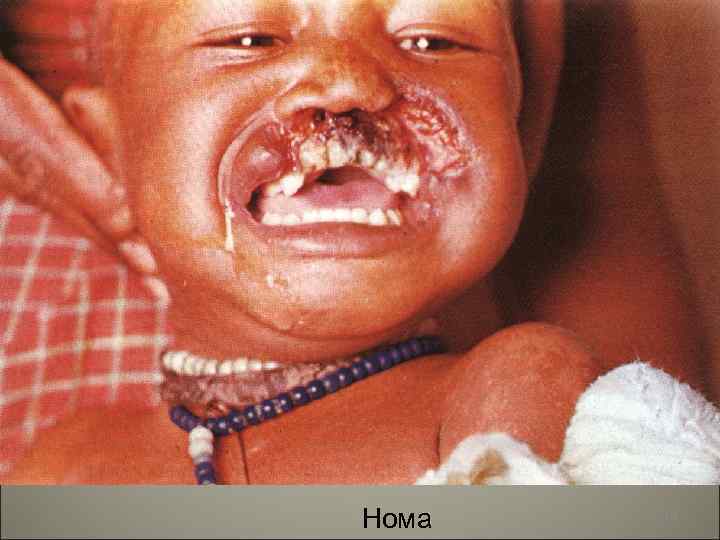
Нома 110

• Дифтерия — острое инфекционное заболевание, характеризуется токсическим поражением преимущественно сердечно-сосудистой и нервной систем и местным воспалительным процессом с образованием фибринозного налета. • Относится к воздушно-капельным антропонозам. 111

• Возбудитель — бацилла Лёффлера, вырабатывающая нейротропный экзотоксин. Преимущественная локализация воспаления — зев, гортань, носоглотка, реже бронхи, нос, наружные половые органы у девочек. 112

• Патогенез. Воротами инфекции чаще являются слизистые оболочки зева, гортани и носа. Во всех случаях возбудитель размножается в области входных ворот инфекции, а выделяемый им экзотоксин, помимо местного, оказывает также общее действие. В месте проникновения экзотоксин вызывает коагуляционный некроз эпителия, поражение сосудов (расширение, повышение проницаемости, стаз). 113

• В результате из сосудов выходит жидкая часть крови, богатая белком. Содержащийся в ней фибриноген при контакте с некротизированной тканью превращается в фибрин, образуя фибринозную пленку. На участках, покрытых многослойным эпителием (зев, глотка), возникает дифтеритическое воспаление, на слизистых оболочках, покрытых однослойным цилиндpичecким эпителием (гортань, трахея, бронхи), развивается крупозное воспаление. 114

• Клинически выделяют две основные формы — дифтерию зева и дифтерию гортани. При дифтерии зева местные изменения наблюдаются в миндалинах — ангина. Типично фибринозное воспаление миндалин с переходом фибринозных плёнок на дужки и мягкое нёбо. Плёнки плотно связаны со слизистой оболочкой, долго не отторгаются, что способствует интоксикации. Лимфатические узлы шеи увеличены за счёт некрозов и отёка, который может распространяться на всю шею и грудь. 115
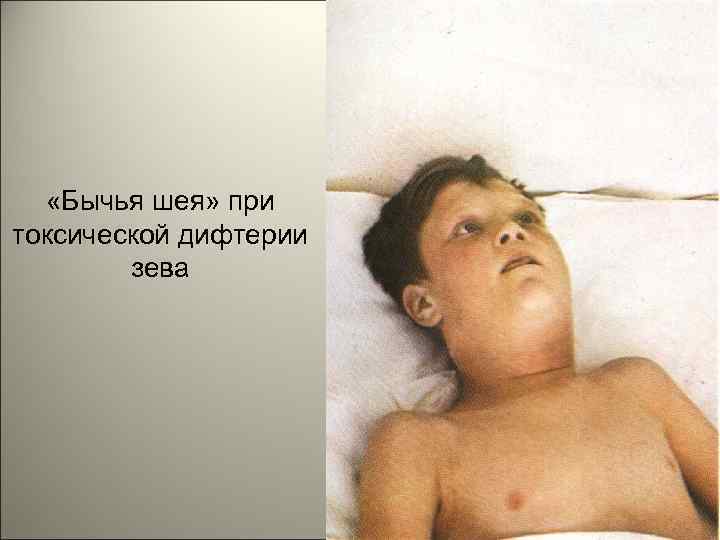
«Бычья шея» при токсической дифтерии зева 116
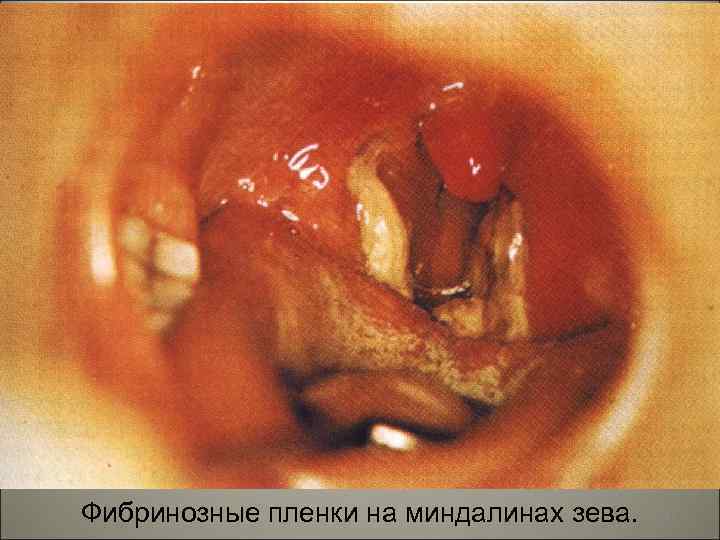
Фибринозные пленки на миндалинах зева. 117
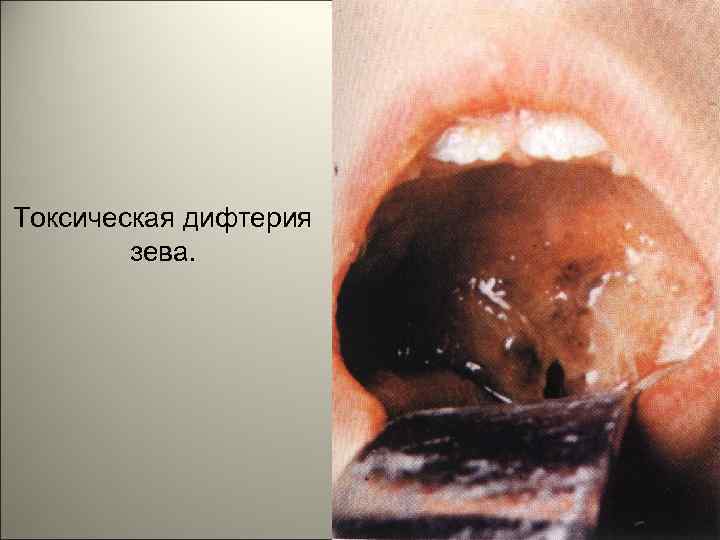
Токсическая дифтерия зева. 118
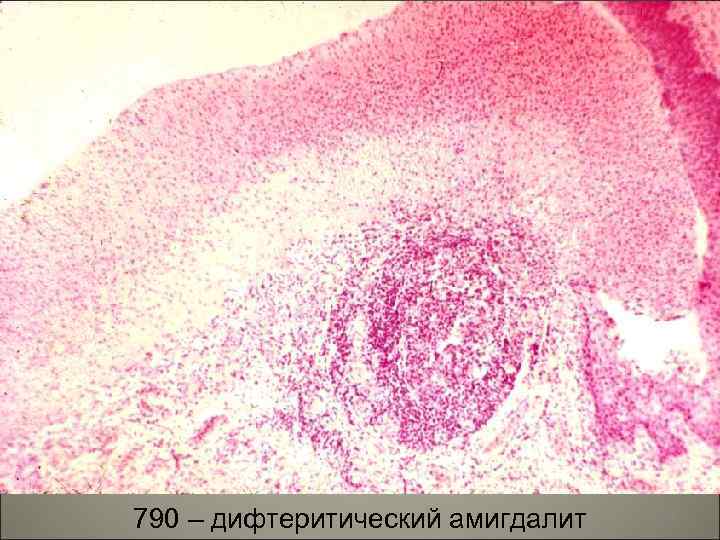
790 – дифтеритический амигдалит 119
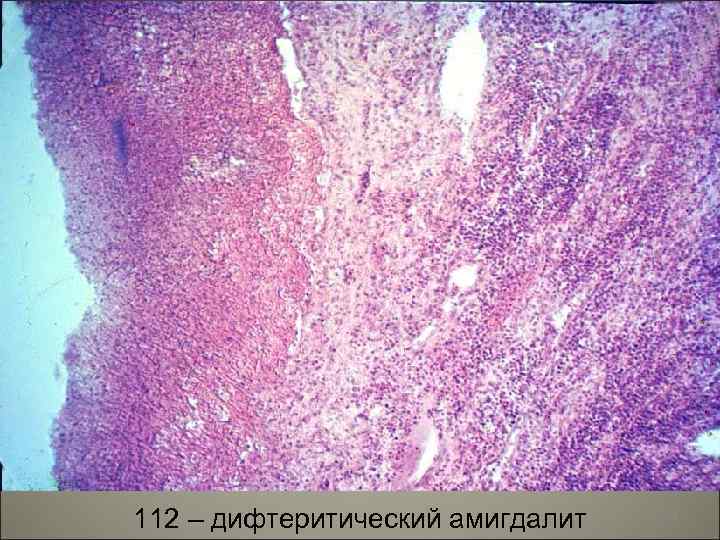
112 – дифтеритический амигдалит 120

• При дифтерии гортани интоксикация выражена меньше, так как под фибринозной плёнкой собирается слизь, мешающая всасыванию токсина. 121
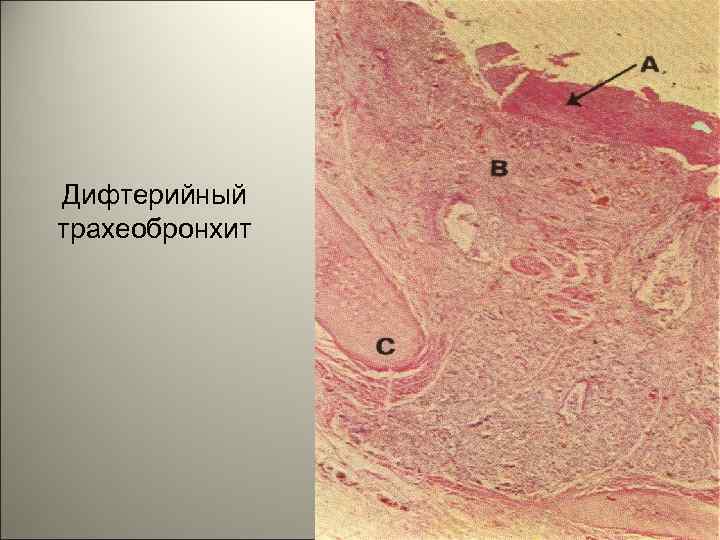
Дифтерийный трахеобронхит 122

• Основная опасность этой формы дифтерии — истинный круп — фибринозное воспаление гортани, вызванное дифтерийной палочкой. 123

• При истинном крупе приступы удушья возникают вследствие закупорки голосовой щели фибринозными плёнками. В этом случае необходима интубация или трахеотомия. 124

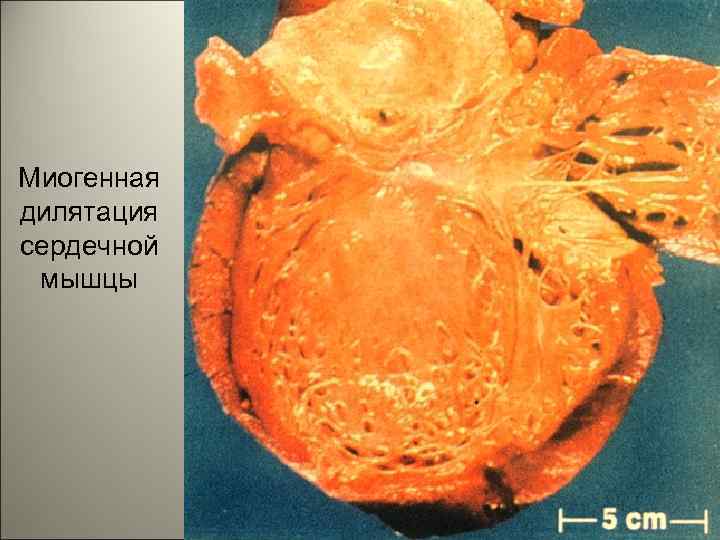
• При отсутствии какого-либо из основных компонентов: 1) фибринозное воспаление, 2) локализация в гортани, 3) возбудитель- бацилла Леффлера; круп не считается истинным, несмотря на клинические проявления в виде удушья, осиплости. Такие явления могут возникать при отёке гортани (ложном крупе). 125

• Экзотоксин поражает миокард, нервы, проходящие позади миндалин, особенно n. vagus, в котором развивается неврит с перерывом осевых цилиндров. В миокарде возникает паренхиматозная, часто жировая инфильтрация и паренхиматозный миокардит. Это может привести к смерти на второй неделе болезни от раннего паралича сердца. В подобных случаях отмечается миогенная дилатация полостей желудочков, тусклый, дряблый миокард, часто тигровое сердце. 126
Миогенная дилятация сердечной мышцы 127
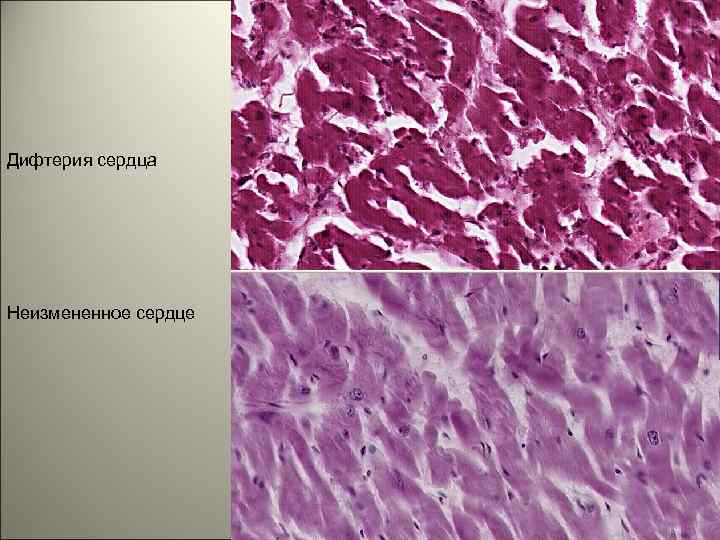
Дифтерия сердца Неизмененное сердце 128
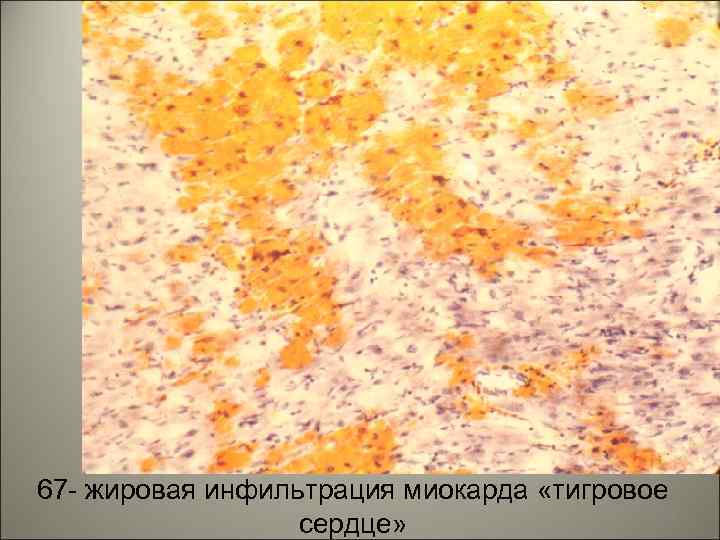
67 - жировая инфильтрация миокарда «тигровое 129 сердце»
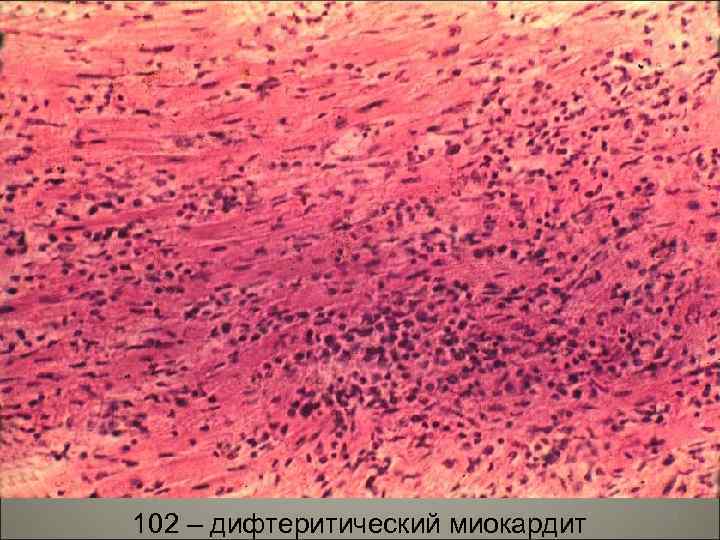
102 – дифтеритический миокардит 130

• Через 1, 5 -2 месяца при исчезновении местных изменений в зеве, может наступить поздний паралич сердца от поражения n. vagus. При этом сердце на вскрытии выглядит неизменённым. 131

• Третья мишень токсина, помимо миокарда и n. vagus — надпочечник, где возникает гематома, угрожающая смертью от коллапса. 132

• Смерть при дифтерии бывает обусловлена острой недостаточностью гипофизарнонадпочечниковой системы, токсическим миокардитом, асфиксией в результате стеноза гортани. 133

• Скарлатина — острое стрептококковое заболевание; характеризуется лихорадкой, общей интоксикацией, ангиной, мелкоточечной экзантемой, тахикардией. • Относится к воздушно-капельным антропонозам. 134

• Скарлатина — детская инфекция. Возбудитель — стрептококк группы А, обусловливающий некрозы тканей, типичные для скарлатины. 135

227 – зев и пищевод при токсической скарлатине 136

• Патогенез. В патогенезе скарлатины имеют значение сам возбудитель, его токсины и аллергены (инфекционный, токсический и аллергический компоненты патогенеза). Стрептококки секретируют пирогенный экзотоксин, который вызывает лихорадку и сыпь при скарлатине. 137

• Заболевание начинается остро. • Нарастают симптомы интоксикации: часто появляются рвота, головная боль, слабость. • При объективном обследовании выявляют яркую гиперемию зева, увеличение миндалин, а также регионарных лимфатических узлов, тахикардия. 138

• Миндалины увеличены, иногда на них отмечаются некротические изменения, покрытые фибринозными пленками. Регионарные узлы увеличены, болезненны. Возможно увеличение печени и селезенки. 139
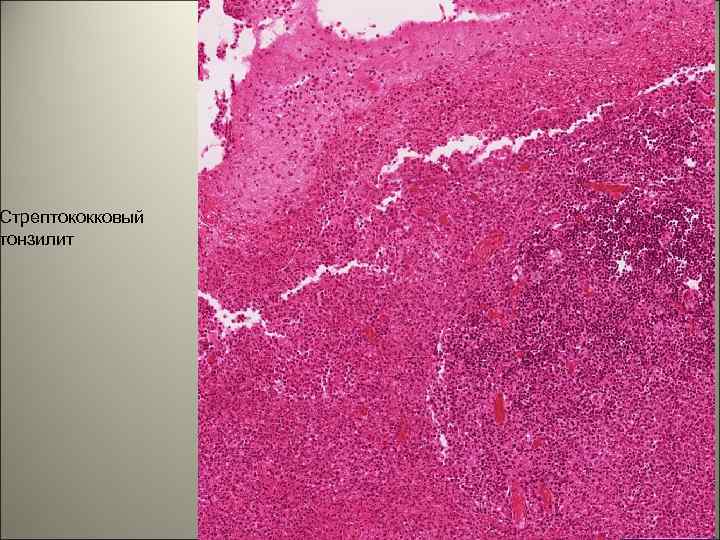
Стрептококковый тонзилит 140

• К концу первых и на вторые сутки появляется характерная экзантема. На фоне гиперемированной кожи возникает яркая мелкоточечная сыпь, которая сгущается в области естественных складок кожи (подмышечные впадины, паховые складки, внутренняя поверхность бедер). 141

• На лице отмечаются яркая гиперемия щек и бледный носогубной треугольник. По краям румянца можно различить отдельные мелкоточечные элементы сыпи. В складках кожи (особенно в локтевых сгибах) отмечаются мелкие кровоизлияния, которые, сливаясь, образуют своеобразную насыщенную окраску складок (симптом Пастиа). 142
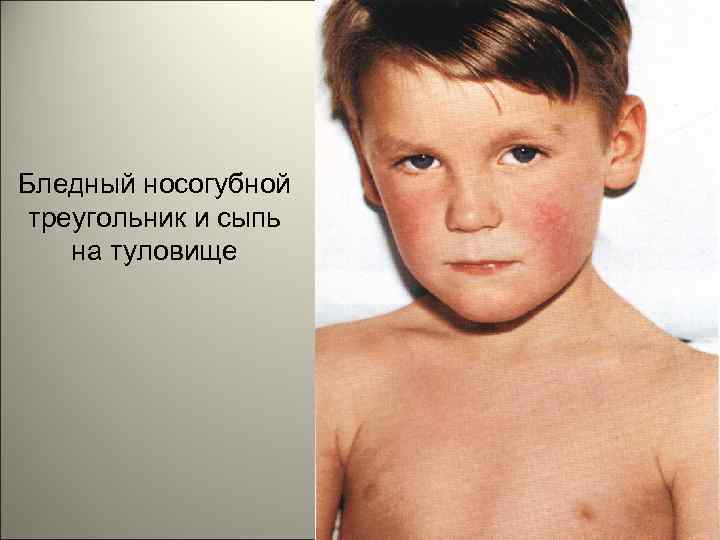
Бледный носогубной треугольник и сыпь на туловище 143
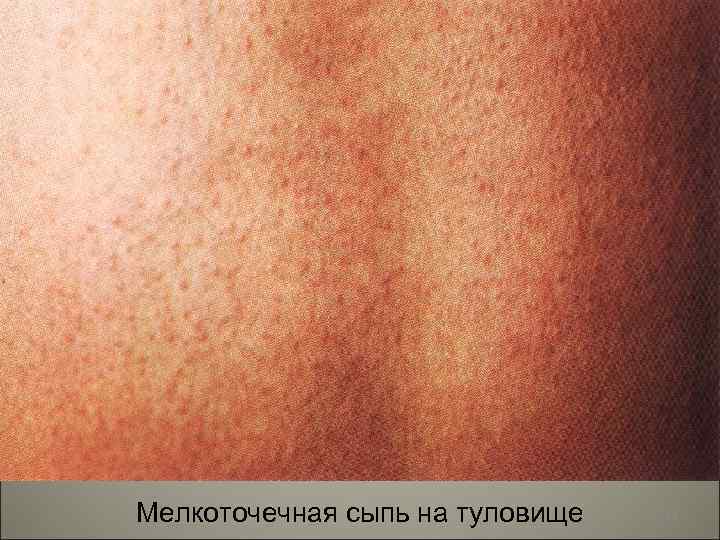
Мелкоточечная сыпь на туловище 144
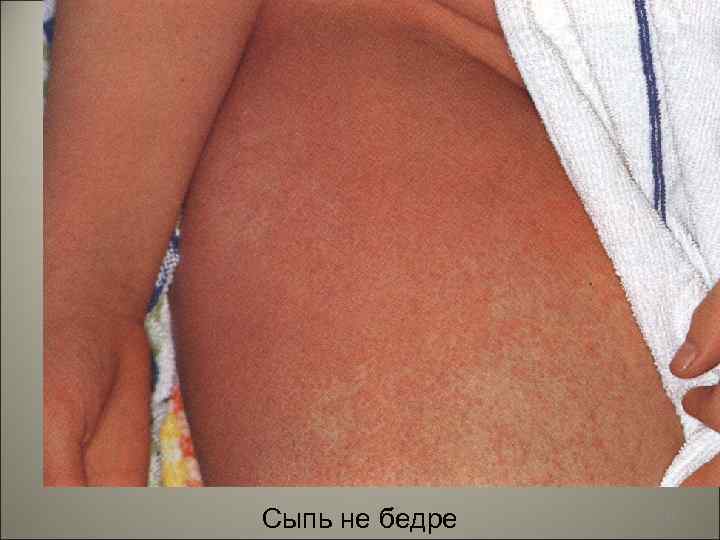
Сыпь не бедре 145
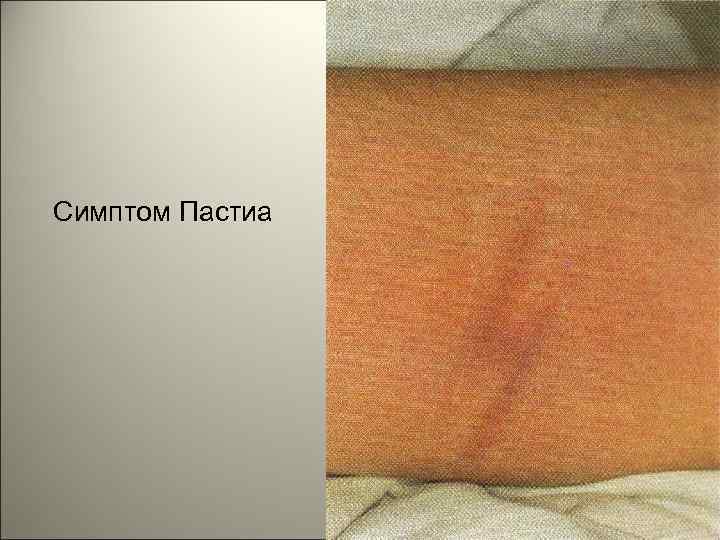
Симптом Пастиа 146
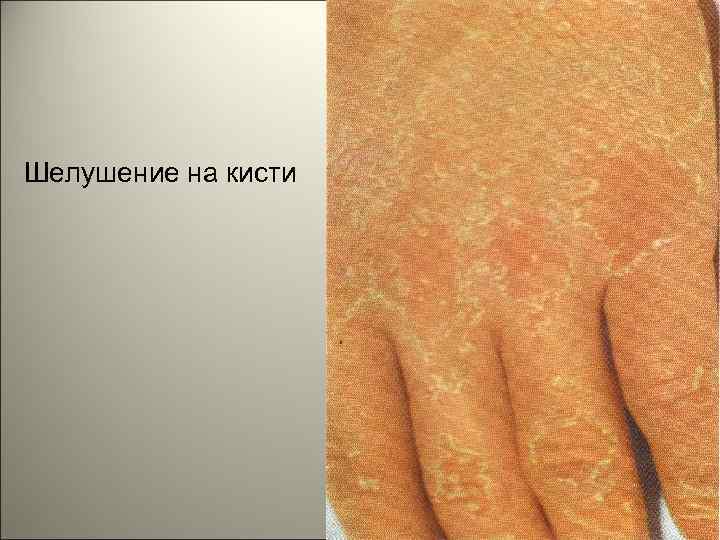
Шелушение на кисти 147

• Язык обложен у корня, но очень быстро очищается от налета и приобретает характерный вид «малинового» языка — чистый, пурпурной окраски, с увеличенными сосочками; зев ярко гиперемирован; зона гиперемии резко отграничена от бледного твердого неба. 148
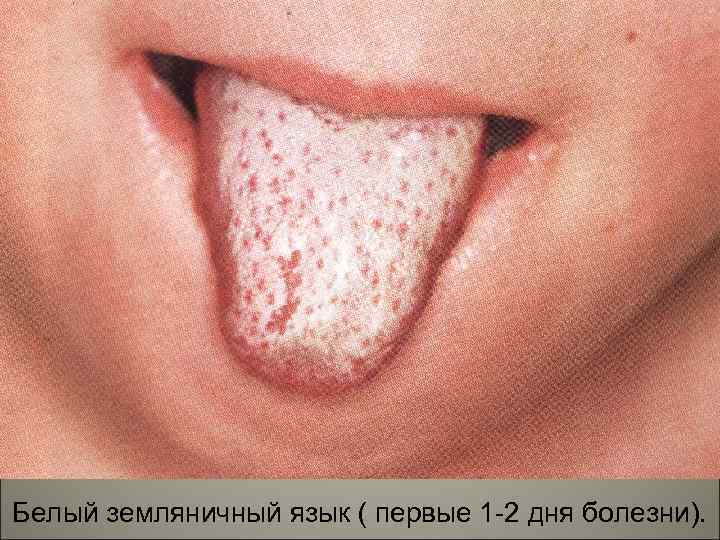
149 Белый земляничный язык ( первые 1 -2 дня болезни).
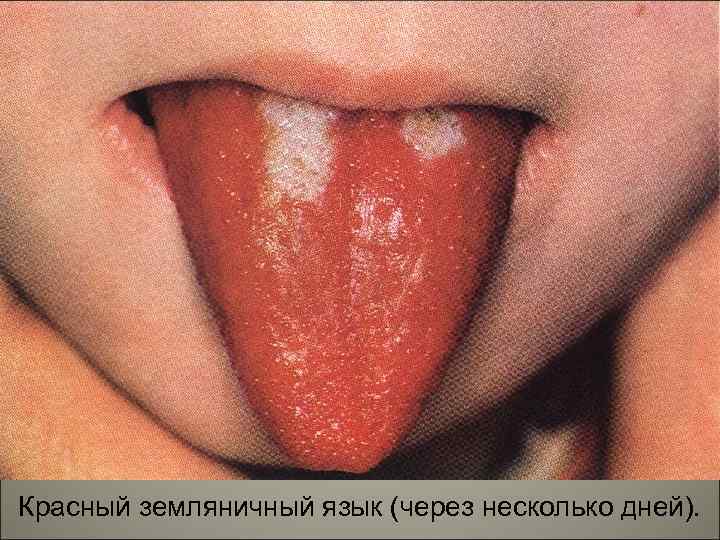
Красный земляничный язык (через несколько дней). 150

• По клиническим проявлениям различают легкую, среднетяжелую, тяжелую форму и экстрабуккальную скарлатину. В настоящее время преобладают легкие и стертые формы. Тяжелые формы наблюдаются очень редко. 151

• Экстрабуккальная скарлатина (раневая, ожоговая, послеродовая) характеризуется коротким инкубационным периодом, яркой сыпью, которая начинается вокруг ворот инфекции и выражена здесь наиболее интенсивно; ангина отсутствует. Больные экстрабуккальной скарлатиной малоконтагиозны. 152

• Различают два периода скарлатины — первый с явлениями интокcикaции, обратимыми изменениями паренхиматозных органов и гиперплазии иммунных органов, в частности, с выраженной гиперплазией селезёнки, а местно — с некротической ангиной и экзантемой. 153

• Второй период наступает на 3 -4 неделе. Он обусловлен выработкой антител и бактериемией. Ангина повторяется, но выражена умеренно, катаральной формы. Возникают аллергические артриты, но главное — гломерулонефрит (!), представляющий основную опасность современного течения скарлатины. 154

• Основные осложнения скарлатины — это гломерулонефрит, некротический средний отит, после которого развивается потеря слуха, отогенные абсцессы мозга, ревматизм, миокардит. 155

Спасибо за внимание 156
Стоматологи 3-15.ppt