14 опухоли крови.ppt
- Количество слайдов: 44
 Лекция 14. Опухоли кроветворной ткани. Лейкемии.
Лекция 14. Опухоли кроветворной ткани. Лейкемии.
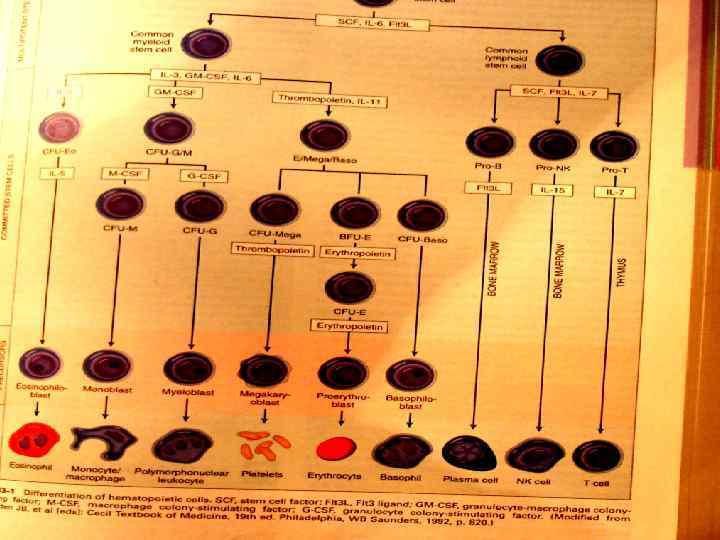
 • Форменные элементы крови – эритроциты, гранулоциты, моноциты, тромбоциты и лимфоциты имеют общее происхождение - из плюрипотентной гематопоэтической стволовой клетки.
• Форменные элементы крови – эритроциты, гранулоциты, моноциты, тромбоциты и лимфоциты имеют общее происхождение - из плюрипотентной гематопоэтической стволовой клетки.
 Стволовая клетка дает начало • Двум типам мультипотентных предшественников – общей лимфоидной и общей миелоидной стволовым клеткам. • Из общей стволовой лимфоидной клетки возникают предшественники В -, Тлимфоцитов и NK – клеток. • Из общей миелоидной стволовой клетки возникают предшественники эритроцитов/ мегакариоцитов, эозинофилов, моноцитов/ гранулоцитов.
Стволовая клетка дает начало • Двум типам мультипотентных предшественников – общей лимфоидной и общей миелоидной стволовым клеткам. • Из общей стволовой лимфоидной клетки возникают предшественники В -, Тлимфоцитов и NK – клеток. • Из общей миелоидной стволовой клетки возникают предшественники эритроцитов/ мегакариоцитов, эозинофилов, моноцитов/ гранулоцитов.
 • Они проходят стадии коммитированных стволовых клеток, промежуточных форм, а далее переходят в морфологически распознаваемые предшественники дифференцированных клеток – проэритробласты, миелобласты, монобласты, мегакариобласты, эозинофилобласты, которые дают начало зрелым формам.
• Они проходят стадии коммитированных стволовых клеток, промежуточных форм, а далее переходят в морфологически распознаваемые предшественники дифференцированных клеток – проэритробласты, миелобласты, монобласты, мегакариобласты, эозинофилобласты, которые дают начало зрелым формам.
 Опухоли кроветворной ткани представлены злокачественными опухолями костного мозга, характеризующимися размножением клона каких-либо клеток его, с последующим поступлением их в кровь. Они имеют общее название лейкемии (лейкозы)
Опухоли кроветворной ткани представлены злокачественными опухолями костного мозга, характеризующимися размножением клона каких-либо клеток его, с последующим поступлением их в кровь. Они имеют общее название лейкемии (лейкозы)
 Лейкемии делятся на две группы – острые и хронические. При острых лейкемиях происходит пролиферация незрелых клеток, в то время, как при хронических лейкозах пролиферируют созревающие клетки.
Лейкемии делятся на две группы – острые и хронические. При острых лейкемиях происходит пролиферация незрелых клеток, в то время, как при хронических лейкозах пролиферируют созревающие клетки.
 По цитогенезу опухоли костного мозга делят на • Миелоидные и • Лимфоидные.
По цитогенезу опухоли костного мозга делят на • Миелоидные и • Лимфоидные.
 Общие признаки всех лейкемий
Общие признаки всех лейкемий
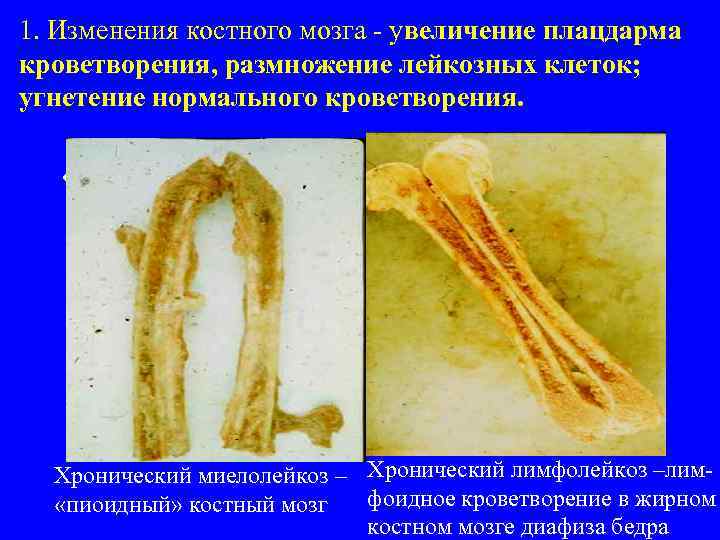 1. Изменения костного мозга - увеличение плацдарма кроветворения, размножение лейкозных клеток; угнетение нормального кроветворения. • Хронический миелолейкоз – Хронический лимфолейкоз –лимфоидное кроветворение в жирном «пиоидный» костный мозг костном мозге диафиза бедра
1. Изменения костного мозга - увеличение плацдарма кроветворения, размножение лейкозных клеток; угнетение нормального кроветворения. • Хронический миелолейкоз – Хронический лимфолейкоз –лимфоидное кроветворение в жирном «пиоидный» костный мозг костном мозге диафиза бедра
 Для диагностики используются • Пункция грудины – изучение миелограммы • Трепанационная биопсия костного мозга (гребешка подвздошной кости) с исследованием мазков с поверхности биоптатов и гистологических препаратов.
Для диагностики используются • Пункция грудины – изучение миелограммы • Трепанационная биопсия костного мозга (гребешка подвздошной кости) с исследованием мазков с поверхности биоптатов и гистологических препаратов.
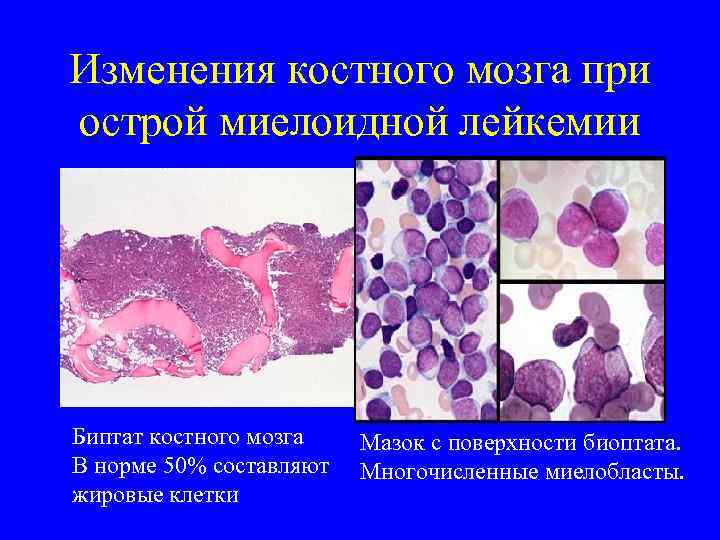 Изменения костного мозга при острой миелоидной лейкемии Биптат костного мозга В норме 50% составляют жировые клетки Мазок с поверхности биоптата. Многочисленные миелобласты.
Изменения костного мозга при острой миелоидной лейкемии Биптат костного мозга В норме 50% составляют жировые клетки Мазок с поверхности биоптата. Многочисленные миелобласты.
 2. Изменения крови • а) появление в крови более 5% низкодифференцированных лейкозных клеток. • б) изменение количества лейкоцитов, чаще увеличение. • в) анемия. • г) тромбоцитопения. • д) ускоренная СОЭ. • е) изменения уровня сывороточных иммуноглобулинов.
2. Изменения крови • а) появление в крови более 5% низкодифференцированных лейкозных клеток. • б) изменение количества лейкоцитов, чаще увеличение. • в) анемия. • г) тромбоцитопения. • д) ускоренная СОЭ. • е) изменения уровня сывороточных иммуноглобулинов.
 По количеству лейкоцитов выделяют формы • Лейкемический (более 50 тыс. /л) • Сублейкемический (до 50 тыс. /л) • Алейкемический (4 -6 тыс. /л) • Лейкопенический (менее 4 тыс. /л).
По количеству лейкоцитов выделяют формы • Лейкемический (более 50 тыс. /л) • Сублейкемический (до 50 тыс. /л) • Алейкемический (4 -6 тыс. /л) • Лейкопенический (менее 4 тыс. /л).
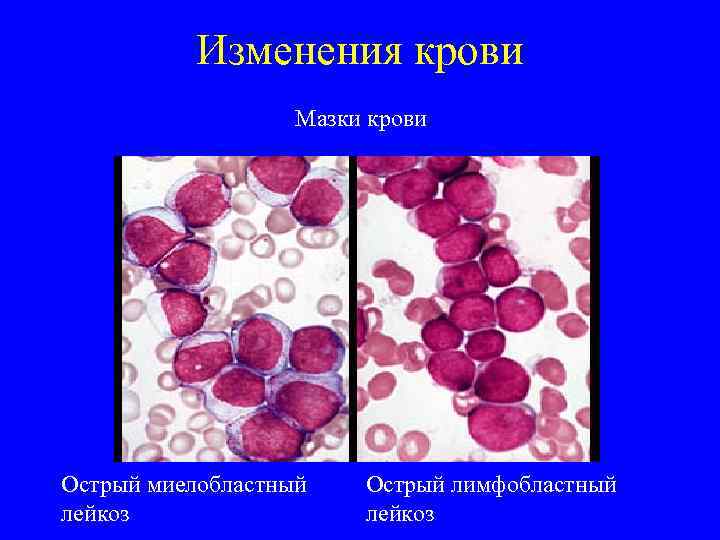 Изменения крови Мазки крови Острый миелобластный лейкоз Острый лимфобластный лейкоз
Изменения крови Мазки крови Острый миелобластный лейкоз Острый лимфобластный лейкоз
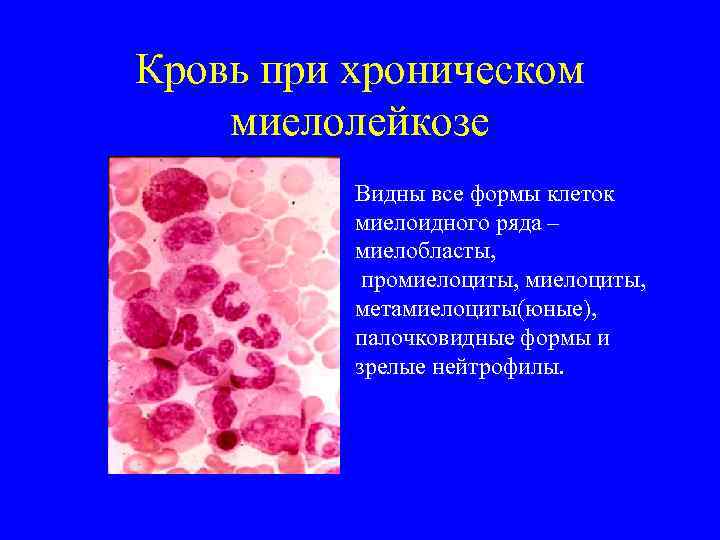 Кровь при хроническом миелолейкозе Видны все формы клеток миелоидного ряда – миелобласты, промиелоциты, метамиелоциты(юные), палочковидные формы и зрелые нейтрофилы.
Кровь при хроническом миелолейкозе Видны все формы клеток миелоидного ряда – миелобласты, промиелоциты, метамиелоциты(юные), палочковидные формы и зрелые нейтрофилы.
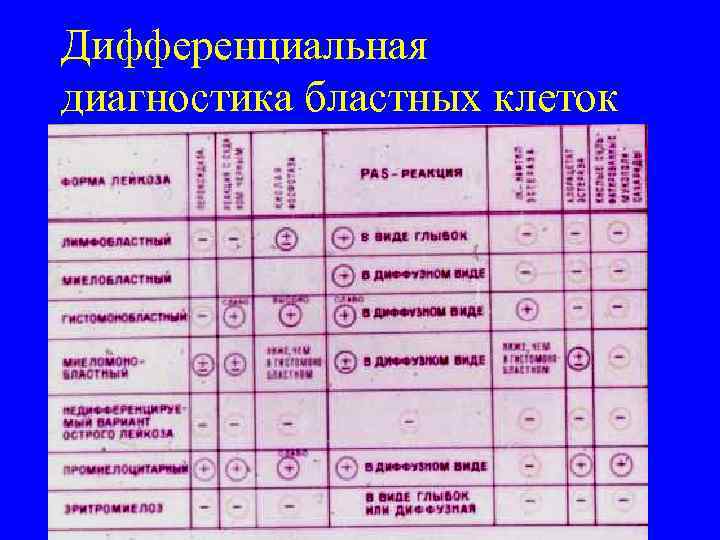 Дифференциальная диагностика бластных клеток
Дифференциальная диагностика бластных клеток
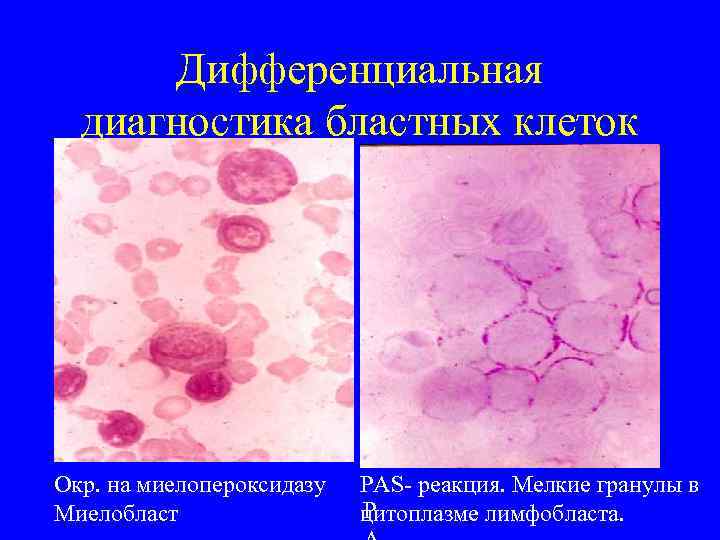 Дифференциальная диагностика бластных клеток Окр. на миелопероксидазу Миелобласт PAS- реакция. Мелкие гранулы в P цитоплазме лимфобласта.
Дифференциальная диагностика бластных клеток Окр. на миелопероксидазу Миелобласт PAS- реакция. Мелкие гранулы в P цитоплазме лимфобласта.
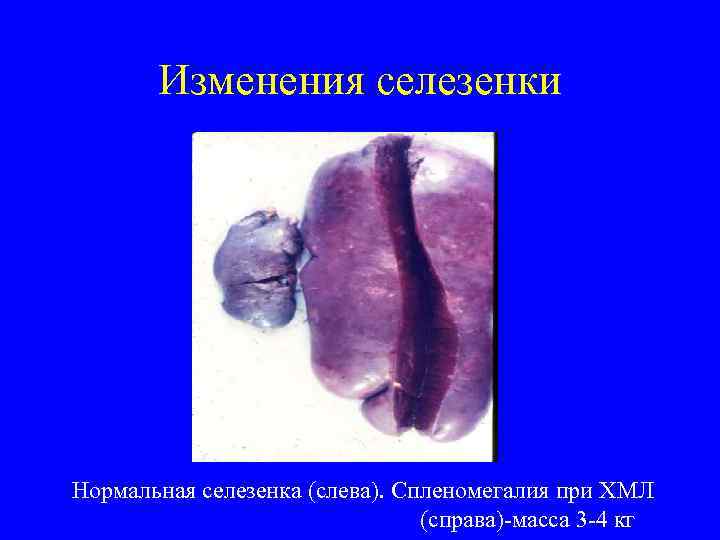 Изменения селезенки Нормальная селезенка (слева). Спленомегалия при ХМЛ (справа)-масса 3 -4 кг
Изменения селезенки Нормальная селезенка (слева). Спленомегалия при ХМЛ (справа)-масса 3 -4 кг
 Изменения лимфатических узлов Гиперплазия парааортальных Гиперплазия брыжжеечных лимфатических узлов при ХЛЛ ХМЛ
Изменения лимфатических узлов Гиперплазия парааортальных Гиперплазия брыжжеечных лимфатических узлов при ХЛЛ ХМЛ
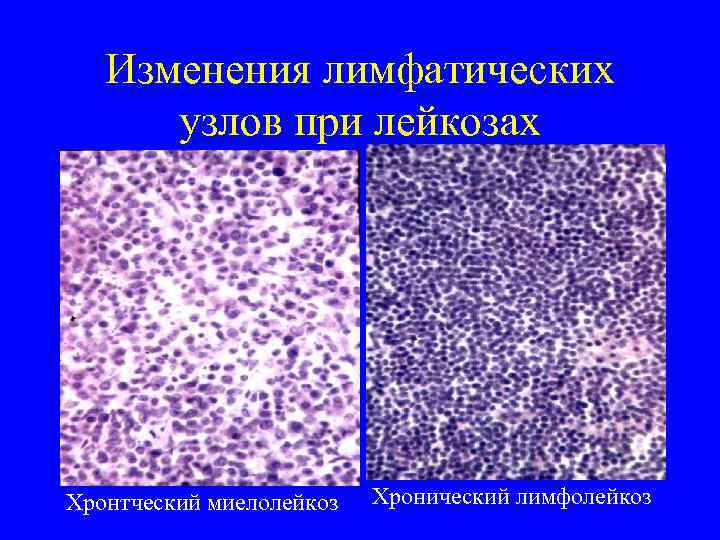 Изменения лимфатических узлов при лейкозах Хронтческий миелолейкоз Хронический лимфолейкоз
Изменения лимфатических узлов при лейкозах Хронтческий миелолейкоз Хронический лимфолейкоз
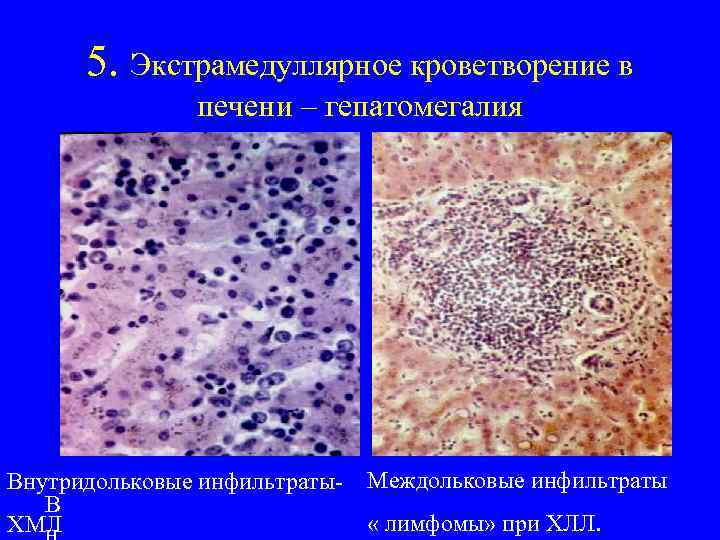 5. Экстрамедуллярное кроветворение в печени – гепатомегалия Внутридольковые инфильтраты. В ХМЛ Междольковые инфильтраты « лимфомы» при ХЛЛ.
5. Экстрамедуллярное кроветворение в печени – гепатомегалия Внутридольковые инфильтраты. В ХМЛ Междольковые инфильтраты « лимфомы» при ХЛЛ.
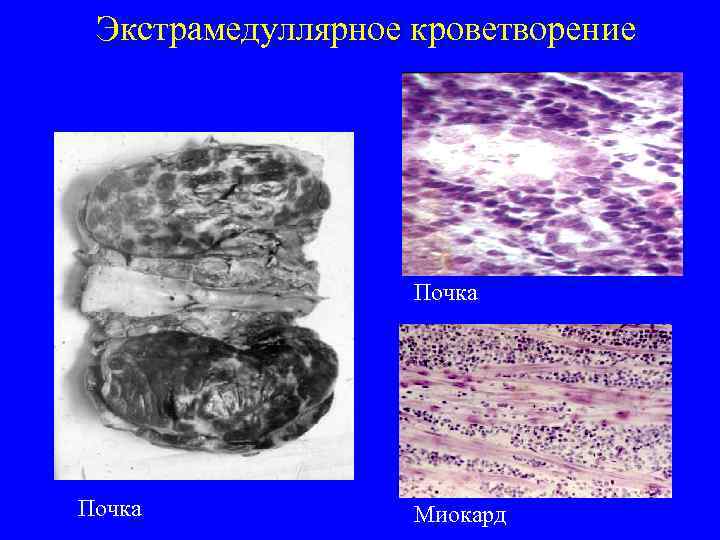 Экстрамедуллярное кроветворение Почка Миокард
Экстрамедуллярное кроветворение Почка Миокард
 Экстрамедуллярное кроветворение Тонкая кишка Тимус – ОЛЛ
Экстрамедуллярное кроветворение Тонкая кишка Тимус – ОЛЛ
 Другие признаки лейкозов • 7. Анемия и жировая дистрофия миокарда, печени, почек. • 8. Геморрагический или тромбогеморрагический синдром. • 10. Вторичный иммунодефицит по гуморальному или клеточному звену. • 11. Аутоинфекционные и инфекционные осложнения (бактерии, вирусы, грибы и пр. )
Другие признаки лейкозов • 7. Анемия и жировая дистрофия миокарда, печени, почек. • 8. Геморрагический или тромбогеморрагический синдром. • 10. Вторичный иммунодефицит по гуморальному или клеточному звену. • 11. Аутоинфекционные и инфекционные осложнения (бактерии, вирусы, грибы и пр. )
 Причины смерти больных с лейкемиями • 1. Бластный криз. • 2. Анемия и связанная с ней сердечная недостаточность. • 3. Кровотечения и кровоизлияния (например, в головной мозг). • 4. Вторичные инфекции – пневмонии, сепсис (бактериальной, вирусной или грибковой природы). • 5. Аплазия костного мозга (при лечении)
Причины смерти больных с лейкемиями • 1. Бластный криз. • 2. Анемия и связанная с ней сердечная недостаточность. • 3. Кровотечения и кровоизлияния (например, в головной мозг). • 4. Вторичные инфекции – пневмонии, сепсис (бактериальной, вирусной или грибковой природы). • 5. Аплазия костного мозга (при лечении)
 Миелоидные неоплазмы Общей чертой, которая объединяет эту гетерогенную группу, является происхождение из гематопоэтических клеток – предшественников, способных дифференцироваться в клетки миелоидного ряда – эритроциты, гранулоциты, моноциты и тромбоциты. Первоначально поражается костный мозг, в меньщей степени – вторичные гемопоэтические органы – селезенка, лимфатические узлы, печень, изменяется гематопоэз.
Миелоидные неоплазмы Общей чертой, которая объединяет эту гетерогенную группу, является происхождение из гематопоэтических клеток – предшественников, способных дифференцироваться в клетки миелоидного ряда – эритроциты, гранулоциты, моноциты и тромбоциты. Первоначально поражается костный мозг, в меньщей степени – вторичные гемопоэтические органы – селезенка, лимфатические узлы, печень, изменяется гематопоэз.
 Формы миелоидной неоплазии • Хронические миелопролиферативные заболевания • Острые миелогенные лейкемии • Миелодиспластические синдромы
Формы миелоидной неоплазии • Хронические миелопролиферативные заболевания • Острые миелогенные лейкемии • Миелодиспластические синдромы
 Хронический миелоидный лейкоз встречается чаще у взрослых (30 - 40) лет.
Хронический миелоидный лейкоз встречается чаще у взрослых (30 - 40) лет.
 Хронический миелолейкоз (ХМЛ) • Впервые это заболевание получило название «лейкемия» • Впервые при этом заболевании выявлены хромосомные аномалии - филадельфийская PH-хромосома. • Впервые выявлен характер хромосомных аномалий (t(9; 22)(q 34; q 11)c формированием гена слияния BCR/ABL. • Впервые доказано, что именно измененный ген вызывает продукцию аномальных ферментов, способствующих пролиферации клеток миелоидного ряда. • Впервые при ХМЛ использована таргетная терапия.
Хронический миелолейкоз (ХМЛ) • Впервые это заболевание получило название «лейкемия» • Впервые при этом заболевании выявлены хромосомные аномалии - филадельфийская PH-хромосома. • Впервые выявлен характер хромосомных аномалий (t(9; 22)(q 34; q 11)c формированием гена слияния BCR/ABL. • Впервые доказано, что именно измененный ген вызывает продукцию аномальных ферментов, способствующих пролиферации клеток миелоидного ряда. • Впервые при ХМЛ использована таргетная терапия.
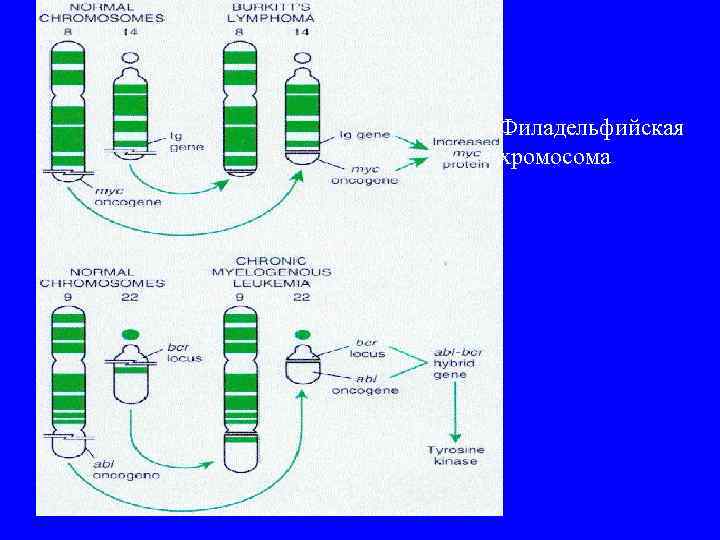 Филадельфийская хромосома
Филадельфийская хромосома
 Стадии процесса • Хроническая фаза – слабость, потеря веса, анемия, ночные поты, спленомегалия. В костном мозге <5% бластов. • Фаза аксселерации – тяжелая анемия, тромбоцитопения, резкое увеличение селезенки. Бласты в костном мозге>10% • Бластная фаза - >20% бластов в периферической крови, появляются бласты иной линии миелоидной дифференцировки, в 20 -30% пролиферируют лимфобласты.
Стадии процесса • Хроническая фаза – слабость, потеря веса, анемия, ночные поты, спленомегалия. В костном мозге <5% бластов. • Фаза аксселерации – тяжелая анемия, тромбоцитопения, резкое увеличение селезенки. Бласты в костном мозге>10% • Бластная фаза - >20% бластов в периферической крови, появляются бласты иной линии миелоидной дифференцировки, в 20 -30% пролиферируют лимфобласты.
 Другие формы хронических миелопролиферативных заболеваний • Хроническая эозинофильная лейкемия. • Полицитемия истинная. • Хронический идиопатический миелофиброз. • Эссенциальная тромбоцитемия. • Неклассифицируемые миелопролиферативные заболевания.
Другие формы хронических миелопролиферативных заболеваний • Хроническая эозинофильная лейкемия. • Полицитемия истинная. • Хронический идиопатический миелофиброз. • Эссенциальная тромбоцитемия. • Неклассифицируемые миелопролиферативные заболевания.
 Острая миелоидная лейкемия встречается у детей старше 15 лет и редко – у маленьких детей. • Острые лейкозы характеризуют: • 1. Лейкемический провал в формуле крови • 2. Незначительное увеличение лимфатических узлов, селезенки, печени • 3. Анемия • 4. Рецидивирующие острые бактериальные инфекции • 5. Кровотечения
Острая миелоидная лейкемия встречается у детей старше 15 лет и редко – у маленьких детей. • Острые лейкозы характеризуют: • 1. Лейкемический провал в формуле крови • 2. Незначительное увеличение лимфатических узлов, селезенки, печени • 3. Анемия • 4. Рецидивирующие острые бактериальные инфекции • 5. Кровотечения
 Острый миелоидный лейкоз • При ОМЛ – • Трисомия 8, t(15; 17), t(8; 21), inv. 16, del. Y. • Моносомия 7 и 5.
Острый миелоидный лейкоз • При ОМЛ – • Трисомия 8, t(15; 17), t(8; 21), inv. 16, del. Y. • Моносомия 7 и 5.
 Острый миелоидный лейкоз • Острые миелоидные лейкозы возникают из • миелобластов с минимальной дифференцировкой, • без определенной дифференцировки, • с определенной дифференцировкой, • промиелоцитов, монобластов, эритробластов, мегакариобластов. •
Острый миелоидный лейкоз • Острые миелоидные лейкозы возникают из • миелобластов с минимальной дифференцировкой, • без определенной дифференцировки, • с определенной дифференцировкой, • промиелоцитов, монобластов, эритробластов, мегакариобластов. •
 Миелодиспластические синдромы • Гетерогенная группа, при которой наблюдается недостаточность костного мозга и дисплазия одного или нескольких представителей клеток миелоидного ряда. • Появляются в крови и костном мозге миелобласты, но их количество меньше 20%, необходимых для постановки острого миелоидного лейкоза. • Часто является предшественником острой миелоидной лейкемии. • В зависимости от типа и цитогенетических находок терапевтические мероприятия варьируют от простого наблюдения до протоколов лечения ОМЛ и трансплантации костного мозга.
Миелодиспластические синдромы • Гетерогенная группа, при которой наблюдается недостаточность костного мозга и дисплазия одного или нескольких представителей клеток миелоидного ряда. • Появляются в крови и костном мозге миелобласты, но их количество меньше 20%, необходимых для постановки острого миелоидного лейкоза. • Часто является предшественником острой миелоидной лейкемии. • В зависимости от типа и цитогенетических находок терапевтические мероприятия варьируют от простого наблюдения до протоколов лечения ОМЛ и трансплантации костного мозга.
 Лимфоидные лейкемии • Острые лимфобластные лейкемии • возникают из • предшественников В-лимфоцитов (CD 19 и CD 10), • предшественников Т-лимфоцитов (CD 2 и CD 7). • В детском возрасте 80% составляют острые лимфобластные В – клеточные лейкозы
Лимфоидные лейкемии • Острые лимфобластные лейкемии • возникают из • предшественников В-лимфоцитов (CD 19 и CD 10), • предшественников Т-лимфоцитов (CD 2 и CD 7). • В детском возрасте 80% составляют острые лимфобластные В – клеточные лейкозы
 • Для лимфобластных лейкозов, помимо обычных признаков, характерно поражение оболочек головного и спинного мозга (нейролейкоз) и яичек. • При ОЛЛ – • Гиперплоидия с числом хромосом между 50 и 60, • В 5% - филадельфийская хромосома, • t(9, 22), t(2; 8), t(8; 22)/ • t(4; 11), t(8; 14).
• Для лимфобластных лейкозов, помимо обычных признаков, характерно поражение оболочек головного и спинного мозга (нейролейкоз) и яичек. • При ОЛЛ – • Гиперплоидия с числом хромосом между 50 и 60, • В 5% - филадельфийская хромосома, • t(9, 22), t(2; 8), t(8; 22)/ • t(4; 11), t(8; 14).
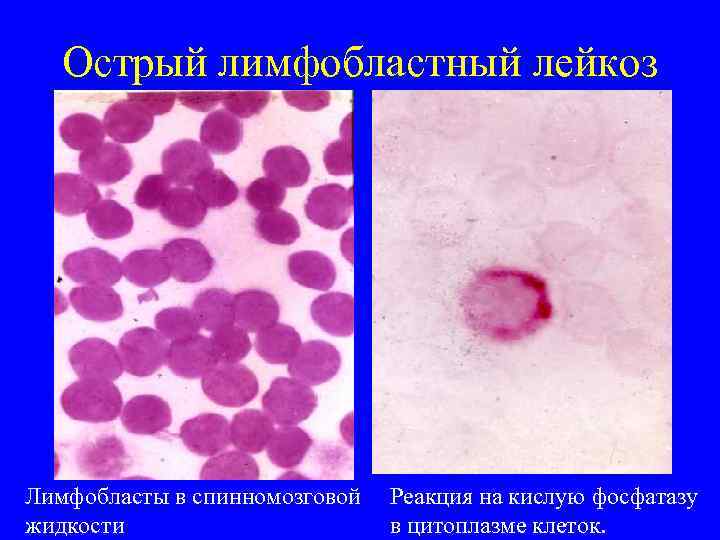 Острый лимфобластный лейкоз Лимфобласты в спинномозговой жидкости Реакция на кислую фосфатазу в цитоплазме клеток.
Острый лимфобластный лейкоз Лимфобласты в спинномозговой жидкости Реакция на кислую фосфатазу в цитоплазме клеток.
 Хроническая лимфоидная лейкемия • Хронические лейкозы – лимфоцитарный (ХЛЛ) • 1. Чаще возникают у взрослых людей (50 -60 лет). Протекает доброкачественно до 10 лет. • 2. Преобладают лейкемические формы • (количество лейкоцитов может достигать • 100 – 300 тыс). • 3. Значительно увеличены лимфатические • узлы, селезенка и печень. • 4. Анемия и тромбоцитопения развиваются в поздние стадии заболевания. • 5. Инфекционные осложнения часто носят хронический характер – персистирующие вирусные инфекции, туберкулез.
Хроническая лимфоидная лейкемия • Хронические лейкозы – лимфоцитарный (ХЛЛ) • 1. Чаще возникают у взрослых людей (50 -60 лет). Протекает доброкачественно до 10 лет. • 2. Преобладают лейкемические формы • (количество лейкоцитов может достигать • 100 – 300 тыс). • 3. Значительно увеличены лимфатические • узлы, селезенка и печень. • 4. Анемия и тромбоцитопения развиваются в поздние стадии заболевания. • 5. Инфекционные осложнения часто носят хронический характер – персистирующие вирусные инфекции, туберкулез.
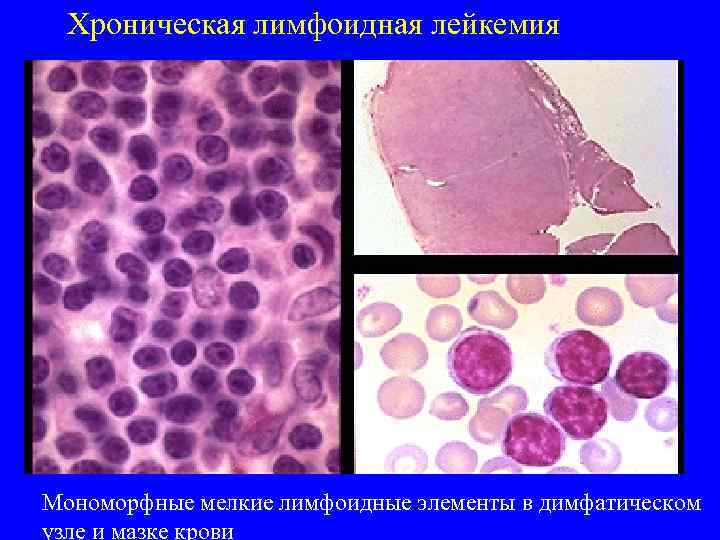 Хроническая лимфоидная лейкемия Мономорфные мелкие лимфоидные элементы в димфатическом узле и мазке крови
Хроническая лимфоидная лейкемия Мономорфные мелкие лимфоидные элементы в димфатическом узле и мазке крови
 Патоморфоз лейкемий • Увеличилась продолжительность жизни больных детей с острыми лимфобластными лейкозами. Возможны длительная ремиссия и даже полное выздоровление после трансплантации костного мозга.
Патоморфоз лейкемий • Увеличилась продолжительность жизни больных детей с острыми лимфобластными лейкозами. Возможны длительная ремиссия и даже полное выздоровление после трансплантации костного мозга.
 Good prognostic features include: Age between 2 and 10 years; early pre-B phenotype; t(12; 21); hyperdiploidy. Bad prognostic features include: Age under 2 or >10 years; t(4; 11) and other rearrangements involving the MLL gene on chromosome 11; t(9; 22) (the Philadelphia chromosome translocation; the presence of this abnormality in ALL is a particularly poor prognostic feature).
Good prognostic features include: Age between 2 and 10 years; early pre-B phenotype; t(12; 21); hyperdiploidy. Bad prognostic features include: Age under 2 or >10 years; t(4; 11) and other rearrangements involving the MLL gene on chromosome 11; t(9; 22) (the Philadelphia chromosome translocation; the presence of this abnormality in ALL is a particularly poor prognostic feature).


