Стоматологи 3-13.ppt
- Количество слайдов: 154

Лекция 13 Атеросклероз. Гипертоническая болезнь. Ишемическая болезнь сердца. Ревматические болезни. Пороки сердца. 1

• Артериосклероз – представляет склероз артерий независимо от причины и механизма его развития. 2

• Атеросклероз - это разновидность артериосклероза, отражающая нарушение метаболизма липидов и белков (метаболический артериосклероз). 3

• 1. 2. 3. 4. 5. 6. 7. Выделяют следующие виды артериосклероза: атеросклероз (нарушение метаболизма липидов и белков). гиалиноз (при гипертонической болезни), воспалительный артериосклероз (сифилис, туберкулез), аллергический (при узелковом периартериите), токсический (адреналовый), первичный кальциноз средней оболочки артерий мышечного типа (Менкеберга), возрастной (старческий) артериосклероз. 4

• Атеросклероз - хроническое воспалительное заболевание, возникающее в результате нарушения жирового и белкового обмена, характеризующееся поражением артерий эластического и мышечно-эластического типа, в виде очагового отложения в интиме липидов и белков, и реактивного разрастания соединительной ткани. 5

• В орофациальной области атеросклероз может проявляться в связи с хронической ишимизацией слизистой оболочке рта и тканей пародонта, развитием гингивита, пародонтита с выпадением зубов на фоне резорбции костной ткани альвеолярного отростка челюстей (сосудистая теория патогенеза пародонтоза А. И. Евдокимова)

10 -летний риск смертельных исходов от сосудистых заболеваний в популяции высокого риска. 7

• Транспортной формой холестерина в крови служат липопротеины. • Липопротеины низкой плотности (ЛПНП или ЛП) – это основная транспортная форма холестерина (50%). Такие же свойства имеют липопротеины очень низкой плотности (ЛПОНП) или пре- -ЛП (15% холестерина и 60% триглицеридов). • Липопротеины высокой плотности (ЛПВП) - ЛП (20% холестерина). 8

• В развитии атеросклероза участвуют также: 1. гемодинамический фактор (артериальная гипертензия, повышение сосудистой проницаемости); 2. гормональные факторы- сахарный диабет и гипотиреоз способствуют, а эстрогены препятствуют развитию атеросклероза; 3. нервный фактор – стрессовые и конфликтные ситуации с психоэмоциональным напряжением; 9

4. сосудистый фактор – состояние сосудистой стенки (артериит, плазматическое пропитывание, тромбоз, склероз); 5. наследственный фактор (атеросклероз у молодых людей при семейной гиперлипопротеинемии в результате генетического дефекта – отсутствия апо -рецепторов на клеточных мембранах). 10

• Морфология: макроскопические стадии атеросклероза. (Классификация кардиологического научного центра). 1 ст. Образование жировых пятен и полосок (интима аорты имеет пятна и полоски, которые не возвышаются над поверхностью). 2 ст. Образование фиброзной бляшки – плотное овальное или круглое образование, возвышающееся над поверхностью интимы с желто-белым содержимым, окруженным соединительной тканью и имеющим «крышку» . 11

3 ст. Осложнённые поражения – распад липидо- белковых комплексов бляшки, образование детрита: а) деструкция покрышки бляшки, ее изъязвление; б) кровоизлияние в толщу бляшки, в) образование тромботических наложений на месте бляшки. 12

• 4 ст. Кальциноз или атерокальциноз – отложение в фиброзные бляшки солей кальция обызвествление. 13

70 – атеросклероз аорты 14

• Морфогенез атеросклеротической бляшки состоит из 6 стадий: 1. долипидной, 2. липоидоз, 3. липосклероз, 4. атероматоз, 5. изъязвление, 6. кальциноз. 15

1. Долипидная стадия: а) повышение проницаемости эндотелия и мембран интимы, б) накопление кислых гликозаминогликанов в интиме, мукоидный отек внутренней оболочки, в) «деструкция эндотелия» , базальной мембраны интимы, эластических и коллагеновых волокон приводит к повышению проницаемости сосудистой стенки. 16

212 – мукоидный отек стенки сосуда 17

• 2. Липоидоз – инфильтрация интимы холестерином, липопротеидами, белками, что ведет к образованию жировых пятен и полосок. Липиды накапливаются в гладкомышечных клетках и макрофагах, которые получили название «пенистых» или ксантомных клеток. В эндотелии – липидные включения, наблюдается набухание и деструкция эластических мембран. 18

839 -разные стадии накопления холестерина в ГМК. 19

101 - «пенистые клетки» 20

• 3. Липосклероз – разрастание молодых соединительнотканных элементов интимы в участках отложения липидов и белков – формирование фиброзной бляшки. 21

842 - Скопление липидов в ГМК в покрышке бляшки в полости бляшки атероматозный детрит 22

• 4. Атероматоз- липидные массы в центральной части бляшки, а также коллагеновые и эластические волокна распадаются, при этом образуется мелкозернистая аморфная масса с кристаллами холестерина и жирных кислот. В краях бляшки новообразованные сосуды vasa vasorum, ксантомные клетки, лимфоциты, плазматические клетки. 23

• 5. Стадия изъязвления. При разрушении новообразованных сосудов происходит кровоизлияние в толщу бляшки покрышка разрывается образуется атероматозная язва. 24

• 6. Атерокальциноз – соли кальция откладываются в атероматозные массы, в фиброзную ткань, в межуточное вещество между эластическими волокнами. В связи с деструкцией эластических волокон происходит накопление аспарагиновой и глютаминовой кислот, Са++ связывается с карбоксильными группами этих кислот и осаждается в виде солей кальция. 25

44 – петрификация стенки сосуда 26

• Клинико-морфологические атеросклероза. формы 27

Клинические проявления различных стадий атеросклероза+ 28

• В зависимости от преимущественной локализации атеросклероза в сосудах выделяют следующие его клиникоанатомические формы: 1. атеросклероз аорты, 2. атеросклероз венечных артерий сердца (сердечная форма или ишемическая болезнь сердца), 3. атеросклероз артерий головного мозга (мозговая форма или цереброваскулярные заболевания), 29

4. атеросклероз артерий почек (почечная форма), 5. атеросклероз артерий кишечника (кишечная форма), 6. атеросклероз артерий нижних конечностей. 30

Острый ишемический инсульт 31

Атрофия коры головного мозга 32

Инфаркт почки (белый с геморрагическим ободком) 33

Сухая гангрена стопы 34

Гипертоническая болезнь 35

• Гипертоническая болезнь – хроническое заболевание, основным клиническим проявлением которого является повышение артериального давления (т. е. гипертензия). 36

• В 90 -95% случаях первичная гипертоническая болезнь называется эссенциальной гипертензией. • Этот диагноз можно считать установленным лишь после того, как будут отвергнуты другие заболевания, сопровождающиеся симптоматической гипертензией. 37

• К развитию симптоматической гипертензии могут вести: А) заболевания ЦНС Б) заболевания эндокринной системы, В) заболевания почек, Г) заболевания сосудов. 38

• Эссенциальная гипертензия. Центральным звеном патогенеза является распространенный или генерализованный спазм гладкомышечных клеток артериол большого круга кровообращения. 39

• Характер течения гипертонической болезни может быть доброкачественным (доброкачественная гипертензия) или злокачественным (злокачественная гипертензия). 40

• Доброкачественное течение характеризуется медленным повышением кровяного давления в течение долгих лет, не осложняется инфарктом миокарда или цереброваскулярным кризом. 41

• Клинически доброкачественное течение гипертонической болезни подразделяют на степени (ВОЗ): I ст. мягкую 140 -159 / 90 -99 мм. рт. ст. II ст. среднюю 160 -179 / 100 -109 мм. рт. ст. III ст. тяжёлую 180 -209 / 110 -119 мм. рт. ст. очень тяжелую > 210 / > 120 мм. рт. ст. Злокачественная гипертензия: > 200 / > 140 мм. рт. ст. 42

• В течении болезни выделяют три стадии: 1. Доклиническая стадия. 2. Сосудистая стадия. 3. Органная стадия. 43

80 - гиалиноз стенки мелких сосудов при гипертонической болезни 44

45 Гипертрофия миокарда при гипертонической болезни.

• В сердечной мышце развивается эксцентрическая гипертрофия миокарда, у пациентов наблюдается ограничение подвижности из-за болей в сердце, отмечается стенокардия покоя, застойные явления в малом круге кровообращения, развиваются отеки, анасарка. На разрезе сердечной мышцы - картина «тигрового сердца» . 46

Концентрическая гипертрофия миокарда Норма Дилатация левого желудочка 47

67 - жировая инфильтрация миокарда «тигровое 48 сердце»

• В почках развивается склероз и формируется «первично-сморщенная почка» . В головном мозгу развиваются обратимые и необратимые изменения в нейронах и глиоз. 49

86 -первично-сморщенная почка 50

• Злокачественное течение гипертонической болезни характеризуется быстрым и высоким повышением кровяного давления до 200/140 мм. рт. ст. отеком сосочка зрительного нерва, геморрагическими изменениями в сетчатке и гипертензивной энцефалопатией. 51

• Злокачественное течение сопровождается кризами. Криз- это резкий внезапный высокий подъем артериального давления в связи с генерализованным спазмом артериального звена, т. е. с пересокращением ГМК. 52

• В полости рта при гипертоническом кризе возникает пузырно-сосудистый синдром, проявляющийся образованием геморрагических пузырей на слизистой оболочке мягкого неба, языка, реже на деснах и слизистой оболочке щек. Это связано с повышенной проницаемостью артериол и нарушением структуры базальной мембраны слизистой оболочки в условиях гипоксии.

• Головной мозг – кровоизлияния (гематома, диапедезные кровоизлияния, кровоизлияния в 4 -й желудочек). 54

Смерть при гипертонической болезни может наступить от: 1. сердечной декомпенсации, 2. в результате геморрагического инсульта, 3. вследствие хронической почечной недостаточности – уремия. 55

• Клинико-морфологические формы. • Артериальная гипертензия вызывает изменения в 3 -х основных органах- сердце и сосудах, нервной системе и почках. На основании преобладания изменений в сердце, мозге, почках при гипертонической болезни выделяют кардиальную, мозговую и ренальную клиникоморфологические формы. 56

• Ренальная форма гипертонической болезни протекает в виде доброкачественного или злокачественного нефросклероза и является основой острой или хронической почечной недостаточности. 57

• Доброкачественный нефросклероз. Обе почки поражаются одновременно и уменьшены в размерах, обычно они весят около 100 г и меньше. Капсула плотно сращивается с кортикальной поверхностью. Поверхность почек мелкозернистая и имеет небольшие рубцовые впадины – «первичносморщенная почка» . На разрезе почки плотные с узким корковым слоем. 58

86 -первично-сморщенная почка 59

• Злокачественный нефросклероз это почечная форма гипертонической болезни. Злокачественный нефросклероз встречается как осложнение в 5% случаев при доброкачественной эссенциальной гипертензии или при вторичной гипертензии при хронических заболеваниях почек. Однако имеет место и самостоятельная форма данного заболевания чаще в молодом возрасте у мужчин. 60

Злокачественный нефросклероз 61

• Кардиальная форма гипертонической болезни – составляет сущность ишемической болезни сердца или гипертензивной кардиомиопатии. Эта форма связана с гипертрофией левого желудочка в результате длительной системной гипертензии. 62

Мозговая форма гипертонической болезни – основа цереброваскулярных заболеваний, при которой патологический процесс наблюдается в одном или нескольких мозговых сосудах. Эти процессы могут привести к 2 -м основным типам изменений в мозге: 1. Ишемическому поражению мозга (ишемической энцефалопатии и инфаркту головного мозга), 2. Внутричерепным кровоизлияниям (внутримозговым и субарахноидальным). • 63

• Мозговые инфаркты могут быть ишемические или геморрагические. 64

Ишемический инфаркт головного мозга и киста 65

Постинфарктная киста головного мозга 66

Инсульт- это остро развившееся локальное расстройство мозгового кровообращения, сопровождающееся повреждением вещества мозга и неврологической симптоматикой от обычных неврологических нарушений до гемиплегии и комы. • Внутричерепные геморрагии делятся на: 1. Внутримозговые геморрагии, которые обычно связаны с гипертонической болезнью, 2. Субарахноидальные геморрагии, которые вызваны разрушением сосудистых аневризм. • 67

1005 -гематома в ткани мозга 68

69 1004 -геморрагическая инфильтрация ткани мозга

Ишемическая болезнь сердца 70

• Ишемическая болезнь сердца – это острое или хроническое заболевание сердца, обусловленное абсолютной или относительной недостаточностью коронарного кровообращения, поэтому ИБС – это коронарная болезнь сердца. 71

• ИБС делится на острую и хроническую. • Острая ИБС – синоним острого инфаркта миокарда. • Хроническая ИБС – сосудистый фон, выражающийся в относительной недостаточности коронарного кровообращения, на котором происходят острые катастрофы. 72

• При абсолютной недостаточности – например тромбозе венечной артериикровоток прекращается и участок сердечной мышцы остается без кровоснабжения. Это острая катастрофа, и она определяет острое течение заболевания – возникает инфаркт. 73

• Не полностью перекрытый сосуд характеризует относительную недостаточность кровообращения в сердце и клинико-морфологически представляет хроническую ишемическую болезнь сердца с развитием диффузного кардиосклероза. 74

• Врач-стоматолого должен знать, что у больных ишемической болезнью сердца, в том числе при инфаркте миокарда, может наблюдаться иррадиация болей в левую часть нижней челюсти, которая купируется нитроглицерином (но не при инфаркте миокарда. )

• В случае необходимости проведения хирургических операций при инфаркте их следует отложить не менее чем на 6 -8 недель от начала болезни, а в острых случаях (удаление зуба)проводить под прикрытием лекарственной терапии в стационаре. • Абсолютно исключено применение адреналина, обычно используемое в сочетании с анестетиками, т. к. адреналин способствует спазму сосудов, что может привести к смертельному исходу в кресле стоматолога.

• В зависимости от скорости развития и опасности последствий сужения коронарных артерий в миокарде выделяется 4 основные ишемических синдрома: 1) внезапная смерть, 2) стенокардия, 3) инфаркт миокарда, 4) ХИБС. 77

• Более 90% больных ИБС имеют атеросклеротические изменения в коронарных сосудах. • В большинстве случаев имеются одна или две атеросклеротических бляшки, уменьшающих коронарный кровоток на 75%, при этом уровне обтурации артерий даже максимальное увеличение кровотока за счет вазодилятации полностью не обеспечивает потребности миокарда. 78

1 -коронарная артерия при окраске на липиды 79 (видна большая атеросклеротическая бляшка)

3 - атеросклеротическая бляшка с выраженным 80 стенозом

• Стенокардия напряжения (при физической нагрузке) возникает в результате повышения потребности миокарда в кислороде, которая не удовлетворяется за счет выраженного коронарного стеноза атеросклеротической бляшкой. 81

• Острые коронарные синдромы, такие как стенокардия в покое, острый инфаркт миокарда и внезапная смерть имеют общую патофизиологическую основу, которая заключается в разрушении атеросклеротической бляшки в коронарной артерии и формировании на ней внутрисосудистого тромбоза. 82

817 – тромб на поверхности атеросклеротической 83 бляшки

• Периодически возникающие боли при стенокардии покоя, как правило, связаны с развитием пристеночного тромба с локальной вазоконстрикцией, которая приводит к временному нарушению коронарного кровотока. 84

16 - коронарный ангиоспазм 85

• Разрушение атеросклеротической бляшки вызывает тромботическую окклюзию сосуда и развитие инфаркта миокарда. • Около 90% острых трансмуральных инфарктов, вызваны окклюзионными внутрисосудистыми тромбами, лежащими на изъявленной поверхности или трещине стенозирующей бляшки. 86

• Внезапная смерть часто связана с быстро прогрессирующим поражением коронарных артерий, при котором разрушение бляшки, тромбоз и эмболизация сосудов приводит к регионарной ишемии миокарда и развитию летальной желудочковой аритмии. 87

• По времени возникновения инфаркт миокарда делится на острый, рецидивирующий и повторный. 88

• Острым называется первый инфаркт. Установлено, что заживление, т. е. рубцевание пораженного участка сердца происходит в течение одного месяца. 89

• Рецидивирующий инфаркт возникает в течение 1 -го месяца после первого инфаркта. • Повторный инфаркт образуется более чем через 1 месяц после первого. 90

Выделяются следующие стадии развития инфаркта миокарда: • донекротическую или ишемическую (до 1824 часов), • некротическую (от 24 часов до 10 суток), • постнекротическую или стадию рубцевания с 10 по 30 сутки. 91

14 – Разрез коронарной артерии, внутри артерии виден свежий тромб. 92

13 – Инфаркт задней стенки. Зона инфаркта светложелтая, окружена переполненными капиллярами. 93

17 - свежий инфаркт, менее 24 часов 94

• Через 48 -72 часа – выявляется полный коагуляционный некроз с потерей ядер. • Нейтрофильная инфильтрация распространяется в межклеточные пространства. 95

10 –Большое количество полиморфноядерных лейкоцитов расположенных между миоцитами. 96 Первые 24 - часа после инфаркта.

• Стадия рубцевания завершающая стадия инфаркта миокарда. Наибольшей интенсивности рубцевание достигает к 1314 -15 суткам после ишемического приступа к этому времени зона некроза прогрессивно замещается хорошо васкуляризированной грануляционной тканью. 97

14 -день развития инфаркта миокарда. Фибробласты и 98

• К концу 4 недели, зона инфаркта замещается тонким, серо-белым, плотным сморщенным соединительно-тканным рубцом, который особенно хорошо развит к 2 -3 месяцам. Вокруг рубца и в его толще сохранившиеся мышечные клетки подвергаются гипертрофии в связи с повышенными функциональными нагрузками, падающими на эти мышечные клетки. 99

Постинфарктный кардиосклероз 100

980 – регенерационная гипертрофия миокарда 101

• Исходом инфаркта миокарда следует считать рубцевание. Вследствие рубцевания образуется очаг кардиосклероза, по величине соответствующий зоне некроза. Очаг кардиосклероза, возникший в сердечной мышце, остается навсегда. 102

Основные осложнения: 1. кардиогенный шок 2. аритмии в сердечной деятельности 3. системный венозный застой 4. пристеночные тромбы и тромбоэмболия 5. разрыв сердечной мышцы 6. аневризма сердца. 7. перикардит. 8. пост-инфрктный синдром (Дресслера). 103

30 – Пристеночный тромб. 104

33 – Разрыв задней стенки. 105

Хроническая ишемическая болезнь сердца (ХИБС)-хроническая недостаточность коронарного кровообращения. • Морфологическими проявлениями ХИБС могут быть : 1) диффузный мелкоочаговый кардиосклероз, 2) крупноочаговый постинфарктный кардиосклероз, 3) хроническая аневризма сердца, формирующаяся на основе постинфарктного кардиосклероза. • Исход ХИБС- хроническая сердечная недостаточность. 106

Ревматические болезни 107

• Коллагенозы- системные заболевания соединительной ткани, связанные с нарушением иммунного гомеостаза и имеющие хроническое и волнообразное течение. 108

По локализации дезорганизации соединительной ткани к ним относятся: 1. Ревматизм. 2. Ревматоидный артрит. 3. Системная красная волчанка. 4. Системная склеродермия. 5. Дерматомиозит. 6. Узелковый периартериит. 7. Сухой синдром Шогрена. 8. Болезнь Бехтерева (анкилозный спондилоартрит). 109

По характеру морфологических изменений при этих заболеваниях отмечаются мезенхимальные изменения, стадии: • «Мукоидный (хромотропный) отек» ; (метахромазия). • Фибриноидное набухание; (фибриноидный некроз). • Гранулематоз (лимфоциты, макрофаги, плазматические клетки). • Склероз (появляются фибробласты). 110

849 -метахромазия клапана сердца (толуидиновый синий) 111

985 - ревматическая гранулема 112

• Ревматизм (Rheumatic fever)Острый ревматизм или «острая ревматическая лихорадка» - иммунное воспалительное заболевание, встречающееся после фарингеальных инфекций, вызванных A гемолитическим стрептококком и поражающее сердце, крупные суставы, кожу и мозговые сосуды. 113

• Ревматизм характеризуется лихорадкой, болями в суставах и набором симптомов, которые включают следующие основные проявления: 1 -воспалительные изменения в сердце, 2 -мигрирующие полиартриты крупных суставов, 3 -узловые образования под кожей, 4 -красные пятна на коже, 5 -хорея минор (Sydenham’s)неврологические нарушения. 114

• В орофациальной области ревматизм может проявляться повреждением тканей пародонта, прежде всего периодонта с повышенной подвижностью зубов. • Говоря о ревматизме стоматологу следует учитывать роль санации полости рта в профилактике обострения ревматизма, т. к. плохая санация может способствовать ухудшению прогноза для больного, страдающего пороком сердца.

Возвратно-бородавчатый эндокардит. 116

148 - ревматическая гранулема 117

«Волосатое сердце» ( «бутербродный» перикардит Bread and Butter pericarditis). 118

994 - фибринозный перикардит 119

• Суставы. Вероятность вовлечения крупных суставов увеличивается с возрастом во время атак, составляя 90% у взрослых и редко детей. Крупные суставы, такие как коленный вовлекаются значительно чаще. Изменения проходят и пропадают без осложнений. 120

• Кожа. Повреждение кожи имеет вид подкожных узлов или краевых покраснений и встречается в 10 -60% чаще у детей. Подкожные узлы, типичные гигантские гранулемы Ашоффа часто расположены вдоль сухожилий разгибателей в области запястья, локтя, лодыжки, колена. 121

Фибриноидный некроз в коже при ревматизме. 122

• Erythema marginatum –начинается как ровная или немного приподнятая, характерны большие папулы с красноватыми и приподнятыми краями, которые прогрессивно увеличиваются в размерах. Они имеют тенденцию располагаться на теле как «купальный костюм» (bathing suit). 123

• Малая хорея - васкулиты в ЦНС. 124

Малая хорея(ревматическая хорея) непроизвольные движения при попытке держать руки прямо перед собой. 125

• Ревматоидный артрит – хроническое системное воспалительное заболевание, поражает кожу, кровеносные сосуды, сердце, легкие и мышцы, но основные изменения отмечаются в мелких суставах, которые включают не гнойный пролиферативный синовиит с разрушением хряща и анкилозом сустава. • Поражаются мелкие суставы кистей рук и пальцев стоп. 126

• В суставах пальцев отмечаются вывихи и подвывихи, имеющие вид «моржовых плавников» . Смерть от почечной недостаточности в связи с амилоидозом. 127

Отклонение кисти в сторону локтевой кости (кисть в виде плавника моржа) и подвывихи пястно-фаланговых суставов. 128

• Узелковый периартериит –принадлежит к группе заболеваний, характеризующихся некротическим воспалением стенки кровеносных сосудов и связано с иммунным патогенетическим механизмом. В пораженной стенке какой-либо инфекционный агент отсутствует, вовлекаются мелкие сосуды – артерии, артериолы, вены и капилляры. 129
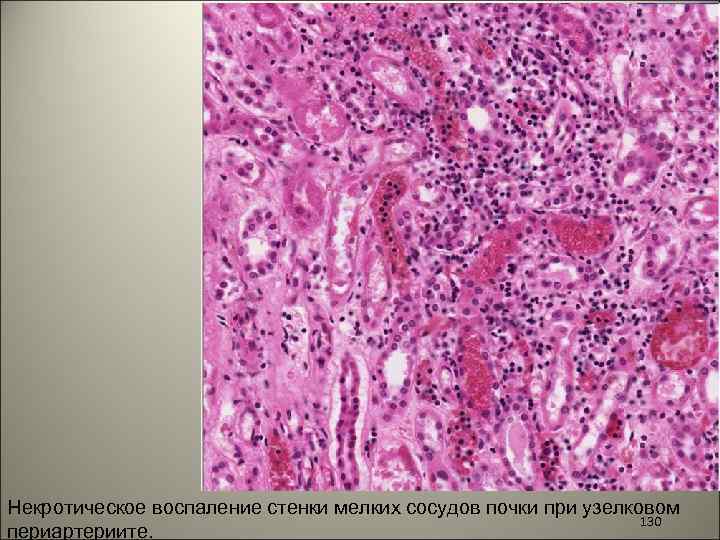
Некротическое воспаление стенки мелких сосудов почки при узелковом 130 периартериите.

• Системная красная волчанка -острое по своему началу заболевание, имеет хроническое течение с периодическими ремиссиями и обострениями, заболевание характеризуется поражением кожи, суставов, почек и серозных оболочек, кроме этого может поражаться также и любой орган. 131

• Большинство поражений в органах происходит за счет активирования иммунных комплексов (III тип гиперчувствительности). Вырабатываются аутоантитела против эритроцитов, лейкоцитов, тромбоцитов. В тканях ядра разрушенных клеток реагируют с антиядерными антителами, теряют хроматин и становятся гомогенными – это т. н. «тельца красной волчанки» или гематоксилиновые тельца. • Волчаночные клетки являются любыми фагоцитирующими лейкоцитами (нейтрофилы или макрофаги), которые поглощают денатурированные ядра поврежденных клеток. 132

Вырабатываются аутоантитела против эритроцитов. 133 Моноцит фагоцитирует эритроцит - «волчаночная клетка» .

• Локализация иммунных комплексов наблюдается в стенках микроциркуляторного русла вызывающих васкулиты и продуктивное воспаление органов и особенно почек. • Волчаночная почка имеет пестрый вид из-за обширных кровоизлияний. Гистологически определяется картина гломерулонефрита. • Васкулиты кожи вызывают дерматит в виде красноватой «бабочки на лице» с перемычкой на переносице –гиперемия с шелушащейся поверхностью. 134

Системная красная волчанка. V-образная эритема на груди и «бабочка» , с отеком лица. 135

• Системная склеродермия Более точное название- системный склероз, поскольку характеризуется выраженным фиброзом по всему телу. Часто поражается кожа, желудочно-кишечный тракт, почки, сердце, мышцы, легкие. 136

В настоящее время заболевание подразделяют на: 1. диффузную склеродермию – характерно широкое вовлечение кожи с сильным прогрессированием и незначительным вовлечением внутренних органов, 2. локальная склеродермия – на коже особенно на пальцах, предплечье и лице. • 137

Системная склеродермияна лице множественные телангиэктазии, кожа стянута. 138

Локальная склеродермия – на коже пальцев. 139

Кожа при системной склеродермии (разрастание коллагена и атрофия придатков кожи). 140

• Дерматомиозит. В воспалительный процесс вовлекаются кожа и мышцы. Встречается у детей и взрослых, характеризуется сыпью на коже, которая сопровождает или опережает начало мышечного заболевания. 141

Дерматомиозит сыпь на коже в виде «цветов сирени» . 142

• Сухой синдром Шегрена. Клиническая патология проявляется как сухой кератоконъюнктивит и ксеростомия (сухой рот) в результате иммунологического разрушения слезных и слюнных желез. 143

Синдром Шегрена сухой язык 144

• Анкилозный спондилоартрит – ревматоидный спондилоартрит –хроническое воспалительное заболевание суставов позвоночника, особенно в пояснично-кресцовой области. Гистологически хронический синовиит вызывает разрушение хряща и анкилоз костей (на подобие ревматоидного артрита). Если в процесс вовлекаются межпозвоночные диски, теряется подвижность позвонков. 145

• Пороком называется деформация клапанов сердца, которая влечет за собой нарушение внутрисердечной и внесердечной гемодинамики. 146

• Приобретенные пороки развиваются в результате: Ревматизма- митральный клапан, Атеросклероза- аортальные клапаны, Сифилиса- аортальные клапаны, Септического эндокардита- аортальные клапаны. 147

• Виды пороков: 1. стеноз отверстия –сужение за счет сращения створок, между собой; 2. недостаточность-укорочение и неполное закрытие створок. 3. Относительная недостаточность обусловлена расширением фиброзного кольца без укорочения створок. 148

• Комбинированные пороки – стеноз или недостаточность в одном и том же клапане. • Сочетанные пороки – при поражении двух или более клапанов. 149

150 406 – стеноз митрального отверстия

• Врожденные пороки развития сердца связаны с врожденными нарушениями в строении сердца и его сосудов. 151

• 1. 2. 3. 4. Тетрада Фалло – наиболее частый порок сердца: дефект межжелудочковой перегородки, декстрапозиция аорты, сужение легочной артерии, гипертрофия правого желудочка. 152

• Транспозиция – порок при котором в результате развития поменялись местами магистральные сосуды (аорта и легочная артерия), предсердия и желудочки и имеются дополнительные шунты. 153

Спасибо за внимание 154
Стоматологи 3-13.ppt