Глазные болезни..pptx
- Количество слайдов: 36

“ Лекарственная терапия болезней глаз, связанных со старческими изменениями. ” Презентацию выполнила студентка группы Ф-131 Марысык Анна Александровна. Москва, 2014 год.
Основные и часто встречаемые болезни глаз, связанные с возрастными изменениями: q. Катаракта; q. Глаукома; q. Синдром сухого глаза; q. Конъюнктивит; q. Блефарит;
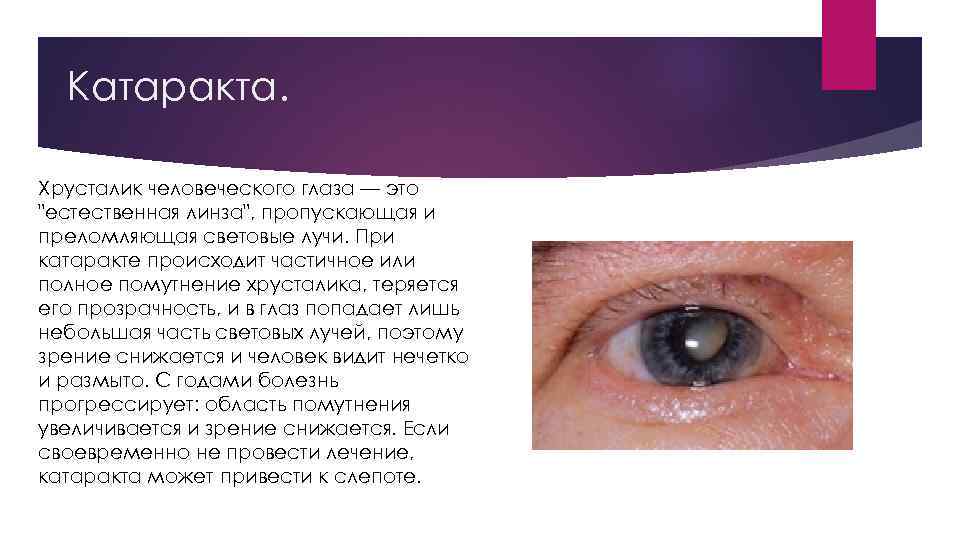
Катаракта. Хрусталик человеческого глаза — это "естественная линза", пропускающая и преломляющая световые лучи. При катаракте происходит частичное или полное помутнение хрусталика, теряется его прозрачность, и в глаз попадает лишь небольшая часть световых лучей, поэтому зрение снижается и человек видит нечетко и размыто. С годами болезнь прогрессирует: область помутнения увеличивается и зрение снижается. Если своевременно не провести лечение, катаракта может привести к слепоте.

Катаракта встречается в любом возрасте. Бывает: • • • врожденная катаракта, травматическая, осложненная, лучевая, катаракта, вызванная общими заболеваниями организма. Но чаще всего встречается старческая катаракта, которая развивается у людей после 50 лет. К факторам, способствующим развитию катаракты, относятся: • генетическая предрасположенность; • травмы глаза (химические, механические, контузионные травмы); • различные глазные заболевания (в том числе глаукома, близорукость высоких степеней); • эндокринные расстройства (нарушение обмена веществ, сахарный диабет, авитаминоз); • лучевое, СВЧ и ультрафиолетовое облучение; • длительный прием ряда лекарственных препаратов; • повышенная радиация; • неблагоприятная экологическая обстановка; • токсическое отравление (нафталином, динитрофенолом, таллием, ртутью, спорыньей); • курение.

Симптомы катаракты. Еще древние греки называли эту болезнь — kataraktes, что в переводе означает "водопад". При катаракте зрение затуманивается, и человек видит как бы сквозь падающую воду или через запотевшее стекло. С развитием заболевания все острее ощущается мелькание перед глазами полосок, штрихов и пятен, ореолы вокруг предметов при ярком свете, светобоязнь, двоение изображения. Часто возникают затруднения при чтении, письме, работе с мелкими деталями, шитье. По мере «созревания» катаракты цвет зрачка вместо черного становится белым.
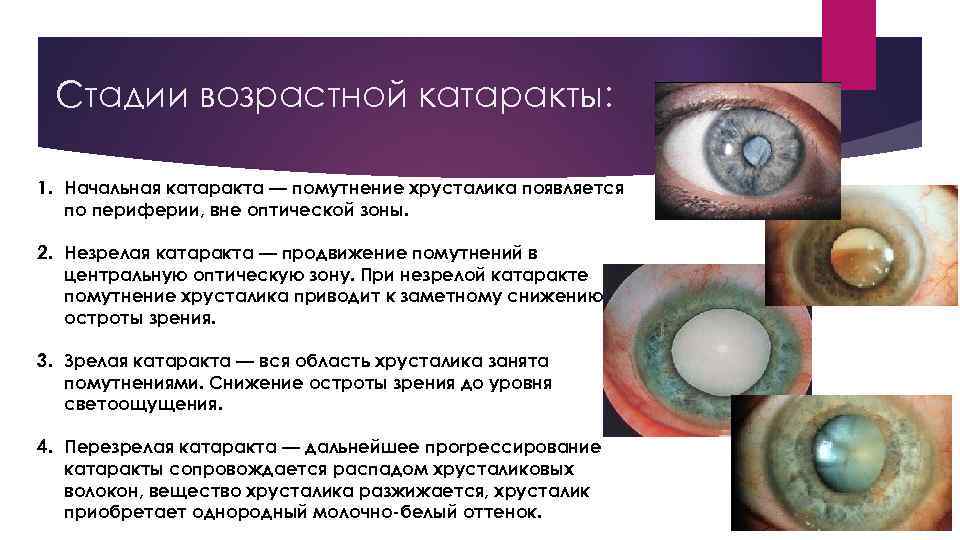
Стадии возрастной катаракты: 1. Начальная катаракта — помутнение хрусталика появляется по периферии, вне оптической зоны. 2. Незрелая катаракта — продвижение помутнений в центральную оптическую зону. При незрелой катаракте помутнение хрусталика приводит к заметному снижению остроты зрения. 3. Зрелая катаракта — вся область хрусталика занята помутнениями. Снижение остроты зрения до уровня светоощущения. 4. Перезрелая катаракта — дальнейшее прогрессирование катаракты сопровождается распадом хрусталиковых волокон, вещество хрусталика разжижается, хрусталик приобретает однородный молочно-белый оттенок.

Лечение катаракты. Лечение при катаракте складывается из: • • медикаментозного; хирургического; Медикаментозное лечение основано на использовании препаратов различного действия и применяется с целью улучшения обменных процессов в хрусталике, его дыхания, восполнения недостатков витаминов, микроэлементов, улучшения кровоснабжения глаза. Разработаны комплексные препараты, содержащие различные сочетания витаминов.
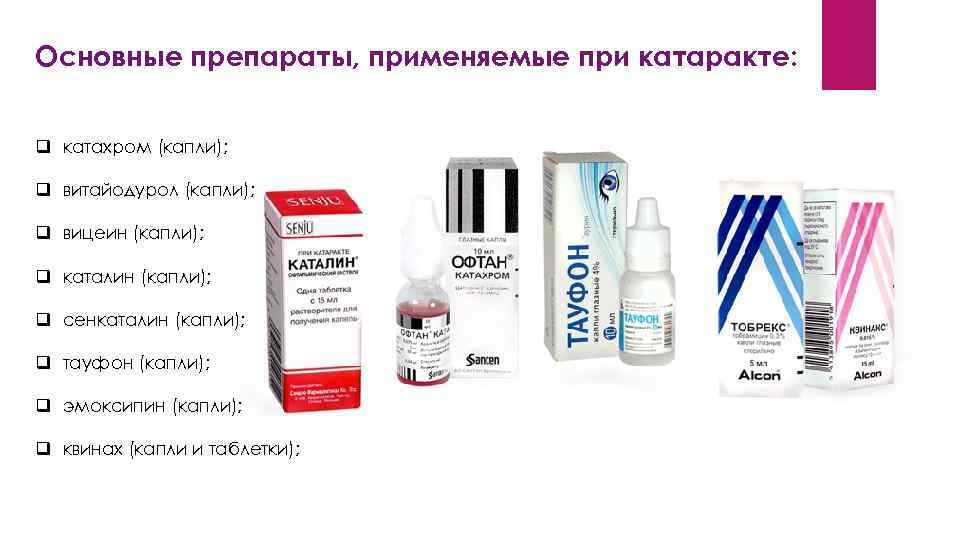
Основные препараты, применяемые при катаракте: q катахром (капли); q витайодурол (капли); q вицеин (капли); q каталин (капли); q сенкаталин (капли); q тауфон (капли); q эмоксипин (капли); q квинах (капли и таблетки);
Не следует заниматься самолечением, так как все препараты имеют различное действие при разных катарактах, поэтому врач, обследуя глаза пациента под микроскопом, может обоснованно назначать тот или другой препарат в зависимости от вида катаракты. Если длительно применять одни и те же капли, создаются условия для привыкания к ним, что может снизить их эффективность, поэтому следует делать перерывы в применении капель. Например, закапывать капли 3 нед, а затем делать перерыв на 1 нед - 10 дней. Существуют и другие схемы лечения. Через 2 -3 мес целесообразно менять препарат на другой. Однако важно знать, что местное лечение не может "рассосать" уже имеющиеся помутнения хрусталика, а направлено на замедление прогрессирования заболевания. С этой целью можно, кроме использования капель, проводить общие курсы лечения, включающие препараты, которые улучшают обменные процессы и кровообращение глаза. Такие курсы следует проводить 2 раза в год, особенно лицам, больным диабетом, сердечно-сосудистыми заболеваниями, а также заболеваниями сетчатки и глаукомой.
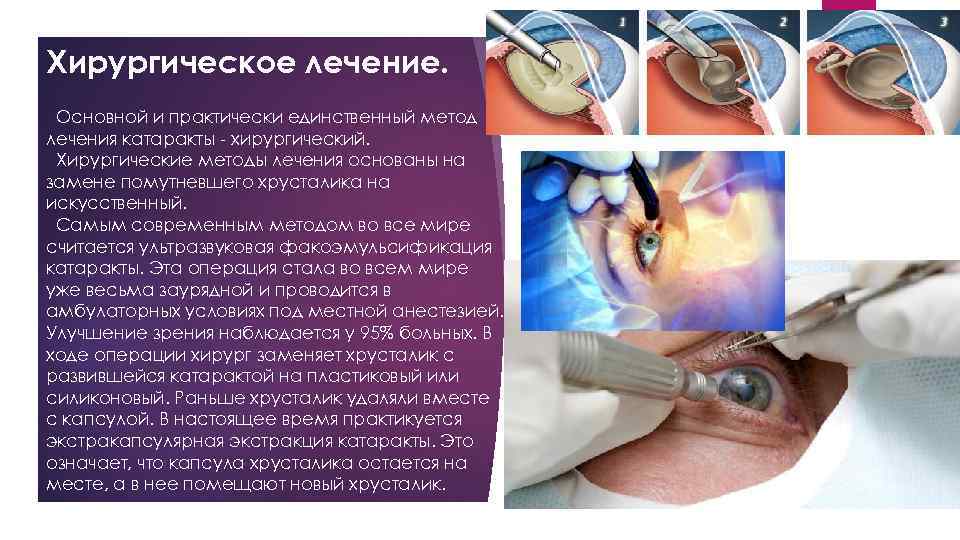
Хирургическое лечение. Основной и практически единственный метод лечения катаракты - хирургический. Хирургические методы лечения основаны на замене помутневшего хрусталика на искусственный. Самым современным методом во все мире считается ультразвуковая факоэмульсификация катаракты. Эта операция стала во всем мире уже весьма заурядной и проводится в амбулаторных условиях под местной анестезией. Улучшение зрения наблюдается у 95% больных. В ходе операции хирург заменяет хрусталик с развившейся катарактой на пластиковый или силиконовый. Раньше хрусталик удаляли вместе с капсулой. В настоящее время практикуется экстракапсулярная экстракция катаракты. Это означает, что капсула хрусталика остается на месте, а в нее помещают новый хрусталик.

Профилактика катаракты. Ранняя диагностика очень важна. Обследование у офтальмолога рекомендуется проходить каждые 2 -4 года всем лицам до 65 лет и каждые 1 -2 года лицам старше 65 лет. К сожалению, универсальных средств для профилактики и медикаментозного лечения катаракты нет. Считается, что отказ от курения и сбалансированная диета способны снизить риск возникновения катаракты.
Глаукома. Сегодня глаукомой принято называть хроническую болезнь глаз, характеризующуюся постоянным или периодическим повышением внутриглазного давления (ВГД) с развитием трофических расстройств в путях оттока внутриглазной жидкости (ВГЖ, водянистой влаги), в сетчатке и в зрительном нерве, обуславливающих появление типичных дефектов в поле зрения и развитие краевой экскавации (углубление, продавливание) диска зрительного нерва. В основном этим заболеванием страдают люди пожилого возраста. Глаукома занимает одно из первых мест среди причин неизлечимой слепоты и имеет важнейшее социальное значение.

Виды глаукомы: • Врожденная глаукома развивается вследствие аномалий развития (в основном, в углу передней камеры), нередко возникающих в результате различных патологических состояний матери (особенно, до VII месяца беременности). К развитию врожденной глаукомы приводят инфекционные заболевания (краснуха, паротит (свинка), полиомиелит, тиф, сифилис и др. ), авитаминоз А, тиреотоксикоз, механические травмы во время беременности, отравления, алкоголизация, воздействие ионизирующей радиации и др. • Ювенильная (юношеская) глаукома возникает у детей старше трех лет. Предельный возраст для этого вида глаукомы – 35 лет. • Первичная глаукома взрослых – наиболее часто встречаемый вид глаукомы, связанный с возрастными изменениями в глазу. На данном сайте основное внимание уделено именно первичной глаукоме взрослых, как наиболее распостраненному заболеванию. • Вторичная глаукома является последствием других глазных или общих заболеваний, сопровождающихся поражением тех глазных структур, которые участвуют в циркуляции внутриглазной влаги или ее оттоке из глаз.

Формы глаукомы: • Открытоугольная глаукома составляет более 90 % всех случаев заболевания этим недугом. При этой форме глаукомы радужно-роговичный угол открыт, что и обусловило её название. Отток внутриглазной жидкости снижается за счёт уменьшения промежутков между трабекулами гребешковой связки (фонтановы пространства). Это приводит к её накоплению и постепенному, но постоянному повышению давления, которое в конечном счете может разрушить зрительный нерв и вызвать потерю зрения, если не обнаружить это вовремя и не начать медикаментозное лечение под контролем врача. Формы открытоугольной глаукомы: первичная, псевдоэксфолиативная и пигментная. • Закрытоугольная глаукома — более редкая форма глаукомы, которая в основном бывает при дальнозоркости у людей в возрасте старше 30 лет. При этой форме глаукомы давление в глазу поднимается быстро. Все, что заставляет зрачок расширяться, например тусклый свет, некоторые медикаменты и даже расширяющие капли для глаз, которые закапывают перед обследованием глаза, может стать причиной того, что у некоторых людей радужная оболочка заблокирует отток внутриглазной жидкости. Когда возникает такая форма заболевания, глазное яблоко быстро затвердевает и неожиданное давление вызывает боль и затуманивание зрения. Формы закрытоугольной глаукомы: острый приступ и хроническая.

Причины возникновения глаукомы: Из нескольких причин глаукомы, внутриглазная гипертензия (повышенное давление внутри глаза) является наиболее важным фактором риска в большинстве причин глаукомы, но в некоторых группах населения, только 50 % людей с первичной открытоугольной глаукомой на самом деле имеют повышенные внутриглазное давление. Много людей восточноазиатского происхождения склонны к развивающейся закрытоугольной глаукоме из-за меньшего объема передней камеры глаза, в большинстве случаев у этой популяции склонность к глаукоме с различными углами закрытия. Эскимосы подвергаютя риску развития закрытоугольной глаукомы в 20 -40 раз больше. У женщин вероятность закрытоугольной глаукомы втрое больше, чем у мужчин из-за меньшего объема передней камеры их глаза. Лица африканского происхождения в три раза более склонны к развитию первичной открытоугольной глаукомы.
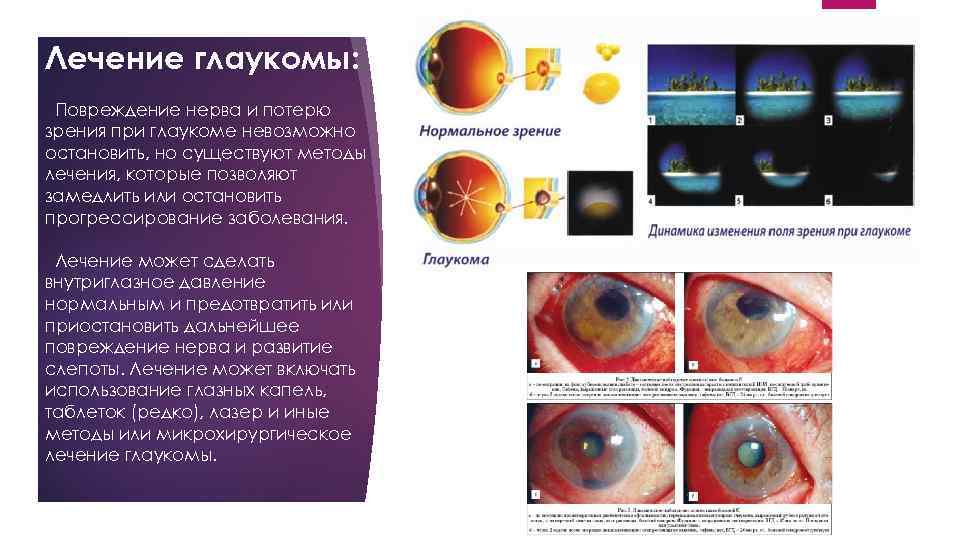
Лечение глаукомы: Повреждение нерва и потерю зрения при глаукоме невозможно остановить, но существуют методы лечения, которые позволяют замедлить или остановить прогрессирование заболевания. Лечение может сделать внутриглазное давление нормальным и предотвратить или приостановить дальнейшее повреждение нерва и развитие слепоты. Лечение может включать использование глазных капель, таблеток (редко), лазер и иные методы или микрохирургическое лечение глаукомы.

Средства, улучшающие отток внутриглазной жидкости: § § § «Пилокарпина гидрохлорид» 1 %, 2 %, 4 % растворы, «Изопто-карпин» 1 %, 2 %, 4 % , «Глаукон» 1 % и 2 %, «Эпифрин» 0, 5 %, 1 % и 2 % «Ксалатан» 0, 005 % «Траватан» 0, 004 % ü ü ü ü ü «Клофелин» 1, 125 %, 0, 5 % «Офтан тимолол» , «Тимолол-ЛЭНС» , «Тимогексал» , «Арутимол» «Кузимолол» , «Ниолол» , «Бетоптик С» 0, 25 % глазная суспензия «Трусопт» 2 % , «Азопт» 1 % глазная суспензия Комбинированные препараты: v v v Средства, угнетающие продукцию внутриглазной жидкости: Проксофелин, Фотил, Нормоглаукон, Косопт, Дорзопт Плюс, Азарга.

Виды хирургических операций при глаукоме: Как обычные, так и лазерные операции могут использоваться для лечения глаукомы. Хирургия предпочтительней терапии для людей с врожденной глаукомой. [37] Как правило, эти операции являются временным решением, поскольку еще не найдено лекарство от глаукомы. 1. Каналопластика, 2. Трабекулоэктомия, 3. Лазерная хирургия, 4. Лазер—помощник при неглубокой склероэктомии, 5. Дренажные имплантанты при глаукоме,

Синдром «Сухого глаза» Синдром сухого глаза - это комплексное заболевание, возникающее вследствие снижения качества и количества слезной жидкости, которая формирует на поверхности глаза слезную пленку, выполняющую ряд важнейших функций, в том числе питательную, защитную и оптическую.

Причины заболевания: Ø Ø Ø Неполное смыкание или чрезмерное раскрытие глазной щели; Нарушение питания роговицы; Деформация поверхности роговицы; Несостоятельность слезной железы, дополнительных слезных желез после перенесенных заболеваний; Климакс; Паралич лицевого нерва; Рассеянный склероз; Хронический мейбомит (воспаление желез века); Глазной офисный и глазной мониторный синдромы, возникающие под действием кондиционированного воздуха, электромагнитных излучений от офисной аппаратуры и других подобных источников; Операции на глазах; Прием некоторых лекарственных средств, таких как пероральные контрацептивы, трициклические антидепрессанты, гипотензивные средства, кортикостероиды, а также постоянные инстилляции бета-блокаторов, проводимые при лечении глаукомы, прием цитостатиков и антимигренозных препаратов.
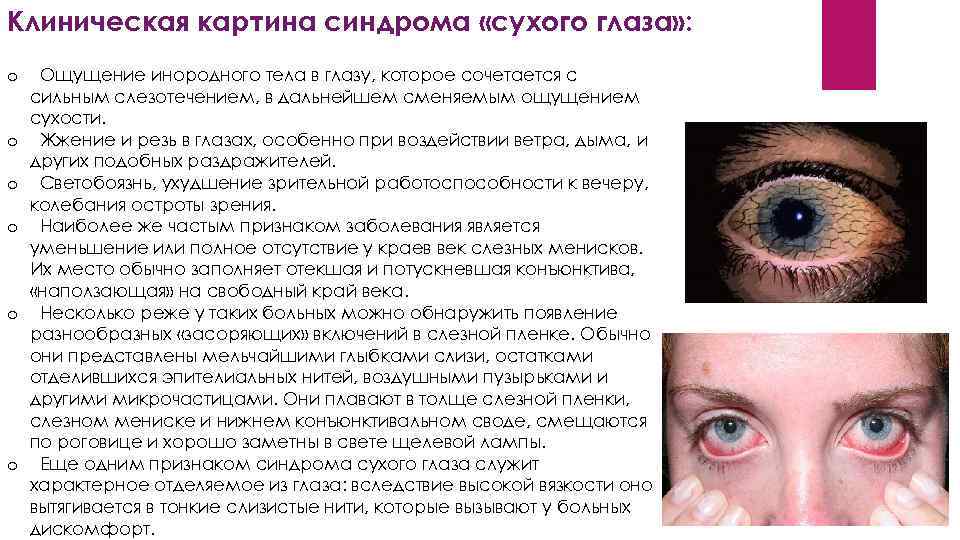
Клиническая картина синдрома «сухого глаза» : o o o Ощущение инородного тела в глазу, которое сочетается с сильным слезотечением, в дальнейшем сменяемым ощущением сухости. Жжение и резь в глазах, особенно при воздействии ветра, дыма, и других подобных раздражителей. Светобоязнь, ухудшение зрительной работоспособности к вечеру, колебания остроты зрения. Наиболее же частым признаком заболевания является уменьшение или полное отсутствие у краев век слезных менисков. Их место обычно заполняет отекшая и потускневшая конъюнктива, «наползающая» на свободный край века. Несколько реже у таких больных можно обнаружить появление разнообразных «засоряющих» включений в слезной пленке. Обычно они представлены мельчайшими глыбками слизи, остатками отделившихся эпителиальных нитей, воздушными пузырьками и другими микрочастицами. Они плавают в толще слезной пленки, слезном мениске и нижнем конъюнктивальном своде, смещаются по роговице и хорошо заметны в свете щелевой лампы. Еще одним признаком синдрома сухого глаза служит характерное отделяемое из глаза: вследствие высокой вязкости оно вытягивается в тонкие слизистые нити, которые вызывают у больных дискомфорт.
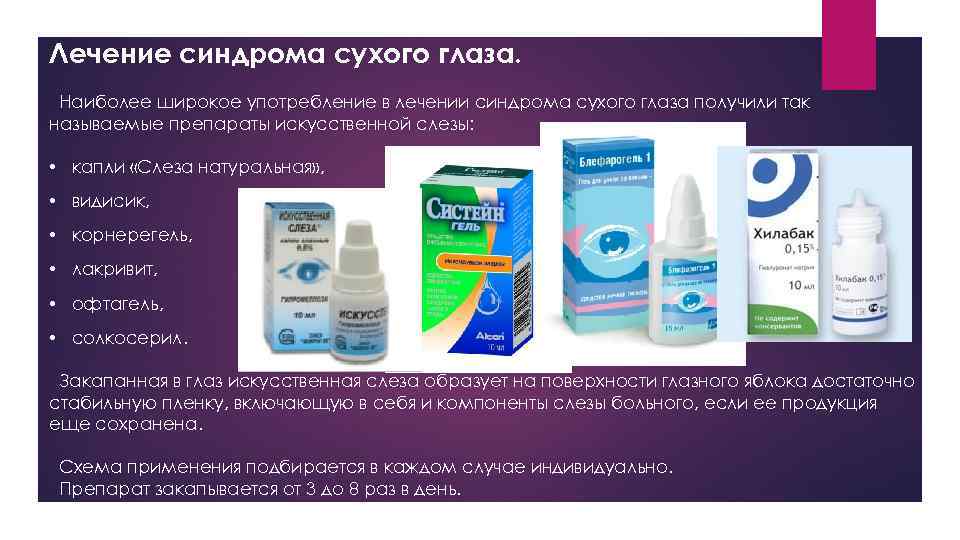
Лечение синдрома сухого глаза. Наиболее широкое употребление в лечении синдрома сухого глаза получили так называемые препараты искусственной слезы: • капли «Слеза натуральная» , • видисик, • корнерегель, • лакривит, • офтагель, • солкосерил. Закапанная в глаз искусственная слеза образует на поверхности глазного яблока достаточно стабильную пленку, включающую в себя и компоненты слезы больного, если ее продукция еще сохранена. Схема применения подбирается в каждом случае индивидуально. Препарат закапывается от 3 до 8 раз в день.
Хирургическое лечение синдрома сухого глаза – это полимерная обтурация слезоотводящих путей. Процедура показана больным с выраженным снижением основной слезопродукции или с тяжелыми изменениями роговицы. Также весьма эффективной и относительно малотравматичной является операция по покрытию слезной точки свободным конъюнктивальным лоскутом.
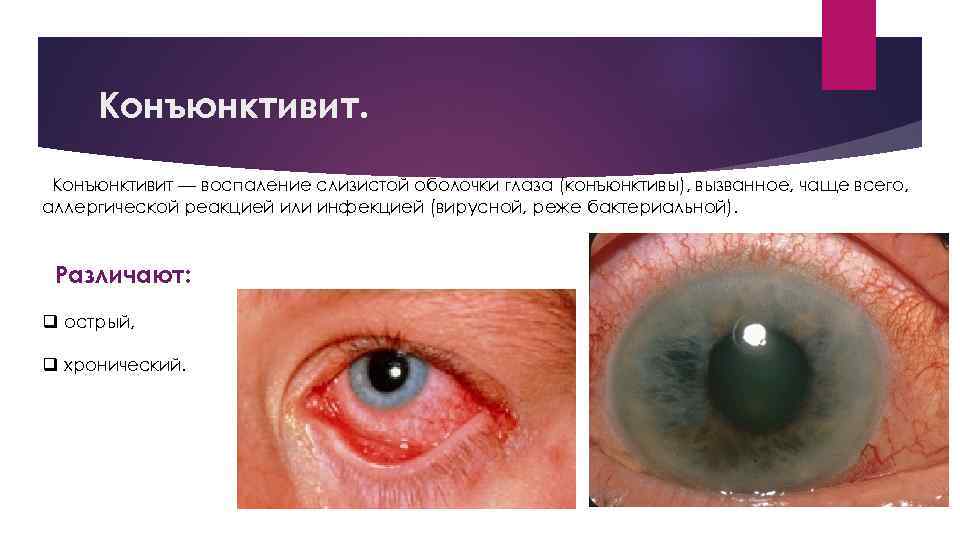
Конъюнктивит — воспаление слизистой оболочки глаза (конъюнктивы), вызванное, чаще всего, аллергической реакцией или инфекцией (вирусной, реже бактериальной). Различают: q острый, q хронический.
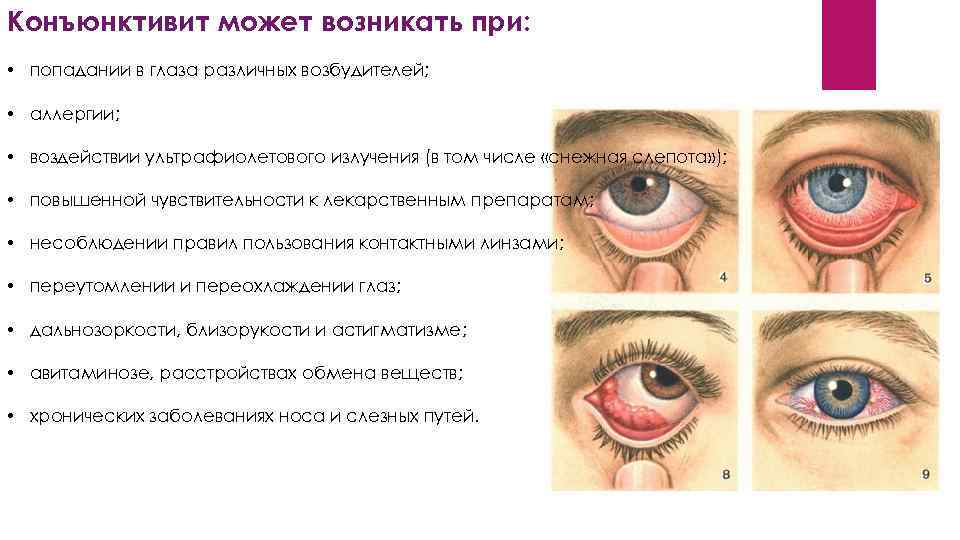
Конъюнктивит может возникать при: • попадании в глаза различных возбудителей; • аллергии; • воздействии ультрафиолетового излучения (в том числе «снежная слепота» ); • повышенной чувствительности к лекарственным препаратам; • несоблюдении правил пользования контактными линзами; • переутомлении и переохлаждении глаз; • дальнозоркости, близорукости и астигматизме; • авитаминозе, расстройствах обмена веществ; • хронических заболеваниях носа и слезных путей.
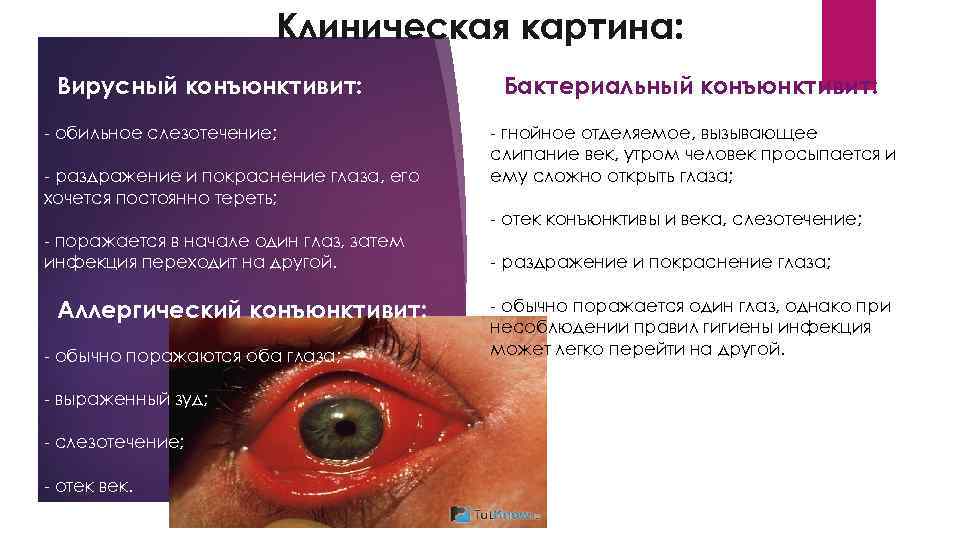
Клиническая картина: Вирусный конъюнктивит: - обильное слезотечение; - раздражение и покраснение глаза, его хочется постоянно тереть; Бактериальный конъюнктивит: - гнойное отделяемое, вызывающее слипание век, утром человек просыпается и ему сложно открыть глаза; - отек конъюнктивы и века, слезотечение; - поражается в начале один глаз, затем инфекция переходит на другой. Аллергический конъюнктивит: - обычно поражаются оба глаза; - выраженный зуд; - слезотечение; - отек век. - раздражение и покраснение глаза; - обычно поражается один глаз, однако при несоблюдении правил гигиены инфекция может легко перейти на другой.

Лечение Как правило, конъюнктивиты заразны и, хотя причину бывает довольно сложно выявить, не следует трогать глаза руками, больным важно соблюдать правила личной гигиены, тщательно мыть руки и пользоваться только своим полотенцем, чтобы не заразить других членов семьи. Вирусные конъюнктивиты, как правило, проходят в течение 3 недель. Однако процесс лечения может занимать и более месяца. Вирусные конъюнктивиты: Для снятия симптомов вирусного конъюнктивита используются теплые компрессы и капли искусственной слезы. Специфическим противовирусным препаратом для лечения вирусных конъюнктивитов являются глазные капли: • Офтальмоферон, • Полудан, • Ацикловир.
Бактериальные конъюнктивиты не всегда требуют лечения и могут пройти сами по себе. Однако капли для глаз или глазные мази, содержащие антибиотики, позволяют значительно ускорить этот процесс. Антибактериальные средства (местно) назначают только при конъюнктивите с обильным гнойным отделяемым и в отсутствие характерных симптомов аденовирусной инфекции (увеличения лимфоузлов и появления фолликулов на конъюнктиве). • Альбуцид, • Ципромед, • Тобрекс

Аллергические конъюнктивиты. Для лечения аллергического конъюнктивита используют антигистаминные препараты в форме капель для глаз и таблеток. Такие капли для глаз эффективны для снятия зуда, но могут вызвать покраснение глаз, отечность век. Такие капли в отличие от антигистаминных таблеток воздействуют быстрее и меньше способствуют сухости глаз. • Опатанол, • Лекролин. Побочные эффекты применении антигистаминных препаратов: слабая боль и жжение глаз, головные боли, бессонница. Помимо этого уменьшить дискомфорт помогают капли искусственной слезы. В сложных случаях назначают нестероидные противовоспалительные препараты. Некоторым пациентам с постоянным аллергическим конъюнктивитом так же выписывают гормональные мази и капли: • Гидрокортизоновая глазная мазь, • Дексаметазон
Профилактика вирусного и бактериального конъюнктивита сводится главным образом к выполнению обычных правил гигиены. Необходимо чаще мыть руки с мылом, не касаться руками лица и особенно глаз, пользоваться индивидуальными полотенцами. Вместо носовых платков лучше использовать одноразовые салфетки. Основной метод профилактики аллергического конъюнктивита - выявить аллергены, которые вызывают столь неприятные последствия, и стараться избегать контакта с ними.
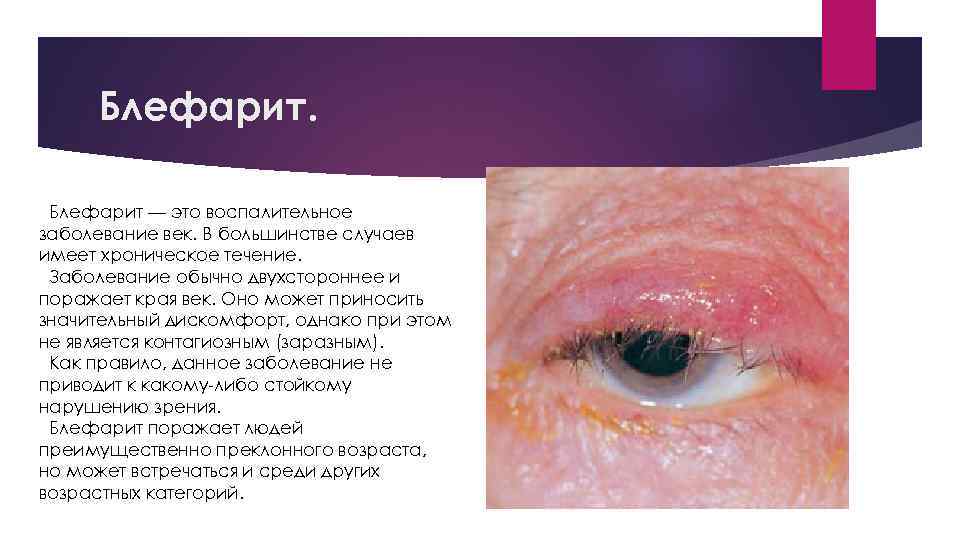
Блефарит — это воспалительное заболевание век. В большинстве случаев имеет хроническое течение. Заболевание обычно двухстороннее и поражает края век. Оно может приносить значительный дискомфорт, однако при этом не является контагиозным (заразным). Как правило, данное заболевание не приводит к какому-либо стойкому нарушению зрения. Блефарит поражает людей преимущественно преклонного возраста, но может встречаться и среди других возрастных категорий.

Причины блефарита: q q q q q аллергия, нарушения рефракции (близорукость, дальнозоркость), паразитарные заболевания (в том числе и клещевое поражение век), общее снижение иммунитета, авитаминозы, эндокринные нарушения, прием медикаментов, вредные привычки, патология со стороны желудочно-кишечного тракта, стрессы и т. д.
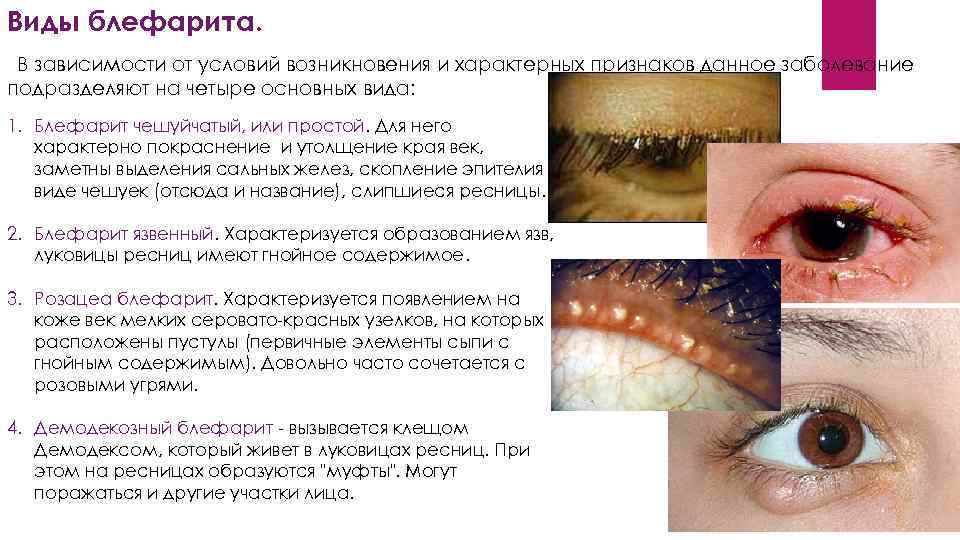
Виды блефарита. В зависимости от условий возникновения и характерных признаков данное заболевание подразделяют на четыре основных вида: 1. Блефарит чешуйчатый, или простой. Для него характерно покраснение и утолщение края век, заметны выделения сальных желез, скопление эпителия в виде чешуек (отсюда и название), слипшиеся ресницы. 2. Блефарит язвенный. Характеризуется образованием язв, луковицы ресниц имеют гнойное содержимое. 3. Розацеа блефарит. Характеризуется появлением на коже век мелких серовато-красных узелков, на которых расположены пустулы (первичные элементы сыпи с гнойным содержимым). Довольно часто сочетается с розовыми угрями. 4. Демодекозный блефарит - вызывается клещом Демодексом, который живет в луковицах ресниц. При этом на ресницах образуются "муфты". Могут поражаться и другие участки лица.

Клиническая картина блефарита: Блефарит может протекать в различной степени выраженности. Для легкого течения характерно незначительная гиперемия и едва заметная отечность краев век, покрывающихся у корней ресниц мелкими легко отделяющимися чешуйками. Веки могут не сильно чесаться, иногда выпадают ресницы, ощущается тяжесть век. Глаза слезятся и быстро наступает зрительное утомление, появляется чувствительность к яркому свету, пыли, ветру и другим раздражителям. При тяжелом течении блефарита у пациента по краю века происходит образование гнойных корочек. После отделения этих корочек появляются язвы, с кровоточащей поверхностью, чье рубцевание может привести к неправильному росту ресниц и деформации самого века (завороту или вывороту). Ресницы часто выпадают, а новые растут очень слабо.
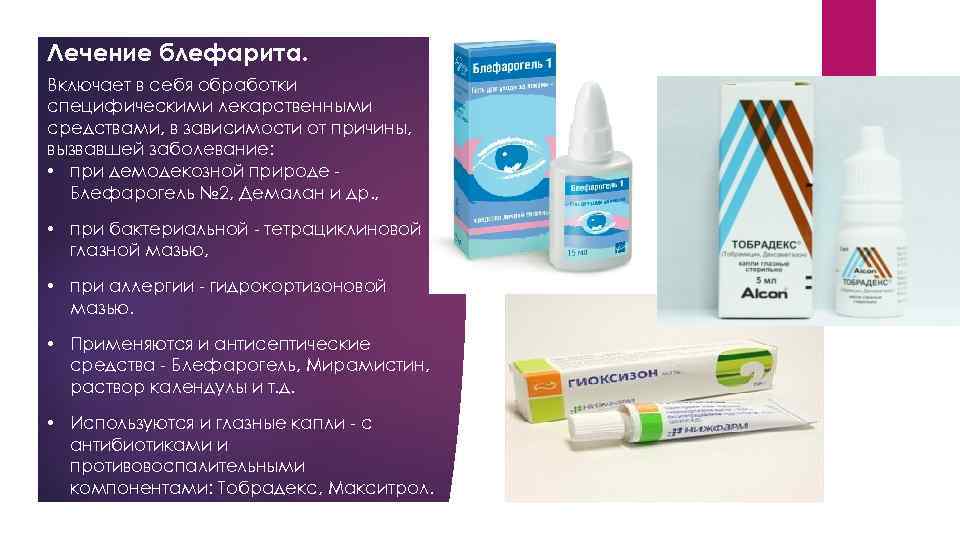
Лечение блефарита. Включает в себя обработки специфическими лекарственными средствами, в зависимости от причины, вызвавшей заболевание: • при демодекозной природе Блефарогель № 2, Демалан и др. , • при бактериальной - тетрациклиновой глазной мазью, • при аллергии - гидрокортизоновой мазью. • Применяются и антисептические средства - Блефарогель, Мирамистин, раствор календулы и т. д. • Используются и глазные капли - с антибиотиками и противовоспалительными компонентами: Тобрадекс, Макситрол.

В некоторых случаях, например при нарушении выведения секрета из желез века рекомендуется проводить массаж век, но это возможно только при получении точных врачебных инструкций. Лечение блефарита должно осуществляться комплексно, с проведением ежедневных гигиенических процедур и применением нескольких средств. Главное — довести начатое до конца (лечение заболевания может занимать месяцы). Улучшение кровоснабжения в окружающих глаз тканях, в т. ч. и веках можно и с помощью физиотерапевтических приборов. Удачным примером могут быть "Очки Сидоренко", которые за счет пневмомассажа улучшают микроциркуляцию и способствуют скорейшему выздоровлению. Аппарат обладает комплексным воздействием, предназначен для самостоятельного использования в домашних условиях и рекомендован к использованию при различных заболеваниях глаз. При снижении иммунитета необходимо проводить витаминотерапию (например, витамины для глаз Лютеин Комплекс) и общеукрепляющие мероприятия.
Глазные болезни..pptx