ЛЕКАРСТВЕННАЯ АЛЛЕРГИЯ.ppt
- Количество слайдов: 50
 ЛЕКАРСТВЕННАЯ АЛЛЕРГИЯ ДОЦЕНТ КАФЕДРЫ ВНУТРЕННЕЙ МЕДИЦИНЫ № 2, К. М. Н. СОКОЛОВА Л. В.
ЛЕКАРСТВЕННАЯ АЛЛЕРГИЯ ДОЦЕНТ КАФЕДРЫ ВНУТРЕННЕЙ МЕДИЦИНЫ № 2, К. М. Н. СОКОЛОВА Л. В.
 Впервые термин аллергия был введен австрийским педиатром К. Пирке в 1906 г. Он происходит от двух греческих слов: allos - иной и ergon - действую. Об аллергии говорят тогда, когда в действие вступает иммунная система и организм отвечает бурной реакцией и преувеличенной защитой на вещества, которые сами по себе вполне безобидны. Т. е. аллергия - это повышенная чувствительность, измененный ответ организма человека на воздействие определенных факторов (в этом случае они называются аллергенами). Широкая распространенность аллергических заболеваний (более 20% населения планеты) говорит об аллергии, как о глобальной медицинской проблеме. В последние 30 лет распространенность аллергических заболеваний повсеместно удваивается каждое десятилетие, а в настоящее время различными видами аллергий страдают не менее 5% взрослых и 15% детей.
Впервые термин аллергия был введен австрийским педиатром К. Пирке в 1906 г. Он происходит от двух греческих слов: allos - иной и ergon - действую. Об аллергии говорят тогда, когда в действие вступает иммунная система и организм отвечает бурной реакцией и преувеличенной защитой на вещества, которые сами по себе вполне безобидны. Т. е. аллергия - это повышенная чувствительность, измененный ответ организма человека на воздействие определенных факторов (в этом случае они называются аллергенами). Широкая распространенность аллергических заболеваний (более 20% населения планеты) говорит об аллергии, как о глобальной медицинской проблеме. В последние 30 лет распространенность аллергических заболеваний повсеместно удваивается каждое десятилетие, а в настоящее время различными видами аллергий страдают не менее 5% взрослых и 15% детей.
 Побочные реакции являются частым следствием на применение лекарственных средств. • Аллергия или аллергические реакции к лекарственному средству или биологическому агенту (например, вакцины) могут быть определены как любые иммунологические реакции к самому медикаменту или его метаболитам, которые приводят к развитию побочных реакций. В основе лекарственной аллергии лежат специфические иммунологические механизмы, определяющие повышенную чувствительность к препарату. Чаще всего лекарственная аллергия встречается после предварительной сенсибилизации. Таким образом, аллергические реакции обычно не встречаются при первом применении медикамента, но могут возникать при длительном его приеме. У некоторых индивидуумов может развиваться аллергия на все лекарственные средства того же самого или подобного класса, т. е. , так называемая, перекрестная чувствительность на общие антигенные детерминанты.
Побочные реакции являются частым следствием на применение лекарственных средств. • Аллергия или аллергические реакции к лекарственному средству или биологическому агенту (например, вакцины) могут быть определены как любые иммунологические реакции к самому медикаменту или его метаболитам, которые приводят к развитию побочных реакций. В основе лекарственной аллергии лежат специфические иммунологические механизмы, определяющие повышенную чувствительность к препарату. Чаще всего лекарственная аллергия встречается после предварительной сенсибилизации. Таким образом, аллергические реакции обычно не встречаются при первом применении медикамента, но могут возникать при длительном его приеме. У некоторых индивидуумов может развиваться аллергия на все лекарственные средства того же самого или подобного класса, т. е. , так называемая, перекрестная чувствительность на общие антигенные детерминанты.
 Согласно статистическим данным, риск развития аллергических реакций для большинства медицинских препаратов составляет от 1 до 3%. • • Среди всех побочных эффектов аллергические и другие иммунологические реакции составляют 6 -10%. У госпитализированных больных в 15 -30% случаев развиваются побочные реакции на лекарства. Летальные исходы встречаются в 1 из 10. 000 аллергических реакций. Лекарства служат причиной смерти у 0, 01% хирургических и у 0, 1% терапевтических стационарных больных.
Согласно статистическим данным, риск развития аллергических реакций для большинства медицинских препаратов составляет от 1 до 3%. • • Среди всех побочных эффектов аллергические и другие иммунологические реакции составляют 6 -10%. У госпитализированных больных в 15 -30% случаев развиваются побочные реакции на лекарства. Летальные исходы встречаются в 1 из 10. 000 аллергических реакций. Лекарства служат причиной смерти у 0, 01% хирургических и у 0, 1% терапевтических стационарных больных.
 Исходя из современных представлений о механизмах побочных действий лекарств, можно составить следующую классификационную схему. I. Токсические реакции Передозировка. Токсические реакции от терапевтических доз, связанные с замедлением метаболизма лекарств. Токсические реакции в связи с функциональной недостаточностью печени, почек. Отдаленные токсические эффекты (тератогенность, канцерогенность).
Исходя из современных представлений о механизмах побочных действий лекарств, можно составить следующую классификационную схему. I. Токсические реакции Передозировка. Токсические реакции от терапевтических доз, связанные с замедлением метаболизма лекарств. Токсические реакции в связи с функциональной недостаточностью печени, почек. Отдаленные токсические эффекты (тератогенность, канцерогенность).
 1. Передозировка лекарственных препаратов. • Она наиболее часто встречается в терапевтической практике. При назначении медикаментов детям дозы препаратов, рекомендуемые для приема, рассчитываются, исходя из возраста, роста, веса ребенка. В общей терапевтической практике дозы применения препаратов ориентированы на усредненного человека, а схемы предполагают 3 -4 -х кратный прием медикаментов до или после еды. Симптоматика интоксикации при этом напрямую связана с фармакологическими свойствами препарата.
1. Передозировка лекарственных препаратов. • Она наиболее часто встречается в терапевтической практике. При назначении медикаментов детям дозы препаратов, рекомендуемые для приема, рассчитываются, исходя из возраста, роста, веса ребенка. В общей терапевтической практике дозы применения препаратов ориентированы на усредненного человека, а схемы предполагают 3 -4 -х кратный прием медикаментов до или после еды. Симптоматика интоксикации при этом напрямую связана с фармакологическими свойствами препарата.
 Токсические реакции от терапевтических доз, связанные с замедлением метаболизма лекарств. Клинические проявления интоксикации у таких лиц разнообразны и могут выражаться и в кожных высыпаниях, ошибочно принимаемых за аллергию.
Токсические реакции от терапевтических доз, связанные с замедлением метаболизма лекарств. Клинические проявления интоксикации у таких лиц разнообразны и могут выражаться и в кожных высыпаниях, ошибочно принимаемых за аллергию.
 3. Токсические реакции, связанные с функциональной недостаточностью печени и почек. При нарушении функционирования гепатобилиарной системы происходит изменение метаболизма препаратов, с образованием более токсичных, чем сам препарат радикалов. Неполноценность функции почек приводит к длительному персистированию медикаментов (или продуктов их метаболизма) в организме. 4. Ятрогенно обусловленные реакции (полипрагмазия при лечении, например, инфаркта миокарда, когда пациент применяет более 3 -5 -ти препаратов). 5. Отдаленные токсические эффекты тератогенный, канцерогенный, ортотоксический и др. •
3. Токсические реакции, связанные с функциональной недостаточностью печени и почек. При нарушении функционирования гепатобилиарной системы происходит изменение метаболизма препаратов, с образованием более токсичных, чем сам препарат радикалов. Неполноценность функции почек приводит к длительному персистированию медикаментов (или продуктов их метаболизма) в организме. 4. Ятрогенно обусловленные реакции (полипрагмазия при лечении, например, инфаркта миокарда, когда пациент применяет более 3 -5 -ти препаратов). 5. Отдаленные токсические эффекты тератогенный, канцерогенный, ортотоксический и др. •
 II. Нежелательное действие, обусловленное фармакологическими свойствами препаратов (лейкопения от приема цитостатиков, седативный эффект антигистаминных препаратов и др. ). III. Парадоксальные эффекты, например, состояние возбуждения приеме димедрола. IV. Реакции, связанные с нарушением чувствительности рецепторов клеток при нейроэндокринных нарушениях. V. Суперинфекции и дисбактериозы. Они непосредственного отношения к аллергии не имеют, но при воспалительных процессах желудочно-кишечного тракта происходит повышенное всасывание промежуточных продуктов распада пищевых и лекарственных препаратов, что может привести к массивному выделению медиаторов (гистамина, серотонина, брадикинина и др. ).
II. Нежелательное действие, обусловленное фармакологическими свойствами препаратов (лейкопения от приема цитостатиков, седативный эффект антигистаминных препаратов и др. ). III. Парадоксальные эффекты, например, состояние возбуждения приеме димедрола. IV. Реакции, связанные с нарушением чувствительности рецепторов клеток при нейроэндокринных нарушениях. V. Суперинфекции и дисбактериозы. Они непосредственного отношения к аллергии не имеют, но при воспалительных процессах желудочно-кишечного тракта происходит повышенное всасывание промежуточных продуктов распада пищевых и лекарственных препаратов, что может привести к массивному выделению медиаторов (гистамина, серотонина, брадикинина и др. ).
 VI. Реакции, связанные с массивным бактериолизом. • Развитие реакции Яриша-Герсгеймера, описанной при лечении сифилиса ртутью, связывают с массивной гибелью спирохет и высвобождением эндотоксинов. Клинически реакция проявляется в виде озноба, повышения температуры тела, появлении местных отеков, кожных высыпаний, лимфаденопатии, головной боли. В последующие годы реакции такого типа были описаны при лечении пенициллином сифилиса и лептоспироза, левомицетином - бруцеллеза, тетрациклином - возвратного тифа, амфотерицином - аспергиллеза. Никакого отношения к аллергии эти реакции не имеют и продолжении лечения препаратом проходят.
VI. Реакции, связанные с массивным бактериолизом. • Развитие реакции Яриша-Герсгеймера, описанной при лечении сифилиса ртутью, связывают с массивной гибелью спирохет и высвобождением эндотоксинов. Клинически реакция проявляется в виде озноба, повышения температуры тела, появлении местных отеков, кожных высыпаний, лимфаденопатии, головной боли. В последующие годы реакции такого типа были описаны при лечении пенициллином сифилиса и лептоспироза, левомицетином - бруцеллеза, тетрациклином - возвратного тифа, амфотерицином - аспергиллеза. Никакого отношения к аллергии эти реакции не имеют и продолжении лечения препаратом проходят.
 VII. Психогенные реакции. Чаще они наблюдаются у лиц, однократно имевших реакцию на медикамент, после чего у них развивается "непереносимость" на все или большинство препаратов различных классов. Зачастую это проявляется в виде вегетативных кризов, сопровождается жалобами на головокружение, головную боль, слабость, потливость, приливы и т. п. Данные симптомы ничего общего с аллергией не имеют, целиком зависят от лабильности психики больного. VIII. Реакции, возникающие при неправильном введении препаратов, например, эмболические после введения депо-препаратов пенициллина. •
VII. Психогенные реакции. Чаще они наблюдаются у лиц, однократно имевших реакцию на медикамент, после чего у них развивается "непереносимость" на все или большинство препаратов различных классов. Зачастую это проявляется в виде вегетативных кризов, сопровождается жалобами на головокружение, головную боль, слабость, потливость, приливы и т. п. Данные симптомы ничего общего с аллергией не имеют, целиком зависят от лабильности психики больного. VIII. Реакции, возникающие при неправильном введении препаратов, например, эмболические после введения депо-препаратов пенициллина. •
 IX. Необычные реакции (отличные от фармакологических), обусловленные энзимопатиями и псевдоаллергиями. • • • В развитии этих реакций большую роль играет непосредственное прямое действие лекарств на тучные клетки и высвобождение гистамина и других медиаторов. Этот эффект дозозависимый, т. е. , чем больше доза препарата, тем выше концентрация гистамина в крови и тканях, тем ярче клиническая картина. При введении больших доз этих препаратов, особенно внутривенно, появляются крапивница, зуд кожи, гиперемия, головная боль, снижается артериальное давление. Больные, страдающие бронхиальной астмой или аллергическим ринитом, могут отметить обострение ринита, возникновение приступа удушья. Если препарат вводится местно, то на месте инъекции может образоваться отек и гиперемия, сопровождающиеся зудом. Без участия аллергических механизмов могут развиться отек и гиперемия слизистой носа на прием гипотензивных средств - препаратов раувольфии, допегита, апрессина, фентоламина, пирроксана. Очевидно, эти препараты оказывают неблагоприятное действие через холинэргические эффекты.
IX. Необычные реакции (отличные от фармакологических), обусловленные энзимопатиями и псевдоаллергиями. • • • В развитии этих реакций большую роль играет непосредственное прямое действие лекарств на тучные клетки и высвобождение гистамина и других медиаторов. Этот эффект дозозависимый, т. е. , чем больше доза препарата, тем выше концентрация гистамина в крови и тканях, тем ярче клиническая картина. При введении больших доз этих препаратов, особенно внутривенно, появляются крапивница, зуд кожи, гиперемия, головная боль, снижается артериальное давление. Больные, страдающие бронхиальной астмой или аллергическим ринитом, могут отметить обострение ринита, возникновение приступа удушья. Если препарат вводится местно, то на месте инъекции может образоваться отек и гиперемия, сопровождающиеся зудом. Без участия аллергических механизмов могут развиться отек и гиперемия слизистой носа на прием гипотензивных средств - препаратов раувольфии, допегита, апрессина, фентоламина, пирроксана. Очевидно, эти препараты оказывают неблагоприятное действие через холинэргические эффекты.
 IX. Необычные реакции (отличные от фармакологических), обусловленные энзимопатиями и псевдоаллергиями. • Приступ удушья у больных бронхиальной астмой без участия аллергических механизмов вызывают холиномиметики (ацетилхолин, карбохолин), бетаадреномиметики (анаприлин, тразикор и др. ). У больных с астматической триадой бронхоспастический эффект аспирина, пиразолонов, бруфена, ортофена и др. нестероидных препаратов связан с нарушением метаболизма арахидоновой кислоты. • На все эти реакции приходится около 80% побочных реакций лекарственных средств. Такие реакции в большинстве случаев легко распознаются врачами.
IX. Необычные реакции (отличные от фармакологических), обусловленные энзимопатиями и псевдоаллергиями. • Приступ удушья у больных бронхиальной астмой без участия аллергических механизмов вызывают холиномиметики (ацетилхолин, карбохолин), бетаадреномиметики (анаприлин, тразикор и др. ). У больных с астматической триадой бронхоспастический эффект аспирина, пиразолонов, бруфена, ортофена и др. нестероидных препаратов связан с нарушением метаболизма арахидоновой кислоты. • На все эти реакции приходится около 80% побочных реакций лекарственных средств. Такие реакции в большинстве случаев легко распознаются врачами.
 X. Истинные аллергические реакции только те реакции на лекарства, которые обусловлены реакциями антиген-антитело или антиген - сенсибилизированный лимфоцит. Эти реакции обычно непредсказуемы, не связаны с фармакологическим действием и, обычно, дозонезависимы. Лекарственные аллергические реакции: 1. - встречаются у небольшого количества пациентов; 2. - для их развития необходим (но не всегда) предыдущий контакт с тем же самым или подобным ему препаратом; 3. - развиваются вскоре после повторной экспозиции. •
X. Истинные аллергические реакции только те реакции на лекарства, которые обусловлены реакциями антиген-антитело или антиген - сенсибилизированный лимфоцит. Эти реакции обычно непредсказуемы, не связаны с фармакологическим действием и, обычно, дозонезависимы. Лекарственные аллергические реакции: 1. - встречаются у небольшого количества пациентов; 2. - для их развития необходим (но не всегда) предыдущий контакт с тем же самым или подобным ему препаратом; 3. - развиваются вскоре после повторной экспозиции. •
 X. Истинные аллергические реакции • • • Лекарственная и медикаментозная аллергия — это вторичная повышенная специфическая иммунная реакция на лекарственные препараты, сопровождающаяся общими или местными клиническими проявлениями. Она развивается только при повторном введении препаратов. Среди городского населения лекарственная аллергия встречается чаще у женщин — 30 женщин и 14 мужчин на 1000 человек (в сельской местности соответственно 20 и 11). Чаще лекарственная аллергия наблюдается у лиц в возрасте 31 -40 лет. В 40 -50% случаев причиной аллергических реакций являются антибиотики. Реакции на противостолбнячную сыворотку встречаются в 26, 6% случаев, сульфаниламиды — 41, 7%, антибиотики — 17, 7%, нестероидные противовоспалительные препараты — 25, 9%
X. Истинные аллергические реакции • • • Лекарственная и медикаментозная аллергия — это вторичная повышенная специфическая иммунная реакция на лекарственные препараты, сопровождающаяся общими или местными клиническими проявлениями. Она развивается только при повторном введении препаратов. Среди городского населения лекарственная аллергия встречается чаще у женщин — 30 женщин и 14 мужчин на 1000 человек (в сельской местности соответственно 20 и 11). Чаще лекарственная аллергия наблюдается у лиц в возрасте 31 -40 лет. В 40 -50% случаев причиной аллергических реакций являются антибиотики. Реакции на противостолбнячную сыворотку встречаются в 26, 6% случаев, сульфаниламиды — 41, 7%, антибиотики — 17, 7%, нестероидные противовоспалительные препараты — 25, 9%
 Основные причины развития аллергии к лекарствам: • • • наследственная, генетически обусловленная предрасположенность; наличие других видов аллергии (бактериальной, пыльцевой, пищевой и др. ); длительное применение больными (у здоровых — контакт) лекарственных препаратов, особенно повторными курсами; применение депо-препаратов (например, бициллин); одновременное назначение большого числа лекарственных препаратов из разных групп (полипрогмазия), продукты метаболизма которых могут усиливать аллергенное действие друга; физико-химическая структура, высокая сенсибилизирующая активность препарата.
Основные причины развития аллергии к лекарствам: • • • наследственная, генетически обусловленная предрасположенность; наличие других видов аллергии (бактериальной, пыльцевой, пищевой и др. ); длительное применение больными (у здоровых — контакт) лекарственных препаратов, особенно повторными курсами; применение депо-препаратов (например, бициллин); одновременное назначение большого числа лекарственных препаратов из разных групп (полипрогмазия), продукты метаболизма которых могут усиливать аллергенное действие друга; физико-химическая структура, высокая сенсибилизирующая активность препарата.
 Риск развития аллергии на лекарство составляет 1 -3%. • Существует две категории больных. У одних лекарственная аллергия возникает как осложнение при лечении какого-то заболевания. У других — это профессиональное заболевание, являющееся основной, а нередко и единственной причиной временной или непостоянной нетрудоспособности. Как профессиональное заболевание лекарственная аллергия возникает у практически здоровых лиц вследствие длительного контакта с лекарствами и медикаментами (врачи, медицинские сестры, фармацевты, работники заводов медицинских препаратов).
Риск развития аллергии на лекарство составляет 1 -3%. • Существует две категории больных. У одних лекарственная аллергия возникает как осложнение при лечении какого-то заболевания. У других — это профессиональное заболевание, являющееся основной, а нередко и единственной причиной временной или непостоянной нетрудоспособности. Как профессиональное заболевание лекарственная аллергия возникает у практически здоровых лиц вследствие длительного контакта с лекарствами и медикаментами (врачи, медицинские сестры, фармацевты, работники заводов медицинских препаратов).
 Пути введения, дозы лекарства влияют на степень его аллергенности. Для антибиотиков, в частности пенициллина, наиболее сенсибилизирующими считаются аппликационный (частота 5 -12%), накожный и ингаляционный (15%) способы применения, а наименее — пероральный. Инъекционный (12%) занимает промежуточное положение.
Пути введения, дозы лекарства влияют на степень его аллергенности. Для антибиотиков, в частности пенициллина, наиболее сенсибилизирующими считаются аппликационный (частота 5 -12%), накожный и ингаляционный (15%) способы применения, а наименее — пероральный. Инъекционный (12%) занимает промежуточное положение.
 Типы иммунологического повреждения по Gell-Coombs 1. Немедленные. 2. Цитотоксические. 3. Иммунокомплексный тип. 4. Замедленные.
Типы иммунологического повреждения по Gell-Coombs 1. Немедленные. 2. Цитотоксические. 3. Иммунокомплексный тип. 4. Замедленные.
 1. Немедленные – Ig E-зависимые I тип реакций обычно опосредован lg. E антителами и может проявляться в виде немедленных (в пределах от нескольких секунд до 1 часа после введения препарата) или ускоренных реакций - развивающихся в течение 1 -72 часов после введения лекарства. Немедленные гиперчувствительные реакции включают анафилактический шок, аллергическую бронхиальную астму, ангионевротический отек Квинке. Ускоренные реакции лежат в основе развития крапивницы, лекарственной лихорадки, ларингоспазма и гипотензии.
1. Немедленные – Ig E-зависимые I тип реакций обычно опосредован lg. E антителами и может проявляться в виде немедленных (в пределах от нескольких секунд до 1 часа после введения препарата) или ускоренных реакций - развивающихся в течение 1 -72 часов после введения лекарства. Немедленные гиперчувствительные реакции включают анафилактический шок, аллергическую бронхиальную астму, ангионевротический отек Квинке. Ускоренные реакции лежат в основе развития крапивницы, лекарственной лихорадки, ларингоспазма и гипотензии.
 2. Цитотоксические. II тип реакций опосредован, в основном, цитотоксическими lg. G и lg. M антителами и приводит к развитию гематологических реакций, таких, как гемолитическая анемия, агранулоцитоз и лейкопения.
2. Цитотоксические. II тип реакций опосредован, в основном, цитотоксическими lg. G и lg. M антителами и приводит к развитию гематологических реакций, таких, как гемолитическая анемия, агранулоцитоз и лейкопения.
 3. Иммунокомплексный тип. Ill тип реакций связан с формированием иммунных комплексов, состоящих из лекарства и lg. G или lg. M антител. Эти реакции включают сывороточную болезнь, лекарственную лихорадку, острый интерстициальный нефрит, аллергический васкулит, феномен Артюса.
3. Иммунокомплексный тип. Ill тип реакций связан с формированием иммунных комплексов, состоящих из лекарства и lg. G или lg. M антител. Эти реакции включают сывороточную болезнь, лекарственную лихорадку, острый интерстициальный нефрит, аллергический васкулит, феномен Артюса.
 4. Замедленные – клеточно- опосредованные. IV тип реакций опосредован Т-лимфоцитами и является замедленным или поздним и развивается через 48 или более часов после введения препарата. Замедленные гиперчувствительные реакции на лекарства, в основном, включают дерматологические эффекты. Реакции замедленного типа наблюдаются при аллергических контактных дерматитах, при формировании инфильтратов, индуцированных лекарствами, в различных органах и тканях.
4. Замедленные – клеточно- опосредованные. IV тип реакций опосредован Т-лимфоцитами и является замедленным или поздним и развивается через 48 или более часов после введения препарата. Замедленные гиперчувствительные реакции на лекарства, в основном, включают дерматологические эффекты. Реакции замедленного типа наблюдаются при аллергических контактных дерматитах, при формировании инфильтратов, индуцированных лекарствами, в различных органах и тканях.
 За сто с небольшим лет с момента широкого внедрения в лечебную практику химиопрепаратов человеческий организм так и не смог к ним приспособиться Для этого нужны миллионы лет, да и вообще, возможно ли это, остается вопросом. Белки крови, доставляющие в ткани организма метаболит ЛП, претерпевают конформационные превращения. Это ведет к тому, что такие конъюгаты (белок+метаболит) могут рассматриваться иммунокомпетентными клетками организма как «чужие» , то есть к ним могут вырабатываться антитела или эффекторные лимфоциты, а на конечном этапе — долгоживущие клетки «иммунной памяти» . Прекращение приема соответствующего ЛП уже существенно не меняет сложившейся ситуации. Мало того, при наличии антител к вышеуказанному конъюгату, особенно у лиц с генетической склонностью к аутоаллергии по типу перекрестных реакций, могут вырабатываться антитела к прочим белкам крови или другим тканям организма.
За сто с небольшим лет с момента широкого внедрения в лечебную практику химиопрепаратов человеческий организм так и не смог к ним приспособиться Для этого нужны миллионы лет, да и вообще, возможно ли это, остается вопросом. Белки крови, доставляющие в ткани организма метаболит ЛП, претерпевают конформационные превращения. Это ведет к тому, что такие конъюгаты (белок+метаболит) могут рассматриваться иммунокомпетентными клетками организма как «чужие» , то есть к ним могут вырабатываться антитела или эффекторные лимфоциты, а на конечном этапе — долгоживущие клетки «иммунной памяти» . Прекращение приема соответствующего ЛП уже существенно не меняет сложившейся ситуации. Мало того, при наличии антител к вышеуказанному конъюгату, особенно у лиц с генетической склонностью к аутоаллергии по типу перекрестных реакций, могут вырабатываться антитела к прочим белкам крови или другим тканям организма.
 СТАТИСТИКА ЛА Помимо этого существуют хорошо известные немедленные проявления ЛА — анафилактический шок, гемопатии, висцеральные поражения, опасные в разной степени не только для здоровья, но и для жизни людей. В настоящее время под влиянием международных требований в Украине принят ряд организационных решений, изданы директивные документы, призванные создать систему регистрации побочных реакций на ЛП. Это, безусловно, необходимо, однако следует отметить, что в бывшем СССР около 40 лет тому назад уже существовал Центр по регистрации побочного действия лекарственных веществ. К сожалению, он почти ничего не регистрировал и впоследствии незаметно исчез. В то же время в США, судя по данным литературы, ежегодно регистрируется в год около 100 тысяч смертельных или опасных для жизни побочных реакций на ЛП.
СТАТИСТИКА ЛА Помимо этого существуют хорошо известные немедленные проявления ЛА — анафилактический шок, гемопатии, висцеральные поражения, опасные в разной степени не только для здоровья, но и для жизни людей. В настоящее время под влиянием международных требований в Украине принят ряд организационных решений, изданы директивные документы, призванные создать систему регистрации побочных реакций на ЛП. Это, безусловно, необходимо, однако следует отметить, что в бывшем СССР около 40 лет тому назад уже существовал Центр по регистрации побочного действия лекарственных веществ. К сожалению, он почти ничего не регистрировал и впоследствии незаметно исчез. В то же время в США, судя по данным литературы, ежегодно регистрируется в год около 100 тысяч смертельных или опасных для жизни побочных реакций на ЛП.
 СТАТИСТИКА ЛА Необходимо отметить, что в мире, кроме реальной регистрации ЛА, за более чем столетнее существование этой проблемы почти ничего не создано, что можно было бы взять за образец. Как и у нас, ученые применяют кожные пробы с растворами ЛП, которые еще в 1912 году предложил Пауль Эрлих. Буквально для нескольких ЛП существует возможность иммуноферментного теста. В бывшем Союзе не было официальных инструкций относительно диагностики ЛА, кроме технологии постановки кожних проб, да и обязательного их проведения не требовалось. По некоторым данным, среди населения ЛА регистрируется с частотой выше 2%, достигая 10% среди лиц, которые часто или длительно употребляют ЛП. По данным литературы, наиболее опасное проявление ЛА — анафилактический шок (ЛАШ) — отмечается у 10% лиц с ЛА и лишь в 1% случаев приводит к летальному исходу. Если принять во внимание, что население Украины составляет около 48 млн. человек, то можно считать, что лиц с ЛА насчитывается около 1 млн. человек, вероятность возникновения ЛАШ существует у 100 тыс. человек, а умереть от него могут 10 тыс. человек.
СТАТИСТИКА ЛА Необходимо отметить, что в мире, кроме реальной регистрации ЛА, за более чем столетнее существование этой проблемы почти ничего не создано, что можно было бы взять за образец. Как и у нас, ученые применяют кожные пробы с растворами ЛП, которые еще в 1912 году предложил Пауль Эрлих. Буквально для нескольких ЛП существует возможность иммуноферментного теста. В бывшем Союзе не было официальных инструкций относительно диагностики ЛА, кроме технологии постановки кожних проб, да и обязательного их проведения не требовалось. По некоторым данным, среди населения ЛА регистрируется с частотой выше 2%, достигая 10% среди лиц, которые часто или длительно употребляют ЛП. По данным литературы, наиболее опасное проявление ЛА — анафилактический шок (ЛАШ) — отмечается у 10% лиц с ЛА и лишь в 1% случаев приводит к летальному исходу. Если принять во внимание, что население Украины составляет около 48 млн. человек, то можно считать, что лиц с ЛА насчитывается около 1 млн. человек, вероятность возникновения ЛАШ существует у 100 тыс. человек, а умереть от него могут 10 тыс. человек.
 Клинические формы (по локализации и вовлечению органов и систем) 1. Генерализованные: анафилактический шок; сывороточная болезнь и сывороточноподобный синдром (кожно-висцеральная форма лекарственной аллергии); лихорадка; генерализованные васкулиты в сочетании с другими поражениями.
Клинические формы (по локализации и вовлечению органов и систем) 1. Генерализованные: анафилактический шок; сывороточная болезнь и сывороточноподобный синдром (кожно-висцеральная форма лекарственной аллергии); лихорадка; генерализованные васкулиты в сочетании с другими поражениями.
 2. Локализованные (органные и системные): поражения кожи; токсикодермии с поражением внутренних органов (синдром Лайелла, Стивенса– Джонсона); гематологические поражения; васкулиты; висцеральные (внутренних органов); слизистых оболочек и дыхательной системы; нервной системы.
2. Локализованные (органные и системные): поражения кожи; токсикодермии с поражением внутренних органов (синдром Лайелла, Стивенса– Джонсона); гематологические поражения; васкулиты; висцеральные (внутренних органов); слизистых оболочек и дыхательной системы; нервной системы.
 Диагностические критерии Установление связи клинических проявлений с приемом лекарства. Смягчение или исчезновение симптомов после отмены. Отягощенный по аллергии личный и семейный анамнез. Хорошая переносимость препарата в прошлом. Исключение других видов побочного действия (токсического, фармакологического, и пр. ). Наличие латентного периода сенсибилизации — не менее 7 дней. Сходство клинических симптомов с проявлениями аллергии, но не с другим эффектом. Положительные аллергологические и иммунологические тесты.
Диагностические критерии Установление связи клинических проявлений с приемом лекарства. Смягчение или исчезновение симптомов после отмены. Отягощенный по аллергии личный и семейный анамнез. Хорошая переносимость препарата в прошлом. Исключение других видов побочного действия (токсического, фармакологического, и пр. ). Наличие латентного периода сенсибилизации — не менее 7 дней. Сходство клинических симптомов с проявлениями аллергии, но не с другим эффектом. Положительные аллергологические и иммунологические тесты.
 Методы диагностики Нозологическая и этиологическая диагностика ЛА в наиболее типичных случаях, когда больной принимает ряд ЛП, представляет значительные трудности. Частота диагностических ошибок достигает 30%, что связано с полиморфизмом клинической картины ЛА, неправильной оценкой анамнеза, ошибками в интерпретации клинических и лабораторных данных, трудностями в идентификации лекарственного АГ. В связи с этим предложена комплексная поэтапная диагностика ЛА.
Методы диагностики Нозологическая и этиологическая диагностика ЛА в наиболее типичных случаях, когда больной принимает ряд ЛП, представляет значительные трудности. Частота диагностических ошибок достигает 30%, что связано с полиморфизмом клинической картины ЛА, неправильной оценкой анамнеза, ошибками в интерпретации клинических и лабораторных данных, трудностями в идентификации лекарственного АГ. В связи с этим предложена комплексная поэтапная диагностика ЛА.
 Методы диагностики I этап. Клинико-анамнестическая диагностика. II этап. Модифицированные кожные пробы с лекарственными препаратами проводят лицам, у которых после I этапа диагностики заподозрена сенсибилизация к определенному ЛП, а также лицам повышенного риска к возникновению ЛА. III этап. Провокационные пробы. IV этап. Лабораторные тесты.
Методы диагностики I этап. Клинико-анамнестическая диагностика. II этап. Модифицированные кожные пробы с лекарственными препаратами проводят лицам, у которых после I этапа диагностики заподозрена сенсибилизация к определенному ЛП, а также лицам повышенного риска к возникновению ЛА. III этап. Провокационные пробы. IV этап. Лабораторные тесты.
 I этап. 1. Перед назначением ЛП врач должен провести целенаправленный опрос пациента. Если он не указывает на наличие в прошлом каких-либо осложнений приеме ЛП, можно назначать их в необходимом объеме, кроме нижеприведенных категорий лиц, которые относятся к контингенту повышенного риска возникновения ЛА: с повышенной вероятностью возникновения аллергических реакций на лекарственные препараты. К ним относятся больные с побочными реакциями на ЛП в прошлом, которые проявлялись отеками, высыпаниями, зудом кожи или слизистых оболочек; гематологическими проявлениями — эозинофилией, анемией, агранулоцитозом; респираторными — явлениями беспричинного ринита, бронхоспазмом; сывороточным синдромом — увеличением лимфоузлов, артралгиями, гипертермией, высыпаниями и, наконец, анафилактическим шоком с падением артериального давления или потерей сознания, судорогами, снижением температуры тела;
I этап. 1. Перед назначением ЛП врач должен провести целенаправленный опрос пациента. Если он не указывает на наличие в прошлом каких-либо осложнений приеме ЛП, можно назначать их в необходимом объеме, кроме нижеприведенных категорий лиц, которые относятся к контингенту повышенного риска возникновения ЛА: с повышенной вероятностью возникновения аллергических реакций на лекарственные препараты. К ним относятся больные с побочными реакциями на ЛП в прошлом, которые проявлялись отеками, высыпаниями, зудом кожи или слизистых оболочек; гематологическими проявлениями — эозинофилией, анемией, агранулоцитозом; респираторными — явлениями беспричинного ринита, бронхоспазмом; сывороточным синдромом — увеличением лимфоузлов, артралгиями, гипертермией, высыпаниями и, наконец, анафилактическим шоком с падением артериального давления или потерей сознания, судорогами, снижением температуры тела;
 I этап. 1. 2. 3. больные с аллергическими заболеваниями немедикаментозного генеза (бронхиальная астма, аллергический ринит, крапивница, дерматиты, инсектная аллергия и пр. ); лица, которые имеют (или имели) постоянный профессиональный контакт с лекарствами: мед- и фармработники, сотрудники химпредприятий; больные с аутоиммунными заболеваниями, а также те, кто часто и длительно принимают ЛП.
I этап. 1. 2. 3. больные с аллергическими заболеваниями немедикаментозного генеза (бронхиальная астма, аллергический ринит, крапивница, дерматиты, инсектная аллергия и пр. ); лица, которые имеют (или имели) постоянный профессиональный контакт с лекарствами: мед- и фармработники, сотрудники химпредприятий; больные с аутоиммунными заболеваниями, а также те, кто часто и длительно принимают ЛП.
 II этап. В соответствии с приказом МЗ Украины № 127/18 от 02. 04. 2002 г. кожные пробы с ЛП должны проводиться строго по утвержденной методике. Это связано с многочисленными недостатками рутинно проводимых кожных проб с ЛП (низкое качество растворителей, отсутствие контрольных тестов, применение скарификационного метода и др. ). В связи с этим создан специальный набор для кожной диагностики ЛА, который включает:
II этап. В соответствии с приказом МЗ Украины № 127/18 от 02. 04. 2002 г. кожные пробы с ЛП должны проводиться строго по утвержденной методике. Это связано с многочисленными недостатками рутинно проводимых кожных проб с ЛП (низкое качество растворителей, отсутствие контрольных тестов, применение скарификационного метода и др. ). В связи с этим создан специальный набор для кожной диагностики ЛА, который включает:
 II этап. стабилизированный растворитель для ЛП, позволяющий образовать конъюгат ЛП с белком, в некоторой степени сходный с тем, что образуется в организме при связывании ЛП с белками плазмы крови; положительный (раствор гистамина) и отрицательный контроль; набор ланцетов для прик-теста, что значительно повышает информативность тестирования, унифицирует его, делает более безопасным.
II этап. стабилизированный растворитель для ЛП, позволяющий образовать конъюгат ЛП с белком, в некоторой степени сходный с тем, что образуется в организме при связывании ЛП с белками плазмы крови; положительный (раствор гистамина) и отрицательный контроль; набор ланцетов для прик-теста, что значительно повышает информативность тестирования, унифицирует его, делает более безопасным.
 При выявлении положительной реакции на раствор испытываемого ЛП это фиксируется в медицинских документах больного (амбулаторная, стационарная карта), а препарат и его аналоги запрещают назначать больному. Тестирование с растворами ЛП следует проводить под контролем опытного врача, желательно прошедшего специальную подготовку по этим вопросам и по оказанию неотложной помощи лицам с анафилактическими реакциями.
При выявлении положительной реакции на раствор испытываемого ЛП это фиксируется в медицинских документах больного (амбулаторная, стационарная карта), а препарат и его аналоги запрещают назначать больному. Тестирование с растворами ЛП следует проводить под контролем опытного врача, желательно прошедшего специальную подготовку по этим вопросам и по оказанию неотложной помощи лицам с анафилактическими реакциями.
 III этап. Провокационные пробы. Препараты и наборы для этой цели пока только создаются в Украине. Испытанным, к сожалению, малоинформативным и небезопасным методом является сублингвальный прием. Не оправдала надежд и так называемая полоскательная проба, предложенная российскими аллергологами.
III этап. Провокационные пробы. Препараты и наборы для этой цели пока только создаются в Украине. Испытанным, к сожалению, малоинформативным и небезопасным методом является сублингвальный прием. Не оправдала надежд и так называемая полоскательная проба, предложенная российскими аллергологами.
 IV этап. Лабораторные тесты. Они могут быть осуществлены, начиная с лаборатории районной больницы. При наличии противопоказаний для кожного или провокационного тестирования в спорных, сомнительных или сложных случаях применяют комплекс лабораторных тестов, зависящих от типа аллергических реакций по классификации Джелла-Кумбса.
IV этап. Лабораторные тесты. Они могут быть осуществлены, начиная с лаборатории районной больницы. При наличии противопоказаний для кожного или провокационного тестирования в спорных, сомнительных или сложных случаях применяют комплекс лабораторных тестов, зависящих от типа аллергических реакций по классификации Джелла-Кумбса.
 IV этап. Лабораторные тесты. 1. Выявление реакций анафилактического, Ig. E-зависимого типа: определение в сыворотке крови Ig. Е-антител к препарату методом ИФА определение Ig. E-антител, связанных с базофилами 2. Выявление реакций цитотоксического и промежуточного (отсроченного) типа: определение Ig. G-антител, связанных с гранулоцитами (в реакциях повреждения гранулоцитов) выявление Ig. G тромбоцит-зависимых реакций (тесты агрегации и дегрануляции тромбоцитов под влиянием аллергенов) 3. Регистрация иммунокомплексных реакций: Ig. M и Ig. G антитела в сыворотке крови (ИФА),
IV этап. Лабораторные тесты. 1. Выявление реакций анафилактического, Ig. E-зависимого типа: определение в сыворотке крови Ig. Е-антител к препарату методом ИФА определение Ig. E-антител, связанных с базофилами 2. Выявление реакций цитотоксического и промежуточного (отсроченного) типа: определение Ig. G-антител, связанных с гранулоцитами (в реакциях повреждения гранулоцитов) выявление Ig. G тромбоцит-зависимых реакций (тесты агрегации и дегрануляции тромбоцитов под влиянием аллергенов) 3. Регистрация иммунокомплексных реакций: Ig. M и Ig. G антитела в сыворотке крови (ИФА),
 IV этап. Лабораторные тесты. 4. Диагностика Т- и В-клеточных и замедленных реакций: тест стимуляции препаратом экспрессии CD 25 и других молекул активации; реакции подавления миграции или адгезии лейкоцитов, реакция бласттрансформации лимфоцитов и др. ;
IV этап. Лабораторные тесты. 4. Диагностика Т- и В-клеточных и замедленных реакций: тест стимуляции препаратом экспрессии CD 25 и других молекул активации; реакции подавления миграции или адгезии лейкоцитов, реакция бласттрансформации лимфоцитов и др. ;
 Профилактика ЛА 1. меры общего порядка индивидуальные Меры общего порядка борьба с полипрагмазией изменение порядка работы аптечных учреждений повышение качества выпускаемых и продаваемых препаратов налаживание в учреждениях здравоохранения методов раннего выявления и профилактики ЛА, их тщательный учет, запрещение использования лекарств в качестве консервантов (ацетилсалициловая кислота — при консервировании овощей, левомицетин — при заготовке крови и плазмы, пенициллин — для сохранения мяса при перевозках в жаркую погоду
Профилактика ЛА 1. меры общего порядка индивидуальные Меры общего порядка борьба с полипрагмазией изменение порядка работы аптечных учреждений повышение качества выпускаемых и продаваемых препаратов налаживание в учреждениях здравоохранения методов раннего выявления и профилактики ЛА, их тщательный учет, запрещение использования лекарств в качестве консервантов (ацетилсалициловая кислота — при консервировании овощей, левомицетин — при заготовке крови и плазмы, пенициллин — для сохранения мяса при перевозках в жаркую погоду
 Профилактика ЛА К этим мерам относятся также: проведение разъяснительной работы среди населения повышение подготовки врачей по вопросам ЛА изменение порядка назначения лекарств в амбулаторных и стационарных учреждениях, тщательное обследование больных перед проведением фармакотерапии. Индивидуальные меры профилактики ЛА должны предпринимать лица, принимающие ЛП. Больные должны четко представлять себе небезопасность ЛП и соблюдать необходимые меры предосторожности
Профилактика ЛА К этим мерам относятся также: проведение разъяснительной работы среди населения повышение подготовки врачей по вопросам ЛА изменение порядка назначения лекарств в амбулаторных и стационарных учреждениях, тщательное обследование больных перед проведением фармакотерапии. Индивидуальные меры профилактики ЛА должны предпринимать лица, принимающие ЛП. Больные должны четко представлять себе небезопасность ЛП и соблюдать необходимые меры предосторожности
 Лечение ЛА представляет собой крайне сложную задачу, по сути, речь идет о симптоматическом лечении. при ликвидации последствий аллергических реакций I типа эффективно применение антигистаминных препаратов и системных глюкокортикостероидов (ГКС) II-III типа — системных ГКС; IV типа — ГКС в виде мазей и (при необходимости) системных ГКС.
Лечение ЛА представляет собой крайне сложную задачу, по сути, речь идет о симптоматическом лечении. при ликвидации последствий аллергических реакций I типа эффективно применение антигистаминных препаратов и системных глюкокортикостероидов (ГКС) II-III типа — системных ГКС; IV типа — ГКС в виде мазей и (при необходимости) системных ГКС.
 Лечение ЛА При возникновении ЛА к препаратам, которые нельзя заменить (например, инсулин при сахарном диабете, противотуберкулезные препараты при туберкулезе), можно применять специфическую иммунотерапию (СИТ). Однако это можно осуществить лишь в специализированном учреждении и с помощью врачей, которые имеют опыт проведения СИТ, поскольку она небезопасна.
Лечение ЛА При возникновении ЛА к препаратам, которые нельзя заменить (например, инсулин при сахарном диабете, противотуберкулезные препараты при туберкулезе), можно применять специфическую иммунотерапию (СИТ). Однако это можно осуществить лишь в специализированном учреждении и с помощью врачей, которые имеют опыт проведения СИТ, поскольку она небезопасна.
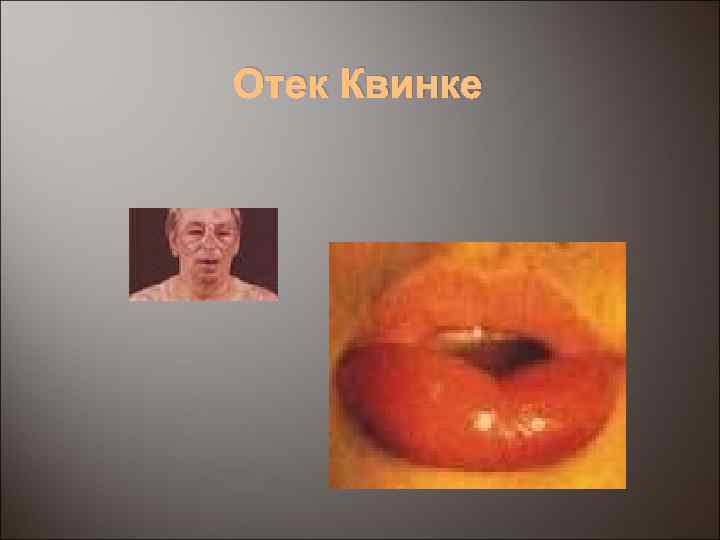 Отек Квинке
Отек Квинке
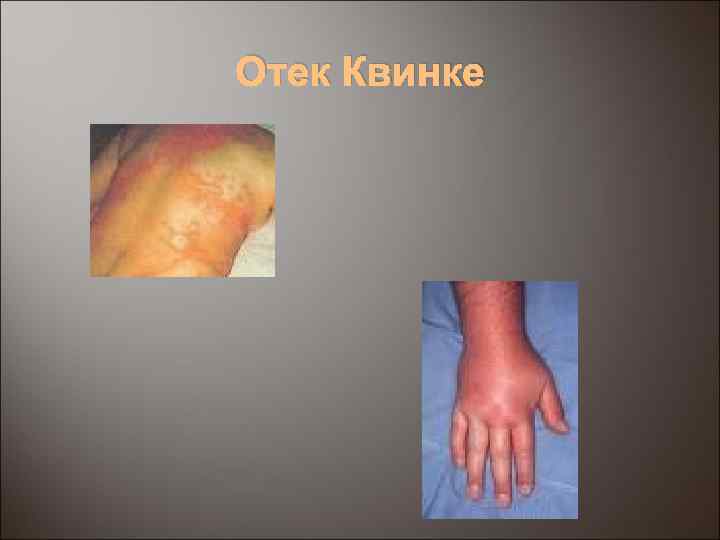 Отек Квинке
Отек Квинке
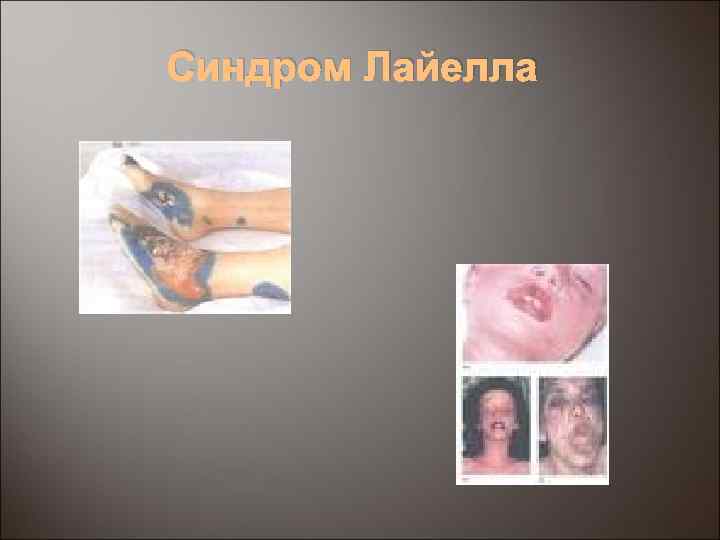 Синдром Лайелла
Синдром Лайелла
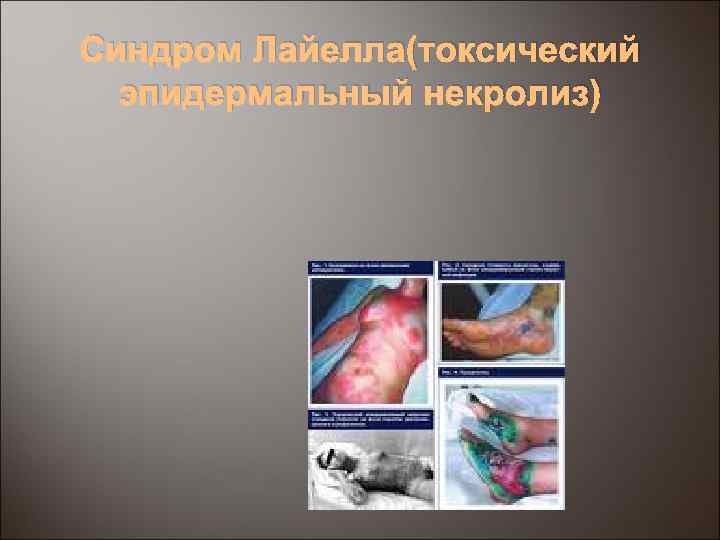 Синдром Лайелла(токсический эпидермальный некролиз)
Синдром Лайелла(токсический эпидермальный некролиз)
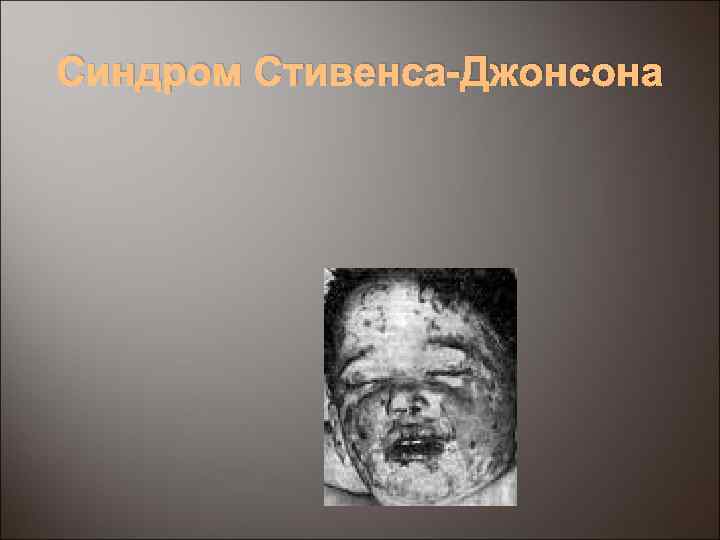 Синдром Стивенса-Джонсона
Синдром Стивенса-Джонсона
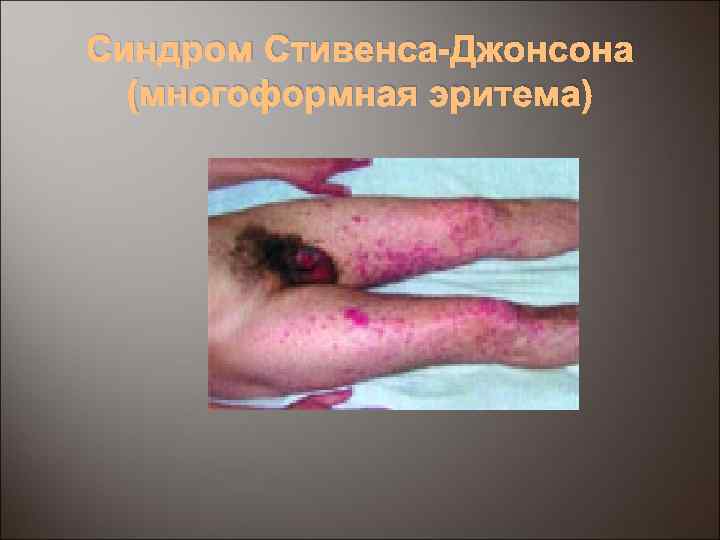 Синдром Стивенса-Джонсона (многоформная эритема)
Синдром Стивенса-Джонсона (многоформная эритема)


