ЛЕЙКОЗЫ Гемобластоз • Лейкоз опухоль,


ЛЕЙКОЗЫ

Гемобластоз • Лейкоз опухоль, исходящая из родоначальных кроветворных клеток • Лимфомы - исходят из кроветворных лимфоидных клеток внекостномозговой локализации селезенки, лимфатических узлов • Лимфогранулематоз • Неходжкинские злокачественные лимфомы

Определение: • это опухоль, исходящая из кроветворных клеток костного мозга, в основе которой лежит неконтролируемый рост клеток с преобладанием процессов пролиферации над явлениями нормальной клеточной дифференцировки и образованием очагов патологического кроветворения в органах и тканях, в норме в гемопоэзе не участвующих

Этиология лейкозов: • Ионизирующее излучение • Химические канцерогены • Вирусы • Генетические факторы

Патогенез лейкозов • мутационно-клоновая теория • Лейкозогенный фактор действует на СКК II или III классов костного мозга • - необратимое изменение генетического материала - активация онкогенов и инактивация антионкогенов - опухолевая трансформация клетки. • Эта стадия клинически себя не проявляет.

• Клетка становится иммортализованной и приобретает свойство беспредельности роста. • Избыточная пролиферация клеток - образуется клон лейкозных клеток в костном мозге. • Эта стадия клинически себя не проявляет.

• Инфильтрация опухолевого клона на весь костный мозг. • Нормальное кроветворение угнетается и заменяется атипичным, т. к: – во-первых, кроветворные клетки вытесняются лейкозными чисто механически, – во-вторых, лейкозные клетки – ловушки глюкозы и др. метаболитов, поэтому нормальные клетки костного мозга (КМ) погибают в результате конкуренции, – в-третьих, опухолевые клетки выделяют ферменты и нормальные клетки КМ гибнут.

• Таким образом, в периферической крови возникает и прогрессирует панцитопения – уменьшение числа зрелых клеток (нейтропения, лимфопения, анемия, тромбоцитопения). • На этом этапе: – либо случайно обнаруживается в ПК уменьшение числа клеток; – либо уже появляются клинические симптомы панцитопении: – анемический синдром – геморрагический синдром – инфекционный синдром

• Отмечается метастазирование лейкозных клеток по всему организму. • Появляются внекостномозговые (экстрамедуллярные) очаги кроветворения – в лимфоузлах, селезенке и др. В этих органах лейкозные клетки пролиферируют и поэтому размеры этих органов увеличиваются и возникает их дисфункция. • На этом этапе лейкоз излечим, т. к. чаще наблюдается моноклоновая стадия (клетки одинаковы по генотипу и фенотипу) и опухоль чувствительна к химиотерапии. • Появляются: • метастатический (гиперпластический) синдром • интоксикационный синдром

• Опухоль превращается в поликлоновую, т. к. лейкозные клетки имеют генетическую нестабильность. • Появляются разные по генотипу и фенотипу лейкозные клетки → это приводит к появлению разных клонов лейкозных клеток → отмечается опухолевая прогрессия → резистентность к химиотерапии → может быть гибель больного. • Моноклоновый период бывает длительным по сравнению с поликлоновым. Например: при ХМЛ 9/10 всего срока болезни – моноклоновый период, а 1/10 – поликлоновый финальный период.

Общие нарушения в организме при лейкозах • Анемический синдром • Геморрагический синдром • Интоксикационный синдром • Инфекционный синдром • Метастатический (гиперпластический) синдром

Анемический синдром • При этом наблюдаются клинические симптомы гипоксии. • Анемии при лейкозах связаны • с угнетением эритропоэза, • с укорочением жизни • с гемолизом эритроцитов из-за их функциональной неполноценности (эритроциты образуются не в КМ, а во внекостномозговых очагах кроветворения) • с токсическим воздействием на эритроциты продуктов распада кроветворных клеток

Геморрагический синдром • наблюдаются кровотечения из носа, десен, кишечника • Это обусловлено снижением тромбоцитопоэза и возникновением тромбоцитопений (продукционного генеза), в ряде случаев – с тромбоцитопатий.

Интоксикационный синдром • Возникает из-за увеличения токсических продуктов, образующихся при распаде лейкозных и нормальных гемопоэтических клеток. • Клинически наблюдается лихорадка, ночной пот, слабость.

Инфекционный синдром • При лейкозах наблюдается подверженность к развитию инфекционных заболеваний, • Снижения или отсутствия фагоцитарной активности нейтрофилов (при ОЛ - из-за нейтропениии, при ХМЛ – из-за того, что в крови наблюдается большое количество незрелых нейтрофилов V класса, а они неспособны к фагоцитозу), • при ХЛЛ наблюдается функциональная неполноценность лимфоцитов и, следовательно, серьезное нарушение иммунитета.

Метастатический (гиперпластический) синдром • Он обусловлен появлением в различных органах экстрамедуллярных очагов кроветворения в лимфоузлах, селезенке, печени, коже, яичках, легких, миокарде, почках, мозговых оболочках.

В клинике наблюдается: • увеличение лимфоузлов (они плотные, безболезненные), из-за этого сдавление различных органов и появление соответствующей клиники; • гепатоспленомегалия, боль в области печени, инфаркты и разрывы селезенки; • увеличение тимуса (при Т-клеточных лейкозах) может нарушать дыхание и уменьшать венозный возврат крови к сердцу; • увеличение яичек; • очаги появляются в почках, легких, миокарде и возникает соответствующая клиника; • лейкемиды (уплотнения) кожи;

В клинике наблюдается: • нарушения ЦНС (особенно при ОЛ); наблюдается пролиферация лейкозных клеток в мозговых оболочках и развитие лейкемического менингита (особенно при ОЛЛ). У больных могут наблюдаться парезы, параличи. Указанные нарушения в ЦНС называются «нейролейкоз» ( «нейролейкемия» ); • боли в костях, позвоночнике (за счет поражения КМ при лейкозе); • может быть гиперплазия десен, поражение ротовой полости – гингивиты, стоматиты; • - в крови при лейкозах часто наблюдается гиперлейкоцитоз, что приводит к увеличению вязкости крови, а значит, к нарушению микроциркуляции в различных органах. При этом может быть блокада легочных капилляров, нарушение мозгового кровообращения. Указанные нарушения усугубляются тромбоцитопенией и тромбоцитопатией. •

В клинике наблюдается: • Т. о. клиническая картина разнообразна, богата на проявления. Поэтому по клинике врач должен заподозрить лейкоз (поставить предварительный диагноз) и отправить больного на обследование в гематологическую лабораторию.

Классификации лейкозов • по патогенетическому принципу острые (ОЛ) и хронические (ХЛ)

Острые лейкозы • ОЛ – опухоль, исходящая из КМ, с полной утратой способности кроветворных клеток к дифференцировке. Наблюдается блок дифференцировки на определенном уровне созревания – на уровне IV класса.

Формула острого лейкоза • пролиферация «+» • дифференцировка «-» • Субстрат опухоли - клетки II, IV классов.

Картина крови при ОЛ на развернутой стадии: • IV класс – несколько десятков % (не менее 15 %) • V класс – отсутствует, это называется лейкемическим зиянием • VI класс – существенно снижается (нейтропения, лимфопения)

Картина крови при ОЛ на развернутой стадии: • Анемия • Тромбоцитопения • Общее количество лейкоцитов в ПК может быть нормальным, пониженным, повышенным. • Гиперлейкоцитоз (более 50 Г/л) с бластозом наблюдается у 10 % больных ОЛ. • Панцитопения (снижаются зрелые клетки), поэтому клиническое течение болезни быстрое.

Стадии ОЛ: • 1. Начальная стадия (первичная атака заболевания) • Медленное начало - слабость, недомогание, бледность кожных покровов, слизистых вследствие анемии, петехии, носовые кровотечения (проявление тромбоцитопении и тромбоцитопатии). • У 1/5 больных начало заболевания острое, протекает под видом некротической ангины, гриппа. Может быть клиника пневмонии, стоматита, гингивита вплоть до развития септических осложнений (вследствие нейтропении, лимфопении и нарушения функциональной активности нейтрофилов и лимфоцитов). • Может быть и медленное начало (слабость, недомогание, бледность кожных покровов, слизистых вследствие анемии, петехии, носовые кровотечения (проявление тромбоцитопении и тромбоцитопатии). •

Стадии ОЛ: • С лейкозной инфильтрацией связаны такие симптомы, как боли в костях, позвоночнике. • Проявлением гиперпластического синдрома могут быть увеличение миндалин, лимфоузлов, печени, селезенки. • Для всех острых лейкозов свойственны симптомы интоксикации – лихорадка, потливость, прогрессирующая слабость. •

Стадии ОЛ: • 2. Развернутая стадия – складывается из чередования ремиссий и рецидивов: а) Полная ремиссия - нормализация клинической симптоматики, нормализация картины крови и КМ (не менее 1 месяца) б) Неполная ремиссия – состояние, при котором нормализуются клинические показатели и гемограмма, но в пунктате КМ сохраняется не более 20% бластных клеток. • Рецидив - характеризуется клинической симптоматикой, аналогичной начальному периоду заболевания, но ее интенсивность и скорость развития более выражены и труднее поддаются терапевтическому воздействию.

Стадии ОЛ: • 3. Терминальная стадия – это завершающий этап опухолевой прогрессии при полном истощении нормального кроветворения и резистентности к цитостатической терапии. • При назначении антилейкозных средств быстро развивается панцитопения. • Причиной гибели пациентов могут быть различные гнойно-септические осложнения (перитонит, пневмония, сепсис), тяжелый геморрагический синдром (кровотечение, ДВС-синдром, кровоизлияние в головной мозг). • Выздоровление – полная ремиссия, сохраняющаяся 5 и более лет.
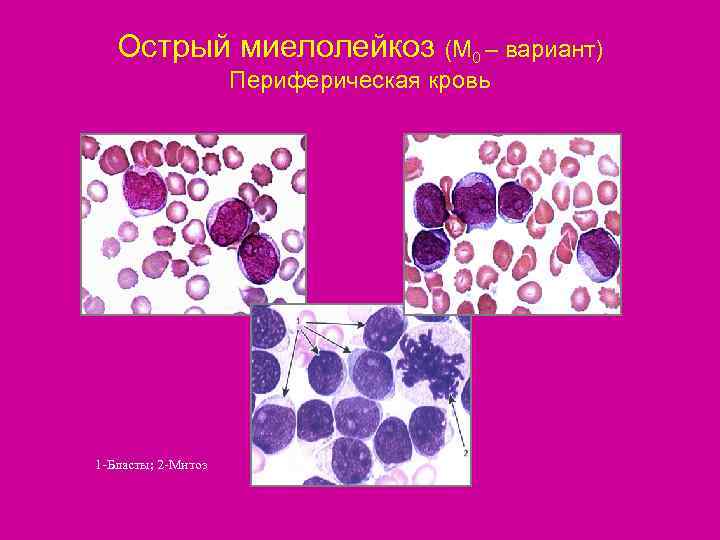
Острый миелолейкоз (М 0 – вариант) Периферическая кровь 1 -Бласты; 2 -Митоз
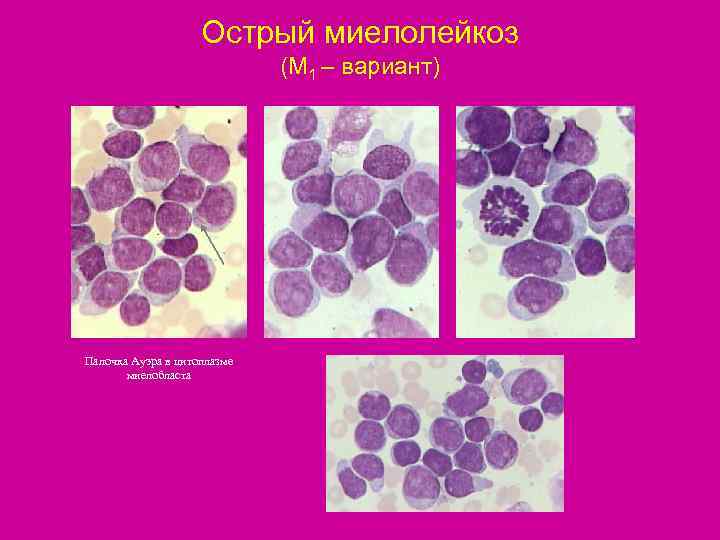
Острый миелолейкоз (М 1 – вариант) Палочка Ауэра в цитоплазме миелобласта
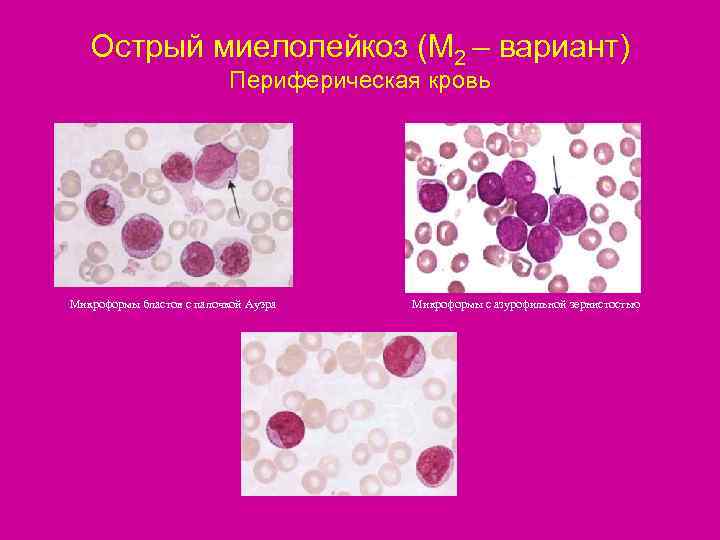
Острый миелолейкоз (М 2 – вариант) Периферическая кровь Микроформы бластов с палочкой Ауэра Микроформы с азурофильной зернистостью
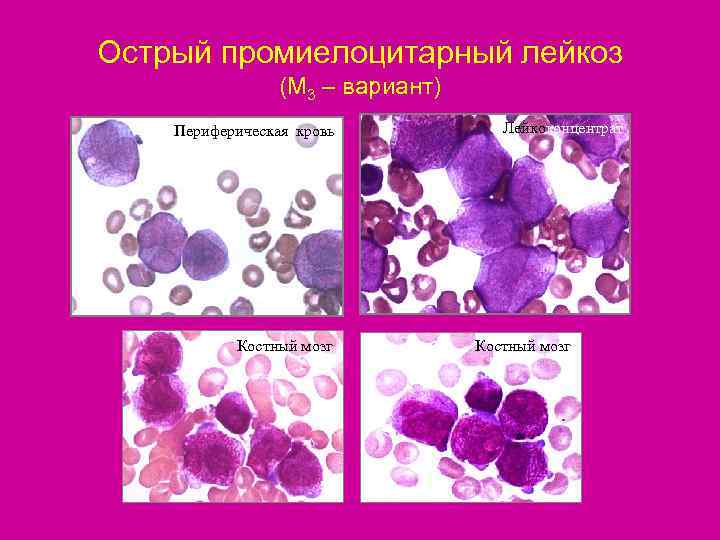
Острый промиелоцитарный лейкоз (М 3 – вариант) Периферическая кровь Лейкоконцентрат Костный мозг
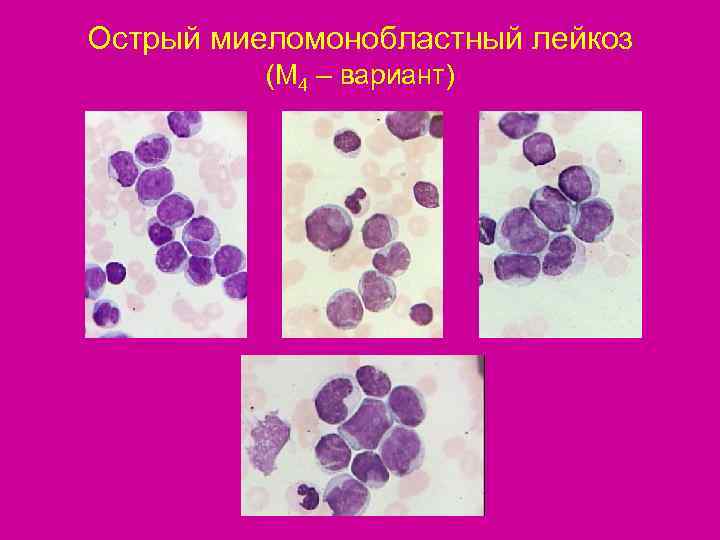
Острый миеломонобластный лейкоз (М 4 – вариант)
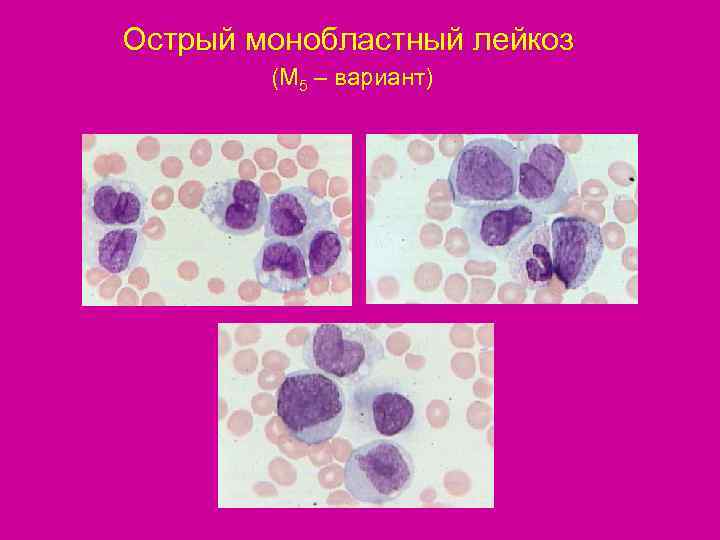
Острый монобластный лейкоз (М 5 – вариант)
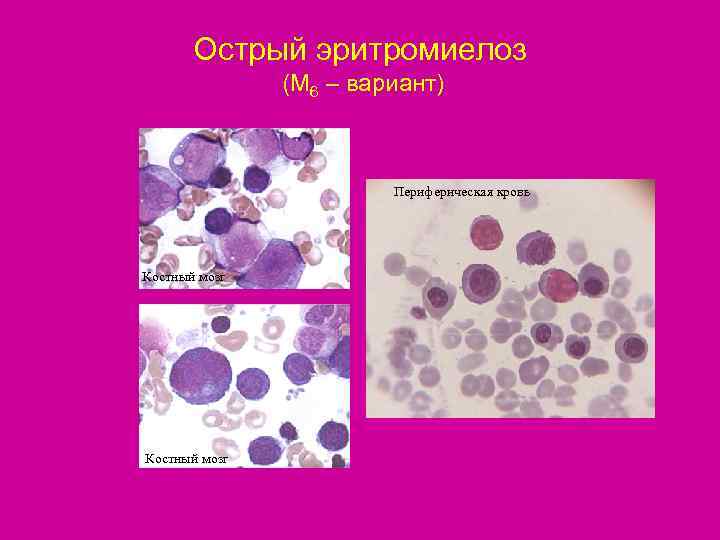
Острый эритромиелоз (М 6 – вариант) Периферическая кровь Костный мозг
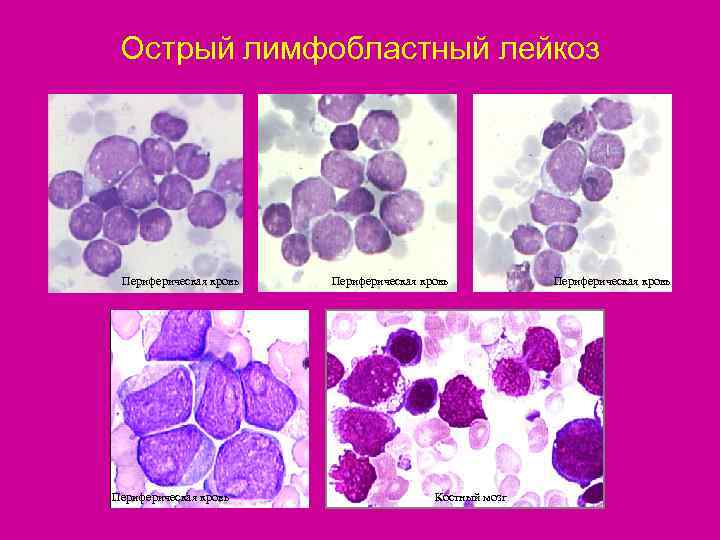
Острый лимфобластный лейкоз Периферическая кровь Костный мозг

Хронические лейкозы • – опухоль, исходящая из КМ, с частичной задержкой способности кроветворных клеток к дифференцировке.

Формула ХЛ: • пролиферация «+» • дифференцировка «±» • Субстрат опухоли при ХЛ составляют клетки различной степени зрелости (бластные, созревающие и зрелые).

Картина крови при ХЛ на развернутой стадии: • IV класс – обычно несколько % (менее 15 %) • V класс – повышенное количество по сравнению с нормой (повышаются ПЯН, появляются ММ, М, ПМ; появляются пролимфоциты, промоноциты) • VI класс – меньше, чем в норме, но больше, чем при ОЛ • Может быть анемия разной степени выраженности, тромбоцитопении, тромбоцитопатии. • При ХЛ в крови имеются клетки разной степени зрелости, поэтому при ХЛ по сравнению с ОЛ более длительное и доброкачественное течение.

ХЛ выделяют 2 стадии • Развернутая (моноклоновая ) • Длительное, компенсированное течение болезни; обычно лечение в режиме монохимиотерапии; длительность - годы.

ХЛ выделяют 2 стадии 2. Терминальная ( поликлоновая ) Развивается « бластный криз» - появление в ПК и КМ значительного количества бластных клеток. Прогрессирует цитопения ( анемия, тромбоцитопения, лейкопения). Возникают лейкемические инфильтраты в различных тканях и органах. Требуется полихимиотерапия. Значительно увеличивается вероятность летального исхода.

Картина крови 2 стадии ХЛ • На начальной стадии: • Количество лейкоцитов-нормальное или незначительно повышенное; анемия-отсутствует; тромбоцитопения- отсутствует; абсолютный лимфоцитоз. • На развернутой стадии: • Нарастает лейкоцитоз, наблюдаются нормохромная анемия и тромбоцитопения; относительный и абсолютный лимфоцитоз. • IV класс-несколько % лимфобластов • V класс-пролимфоциты • VI класс-лимфоцитоз, существенно снижены СЯН • Кроме этого наблюдаются тени Боткина-Гумпрехта, голые ядра лимфоцитов, двуядерные лимфоциты (формы Риддера).

Классификации ОЛ • По морфо-функциональному принципу (по морфологии бластных клеток и их цитохимической характеристике ). • Каждый вид бластной клетки имеет свои цитохимические характеристики ( например, лимфобласт имеет гликоген, монобласт- неспецифические эстеразы, миелобласт характеризуется положительными реакциями на гликоген- диффузно, на миелопероксидазу, на липиды).
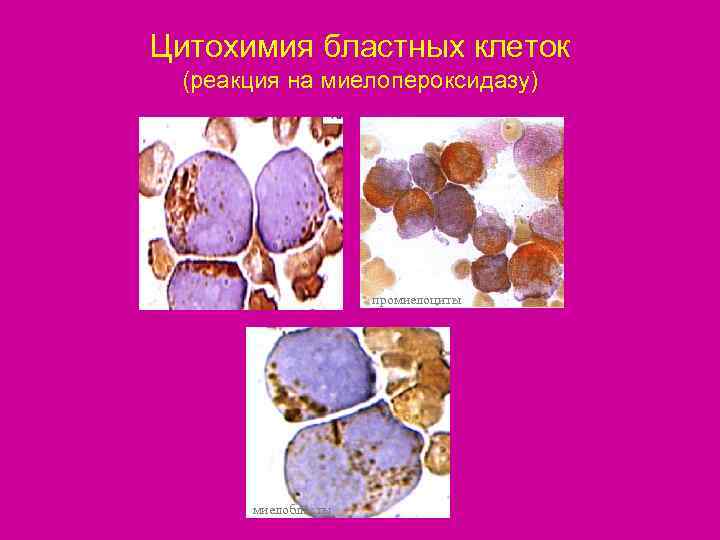
Цитохимия бластных клеток (реакция на миелопероксидазу) промиелоциты миелобласты
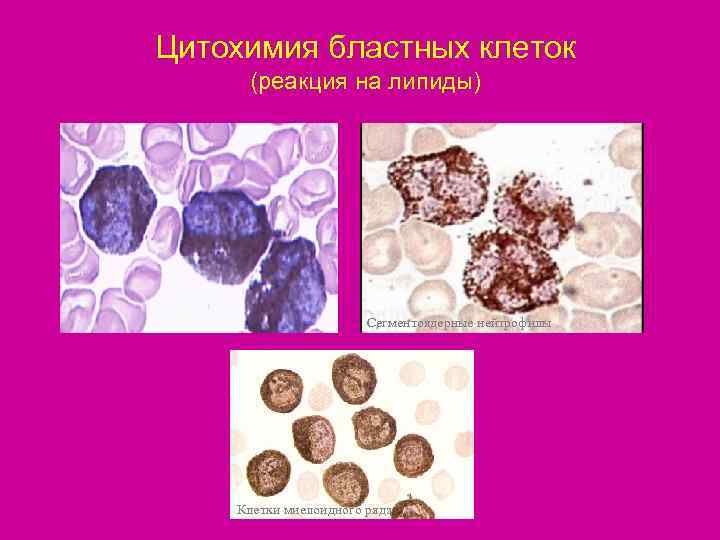
Цитохимия бластных клеток (реакция на липиды) Сегментоядерные нейтрофилы Клетки миелоидного ряда
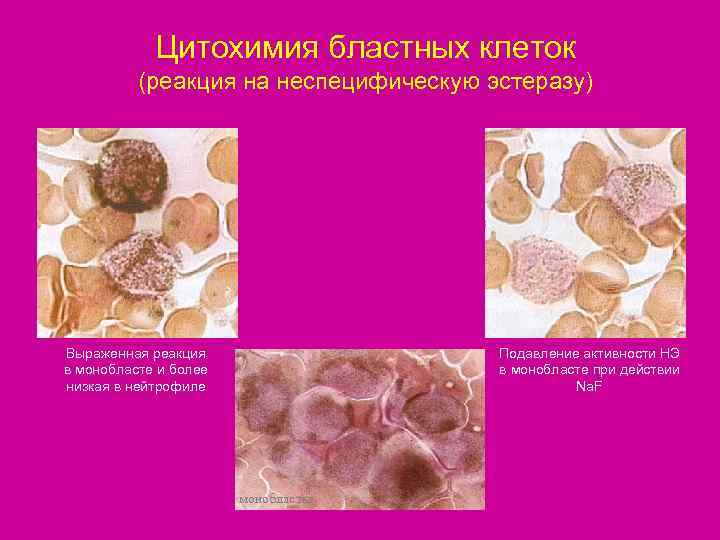
Цитохимия бластных клеток (реакция на неспецифическую эстеразу) Выраженная реакция Подавление активности НЭ в монобласте и более в монобласте при действии низкая в нейтрофиле Na. F монобласты
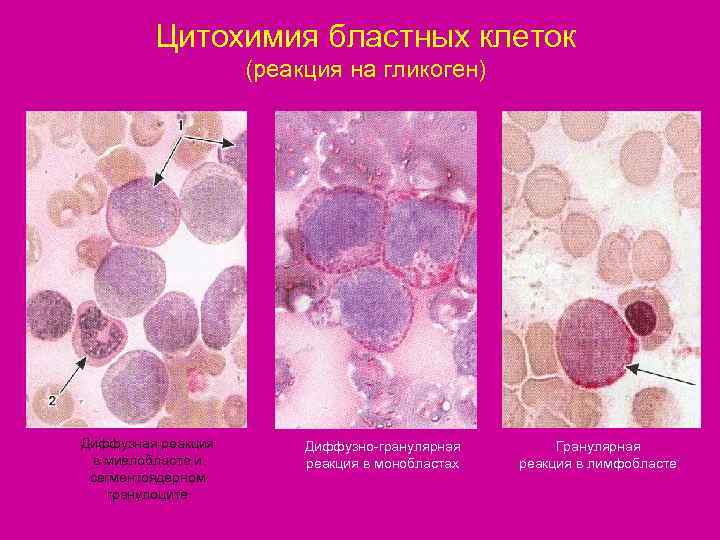
Цитохимия бластных клеток (реакция на гликоген) Диффузная реакция Диффузно-гранулярная Гранулярная в миелобласте и реакция в монобластах реакция в лимфобласте сегментоядерном гранулоците
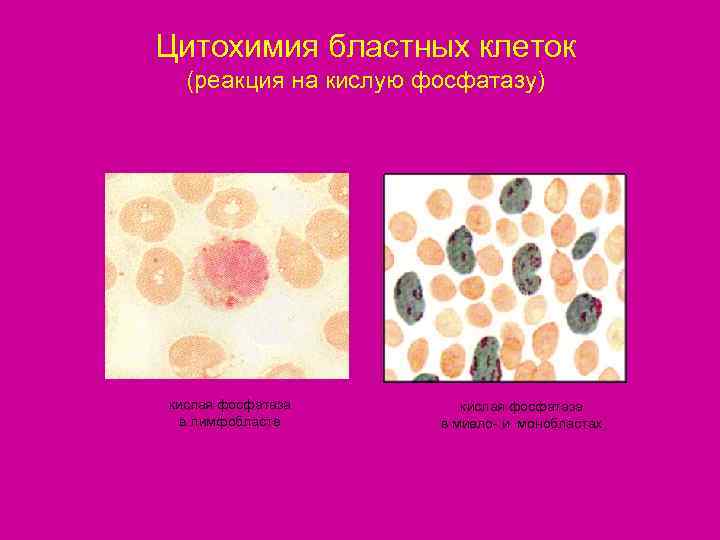
Цитохимия бластных клеток (реакция на кислую фосфатазу) кислая фосфатаза в лимфобласте в миело- и монобластах

Классификации ОЛ • На основании этого выделяют следующие варианты ОЛ: • 1. Острый лимфобластный • 2. Острый миелобластный • 3. Острый монобластный • 4. Острый эритромиелоз • 5. Острый промиелоцитарный • 6. Острый мегакариобластный • 7. Острый недифференцируемый

• ФАБ (в 1976 г. французские, американские и британские гематологи создали классификацию, которая широко используется в клинической практике в настоящее время ; она неоднократно пересматривалась и уточнялась, кардинально пересматривалась в 1991 г. ). Классификация основана на морфологических, цитохимических, а также иммунологических и цитогенетических признаках лейкозных клеток.

Иммунологическая классификация острых лимфобластных лейкозов (ОЛЛ) - ( EGIL, 1995). • Иммунологическая (иммунофенотипическая) классификация основана на экспрессии определенных антигенов на поверхности лейкозных клеток. Различные стадии дифференцировки лимфоидных клеток характеризуются экспрессией специфических антигенов, выявление которых позволяет установить блок дифференцировки лейкозных клеток.

Классификация хронических лейкозов • ХЛ миелоидные (миелопролиферативные заболевания) • Хронический миелолейкоз (ХМЛ) • Сублейкемический миелоз (миелофиброз) • Эритремия (истинная полицитемия, болезнь Вакеза) • Хронический моноцитарный лейкоз • Хронический мегакариоцитарный лейкоз • ХЛ лимфоидные • Т-клеточные (реже встречаются, более тяжелое течение) • Т-клеточный хронический лимфолейкоз • Т-пролимфоцитарный лейкоз • В-клеточные (чаще встречаются) • В-клеточный хронический лимфолейкоз • В-пролимфоцитарный лейкоз • Волосатоклеточный лейкоз • Миеломная болезнь • Макроглобулинемия Вальденстрема • Болезнь тяжелых цепей
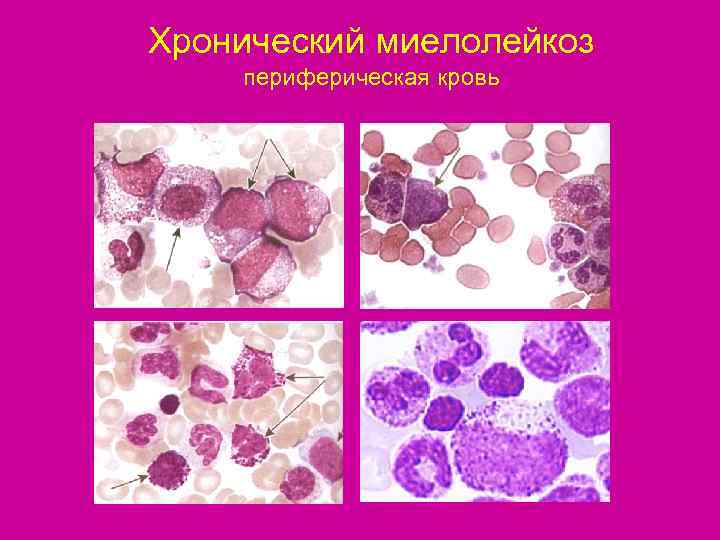
Хронический миелолейкоз периферическая кровь
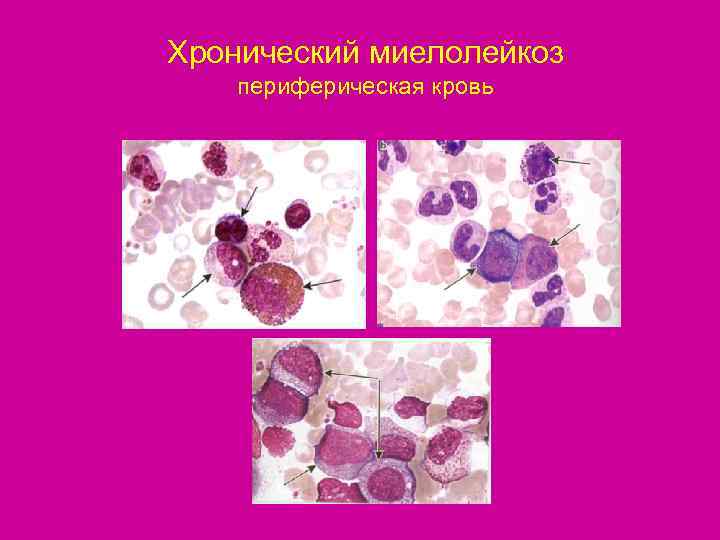
Хронический миелолейкоз периферическая кровь
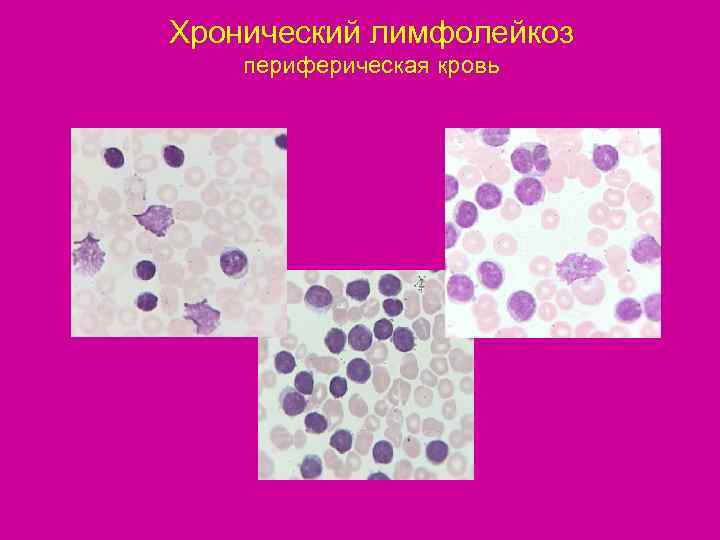
Хронический лимфолейкоз периферическая кровь
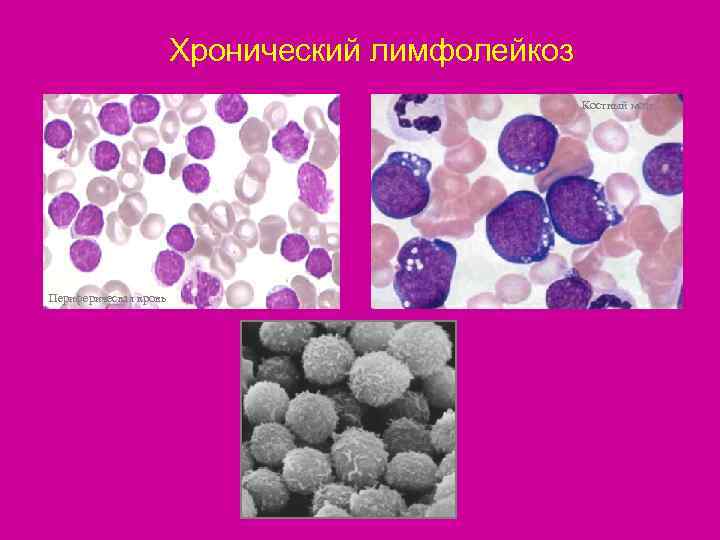
Хронический лимфолейкоз Костный мозг Периферическая кровь
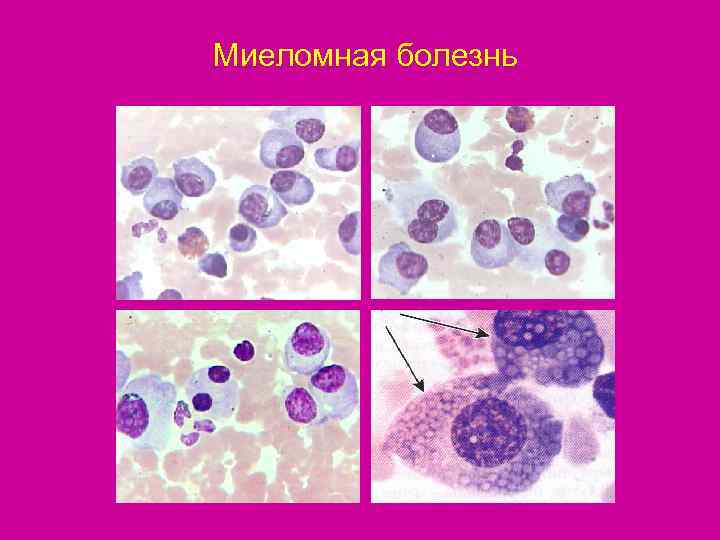
Миеломная болезнь
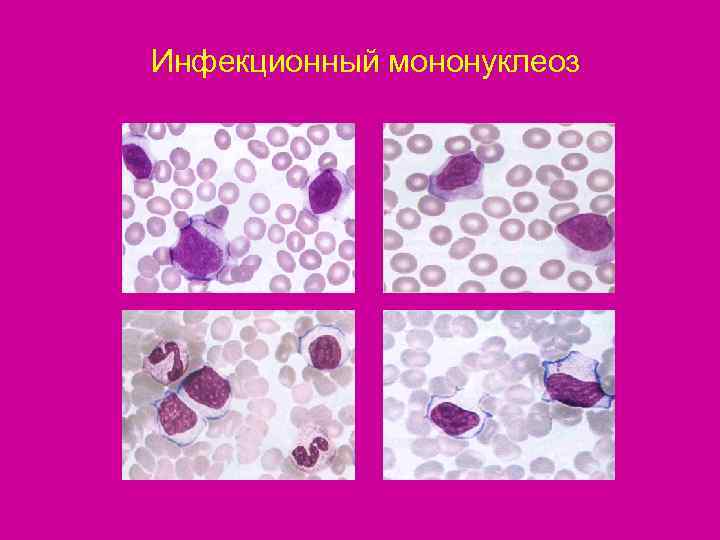
Инфекционный мононуклеоз
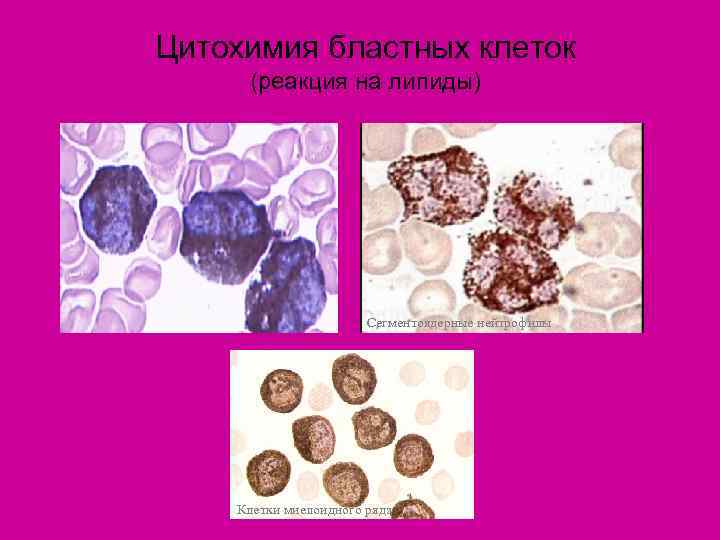
Цитохимия бластных клеток (реакция на липиды) Сегментоядерные нейтрофилы Клетки миелоидного ряда
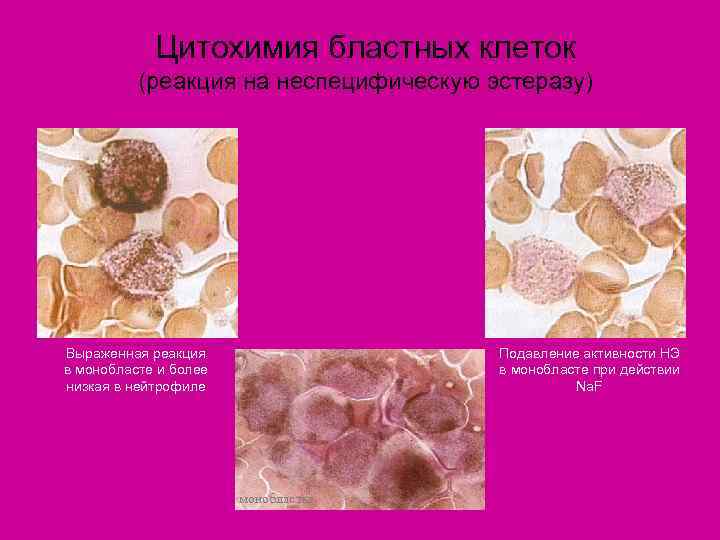
Цитохимия бластных клеток (реакция на неспецифическую эстеразу) Выраженная реакция Подавление активности НЭ в монобласте и более в монобласте при действии низкая в нейтрофиле Na. F монобласты
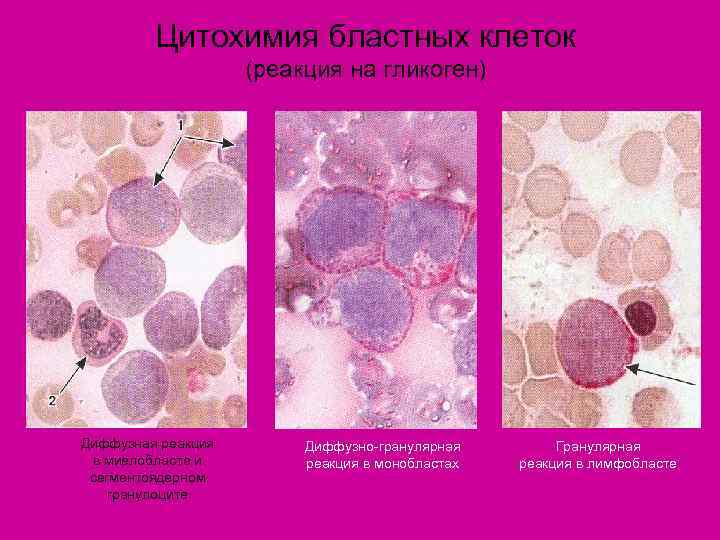
Цитохимия бластных клеток (реакция на гликоген) Диффузная реакция Диффузно-гранулярная Гранулярная в миелобласте и реакция в монобластах реакция в лимфобласте сегментоядерном гранулоците

Алгоритм диагностики лейкозов • Исследование периферической крови (ПК): • - общее количество лейкоцитов, лейкоцитарная формула, • - цитохимия клеток крови. • Исследование костного мозга: – морфологическое исследование (миелограмма, общее количество миелокариоцитов); – цитохимическое исследование клеток КМ. • Иммунофенотипирование лейкозных клеток ПК и КМ. • Цитогенетическое исследование лейкозных клеток.

