лейкозы 1.ppt
- Количество слайдов: 29
 Лейкоз
Лейкоз
 ЛЕЙКОЗЫ - опухоли, которые возникают с кроветворных клеток костного мозга, распространяясь поражают не только органы кроветворения, но и другие органы и системы.
ЛЕЙКОЗЫ - опухоли, которые возникают с кроветворных клеток костного мозга, распространяясь поражают не только органы кроветворения, но и другие органы и системы.
 Острый лейкоз - патологическим субстратом являются бластные клетки (клетки І-ІV ряда) - 8595 % Хронический лейкоз - патологическим субстратом являются зрелые или созревающие клетки - до 5%.
Острый лейкоз - патологическим субстратом являются бластные клетки (клетки І-ІV ряда) - 8595 % Хронический лейкоз - патологическим субстратом являются зрелые или созревающие клетки - до 5%.
 Основные причины возникновения лейкозов І. Экзогенные: 1. Вирусы - ретровирус, вирус герпеса, Эпштейн-Бара; 2. Химические вещества - бензол, индол, полициклические углеводы, жирные кислоты, пестициды; 3. Лекарственные вещества - нестероидные противоспалительные, левомицетин, цитостатики, витамин К; 4. Ионизирующее и электромагнитное
Основные причины возникновения лейкозов І. Экзогенные: 1. Вирусы - ретровирус, вирус герпеса, Эпштейн-Бара; 2. Химические вещества - бензол, индол, полициклические углеводы, жирные кислоты, пестициды; 3. Лекарственные вещества - нестероидные противоспалительные, левомицетин, цитостатики, витамин К; 4. Ионизирующее и электромагнитное
 ІІ. Эндогенные: 1. Продукты нарушения обмена веществ - обмена триптофана, тирозина, желчные кислоты, половые гормоны; 2. Врожденные иммунодефициты - с-м Луи -Бар, Брутона, Вискотта-Олдрича, анемия Фанкони; 3. Хромосомные мутации - транслокация (обмен участками негомогенных хромосом), делеция (потеря участка хромосомы), дупликация, инверсия.
ІІ. Эндогенные: 1. Продукты нарушения обмена веществ - обмена триптофана, тирозина, желчные кислоты, половые гормоны; 2. Врожденные иммунодефициты - с-м Луи -Бар, Брутона, Вискотта-Олдрича, анемия Фанкони; 3. Хромосомные мутации - транслокация (обмен участками негомогенных хромосом), делеция (потеря участка хромосомы), дупликация, инверсия.
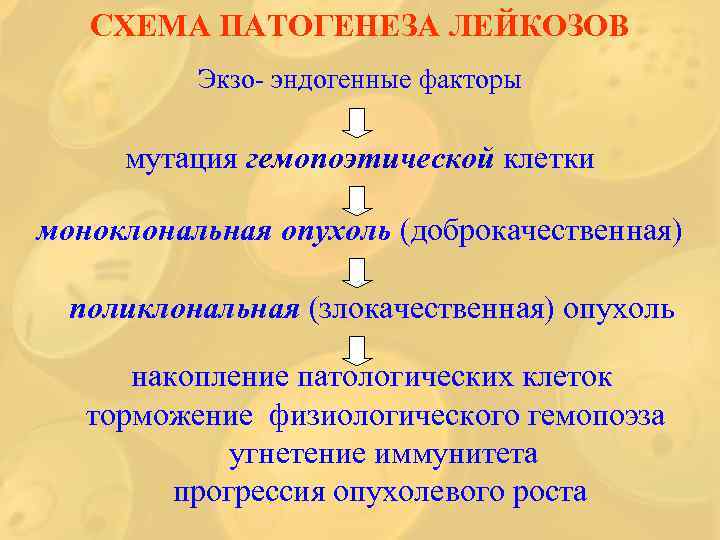 СХЕМА ПАТОГЕНЕЗА ЛЕЙКОЗОВ Экзо- эндогенные факторы мутация гемопоэтической клетки моноклональная опухоль (доброкачественная) поликлональная (злокачественная) опухоль накопление патологических клеток торможение физиологического гемопоэза угнетение иммунитета прогрессия опухолевого роста
СХЕМА ПАТОГЕНЕЗА ЛЕЙКОЗОВ Экзо- эндогенные факторы мутация гемопоэтической клетки моноклональная опухоль (доброкачественная) поликлональная (злокачественная) опухоль накопление патологических клеток торможение физиологического гемопоэза угнетение иммунитета прогрессия опухолевого роста
 КЛАССИФИКАЦИЯ ЛЕЙКОЗОВ по клинико-гематологической картине: Острый лейкоз Хронический лейкоз по цитохимическим свойствам бластных клеток (ВОЗ, 1979): Острый лимфобластный Острый нелимфобластный лейкоз
КЛАССИФИКАЦИЯ ЛЕЙКОЗОВ по клинико-гематологической картине: Острый лейкоз Хронический лейкоз по цитохимическим свойствам бластных клеток (ВОЗ, 1979): Острый лимфобластный Острый нелимфобластный лейкоз
 ФАБ-классификация І. Острый лимфобластный лейкоз (ОЛЛ) 1. Цитологические типы клеток: L 1 - малые размеры, мало цитоплазмы L 2 - средние р-ры, больше цитоплазмы, измененное ядро L 3 - крупные клетки, вакуолизация цитоплазмы 2. Иммунологические подтипы: * О-ОЛЛ (О-клеточный) - ни Т, ни В - развитие лейкозных клеток блокированный на очень ранних этапах * пре-Т-клеточный ОЛЛ * Т-ОЛЛ * пре-В-ОЛЛ * В-ОЛЛ
ФАБ-классификация І. Острый лимфобластный лейкоз (ОЛЛ) 1. Цитологические типы клеток: L 1 - малые размеры, мало цитоплазмы L 2 - средние р-ры, больше цитоплазмы, измененное ядро L 3 - крупные клетки, вакуолизация цитоплазмы 2. Иммунологические подтипы: * О-ОЛЛ (О-клеточный) - ни Т, ни В - развитие лейкозных клеток блокированный на очень ранних этапах * пре-Т-клеточный ОЛЛ * Т-ОЛЛ * пре-В-ОЛЛ * В-ОЛЛ
 ІІ. Острый нелимфобластный лейкоз (ОЛЛ): 1. Миелобластный 2. Промиелоцитарный 3. Миеломоноцитарный 4. Монобластный 5. Эритромиелоз 6. Не дифференцированный
ІІ. Острый нелимфобластный лейкоз (ОЛЛ): 1. Миелобластный 2. Промиелоцитарный 3. Миеломоноцитарный 4. Монобластный 5. Эритромиелоз 6. Не дифференцированный
 Периоды острого лейкоза: I. Начальный II. Период разгара заболевания III. Период ремиссии IV. Период обострения (рецидив) V. Терминальный период
Периоды острого лейкоза: I. Начальный II. Период разгара заболевания III. Период ремиссии IV. Период обострения (рецидив) V. Терминальный период
 Начальный период - 1 -3 мес. - характеризуется признаками неспецифической интоксикации, оссалгиями (патогномоничный синдром) Кровь: умеренная анемия, стойкая лейко-, тромбоцитопения, ускоренная СОЭ. В норме бластных клеток в костном мозге - 0, 5 -1, 5 %.
Начальный период - 1 -3 мес. - характеризуется признаками неспецифической интоксикации, оссалгиями (патогномоничный синдром) Кровь: умеренная анемия, стойкая лейко-, тромбоцитопения, ускоренная СОЭ. В норме бластных клеток в костном мозге - 0, 5 -1, 5 %.
 Период разгара 1) интоксикационный 2) пролиферативный (гиперпластический) Генерализованное увеличение лимфатических узлов
Период разгара 1) интоксикационный 2) пролиферативный (гиперпластический) Генерализованное увеличение лимфатических узлов
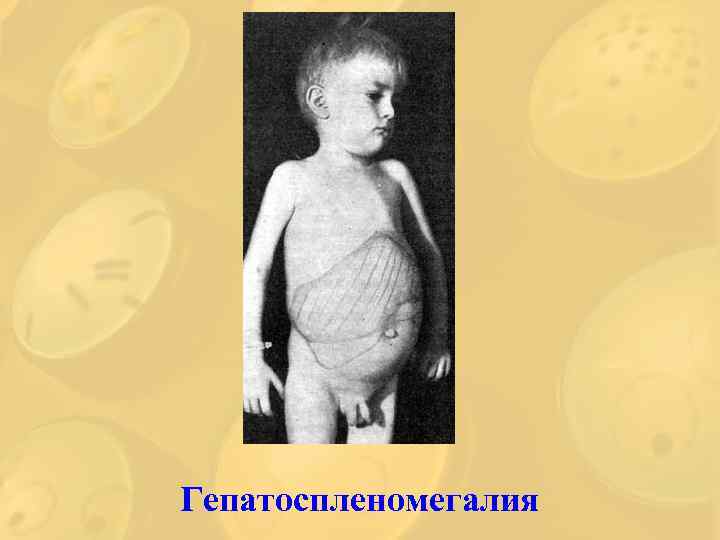 Гепатоспленомегалия
Гепатоспленомегалия
 Период разгара 3) анемичный 4) геморрагический 5) некротическое поражение кожи, слизистых 6) поражение костной системы 7) нейролейкоз.
Период разгара 3) анемичный 4) геморрагический 5) некротическое поражение кожи, слизистых 6) поражение костной системы 7) нейролейкоз.
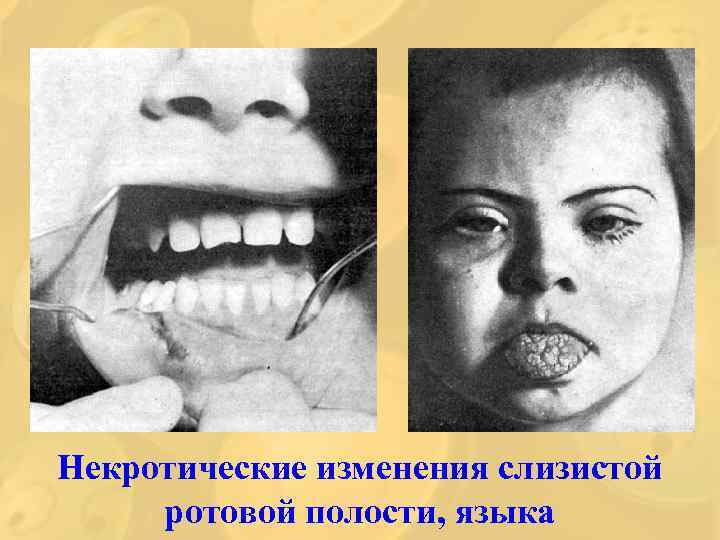 Некротические изменения слизистой ротовой полости, языка
Некротические изменения слизистой ротовой полости, языка
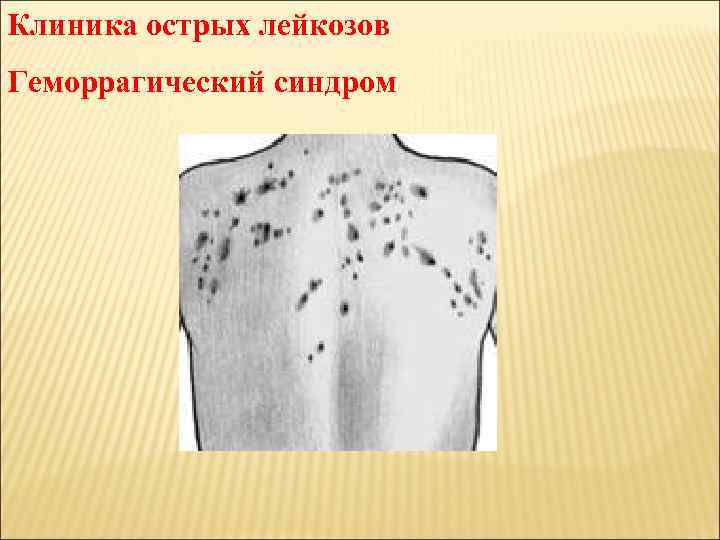 Клиника острых лейкозов Геморрагический синдром
Клиника острых лейкозов Геморрагический синдром
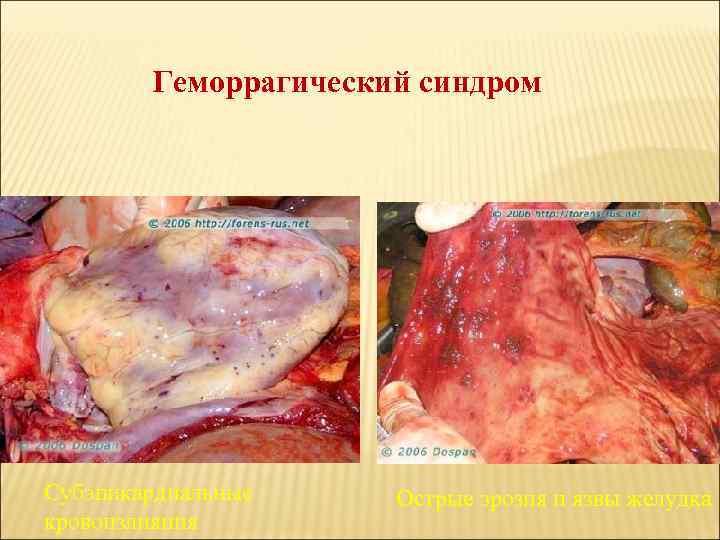 Геморрагический синдром Субэпикардиальные кровоизлияния Острые эрозия и язвы желудка
Геморрагический синдром Субэпикардиальные кровоизлияния Острые эрозия и язвы желудка
 Основные синдромы хронических лейкозов 1. Анемический синдром. Связан с угнетением эритроидного ростка костного мозга. (кровотечения из десен, носа, кишечника; возможны кровоизлияния в жизненно важные органы). Обусловлен снижением продукции тромбоцитов. 2. Геморрагический синдром 3. Инфекционный синдром. Причиной его является функциональная неполноценность лейкемических лейкоцитов (снижение способности к фагоцитозу, нарушение ферментного гомеостаза, угнетение синтеза антител в лимфоцитах и т. д. ). 4. Метастатический синдром. Проявляется нарушением функции различных органов и систем вследствие появления в них лейкемических инфильтратов.
Основные синдромы хронических лейкозов 1. Анемический синдром. Связан с угнетением эритроидного ростка костного мозга. (кровотечения из десен, носа, кишечника; возможны кровоизлияния в жизненно важные органы). Обусловлен снижением продукции тромбоцитов. 2. Геморрагический синдром 3. Инфекционный синдром. Причиной его является функциональная неполноценность лейкемических лейкоцитов (снижение способности к фагоцитозу, нарушение ферментного гомеостаза, угнетение синтеза антител в лимфоцитах и т. д. ). 4. Метастатический синдром. Проявляется нарушением функции различных органов и систем вследствие появления в них лейкемических инфильтратов.
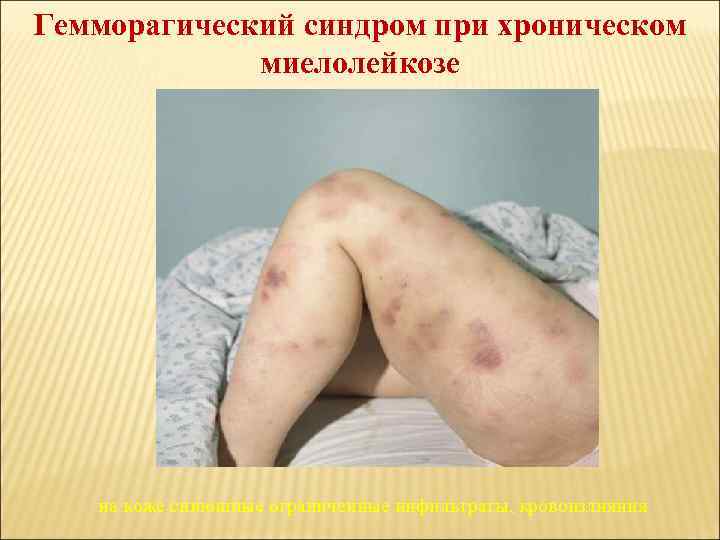 Гемморагический синдром при хроническом миелолейкозе на коже синюшные ограниченные инфильтраты, кровоизлияния
Гемморагический синдром при хроническом миелолейкозе на коже синюшные ограниченные инфильтраты, кровоизлияния
 Стадии хронических лейкозов 1. Начальная (компенсированная) - проявляется миелоидной пролиферацией и небольшими изменениями крови, без интоксикации. 2. Развернутая - выраженные клинико-гематологические проявления - интоксикация (слабость, анорексия, лихорадка, потливость, головные боли) - увеличение внутренних органов в результате дистрофических изменений и инфильтрации их опухолевыми клетками (лейкемические инфильтраты). гепато- и спленомегалия, генерализованное увеличение
Стадии хронических лейкозов 1. Начальная (компенсированная) - проявляется миелоидной пролиферацией и небольшими изменениями крови, без интоксикации. 2. Развернутая - выраженные клинико-гематологические проявления - интоксикация (слабость, анорексия, лихорадка, потливость, головные боли) - увеличение внутренних органов в результате дистрофических изменений и инфильтрации их опухолевыми клетками (лейкемические инфильтраты). гепато- и спленомегалия, генерализованное увеличение
 3. Терминальная Ø основным признаком терминальной стадии является поликлоновость патологических клеток (анэуплоидия), выявляемая при кариологическом исследовании Ø рефрактерность к цитостатической терапии, Ø истощение, дистрофия внутренних органов, Ø значительная гепато- и спленомегалия, Ø прогрессирующей цитопениеи ü выраженная анемия, ü тромбоцитопения, ü развитие бластных кризов. Ø возникновение лейкемических инфильтратов в коже, лимфоузлах, миокарде и других органах.
3. Терминальная Ø основным признаком терминальной стадии является поликлоновость патологических клеток (анэуплоидия), выявляемая при кариологическом исследовании Ø рефрактерность к цитостатической терапии, Ø истощение, дистрофия внутренних органов, Ø значительная гепато- и спленомегалия, Ø прогрессирующей цитопениеи ü выраженная анемия, ü тромбоцитопения, ü развитие бластных кризов. Ø возникновение лейкемических инфильтратов в коже, лимфоузлах, миокарде и других органах.
 Нейролейкоз - специфическое поражение ЦНС (оболочек головного и спинного мозга, вещества мозга, вегетативной НС) лейкозными клетками. Метастазирование осуществляется * контактным путем; * диапедезным путем
Нейролейкоз - специфическое поражение ЦНС (оболочек головного и спинного мозга, вещества мозга, вегетативной НС) лейкозными клетками. Метастазирование осуществляется * контактным путем; * диапедезным путем
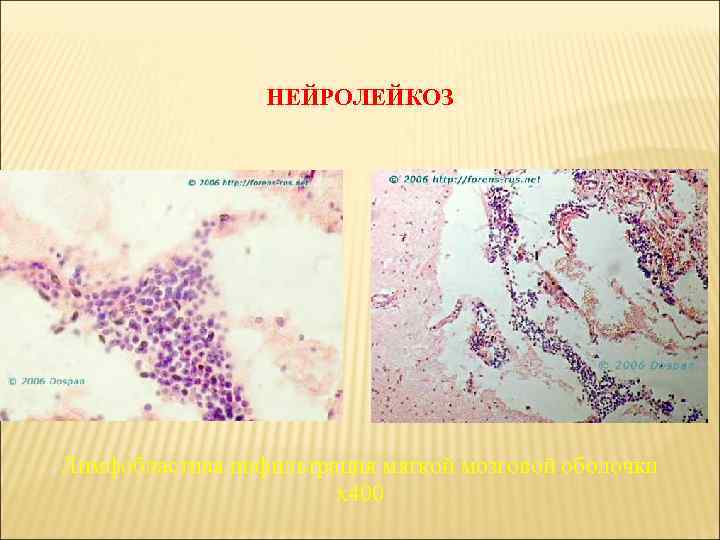 НЕЙРОЛЕЙКОЗ Лимфобластная инфильтрация мягкой мозговой оболочки х400
НЕЙРОЛЕЙКОЗ Лимфобластная инфильтрация мягкой мозговой оболочки х400
 Формы нейролейкоза: * менингиальная (мозговые оболочки) * энцефалитическая (вещество мозга) * менингоэнцефалическая * поражение периферических стволов
Формы нейролейкоза: * менингиальная (мозговые оболочки) * энцефалитическая (вещество мозга) * менингоэнцефалическая * поражение периферических стволов
 Исследования: СМЖ - цитоз (бластные клетки), увеличение белка, + р-ция Панди; Кровь - анемия, тромбоцитопения (меньше 150 х109/л), лейкопения-лейкоцитоз, ускоренная СОЭ (40 -60 мм/час). Специфический признак “лейкемический провал” Костный мозг (миелограмма) - преобладания бластных клеток с резким угнетением нейтрофильного, эритроцитарного, тромбоцитарного ростков.
Исследования: СМЖ - цитоз (бластные клетки), увеличение белка, + р-ция Панди; Кровь - анемия, тромбоцитопения (меньше 150 х109/л), лейкопения-лейкоцитоз, ускоренная СОЭ (40 -60 мм/час). Специфический признак “лейкемический провал” Костный мозг (миелограмма) - преобладания бластных клеток с резким угнетением нейтрофильного, эритроцитарного, тромбоцитарного ростков.
 Ремиссия 1) отсутствие клинических признаков - 1 мес. ; 2) миелограмма: не более 5% бластных клеток, не более 30% лимфоцитов; 3) восстановление соотношения эритроцитарного и гранулоцитарного ростков (1: 3); 4) нормализация периферической крови: - Нв не < 120 г/л, - лейкоциты - не < 4 х109/л, - тромбоциты - > 100 тыс. , - отсутствие бластов.
Ремиссия 1) отсутствие клинических признаков - 1 мес. ; 2) миелограмма: не более 5% бластных клеток, не более 30% лимфоцитов; 3) восстановление соотношения эритроцитарного и гранулоцитарного ростков (1: 3); 4) нормализация периферической крови: - Нв не < 120 г/л, - лейкоциты - не < 4 х109/л, - тромбоциты - > 100 тыс. , - отсутствие бластов.
 Рецидив - восстановление клинических, гематологических признаков лейкоза. Виды: - ранний - до 6 мес. после поддерживающей терапии * очень ранний - до 18 мес. от начала заболевания * поздний - после 6 мес. после поддерживающей терапии Проявляется: - медуллярными (костно-мозговые нарушения); - экстрамедуллярными очагами (в почках, миокарде, печени, селезенке, нейролейкоз). У мальчиков - орхиты, эпидидимиты. У девочек - поражение яичников.
Рецидив - восстановление клинических, гематологических признаков лейкоза. Виды: - ранний - до 6 мес. после поддерживающей терапии * очень ранний - до 18 мес. от начала заболевания * поздний - после 6 мес. после поддерживающей терапии Проявляется: - медуллярными (костно-мозговые нарушения); - экстрамедуллярными очагами (в почках, миокарде, печени, селезенке, нейролейкоз). У мальчиков - орхиты, эпидидимиты. У девочек - поражение яичников.
 План обследования ребенка 1. Общий ан. крови + тромбоциты + СОЭ 2. Rо-графия ОГК, костей 3. УЗИ внутр. органов 4. Биохимический анализ крови (глюкоза, белок, креатинин, мочевина, АЛТ, АСТ, ЩФ, К, Na) 5. Вирусологическое исследование (НВs. Аg, ВПГ, ЦМВ) 6. Люмбальная пункция - цитоз+белок, цитология, посев на стерильность, сахар 7. Стернальная пункция - иммунофенотипическое, цитохимическое, миелограмма, цитогенетическое исследование.
План обследования ребенка 1. Общий ан. крови + тромбоциты + СОЭ 2. Rо-графия ОГК, костей 3. УЗИ внутр. органов 4. Биохимический анализ крови (глюкоза, белок, креатинин, мочевина, АЛТ, АСТ, ЩФ, К, Na) 5. Вирусологическое исследование (НВs. Аg, ВПГ, ЦМВ) 6. Люмбальная пункция - цитоз+белок, цитология, посев на стерильность, сахар 7. Стернальная пункция - иммунофенотипическое, цитохимическое, миелограмма, цитогенетическое исследование.
 Лечение: ІІІ этапа І. Индукция ремиссии ІІ. Консолидация ремиссии ІІІ. Поддерживающия терапия
Лечение: ІІІ этапа І. Индукция ремиссии ІІ. Консолидация ремиссии ІІІ. Поддерживающия терапия


