c90961aa610aeb348e066a41f82e0855.ppt
- Количество слайдов: 85
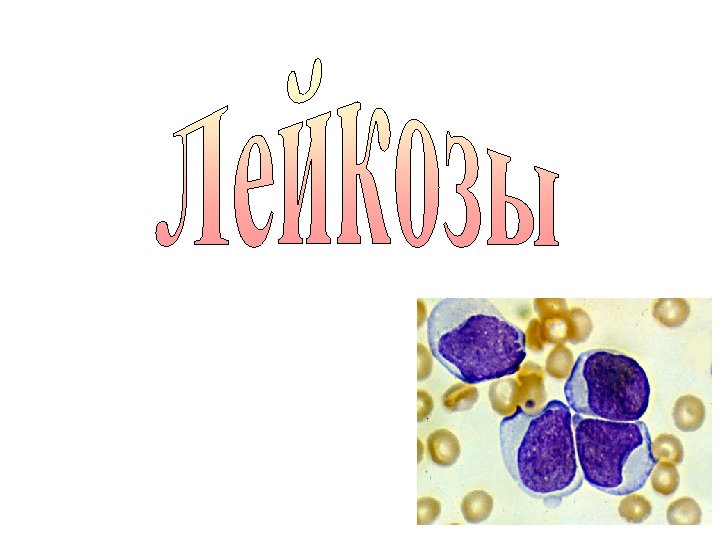

Лейкоз (лейкемия) • Лейкоз — злокачественное заболевание лейкоцитов (белых кровяных телец). • Он возникает в костном мозге и затем поражает кровь, лимфатические узлы, селезенку, печень, центральную нервную систему (ЦНС) и другие органы. • Лейкоз может развиваться как у взрослых, так и у детей. • Костный мозг расположен внутри костей. В нем образуются различные клетки крови. • Ранние (молодые, или незрелые) клетки крови носят название стволовых. Эти клетки созревают и превращаются в эритроциты (красные кровяные тельца), лейкоциты и тромбоциты.

ЭПИДЕМИОЛОГИЯ • Лейкозы (leucosis; от греч. leukos — белый + ōsis; син. : лейкемия) — заболевания опухолевой природы, протекаемые с вытеснением нормальных ростков кроветворения: опухоль возникает из кроветворных клеток костного мозга. • Заболеваемость лейкозом неодинакова в различных возрастных и этнических группах. • Острый лимфобластный лейкоз значительно чаще встречается в детском и юношеском возрасте, хронический лимфолейкоз — в пожилом. • По данным некоторых авторов, в РФ острые лейкозы составляют 3, 1‒ 100 000, хронические 1, 0– 1, 7: 100 000.

КЛАССИФИКАЦИЯ q В зависимости от морфологических особенностей опухолевых клеток выделяют две основные группы лейкозов — острые и хронические. q К острым отнесены лейкозы, при которых основная масса клеток крови представлена бластными (лейкозными, т. е. малодифференцированными) клетками, а к хроническим — лейкозы, при которых основная масса опухолевых клеток дифференцирована и состоит главным образом из зрелых форм гранулоцитов, эритроцитов, лимфоцитов.

Патологическая анатомия q Различные формы лейкозов отличаются морфологическими проявлениями, однако им свойственны общие черты. Все формы лейкозов характеризуются системными опухолевыми разрастаниями, исходящими из кроветворных клеток. q Постоянно наблюдаются лейкозные разрастания (инфильтраты, пролифераты) в костном мозге, часто в селезенке, лимфатических узлах, печени, других органах и тканях. q Развитию лейкозов закономерно сопутствуют признаки анемии, геморрагии, дистрофические и язвенно-некротические изменения, осложнения инфекционной природы.

ФОРМЫ ОСТРЫХ ЛЕЙКОЗОВ q Острые Л. включают следующие основные формы: Ø лимфобластный; Ø миелобластный; Ø промиелоцитарный; Ø монобластный; Ø мегакариобластный. q Кроме того, выделяют форму острого лейкоза, одним из основных признаков которой является малое содержание бластных клеток в костном мозге и крови на первых этапах заболевания — так называемый малопроцентный (олигобластный, тлеющий, или дремлющий) острый лейкоз.

Клиническая картина Острые лейкозы большей частью развиваются незаметно или в подострой форме. Предвестники заболевания появляются задолго до острого или острейшего приступа. • Симптомы: Ø общее недомогание; Ø легкая утомляемость; Ø мышечные боли и боли в суставах и костях, иногда боли в горле; Ø увеличение подчелюстных и шейных лимфатических узлов; Ø лихорадка; Ø возможны десневые геморрагии.

Клиническая картина Выраженная картина острого лейкоза характеризуется: Ø восковидной бледностью кожи и слизистых оболочек; Ø адинамией; Ø тахикардией; Ø значительными геморрагиями с кровоточивостью десен, носовыми кровотечениями.

Хронические лейкозы К группе хронических лейкозов относятся: Ø миелолейкоз; Ø лимфолейкоз; Ø хронический моноцитарный лейкоз; Ø хронический эритромиелоз; Ø миеломная болезнь, эритремия.

Этиология и патогенез Причины возникновения острых лейкозов и хронический миелолейкоз (ХМЛ) человека: Ø нарушения состава и структуры хромосомного аппарата как наследственно обусловленные, так и приобретенные под влиянием некоторых мутагенных факторов, одним из которых является ионизирующее излучение. Ø Показана предрасполагающая роль наследственных дефектов миелоидной или лимфоидной ткани. Отмечено заметное учащение лейкоза на фоне болезни Дауна.

Этиология и патогенез Ø Описаны случаи наследования ХЛЛ по доминантному и рецессивному типу, установлена низкая заболеваемость этой формой лейкоза в некоторых этнических группах и повышенная — в других. Ø Вирусную природу имеют лейкозы птиц, крупного рогатого скота и других животных, из лейкоза человека — только Т-клеточная лимфома (лейкоз у жителей Японии и Карибского бассейна). У больных Т-клеточной лимфомой обнаруживают антитела к вирусу HTLV-I.

Этиология и патогенез Ø С помощью хромосомного анализа установлено, что при любом лейкозе происходит расселение по организму лейкозных клеток — потомков одной первоначально мутировавшей клетки. Ø С помощью цитогенетического анализа и иммунофенотипирования можно определить класс клеток, являющихся исходными при некоторых формах лейкоза. Ø Так, при миелоидных лейкозах это клеткапредшественница миелопоэза, при лимфоидных Л. — клетка-предшественница лимфоцитопоэза.

Острые лейкозы q Течение острых лейкозов: выделяют первый острый период, ремиссию и рецидивы. q Для острых лейкозов характерна нарастающая беспричинная слабость, иногда одышка, головокружение, обусловленные обычно анемией. q Увеличение селезенки, печени и лимфатических узлов встречается при всех острых лейкозов, но чаще при лимфобластном. q Болезненность костей при поколачивании, зависящая от инфильтрации их лейкозными клетками, свидетельствует о прогрессировании процесса. q Нередко отмечается геморрагический синдром (кровоизлияния, кровоточивость слизистых оболочек, петехиальная сыпь на коже), обусловленный прежде всего тромбоцитопенией. q Возможно повышение температуры тела в результате инфекционных осложнений (например, пневмонии, сепсиса) либо основного процесса.

Острые лейкозы q При содержании лейкоцитов в крови ниже 1, 0× 109/л часто возникают язвеннонекротические поражения слизистой оболочки полости рта (стоматит) глотки (ангина), пищевода, кишечника (так называемая язвенно-некротическая энтеропатия, которая может привести к перфорации кишки). q Язвенно-некротические поражения могут появиться в местах выраженной лейкозной инфильтрации. В ряде случаев развиваются парапроктит, пневмония, сепсис и другие осложнения.

Острые лейкозы Ø Ремиссией острого лейкоза называют состояние, при котором у больного в костном мозге обнаруживается менее 5% бластных клеток (в крови они отсутствуют), отсутствуют внекостномозговые лейкозные пролифераты. Ø Для лимфобластного лейкоза у детей обязательным критерием полноты ремиссии является нормальный состав цереброспинальной жидкости. Ø Выздоровлением от острого лейкоза принято считать состояние полной ремиссии на протяжении не менее 5 лет.

Острые лейкозы q Течение болезни нередко до 1, 5— 2 лет (реже более). q Одно из частых осложнений острых лейкозов — нейролейкемия (лейкозное поражение нервной системы). Наблюдается главным образом при остром лимфобластном лейкозе у лиц моложе 15 лет. q Возникновение нейролейкемии обусловлено метастазированием лейкозных клеток в оболочки головного и спинного мозга. В ряде случаев отмечается лейкозная инфильтрация периферических нервов с двигательными и чувствительными нарушениями.

Острые лейкозы q Нейролейкемия характеризуется менингеальным и гипертензионным синдромами. Отмечаются стойкая головная боль, повторная рвота, вялость, раздражительность. Выявляются отек дисков зрительных нервов, нистагм, косоглазие и другие признаки поражения черепных нервов. В цереброспинальной жидкости при этом обычно наблюдается выраженный бластный цитоз.

Поражения кожи характерны как для острых, так и для хронических лейкозов. Выделяют две группы кожных проявлений лейкозов. q К первой относят кожные проявления, клиническая и гистологическая картина которых не имеет специфических для лейкоза особенностей (эритема, крапивница, буллезные высыпания, проявления геморрагического синдрома, герпес, фурункулез и др. ).

Поражения кожи q Вторую группу составляют специфические поражения кожи — лейкемоиды, гистологическая картина которых соответствует изменениям в кроветворных органах. Они характеризуются узелковыми и узловатыми образованиями, ограниченными инфильтратами в виде бляшек, язвеннонекротическими изменениями, развивающимися вследствие разрушения лейкозного пролиферата, а также частичной или полной эритродермией.

ТЕЧЕНИЕ БОЛЕЗНИ o Прогрессирование заболевания характеризуется увеличением числа и размеров лейкозных разрастаний, их слиянием, а затем диффузной инфильтрацией ткани костного мозга. o Лейкозная инфильтрация ткани селезенки и лимфатических узлов сопровождается уменьшением размеров и числа фолликулов вплоть до полного их исчезновения. Лейкозная инфильтрация также может быть обнаружена в желудочно-кишечном тракте, легких, печени, сердце и др. o Закономерности развития лейкозного процесса и сопутствующие ему вторичные изменения сходны при различных формах острого лейкоза.

ДИАГНОСТИКА q Патологоанатомическая диагностика лейкозов и их частных форм основывается на анализе секционных данных и прижизненном исследовании кроветворных органов, главным образом костного мозга с помощью стернальной пункции и (или) трепанобиопсии. q Объектом прижизненного изучения являются также удаленные с диагностической целью увеличенные лимфатические узлы, селезенка, узловатые разрастания различной локализации, материал, полученный при пункционной биопсии печени.
ДИАГНОСТИКА Стернальная пункция может выполняться в амбулаторных условиях
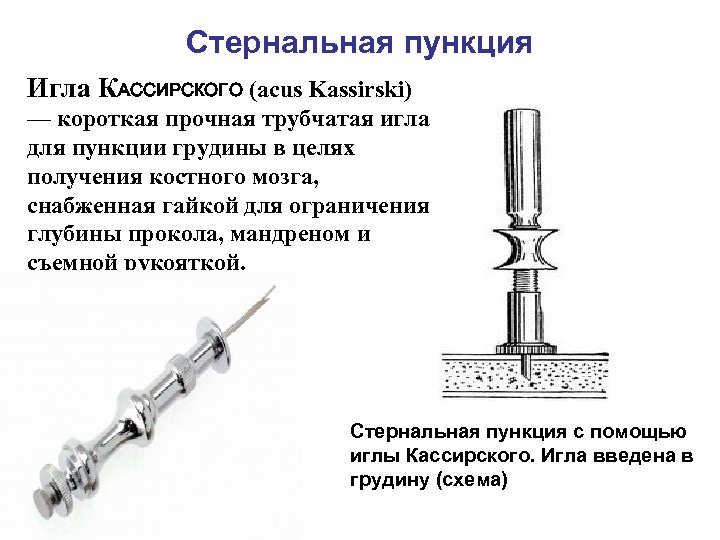
Стернальная пункция Игла КАССИРСКОГО (acus Kassirski) — короткая прочная трубчатая игла для пункции грудины в целях получения костного мозга, снабженная гайкой для ограничения глубины прокола, мандреном и съемной рукояткой. Стернальная пункция с помощью иглы Кассирского. Игла введена в грудину (схема)

КЛИНИЧЕСКИЙ ДИАГНОЗ Ø Клинический диагноз ставится на основании цитологического исследования крови и костного мозга (обнаруживается высокий процент бластных клеток). На ранних этапах болезни бластные клетки в крови могут присутствовать (лейкемическая стадия) или отсутствовать (алейкемическая стадия). Ø В обоих случаях отмечается уменьшение количества зрелых нормальных клеток, обычно двух или всех рядов кроветворения. В костном мозге при всех острых лейкозах выявляется высокое (десятки процентов) содержание бластных клеток. Ø Форму острого лейкоза устанавливают на основании морфологических и цитохимических особенностей бластных клеток.
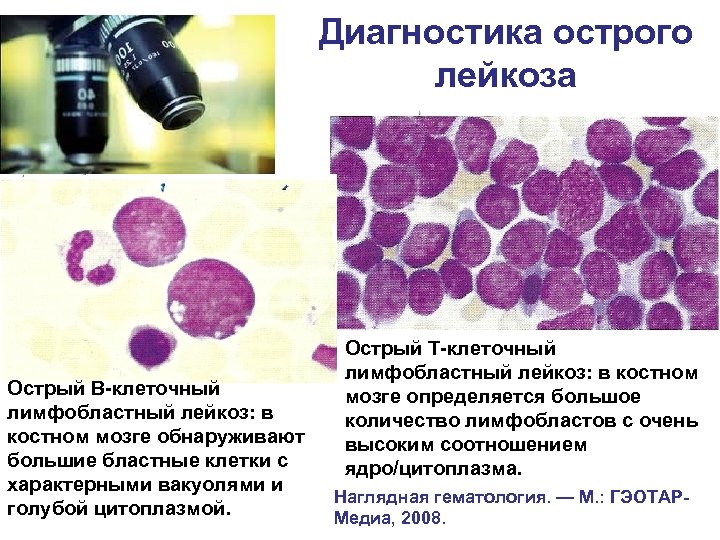
Диагностика острого лейкоза Острый В-клеточный лимфобластный лейкоз: в костном мозге обнаруживают большие бластные клетки с характерными вакуолями и голубой цитоплазмой. Острый Т-клеточный лимфобластный лейкоз: в костном мозге определяется большое количество лимфобластов с очень высоким соотношением ядро/цитоплазма. Наглядная гематология. — М. : ГЭОТАРМедиа, 2008.
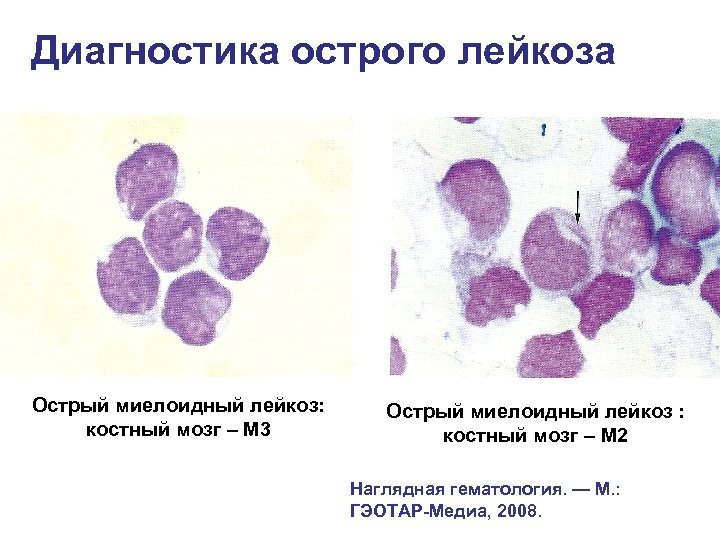
Диагностика острого лейкоза Острый миелоидный лейкоз: костный мозг – М 3 Острый миелоидный лейкоз : костный мозг – М 2 Наглядная гематология. — М. : ГЭОТАР-Медиа, 2008.

Дифференциальная диагностика Ø Дифференциальную диагностику проводят с инфекционным мононуклеозом. Ø Установить правильный диагноз помогает микроскопическое исследование тонких окрашенных мазков крови. При инфекционном мононуклеозе отсутствуют анемия и тромбоцитопения. Ø Острый лейкоз с панцитопенией без бластных клеток в крови следует дифференцировать от апластической анемии и так называемого остеопластического рака — тотального метастатического поражения костного мозга. Ø Диагноз уточняют результаты пункции костного мозга (обнаружение при остром лейкозе бластных клеток), а также трепанобиопсия.

Лечение. • При подозрении на острый лейкоз больному делают стернальную пункцию и при подтверждении диагноза немедленно направляют в гематологический стационар. В дальнейшем амбулаторно продолжают поддерживающую терапию. • Госпитализируют больного и в случае развития агранулоцитоза или глубокой тромбоцитопении. При невозможности достичь ремиссии в стационаре терапия сдерживания лейкозного процесса иногда может осуществляться амбулаторно.

ЛЕЧЕНИЕ q Лечение проводят в основном цитостатическими средствами. q Цитостатическая терапия включает ЛС: Ø Винкристин (онковин). Ø Рубомицин. Ø L-аспарагиназу. Ø Циклофосфан. Ø Цитарабин. Ø Меркаптопурин. Ø Цитостатики, как правило, комбинируют с преднизолоном.

лечение q Используют также лучевую терапию. Тотальное облучение часто предшествует трансплантации костного мозга. q При нейролейкемии цитостатики вводят эндолюмбально. Наиболее эффективно сочетание метотрексата с цитозаром. В период ремиссии проводят специальный профилактический курс, включающий лучевую терапию (облучение головы) и 5 -кратное введение метотрексата эндолюмбально.

Лечение q Применение цитостатических средств в ряде случаев приводит к миелодепрессии, развитию тяжелых осложнений инфекционной природы и прогрессированию лейкозного процесса. q С целью профилактики осложнений инфекционной природы больного острым лейкозом с глубокой нейтропенией (количество лейкоцитов меньше 1, 0× 109/л) помещают в стерильную (асептическую) палату. q При развитии некротической энтеропатии рекомендуется полный голод (разрешается прием только кипяченой воды). Возможно назначение неадсорбируемых антибиотиков (например, мономицина, полимиксина В сульфата).

Лечение q В период миелодепрессии необходима адекватная заместительная терапия клеточными компонентами крови. q Для купирования кровоточивости используют переливание тромбоцитарной массы, свежезамороженной плазмы, а также вводят трасилол (контрикал) и другие гемостатические средства. q Для устранения анемии переливают эритроцитную массу. При агранулоцитозе решающая роль в предупреждении инфекционных осложнений принадлежит антибиотикам.

Прогноз q. Современная терапия острых лейкозов позволяет у 20– 80% больных (в зависимости от возраста больных, формы лейкоза и других прогностических факторов) достигать полных не прерываемых в течение 5 лет ремиссий, которые расценивают практически как выздоровление.
Хронические лейкозы

Причины хронических лейкозов • Причины возникновения лейкоза неизвестны, но риск его развития повышается: q при воздействии определенных химических веществ, радиации; q определенных лекарственных препаратов, q некоторых вирусов; q хромосомные и генетические нарушения также могут быть ответственны за клеточные нарушения, приводящие к лейкозу.

Причины хронических лейкозов q Длительный контакт с гербицидами или пестицидами среди сельских жителей может повысить риск возникновения хронического лимфоцитарного лейкоза. q Высоковольтные линии передач, возможно, являются фактором риска развития лейкоза. q У большинства больных лейкозом не выявлены факторы риска, поэтому не существует способов предотвращения этого заболевания. q Исключение составляет курение, которое повышает риск возникновения лейкоза.

Хронический миелолейкоз (ХМЛ) q. ХМЛ характеризуется поражением гранулоцитарного, моноцитарного, тромбоцитарного и эритроцитарного ростков костного мозга. Родоначальница опухоли — клетка-предшественница миелопоэза. q. Процесс распространяется на печень, селезенку; в терминальной стадии может поражаться любая ткань.

Хронический миелолейкоз q. ХМЛ составляет около 7‒ 15% всех лейкозов. q. Мужчины болеют чаще, чем женщины. q. Заболевание развивается обычно в возрасте 30– 50 лет, в детском и юношеском возрасте хронический миелоидный лейкоз встречается редко (среди всех больных хроническим миелолейкозом лица в возрасте от 5 до 20 лет составляют лишь 10%).

Хронический миелолейкоз q Частота ХМЛ среди детей составляет 1 случай на 1 млн детского населения (О. О. Никитин, С. А. Мягкова, 1999). q. Течение ХМП можно подразделить на три периода: Ø начальный; Ø период выраженных явлений и Ø терминальный период.
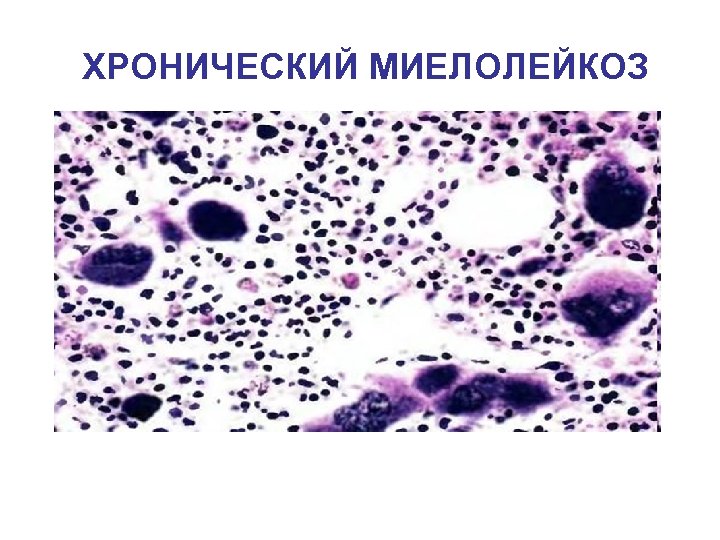
ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ

Хронический миелолейкоз q Клиническая картина В начале развернутой стадии у больного может быть: Ø слабость, утомляемость, повышенное потоотделение; Ø селезенка имеет нормальные размеры или незначительно увеличена; Ø состав крови практически не изменен, хотя возможен незначительный нейтрофильный лейкоцитоз; Ø в пунктате костного мозга увеличено количество миелокариоцитов, в материале, полученном при трепанобиопсии, наблюдается почти полное вытеснение жировой ткани миелоидной тканью. Без лечения у больного в развернутой стадии постепенно нарастает утомляемость, отмечаются повышенная потливость, иногда субфебрилитет, прогрессирующе увеличивается селезенка, реже печень.

Хронический миелолейкоз Ø В анализе крови наблюдается нейтрофильный лейкоцитоз (10, 0– 50, 0‒ 100, 0× 109/л и выше), сдвиг лейкоцитарной формулы влево (до миелоцитов, единичных промиелоцитов). Ø Изредка встречается увеличение количества эозинофилов, базофилов и тромбоцитов. Ø Число эритроцитов и содержание гемоглобина, как правило, нормальные. Ø Хотя при этом заболевании гранулоциты дозревают до сегментоядерных форм, поломка хромосомного аппарата приводит к снижению фагоцитарной способности лейкоцитов, изменению в них соотношения ферментов.

Хронический миелолейкоз В терминальной стадии ХМЛ приобретает черты злокачественности: Ø отмечаются высокая температура тела; Ø боли в костях; Ø резкая слабость; Ø увеличение и уплотнение лимфатических узлов, Ø выраженная анемия; Ø быстрое увеличение селезенки, реже печени; Ø на коже и слизистых оболочках имеется петехиальная сыпь, наблюдаются носовые, десневые, а также желудочно-кишечные кровотечения, связанные со снижением количества тромбоцитов.

Хронический миелолейкоз В терминальной стадии ХМЛ приобретает черты злокачественности: Ø могут быть повторные осложнения инфекционной природы; Ø прогрессирует истощение; Ø возможны некротические процессы (трофические язвы, некротические ангина и эзофагит, некрозы кишечника, пролежни), вследствие снижения количества нейтрофилов в крови. Ø важнейшим признаком терминальной стадии является бластный криз — резкое увеличение процента бластных клеток.

Диагностика хронических лейкозов • Диагноз ХМЛ устанавливают на основании: Ø данных исследования крови; Ø с учетом клинической картины; Ø результатов стернальной пункции; Ø трепанобиопсии, а также Ø выявления филадельфийской хромосомы в клетках крови.
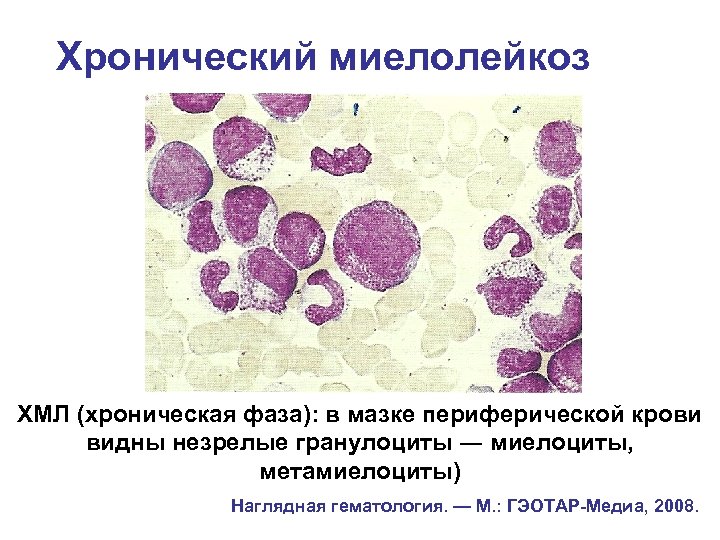
Хронический миелолейкоз ХМЛ (хроническая фаза): в мазке периферической крови видны незрелые гранулоциты ― миелоциты, метамиелоциты) Наглядная гематология. — М. : ГЭОТАР-Медиа, 2008.
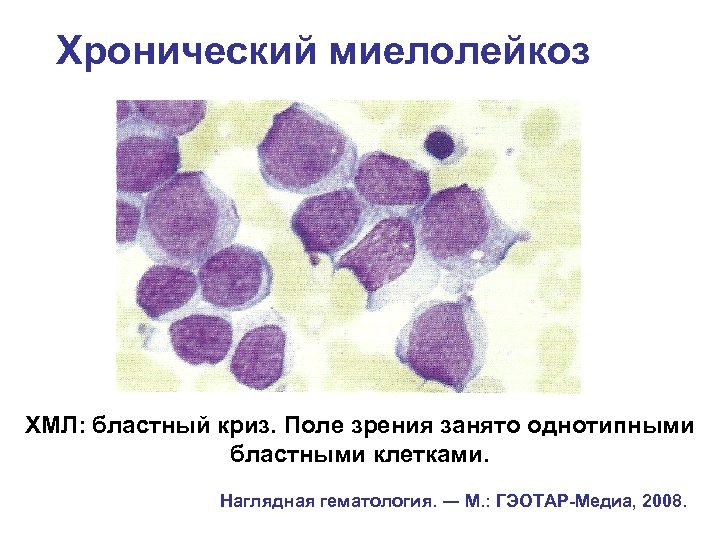
Хронический миелолейкоз ХМЛ: бластный криз. Поле зрения занято однотипными бластными клетками. Наглядная гематология. ― М. : ГЭОТАР-Медиа, 2008.

Лечение ХМЛ Ø Лечение — амбулаторное цитостатическими препаратами под контролем регулярных анализов крови с обязательным подсчетом тромбоцитов. Критерии эффективности этого лечения ― снижение числа лейкоцитов и уменьшение селезенки. Ø В развернутой стадии назначают миелосан внутрь по 2– 4‒ 6 мг в день или гидреа (гидроксимочевину) в дозах от 500 до 2000 мг в зависимости от количества лейкоцитов в крови. Ø При их неэффективности или непереносимости используют миелобромол, который особенно показан при выраженной спленомегалии. Ø В этом случае также возможно облучение селезенки. Может быть применен гексафосфамид. Ø Иногда при исходно значительной спленомегалии применяют интенсивную полихимиотерапию, затем переходят на монотерапию.

Прогноз ХМЛ q Прогноз определяется стадией хронического миелолейкоза. При правильном лечении развернутая стадия может продолжаться в среднем около 4 лет, нередко 5– 10 лет. q Состояние больных вполне удовлетворительное; они сохраняют полностью или частично трудоспособность, ведут обычный образ жизни. q Длительность жизни больных в терминальной стадии даже при комбинированной полихимиотералии обычно не превышает 6‒ 12 месяцев.

Неблагоприятный прогноз ХМЛ: Ø спленомегалия (селезенка выступает больше, чем на 15 см из-под реберной дуги); Ø гепатомегалия (печень больше, чем на 6 см ниже реберной дуги); Ø тромбоцитопения (количество тромбоцитов < 150× 109/л); Ø тромбоцитоз (количество тромбоцитов > 500× 109/л); Ø лейкоцитоз (количество лейкоцитов > 100× 109/л); Ø количество бластов в крови больше 1% или количество бластов и промиелоцитов в крови больше 20%.

Хронический лимфолейкоз (ХЛЛ) Ø Это ― поражение иммунокомпетентной ткани, основу которой составляют морфологически зрелые лимфоциты, в основном В-лимфоциты (80‒ 98%). Ø Известны формы болезни с Т-лимфоцитарной пролиферацией. Ø Заболевание встречается почти исключительно у лиц пожилого возраста (55– 70 лет). В более молодом возрасте лимфолейкоз встречается исключительно редко, а в детском возрасте вообще не встречается. Ø Мужчины болеют в 2, 2 раза чаще, чем женщины.

Хронический лимфолейкоз Ø В течении как ХЛЛ, так и ХЛЛ выделяются 3 стадии: начальную, стадию выраженных клинических проявлений и терминальную стадию. Ø По течению различают: развернутую (доброкачественную) стадию и терминальную (злокачественную), при которой процесс трансформируется в острый Л. или лимфосаркому; вторая стадия может отсутствовать.
Хронический лимфолейкоз

Хронический лимфолейкоз Ø Начало болезни нередко определить почти невозможно: среди полного здоровья и при отсутствии каких бы то ни было неприятных субъективных ощущений в крови у больного обнаруживается небольшой, но постепенно нарастающий лимфоцитоз. Ø На ранних этапах число лейкоцитов может быть нормальным, затем по мере увеличения количества лимфоцитов растет и лейкоцитоз.

Хронический лимфолейкоз Ø При резком возрастании числа лейкоцитов обычно появляются и субъективные признаки — умеренная слабость, повышенная потливость, утомляемость. Ø Увеличение размеров лимфатических узлов (как правило, на шее) является характерным признаком болезни, который часто выявляется в самом начале ХЛЛ. Ø Частый симптом — увеличение размеров селезенки. Ø Реже отмечается увеличение печени.

Хронический лимфолейкоз Ø В крови ― рост числа лимфоцитов, присутствие единичных пролимфоцитов и иногда лимфобластов. Ø Абсолютное содержание в крови нейтрофилов, тромбоцитов и эритроцитов в течение многих лет в развернутой стадии болезни может оставаться нормальным.

Хронический лимфолейкоз Ø При гистологическом исследовании костного мозга выявляется диффузное или очаговое разрастание лимфоцитов. Ø В пунктате костного мозга обнаруживается высокий процент лимфоцитов. Ø Однако для подтверждения диагноза ХЛЛ предпочтительнее пользоваться не результатами пункции костного мозга, а данными трепанобиопсии или совмещать оба метода исследования.

Хронический лимфолейкоз • Диагноз ХЛЛ ставится на основании повышения лимфоцитов в крови и в костном мозге ― лимфатической пролиферации. Биохимическое исследование крови на ранних этапах болезни, как правило, не обнаруживает специфических изменений. • Развитие заболевания сопровождается снижением в сыворотке крови содержания гамма-глобулинов. • Рентгенологическое исследование: Ø увеличение внутригрудных лимфатических узлов, в легких — инфильтраты с распадом и перибронхиальная инфильтрация. Поражения плевры встречаются редко.

Хронический лимфолейкоз • Клиническая особенность ХЛЛ ― понижение резистентности больных к бактериальным инфекциям и частые инфекционные осложнения: • пневмонии с тяжелым, упорным течением; ангины, абсцессы, септические состояния, пиелиты и пиелонефриты. • Склонность к инфекциям объясняется преимущественно недостаточной выработкой антител и лишь в небольшой степени — нейтропенией, которая появляется лишь в конечной стадии болезни. • В последних стадиях болезнь осложняется аутоиммунными процессами. В результате появляется аутоиммунная гемолитическая анемия, могут возникать также аутоиммунные тромбоцитопении.

ДИАГНОСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ q В настоящее время еще не разработаны методы раннего выявления хронического лейкоза. При появлении необычных симптомов необходимо срочно обратиться к врачу. q У 50% больных хроническим лейкозом отсутствуют какие-либо симптомы в момент выявления заболевания. У этих пациентов заболевание диагностируется по данным анализа крови, выполненного по другому поводу.

ДИАГНОСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ q Общие симптомы хронического лейкоза могут включать: Øповышенную утомляемость; Øслабость; Øпотерю массы тела; Øповышение температуры тела; Øболи в костях. Большинство из этих симптомов связаны со снижением количества клеток крови.

ДИАГНОСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ Ø Анемия (малокровие) возникает в результате уменьшения количества эритроцитов, что приводит к одышке, повышенной утомляемости и бледности кожи. Ø Снижение числа нормальных лейкоцитов повышает риск инфекционных заболеваний. У больных лейкозом количество лейкоцитов может быть значительно повышено, однако эти неполноценные опухолевые клетки не защищают от инфекции.

ДИАГНОСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ Ø Уменьшение числа тромбоцитов сопровождается кровоизлияниями, кровотечениями из носа и десен. Распространение лейкоза из костного мозга в другие органы и центральную нервную систему может привести к головной боли, слабости, судорогам, рвоте, нарушению зрения. Ø Лейкоз может сопровождаться увеличением лимфатических узлов, печени и селезенки.

ДИАГНОСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ • Методы диагностики Ø Анализ крови. По количеству клеток крови и их виду под микроскопом можно заподозрить лейкоз. У большинства больных хроническим лейкозом имеются повышенное количество лейкоцитов, снижение числа эритроцитов и тромбоцитов. Ø Биохимический анализ крови помогает уточнить функцию почек и состав крови. Ø Исследование костного мозга дает возможность установить диагноз лейкоза и оценить эффективность лечения. Ø Спинномозговая пункция позволяет выявить опухолевые клетки в спинномозговой жидкости и провести лечение путем введения химиопрепаратов.

ДИАГНОСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ Ø С целью уточнения типа лейкоза используются специальные методы исследования: цитохимия, цитогенетика и молекулярно-генетическое исследование. Ø Рентгенологические исследования грудной клетки и костей позволяют выявить поражение лимфатических узлов средостения, костей и суставов. Ø Компьютерная томография (КТ) дает возможность обнаружить поражение лимфатических узлов в грудной полости и животе. Ø Магнитно-резонансная томография (МРТ) особенно показана при исследовании головного и спинного мозга. Ø Ультразвуковое исследование (УЗИ) позволяет отличить опухолевые и кистозные образования, выявить поражение почек, печени и селезенки, лимфатических узлов.

ЛЕЧЕНИЕ ХЛЛ q Лечение в основном проводится амбулаторно. q Применяют хлорбутин (лейкеран, хлорамбуцил), иногда в сочетании с преднизолоном. q Стероидная терапия для лечения больных ХЛЛ противопоказана. q Положительный эффект дает лечение циклофосфаном (200– 400 мг в день в/м или внутрь). q При безуспешном использовании указанных препаратов назначают фотрин и пафенцил.

ЛЕЧЕНИЕ ХЛЛ • При значительном увеличении и относительной плотности периферических лимфатических узлов, вовлечении в процесс лимфатических узлов брюшной полости, увеличении печени может оказаться эффективной комбинированная цитостатическая терапия (схема СОАР, CHOP). • При высоком лейкоцитозе (200, 0‒ 300, 0× 109/л) могут быть применены цитаферез, затем цитостатические препараты. При анемии показаны инфузии эритроцитной массы.

ЛЕЧЕНИЕ ХЛЛ • При ХЛЛ широко используется лучевая терапия: облучение селезенки, лимфатических узлов и кожи при их поражении. • Облучение селезенки в умеренных дозах приводит не только к ее уменьшению, но и к снижению лейкоцитоза и уменьшению регионарных лимфатических узлов. • Одним из методов лечения иммунной цитопении является спленэктомия. • Показания для нее — резкое снижение количества эритроцитов или тромбоцитов.

ПРОГНОЗ ХЛЛ q Для ХЛЛ характерно циклическое течение болезни: периоды ухудшения клинического состояния и картины крови сменяются периодами спонтанной ремиссии. q По наблюдениям И. А. Кассирского, примерно 30 % больных, не получая никакой активной терапии, в течение 5– 10 лет продолжают свою профессиональную деятельность. q Продолжительность жизни у больных этой группы в среднем равна 12‒ 18 годам, некоторые из них прожили 20– 30 лет. q Средние и более тяжелые формы болезни характеризуются неуклонным прогрессированием, сопровождаются инфекционными осложнениями (сепсис, пневмония, туберкулез и т. д. ). q В этих случаях течение заболевания тяжелое, обычно без ремиссий; продолжительность жизни больных этой группы составляет в среднем 2‒ 3 года.

ПРОГНОЗ ХЛЛ • Причины смерти при ХЛЛ: q интоксикация; q выраженная анемия; q кровоизлияние в жизненно важные органы; q трансформация болезни в гематосаркому. При рациональной терапии сохраняется трудоспособность этих больных в течение довольно длительного времени.

ЛЕЙКОЗЫ У ДЕТЕЙ q Лейкозы у детей составляют значительную часть (более 40%) злокачественных новообразований в детском возрасте. Их частота — 3– 5 на 100000 детского населения. q Ежегодно лейкозами заболевают около 3500 детей. Преимущественно (95‒ 97%) встречаются острые лейкозы.

ЛЕЙКОЗ У ДЕТЕЙ q В ряде случаев лейкоз развивается: внутриутробно, приводя к выкидышу в ранние сроки беременности; q в других случаях наступают роды мертвым плодом с признаками лейкоза; q в третьих — заболевание возникает в конце беременности, а первые клиникогематологические признаки появляются в первые месяцы жизни ребенка.
1 год и 3 месяца, лейкоз.

ЛЕЙКОЗ У ДЕТЕЙ q Начальные симптомы заболевания: общее беспокойство, отказ от груди, повышение температуры тела, бледность кожи, увеличение живота. q Клиническая картина врожденного острого лейкоза детей характеризуется анемией и геморрагическим синдромом (петехии на коже туловища и конечностей, кровоизлияния в склеры). q Периферические лимфатические узлы, печень и селезенка увеличены.

ЛЕЙКОЗ У ДЕТЕЙ q У большинства детей выявляются экстрамедуллярные очаги лейкозной инфильтрации (нейролейкемия, поражение внутренних органов, кожи, мягких тканей). q Для врожденного острого лейкоза характерен высокий лейкоцитоз (более 100, 0× 109/л); обнаруживается тотальная инфильтрация костного мозга лейкозными клетками. q Врожденный ХМЛ у детей встречается крайне редко.

Диспансеризация и реабилитация • В большинстве случаев больные хроническим лейкозом, даже получающие цитостатическую терапию, не нуждаются в освобождении от работы. • Они находятся под постоянным диспансерным наблюдением. • Следует с большой осторожностью направлять в санатории и дома отдыха, расположенные в южных районах, больных хроническим лейкозом в развернутой стадии. • Им противопоказаны инсоляция, УВЧ-терапия, горячие ванны и другие тепловые процедуры.

Диспансеризация и реабилитация • Больным острым лейкозом, находящимся под амбулаторным наблюдением, систематически (ежемесячно) проводят развернутый анализ крови. На первом году ремиссии стернальную пункцию осуществляют 1 раз в месяц, в дальнейшем — 1 раз в 3 месяца. • При подозрении на рецидив (изменение показателей крови, появление в крови бластных клеток, увеличение лимфатических узлов, лихорадка, болевой синдром) необходимы срочное исследование костного мозга и госпитализация больного.

Диспансеризация и реабилитация С больными лейкозом медицинский персонал обязан строго соблюдать требования деонтологии. • При острых лейкозах диагноз больным, как правило, не сообщают. • Очень осторожно следует информировать больного о показателях его крови. • Учитывая тяжесть и длительность полихимиотерапии, возможность осложнений, необходимо настроить больного оптимистически, ориентируя его на необходимость систематического проведения обследований и курсов лечения.

Диспансеризация и реабилитация q Больным ХЛЛ, учитывая относительно благоприятный прогноз, в большинстве случаев сообщают диагноз, подчеркивая доброкачественность процесса. q Подробная информация способствует сознательному отношению больного к длительной химиотерапии, необходимости повторных анализов крови и других исследований. q Следует акцентировать внимание больных на соблюдении рекомендуемого режима с целью предупреждения осложнений.

Диспансеризация и реабилитация q В настоящее время существуют следующие технологии реабилитации: • психологическая служба при онкологическом отделении; • семейный клуб; • реабилитационный лагерь или санаторий.
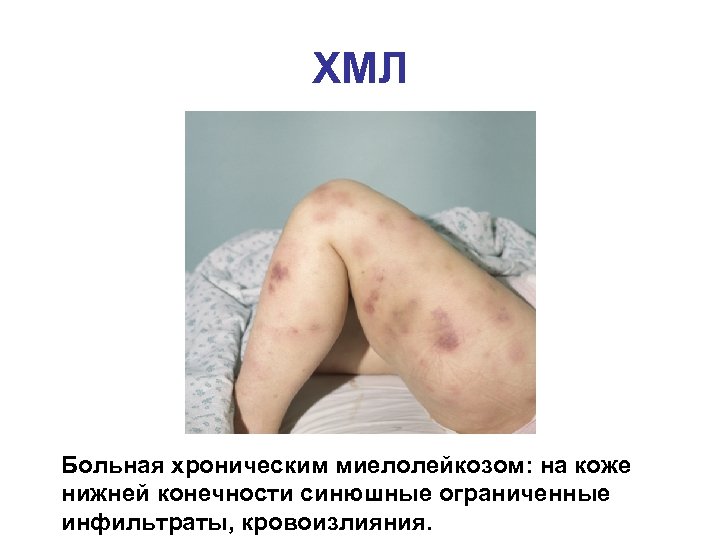
ХМЛ Больная хроническим миелолейкозом: на коже нижней конечности синюшные ограниченные инфильтраты, кровоизлияния.
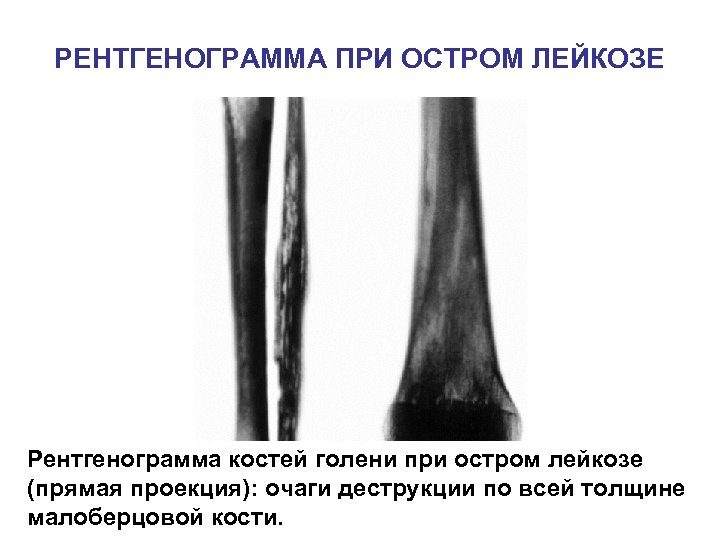
РЕНТГЕНОГРАММА ПРИ ОСТРОМ ЛЕЙКОЗЕ Рентгенограмма костей голени при остром лейкозе (прямая проекция): очаги деструкции по всей толщине малоберцовой кости.

БОЛЬНАЯ ОСТРЫМ ЛЕЙКОЗОМ Диагноз: острый монобластный лейкоз.
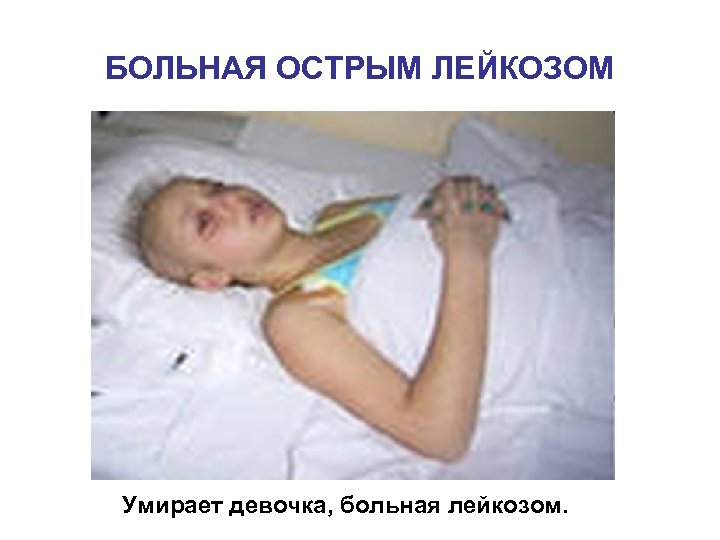
БОЛЬНАЯ ОСТРЫМ ЛЕЙКОЗОМ Умирает девочка, больная лейкозом.
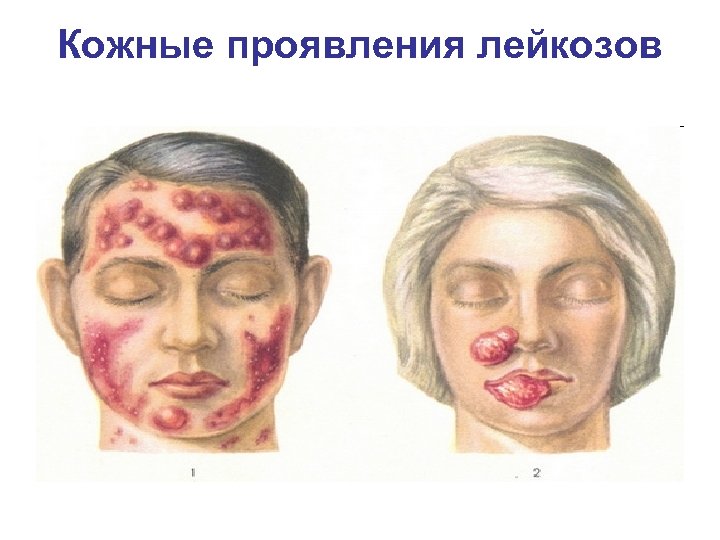
Кожные проявления лейкозов
c90961aa610aeb348e066a41f82e0855.ppt