Лейкозы, лейкемоидные реакции 2014.ppt
- Количество слайдов: 32
 ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ ЛЕЙКОЗЫ Профессор кафедры патофизиологии Первого МГМУ им. И. М. Сеченова Морозова Ольга Леонидовна
ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ ЛЕЙКОЗЫ Профессор кафедры патофизиологии Первого МГМУ им. И. М. Сеченова Морозова Ольга Леонидовна
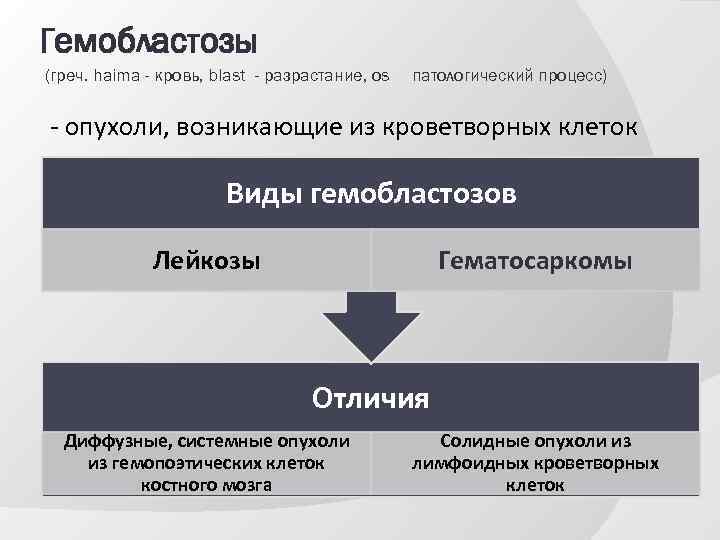 Гемобластозы (греч. haima - кровь, blast - разрастание, os патологический процесс) - опухоли, возникающие из кроветворных клеток Виды гемобластозов Лейкозы Гематосаркомы Отличия Диффузные, системные опухоли из гемопоэтических клеток костного мозга Солидные опухоли из лимфоидных кроветворных клеток
Гемобластозы (греч. haima - кровь, blast - разрастание, os патологический процесс) - опухоли, возникающие из кроветворных клеток Виды гемобластозов Лейкозы Гематосаркомы Отличия Диффузные, системные опухоли из гемопоэтических клеток костного мозга Солидные опухоли из лимфоидных кроветворных клеток
 Причины возникновения лейкозов: -онкогенные вирусы -ионизирующее излучение -химические канцерогены -генетические аномалии
Причины возникновения лейкозов: -онкогенные вирусы -ионизирующее излучение -химические канцерогены -генетические аномалии
 Радиационная теория происхождения гемобластозов Роль ионизирующих излучений в возникновении лейкозов доказана в эксперименте!!! Прослежено повышение заболеваемости острым и хроническим миелолейкозом у жителей Хиросимы и Нагасаки, зон пострадавших от Чернобыля, у рентгенологов и радиологов.
Радиационная теория происхождения гемобластозов Роль ионизирующих излучений в возникновении лейкозов доказана в эксперименте!!! Прослежено повышение заболеваемости острым и хроническим миелолейкозом у жителей Хиросимы и Нагасаки, зон пострадавших от Чернобыля, у рентгенологов и радиологов.
 Химическая теория происхождения гемобластозов Доказана в эксперименте! Метаболиты триптофана и тирозина, бензол и летучие органические растворители (шоферы, работники кожевенной промышленности) , ЛП (бутадион, левомицетин и др. )
Химическая теория происхождения гемобластозов Доказана в эксперименте! Метаболиты триптофана и тирозина, бензол и летучие органические растворители (шоферы, работники кожевенной промышленности) , ЛП (бутадион, левомицетин и др. )
 Вирусная теория происхождения гемобластозов РНК содержащие вирусы и ДНК вирусы , которые относятся к герпесвирусам. Вопрос о роли вирусов в происхождении лейкозов у человека во многом остается спорным.
Вирусная теория происхождения гемобластозов РНК содержащие вирусы и ДНК вирусы , которые относятся к герпесвирусам. Вопрос о роли вирусов в происхождении лейкозов у человека во многом остается спорным.
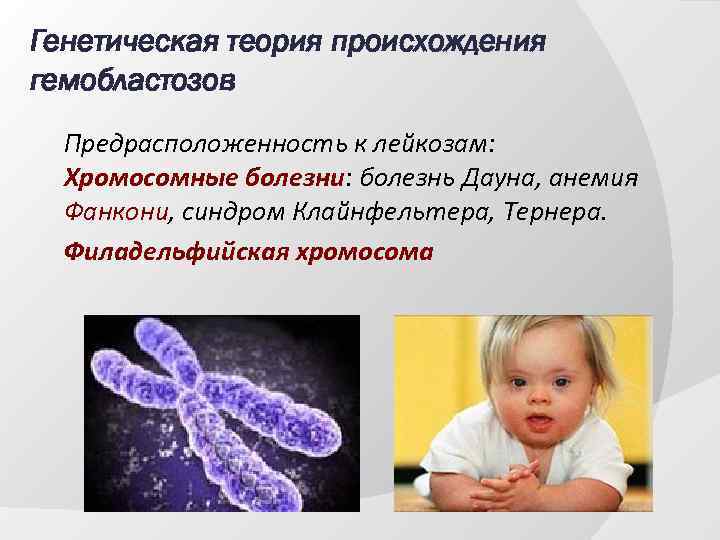 Генетическая теория происхождения гемобластозов Предрасположенность к лейкозам: Хромосомные болезни: болезнь Дауна, анемия Фанкони, синдром Клайнфельтера, Тернера. Филадельфийская хромосома
Генетическая теория происхождения гемобластозов Предрасположенность к лейкозам: Хромосомные болезни: болезнь Дауна, анемия Фанкони, синдром Клайнфельтера, Тернера. Филадельфийская хромосома
 Признаки опухолевой прогрессии при лейкозах 1. Утрата дифференцировки – анаплазия 2. Подавление и вытеснение нормального кроветворения – метаплазия 3. Метастазирование 4. Увеличение числа незрелых и опухолевых клеток в крови 5. Появление экстрамедулярных очагов кроветворения 6. Нарастание клеточного атипизма 7. Снижение или утрата биохимической специфичности лейкозных клеток
Признаки опухолевой прогрессии при лейкозах 1. Утрата дифференцировки – анаплазия 2. Подавление и вытеснение нормального кроветворения – метаплазия 3. Метастазирование 4. Увеличение числа незрелых и опухолевых клеток в крови 5. Появление экстрамедулярных очагов кроветворения 6. Нарастание клеточного атипизма 7. Снижение или утрата биохимической специфичности лейкозных клеток
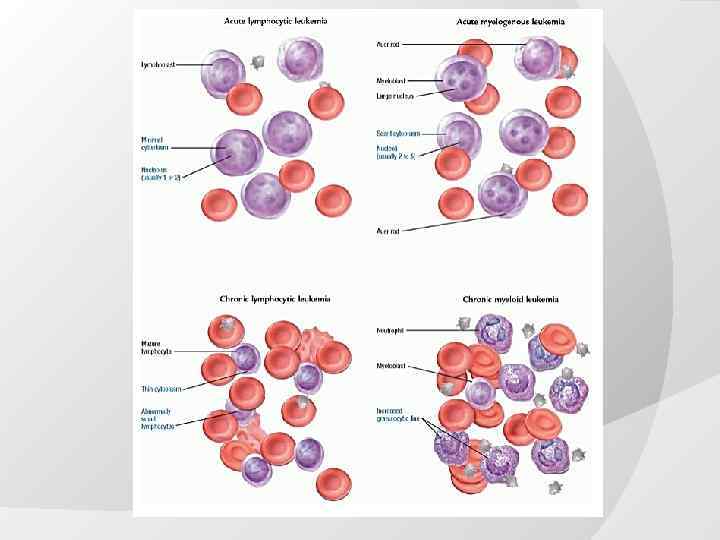
 Виды лейкозов по течению и выраженности опухолевой прогрессии 1. трансформации подвергаются недифферинцированные или мало дифферинцированные клетки крови Характерны: нарастающая анемия тромбоцитопения ТГС много бластов лейкемический провал Длительность ремиссии <5 -7 лет 2. трансформации подвергаются недифферинцированные или мало дифферинцированные клетки крови, но дифферинцировка сохранена и затруднена Характерны: мало бластов все переходные формы с преобладанием зрелых клеток эозинофильно-базофильная ассоциация (при ХМЛ) Длительность ремиссии > 10 -15 лет
Виды лейкозов по течению и выраженности опухолевой прогрессии 1. трансформации подвергаются недифферинцированные или мало дифферинцированные клетки крови Характерны: нарастающая анемия тромбоцитопения ТГС много бластов лейкемический провал Длительность ремиссии <5 -7 лет 2. трансформации подвергаются недифферинцированные или мало дифферинцированные клетки крови, но дифферинцировка сохранена и затруднена Характерны: мало бластов все переходные формы с преобладанием зрелых клеток эозинофильно-базофильная ассоциация (при ХМЛ) Длительность ремиссии > 10 -15 лет
 Виды лейкозов по клетке – «родоначальнице» 2. 1. - Лимфобластный Миеломонобластный Промиелоцитарный Монобластный Плазмобластный Мегакариобластный Эритромиелоз Недифферинцируемый (морфологически) лейкоз - Лимфолейкоз - Миелолейкоз - Эритромиелоз - Сублейкемический миелоз - Эритремия - Хронический моноцитарный лейкоз - Хронический мегакариоцитарный лейкоз - Парапротеинемические гемобластозы (миеломная болезнь, болезни тяжелых цепей).
Виды лейкозов по клетке – «родоначальнице» 2. 1. - Лимфобластный Миеломонобластный Промиелоцитарный Монобластный Плазмобластный Мегакариобластный Эритромиелоз Недифферинцируемый (морфологически) лейкоз - Лимфолейкоз - Миелолейкоз - Эритромиелоз - Сублейкемический миелоз - Эритремия - Хронический моноцитарный лейкоз - Хронический мегакариоцитарный лейкоз - Парапротеинемические гемобластозы (миеломная болезнь, болезни тяжелых цепей).
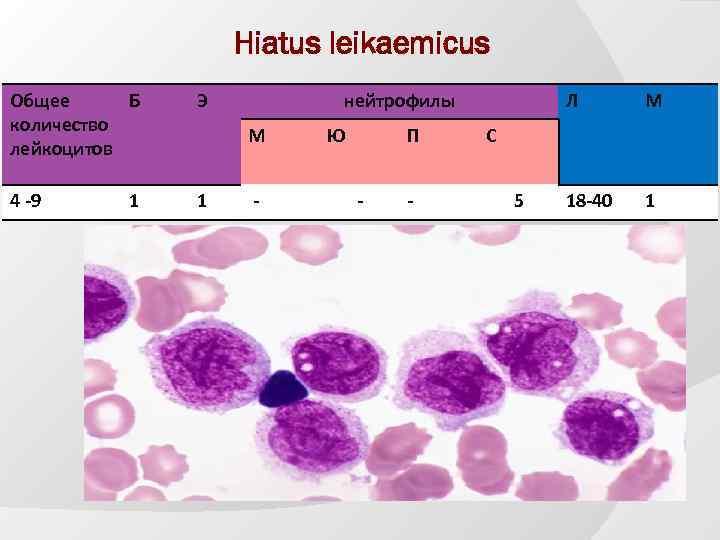 Hiatus leikaemicus Общее Б количество лейкоцитов Э 4 -9 1 1 нейтрофилы М - Ю П - - Л М 18 -40 1 С 5
Hiatus leikaemicus Общее Б количество лейкоцитов Э 4 -9 1 1 нейтрофилы М - Ю П - - Л М 18 -40 1 С 5
 Виды лейкозов по количеству лейкоцитов лейкемические — L- 25 -50* 109 /л, сублейкемические — L- 10 -25* 109 /л алейкемические — L- норма, лейкопенические — L- ниже нормы,
Виды лейкозов по количеству лейкоцитов лейкемические — L- 25 -50* 109 /л, сублейкемические — L- 10 -25* 109 /л алейкемические — L- норма, лейкопенические — L- ниже нормы,
 Острый лимфобластный лейкоз в детском и юношеском возрасте 85% всех острых лейкозов, его пик приходится на 2 -4 года У взрослых встречается 10 -15% больных Частота лейкозов у детей составляет 3, 2— 4, 4 на 100 000. Согласно мировой статистике, 3, 34, 7 детей из 100 тысяч заболевают лейкемией в возрасте до 15 лет.
Острый лимфобластный лейкоз в детском и юношеском возрасте 85% всех острых лейкозов, его пик приходится на 2 -4 года У взрослых встречается 10 -15% больных Частота лейкозов у детей составляет 3, 2— 4, 4 на 100 000. Согласно мировой статистике, 3, 34, 7 детей из 100 тысяч заболевают лейкемией в возрасте до 15 лет.
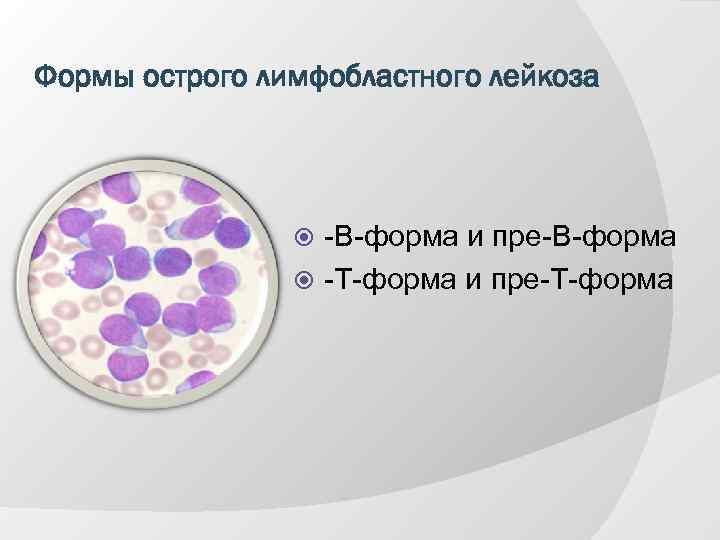 Формы острого лимфобластного лейкоза -В-форма и пре-В-форма -Т-форма и пре-Т-форма
Формы острого лимфобластного лейкоза -В-форма и пре-В-форма -Т-форма и пре-Т-форма
 Клиническая картина острого лимфобластного лейкоза Основные синдромы: ü Анемический ü Интоксикационный ü Костно-суставной ü Пролиферативный ü Геморрагический
Клиническая картина острого лимфобластного лейкоза Основные синдромы: ü Анемический ü Интоксикационный ü Костно-суставной ü Пролиферативный ü Геморрагический
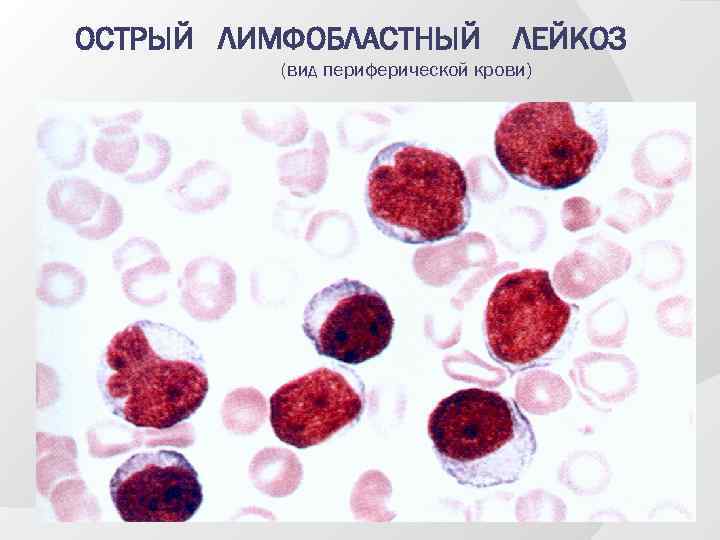 ОСТРЫЙ ЛИМФОБЛАСТНЫЙ ЛЕЙКОЗ (вид периферической крови)
ОСТРЫЙ ЛИМФОБЛАСТНЫЙ ЛЕЙКОЗ (вид периферической крови)
 Диагностика острого лимфобластного лейкоза В периферической крови: ü бластные клетки ü лейкемический провал ü анемия ü тромбоцитопения В пунктате костного мозга Цитологическая Цитохимическая Цитогенетическая характеристика клеток и выявление поверхностных антигенных маркеров клеток (иммунофенотипирование L 1, L 2, L 3)
Диагностика острого лимфобластного лейкоза В периферической крови: ü бластные клетки ü лейкемический провал ü анемия ü тромбоцитопения В пунктате костного мозга Цитологическая Цитохимическая Цитогенетическая характеристика клеток и выявление поверхностных антигенных маркеров клеток (иммунофенотипирование L 1, L 2, L 3)
 Прогноз Факторы высокого риска ü возраст до 2 -х лет и старше 10 лет ü лимфоаденопатия ( более 2 см в диаметре) ü гепато-, спленомегалия (более 4 см) ü L >20, 0 x 109/л, ü Tr < 100, 0 х109/л, Неблагоприятные факторы • инициальный бластный гиперлейкоцитоз (значительная опухолевая масса) • инициальные проявления нейролейкоза • Т- и В-клеточные предварианты ОЛЛ и различные аномалии кариотипа лейкозных клеток
Прогноз Факторы высокого риска ü возраст до 2 -х лет и старше 10 лет ü лимфоаденопатия ( более 2 см в диаметре) ü гепато-, спленомегалия (более 4 см) ü L >20, 0 x 109/л, ü Tr < 100, 0 х109/л, Неблагоприятные факторы • инициальный бластный гиперлейкоцитоз (значительная опухолевая масса) • инициальные проявления нейролейкоза • Т- и В-клеточные предварианты ОЛЛ и различные аномалии кариотипа лейкозных клеток
 Полная ремиссия у 85— 90% больных Среди детей с благоприятными прогностическими факторами 5 летнее безрецидивное течение у 50— 80% больных Практическое выздоровление - после 6— 7 -летнего безрецидивного течения заболевания
Полная ремиссия у 85— 90% больных Среди детей с благоприятными прогностическими факторами 5 летнее безрецидивное течение у 50— 80% больных Практическое выздоровление - после 6— 7 -летнего безрецидивного течения заболевания
 Острый монобластный лейкоз У взрослых эта форма болезни встречается в 6, 5% всех острых лейкозов У детей – 2, 6% !!!крупные бластные клетки Анемия, тромбоцитопения, нейтропения Некротические изменения слизистой оболочки рта и глотки; гингивит
Острый монобластный лейкоз У взрослых эта форма болезни встречается в 6, 5% всех острых лейкозов У детей – 2, 6% !!!крупные бластные клетки Анемия, тромбоцитопения, нейтропения Некротические изменения слизистой оболочки рта и глотки; гингивит
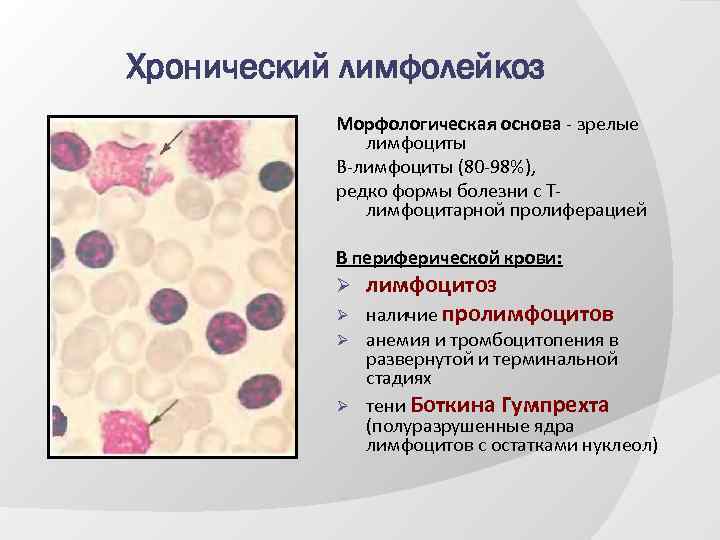 Хронический лимфолейкоз Морфологическая основа - зрелые лимфоциты В-лимфоциты (80 -98%), редко формы болезни с Тлимфоцитарной пролиферацией В периферической крови: Ø лимфоцитоз Ø наличие пролимфоцитов Ø анемия и тромбоцитопения в развернутой и терминальной стадиях Ø тени Боткина Гумпрехта (полуразрушенные ядра лимфоцитов с остатками нуклеол)
Хронический лимфолейкоз Морфологическая основа - зрелые лимфоциты В-лимфоциты (80 -98%), редко формы болезни с Тлимфоцитарной пролиферацией В периферической крови: Ø лимфоцитоз Ø наличие пролимфоцитов Ø анемия и тромбоцитопения в развернутой и терминальной стадиях Ø тени Боткина Гумпрехта (полуразрушенные ядра лимфоцитов с остатками нуклеол)
 Клиническая картина хронического лимфолейкоза "общие симптомы" (слабость, потливость, потеря веса) подверженность повторным бактериальным инфекциям анемия или тромбоцитопения, обусловленной инфильтрацией костного мозга патологическими лимфоцитами или аутоиммунным процессом массивная лимфаденопатия или спленомегалия выраженная (80% и более) инфильтрация костного мозга патологическими лимфоцитами быстрое увеличение числа лимфоцитов в крови
Клиническая картина хронического лимфолейкоза "общие симптомы" (слабость, потливость, потеря веса) подверженность повторным бактериальным инфекциям анемия или тромбоцитопения, обусловленной инфильтрацией костного мозга патологическими лимфоцитами или аутоиммунным процессом массивная лимфаденопатия или спленомегалия выраженная (80% и более) инфильтрация костного мозга патологическими лимфоцитами быстрое увеличение числа лимфоцитов в крови
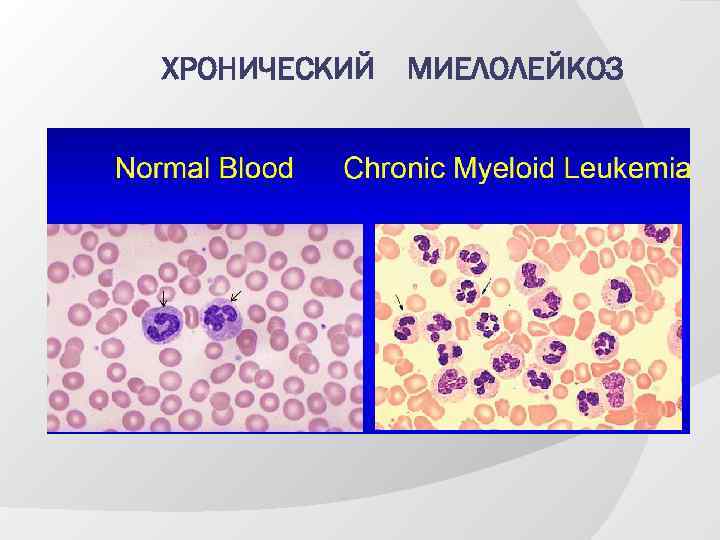
 Хронический миелолейкоз Наличие филадельфийской Рh‑хромосомы (транслокация с 9 -й хромосомы на 21– 22‑ю пары хромосом) в клетках костного мозга (кроме лимфоидных) В моноклоновую стадию заболевания: • лекоцитоз со сдвигом влево до промиелоцитов и единичных бластов • преобладание незрелых (дифференцирующихся форм) • эозинофильно-базофильная ассоциация • отсутствие анемии и торомбоцитопении В поликлоновую (терминальную) стадию заболевания: • бластный криз • гранулоцитопения, анемия, тромбоцитопения
Хронический миелолейкоз Наличие филадельфийской Рh‑хромосомы (транслокация с 9 -й хромосомы на 21– 22‑ю пары хромосом) в клетках костного мозга (кроме лимфоидных) В моноклоновую стадию заболевания: • лекоцитоз со сдвигом влево до промиелоцитов и единичных бластов • преобладание незрелых (дифференцирующихся форм) • эозинофильно-базофильная ассоциация • отсутствие анемии и торомбоцитопении В поликлоновую (терминальную) стадию заболевания: • бластный криз • гранулоцитопения, анемия, тромбоцитопения
 ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ
ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ
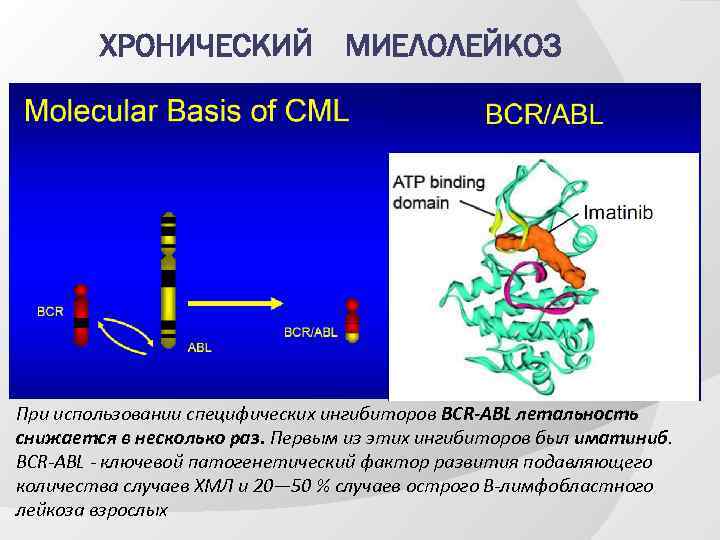 ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ При использовании специфических ингибиторов BCR-ABL летальность снижается в несколько раз. Первым из этих ингибиторов был иматиниб. BCR-ABL - ключевой патогенетический фактор развития подавляющего количества случаев ХМЛ и 20— 50 % случаев острого В-лимфобластного лейкоза взрослых
ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ При использовании специфических ингибиторов BCR-ABL летальность снижается в несколько раз. Первым из этих ингибиторов был иматиниб. BCR-ABL - ключевой патогенетический фактор развития подавляющего количества случаев ХМЛ и 20— 50 % случаев острого В-лимфобластного лейкоза взрослых
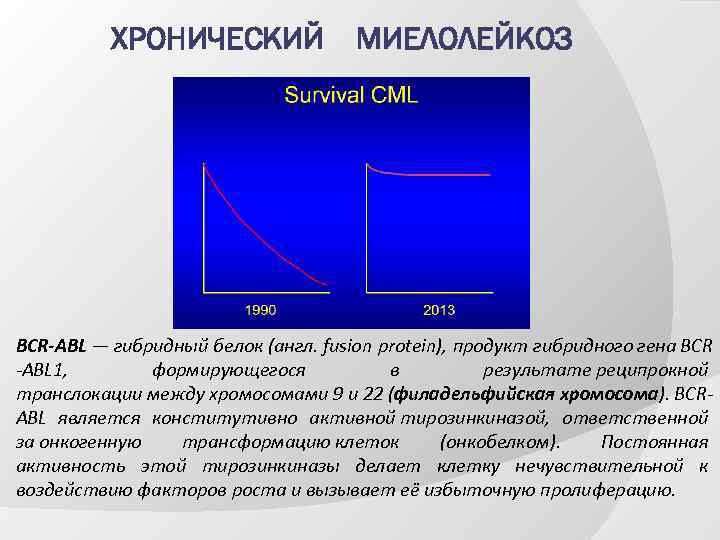 ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ BCR-ABL — гибридный белок (англ. fusion protein), продукт гибридного гена BCR -ABL 1, формирующегося в результате реципрокной транслокации между хромосомами 9 и 22 (филадельфийская хромосома). BCRABL является конститутивно активной тирозинкиназой, ответственной за онкогенную трансформацию клеток (онкобелком). Постоянная активность этой тирозинкиназы делает клетку нечувствительной к воздействию факторов роста и вызывает её избыточную пролиферацию.
ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ BCR-ABL — гибридный белок (англ. fusion protein), продукт гибридного гена BCR -ABL 1, формирующегося в результате реципрокной транслокации между хромосомами 9 и 22 (филадельфийская хромосома). BCRABL является конститутивно активной тирозинкиназой, ответственной за онкогенную трансформацию клеток (онкобелком). Постоянная активность этой тирозинкиназы делает клетку нечувствительной к воздействию факторов роста и вызывает её избыточную пролиферацию.
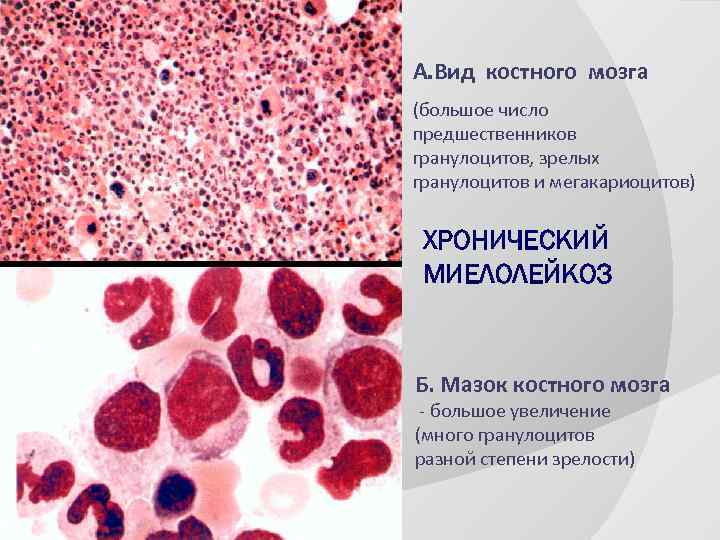 A. Вид костного мозга (большое число предшественников гранулоцитов, зрелых гранулоцитов и мегакариоцитов) ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ Б. Мазок костного мозга - большое увеличение (много гранулоцитов разной степени зрелости)
A. Вид костного мозга (большое число предшественников гранулоцитов, зрелых гранулоцитов и мегакариоцитов) ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ Б. Мазок костного мозга - большое увеличение (много гранулоцитов разной степени зрелости)
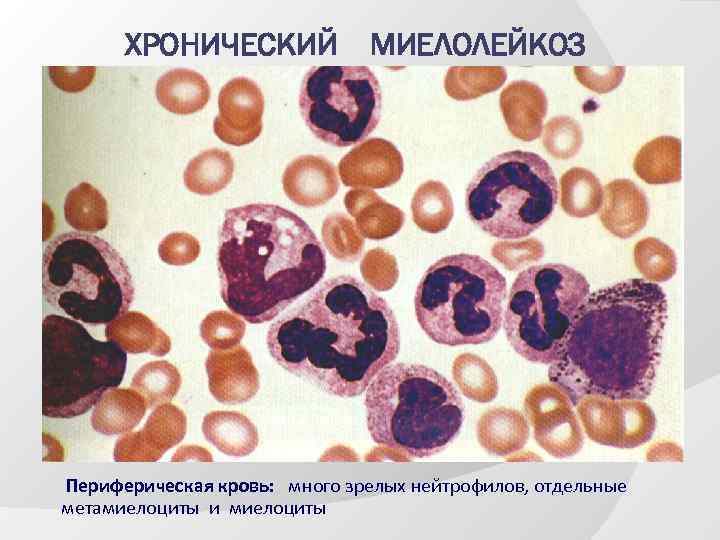 ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ Периферическая кровь: много зрелых нейтрофилов, отдельные метамиелоциты и миелоциты
ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ Периферическая кровь: много зрелых нейтрофилов, отдельные метамиелоциты и миелоциты
 Лейкемоидные реакции состояния, характеризующиеся изменениями в крови, органах гемопоэза и организме в целом, сходные с лейкозами Причины возникновения : Биологические: инфекционные (бактерии, вирусы, грибы, паразиты) неинфекционные (избыток БАВ, лейкопоэтинов, клеточных субстратов) Ø Химические Ø Физические Ø
Лейкемоидные реакции состояния, характеризующиеся изменениями в крови, органах гемопоэза и организме в целом, сходные с лейкозами Причины возникновения : Биологические: инфекционные (бактерии, вирусы, грибы, паразиты) неинфекционные (избыток БАВ, лейкопоэтинов, клеточных субстратов) Ø Химические Ø Физические Ø
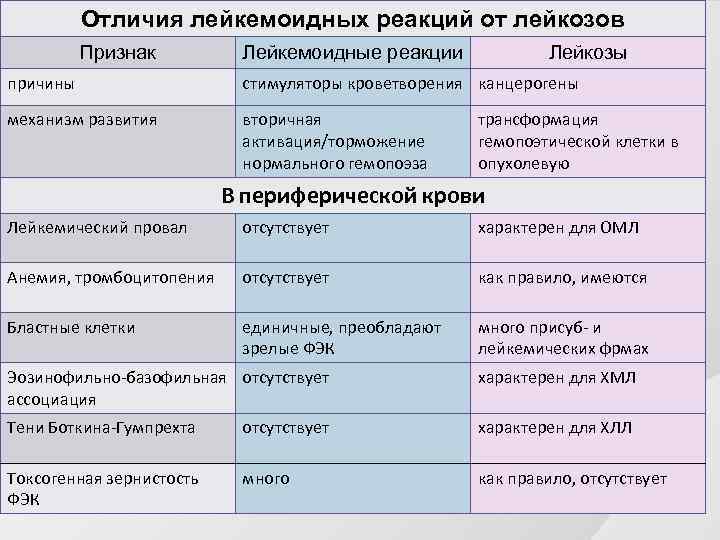 Отличия лейкемоидных реакций от лейкозов Признак Лейкемоидные реакции Лейкозы причины стимуляторы кроветворения канцерогены механизм развития вторичная активация/торможение нормального гемопоэза трансформация гемопоэтической клетки в опухолевую В периферической крови Лейкемический провал отсутствует характерен для ОМЛ Анемия, тромбоцитопения отсутствует как правило, имеются Бластные клетки единичные, преобладают зрелые ФЭК много присуб- и лейкемических фрмах Эозинофильно-базофильная отсутствует ассоциация характерен для ХМЛ Тени Боткина-Гумпрехта отсутствует характерен для ХЛЛ Токсогенная зернистость ФЭК много как правило, отсутствует
Отличия лейкемоидных реакций от лейкозов Признак Лейкемоидные реакции Лейкозы причины стимуляторы кроветворения канцерогены механизм развития вторичная активация/торможение нормального гемопоэза трансформация гемопоэтической клетки в опухолевую В периферической крови Лейкемический провал отсутствует характерен для ОМЛ Анемия, тромбоцитопения отсутствует как правило, имеются Бластные клетки единичные, преобладают зрелые ФЭК много присуб- и лейкемических фрмах Эозинофильно-базофильная отсутствует ассоциация характерен для ХМЛ Тени Боткина-Гумпрехта отсутствует характерен для ХЛЛ Токсогенная зернистость ФЭК много как правило, отсутствует
 Благодарю за внимание!
Благодарю за внимание!


