774ac8b391d01b1d84255ba82ec93a36.ppt
- Количество слайдов: 69
 Легочная гипертензия РНПЦ «Кардиология» г. Минск, 2016
Легочная гипертензия РНПЦ «Кардиология» г. Минск, 2016
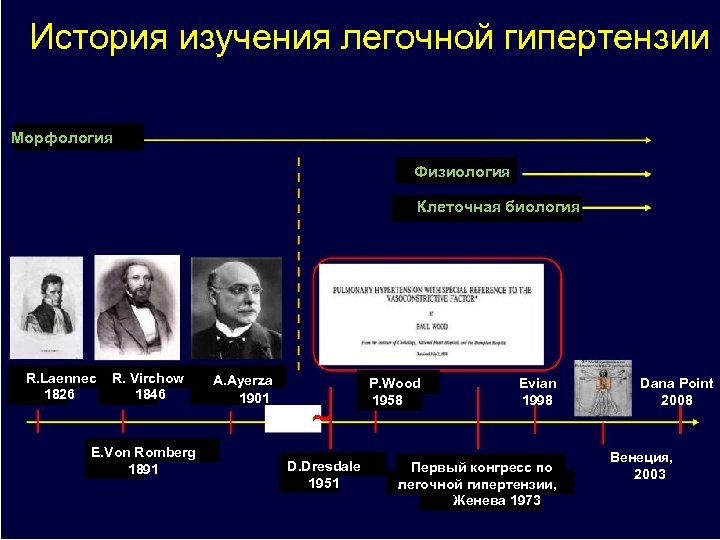 История изучения легочной гипертензии Морфология Физиология Клеточная биология R. Laennec 1826 R. Virchow 1846 E. Von Romberg 1891 A. Ayerza 1901 ~ D. Dresdale 1951 P. Wood 1958 Evian 1998 Первый конгресс по легочной гипертензии, Женева 1973 Dana Point 2008 Венеция, 2003
История изучения легочной гипертензии Морфология Физиология Клеточная биология R. Laennec 1826 R. Virchow 1846 E. Von Romberg 1891 A. Ayerza 1901 ~ D. Dresdale 1951 P. Wood 1958 Evian 1998 Первый конгресс по легочной гипертензии, Женева 1973 Dana Point 2008 Венеция, 2003
 ОПРЕДЕЛЕНИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ: § Легочная гипертензия (ЛГ)- патофизиологическое расстройство, которое может включать различные клинические состояния и осложнять большинство сердечно -сосудистых и респираторных заболеваний. ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ: § Повышение среднего давления в ЛА ≥ 25 мм рт. ст. в покое при катетеризации правых отделов сердца (N= 14± 3 мм рт. ст. , ВГН – 20 мм рт. ст. ) Клиническая значимость СДЛА 21 -24 мм рт. ст не ясна. Пациенты находятся в группе риска развития ЛАГ
ОПРЕДЕЛЕНИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ: § Легочная гипертензия (ЛГ)- патофизиологическое расстройство, которое может включать различные клинические состояния и осложнять большинство сердечно -сосудистых и респираторных заболеваний. ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ: § Повышение среднего давления в ЛА ≥ 25 мм рт. ст. в покое при катетеризации правых отделов сердца (N= 14± 3 мм рт. ст. , ВГН – 20 мм рт. ст. ) Клиническая значимость СДЛА 21 -24 мм рт. ст не ясна. Пациенты находятся в группе риска развития ЛАГ
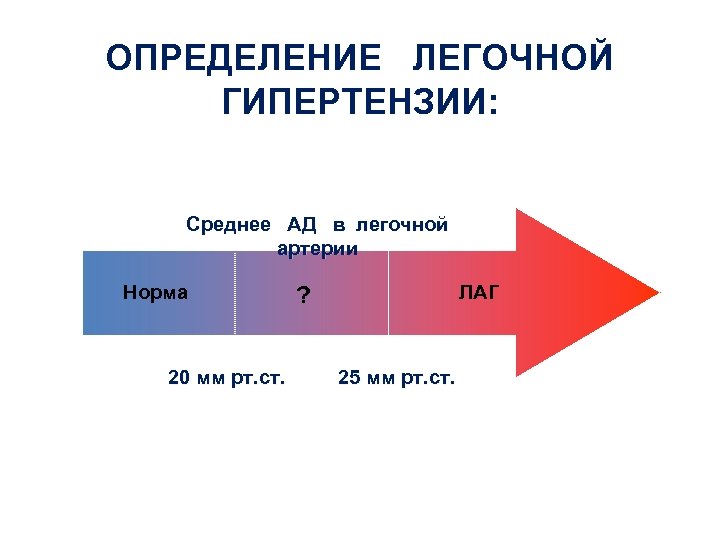 ОПРЕДЕЛЕНИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ: Среднее АД в легочной артерии Норма 20 мм рт. ст. ЛАГ ? 25 мм рт. ст.
ОПРЕДЕЛЕНИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ: Среднее АД в легочной артерии Норма 20 мм рт. ст. ЛАГ ? 25 мм рт. ст.

 Основные изменения и адаптация Европейских рекомендаций 2009 г • Упрощена структура документа( 3 раздела, включая классификацию, основные аспекты, диф. диагностику, разделы о ЛАГ, ЛГ в связи с ЗЛОС, ЗЛ и/или гипоксией, ХТЭЛГ, с неясными и многофакторными механизмами) • Внесены изменения в классификацию для взрослых и детей • Новые достижения в патофизиологии, генетике, эпидемиологии и определении факторов риска • Изменен алгоритм диагностики и лечения • Подчеркивается значимость экспертных специализированных центров в лечении пациентов с ЛГ • Новые разработки для оценки степени выраженности ЛАГ и лечение с указанием целей лечения, в т. ч. комбинированной терапии
Основные изменения и адаптация Европейских рекомендаций 2009 г • Упрощена структура документа( 3 раздела, включая классификацию, основные аспекты, диф. диагностику, разделы о ЛАГ, ЛГ в связи с ЗЛОС, ЗЛ и/или гипоксией, ХТЭЛГ, с неясными и многофакторными механизмами) • Внесены изменения в классификацию для взрослых и детей • Новые достижения в патофизиологии, генетике, эпидемиологии и определении факторов риска • Изменен алгоритм диагностики и лечения • Подчеркивается значимость экспертных специализированных центров в лечении пациентов с ЛГ • Новые разработки для оценки степени выраженности ЛАГ и лечение с указанием целей лечения, в т. ч. комбинированной терапии
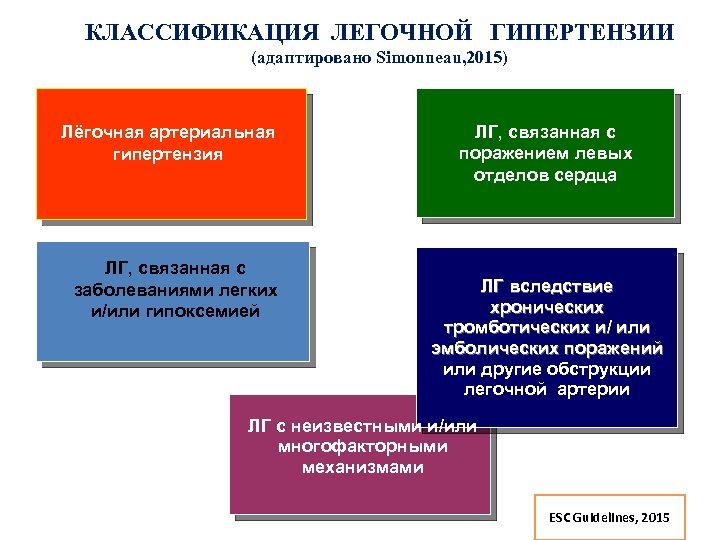 КЛАССИФИКАЦИЯ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ (адаптировано Simonneau, 2015) Лёгочная артериальная гипертензия ЛГ, связанная с заболеваниями легких и/или гипоксемией ЛГ, связанная с поражением левых отделов сердца ЛГ вследствие хронических тромботических и/ или эмболических поражений или другие обструкции легочной артерии ЛГ с неизвестными и/или многофакторными механизмами ESC Guidelines, 2015
КЛАССИФИКАЦИЯ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ (адаптировано Simonneau, 2015) Лёгочная артериальная гипертензия ЛГ, связанная с заболеваниями легких и/или гипоксемией ЛГ, связанная с поражением левых отделов сердца ЛГ вследствие хронических тромботических и/ или эмболических поражений или другие обструкции легочной артерии ЛГ с неизвестными и/или многофакторными механизмами ESC Guidelines, 2015
 1. Легочная артериальная гипертензия 1. 1. Идиопатическая 1. 2 Наследственная 1. 2. 1. BMPR 2 - мутация 1. 2. 2. Другие мутации 1. 3. Обусловленная приемом лекарств Аминорекс, Фенфлюрамин, Дексфенфлюрамин, Токсичное рапсовое масло, Бенфлюорекс, Ингибиторы обратного захвата серотонина* , воздействием токсинов или радиацией 1. 4 Ассоциированная с : ü заболеваниями СТ ü ВИЧ-инфекцией ü Портальной гипертензией ü Врожденными заболеваниями сердца ü Шистосомозом
1. Легочная артериальная гипертензия 1. 1. Идиопатическая 1. 2 Наследственная 1. 2. 1. BMPR 2 - мутация 1. 2. 2. Другие мутации 1. 3. Обусловленная приемом лекарств Аминорекс, Фенфлюрамин, Дексфенфлюрамин, Токсичное рапсовое масло, Бенфлюорекс, Ингибиторы обратного захвата серотонина* , воздействием токсинов или радиацией 1. 4 Ассоциированная с : ü заболеваниями СТ ü ВИЧ-инфекцией ü Портальной гипертензией ü Врожденными заболеваниями сердца ü Шистосомозом
 1’ Легочная вено-окклюзионная болезнь и /или легочный капиллярный гемангиоматоз • • • ü ü ü Идиопатическая Наследственная: EIF 2 AK 4 мутация Другие мутации Индуцированная лекарствами, токсинами или радиацией Ассоциированная с: Заболеваниями СТ ВИЧ инфекцией Персистирующая легочная гипертензия новорожденных
1’ Легочная вено-окклюзионная болезнь и /или легочный капиллярный гемангиоматоз • • • ü ü ü Идиопатическая Наследственная: EIF 2 AK 4 мутация Другие мутации Индуцированная лекарствами, токсинами или радиацией Ассоциированная с: Заболеваниями СТ ВИЧ инфекцией Персистирующая легочная гипертензия новорожденных
 2. Легочная гипертензия, обусловленная патологией левых отделов сердца 2. 1. Систолическая дисфункция левого желудочка 2. 2. Диастолическая дисфункция левого желудочка 2. 3 Патология клапанов 2. 4 Врожденная/приобретенная обструкция входящего/выносящего тракта левого желудочка и врожденные кардиомиопатии 2. 5 Врожденный /приобретенный стеноз легочных вен
2. Легочная гипертензия, обусловленная патологией левых отделов сердца 2. 1. Систолическая дисфункция левого желудочка 2. 2. Диастолическая дисфункция левого желудочка 2. 3 Патология клапанов 2. 4 Врожденная/приобретенная обструкция входящего/выносящего тракта левого желудочка и врожденные кардиомиопатии 2. 5 Врожденный /приобретенный стеноз легочных вен
 3. Легочная заболеваниями гипертензия, обусловленная легких и/или гипоксемией 3. 1. Хроническая обструктивная болезнь легких (ХОБЛ) 3. 2. Интерстициальная болезнь легких 3. 3. Другие легочные заболевания со смешанным рестриктивным и обструктивным компонентом 3. 4. Нарушения дыхания во сне 3. 5 Нарушения альвеолярной вентиляции 3. 6 Проживание в высокогорной местности 3. 7 Аномалии развития
3. Легочная заболеваниями гипертензия, обусловленная легких и/или гипоксемией 3. 1. Хроническая обструктивная болезнь легких (ХОБЛ) 3. 2. Интерстициальная болезнь легких 3. 3. Другие легочные заболевания со смешанным рестриктивным и обструктивным компонентом 3. 4. Нарушения дыхания во сне 3. 5 Нарушения альвеолярной вентиляции 3. 6 Проживание в высокогорной местности 3. 7 Аномалии развития
 4. Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) или другие обструкции легочной артерии 4. 1. Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) 4. 2. Другие обструкции легочной артерии: 4. 2. 1. Ангиосаркома 4. 2. 2. Другие внутрисосудистые опухоли 4. 2. 3. Артериит 4. 2. 4. Врожденный стеноз легочной артерии 4. 2. 5. Инвазии паразитов (однокамерный эхинококкоз)
4. Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) или другие обструкции легочной артерии 4. 1. Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) 4. 2. Другие обструкции легочной артерии: 4. 2. 1. Ангиосаркома 4. 2. 2. Другие внутрисосудистые опухоли 4. 2. 3. Артериит 4. 2. 4. Врожденный стеноз легочной артерии 4. 2. 5. Инвазии паразитов (однокамерный эхинококкоз)
 5. ЛГ с неизвестными и/ или многофакторными механизмами 5. 1. Гематологические нарушения: хроническая гемолитическая анемия, миелопролиферативные нарушения, спленэктомия 5. 2. Системные заболевания: саркоидоз, легочный гистиоцитоз, лимфоангиолейомиоматоз, нейрофиброматоз 5. 3. Метаболические расстройства: гликогенозы, болезнь Гоше, заболевания щитовидной железы 5. 4. Другие: легочная опухолевая тромботическая микроангиопатия, фиброзируюший медиастинит, хроническая почечная недостаточность (с/без диализа), сегментарная легочная гипертензия.
5. ЛГ с неизвестными и/ или многофакторными механизмами 5. 1. Гематологические нарушения: хроническая гемолитическая анемия, миелопролиферативные нарушения, спленэктомия 5. 2. Системные заболевания: саркоидоз, легочный гистиоцитоз, лимфоангиолейомиоматоз, нейрофиброматоз 5. 3. Метаболические расстройства: гликогенозы, болезнь Гоше, заболевания щитовидной железы 5. 4. Другие: легочная опухолевая тромботическая микроангиопатия, фиброзируюший медиастинит, хроническая почечная недостаточность (с/без диализа), сегментарная легочная гипертензия.
 Важные патофизиологические и клинические определения (2015) 1. Легочная гипертензия (ЛГ) – это гемодинамическое и патофизиологическое состояние, определяемое как повышение среднего давления в легочной артерии ≥ 25 мм рт. ст. в покое при катетеризации правых отделов сердца. ЛГ может присутствовать при различных клинических состояниях. 2. Легочная артериальная гипертензия (ЛАГ , группа 1) - это клиническое состояние, характеризующееся наличием прекапиллярной ЛГ и легочным сосудистым сопротивлением (ЛСС) > 3 ед. Вуда при отсутствии других причин прекапиллярной ЛГ, таких как заболевания легких, ХТЭЛГ или других редких заболеваний. ЛАГ включает различные формы, имеющие схожую клиническую картину и идентичные патологические изменения в легочной микроциркуляции. 3. В настоящее время нет достаточных оснований для выделения «ЛГ при нагрузке» .
Важные патофизиологические и клинические определения (2015) 1. Легочная гипертензия (ЛГ) – это гемодинамическое и патофизиологическое состояние, определяемое как повышение среднего давления в легочной артерии ≥ 25 мм рт. ст. в покое при катетеризации правых отделов сердца. ЛГ может присутствовать при различных клинических состояниях. 2. Легочная артериальная гипертензия (ЛАГ , группа 1) - это клиническое состояние, характеризующееся наличием прекапиллярной ЛГ и легочным сосудистым сопротивлением (ЛСС) > 3 ед. Вуда при отсутствии других причин прекапиллярной ЛГ, таких как заболевания легких, ХТЭЛГ или других редких заболеваний. ЛАГ включает различные формы, имеющие схожую клиническую картину и идентичные патологические изменения в легочной микроциркуляции. 3. В настоящее время нет достаточных оснований для выделения «ЛГ при нагрузке» .
 ЛАГ = ЛГ ИЛАГ = ПЛГ Eur Respir J 2010; 36: 986 -99
ЛАГ = ЛГ ИЛАГ = ПЛГ Eur Respir J 2010; 36: 986 -99
 Клиническая классификация легочной гипертензии, ассоциированной с врожденными пороками сердца 1. Синдром Эйзенменгера. Включает все большие интра- и экстракардиальные дефекты, представленные лево-правым сбросом и со временем прогрессирующие до серьезного увеличения легочного сосудистого сопротивления и обратного (право-левого) или комбинированного сброса; обычно присутствуют цианоз, вторичный эритроцитоз и множественное вовлечение других органов и систем. 2. ЛАГ, ассоциированная с преимущественно лево-правым сбросом: 3. 4. - Корригируемая*; - Не корригируемая; Включает дефекты от средних до больших; ЛСС увеличено либо незначительно, либо умеренно; лево-правый сброс преобладает, в то время как цианоз в покое выявляется необязательно. ЛАГ с малыми дефектами /случайные находки** Заметное возрастание ЛСС при наличии малых кардиальных дефектов (обычно дефект МЖП (размером < 1 см в диаметре) и дефект МПП (размером < 2 см в диаметре), выявляемые с помощью эхокардиографии), которые не могут самостоятельно служить причиной возросшего ЛСС; клиническая картина схожа с идиопатической ЛАГ. Коррекция дефектов противопоказана. ЛАГ после коррекции дефекта. ВПС устранен, однако ЛАГ либо персистирует сразу после коррекции или возвращается/развивается в течение месяцев или лет после коррекции в отсутствие значительных послеоперационных гемодинамических повреждений.
Клиническая классификация легочной гипертензии, ассоциированной с врожденными пороками сердца 1. Синдром Эйзенменгера. Включает все большие интра- и экстракардиальные дефекты, представленные лево-правым сбросом и со временем прогрессирующие до серьезного увеличения легочного сосудистого сопротивления и обратного (право-левого) или комбинированного сброса; обычно присутствуют цианоз, вторичный эритроцитоз и множественное вовлечение других органов и систем. 2. ЛАГ, ассоциированная с преимущественно лево-правым сбросом: 3. 4. - Корригируемая*; - Не корригируемая; Включает дефекты от средних до больших; ЛСС увеличено либо незначительно, либо умеренно; лево-правый сброс преобладает, в то время как цианоз в покое выявляется необязательно. ЛАГ с малыми дефектами /случайные находки** Заметное возрастание ЛСС при наличии малых кардиальных дефектов (обычно дефект МЖП (размером < 1 см в диаметре) и дефект МПП (размером < 2 см в диаметре), выявляемые с помощью эхокардиографии), которые не могут самостоятельно служить причиной возросшего ЛСС; клиническая картина схожа с идиопатической ЛАГ. Коррекция дефектов противопоказана. ЛАГ после коррекции дефекта. ВПС устранен, однако ЛАГ либо персистирует сразу после коррекции или возвращается/развивается в течение месяцев или лет после коррекции в отсутствие значительных послеоперационных гемодинамических повреждений.
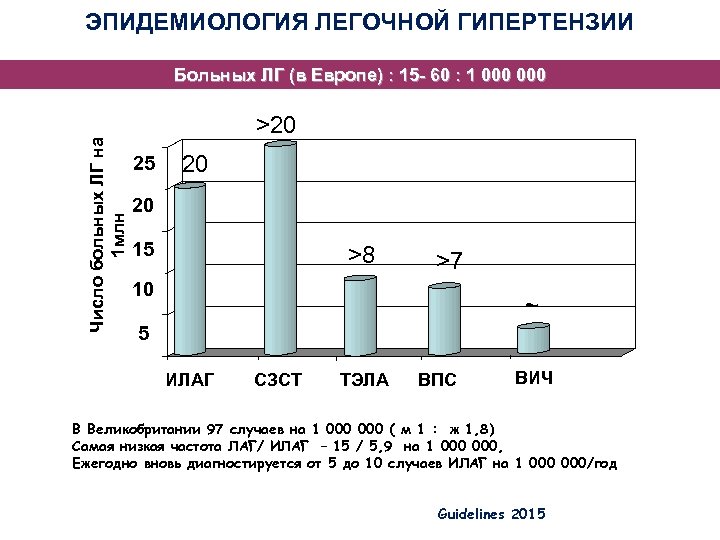 ЭПИДЕМИОЛОГИЯ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ Число больных ЛГ на 1 млн Больных ЛГ (в Европе) : 15 - 60 : 1 000 >20 25 25 20 20 20 15 15 >8 10 >7 10 5 ~ 3 5 ИЛАГ СЗСТ ТЭЛА ВПС ВИЧ В Великобритании 97 случаев на 1 000 ( м 1 : ж 1, 8) Самая низкая частота ЛАГ/ ИЛАГ – 15 / 5, 9 на 1 000, Ежегодно вновь диагностируется от 5 до 10 случаев ИЛАГ на 1 000/год Guidelines 2015
ЭПИДЕМИОЛОГИЯ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ Число больных ЛГ на 1 млн Больных ЛГ (в Европе) : 15 - 60 : 1 000 >20 25 25 20 20 20 15 15 >8 10 >7 10 5 ~ 3 5 ИЛАГ СЗСТ ТЭЛА ВПС ВИЧ В Великобритании 97 случаев на 1 000 ( м 1 : ж 1, 8) Самая низкая частота ЛАГ/ ИЛАГ – 15 / 5, 9 на 1 000, Ежегодно вновь диагностируется от 5 до 10 случаев ИЛАГ на 1 000/год Guidelines 2015
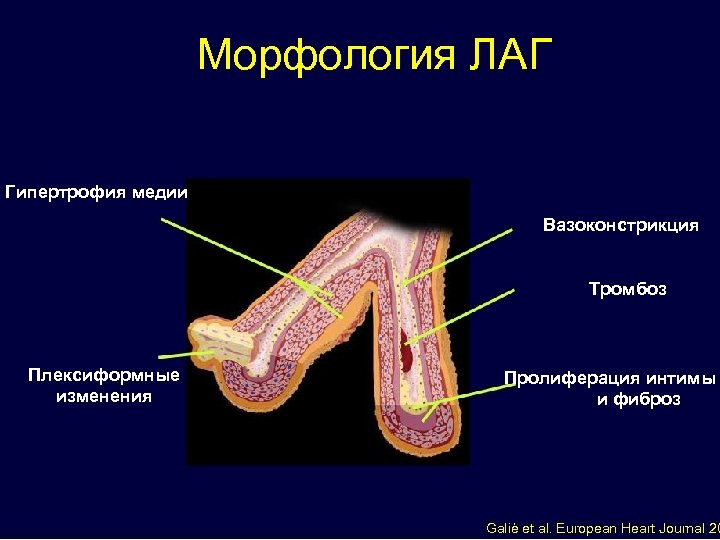 Морфология ЛАГ Гипертрофия медии Вазоконстрикция Тромбоз Плексиформные изменения Пролиферация интимы и фиброз Galiè et al. European Heart Journal 20
Морфология ЛАГ Гипертрофия медии Вазоконстрикция Тромбоз Плексиформные изменения Пролиферация интимы и фиброз Galiè et al. European Heart Journal 20
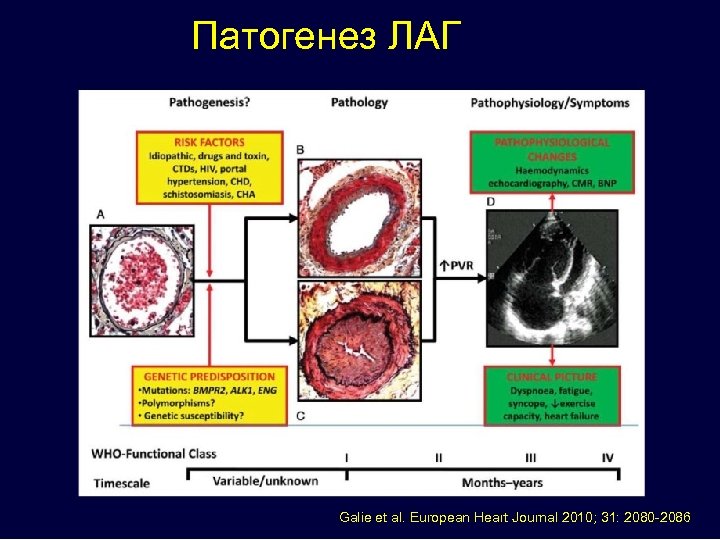 Патогенез ЛАГ Galie et al. European Heart Journal 2010; 31: 2080 -2086
Патогенез ЛАГ Galie et al. European Heart Journal 2010; 31: 2080 -2086
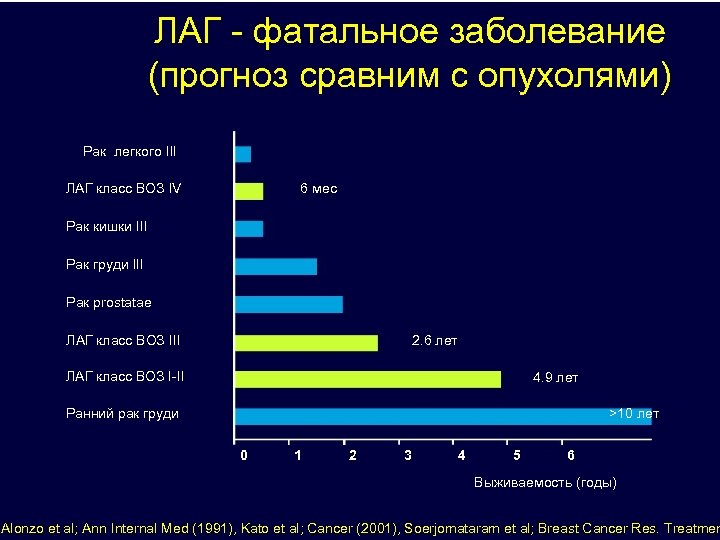 ЛАГ - фатальное заболевание (прогноз сравним с опухолями) Рак легкого III ЛАГ класс ВОЗ IV 6 мес Рак кишки III Рак груди III Рак prostatаe ЛАГ класс ВОЗ III 2. 6 лет ЛАГ класс ВОЗ I-II 4. 9 лет Ранний рак груди >10 лет 0 1 2 3 4 5 6 Выживаемость (годы) ’Alonzo et al; Ann Internal Med (1991), Kato et al; Cancer (2001), Soerjomataram et al; Breast Cancer Res. Treatmen
ЛАГ - фатальное заболевание (прогноз сравним с опухолями) Рак легкого III ЛАГ класс ВОЗ IV 6 мес Рак кишки III Рак груди III Рак prostatаe ЛАГ класс ВОЗ III 2. 6 лет ЛАГ класс ВОЗ I-II 4. 9 лет Ранний рак груди >10 лет 0 1 2 3 4 5 6 Выживаемость (годы) ’Alonzo et al; Ann Internal Med (1991), Kato et al; Cancer (2001), Soerjomataram et al; Breast Cancer Res. Treatmen
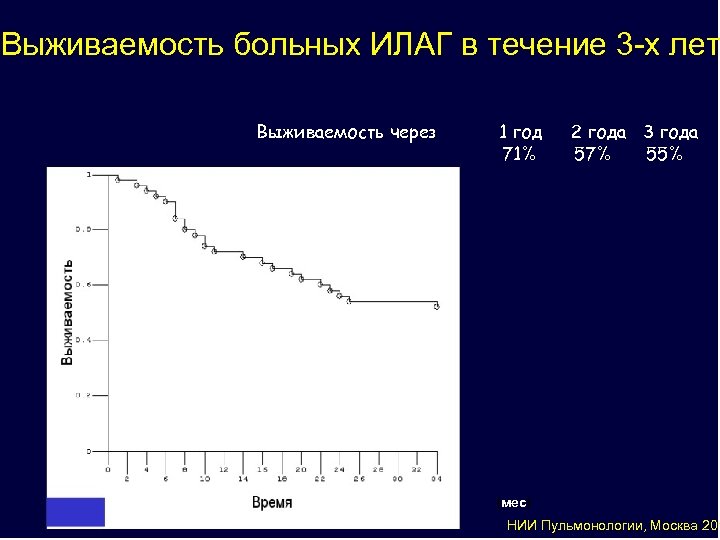 Выживаемость больных ИЛАГ в течение 3 -х лет Выживаемость через N=82 1 год 71% 2 года 3 года 57% 55% (мес) НИИ Пульмонологии, Москва 201
Выживаемость больных ИЛАГ в течение 3 -х лет Выживаемость через N=82 1 год 71% 2 года 3 года 57% 55% (мес) НИИ Пульмонологии, Москва 201
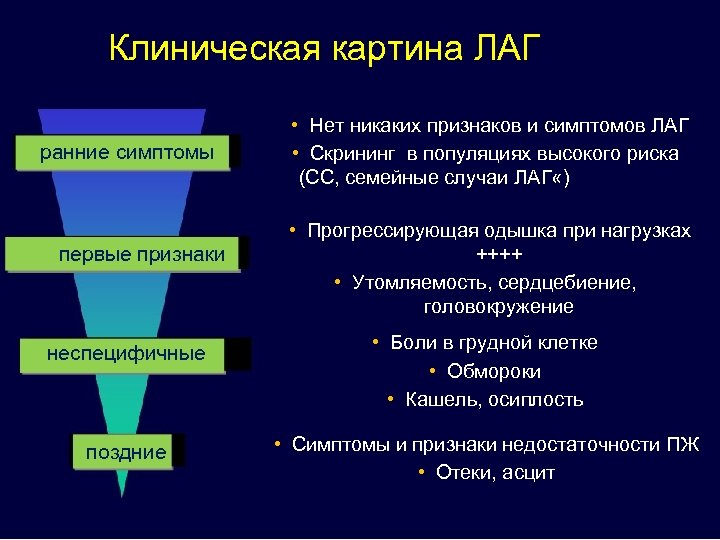 Клиническая картина ЛАГ ранние симптомы первые признаки • Нет никаких признаков и симптомов ЛАГ • Скрининг в популяциях высокого риска (СС, семейные случаи ЛАГ «) • Прогрессирующая одышка при нагрузках ++++ • Утомляемость, сердцебиение, головокружение неспецифичные • Боли в грудной клетке • Обмороки • Кашель, осиплость поздние • Симптомы и признаки недостаточности ПЖ • Отеки, асцит
Клиническая картина ЛАГ ранние симптомы первые признаки • Нет никаких признаков и симптомов ЛАГ • Скрининг в популяциях высокого риска (СС, семейные случаи ЛАГ «) • Прогрессирующая одышка при нагрузках ++++ • Утомляемость, сердцебиение, головокружение неспецифичные • Боли в грудной клетке • Обмороки • Кашель, осиплость поздние • Симптомы и признаки недостаточности ПЖ • Отеки, асцит
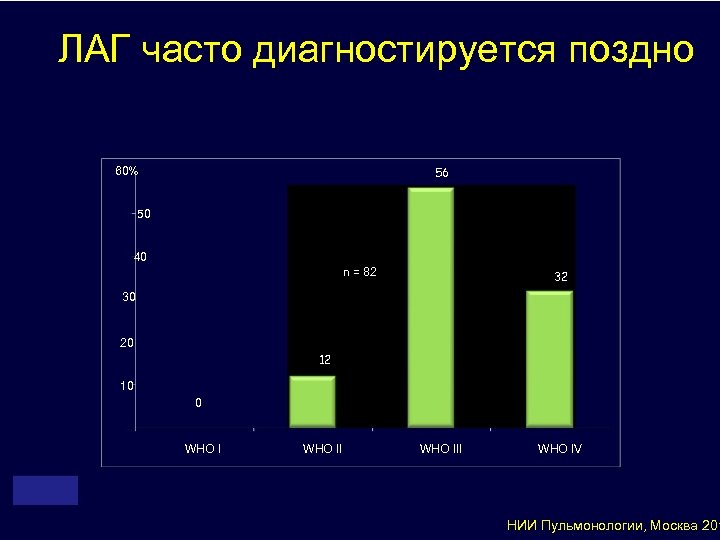 ЛАГ часто диагностируется поздно 60% 56 50 40 n = 82 32 30 20 12 10 0 WHO III WHO IV НИИ Пульмонологии, Москва 201
ЛАГ часто диагностируется поздно 60% 56 50 40 n = 82 32 30 20 12 10 0 WHO III WHO IV НИИ Пульмонологии, Москва 201
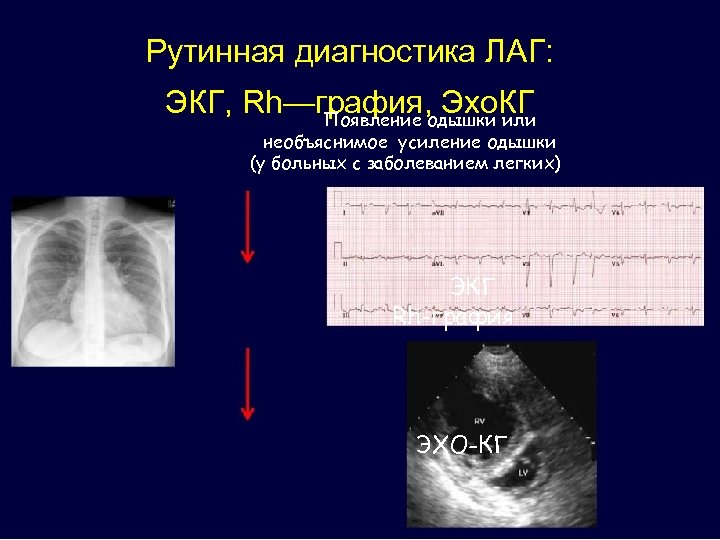 Рутинная диагностика ЛАГ: ЭКГ, Rh—графия, одышки или Эхо. КГ Появление необъяснимое усиление одышки (у больных с заболеванием легких) ЭКГ Rh-графия ЭХО-КГ
Рутинная диагностика ЛАГ: ЭКГ, Rh—графия, одышки или Эхо. КГ Появление необъяснимое усиление одышки (у больных с заболеванием легких) ЭКГ Rh-графия ЭХО-КГ
 ЭКГ в диагностике ЛГ Чувствительность- 55%, специфичность– 70% • Гипертрофия и перегрузка ПЖ ( у 87% с ИЛАГ) • Дилатация ПП • Отклонение ЭОС вправо ( у 77% с ИЛАГ) • СВЭС, ФП к прогрессированию заболевания • ЖЭС – редко!!!
ЭКГ в диагностике ЛГ Чувствительность- 55%, специфичность– 70% • Гипертрофия и перегрузка ПЖ ( у 87% с ИЛАГ) • Дилатация ПП • Отклонение ЭОС вправо ( у 77% с ИЛАГ) • СВЭС, ФП к прогрессированию заболевания • ЖЭС – редко!!!
 Эхо. КГ в диагностике ЛГ • Расширение ствола ЛА и ее ветвей • Регургитация на клапане ЛА, 3 -х створчатом клапане • ↑ размеров ПЖ, ПП • ↑ толщины стенки ПЖ • Дискинез МЖП • ↓ КДР/ КСР ЛЖ, ↓ УО ЛЖ
Эхо. КГ в диагностике ЛГ • Расширение ствола ЛА и ее ветвей • Регургитация на клапане ЛА, 3 -х створчатом клапане • ↑ размеров ПЖ, ПП • ↑ толщины стенки ПЖ • Дискинез МЖП • ↓ КДР/ КСР ЛЖ, ↓ УО ЛЖ
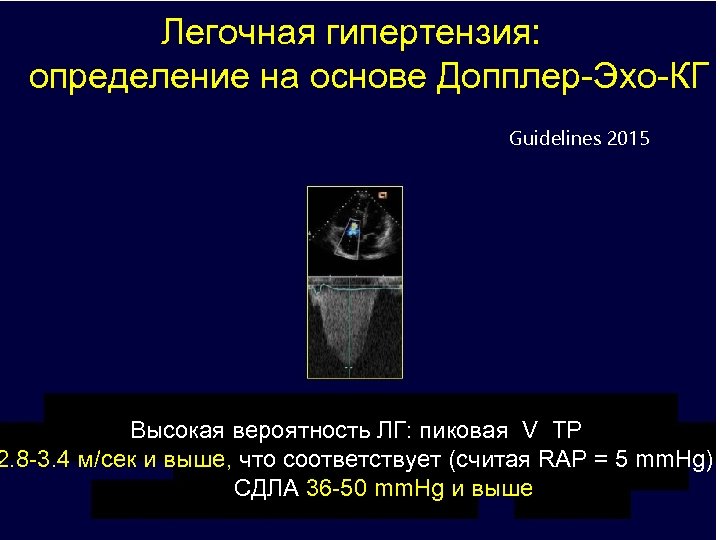 Легочная гипертензия: определение на основе Допплер-Эхо-КГ Guidelines 2015 Высокая вероятность ЛГ: пиковая V ТР 2. 8 -3. 4 м/ceк и выше, что соответствует (считая RAP = 5 mm. Hg) СДЛА 36 -50 mm. Hg и выше
Легочная гипертензия: определение на основе Допплер-Эхо-КГ Guidelines 2015 Высокая вероятность ЛГ: пиковая V ТР 2. 8 -3. 4 м/ceк и выше, что соответствует (считая RAP = 5 mm. Hg) СДЛА 36 -50 mm. Hg и выше
 Дополнительные (к пиковой скорости трикуспидальной регургитации) Эхо. КГ-признаки, предполагающие наличие ЛГ (2015) А. Желудочки* Базальный диаметр ПЖ/базальный диаметр ЛЖ > 1, 0 Б. Легочная артерия* Время ускорения (по Допплеру) оттока из правого желудочка < 105 мсек и/или мезосистолическая зазубрина Уплощение МЖП Скорость ранней (индекс диастолической легочной эксцентричности регургитации > 2, 2 м/с левого желудочка > 1, 1 в систолу и/или в диастолу) Диаметр ЛА > 25 мм В. Нижняя полая вена и правое предсердие* Диаметр НПВ > 21 мм со сниженным инспираторным коллапсом (<50% на вдохе или <20% при спокойном дыхании) Площадь правого предсердия (конечносистолическая) > 18 см 2
Дополнительные (к пиковой скорости трикуспидальной регургитации) Эхо. КГ-признаки, предполагающие наличие ЛГ (2015) А. Желудочки* Базальный диаметр ПЖ/базальный диаметр ЛЖ > 1, 0 Б. Легочная артерия* Время ускорения (по Допплеру) оттока из правого желудочка < 105 мсек и/или мезосистолическая зазубрина Уплощение МЖП Скорость ранней (индекс диастолической легочной эксцентричности регургитации > 2, 2 м/с левого желудочка > 1, 1 в систолу и/или в диастолу) Диаметр ЛА > 25 мм В. Нижняя полая вена и правое предсердие* Диаметр НПВ > 21 мм со сниженным инспираторным коллапсом (<50% на вдохе или <20% при спокойном дыхании) Площадь правого предсердия (конечносистолическая) > 18 см 2
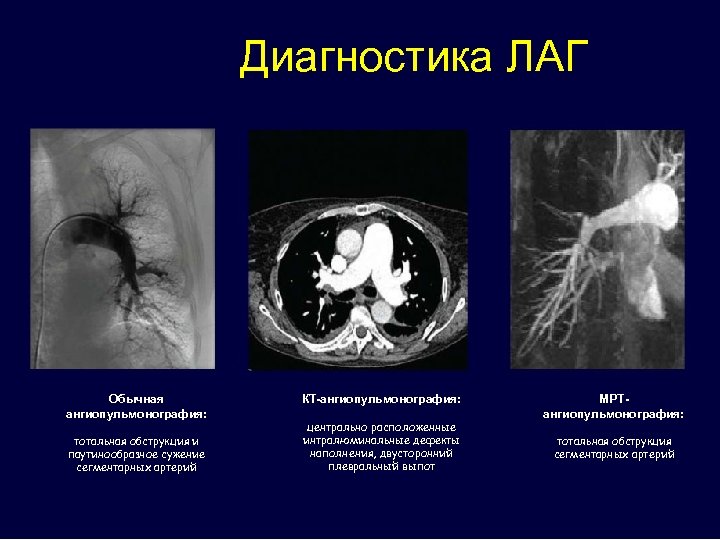 Диагностика ЛАГ Обычная ангиопульмонография: тотальная обструкция и паутинообразное сужение сегментарных артерий КТ-ангиопульмонография: центрально расположенные интралюминальные дефекты наполнения, двусторонний плевральный выпот МРТангиопульмонография: тотальная обструкция сегментарных артерий
Диагностика ЛАГ Обычная ангиопульмонография: тотальная обструкция и паутинообразное сужение сегментарных артерий КТ-ангиопульмонография: центрально расположенные интралюминальные дефекты наполнения, двусторонний плевральный выпот МРТангиопульмонография: тотальная обструкция сегментарных артерий
 Вентиляционно-перфузионное сканирование легких (V/Q) • Для выявления ХТЭЛГ • Метод скрининга ХТЭЛГ (более высокая чувствительность по сравнению с КТАПГ) • Нормальная или низкая вероятность при V/Q исключает ХТЭЛГ с чувствительностью 90 -100% и специфичностью 94 -100% • При ЛАГ V/Q м. б. в норме, м. б. небольшие периферические и несегментарные дефекты перфузии
Вентиляционно-перфузионное сканирование легких (V/Q) • Для выявления ХТЭЛГ • Метод скрининга ХТЭЛГ (более высокая чувствительность по сравнению с КТАПГ) • Нормальная или низкая вероятность при V/Q исключает ХТЭЛГ с чувствительностью 90 -100% и специфичностью 94 -100% • При ЛАГ V/Q м. б. в норме, м. б. небольшие периферические и несегментарные дефекты перфузии
 КТ с высоким разрешением, КТ с контрастированием и легочная ангиография • КТ- визуализация используется для определения сосудистых, сердечных, паренхиматозных и медиастинальных нарушений • Может предположить ЛГ : при ↑ Ø ЛА ≥ 29 мм, при ЛА/ Ао ≥ 1, 0 • КТ при ВОБЛ : интерстициальный отек с диффузным центральным затемнением по типу матового стекла и утолщением междольковых перегородок • КТ при ЛКГ: диффузное двустороннее утолщение междольковых перегородок и небольшие по размеру центродолевые, нечетко очерченные узелковые помутнения (но!! ! у1/3 пациентов с ЛАГ тоже м. б. помутнения по типу матового стекла) • КТ с контрастированием ЛА – для определения операбельности при ХТЭЛГ
КТ с высоким разрешением, КТ с контрастированием и легочная ангиография • КТ- визуализация используется для определения сосудистых, сердечных, паренхиматозных и медиастинальных нарушений • Может предположить ЛГ : при ↑ Ø ЛА ≥ 29 мм, при ЛА/ Ао ≥ 1, 0 • КТ при ВОБЛ : интерстициальный отек с диффузным центральным затемнением по типу матового стекла и утолщением междольковых перегородок • КТ при ЛКГ: диффузное двустороннее утолщение междольковых перегородок и небольшие по размеру центродолевые, нечетко очерченные узелковые помутнения (но!! ! у1/3 пациентов с ЛАГ тоже м. б. помутнения по типу матового стекла) • КТ с контрастированием ЛА – для определения операбельности при ХТЭЛГ
 МРТ сердца • МРТ сердца с гадолинием – точный метод оценки размеров, морфологии и функции ПЖ с измерением систолического объема, СВ, растяжимости ЛА, массы ПЖ • Для исключения врожденных пороков сердца (при отриц. Эхо. КГ) • МР АГ с /без контраста – при ХТЭЛГ у беременных, у молодых, при противопоказаниях к использованию контрастов • МРТ дает важные прогностические данные у пациентов с ЛАГ исходно и в динамике
МРТ сердца • МРТ сердца с гадолинием – точный метод оценки размеров, морфологии и функции ПЖ с измерением систолического объема, СВ, растяжимости ЛА, массы ПЖ • Для исключения врожденных пороков сердца (при отриц. Эхо. КГ) • МР АГ с /без контраста – при ХТЭЛГ у беременных, у молодых, при противопоказаниях к использованию контрастов • МРТ дает важные прогностические данные у пациентов с ЛАГ исходно и в динамике
 Рекомендации по стратегии диагностики Рекомендации Класс Уровень Эхокардиография рекомендована в качестве первоочередного неинвазивного диагностического исследования случае подозрения на ЛГ I C Вентиляционно/перфузионное или перфузионное сканирование легких рекомендовано пациентам с необъяснимой ЛГ для исключения ХТЭЛГ I C КТ-ангиография с контрастированием легочных артерий рекомендована в процессе клинического обследования пациентов с ХТЭЛГ I C Рутинный биохимический анализ крови, гематологические и иммунологические исследования, обследование на ВИЧ и анализ гормонов щитовидной железы рекомендованы всем пациентам с ЛАГ для выявления специфических ассоциированных состояний Ультразвуковое исследование органов брюшной полости рекомендовано для скрининга портальной гипертензии I C IIa C C III C КТ высокого разрешения должна быть рассмотрена у всех пациентов с ЛГ Легочная ангиография должна быть рассмотрена в процессе клинического обследования пациентов с ХТЭЛГ Открытая или торакоскопическая биопсия легкого не рекомендована пациентам с ЛАГ
Рекомендации по стратегии диагностики Рекомендации Класс Уровень Эхокардиография рекомендована в качестве первоочередного неинвазивного диагностического исследования случае подозрения на ЛГ I C Вентиляционно/перфузионное или перфузионное сканирование легких рекомендовано пациентам с необъяснимой ЛГ для исключения ХТЭЛГ I C КТ-ангиография с контрастированием легочных артерий рекомендована в процессе клинического обследования пациентов с ХТЭЛГ I C Рутинный биохимический анализ крови, гематологические и иммунологические исследования, обследование на ВИЧ и анализ гормонов щитовидной железы рекомендованы всем пациентам с ЛАГ для выявления специфических ассоциированных состояний Ультразвуковое исследование органов брюшной полости рекомендовано для скрининга портальной гипертензии I C IIa C C III C КТ высокого разрешения должна быть рассмотрена у всех пациентов с ЛГ Легочная ангиография должна быть рассмотрена в процессе клинического обследования пациентов с ХТЭЛГ Открытая или торакоскопическая биопсия легкого не рекомендована пациентам с ЛАГ
 КАТЕТЕРИЗАЦИЯ ПРАВЫХ ОТДЕЛОВ СЕРДЦА – «ЗОЛОТОЙ СТАНДАРТ» ДИАГНОСТИКИ ЛАГ
КАТЕТЕРИЗАЦИЯ ПРАВЫХ ОТДЕЛОВ СЕРДЦА – «ЗОЛОТОЙ СТАНДАРТ» ДИАГНОСТИКИ ЛАГ
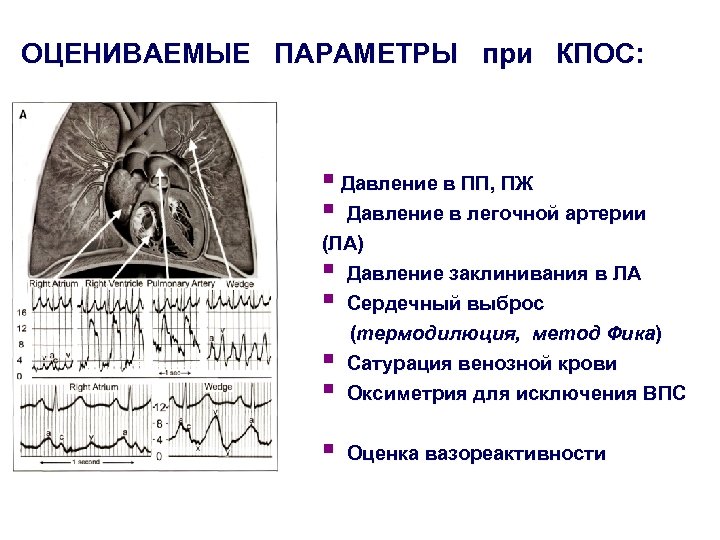 ОЦЕНИВАЕМЫЕ ПАРАМЕТРЫ при КПОС: § Давление в ПП, ПЖ § Давление в легочной артерии (ЛА) § Давление заклинивания в ЛА § § § Сердечный выброс (термодилюция, метод Фика) Сатурация венозной крови Оксиметрия для исключения ВПС § Оценка вазореактивности
ОЦЕНИВАЕМЫЕ ПАРАМЕТРЫ при КПОС: § Давление в ПП, ПЖ § Давление в легочной артерии (ЛА) § Давление заклинивания в ЛА § § § Сердечный выброс (термодилюция, метод Фика) Сатурация венозной крови Оксиметрия для исключения ВПС § Оценка вазореактивности
 Рекомендации для КПОС при легочной гипертензии (2015) Рекомендации КПОС рекомендована для подтверждения диагноза ЛАГ (группа 1) и поддержки терапевтических решений У пациентов с ЛГ рекомендовано выполнение КПОС в экспертных центрах , так как процедура технически сложная и может быть связана с серьезными осложнениями Класс Уровень I C I B IIa C КПОС рекомендована пациентам с ВПС (со сбросами) для решения о коррекции данных пороков КПОС рекомендована пациентам с ЛГ, связанной с заболеваниями левых отделов сердца (группа 2), и с ЛГ, связанной с заболеваниями легких (группа 3), если рассматривается вопрос о трансплантации органов I C Если измерение ДЗЛА не является надежным, катетеризация левых отделов сердца должна быть рассмотрена для измерения конечно-диастолического давления ЛЖ IIa C КПОС может быть рассмотрена у пациентов с подозрением на ЛГ и заболеваниями левых отделов сердца или заболеваниями легких для дифференциальной диагностики и поддержки терапевтических решений IIb C I C КПОС должна быть рассмотрена у пациентов с ЛАГ (группа 1), чтобы оценить терапевтический эффект лекарств КПОС показана пациентам с ХТЭЛГ (группа 4) для подтверждения диагноза и определения тактики лечения
Рекомендации для КПОС при легочной гипертензии (2015) Рекомендации КПОС рекомендована для подтверждения диагноза ЛАГ (группа 1) и поддержки терапевтических решений У пациентов с ЛГ рекомендовано выполнение КПОС в экспертных центрах , так как процедура технически сложная и может быть связана с серьезными осложнениями Класс Уровень I C I B IIa C КПОС рекомендована пациентам с ВПС (со сбросами) для решения о коррекции данных пороков КПОС рекомендована пациентам с ЛГ, связанной с заболеваниями левых отделов сердца (группа 2), и с ЛГ, связанной с заболеваниями легких (группа 3), если рассматривается вопрос о трансплантации органов I C Если измерение ДЗЛА не является надежным, катетеризация левых отделов сердца должна быть рассмотрена для измерения конечно-диастолического давления ЛЖ IIa C КПОС может быть рассмотрена у пациентов с подозрением на ЛГ и заболеваниями левых отделов сердца или заболеваниями легких для дифференциальной диагностики и поддержки терапевтических решений IIb C I C КПОС должна быть рассмотрена у пациентов с ЛАГ (группа 1), чтобы оценить терапевтический эффект лекарств КПОС показана пациентам с ХТЭЛГ (группа 4) для подтверждения диагноза и определения тактики лечения
 Рекомендации для вазореактивного тестирования (ВРТ) (2015) Рекомендации Класс Проведение ВРТ показано только в экспертных центрах I ВРТ рекомендовано пациентам с ИЛАГ, НЛАГ и ЛАГ, ассоциированной с I приемом лекарств, для выявления пациентов, которым может быть назначена высокодозовая терапия БКК Критерий позитивного ответа на ВРТ определен как снижение среднего ДЛА на I >= 10 мм рт. ст с достижением абсолютного значения среднего ДЛА <= 40 мм рт. ст. с увеличением или без изменения сердечного выброса Оксид азота рекомендован для проведения ВРТ I Внутривенное введение эпопростенола рассматривается для проведения ВРТ в качестве альтернативы Аденозин должен быть рассмотрен для проведения ВРТ в качестве альтернативы Илопрост (ингаляционно) может быть рассмотрен для проведения ВРТ в качестве альтернативы Использование БКК (энтеральное или внутривенное) для проведения острого ВРТ не рекомендовано Проведение ВРТ для выявления пациентов, которые могут безопасно проходить высокодозовую терапию БКК, не рекомендовано у пациентов с ЛАГ (за исключением ИЛАГ, НЛАГ и ЛАГ, ассоциированной с приемом лекарств) и не рекомендовано у пациентов с ЛГ групп 2, 3, 4 и 5 Уровень C C C IIa IIb C C III C
Рекомендации для вазореактивного тестирования (ВРТ) (2015) Рекомендации Класс Проведение ВРТ показано только в экспертных центрах I ВРТ рекомендовано пациентам с ИЛАГ, НЛАГ и ЛАГ, ассоциированной с I приемом лекарств, для выявления пациентов, которым может быть назначена высокодозовая терапия БКК Критерий позитивного ответа на ВРТ определен как снижение среднего ДЛА на I >= 10 мм рт. ст с достижением абсолютного значения среднего ДЛА <= 40 мм рт. ст. с увеличением или без изменения сердечного выброса Оксид азота рекомендован для проведения ВРТ I Внутривенное введение эпопростенола рассматривается для проведения ВРТ в качестве альтернативы Аденозин должен быть рассмотрен для проведения ВРТ в качестве альтернативы Илопрост (ингаляционно) может быть рассмотрен для проведения ВРТ в качестве альтернативы Использование БКК (энтеральное или внутривенное) для проведения острого ВРТ не рекомендовано Проведение ВРТ для выявления пациентов, которые могут безопасно проходить высокодозовую терапию БКК, не рекомендовано у пациентов с ЛАГ (за исключением ИЛАГ, НЛАГ и ЛАГ, ассоциированной с приемом лекарств) и не рекомендовано у пациентов с ЛГ групп 2, 3, 4 и 5 Уровень C C C IIa IIb C C III C
 ФУНКЦИОНАЛЬНЫЕ КЛАССЫ ЛАГ. КЛАССИФИКАЦИЯ ВОЗ (1998) § ФК I: Пациенты с ЛАГ без ограничения ФА, обычная ФН не § § § вызывает одышки, слабости, боли в грудной клетке, головокружения ФК II: В покое комфортно, обычная ФН сопровождается появлением одышки, слабости, боли в грудной клетке, головокружения (пресинкопального состояния) ФК III: Значительное ограничение физической активности, минимальные нагрузки усугубляют клинические проявления ЛАГ ФК IV: Неспособность выполнять даже минимальные нагрузки, симптомы появляются / усугубляются в покое
ФУНКЦИОНАЛЬНЫЕ КЛАССЫ ЛАГ. КЛАССИФИКАЦИЯ ВОЗ (1998) § ФК I: Пациенты с ЛАГ без ограничения ФА, обычная ФН не § § § вызывает одышки, слабости, боли в грудной клетке, головокружения ФК II: В покое комфортно, обычная ФН сопровождается появлением одышки, слабости, боли в грудной клетке, головокружения (пресинкопального состояния) ФК III: Значительное ограничение физической активности, минимальные нагрузки усугубляют клинические проявления ЛАГ ФК IV: Неспособность выполнять даже минимальные нагрузки, симптомы появляются / усугубляются в покое
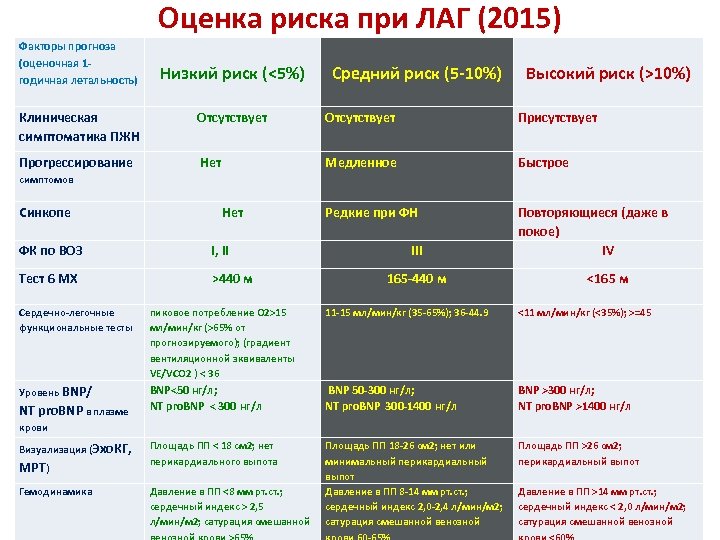 Оценка риска при ЛАГ (2015) Факторы прогноза (оценочная 1 годичная летальность) Низкий риск (<5%) Средний риск (5 -10%) Высокий риск (>10%) Клиническая симптоматика ПЖН Отсутствует Присутствует Прогрессирование Нет Медленное Быстрое Редкие при ФН Повторяющиеся (даже в покое) IV симптомов Синкопе Нет ФК по ВОЗ I, II Тест 6 МХ >440 м III 165 -440 м <165 м Сердечно-легочные функциональные тесты пиковое потребление О 2>15 мл/мин/кг (>65% от прогнозируемого); (градиент вентиляционной эквиваленты VE/VCO 2 ) < 36 11 -15 мл/мин/кг (35 -65%); 36 -44. 9 <11 мл/мин/кг (<35%); >=45 Уровень BNP/ BNP<50 нг/л; NT pro. BNP < 300 нг/л BNP 50 -300 нг/л; NT pro. BNP 300 -1400 нг/л BNP >300 нг/л; NT pro. BNP >1400 нг/л Площадь ПП < 18 см 2; нет перикардиального выпота Площадь ПП 18 -26 см 2; нет или минимальный перикардиальный выпот Давление в ПП 8 -14 мм рт. ст. ; сердечный индекс 2, 0 -2, 4 л/мин/м 2; сатурация смешанной венозной Площадь ПП >26 см 2; перикардиальный выпот NT pro. BNP в плазме крови Визуализация (Эхо. КГ, МРТ) Гемодинамика Давление в ПП <8 мм рт. ст. ; сердечный индекс > 2, 5 л/мин/м 2; сатурация смешанной Давление в ПП >14 мм рт. ст. ; сердечный индекс < 2, 0 л/мин/м 2; сатурация смешанной венозной
Оценка риска при ЛАГ (2015) Факторы прогноза (оценочная 1 годичная летальность) Низкий риск (<5%) Средний риск (5 -10%) Высокий риск (>10%) Клиническая симптоматика ПЖН Отсутствует Присутствует Прогрессирование Нет Медленное Быстрое Редкие при ФН Повторяющиеся (даже в покое) IV симптомов Синкопе Нет ФК по ВОЗ I, II Тест 6 МХ >440 м III 165 -440 м <165 м Сердечно-легочные функциональные тесты пиковое потребление О 2>15 мл/мин/кг (>65% от прогнозируемого); (градиент вентиляционной эквиваленты VE/VCO 2 ) < 36 11 -15 мл/мин/кг (35 -65%); 36 -44. 9 <11 мл/мин/кг (<35%); >=45 Уровень BNP/ BNP<50 нг/л; NT pro. BNP < 300 нг/л BNP 50 -300 нг/л; NT pro. BNP 300 -1400 нг/л BNP >300 нг/л; NT pro. BNP >1400 нг/л Площадь ПП < 18 см 2; нет перикардиального выпота Площадь ПП 18 -26 см 2; нет или минимальный перикардиальный выпот Давление в ПП 8 -14 мм рт. ст. ; сердечный индекс 2, 0 -2, 4 л/мин/м 2; сатурация смешанной венозной Площадь ПП >26 см 2; перикардиальный выпот NT pro. BNP в плазме крови Визуализация (Эхо. КГ, МРТ) Гемодинамика Давление в ПП <8 мм рт. ст. ; сердечный индекс > 2, 5 л/мин/м 2; сатурация смешанной Давление в ПП >14 мм рт. ст. ; сердечный индекс < 2, 0 л/мин/м 2; сатурация смешанной венозной
 Цели лечения пациентов с ЛГ (2015) Достижение статуса низкого риска: ü хорошая толерантность к ФН ( ФК по ВОЗ I – II) ü улучшение качества жизни ü низкий риск смерти (< 5% в год)
Цели лечения пациентов с ЛГ (2015) Достижение статуса низкого риска: ü хорошая толерантность к ФН ( ФК по ВОЗ I – II) ü улучшение качества жизни ü низкий риск смерти (< 5% в год)
 Лечение пациентов с ЛАГ (2015) 1 позиция: Общие мероприятия 2 позиция: Медикаментозная терапия 3 позиция: Комбинированная медикаментозная терапия и трансплантация легких
Лечение пациентов с ЛАГ (2015) 1 позиция: Общие мероприятия 2 позиция: Медикаментозная терапия 3 позиция: Комбинированная медикаментозная терапия и трансплантация легких
 Общие мероприятия (2015) Рекомендации Класс Уровень Пациентам с ЛАГ рекомендовано избегать беременности I C Пациентам с ЛАГ рекомендована иммунизация от гриппа и пневмококковой инфекции I C I IIa C B IIa C III C Психосоциальная поддержка рекомендована пациентам с ЛАГ Физическая нагрузка под контролем должна быть рассмотрена у декомпенсированных пациентов с ЛАГ, проходящих медикаментозную терапию Назначение O 2 в самолете должно быть рассмотрено пациентам с ФК III и IV по ВОЗ, а также тем, давление O 2 в артериальной крови которых ниже 8 к. Па (60 мм рт. ст. ) При плановых хирургических вмешательствах эпидуральная анестезия должна быть предпочтительнее общей анестезии там, где это возможно Чрезмерная физическая активность, которая ведет к ухудшению симптоматики, не рекомендована пациентам с ЛАГ
Общие мероприятия (2015) Рекомендации Класс Уровень Пациентам с ЛАГ рекомендовано избегать беременности I C Пациентам с ЛАГ рекомендована иммунизация от гриппа и пневмококковой инфекции I C I IIa C B IIa C III C Психосоциальная поддержка рекомендована пациентам с ЛАГ Физическая нагрузка под контролем должна быть рассмотрена у декомпенсированных пациентов с ЛАГ, проходящих медикаментозную терапию Назначение O 2 в самолете должно быть рассмотрено пациентам с ФК III и IV по ВОЗ, а также тем, давление O 2 в артериальной крови которых ниже 8 к. Па (60 мм рт. ст. ) При плановых хирургических вмешательствах эпидуральная анестезия должна быть предпочтительнее общей анестезии там, где это возможно Чрезмерная физическая активность, которая ведет к ухудшению симптоматики, не рекомендована пациентам с ЛАГ
 ИСТОРИЯ ЛЕЧЕНИЯ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ 1981 г. – трансплантация комплекса «сердце-лёгкие» 1992 г. – применение высоких доз антагонистов кальция 1996 г. – в/в инфузия простагландинов 2000 -2003 гг. – применение новых специфических препаратов: антагонистов рецепторов эндотелина (bosentan, sitaxentan, ambrisentan), с 2012 г. macitentan простаноидов (илопрост, берапрост и др. ) ингибиторов ц-ГМФ-зависимой фосфодиэстеразы 5 -го типа (sildenafil, tadalafil)
ИСТОРИЯ ЛЕЧЕНИЯ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ 1981 г. – трансплантация комплекса «сердце-лёгкие» 1992 г. – применение высоких доз антагонистов кальция 1996 г. – в/в инфузия простагландинов 2000 -2003 гг. – применение новых специфических препаратов: антагонистов рецепторов эндотелина (bosentan, sitaxentan, ambrisentan), с 2012 г. macitentan простаноидов (илопрост, берапрост и др. ) ингибиторов ц-ГМФ-зависимой фосфодиэстеразы 5 -го типа (sildenafil, tadalafil)
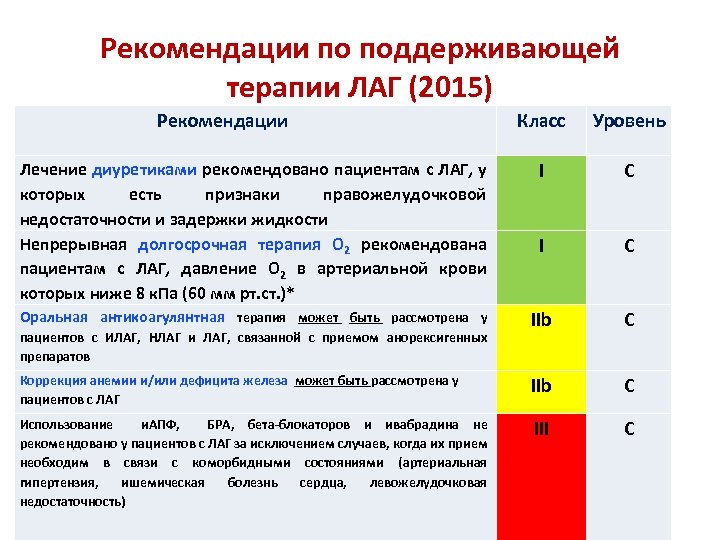 Рекомендации по поддерживающей терапии ЛАГ (2015) Рекомендации Класс Уровень Лечение диуретиками рекомендовано пациентам с ЛАГ, у которых есть признаки правожелудочковой недостаточности и задержки жидкости Непрерывная долгосрочная терапия O 2 рекомендована пациентам с ЛАГ, давление O 2 в артериальной крови которых ниже 8 к. Па (60 мм рт. ст. )* I C Оральная антикоагулянтная терапия может быть рассмотрена у IIb C Коррекция анемии и/или дефицита железа может быть рассмотрена у пациентов с ЛАГ IIb C Использование и. АПФ, БРА, бета-блокаторов и ивабрадина не рекомендовано у пациентов с ЛАГ за исключением случаев, когда их прием необходим в связи с коморбидными состояниями (артериальная гипертензия, ишемическая болезнь сердца, левожелудочковая недостаточность) III C пациентов с ИЛАГ, НЛАГ и ЛАГ, связанной с приемом анорексигенных препаратов
Рекомендации по поддерживающей терапии ЛАГ (2015) Рекомендации Класс Уровень Лечение диуретиками рекомендовано пациентам с ЛАГ, у которых есть признаки правожелудочковой недостаточности и задержки жидкости Непрерывная долгосрочная терапия O 2 рекомендована пациентам с ЛАГ, давление O 2 в артериальной крови которых ниже 8 к. Па (60 мм рт. ст. )* I C Оральная антикоагулянтная терапия может быть рассмотрена у IIb C Коррекция анемии и/или дефицита железа может быть рассмотрена у пациентов с ЛАГ IIb C Использование и. АПФ, БРА, бета-блокаторов и ивабрадина не рекомендовано у пациентов с ЛАГ за исключением случаев, когда их прием необходим в связи с коморбидными состояниями (артериальная гипертензия, ишемическая болезнь сердца, левожелудочковая недостаточность) III C пациентов с ИЛАГ, НЛАГ и ЛАГ, связанной с приемом анорексигенных препаратов
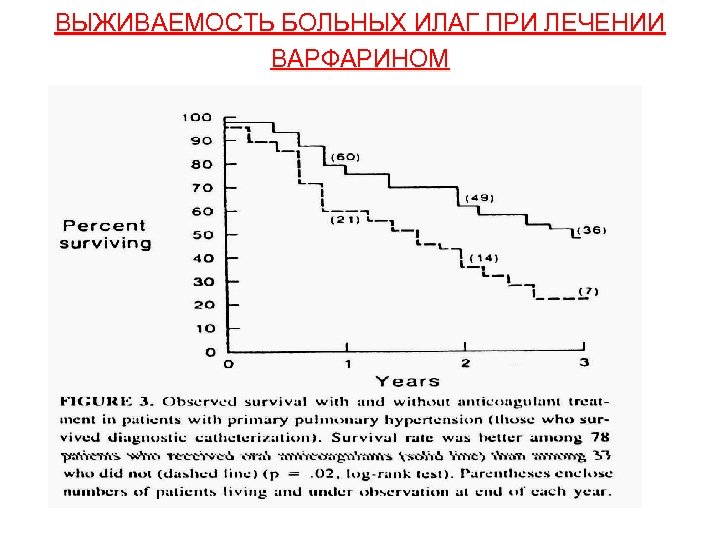 ВЫЖИВАЕМОСТЬ БОЛЬНЫХ ИЛАГ ПРИ ЛЕЧЕНИИ ВАРФАРИНОМ
ВЫЖИВАЕМОСТЬ БОЛЬНЫХ ИЛАГ ПРИ ЛЕЧЕНИИ ВАРФАРИНОМ
 АНТИКОАГУЛЯНТЫ ü ü ü Препарат выбора – варфарин Стартовая доза – 2, 5 – 5, 0 мг Режим дозирования устанавливается на основании определения МНО ü Рекомендуемые показатели МНО = 2, 0 – 3, 0. Не рекомендован прием варфарина пациентам с ВИЧ-индуцированной
АНТИКОАГУЛЯНТЫ ü ü ü Препарат выбора – варфарин Стартовая доза – 2, 5 – 5, 0 мг Режим дозирования устанавливается на основании определения МНО ü Рекомендуемые показатели МНО = 2, 0 – 3, 0. Не рекомендован прием варфарина пациентам с ВИЧ-индуцированной
 Место БКК в лечении ЛГ (2015) • БКК назначаются ТОЛЬКО пациентам с ИЛАГ, НЛАГ и ЛАГ, связанной с применением лекарств ( I C) при положительном ВРТ • Критерий позитивного ответа на ВРТ определен как снижение среднего ДЛА на >= 10 мм рт. ст с достижением абсолютного значения среднего ДЛА <= 40 мм рт. с увеличением или без изменения сердечного выброса • Нифедипин 120 - 240 мг/сут • Дилтиазем 240 -720 мг/сут • Амлодипин до 20 мг/сут
Место БКК в лечении ЛГ (2015) • БКК назначаются ТОЛЬКО пациентам с ИЛАГ, НЛАГ и ЛАГ, связанной с применением лекарств ( I C) при положительном ВРТ • Критерий позитивного ответа на ВРТ определен как снижение среднего ДЛА на >= 10 мм рт. ст с достижением абсолютного значения среднего ДЛА <= 40 мм рт. с увеличением или без изменения сердечного выброса • Нифедипин 120 - 240 мг/сут • Дилтиазем 240 -720 мг/сут • Амлодипин до 20 мг/сут
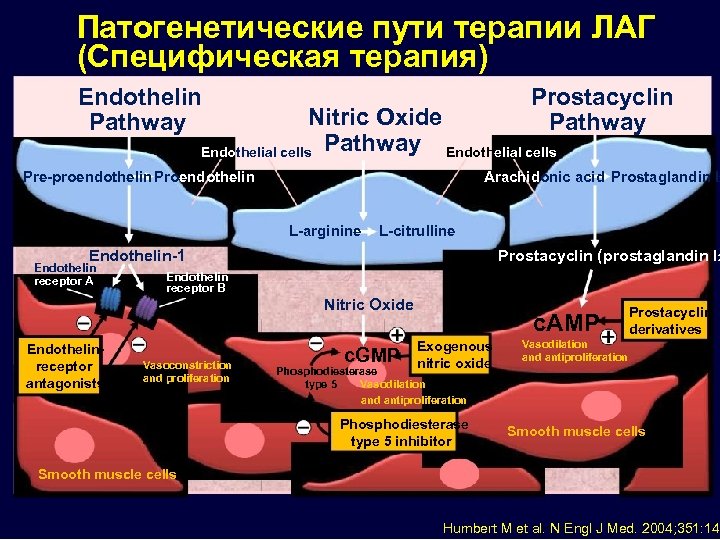 Патогенетические пути терапии ЛАГ (Специфическая терапия) Endothelin Pathway Prostacyclin Pathway Pre-proendothelin Proendothelin Arachidonic acid Prostaglandin I 2 Nitric Oxide Endothelial cells Pathway Endothelial cells L-arginine L-citrulline Endothelin-1 Endothelin receptor A Prostacyclin (prostaglandin I 2 Endothelin receptor B Nitric Oxide Endothelinreceptor antagonists Vasoconstriction and proliferation c. GMP c. AMP Exogenous nitric oxide Prostacyclin derivatives Vasodilation and antiproliferation Phosphodiesterase type 5 inhibitor Smooth muscle cells Humbert M et al. N Engl J Med. 2004; 351: 142
Патогенетические пути терапии ЛАГ (Специфическая терапия) Endothelin Pathway Prostacyclin Pathway Pre-proendothelin Proendothelin Arachidonic acid Prostaglandin I 2 Nitric Oxide Endothelial cells Pathway Endothelial cells L-arginine L-citrulline Endothelin-1 Endothelin receptor A Prostacyclin (prostaglandin I 2 Endothelin receptor B Nitric Oxide Endothelinreceptor antagonists Vasoconstriction and proliferation c. GMP c. AMP Exogenous nitric oxide Prostacyclin derivatives Vasodilation and antiproliferation Phosphodiesterase type 5 inhibitor Smooth muscle cells Humbert M et al. N Engl J Med. 2004; 351: 142
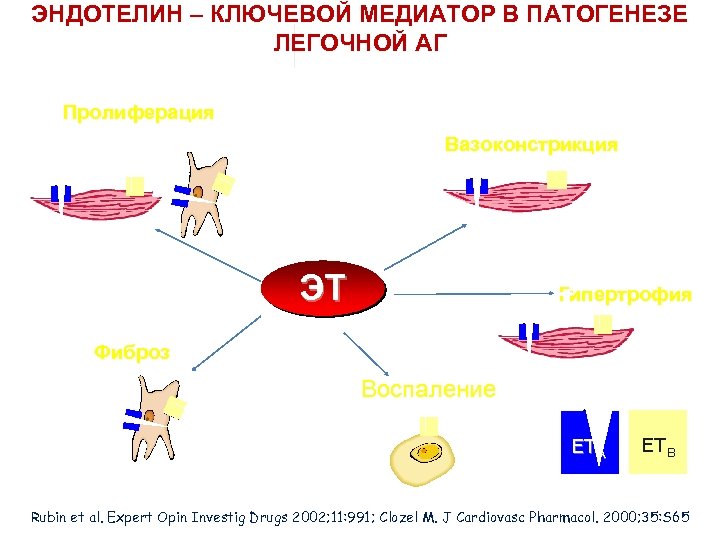 ЭНДОТЕЛИН – КЛЮЧЕВОЙ МЕДИАТОР В ПАТОГЕНЕЗЕ ЛЕГОЧНОЙ АГ Пролиферация Вазоконстрикция ЭТ Гипертрофия Фиброз Воспаление ETA ETB Rubin et al. Expert Opin Investig Drugs 2002; 11: 991; Clozel M. J Cardiovasc Pharmacol. 2000; 35: S 65
ЭНДОТЕЛИН – КЛЮЧЕВОЙ МЕДИАТОР В ПАТОГЕНЕЗЕ ЛЕГОЧНОЙ АГ Пролиферация Вазоконстрикция ЭТ Гипертрофия Фиброз Воспаление ETA ETB Rubin et al. Expert Opin Investig Drugs 2002; 11: 991; Clozel M. J Cardiovasc Pharmacol. 2000; 35: S 65
 Специфическая терапия ЛАГ: 1. Антагонисты рецепторов эндотелина (2015) • Амбрисентан ( «Volibris» ) 5 и 10 mg • Бозентан ( «Tracleer» ) 62, 5 и 125 mg • Мацитентан ( «Opsumit» ) 10 mg
Специфическая терапия ЛАГ: 1. Антагонисты рецепторов эндотелина (2015) • Амбрисентан ( «Volibris» ) 5 и 10 mg • Бозентан ( «Tracleer» ) 62, 5 и 125 mg • Мацитентан ( «Opsumit» ) 10 mg
 Побочные эффекты АРЭ • • • Анемия у 4, 3% пациентов Головная боль Гипотензия Заложенность носа ↑ АСТ, АЛТ (10%- 3%) Тератогенный эффект
Побочные эффекты АРЭ • • • Анемия у 4, 3% пациентов Головная боль Гипотензия Заложенность носа ↑ АСТ, АЛТ (10%- 3%) Тератогенный эффект
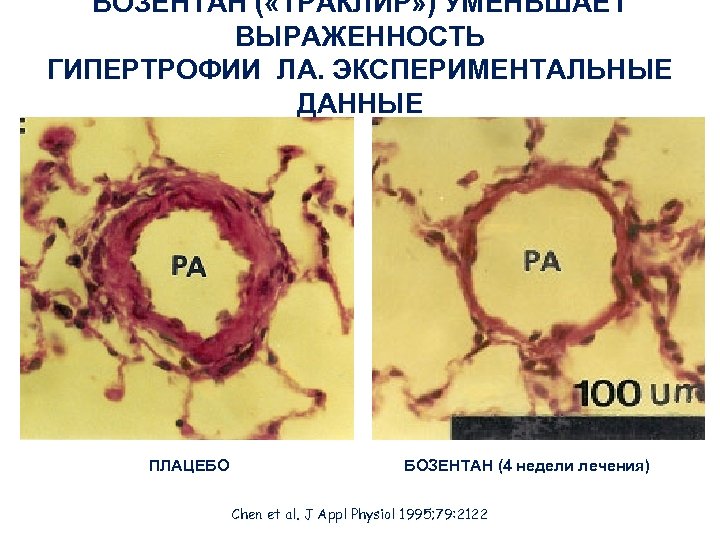 БОЗЕНТАН ( «ТРАКЛИР» ) УМЕНЬШАЕТ ВЫРАЖЕННОСТЬ ГИПЕРТРОФИИ ЛА. ЭКСПЕРИМЕНТАЛЬНЫЕ ДАННЫЕ ПЛАЦЕБО БОЗЕНТАН (4 недели лечения) Chen et al. J Appl Physiol 1995; 79: 2122
БОЗЕНТАН ( «ТРАКЛИР» ) УМЕНЬШАЕТ ВЫРАЖЕННОСТЬ ГИПЕРТРОФИИ ЛА. ЭКСПЕРИМЕНТАЛЬНЫЕ ДАННЫЕ ПЛАЦЕБО БОЗЕНТАН (4 недели лечения) Chen et al. J Appl Physiol 1995; 79: 2122
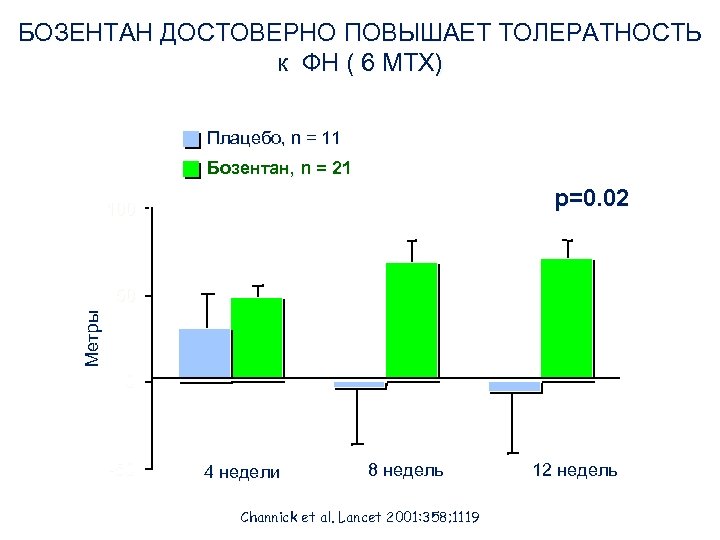 БОЗЕНТАН ДОСТОВЕРНО ПОВЫШАЕТ ТОЛЕРАТНОСТЬ к ФН ( 6 МТХ) Плацебо, n = 11 Бозентан, n = 21 р=0. 02 100 Метры 50 0 -50 4 недели 8 недель Channick et al. Lancet 2001: 358; 1119 12 недель
БОЗЕНТАН ДОСТОВЕРНО ПОВЫШАЕТ ТОЛЕРАТНОСТЬ к ФН ( 6 МТХ) Плацебо, n = 11 Бозентан, n = 21 р=0. 02 100 Метры 50 0 -50 4 недели 8 недель Channick et al. Lancet 2001: 358; 1119 12 недель
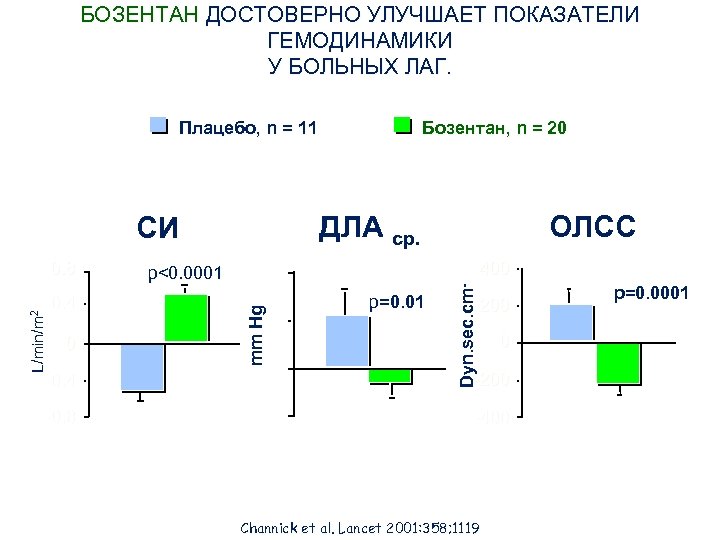 БОЗЕНТАН ДОСТОВЕРНО УЛУЧШАЕТ ПОКАЗАТЕЛИ ГЕМОДИНАМИКИ У БОЛЬНЫХ ЛАГ. Плацебо, n = 11 ДЛА ср. 0 -0. 4 -0. 8 10 mm Hg L/min/m 2 0. 4 р<0. 0001 5 0 -5 р=0. 013 ОЛСС Dyn. sec. cm-5 СИ 0. 8 Бозентан, n = 20 400 200 0 -200 -400 Channick et al. Lancet 2001: 358; 1119 р=0. 0001
БОЗЕНТАН ДОСТОВЕРНО УЛУЧШАЕТ ПОКАЗАТЕЛИ ГЕМОДИНАМИКИ У БОЛЬНЫХ ЛАГ. Плацебо, n = 11 ДЛА ср. 0 -0. 4 -0. 8 10 mm Hg L/min/m 2 0. 4 р<0. 0001 5 0 -5 р=0. 013 ОЛСС Dyn. sec. cm-5 СИ 0. 8 Бозентан, n = 20 400 200 0 -200 -400 Channick et al. Lancet 2001: 358; 1119 р=0. 0001
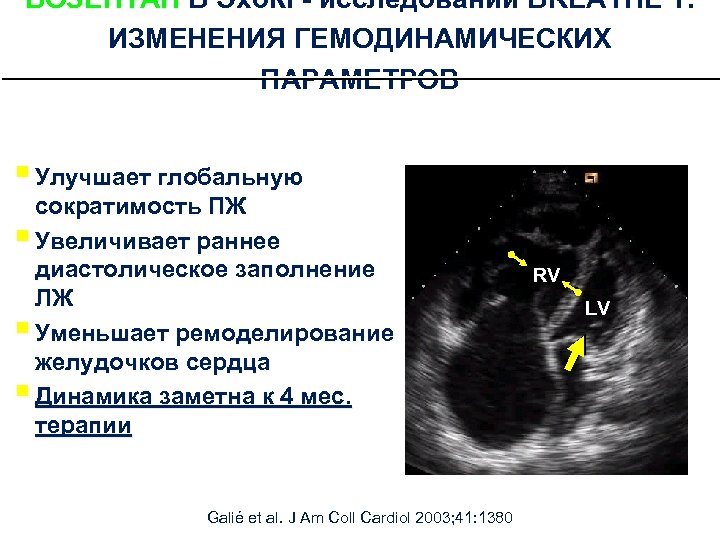 БОЗЕНТАН В Эхо. КГ- исследовании BREATHE 1: ИЗМЕНЕНИЯ ГЕМОДИНАМИЧЕСКИХ ПАРАМЕТРОВ § Улучшает глобальную сократимость ПЖ § Увеличивает раннее диастолическое заполнение ЛЖ § Уменьшает ремоделирование желудочков сердца § Динамика заметна к 4 мес. терапии Galié et al. J Am Coll Cardiol 2003; 41: 1380 RV LV
БОЗЕНТАН В Эхо. КГ- исследовании BREATHE 1: ИЗМЕНЕНИЯ ГЕМОДИНАМИЧЕСКИХ ПАРАМЕТРОВ § Улучшает глобальную сократимость ПЖ § Увеличивает раннее диастолическое заполнение ЛЖ § Уменьшает ремоделирование желудочков сердца § Динамика заметна к 4 мес. терапии Galié et al. J Am Coll Cardiol 2003; 41: 1380 RV LV
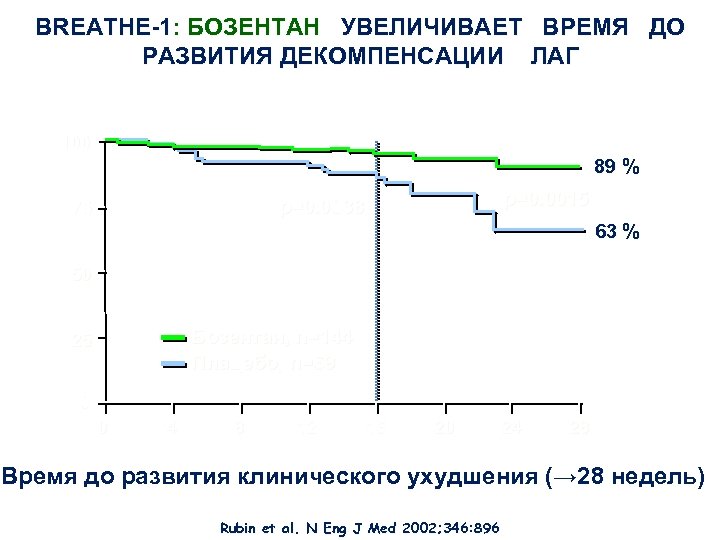 BREATHE-1: БОЗЕНТАН УВЕЛИЧИВАЕТ ВРЕМЯ ДО РАЗВИТИЯ ДЕКОМПЕНСАЦИИ ЛАГ 100 89 % p=0. 0015 p=0. 0038 75 63 % 50 Бозентан, n=144 Плацебо, n=69 25 0 0 4 8 12 16 20 24 28 Время до развития клинического ухудшения (→ 28 недель) Rubin et al. N Eng J Med 2002; 346: 896
BREATHE-1: БОЗЕНТАН УВЕЛИЧИВАЕТ ВРЕМЯ ДО РАЗВИТИЯ ДЕКОМПЕНСАЦИИ ЛАГ 100 89 % p=0. 0015 p=0. 0038 75 63 % 50 Бозентан, n=144 Плацебо, n=69 25 0 0 4 8 12 16 20 24 28 Время до развития клинического ухудшения (→ 28 недель) Rubin et al. N Eng J Med 2002; 346: 896
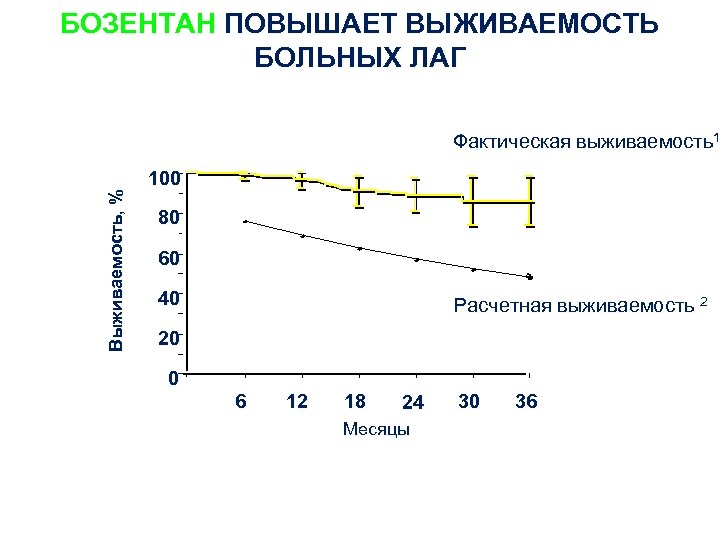 БОЗЕНТАН ПОВЫШАЕТ ВЫЖИВАЕМОСТЬ БОЛЬНЫХ ЛАГ Выживаемость, % Фактическая выживаемость1 100 80 60 40 Расчетная выживаемость 2 20 0 6 12 18 24 30 36 Месяцы 1 Mc Laughlin et al, Eur Resp J 2005; 25: 244 -249; 2 D’Alonzo et al, Ann Intern Med 1991; 115: 343
БОЗЕНТАН ПОВЫШАЕТ ВЫЖИВАЕМОСТЬ БОЛЬНЫХ ЛАГ Выживаемость, % Фактическая выживаемость1 100 80 60 40 Расчетная выживаемость 2 20 0 6 12 18 24 30 36 Месяцы 1 Mc Laughlin et al, Eur Resp J 2005; 25: 244 -249; 2 D’Alonzo et al, Ann Intern Med 1991; 115: 343
 Мацитентан ( «Opsumit» ) SERAPHIN. 742 пациента включено 10 мг мацитентана в день ↓смертность на 45% В РНПЦ «Кардиология» 19 пациентов с ИЛАГ и ЛАГ ЗСТ включено (с начала 2009) 7 живы (ФК 2 -3)
Мацитентан ( «Opsumit» ) SERAPHIN. 742 пациента включено 10 мг мацитентана в день ↓смертность на 45% В РНПЦ «Кардиология» 19 пациентов с ИЛАГ и ЛАГ ЗСТ включено (с начала 2009) 7 живы (ФК 2 -3)
 Специфическая терапия ЛАГ: 2. Простаноиды • Простациклин - клетками эндотелия сильнейший вазодилататор • Ингибитор агрегации tr • Цитопротекторное действие • Антипролиферативное действие
Специфическая терапия ЛАГ: 2. Простаноиды • Простациклин - клетками эндотелия сильнейший вазодилататор • Ингибитор агрегации tr • Цитопротекторное действие • Антипролиферативное действие
 Простаноиды (аналоги простациклина и агонисты рецепторов простациклина) Внутривенно Ингаляционно Подкожно Treprostinl Epoprostenol Treprostinil Iloprost
Простаноиды (аналоги простациклина и агонисты рецепторов простациклина) Внутривенно Ингаляционно Подкожно Treprostinl Epoprostenol Treprostinil Iloprost
 Эпопростенол (“Flolan”) Синтетический постациклин Период полужизни 3 -5 минут Инфузомат и туннельный катетер 3 РКИ , 1 группа ЛАГ Мета-анализ 3 РКИ - ↓ общей смертности на 70% • Долгосрочная эффективность при ИЛАГ, АЛАГ, неоперабельной ХТЭЛГ • Нельзя резко отменять • • •
Эпопростенол (“Flolan”) Синтетический постациклин Период полужизни 3 -5 минут Инфузомат и туннельный катетер 3 РКИ , 1 группа ЛАГ Мета-анализ 3 РКИ - ↓ общей смертности на 70% • Долгосрочная эффективность при ИЛАГ, АЛАГ, неоперабельной ХТЭЛГ • Нельзя резко отменять • • •
 Селективный агонист рецепторов простациклина (Selexipag, “Uptravi”) GRIPHON – OL Селексипаг до 1200 мг 2 раза в день ( per os) 1156 пациентов ЛАГ 1 группы • ↓ число госпитализаций в связи с ЛАГ • ↓ риск прогрессирования заболевания
Селективный агонист рецепторов простациклина (Selexipag, “Uptravi”) GRIPHON – OL Селексипаг до 1200 мг 2 раза в день ( per os) 1156 пациентов ЛАГ 1 группы • ↓ число госпитализаций в связи с ЛАГ • ↓ риск прогрессирования заболевания
 Специфическая терапия 3. Ингибиторы ФДЭ 5 типа • Силденафил (“Revatio”) 20 мг 3 раза в день ( до 240 мг/сут). 4 РКИ (улучшение 6 МТХ, гемодинамики) • Тадалафил (“Cialis”) 2, 5 – 40 мг 1 раз в день. 1 РКИ, 460 пациентов • Варденафил (“Levitra”) 5 мг 2 раза в день 1 РКИ, 66 пациентов • Риоцигуат (“Adempas”) 1 мг 3 раза в день– стимулятор растворимой ГЦ. FDA- для лечения ЛАГ, ХТЭЛГ
Специфическая терапия 3. Ингибиторы ФДЭ 5 типа • Силденафил (“Revatio”) 20 мг 3 раза в день ( до 240 мг/сут). 4 РКИ (улучшение 6 МТХ, гемодинамики) • Тадалафил (“Cialis”) 2, 5 – 40 мг 1 раз в день. 1 РКИ, 460 пациентов • Варденафил (“Levitra”) 5 мг 2 раза в день 1 РКИ, 66 пациентов • Риоцигуат (“Adempas”) 1 мг 3 раза в день– стимулятор растворимой ГЦ. FDA- для лечения ЛАГ, ХТЭЛГ
 Комбинированная специфическая терапия (2015) • АРЭ + и. ФДЭ 5 (при ФК II, IV) • АРЭ + и. ФДЭ 5 +Эпопростенол в/в (при ФК III, IV) • АРЭ + Эпопростенол в/в (при ФК III, IV)
Комбинированная специфическая терапия (2015) • АРЭ + и. ФДЭ 5 (при ФК II, IV) • АРЭ + и. ФДЭ 5 +Эпопростенол в/в (при ФК III, IV) • АРЭ + Эпопростенол в/в (при ФК III, IV)
 Баллонная предсердная септостомия • Показана при ЛГ ФК IV рефрактерной к комбинированной медикаментозной терапии + инотропная в/венная терапия • Противопоказана: при ДПП>20 mm Hg • При сатурации О 2 в покое < 85% • БПС не входит в алгоритм лечения
Баллонная предсердная септостомия • Показана при ЛГ ФК IV рефрактерной к комбинированной медикаментозной терапии + инотропная в/венная терапия • Противопоказана: при ДПП>20 mm Hg • При сатурации О 2 в покое < 85% • БПС не входит в алгоритм лечения
 Трансплантация легких • Общая 5 -летняя выживаемость после Т 45 -50% с сохранением удовлетворительного качества жизни (до 52 -75% за 5 лет и 45 -66% за 10 лет)
Трансплантация легких • Общая 5 -летняя выживаемость после Т 45 -50% с сохранением удовлетворительного качества жизни (до 52 -75% за 5 лет и 45 -66% за 10 лет)
 Экспертный центр по ЛГ • • Мультидисциплинарный персонал ОИТР Амбулаторное ведение пациентов УЗИ, КТ, МРТ Доступ к специфическим препаратам Кардиохирургия Трансплантация
Экспертный центр по ЛГ • • Мультидисциплинарный персонал ОИТР Амбулаторное ведение пациентов УЗИ, КТ, МРТ Доступ к специфическим препаратам Кардиохирургия Трансплантация
 15 -16 декабря 2016 Минск Съезд кардиологов, кардиохирургов, рентгенэндоваскулярных хирургов Республики Беларусь Cardio. by
15 -16 декабря 2016 Минск Съезд кардиологов, кардиохирургов, рентгенэндоваскулярных хирургов Республики Беларусь Cardio. by
 Спасибо за внимание!
Спасибо за внимание!


