Лечение ОНМК.ppt
- Количество слайдов: 40

Лечение острых нарушений мозгового кровообращения Подготовила: врач-интерн невролог Королик М. В.

План доклада • • • Диагностика Общая стратегия лечения Тромболитическая терапия Базисная терапия инфарктов мозга Профилактика Реабилитация

Диагностика

Общая стратегия лечения 1. 2. 3. 4. 5. 6. Лечение нарушения дыхания. Лечение нарушения системной гемодинамики. Предупреждение дальнейшего повреждения ЦНС. Предупреждение церебральных осложнений – отека, вклинений и сдавлений ствола головного мозга. Предупреждение экстрацеребральных осложнений: пролежней, тромбоэмболий легочной артерии, пневмонии, нарушения функции тазовых органов, тромбоза вен нижних конечностей, кардиальных осложнений. Предупреждение повторного воздействия этиологического фактора и устранение действующего.

Общая стратегия лечения 2 этапа лечения: • Недифференцированное(базисная терапия) • Дифференцированное (восстановление кровотока в зоне ишемии, нейропротекция) Составляющие терапии ОНМК: v Этиотропная v Патогенетическая v Симптоматическая

Базисная терапия инфаркта мозга Базисная терапия включает основные терапевтические стратегии, направленные на стабилизацию состояния тяжело больных пациентов и коррекцию тех нарушений, которые могут осложнить восстановление неврологических функций.

Дифференцированная терапия инфаркта мозга • улучшение реологии крови и церебральной гемодинамики • антикоагулянты • тромболитическая терапия • протекторы гипоксии • хирургические методы

Дифференцированная терапия ² Основой патогенетической терапии при ишемическом инсульте являются два стратегических направления: улучшение перфузии ткани мозга — реперфузия (воздействие на 1 -й этап каскада) и нейрональная протекция, направленная на предохранение слабо или почти не функционирующих, но все еще жизнеспособных нейронов в зоне ишемической полутени. ² Целесообразность терапевтической реперфузии сохраняется в течение 3 -6 ч. При позднем ее применении значительно возрастает риск не только реперфузионного повреждения, но и геморрагических осложнений.

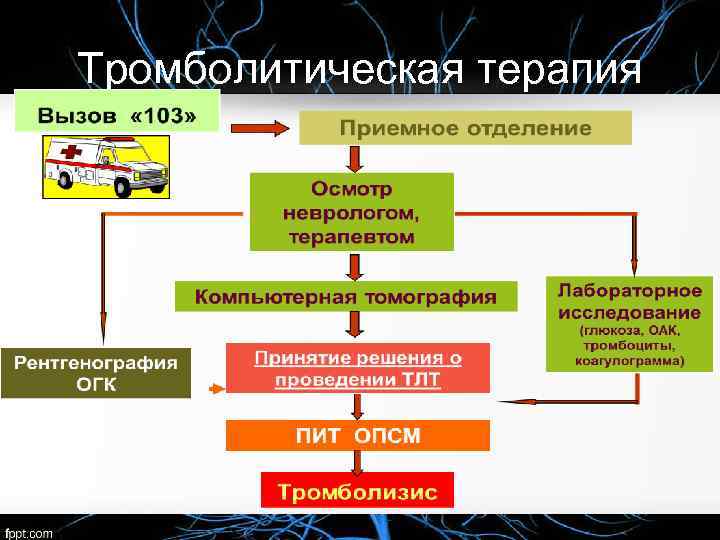
Тромболитическая терапия Согласно последним рекомендациям Европейской Инициативной группы по проблеме инсульта (European Stroke Initiative — EUST) и Американской инсультной Ассоциации, тромболитическая терапия (ТЛТ), проводимая при помощи рекомбинантного тканевого активатора плазминогена (rt-PA, алтеплаза), является наиболее эффективным методом реперфузионной терапии при ишемическом инфаркте мозга.

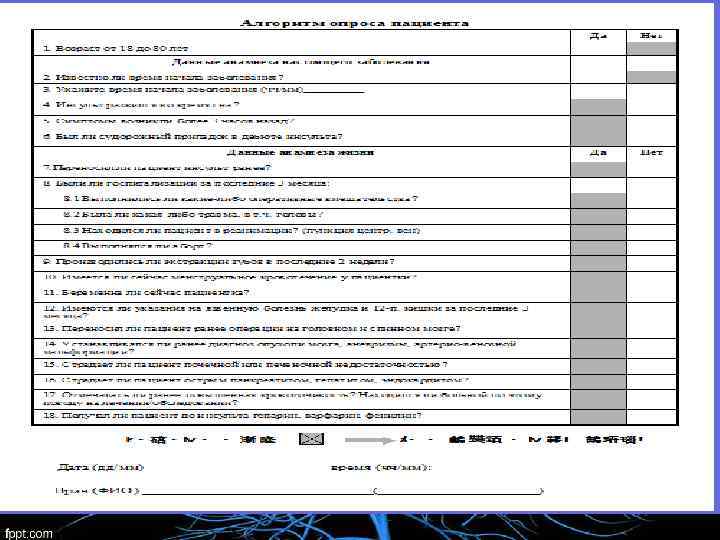
Показания к тромболизису • Клинический диагноз инфаркта мозга • Возраст больного – 18 -80 лет • Время не более 3 часов от начала заболевания до начала тромболизиса • Уровень сознания не глубже сопора • АД не выше 185/105 мм. рт. ст.
Тромболитическая терапия

Противопоказания к проведению тромболитической терапии v Ø Наличие признаков внутричерепного кровоизлияния при КТисследовании v Ø Ø Ø Клинические данные Малый неврологический дефицит или значительное клиническое улучшение перед началом терапии Тяжелый инсульт (клинически – более 25 баллов по шкале NIHSS) Клинические признаки субарахноидального кровоизлияния, даже если нет данных за него при КТ/МРТ Судорожный припадок в дебюте инсульта Систолическое АД > 185 мм. рт. ст. или диастолическое АД >105 мм. рт. ст. v Ø Ø Ø Данные КТ Лабораторные данные Количество тромбоцитов менее 100 000. Гликемия менее 2, 8 ммоль/л или более 22, 5 ммоль/л МНО >1, 7

Противопоказания к проведению тромболитической терапии Ø Ø Ø Ø Ø v Данные анамнеза Более 3 часов от начала заболевания или те больные, у которых точное время заболевания неизвестно (инсульт во сне). Применение гепарина в предшествующие 48 часов до инфаркта мозга. Больные с любым инфарктом мозга в анамнезе и сопутствующим сахарным диабетом. Предшествующий инфаркт мозга в течение 3 месяцев. Известный геморрагический диатез. Пациенты, получающие оральные антикоагулянты (варфарин). Недавнее или проявляющееся выраженное кровотечение. Такие заболевания ЦНС в анамнезе, как опухоль, аневризма, состояние после оперативных вмешательств на головном или спинном мозге. Геморрагическая ретинопатия. Недавний (менее чем за 10 дней) перенесенный наружный массаж сердца, состояние после абортов, состояние после пункции центральных вен.

Противопоказания к проведению тромболитической терапии Ø Бактериальный эндокардит, перикардит, острый панкреатит. Ø Документально подтвержденные язвенная болезнь желудка за последние 3 месяца, эрозии пищевода, артериальные аневризмы, артериовенозные мальформации. Ø Тяжелые заболевания печени, включая цирроз печени, печеночную недостаточность, портальную гипертензию, варикозное расширение вен пищевода и активный гепатит. Ø Серьезное хирургическое вмешательство или тяжелая травма в течение последних 3 месяцев. Ø Беременность

Шкала NIHSS

Шкала NIHSS

Проведение тромболизиса v. Установка периферического венозного катетера v. Введение актилизе (0, 9 мг/кг, max – 90 мг): 10% – в/в струйно в течение 1 минуты, 90% – в/в капельно в течение 60 мин. v Мониторирование: • АД( в течение 2 часов от начала тромболизиса – каждые 15 минут; от 2 до 6 часов – каждые 30 минут; от 6 до 24 -х часов – каждые 60 минут) • ЧСС • ЧД • t тела • Sa. O 2

Ведение пациента после тромболитической терапии v Нахождение больного на блоке интенсивной терапии в течение как минимум 48 часов v Мониторирование: АД, ЧСС, ЧД, t тела, Sa. O 2 v Оценка неврологического статуса по шкале NIHSS: 1. Во время проведения ТЛТ – каждые 15 минут 2. До 24 -х часов – каждый час. v Проведение КТ через 24 часа после начала ТЛТ; на 7 -е сутки от начала инфаркта мозга( в случае клинического ухудшения – ранее)

Базисная терапия 1. Обеспечение адекватного дыхания, а при неэффективном дыхании перевод на ИВЛ. 2. Коррекция АД до 180 -160/100 -90 мм рт. ст. и нормализация сердечной деятельности. § § По современным представлениям и рекомендациям АД необходимо снижать на 10 -15% ниже исходного, если систолическое давление превышает 220 мм рт. ст. , а диастолическое - 140 мм рт. ст. и поддерживать его на уровне, превышающем на 10 -15 % выше привычных для больного цифр до развития инсульта. Применяют: и. АПФ ( эналаприл 5 - 10 мг в сутки), βблокаторы( лабеталол 100 -200 мг/сут. , пропранолол 40 мг/сут. ), Mg. SO 4 25% - 10 мл в/в, дибазол 1% - 3 -5 мл в/в, клонидин(клофелин) 0, 075 – 0, 15 мг/сут. , лазикс 20 -40 мг в/в

Базисная терапия • Не менее опасна при инфаркте мозга артериальная гипотензия. Если систолическое АД ниже 100 -110 мм. рт. ст. , а диастолическое АД – ниже 60 -70 мм. рт. ст. , необходимо введение кристаллоидных или коллоидных растворов( изотонический раствор Na. CL, альбумин, раствор гидроксиэтил-крахмала, полиглюкина) в сочетании с мерами по коррекции нарушений сердечного ритма, глюкокортикостероидами ( преднизолон 90 -120 мг или дексаметазон 8 -12 мг), мезатоном поддерживая АД на уровне 140 -160/85 -90 мм. рт. ст.

Базисная терапия 3. Борьба с отёком мозга: Гипертонические растворы (3% р-р Na. CL 100 мл 3 -4 раза в день) Диуретики: Фуросемид (лазикс 20 -40 мг в/в ). Осмодиуретики: Маннит , Маннитол (10 % - 100 мл в/в капельно 1 -2 раза в день) Разово: новорожденным 1, 6 г/кг 1 раз в сутки. 1 -5 лет 1, 4 г/кг 1 раз в сутки. 6 -10 лет 1, 2 г/кг 1 раз в сутки. 11 -14 лет 1 г/кг 1 раз в сутки. Реоглюман (реополиглюкин+маннитол)– действие 24 часа. Глицерол ( 10% - 250 мл в/в капельно) !!! Осторожно при геморрагическом инсульте – повышение реологии. 4. Препараты, снижающие энергетические потребности головного мозга: § Натрия оксибутират, седуксен – в/в в 1 -ые дни инфаркта мозга.
Базисная терапия 5. Нейропротекция – это стратегия лечения болезней нервной системы посредством предотвращения гибели структурнофункциональных элементов нервной ткани (L. A. Levin 1999)

Базисная терапия Антигипоксанты § Пирацетам – повышает метаболизм в головном мозге. § Церебролизин - нейромодулирующее действие. § Глицин - подавляет повреждающее действие глутамата и аспартата. § Семакс § § § Антиоксиданты Эмоксипин Диаветол Мексидол Так называемые актопротекторы - Актовегин, бемитил, солкосерил Цитофлавин

Базисная терапия 6. 7. Поддержание водно-электролитного баланса. Основное правило инфузионной терапии при инфаркте мозга — поддержание нормоволемии, в связи с этим важен точный учет количества введенной и выделенной жидкости. Поддержание нормальной температуры тела. Повышение температуры тела выше 38 °С усугубляет повреждение мозга, поэтому важно быстро снизить повышенную температуру тела. Самой частой причиной лихорадки у больных с инсультом является аспирационная пневмония. При появлении признаков легочной или мочевой инфекции назначают антибиотики.

Базисная терапия 8. Противосудорожная терапия: § § § Вальпроновая кислота (депакин) Карбамазепин Клоназепам 9. Поддержание нормогликемии. Гипогликемия и гипергликемия в равной степени опасны для мозга. Гипергликемия способствует развитию отека, расширению зоны инфаркта и серьезно ухудшает прогноз. 10. С целью улучшения микроциркуляции рекомендуется применять Вазоактивные препараты: ² Винпоцетин (кавинтон) ² Циннаризин (стугерон) Ницерголин (сермион) Инстенон

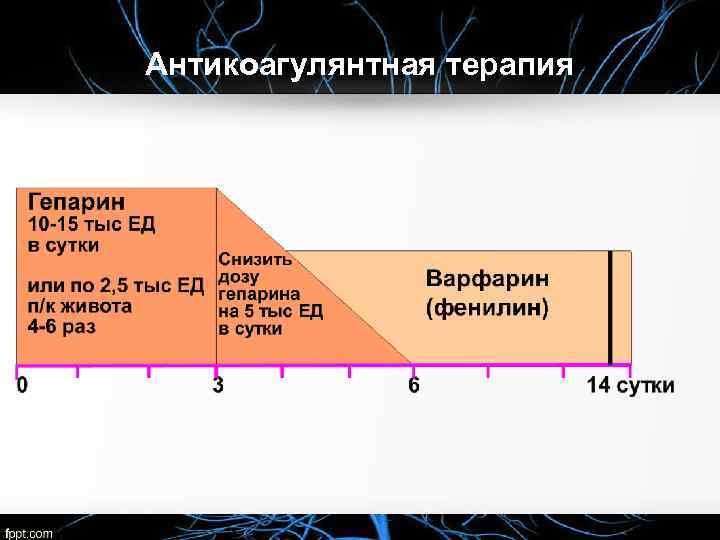
Базисная терапия Для предупреждения дальнейшего тромбообразования и повторной эмболии назначаются: 1. Прямые антикоагулянты: гепарин (под контролем МНО), фраксипарин. 2. Непрямые антикоагулянты: варфарин, фениллин, синкумар.

Использование низкомолекулярных гепаринов § Дальтепарин (Фрагмин) - 120 МЕ/кг 2 раза в день; § Надропарин (Фраксипарин) - 85 -100 МЕ/кг 2 раза в день; § Ревипарин (Кливарин) 1750 ME 1 раз в день; § Эноксапарин (Клексан) - 1 мг/кг 2 раза в день. § Сулодексид (Вессел 2 Ф) - 600 LRU внутримышечно в течение месяца, затем 500 LRU внутрь 2 раза в день
Антикоагулянтная терапия

² С целью предупреждения тромбообразования и эмболии также широко используются ² Антиагреганты (снижают вторичную агрегацию тромбоцитов): ² Аспирин ² Тиклопедин (тиклид) ² Клопидогрель (плавикс) по 75 мг в сутки. ² Курантил (дипиридамол) – тормозит агрегацию тромбоцитов, улучшает микроциркуляцию. ² Для устранения повышенной вязкости крови проводят гиперволемическую гемодилюцию (снижение гематокрита до 3542%) с помощью низкомолекулярных декстранов (реополиглюкином, альбумином). ² Для улучшения реологических свойств крови применяют Пентоксифиллин (трентал) – сосудорасширяющий препарат, снижает агрегацию тромбоцитов и повышает эритроцитарную гибкость.

Хирургические методы лечения • наложение экстра-интракраниального микроанастомоза, • тромбэндартерэктомия, • реконструктивные операции на артериях.

Дифференцированная терапия геморрагического инсульта Снижение АД Стимуляция гемостаза Профилактика и лечение отека ГМ Хирургические методы АВМ ИЛИ АНЕВРИЗМА → НЕЙРОХИРУРГИЧЕСКАЯ ТАКТИКА

Профилактика Коррекция факторов риска: Отказ от курения Снижение употребления соли и пищи, содержащей большое количество липидов Увеличение употребления фруктов и овощей Повышение двигательной активности Снижение избыточной массы

Профилактика Медикаментозные и методы профилактики инсульта 1. Антитромботическая терапия а) Антитромбоцитарные средства (антиагреганты) – некардиоэмболический инфаркт мозга б) Непрямые антикоагулянты (варфарин) – кардиоэмболический инсульт 2. Антигипертензивные средства 3. Статины

Профилактика • Хирургические методы профилактики При стенозе ВСА 50%-99% диаметра хирургическое лечение (каротидная эндартерэктомия, стентирование)
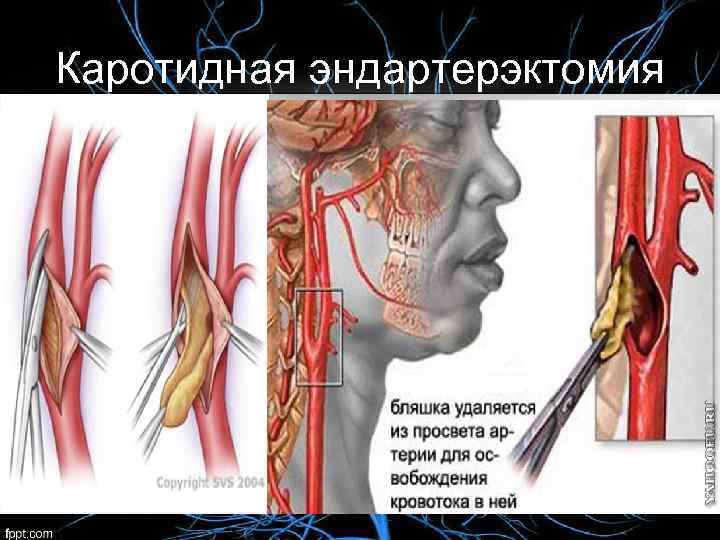
Каротидная эндартерэктомия

Каротидное стентирование показано пациентам, имеющим высокий риск осложнений при каротидной эндартерэктомии. q Показаниями к каротидному стентированию служат: qзначительное сужение (до 60 %) просвета сонных артерий; qпациентам, ранее перенесшим эндартерэктомию, при рецидиве сужения просвета артерий.

Каротидное стентирование Операция стентирования заключается в том, что через бедренную артерию доступом в паховой складке к месту сужения сонной артерии подводится особый катетер с надувающимся баллончиком на конце. Когда кончик катетера находится в месте сужения артерии, он надувается и просвет артерии расширяется. Для предотвращения повторного сужения просвета сосуда в него устанавливается стент - тонкая проволочная конструкция в виде цилиндра, играющая роль каркаса.

Реабилитация Основные принципы: 1. Раннее начало 2. Систематичность и длительность 3. Комплексность и адекватность 4. Активное участие в реабилитации самого больного и его родственников

Спасибо за внимание
Лечение ОНМК.ppt