Щипицина А.А.лечение остр аппендицита.ppt
- Количество слайдов: 25
 ЛЕЧЕНИЕ ОСТРОГО АППЕНДИЦИТА Выполнила: студентка гр ОП-507 Щипицина А. А.
ЛЕЧЕНИЕ ОСТРОГО АППЕНДИЦИТА Выполнила: студентка гр ОП-507 Щипицина А. А.
 Предоперационная подготовка Основная задача предоперационного периода сводится к максимальному снижению операционного риска, борьба с интоксикацией и нарушением водно-электролитного баланса, о степени которых судят по данным лабораторных исследований (гематокритное число, кислотнощелочное состояние крови, осмолярность плазмы и количество в ней общего белка, калия, натрия и др. ).
Предоперационная подготовка Основная задача предоперационного периода сводится к максимальному снижению операционного риска, борьба с интоксикацией и нарушением водно-электролитного баланса, о степени которых судят по данным лабораторных исследований (гематокритное число, кислотнощелочное состояние крови, осмолярность плазмы и количество в ней общего белка, калия, натрия и др. ).
 Предоперационная подготовка включает в себя: освобождение желудка от пищи (промыть желудок, если пациент принимал пищу в течение последних 2— 3 часов); катетеризация мочевого пузыря; зондирование желудка (позволяет избежать регургитации при общей анестезии, обусловленной слабым развитием в раннем возрасте кардиального жома. ) Объем растворов, вводимых внутривенно до операции, определяют индивидуально. При компенсированном состоянии гемодинамики вводят рассчитанное количество инфузионных сред реологического или дезинтоксикационного действия с включением 10% раствора глюкозы и инсулина. При декомпенсации назначают помимо концентрированных растворов глюкозы среднемолекулярные кровезаменители или препараты альбумина и одновременно для компенсации метаболического ацидоза добавляют растворы гидрокарбоната натрия; обязательно вводят витамины Е, группы В. Такую подготовку продолжают в течение 2— 3 ч. Более короткая подготовка с включением трансфузии крови при подозрении на перфорацию.
Предоперационная подготовка включает в себя: освобождение желудка от пищи (промыть желудок, если пациент принимал пищу в течение последних 2— 3 часов); катетеризация мочевого пузыря; зондирование желудка (позволяет избежать регургитации при общей анестезии, обусловленной слабым развитием в раннем возрасте кардиального жома. ) Объем растворов, вводимых внутривенно до операции, определяют индивидуально. При компенсированном состоянии гемодинамики вводят рассчитанное количество инфузионных сред реологического или дезинтоксикационного действия с включением 10% раствора глюкозы и инсулина. При декомпенсации назначают помимо концентрированных растворов глюкозы среднемолекулярные кровезаменители или препараты альбумина и одновременно для компенсации метаболического ацидоза добавляют растворы гидрокарбоната натрия; обязательно вводят витамины Е, группы В. Такую подготовку продолжают в течение 2— 3 ч. Более короткая подготовка с включением трансфузии крови при подозрении на перфорацию.
 Премедикация (1% промедол — 1 мл; 0, 1 % атропин — 1 мл; 1 % димедрол — 2 мл). Седативные препараты включают в премедикацию (фентанил): детям от 1 года до 7 лет за 2— 3 ч до операции, начиная с 8 лет их назначают накануне операции. Эмоционально лабильных или повторно оперируемых детей вводят в наркоз еще в палате с помощью оксибутирата натрия или кетамина. Антибиотикотерапия: необходимо начинать сразу по установлению диагноза уже до операции, независимо от стадии заболевания. Наиболее эффективна комбинация трех антибиотиков: ампициллина(200 -400 мг/кг/сут в/в каждые 8 час), гентамицина(6 -7, 5 мг/кг/сут в/в каждые 8 час) и клиндамицина (40 мг/кг/сут в/в каждые 6 час).
Премедикация (1% промедол — 1 мл; 0, 1 % атропин — 1 мл; 1 % димедрол — 2 мл). Седативные препараты включают в премедикацию (фентанил): детям от 1 года до 7 лет за 2— 3 ч до операции, начиная с 8 лет их назначают накануне операции. Эмоционально лабильных или повторно оперируемых детей вводят в наркоз еще в палате с помощью оксибутирата натрия или кетамина. Антибиотикотерапия: необходимо начинать сразу по установлению диагноза уже до операции, независимо от стадии заболевания. Наиболее эффективна комбинация трех антибиотиков: ампициллина(200 -400 мг/кг/сут в/в каждые 8 час), гентамицина(6 -7, 5 мг/кг/сут в/в каждые 8 час) и клиндамицина (40 мг/кг/сут в/в каждые 6 час).
 Показания: острый аппендицит (в экстренном порядке), а также состояния после перенесенного аппендикулярного инфильтрата (в плановом порядке – от 2 до 6 месяцев после острой стадии заболевания). Противопоказания: при остром аппендиците не существует, за исключением агонального состояния. При плановой операции: тяжелые заболевания сердца, легких, печени, почек.
Показания: острый аппендицит (в экстренном порядке), а также состояния после перенесенного аппендикулярного инфильтрата (в плановом порядке – от 2 до 6 месяцев после острой стадии заболевания). Противопоказания: при остром аппендиците не существует, за исключением агонального состояния. При плановой операции: тяжелые заболевания сердца, легких, печени, почек.
 Виды аппендэктомий Типичная аппендэктомия (используется всегда, когда червеобразный отросток можно полностью вывести в операционную рану) Применяется косой разрез в правой подвздошной области с раздвиганием мышц [Мак-Берней; Н. М. Волкович]. Этот разрез обеспечивает достаточный доступ для осмотра и действий в области слепой кишки и терминального отдела подвздошной. При расположении червеобразного отростка под печенью, между петлями тонкой кишки или в полости малого таза нередко требуется расширение разреза путем рассечения апоневроза наружной косой мышцы и широкого раздвигания краев раны.
Виды аппендэктомий Типичная аппендэктомия (используется всегда, когда червеобразный отросток можно полностью вывести в операционную рану) Применяется косой разрез в правой подвздошной области с раздвиганием мышц [Мак-Берней; Н. М. Волкович]. Этот разрез обеспечивает достаточный доступ для осмотра и действий в области слепой кишки и терминального отдела подвздошной. При расположении червеобразного отростка под печенью, между петлями тонкой кишки или в полости малого таза нередко требуется расширение разреза путем рассечения апоневроза наружной косой мышцы и широкого раздвигания краев раны.
 Этапы операции: 1 — линия кожного разреза (перпендикулярна к линии, соединяющей пупок с верхней передней остью); 2 — направление разреза наружной косой мышцы; 3 — направление разреза внутренней косой мышцы; 4 — обнажение брюшины; 5 — перевязка брыжеечки отростка; 6 — подготовка кисетного шва, наложение лигатуры у основания отростка; 7 — наложение зажима на отросток перед его отсечением; 8 — отросток отсечен; 9 — погружение культи отростка в кисетный шов; 10 — кисетный шов затянут.
Этапы операции: 1 — линия кожного разреза (перпендикулярна к линии, соединяющей пупок с верхней передней остью); 2 — направление разреза наружной косой мышцы; 3 — направление разреза внутренней косой мышцы; 4 — обнажение брюшины; 5 — перевязка брыжеечки отростка; 6 — подготовка кисетного шва, наложение лигатуры у основания отростка; 7 — наложение зажима на отросток перед его отсечением; 8 — отросток отсечен; 9 — погружение культи отростка в кисетный шов; 10 — кисетный шов затянут.
 Ретроградная аппендэктомия Производят при наличии массивных сращений или при некоторых видах атипичного расположения отростка (в случае невозможности выведения червеобразного отростка в рану): червеобразный отросток отсекается от купола слепой кишки, его культя погружается в купол, а затем производится поэтапное выделение отростка и перевязка его брыжейки.
Ретроградная аппендэктомия Производят при наличии массивных сращений или при некоторых видах атипичного расположения отростка (в случае невозможности выведения червеобразного отростка в рану): червеобразный отросток отсекается от купола слепой кишки, его культя погружается в купол, а затем производится поэтапное выделение отростка и перевязка его брыжейки.
 Аппендэктомия лигатурным способом – без погружения культи в кисетный шов. Лигатурный метод не более опасен чем погружной, но обладает рядом преимуществ: сокращает время операции и снижает опасность перфорации стенки слепой кишки при наложении кисетного шва. Последнее обстоятельство особенно важно для детей раннего возраста, у которых стенка кишки тонкая. Важно также избегать деформации илеоцекального клапана (баугиниевой заслонки), который у маленьких детей расположен близко к основанию отростка: при наложении кисетного шва могут возникнуть его недостаточность или стенозирование. В тех случаях, когда основание отростка изменено воспалительным процессом или имеется перитонит, необходимо погружение культи отростка кисетным швом.
Аппендэктомия лигатурным способом – без погружения культи в кисетный шов. Лигатурный метод не более опасен чем погружной, но обладает рядом преимуществ: сокращает время операции и снижает опасность перфорации стенки слепой кишки при наложении кисетного шва. Последнее обстоятельство особенно важно для детей раннего возраста, у которых стенка кишки тонкая. Важно также избегать деформации илеоцекального клапана (баугиниевой заслонки), который у маленьких детей расположен близко к основанию отростка: при наложении кисетного шва могут возникнуть его недостаточность или стенозирование. В тех случаях, когда основание отростка изменено воспалительным процессом или имеется перитонит, необходимо погружение культи отростка кисетным швом.
 Если в червеобразном отростке не найдено деструктивных изменений, некоторые авторы после перевязки брыжеечки и отсечения ее как можно ближе к отростку инвагинируют весь червеобразный отросток в просвет слепой кишки [Лилли и Рандолф]. Для этого накладывают предварительно кисетный шов вокруг основания отростка, а затем пуговчатым зондом осторожно инвагинируют его. Кисетный шов затягивают. Такая методика позволяет не вскрывать полость отростка. В дальнейшем червеобразный отросток, лишенный нервов и сосудов, отторгается в просвет кишки на 6— 10 -й день.
Если в червеобразном отростке не найдено деструктивных изменений, некоторые авторы после перевязки брыжеечки и отсечения ее как можно ближе к отростку инвагинируют весь червеобразный отросток в просвет слепой кишки [Лилли и Рандолф]. Для этого накладывают предварительно кисетный шов вокруг основания отростка, а затем пуговчатым зондом осторожно инвагинируют его. Кисетный шов затягивают. Такая методика позволяет не вскрывать полость отростка. В дальнейшем червеобразный отросток, лишенный нервов и сосудов, отторгается в просвет кишки на 6— 10 -й день.
 Лапароскопическая аппендэктомия преимущества: меньшая травматичность вмешательства, меньшая частота послеоперационных осложнений, и хороший косметический эффект. У детей старшего возраста третий основной - рабочий троакар (используется также для извлечения отростка) вводится по средней линии над лоном (рисунок ). Аппендэктомия выполняется двумя способами - антеградно и ретроградно. При антеградной аппендэктомии брыжейка отростка коагулируется стандартными биполярными щипцами и пересекается ножницами.
Лапароскопическая аппендэктомия преимущества: меньшая травматичность вмешательства, меньшая частота послеоперационных осложнений, и хороший косметический эффект. У детей старшего возраста третий основной - рабочий троакар (используется также для извлечения отростка) вводится по средней линии над лоном (рисунок ). Аппендэктомия выполняется двумя способами - антеградно и ретроградно. При антеградной аппендэктомии брыжейка отростка коагулируется стандартными биполярными щипцами и пересекается ножницами.
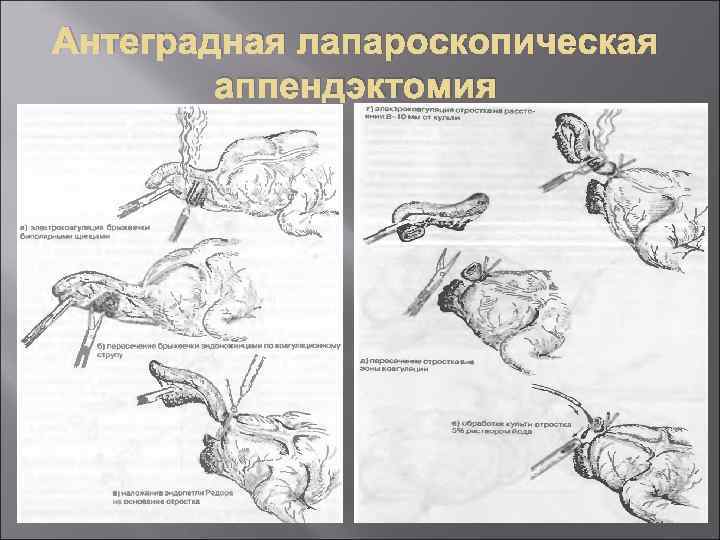 Антеградная лапароскопическая аппендэктомия
Антеградная лапароскопическая аппендэктомия
 Возможна предварительная перевязка отростка у основания и последующая его электрокоагуляция, отступя 10 мм от места лигирования. Слизистая культи отростка тщательно обрабатывается 5% спиртовым раствором йода. Отсеченный от основания отросток захватывается зажимом, производится ретроградное его выделение от основания к верхушке с коагуляцией и пересечением брыжеечки и спаек.
Возможна предварительная перевязка отростка у основания и последующая его электрокоагуляция, отступя 10 мм от места лигирования. Слизистая культи отростка тщательно обрабатывается 5% спиртовым раствором йода. Отсеченный от основания отросток захватывается зажимом, производится ретроградное его выделение от основания к верхушке с коагуляцией и пересечением брыжеечки и спаек.
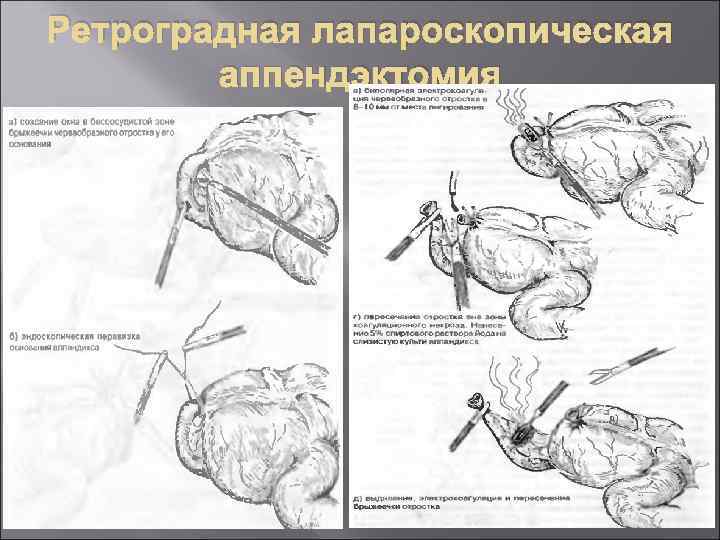 Ретроградная лапароскопическая аппендэктомия
Ретроградная лапароскопическая аппендэктомия
 К особенностям лапароскопической аппендэктомии у детей младшего возраста можно отнести малую толщину передней брюшной стенки и малый объем брюшной полости. В связи с этим считается целесообразным такое расположение троакаров, которое позволяет несколько расширить поле зрения и расстояние между ними, что улучшает условия для манипуляции с червеобразным отростком.
К особенностям лапароскопической аппендэктомии у детей младшего возраста можно отнести малую толщину передней брюшной стенки и малый объем брюшной полости. В связи с этим считается целесообразным такое расположение троакаров, которое позволяет несколько расширить поле зрения и расстояние между ними, что улучшает условия для манипуляции с червеобразным отростком.
 1. плотный аппендикулярный инфильтрат 2. периаппендикулярный абсцесс (с плотной пиогенной капсулой, который после аспирации гноя не спадается, а сохраняет прежний объем) 3. Запущенные формы распространенного гнойно-фибринозного перитонита, которые сопровождаются: - парезом кишечника, требующим декомпрессии - плотными фибринозными сращениями, образующими единый конгломерат с множеством межпетлевых абсцессов
1. плотный аппендикулярный инфильтрат 2. периаппендикулярный абсцесс (с плотной пиогенной капсулой, который после аспирации гноя не спадается, а сохраняет прежний объем) 3. Запущенные формы распространенного гнойно-фибринозного перитонита, которые сопровождаются: - парезом кишечника, требующим декомпрессии - плотными фибринозными сращениями, образующими единый конгломерат с множеством межпетлевых абсцессов
 Послеоперационное ведение обезболивание ненаркотическими анальгетиками в течение 1 -х суток, курс антибактериальной терапии, физиотерапия (3 -5 процедур УВЧ на правую подвздошную область). В течение 6 -8 часов после операции назначается постельный режим с исключением питья и пищи. После этого больные могут вставать, ходить и принимать жидкую пищу. Больные выписываются из стационара на 5 -7 сутки после операции при благоприятном течении послеоперационного периода (в случае ранней выписки больные являются на осмотр на 7 -е сутки).
Послеоперационное ведение обезболивание ненаркотическими анальгетиками в течение 1 -х суток, курс антибактериальной терапии, физиотерапия (3 -5 процедур УВЧ на правую подвздошную область). В течение 6 -8 часов после операции назначается постельный режим с исключением питья и пищи. После этого больные могут вставать, ходить и принимать жидкую пищу. Больные выписываются из стационара на 5 -7 сутки после операции при благоприятном течении послеоперационного периода (в случае ранней выписки больные являются на осмотр на 7 -е сутки).
 Местные (со стороны раны): гематомы, нагноения, воспалительные инфильтраты, лигатурные свищи Гематомы возникают в первые дни после операции, боли и припухлость в области шва. Лечение – опорожнение гематомы. Нагноения. Лечение: снятие швов, разведение краев раны, повязки с антибактериальными средствами и ферментами. Воспалительные инфильтраты. Лечение: антибиотики и физиотерапевтические процедуры (УВЧ, электрофорез)
Местные (со стороны раны): гематомы, нагноения, воспалительные инфильтраты, лигатурные свищи Гематомы возникают в первые дни после операции, боли и припухлость в области шва. Лечение – опорожнение гематомы. Нагноения. Лечение: снятие швов, разведение краев раны, повязки с антибактериальными средствами и ферментами. Воспалительные инфильтраты. Лечение: антибиотики и физиотерапевтические процедуры (УВЧ, электрофорез)
 Внутрибрюшные: внутрибрюшные абсцессы (тазовые, поддиафрагмальные, межкишечные, забрюшинные), ограниченные и разлитые перитониты, пелифлебиты, кишечная непроходимость, внутрибрюшные кровотечения кишечные свищи.
Внутрибрюшные: внутрибрюшные абсцессы (тазовые, поддиафрагмальные, межкишечные, забрюшинные), ограниченные и разлитые перитониты, пелифлебиты, кишечная непроходимость, внутрибрюшные кровотечения кишечные свищи.
 Тазовые абсцессы возникают при локализации деструктивного аппендицита в малом тазе. На 712 день после операции повышается температура, нарастает лейкоцитоз, боли над лоном и в глубине таза, дизурические расстройства, тенезмы. При ректальном – болезненный нависающий инфильтрат. Поддиафрагмальный абсцесс – одышка, выраженная интоксикация, боли в груди на стороне поражения при вдохе. Межкишечные абсцессы – положительный симптом Щеткина-Блюмберга, напряжение мышц. Лечение – вскрытие и дренирование гнойника
Тазовые абсцессы возникают при локализации деструктивного аппендицита в малом тазе. На 712 день после операции повышается температура, нарастает лейкоцитоз, боли над лоном и в глубине таза, дизурические расстройства, тенезмы. При ректальном – болезненный нависающий инфильтрат. Поддиафрагмальный абсцесс – одышка, выраженная интоксикация, боли в груди на стороне поражения при вдохе. Межкишечные абсцессы – положительный симптом Щеткина-Блюмберга, напряжение мышц. Лечение – вскрытие и дренирование гнойника
 Пилефлебит (восходящий флебит воротной вены с пиемией и множественными абсцессами печени). Увеличение печени, иктеричность, тахикардия, высокая лихорадка. Лечение – большие дозы антибиотиков, антикоагулянты, вскрытие абсцессов Спаечный процесс после операции – причина кишечной непроходимости.
Пилефлебит (восходящий флебит воротной вены с пиемией и множественными абсцессами печени). Увеличение печени, иктеричность, тахикардия, высокая лихорадка. Лечение – большие дозы антибиотиков, антикоагулянты, вскрытие абсцессов Спаечный процесс после операции – причина кишечной непроходимости.
 Системные осложнения: Тромбоэмболические Пневмонии Расстройства со стороны мочевой системы и др.
Системные осложнения: Тромбоэмболические Пневмонии Расстройства со стороны мочевой системы и др.
 Диспансерное наблюдение Проводится обязательно за всеми оперированными детьми. Цель диспансеризации - профилактика поздних послеоперационных осложнений, в основном спаечной болезни. При аппендикулярных инфильтратах ребенок через 1 -2 месяца должен быть направлен на плановую операцию аппендэктомию. Диспансерное наблюдение проводят детский хирург совместно с педиатром, а у девочек и детский гинеколог. Особое внимание следует обращать на детей, оперированных по поводу катаральных и осложненных форм аппендицита.
Диспансерное наблюдение Проводится обязательно за всеми оперированными детьми. Цель диспансеризации - профилактика поздних послеоперационных осложнений, в основном спаечной болезни. При аппендикулярных инфильтратах ребенок через 1 -2 месяца должен быть направлен на плановую операцию аппендэктомию. Диспансерное наблюдение проводят детский хирург совместно с педиатром, а у девочек и детский гинеколог. Особое внимание следует обращать на детей, оперированных по поводу катаральных и осложненных форм аппендицита.
 Спасибо за внимание!!!
Спасибо за внимание!!!
 Список литературы Uroweb. ru (атлас операций на брюшной стенке и органах брюшной полости) Neuroanesth. narod. ru (премедикация у детей) Medbe. ru (лапароскопия у детей) Учебник «Хирургические болезни детского возраста» под редакцией акад. РАМН Ю. Ф. Исакова medical-enc. ru eurolab. ua
Список литературы Uroweb. ru (атлас операций на брюшной стенке и органах брюшной полости) Neuroanesth. narod. ru (премедикация у детей) Medbe. ru (лапароскопия у детей) Учебник «Хирургические болезни детского возраста» под редакцией акад. РАМН Ю. Ф. Исакова medical-enc. ru eurolab. ua


