Лечение опухолей области головы и шеи1.ppt
- Количество слайдов: 43

ЛЕЧЕНИЕ ОПУХОЛЕЙ ОБЛАСТИ ГОЛОВЫ И ШЕИ Туквадзе З. Г. Черников А. В.

Интерес к изучению опухолей головы и шеи в нашей стране возник с конца 60 х годов, а как новое направление в онкологии получил развитие в бывшем СССР с 70 х годов ХХ века. В 1976 году был издан приказ МЗ СССР № 425, рекомендующий создание таких отделений в составе крупных онкологических диспансеров (имеющих 200 коек и более).

Область головы и шеи имеет ряд особенностей: • • На анатомически небольшом пространстве сосредоточены жизненно важные органы, имеющие различные эмбриогенез; Здесь происходит перекрест дыхательного и пищеварительного трактов; В непосредственной близости друг от друга находятся крупные жизненно важные кровеносные сосуды, мощные нервные стволы; Близость между органами головы и шеи не только анатомическая, но и функциональная.

С особенностями физиологии и анатомии области головы и шеи связаны особенности опухолей данной зоны: • • Большое разнообразие опухолей, даже в пределах одного органа. Относительно быстрый переход опухоли с одного органа на другой. Единые закономерности роста и прогрессирования опухолей головы и шеи. Единые пути кровоснабжения, венозного и лимфатического оттока определяют единые пути и закономерности метастазирования.

Меланомы области головы Среди всех злокачественных новообразований опухоли кожи занимают третье место, уступая лишь раку желудка и легких. Средний возраст больных составляет 63, 3 года. Меланомы в области головы и шеи составляют, по данным различных авторов, от 22 до 46% всех меланом (второе место после меланом конечностей).
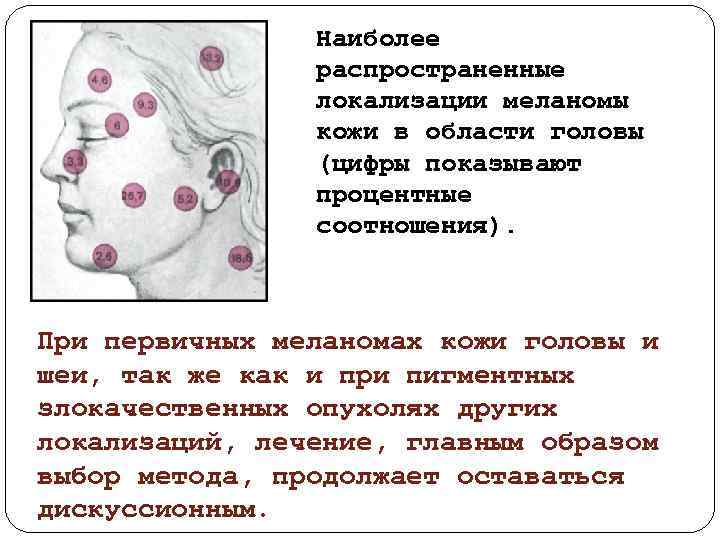
Наиболее распространенные локализации меланомы кожи в области головы (цифры показывают процентные соотношения). При первичных меланомах кожи головы и шеи, так же как и при пигментных злокачественных опухолях других локализаций, лечение, главным образом выбор метода, продолжает оставаться дискуссионным.

У сторонников хирургического лечения остается много нерешенных вопросов, определяющих тактику хирурга. К числу их, в первую очередь, можно отнести выбор объема операции и техники ее выполнения, решение вопроса о замещении дефекта тканей, о тактике в отношении регионарных лимфатических узлов и т. д. Хирургический метод является основным в общем плане лечения большинства больных меланомой кожи.

Меланомы небольших размеров при отсутствии регионарных метастазов удаляют, отступя от границ опухоли не менее чем на 3 см, иссекая подкожную клетчатку и подлежащую фасцию. Меланомы размерами более 2 см следует иссекать как можно шире с учетом их локализации. После проводившейся лучевой терапии иссечение злокачественной меланомы производится независимо от клинических результатов лучевой терапии – в пределах здоровых тканей, отступя от зоны облучения или первоначальных границ опухоли не менее чем на 3 см. Образующиеся дефекты устраняют свободной кожной пластикой с помощью дерматома. Реже приходится осуществлять кожную пластику местными тканями, преимущественно при локализациях меланомы вокруг глаза и носа.
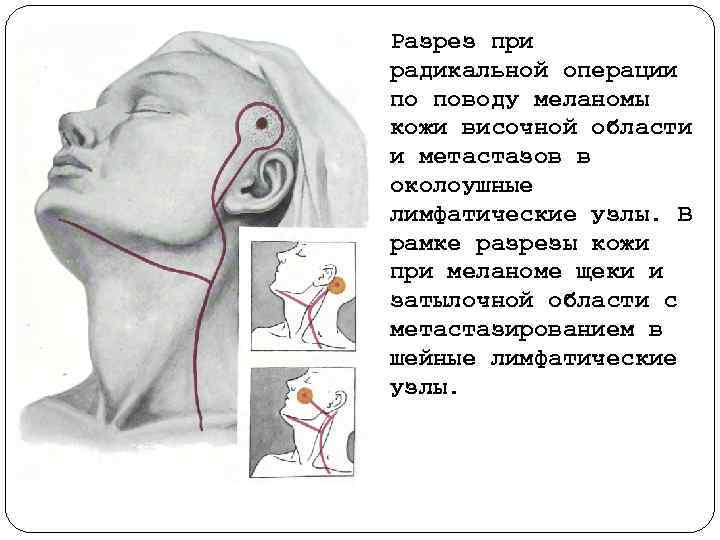
Разрез при радикальной операции по поводу меланомы кожи височной области и метастазов в околоушные лимфатические узлы. В рамке разрезы кожи при меланоме щеки и затылочной области с метастазированием в шейные лимфатические узлы.
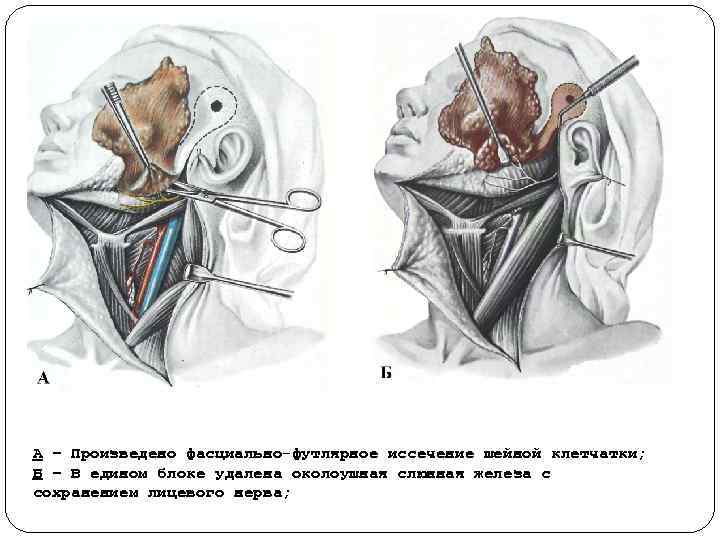
А – Произведено фасциально футлярное иссечение шейной клетчатки; Б – В едином блоке удалена околоушная слюнная железа с сохранением лицевого нерва;
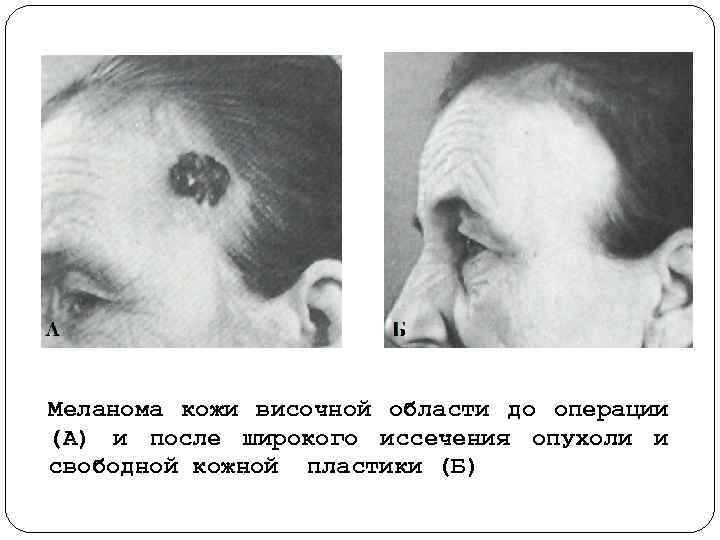
Меланома кожи височной области до операции (А) и после широкого иссечения опухоли и свободной кожной пластики (Б)

Рак слизистой оболочки полости рта (РСОПР) Слизистая оболочка полости рта и подлежащие ткани представляют особую анатомическую сложность, обуславливающую специфику клинического течения и лечения развивающихся здесь опухолей. Среди злокачественных опухолей области головы и шеи рак органов полости рта по частоте занимает второе место после рака гортани.
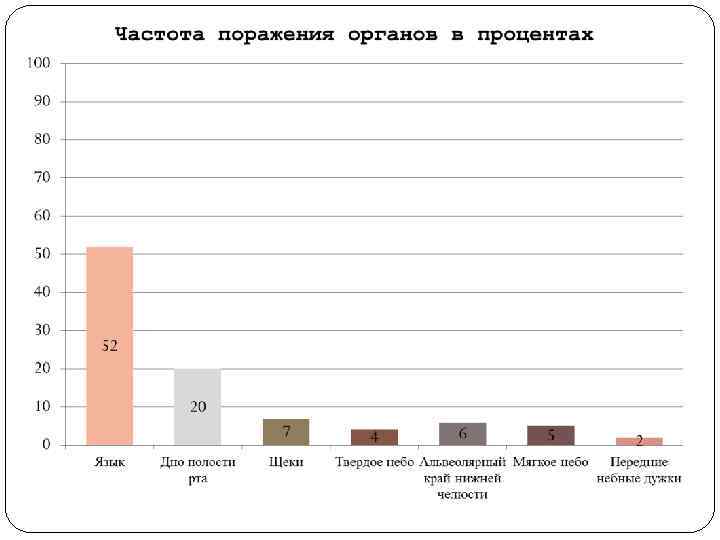

Несмотря на то что РСОПР является визуальной локализацией опухоли и доступен врачебному осмотру, большинство больных к моменту начала лечения имеет местнораспространенную форму заболевания 3 4 й стадии опухолевого процесса, с распространением опухоли на окружающие ткани и органы. В данной ситуации единственным вариантом радикального лечения является проведение комбинированного либо комплексного лечения, основным этапом которого является операция.
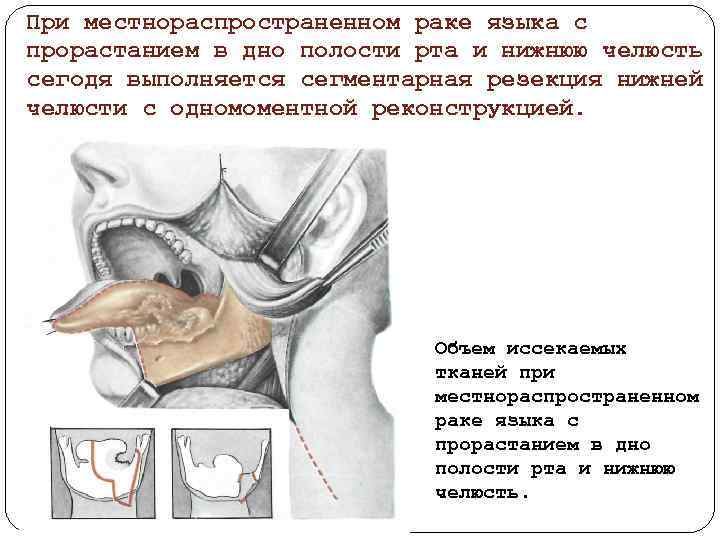
При местнораспространенном раке языка с прорастанием в дно полости рта и нижнюю челюсть сегодя выполняется сегментарная резекция нижней челюсти с одномоментной реконструкцией. Объем иссекаемых тканей при местнораспространенном раке языка с прорастанием в дно полости рта и нижнюю челюсть.

Цель оперативного вмешательства на нижней челюсти состоит не только в радикальном удалении опухоли, но и в одномоментном восстановлении непрерывности нижнечелюстной дуги для предупреждения возможных функциональных и косметических нарушений. Дефекты будут минимальными при потере восходящей ветви, средней степени при резекции тела и выраженные, если удаляется фрагмент подбородочного отдела. Цель нижнечелюстной реконструкции воссоздание контура нижнего края нижней челюсти.

Правильный выбор вида пластического замещения дефекта нижней челюсти (особенно комбинированного) является сложной, до конца не решенной проблемой и зависит от множества факторов: анамнеза заболевания, гистологической структуры опухоли, формы, локализации и распространенности дефекта и т. д. Использование реконструктивных титановых пластин различных конструкций для возмещения дефекта нижней челюсти, с одной стороны, является наиболее простым методом, а с другой при использовании по строгим показаниям позволяет достичь высоких эстетических и функциональных показателей.
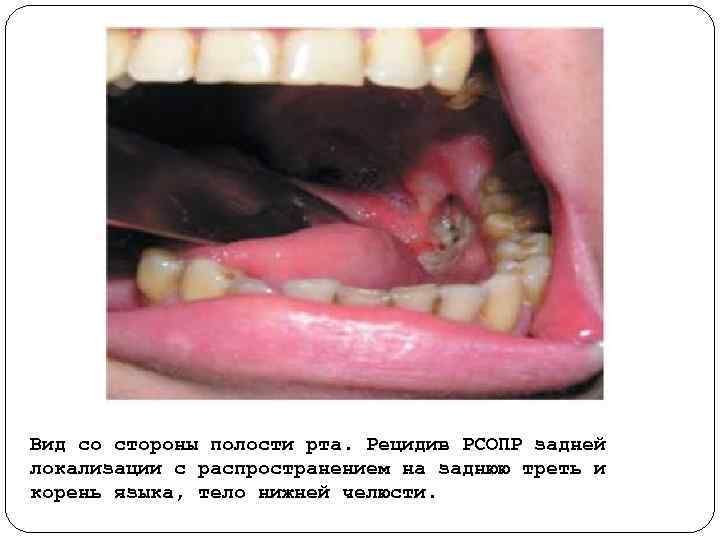
Вид со стороны полости рта. Рецидив РСОПР задней локализации с распространением на заднюю треть и корень языка, тело нижней челюсти.
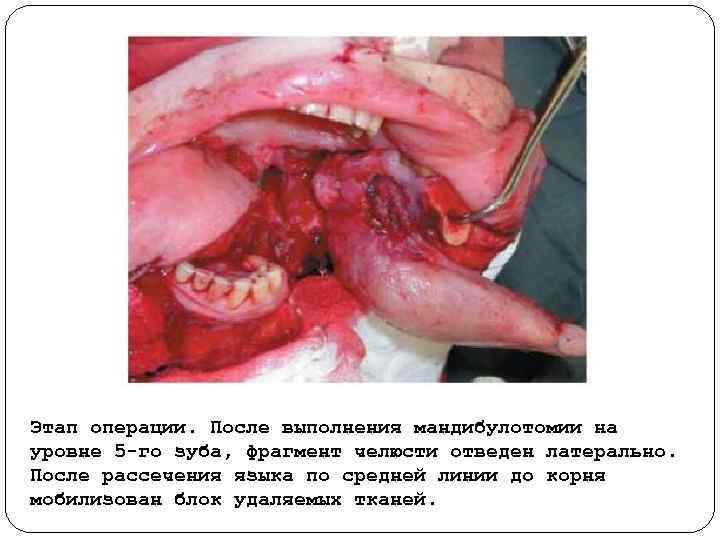
Этап операции. После выполнения мандибулотомии на уровне 5 го зуба, фрагмент челюсти отведен латерально. После рассечения языка по средней линии до корня мобилизован блок удаляемых тканей.
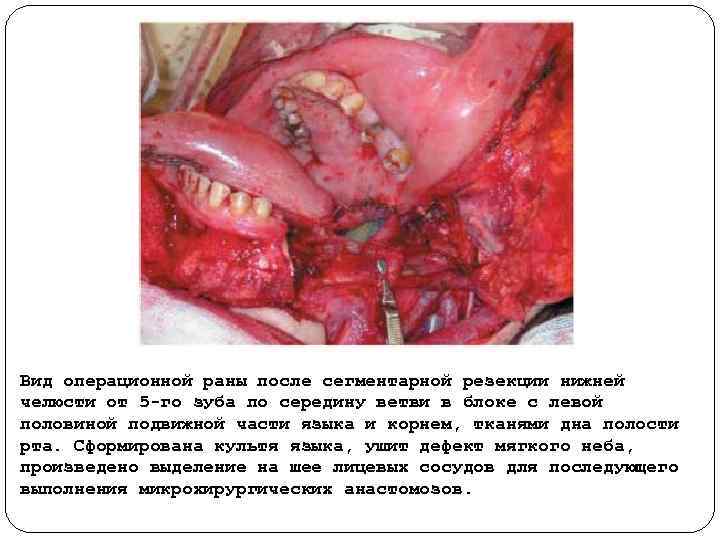
Вид операционной раны после сегментарной резекции нижней челюсти от 5 го зуба по середину ветви в блоке с левой половиной подвижной части языка и корнем, тканями дна полости рта. Сформирована культя языка, ушит дефект мягкого неба, произведено выделение на шее лицевых сосудов для последующего выполнения микрохирургических анастомозов.
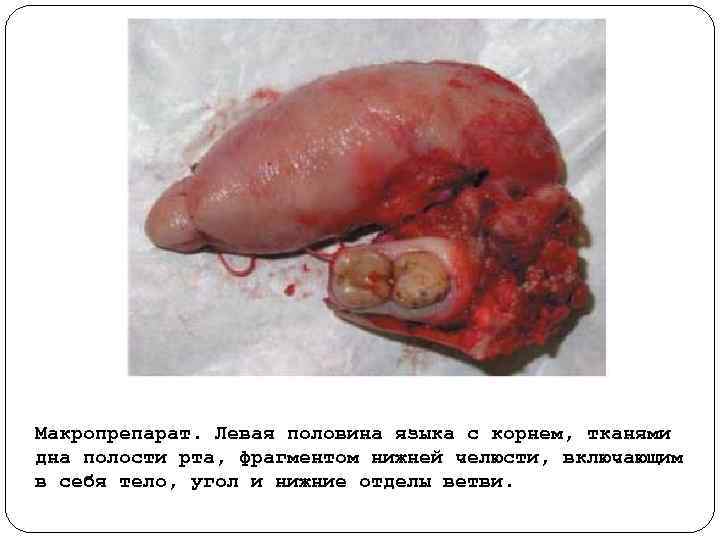
Макропрепарат. Левая половина языка с корнем, тканями дна полости рта, фрагментом нижней челюсти, включающим в себя тело, угол и нижние отделы ветви.
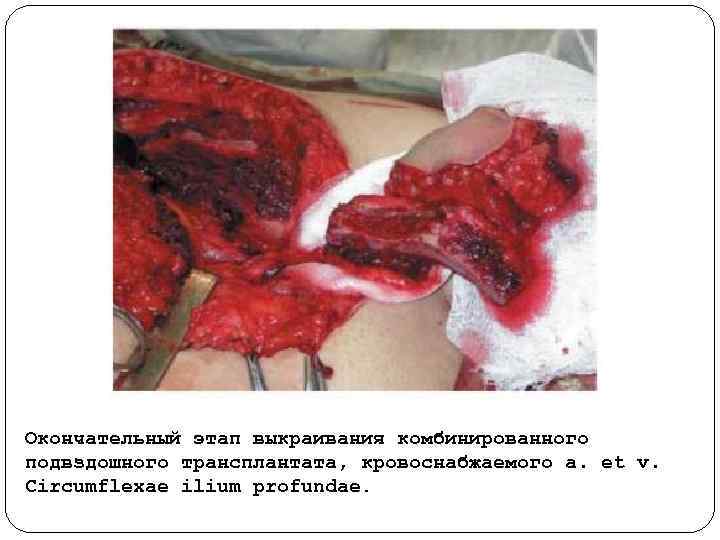
Окончательный этап выкраивания комбинированного подвздошного трансплантата, кровоснабжаемого a. et v. Circumflexae ilium profundae.
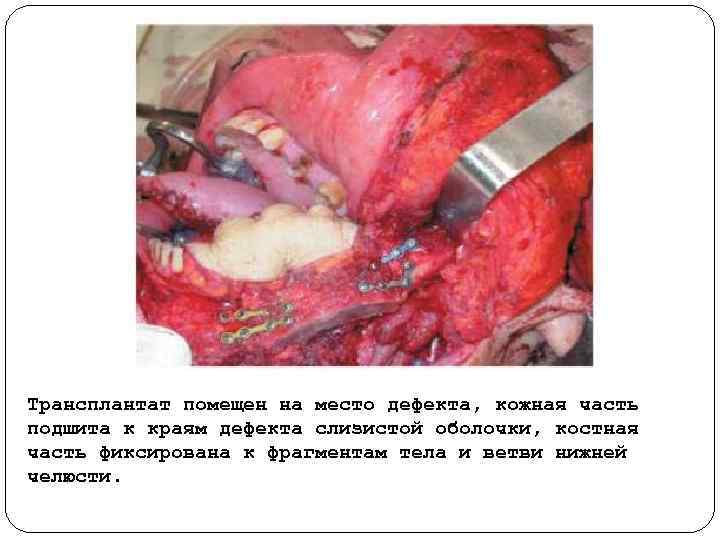
Трансплантат помещен на место дефекта, кожная часть подшита к краям дефекта слизистой оболочки, костная часть фиксирована к фрагментам тела и ветви нижней челюсти.
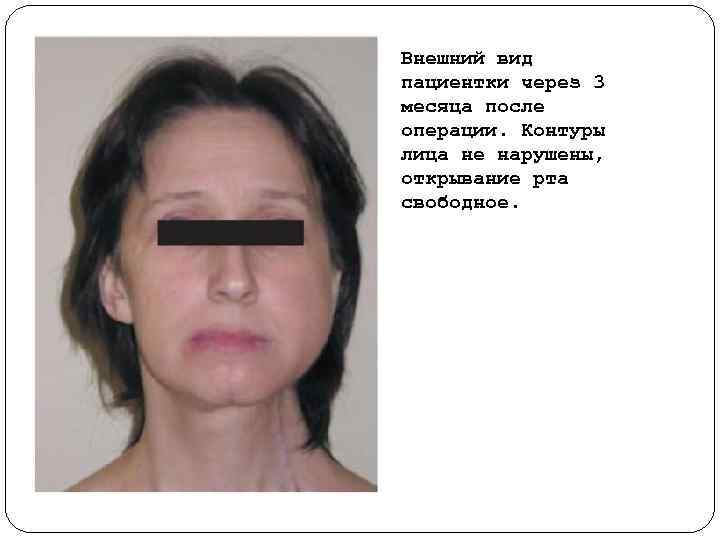
Внешний вид пациентки через 3 месяца после операции. Контуры лица не нарушены, открывание рта свободное.
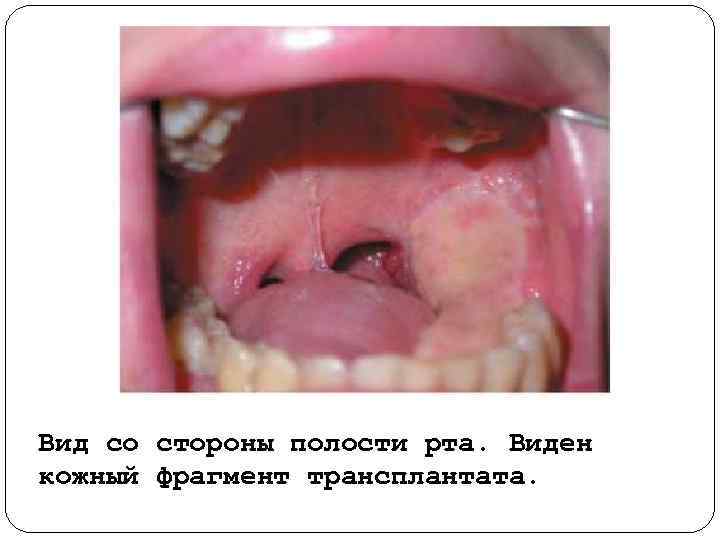
Вид со стороны полости рта. Виден кожный фрагмент трансплантата.
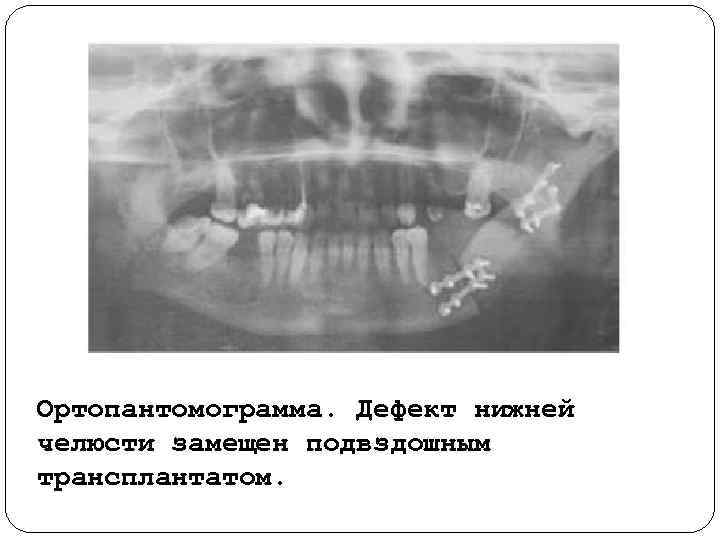
Ортопантомограмма. Дефект нижней челюсти замещен подвздошным трансплантатом.

60% больных, которым проводится лечение по поводу местнораспространенного опухолевого процесса челюстно лицевой зоны, наблюдаются без признаков проявления болезни в сроки более 2 лет. Осложнением данной операции является некроз пересаженного пластического материала, который отмечен в 16% случаях и обусловлен некрозом кожи и мягких тканей шеи и нагноением операционной раны в зоне формирования микрососудистых анастомозов, что в дальнейшем привело к постепенному нарушению кровоснабжения трансплантата вследствие венозного тромбоза.

Поражение лимфатических узлов шеи метастазами злокачественных опухолей Основным методом лечения больных с метастазами в лимфатичес ких узлах шеи является хирургический. Хирургическое лечение метастазов в лимфатических узлах шеи основано на топографоанатомических данных о фасциальных листках и футлярах шеи, особенностях лимфатической системы и закономерностях метастазирования при различных формах и локализациях зло качественных опухолей головы и шеи.

Хирургическое лечение метастазов требует четких представлений об осо бенностях метастазирования той или иной опухоли, лимфообращения и фасциального строения шеи. В начале раз вития метастатическая опухоль оказы вается внутри одного фасциального футляра и может быть удалена вместе с ним наиболее абластично. Футлярность дает возможность использовать методи ку операции, при которой препарат выделяется за пределами анатомическо го футляра, содержащего опухоль. При прорастании опухоли в стенку футляра оперативное вмешательство должно быть расширено.

Фасциально футлярное иссече ние шейной клетчатки не вызывает тех серьезных нарушений и деформаций которые свойственны операции Край ля. Она может быть произведена одно моментно с двух сторон. Показаниями к фасциально футлярному иссечению шейной клетчатки являются профилактичес кое иссечение лимфатических узлов и шейной клетчатки при подозрении на метастазы, наличие одиночных или не скольких небольших подвижных метас татических узлов.

Выполняя фасциально футлярное иссечение шейной клетчатки, необхо димо соблюдать несколько условий: • При мобилизации кожных лоскутов нужно стремиться, чтобы наружной стенкой удаляемого препарата была подкожная мышца. Хотя в последней и нет лимфатических узлов, в которых могли бы развиться метастазы, включе ние ее в удаляемый блок обеспечивает лучшее выделение клетчатки в анатоми ческих футлярах, а сохранение ее ухуд шает условия выполнения этой опера ции. • После выделения грудиноключично сосцевидной мышцы из влагали ща необходимо максимально отвести ее. Для этого нужны широкие и неглубокие расширители, поэтому при операции обязательно участие ассистен та. • В тех случаях, когда из за анато мических особенностей строения шеи (короткая шея с обильным отложением жировой клетчатки) отведение мышцы не позволяет свободно иссечь клетчат ку бокового треугольника, целесообраз но пересечь внутреннюю ножку или обе ножки мышцы. Это облегчает выполне ние данного этапа операции. В конце операции мышцу сшивают.
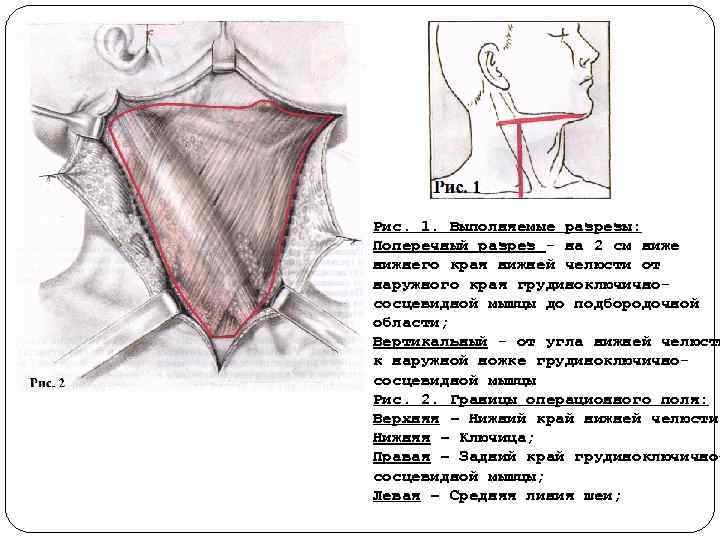
Рис. 1. Выполняемые разрезы: Поперечный разрез на 2 см ниже нижнего края нижней челюсти от наружного края грудиноключично сосцевидной мышцы до подбородочной области; Вертикальный от угла нижней челюсти к наружной ножке грудиноключично сосцевидной мышцы Рис. 2. Границы операционного поля: Верхняя – Нижний край нижней челюсти; Нижняя – Ключица; Правая – Задний край грудиноключично сосцевидной мышцы; Левая – Средняя линия шеи;
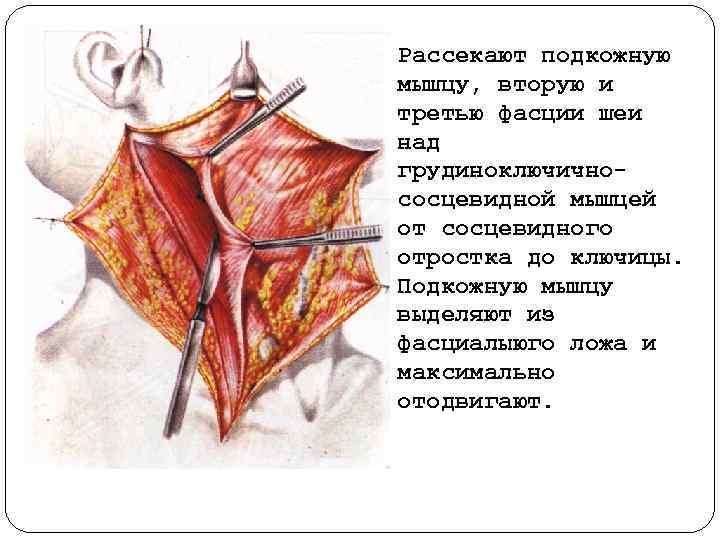
Рассекают подкожную мышцу, вторую и третью фасции шеи над грудиноключично сосцевидной мышцей от сосцевидного отростка до ключицы. Подкожную мышцу выделяют из фасциалыюго ложа и максимально отодвигают.
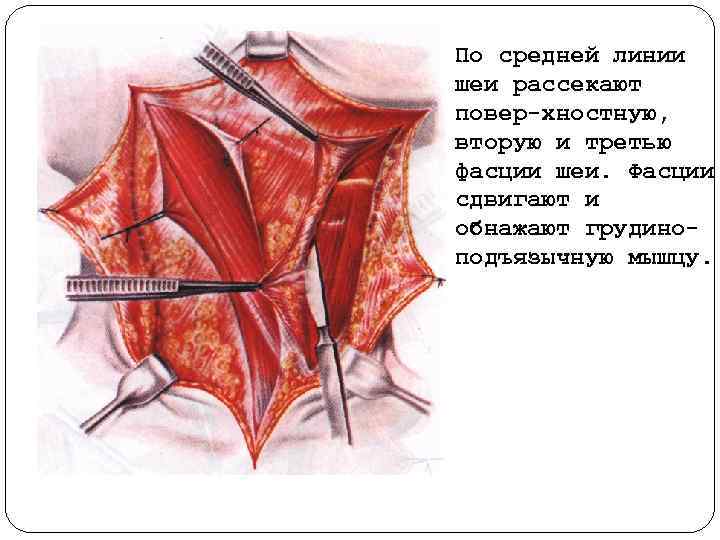
По средней линии шеи рассекают повер хностную, вторую и третью фасции шеи. Фасции сдвигают и обнажают грудино подъязычную мышцу.
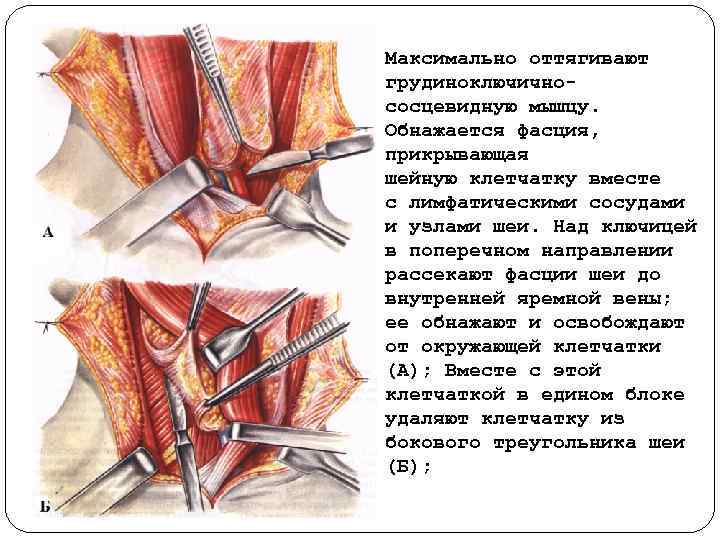
Максимально оттягивают грудиноключично сосцевидную мышцу. Обнажается фасция, прикрывающая шейную клетчатку вместе с лимфатическими сосудами и узлами шеи. Над ключицей в поперечном направлении рассекают фасции шеи до внутренней яремной вены; ее обнажают и освобождают от окружающей клетчатки (А); Вместе с этой клетчаткой в едином блоке удаляют клетчатку из бокового треугольника шеи (Б);
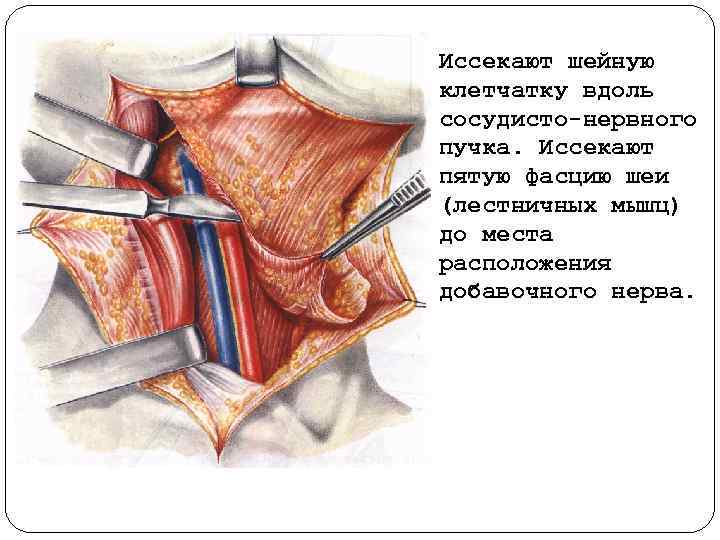
Иссекают шейную клетчатку вдоль сосудисто нервного пучка. Иссекают пятую фасцию шеи (лестничных мышц) до места расположения добавочного нерва.
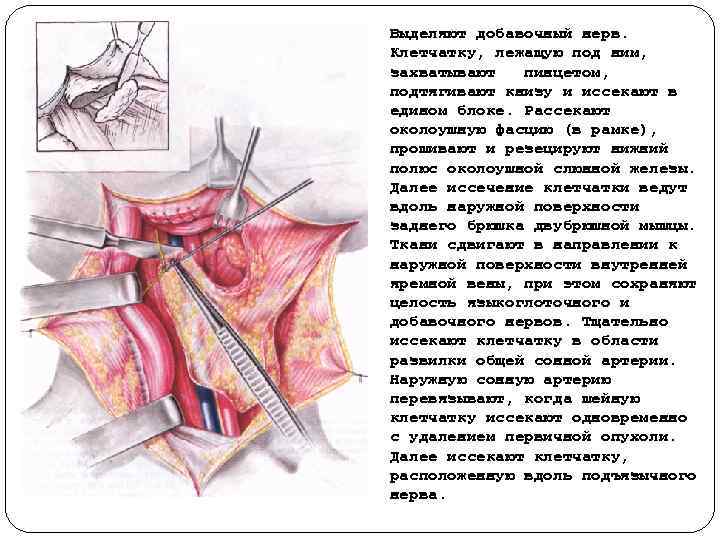
Выделяют добавочный нерв. Клетчатку, лежащую под ним, захватывают пинцетом, подтягивают книзу и иссекают в едином блоке. Рассекают околоушную фасцию (в рамке), прошивают и резецируют нижний полюс околоушной слюнной железы. Далее иссечение клетчатки ведут вдоль наружной поверхности заднего брюшка двубрюшной мышцы. Ткани сдвигают в направлении к наружной поверхности внутренней яремной вены, при этом сохраняют целость языкоглоточного и добавочного нервов. Тщательно иссекают клетчатку в области развилки общей сонной артерии. Наружную сонную артерию перевязывают, когда шейную клетчатку иссекают одновременно с удалением первичной опухоли. Далее иссекают клетчатку, расположенную вдоль подъязычного нерва.
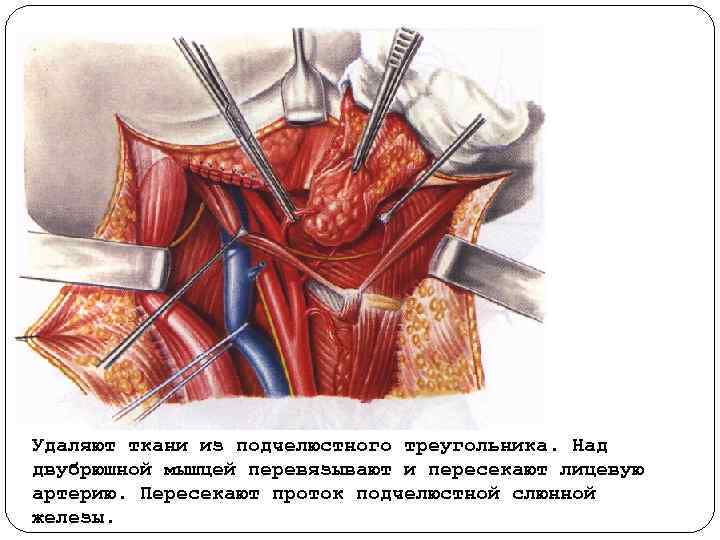
Удаляют ткани из подчелюстного треугольника. Над двубрюшной мышцей перевязывают и пересекают лицевую артерию. Пересекают проток подчелюстной слюнной железы.
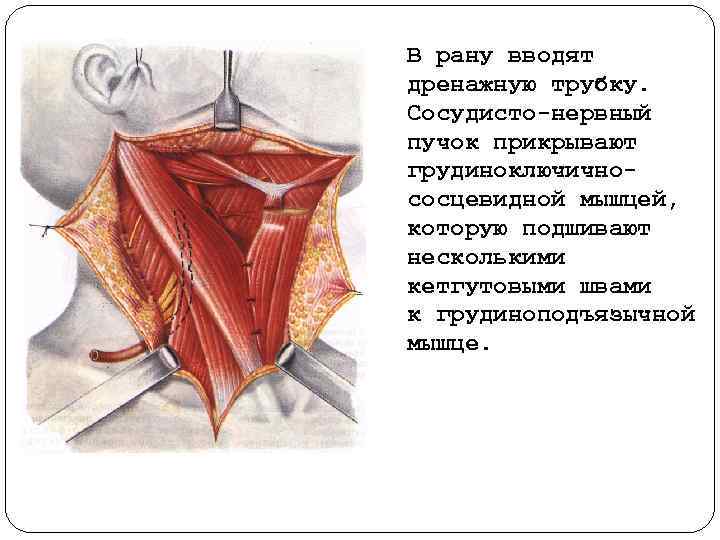
В рану вводят дренажную трубку. Сосудисто нервный пучок прикрывают грудиноключично сосцевидной мышцей, которую подшивают несколькими кетгутовыми швами к грудиноподъязычной мышце.

Осложнения операции Крайля и Фасциально футлярного иссечения шейной клетчатки Все осложнения делятся на 2 группы: 1. Осложнения, возникающие во время операции: • Повреждение нервных стволов, чаще краевой ветви лицевого нерва, а также подъязычного, блуждающего нервов. В результате возникают осиплость голоса, тахикардия. • Повреждение диафрагмального нерва приводит к параличу соответствующей половины диафрагмы и, как следствие этого – возникновению пневмонии; • Массивное кровотечение. Наиболее опасно кровотечение из внутренней и общей сонных артерий. Профилактика – наложение провизорной лигатуры. Для восполнения кровопотери во время операции необходимо переливание одногруппной крови (250 500 мл).

• Эмфизема средостения с последующим развитием пневмоторакса; • Воздушная эмболия при повреждении крупных вен. Во избежание этого необходимо пересекать венозные стволы между двумя зажимами и затем тщательно их лигировать; • Повреждение грудного лимфатического протока при выполнении лимфаденэктомии слева. Это чревато длительной лимфореей, присоединением вторичного воспаления к течению раневого процесса, т. к. истекающая в рану лимфа инфицирована. Для профилактики этого осложнения рекомендуется во время лимфаденэктомии прошивать не только кровеносные сосуды, но и остающиеся в ране участки жировой клетчатки, в которой находятся лимфатические сосуды;

2. Осложнения, возникающие в послеоперационном периоде: • расстройство дыхания (ларингоспазм, отек гортани); • пневмония (аспирационная); • вторичное кровотечение в результате ненадежного лигирования сосудов во время операции, недостаточного гемостаза, расплавление стенки сосуда или тромба на почве раневой инфекции;

Изложенные основные клинические аспекты, касающиеся разнообразных опухолей в области головы и шеи, крайне необходимы врачу для диагностики этих опухолей и лечения указанного контингента больных, организации онкологической помощи. Современные представления об опухолях головы и шеи позволяют понять те многочисленные проблемы, которые ежедневно стоят перед клиницистами. Многолетний опыт диктует необходимость дальнейшего всестороннего и углубленного их изучения, а так же накопления клинического материала. Только такой подход будет способствовать развитию данного направления в онкологии и расширению возможностей диагностики и лечения.
Лечение опухолей области головы и шеи1.ppt