лекция 9 ч. 2 инсулиннезависимый с.д..ppt
- Количество слайдов: 86

ЛЕЧЕНИЕ ИНСУЛИННЕЗАВИСИМОГО САХАРНОГО ДИАБЕТА Доц. каф. фармакологии к. м. н. Е. В. Коноплева


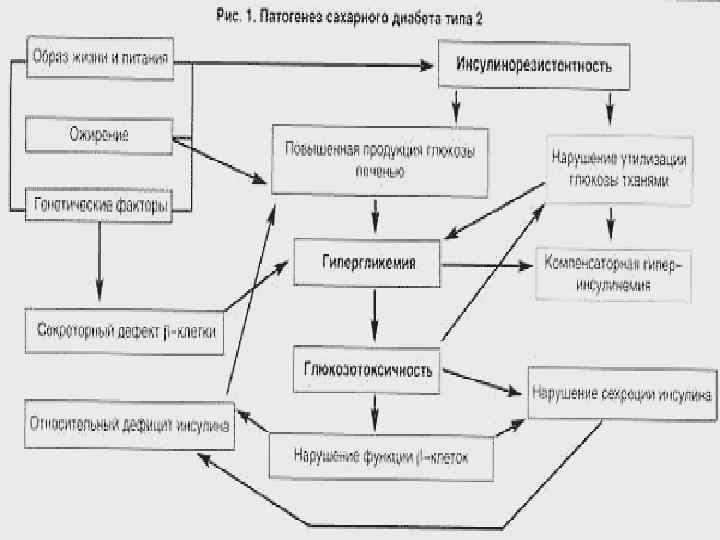
Этиология ИНЗСД n Генетическая предрасположенность (Н. , у однояйцевых близнецов ИНЗСД развивается почти всегда (95 - 100%) у обоих). Риск развития сахарного диабета II типа возрастает от 2 до 6 раз при наличии диабета у родителей или ближайших родственников. Генетический дефект, определяющий развитие ИНЗСД, до конца не расшифрован. Рассматриваются два варианта: 1. Два независимых гена вовлечены в патогенез ИНЗСД: один отвечает за нарушение секреции инсулина, второй вызывает развитие инсулинорезистентности. 2. Существует общий дефект в системе узнавания глюкозы Вклетками или периферическими тканями, в результате чего имеет место или снижение транспорта глюкозы, или снижение глюкозо-стимулированного ответа В- клеток.

n Ожирение. Риск развития ИНЗСД увеличивается в два раза при ожирении 1 степени, в 5 раз при средней степени ожирения и более, чем в 10 раз при ожирении III степени. Причем, абдоминальное распределение жира более тесно связано с развитием метаболических нарушений (включая гиперинсулинемию, гипертензию, гипертриглицеридемию, резистентность к инсулину и сахарный диабет II типа), чем периферическое или распределение жира в типичных частях тела.

n Гипотеза "дефицитного" фенотипа. Суть этой гипотезы заключается в том, что недостаточное питание в период внутриутробного развития или ранний постнатальный период является одной из основных причин замедленного развития эндокринной функции поджелудочной железы и предрасположенности к ИНЗСД. Может показаться сомнительным, что явления, развивающиеся в первые два года существования ребенка, способны вызвать изменения эндокринных функции к 50 - 70 годам жизни. Однако, следует отметить, что оплодотворенная яйцеклетка развивается в полноценный плод, проходя 42 цикла деления клеток, в то время как после рождения и в течение всей нашей жизни происходит лишь 5 дальнейших циклов деления. Причем, число делений клеток варьирует в различных тканях. У полноценного новорожденного имеется в наличии полный набор нейронов мозга, клубочков почек и лишь 50% набора бета-клеток поджелудочной железы взрослого. Поэтому влияние различных вредных факторов может отразиться на морфологии и функции бета-клеток с увеличением возраста.

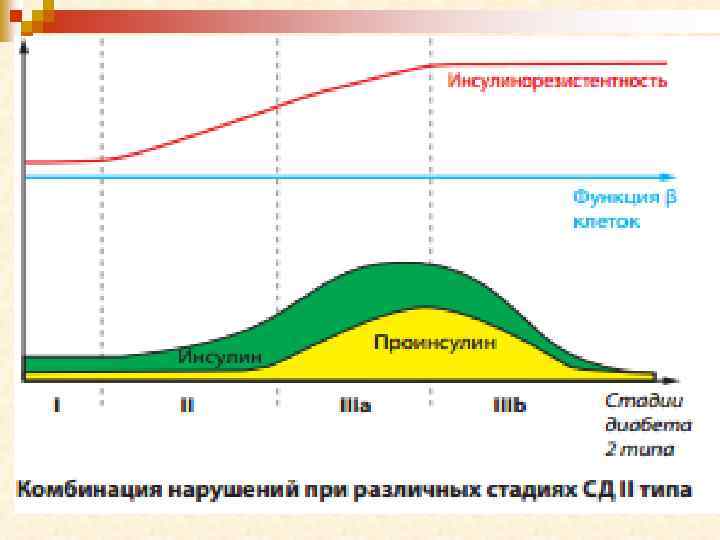
n "Истощение" поджелудочной железы. Диабет II типа возникает как следствие нарушения баланса между чувствительностью к инсулину и инсулиновой секрецией. Многочисленные исследования, посвященные этому вопросу, показали, что самым ранним признаком ИНЗСД является нарушение способности организма реагировать на инсулин. До тех пор, пока поджелудочная железа способна увеличивать секрецию инсулина, чтобы преодолеть инсулиновую резистентность, толерантность к глюкозе остается в норме. Однако, с течением времени бета-клетки утрачивают способность поддерживать достаточный уровень инсулиновой секреции, относительная инсулинопения приводит к нарушению толерантности к глюкозе и, постепенно, к явному сахарному диабету. Причина "истощения" поджелудочной железы до конца не изучена, так же как причина потери первой фазы в секреции инсулина при ИНЗСД.

n Инсулинорезистентность – результат неадекватной секреции инсулина и/или сниженного тканевого ответа на инсулин. В норме β-клетки быстро адаптируются к снижению чувствительности к инсулину на уровне печени или периферических тканей, повышая секрецию гормона и предотвращая развитие гипергликемии. Гиперинсулинемия, с одной стороны, является необходимой для преодоления инсулинорезистентности, с другой – патологическим процессом, способствующим возникновению и развитию метаболических, гемодинамических и органных нарушений, приводящих в конечном итоге к развитию СД II типа, ИБС и других проявлений атеросклероза. Через какое-то время может наступить истощение резерва функции β-клеток и уровень глюкозы повышается

Комитет экспертов ВОЗ рекомендует проводить обследование на СД следующих категорий граждан: n n n n Всех пациентов в возрасте старше 45 (при отрицательном результате обследования повторять каждые 3 года). Пациентов более молодого возраста при наличии: - ожирения, - наследственной отягощенности по СД, - этнической/расовой принадлежности к группе высокого риска, - гестационного диабета в анамнезе, - рождении ребенка весом более 4, 5 кг, - гипертонии, - гиперлипидемии, - выявленной ранее НТГ или высокой гликемии натощак. Для скрининга (централизованного так и децентрализованного) СД ВОЗ рекомендует определение глюкозы Гликозилированный гемоглобин (Hb. A 1 c)
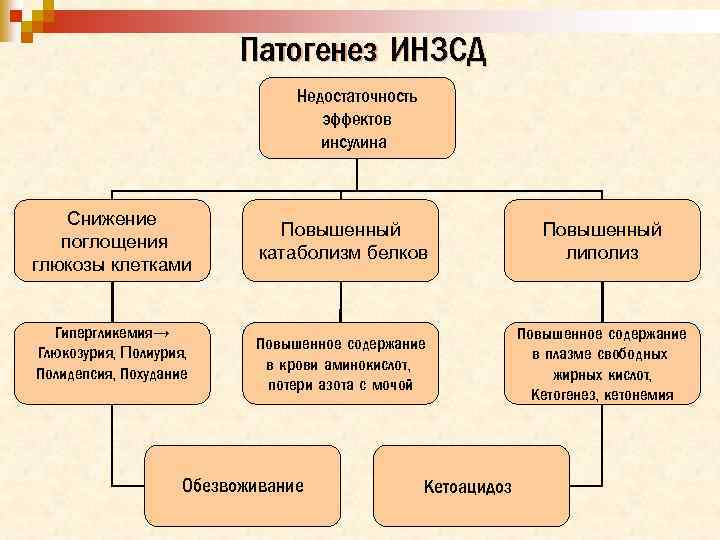
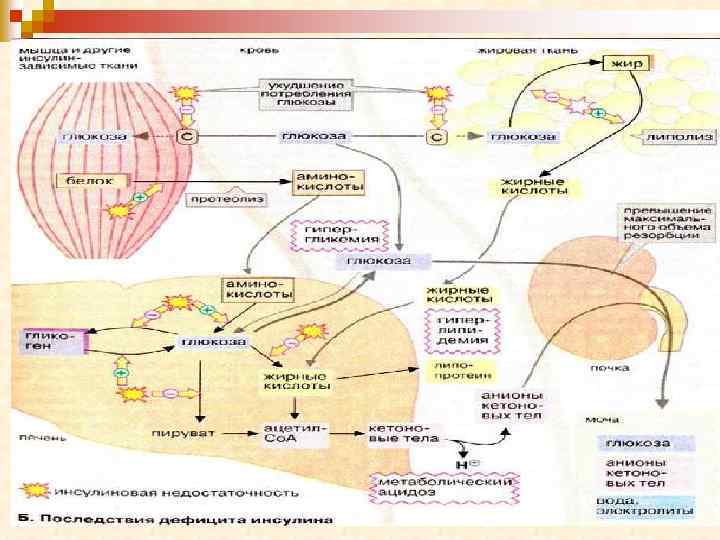
Патогенез ИНЗСД Недостаточность эффектов инсулина Снижение поглощения глюкозы клетками Гипергликемия→ Глюкозурия, Полидепсия, Похудание Повышенный катаболизм белков Повышенный липолиз Повышенное содержание в крови аминокислот, потери азота с мочой Повышенное содержание в плазме свободных жирных кислот, Кетогенез, кетонемия Обезвоживание Кетоацидоз
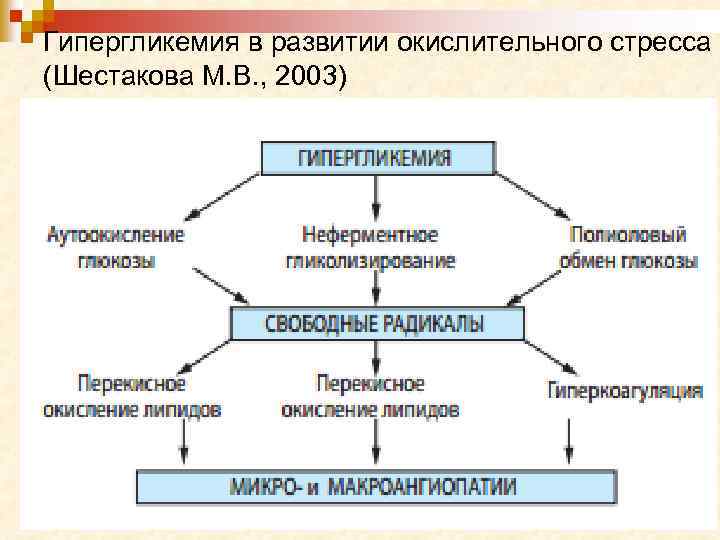
Гипергликемия в развитии окислительного стресса (Шестакова М. В. , 2003)
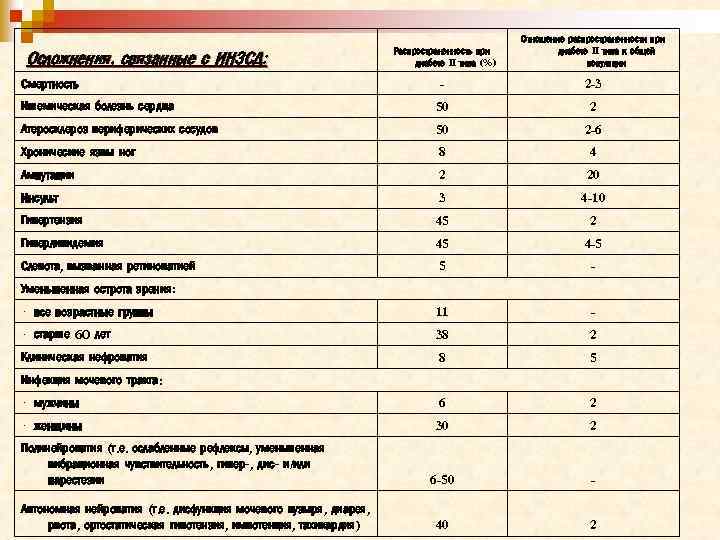
Осложнения, связанные с ИНЗСД: Смертность Распространенность при диабете II типа (%) Отношение распространенности при диабете II типа к общей популяции - 2 -3 Ишемическая болезнь сердца 50 2 Атеросклероз периферических сосудов 50 2 -6 Хронические язвы ног 8 4 Ампутации 2 20 Инсульт 3 4 -10 Гипертензия 45 2 Гиперлипидемия 45 4 -5 Слепота, вызванная ретинопатией 5 - · все возрастные группы 11 - · старше 60 лет 38 2 Клиническая нефропатия 8 5 · мужчины 6 2 · женщины 30 2 6 -50 - 40 2 Уменьшенная острота зрения: Инфекция мочевого тракта: Полинейропатия (т. е. ослабленные рефлексы, уменьшенная вибрационная чувствительность, гипер-, дис- и/или парестезии Автономная нейропатия (т. е. дисфункция мочевого пузыря, диарея, рвота, ортостатическая гипотензия, импотенция, тахикардия)

Диагностика Следует заподозрить сахарный диабет II типа, если пациент обращается к врачу с любым из нижеперечисленных классических симптомов диабета: ¨ потеря веса ¨ жажда (полидипсия) ¨ полиурия ¨ зуд вульвы ¨ баланит ¨ утомляемость ¨ нарушенное зрение ¨ судороги в ногах ¨ кома

Диабет II типа также должен быть заподозрен у пациента, обращающегося к врачу с любым из нижеперечисленных состояний: ¨ ожирение ¨ повторяющиеся ¨ язвы инфекции мочевого тракта или кожи стоп ¨ гипертензия, сердечно-сосудистые заболевания ¨ гиперлипидемия ¨ симптомы нейропатии ¨ заболевание щитовидной железы ¨ наличие в семье родственников с диабетом
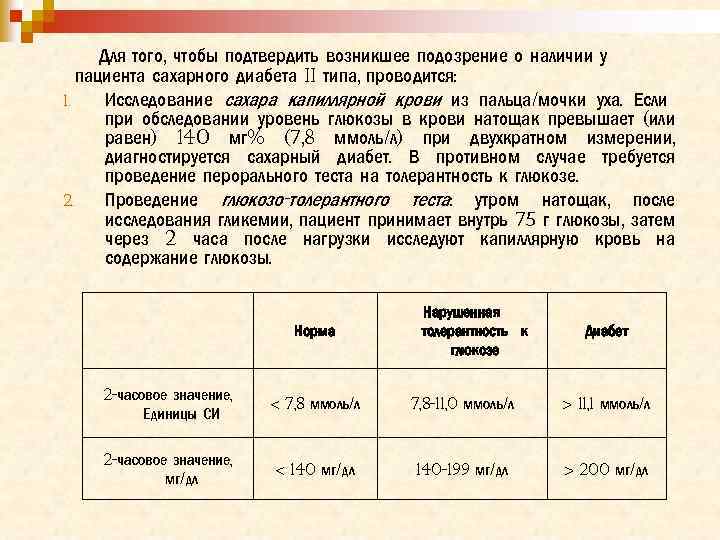
Для того, чтобы подтвердить возникшее подозрение о наличии у пациента сахарного диабета II типа, проводится: 1. Исследование сахара капиллярной крови из пальца/мочки уха. Если при обследовании уровень глюкозы в крови натощак превышает (или равен) 140 мг% (7, 8 ммоль/л) при двухкратном измерении, диагностируется сахарный диабет. В противном случае требуется проведение перорального теста на толерантность к глюкозе. 2. Проведение глюкозо-толерантного теста: утром натощак, после исследования гликемии, пациент принимает внутрь 75 г глюкозы, затем через 2 часа после нагрузки исследуют капиллярную кровь на содержание глюкозы. Нарушенная толерантность к глюкозе Норма 2 -часовое значение, Единицы СИ < 7, 8 ммоль/л 7, 8 -11, 0 ммоль/л > 11, 1 ммоль/л 2 -часовое значение, мг/дл < 140 мг/дл 140 -199 мг/дл > 200 мг/дл Диабет

Диагностика и мониторинг СД(по рекомендациям ВОЗ от 2002 г. ): n Дополнительные лабораторные n n n n n Рутинные лабораторные тесты: глюкоза (кровь, моча) кетоны глюкозотолерантный тест Hb. A 1 c Фруктозамин Микроальбумин Креатинин в моче Липидный профиль n n n n тесты, позволяющие более детально наблюдать за диабетом: определение антител к инсулину определение С-пептида определение антител к островкам Лангенгарса определение антител к тирозинфосфатазе (IA 2) определение антител к декарбоксилазе глутаминовой кислоты определение лептина, грелина, резистина, адипонектина HLA- типирование
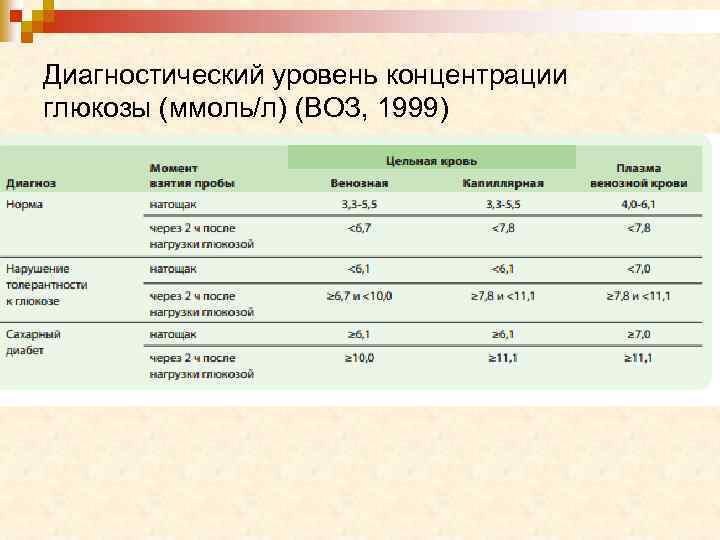
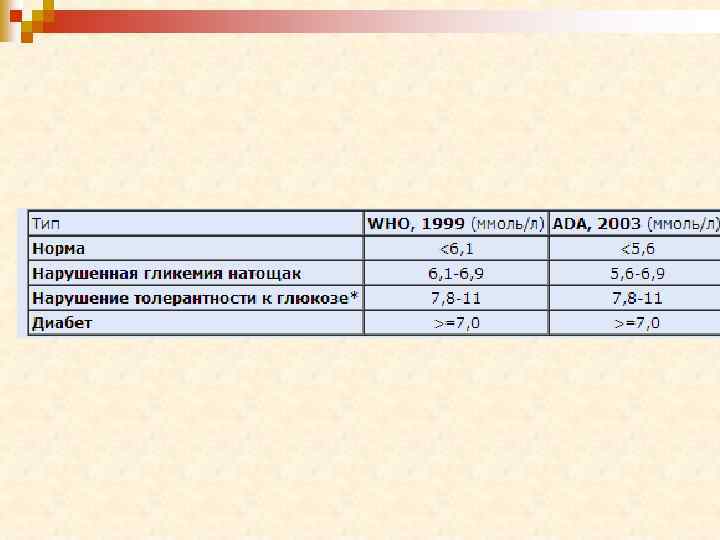
Диагностический уровень концентрации глюкозы (ммоль/л) (ВОЗ, 1999)
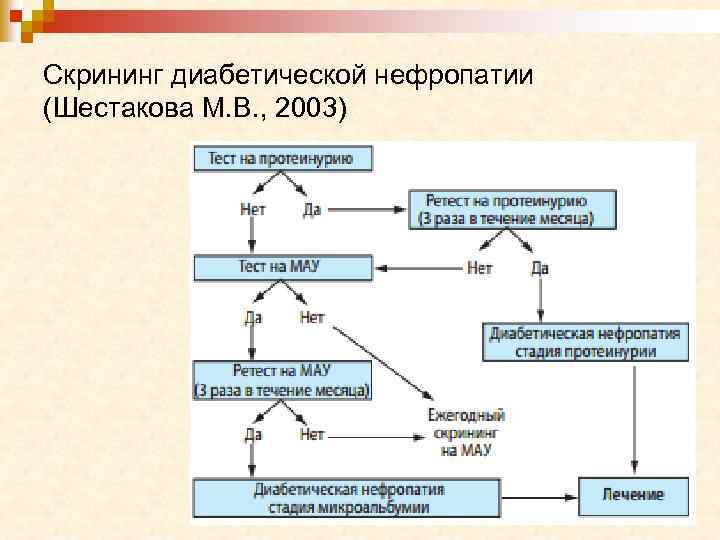
Скрининг диабетической нефропатии (Шестакова М. В. , 2003)
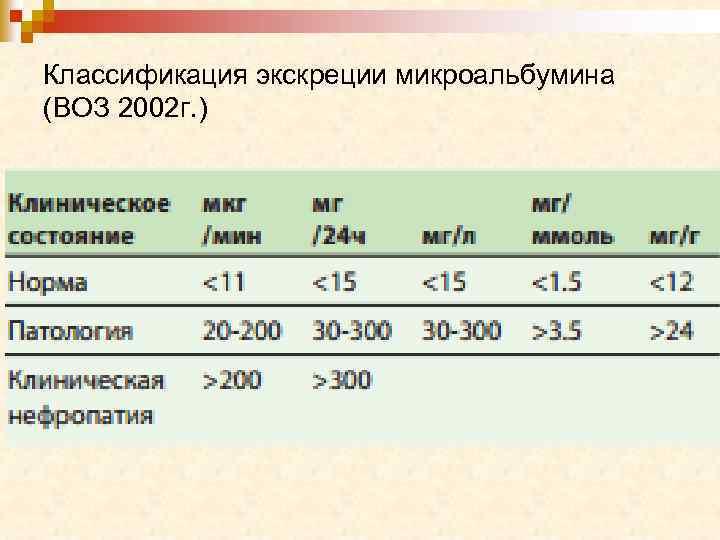
Классификация экскреции микроальбумина (ВОЗ 2002 г. )

Лечение ИНЗСД n n Способы решения: диетотерапия, физические упражнения, фитотерапия, медикаментозное лечение. Цели терапии ИНЗСД В зависимости от возраста: 1) у пациентов молодого и среднего возраста - облегчение симптомов сахарного диабета и улучшение отдаленного прогноза, 2) у пожилых (пациенты старше 65 лет) - облегчение симптомов заболевания.

Диетотерапия Основные цели диетотерапии: n предотвращение гипергликемии, n снижение избыточной массы тела, n коррекция сопутствующей дислипидемии, n снижение риска поздних осложнений, n обеспечение необходимыми питательными веществами, витаминами и микроэлементами. Современные рекомендации по диетотерапии ИНСД : 1) Калорийность потребляемой пищи должна соответствовать энергетическим потребностям больного; 2) Время приема пищи необходимо соотносить с применением препаратов, снижающих содержание глюкозы в плазме крови во избежание развития гипогликемической комы; 3) Регулярное, дробное питание (5 - 6 раз в день); 4) Исключение из рациона питания моно- и дисахаридов (сахара); 5) Ограничение потребления насыщенных жиров; 6) Сокращение приема алкоголя (менее 30 г в день).
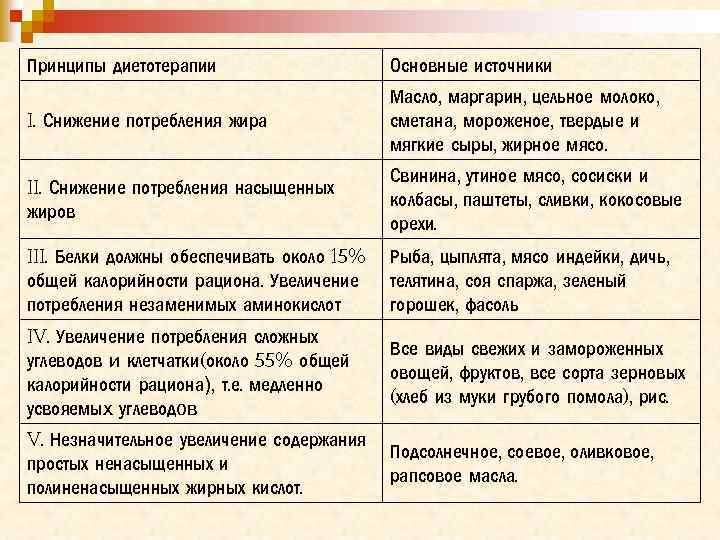
Принципы диетотерапии Основные источники I. Снижение потребления жира Масло, маргарин, цельное молоко, сметана, мороженое, твердые и мягкие сыры, жирное мясо. II. Снижение потребления насыщенных жиров Свинина, утиное мясо, сосиски и колбасы, паштеты, сливки, кокосовые орехи. III. Белки должны обеспечивать около 15% общей калорийности рациона. Увеличение потребления незаменимых аминокислот Рыба, цыплята, мясо индейки, дичь, телятина, соя спаржа, зеленый горошек, фасоль IV. Увеличение потребления сложных углеводов и клетчатки(около 55% общей калорийности рациона), т. е. медленно усвояемых углеводов Все виды свежих и замороженных овощей, фруктов, все сорта зерновых (хлеб из муки грубого помола), рис. V. Незначительное увеличение содержания простых ненасыщенных и полиненасыщенных жирных кислот. Подсолнечное, соевое, оливковое, рапсовое масла.

VI. Сниженное потребление холестерина. Мозг, почки, язык, яица (не более 1 -2 желтков в неделю), печень (не более двух раз в месяц). VII. Включение в рацион продуктов с высокой «ощелачивающей» активностью Баклажаны, кабачки, огурцы, тыква в сыром, запеченном без соли виде или в виде свежеприготовленного сока VIII. Включение в рацион соков, обладающих антигипоксическим действием, с большим содержанием ионов калия Абрикосовый, айврвый, арбузный, березовый, виноградный, грушевый, ежевичный, огуречный, персиковый, из рябины, черничный соки IX. Обогащение рациона витаминами и микроэлементами, особенно кобальтом, хромом и цинком Овощи, фрукты, мед, витаминные чаи из: листьев и плодов земляники лесной, листьев крапивы двудомной и смородины черной, плодов малины и шиповника. X. В рационе необходимо ограничить соль

Физические нагрузки n n n n вид интенсивность длительность частота расход энергии ОПРЕДЕЛЯЮТСЯ возрастом, исходной физической активностью и общим состоянием пациента. Больным ИНСД рекомендуются ежедневные, однотипные, дозированные, адекватные физические нагрузки с учетом состояния сердечно-сосудистой системы, уровня артериального давления и толерантности к ним. Чем выше исходное артериальное давление, тем ниже переносимость физической нагрузки у пациентов с ИНСД. Известно, что физические нагрузки снижают гликемию при исходной концентрации глюкозы в крови не более 14 ммоль/л, вызывают ее рост и усиливают кетогенез при гликемии более 14 ммоль/л в момент начала упражнений. Проведение физических нагрузок требует тщательного контроля гликемии до, во время и после нагрузки, а у пациентов с сопутствующими сердечно-сосудистыми заболеваниями также контроля ЭКГ.
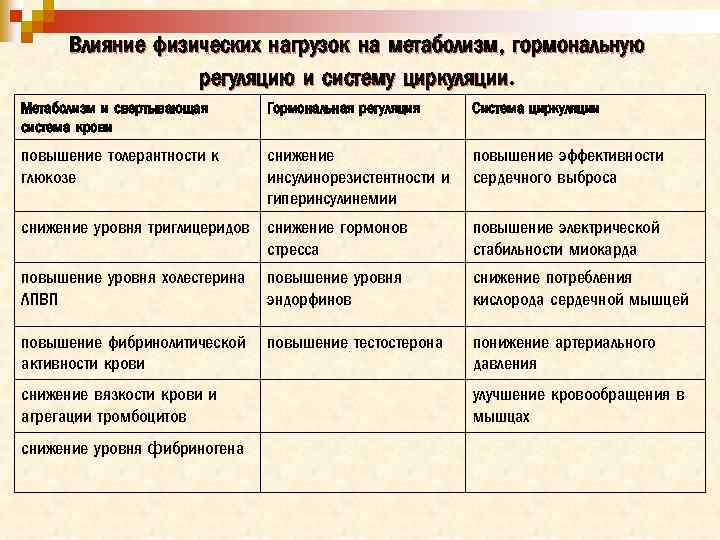
Влияние физических нагрузок на метаболизм, гормональную регуляцию и систему циркуляции. Метаболизм и свертывающая система крови Гормональная регуляция Система циркуляции повышение толерантности к глюкозе снижение инсулинорезистентности и гиперинсулинемии повышение эффективности сердечного выброса снижение уровня триглицеридов снижение гормонов стресса повышение электрической стабильности миокарда повышение уровня холестерина ЛПВП повышение уровня эндорфинов снижение потребления кислорода сердечной мышцей повышение фибринолитической активности крови повышение тестостерона понижение артериального давления снижение вязкости крови и агрегации тромбоцитов снижение уровня фибриногена улучшение кровообращения в мышцах

Фитотерапия При нарушении толерантности к глюкозе, при легком течении ИНЗСД своевременная и адекватная фитотерапия в сочетании с изменением образа жизни и режима питания корригирует нарушения метаболизма и предупреждает прогрессирование заболевания. При более тяжелом течении заболевания фитотерапия применяется в сочетании с фармакотерапией. Фитотерапия должна быть непрерывной и пожизненной Назначают сборы из 3 -5 растений в виде настоев или отваров (1: 50) по ¼ стакана 4 раза в день за 1 ч. до еды. Состав сбора следует изменять каждые 2 мес. , а сборы, содержащие адаптогены или извлечения из солодки, принимать не более 1 мес. Основные направления фитотерапии: 1. 2. 3. 4. 5. 6. Воспроизведение эффектов инсулина Адаптогенное действие: восстановление гормонального равновесия и нормализация обмена веществ Стимуляция регенерации β-клеток поджелудочной железы Выведение глюкозы почками (диуретическое действие) Антигипоксическое действие Иммунокоррекция

Фитотерапия – метод выбора при диабете второго типа, легкое течение Галега, фасоль, черника нормализуют усвоение глюкозы n Стимулируют регенерацию бета-клеток островков Лангенгарса галега, лен, солодка, черника n Стимулируют синтез инсулина, активируют имунные процессы береза, горец, шалфей, кукурузные рыльца. n
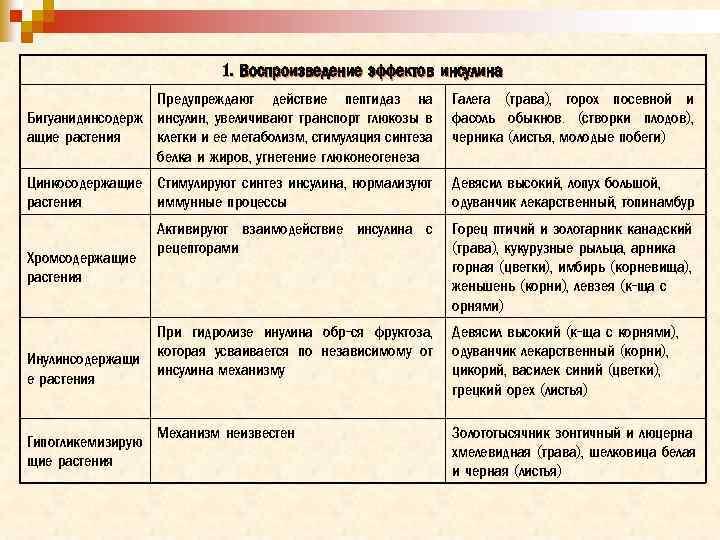
1. Воспроизведение эффектов инсулина Предупреждают действие пептидаз на Бигуанидинсодерж инсулин, увеличивают транспорт глюкозы в клетки и ее метаболизм, стимуляция синтеза ащие растения белка и жиров, угнетение глюконеогенеза Галега (трава), горох посевной и фасоль обыкнов. (створки плодов), черника (листья, молодые побеги) Цинкосодержащие Стимулируют синтез инсулина, нормализуют иммунные процессы растения Девясил высокий, лопух большой, одуванчик лекарственный, топинамбур Активируют взаимодействие инсулина с рецепторами Горец птичий и золотарник канадский (трава), кукурузные рыльца, арника горная (цветки), имбирь (корневища), женьшень (корни), левзея (к-ща с орнями) При гидролизе инулина обр-ся фруктоза, которая усваивается по независимому от инсулина механизму Девясил высокий (к-ща с корнями), одуванчик лекарственный (корни), цикорий, василек синий (цветки), грецкий орех (листья) Механизм неизвестен Золототысячник зонтичный и люцерна хмелевидная (трава), шелковица белая и черная (листья) Хромсодержащие растения Инулинсодержащи е растения Гипогликемизирую щие растения
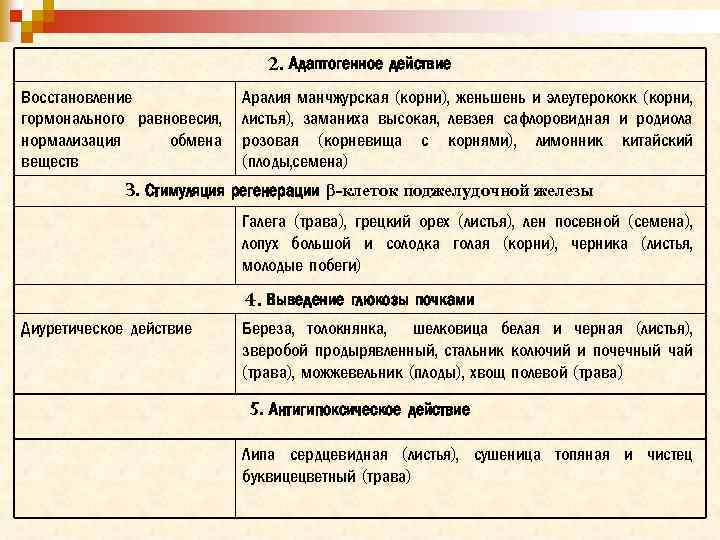
2. Адаптогенное действие Восстановление гормонального равновесия, нормализация обмена веществ Аралия манчжурская (корни), женьшень и элеутерококк (корни, листья), заманиха высокая, левзея сафлоровидная и родиола розовая (корневища с корнями), лимонник китайский (плоды, семена) 3. Стимуляция регенерации β-клеток поджелудочной железы Галега (трава), грецкий орех (листья), лен посевной (семена), лопух большой и солодка голая (корни), черника (листья, молодые побеги) 4. Выведение глюкозы почками Диуретическое действие Береза, толокнянка, шелковица белая и черная (листья), зверобой продырявленный, стальник колючий и почечный чай (трава), можжевельник (плоды), хвощ полевой (трава) 5. Антигипоксическое действие Липа сердцевидная (листья), сушеница топяная и чистец буквицецветный (трава)

Василек синий Золототысячник зонтичный

Элеутерококк колючий

Галега лекарственная

Сабельник болотный Золотарник

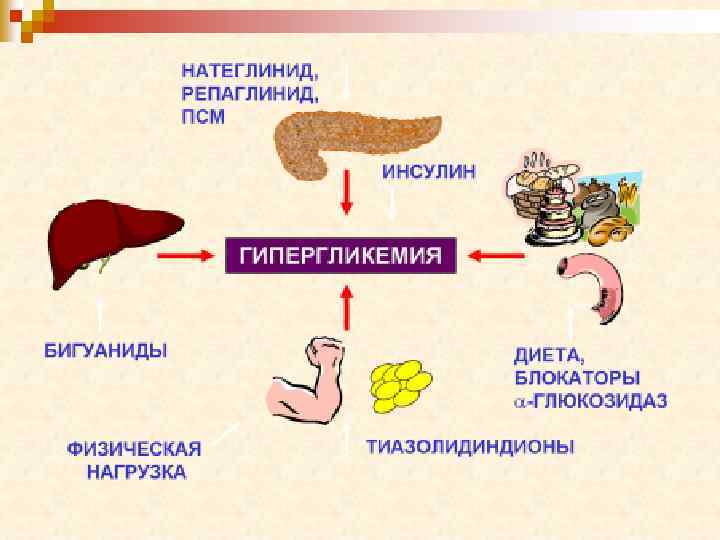
Медикаментозное лечение Включает в себя на разных этапах: v Пероральные (синтетические) противодиабетические средства v Препараты инсулина v Комбинированная терапия Пероральные противодиабетические препараты Производные сульфонилмочевины (ПСМ) Бигуаниды Ингибиторы альфа-глюкозидазы
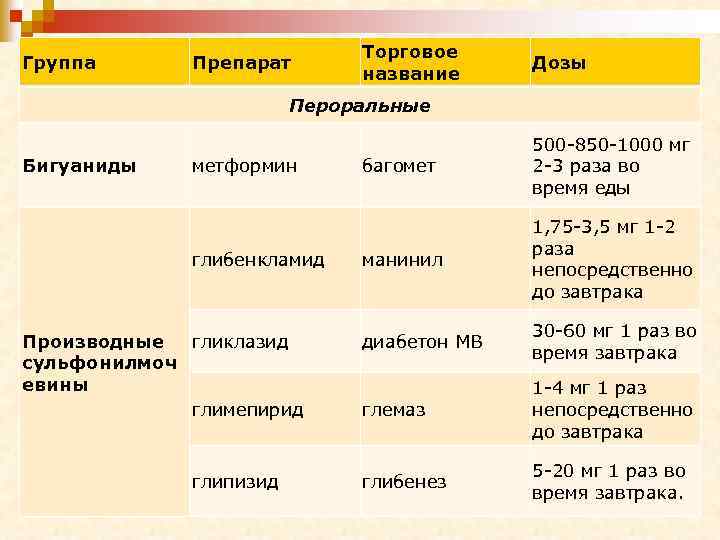
Группа Препарат Торговое название Дозы Пероральные Бигуаниды метформин глибенкламид Производные гликлазид сульфонилмоч евины глимепирид глипизид багомет 500 -850 -1000 мг 2 -3 раза во время еды манинил 1, 75 -3, 5 мг 1 -2 раза непосредственно до завтрака диабетон МВ 30 -60 мг 1 раз во время завтрака глемаз 1 -4 мг 1 раз непосредственно до завтрака глибенез 5 -20 мг 1 раз во время завтрака.
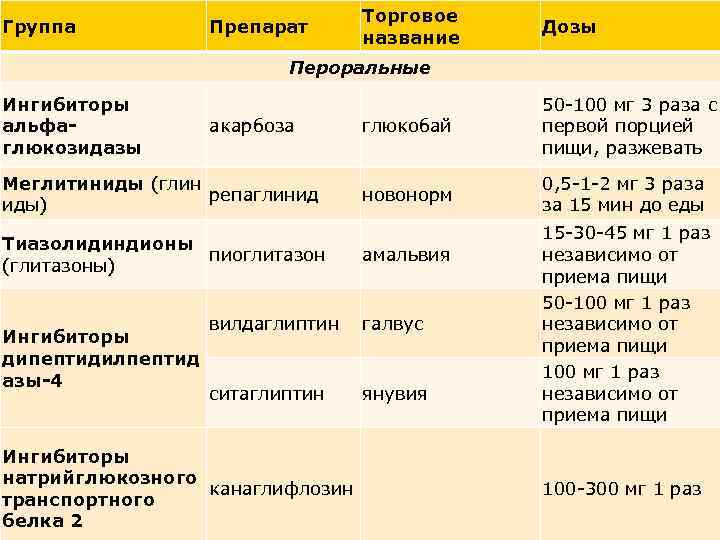
Группа Препарат Торговое название Дозы Пероральные Ингибиторы альфаглюкозидазы акарбоза Меглитиниды (глин репаглинид иды) Тиазолидиндионы пиоглитазон (глитазоны) Ингибиторы дипептидилпептид азы-4 глюкобай 50 -100 мг 3 раза с первой порцией пищи, разжевать новонорм 0, 5 -1 -2 мг 3 раза за 15 мин до еды амальвия вилдаглиптин галвус ситаглиптин янувия Ингибиторы натрийглюкозного канаглифлозин транспортного белка 2 15 -30 -45 мг 1 раз независимо от приема пищи 50 -100 мг 1 раз независимо от приема пищи 100 -300 мг 1 раз
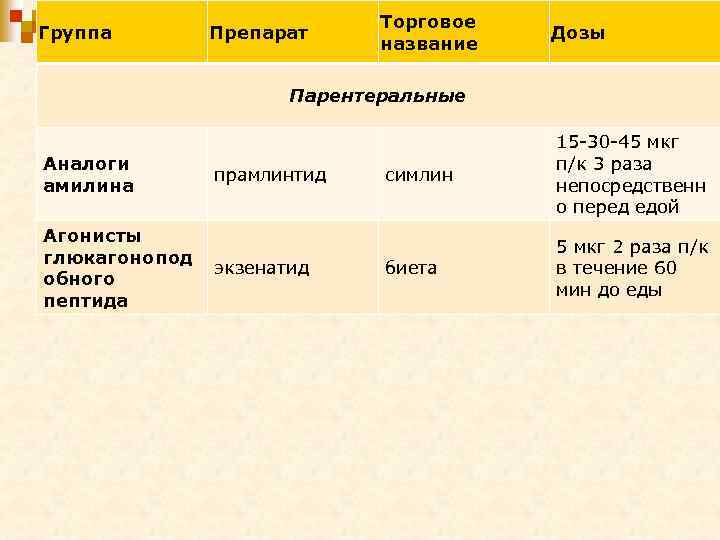
Группа Препарат Торговое название Дозы Парентеральные Аналоги амилина Агонисты глюкагонопод обного пептида прамлинтид экзенатид симлин 15 -30 -45 мкг п/к 3 раза непосредственн о перед едой биета 5 мкг 2 раза п/к в течение 60 мин до еды

Производные сульфонилмочевины n Механизм действия ПСМ. I. Панкреатическое Производные сульфонилмочевины оказывают сахаропонижающий эффект за счет панкреатического и внепанкреатического действия. стимуляции высвобождения инсулина из бета-клетки и усилении его синтеза, восстановлении количества и чувствительности рецепторов бетадействие заключается в клетки к глюкозе. II. Экстрапанкреатическое действие: 1. стимуляции опосредованного инсулином транспорта глюкозы в скелетных мышцах и жировой ткани; 2. активация синтеза гликогена и печеночного липогенеза; 3. стимуляция гликолиза; 4. подавление глюконеогенеза .

Фармакологические эффекты: 1. 2. 3. Содержание инсулина в крови увеличивается; Масса тела увеличивается; Содержание лактата и холестерина крови не изменяется

n Показания к применению: 1. 2. 3. n n ИНЗСД у лиц старше 40 лет (при отсутствии кетоацидоза) при давности заболевания не более 5 лет и потребности в инсулине 30 -40 ЕД/сут; Сахарный диабет у взрослых, резистентный к инсулину; Отсутствие компенсации углеводного обмена у пациентов с вновь выявленным ИНСД на фоне диетотерапии и рациональных физических нагрузок ПСМ не эффективны у больных со значительной или полной потерей массы Вклеток Если один из препаратов этой группы в максимальной дозе не оказывает терапевтического воздействия на больного, то назначение других препаратов сульфонилмочевины, даже новых генераций, обычно не имеет смысла. Также не следует одновременно назначать два разных препарата группы ПСМ, лучше попробовать добавить к лечению метформин. Все препараты сульфонилмочевины назначаются за 30 -40 мин до еды. После 5 лет терапии около 50% больных все еще имеют хороший ответ на прием препаратов СМ.

n Противопоказания к назначению ПСМ: Инсулинзависимый сахарный диабет, панкреатический диабет, Беременность и лактация, Кетоацидоз, прекома, гиперосмолярная кома, Декомпенсация на фоне инфекционных заболеваний, Повышенная чувствительность к сульфаниламидам, Предрасположенность к тяжелым гипогликемиям у больных с выраженной патологией печени и почек, 7. Крупные оперативные вмешательства. Относительными противопоказаниями являются церебральный атеросклероз, деменция, алкоголизм. 1. 2. 3. 4. 5. 6. n Побочные эффекты ПСМ: 1. 2. 3. 4. 5. 6. Гипогликемия Аллергические реакции (сыпь, эритема, зуд) Желудочно- кишечные расстройства (анорексия, тошнота, боли) Нарушение состава крови (агранулоцитоз, тромбоцитопения) Гипонатриемия и задержка жидкости в организме Гепатотоксичность (холестатическая желтуха)
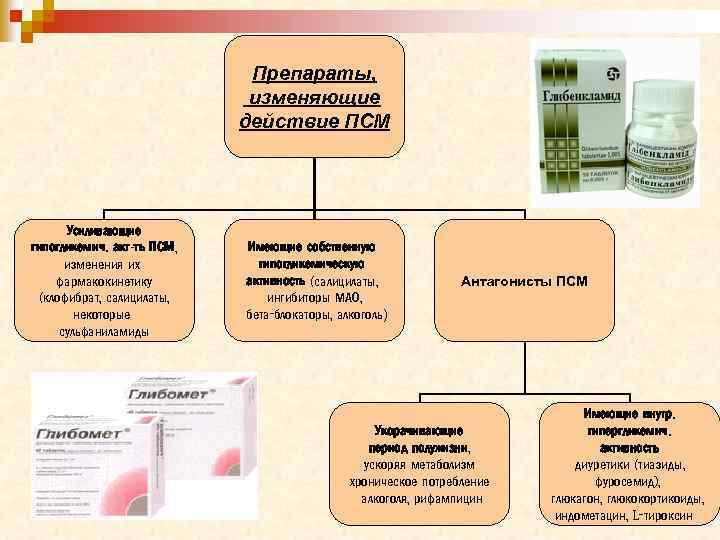
Препараты, изменяющие действие ПСМ Усиливающие гипогликемич. акт-ть ПСМ, изменения их фармакокинетику (клофибрат, салицилаты, некоторые сульфаниламиды Имеющие собственную гипогликемическую активность (салицилаты, ингибиторы МАО, бета-блокаторы, алкоголь) Антагонисты ПСМ Укорачивающие период полужизни, ускоряя метаболизм хроническое потребление алкоголя, рифампицин Имеющие внутр. гипергликемич. активность диуретики (тиазиды, фуросемид), глюкагон, глюкокортикоиды, индометацин, L-тироксин
Характеристика ПСМ n В лечебной практике применяют гипогликемизирующие препараты сульфонилмочевины I и II генерации. Препараты I генерации обладают большим количеством побочных эффектов, тогда как сульфаниламиды II генерации оказывают более выраженный гипогликемический эффект в минимальных дозах, вызывают меньше осложнений. Этим объясняется преимущественное использование этих препаратов в клинической практике. n Все препараты сульфонилмочевины назначаются за 30 -40 мин до еды. n Определяющим критерием в подборе дозы для всех пероральных сахароснижающих препаратов является уровень гликемии, главным образом натощак и через 2 часа после еды. n Большинство препаратов традиционно назначаются два раза в день.
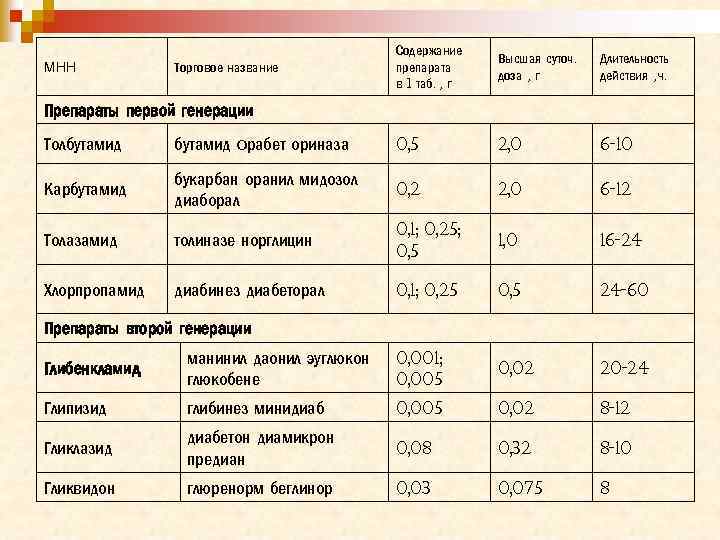
МНН Торговое название Содержание препарата в 1 таб. , г Высшая суточ. доза , г Длительность действия , ч. Препараты первой генерации Толбутамид орабет ориназа 0, 5 2, 0 6 -10 Карбутамид букарбан оранил мидозол диаборал 0, 2 2, 0 6 -12 Толазамид толиназе норглицин 0, 1; 0, 25; 0, 5 1, 0 16 -24 Хлорпропамид диабинез диабеторал 0, 1; 0, 25 0, 5 24 -60 Препараты второй генерации Глибенкламид манинил даонил эуглюкон глюкобене 0, 001; 0, 005 0, 02 20 -24 Глипизид глибинез минидиаб 0, 005 0, 02 8 -12 Гликлазид диабетон диамикрон предиан 0, 08 0, 32 8 -10 Гликвидон глюренорм беглинор 0, 03 0, 075 8

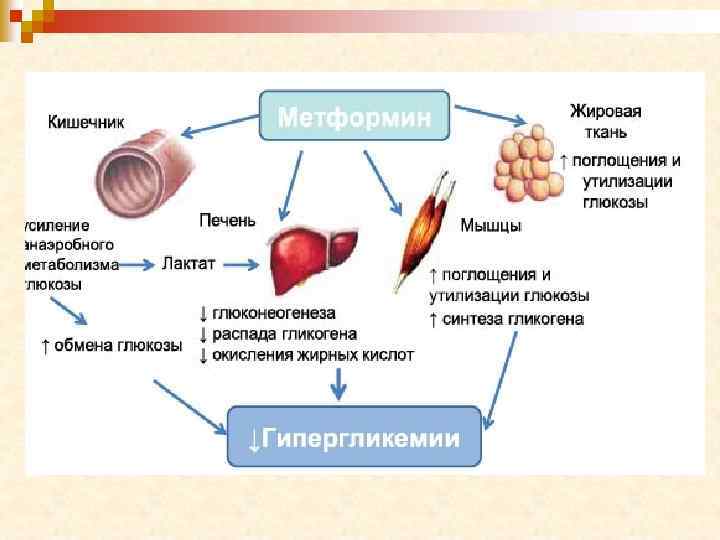
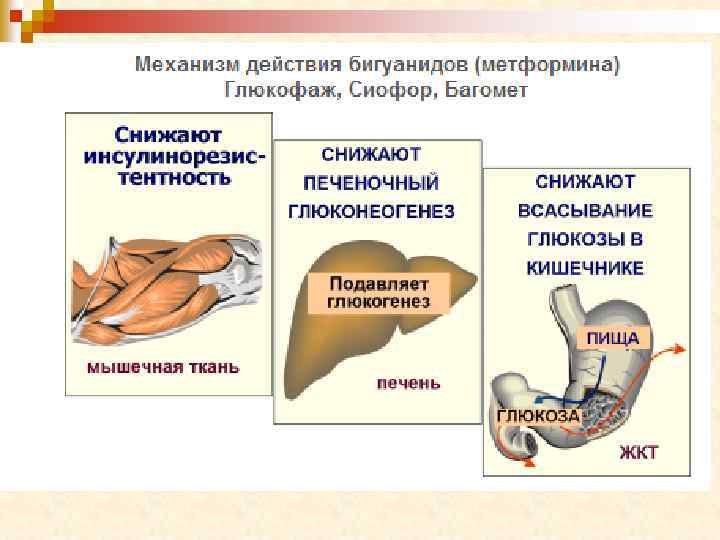
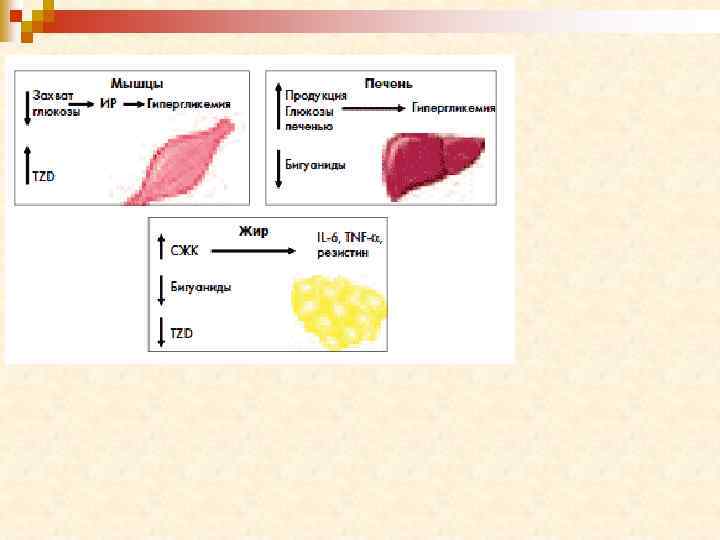
Бигуаниды n Механизм действия: 1. Повышение утилизации глюкозы путем анаэробного гликолиза Торможение глюконеогенеза и гликогенолиза в печени Уменьшение всасывания глюкозы в желудочно-кишечном тракте Увеличение потребления глюкозы в мышечной и жировой ткани Усиление действия инсулина Увеличение числа рецепторов к инсулину на поверхности клеток Увеличение числа мест транспорта глюкозы в инсулинчувствительных тканях 2. 3. 4. 5. 6. 7. Фармакологические эффекты: 1. 2. 3. 4. Нормализация или снижение содержания инсулина в крови; Уменьшение массы тела (отличие от ПСМ); Увеличивается содержание лактата в крови; Уменьшается содержание холестерина в крови.

Показания: 1. 2. 3. 4. Ожирение у больных ИНЗСД; Сахарный диабет у лиц старше 40 лет при давности заболевания не более 5 лет и потребности в инсулине 30 -40 ЕД/сут; Отсутствие эффекта монотерапии производных сульфонилмочевины; Перспектива комбинированного лечения с ПСМ. Метформин – производное диметилбигуанидов – наиболее безопасный и часто применяемый препарат этой группы. Является препаратом выбора при ожирении. Его можно комбинировать с препаратами группы сульфомочевины. При этом сочетание этих препаратов вызывает снижение базальной гликемии на 20 -40%. Столь выраженный эффект обусловлен различными точками приложения препаратов: повышение выработки инсулина и подавление продукции глюкозы печенью сульфаниламидами сочетается с повышением периферической, инсулинопосредованной утилизации глюкозы. . Для предотвращения побочных эффектов метформина необходимо принимать препарат во время или после еды


n Побочные эффекты и токсичность: 1. 2. 3. Желудочно- кишечные расстройства (анорексия, тошнота, рвота, диарея, металлический или горький привкус), Снижение веса, истощение Молочно-кислый ацидоз (молочно-кислая кома) n Противопоказания: 1. Инсулинзависимыи сахарный диабет (ИЗСД), Диабетический кетоацидоз, Заболевания печени и почек, Легочно-сердечная недостаточность, Беременность, лактация. Гиперлактатемия, Острые инфекционные заболевания, Алкоголизм. 2. 3. 4. 5. 6. 7. 8.
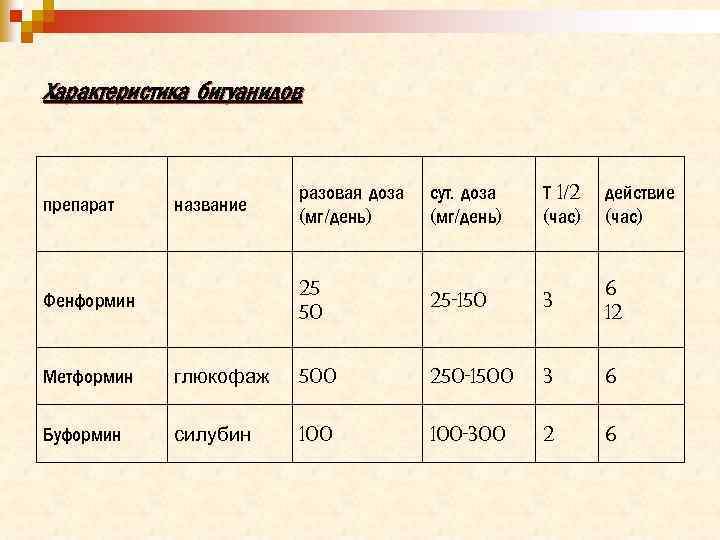
Характеристика бигуанидов препарат Фенформин разовая доза (мг/день) сут. доза (мг/день) Т 1/2 (час) действие (час) 25 50 название 25 -150 3 6 12 Метформин глюкофаж 500 250 -1500 3 6 Буформин силубин 100 -300 2 6

Ингибиторы альфа-глюкозидазы n n Единственный препарат этой группы - акарбоза - глюкобай ("Байер", Германия) – псевдотетрасахарид – эффективный ингибитор альфа-глюкозидазы, замедляет всасывание глюкозы в тонкой кишке, предупреждает значительное постпрандиальное повышение гликемии и гиперинсулинемию. Показания к терапии акарбозой при ИНЗСД: 1. неудовлетворительный гликемический контроль на фоне диеты; 2. "неудача" на ПСМ у пациентов с достаточным уровнем секреции инсулина; 3. неудовлетворительный контроль при лечении метформином; 4. гипертриглицеридемия у больных с хорошим контролем гликемии на диете; 5. выраженная постпрандиальная гипергликемия на фоне инсулинотерапии; 6. сокращение дозы инсулина у инсулинпотребных больных.
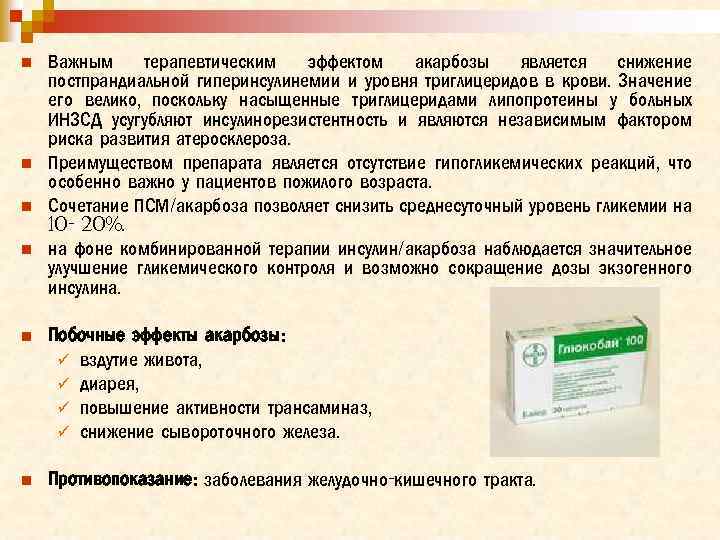
n n Важным терапевтическим эффектом акарбозы является снижение постпрандиальной гиперинсулинемии и уровня триглицеридов в крови. Значение его велико, поскольку насыщенные триглицеридами липопротеины у больных ИНЗСД усугубляют инсулинорезистентность и являются независимым фактором риска развития атеросклероза. Преимуществом препарата является отсутствие гипогликемических реакций, что особенно важно у пациентов пожилого возраста. Сочетание ПСМ/акарбоза позволяет снизить среднесуточный уровень гликемии на 10 - 20%. на фоне комбинированной терапии инсулин/акарбоза наблюдается значительное улучшение гликемического контроля и возможно сокращение дозы экзогенного инсулина. n Побочные эффекты акарбозы: ü вздутие живота, ü диарея, ü повышение активности трансаминаз, ü снижение сывороточного железа. n Противопоказание: заболевания желудочно-кишечного тракта.

n n Глиниды (меглитиниды) препараты - производные бензоевой кислоты, имеют специфический участок связывания на β-клетке, отличный от других секретагогов, что позволяет экономно стимулировать и не истощать β -клетку. Физиология в механизме действия препарата позволяет свести к минимуму риск гипогликемий. Репаглинид (НОВОНОРМ) Натеглинид (СТАРЛИКС)

n n n n n Преимущества: быстрое начало эффекта Ново. Норм® - единственный прандиальный регулятор глюкозы, зарегистрированный в РФ Эффективность эффективно улучшает уровень контроля гликемии у пациентов с сахарным диабетом 2 -го типа как в монотерапии, так и в комбинации с инсулином или метформином 1, 2 Безопасность низкий риск гипогликемий 3 физиологическая стимуляция секреции инсулина 4, 5, 6 Удобство в применении гибкий режим дозирования ( «Прием пищи – прием препарата» ) позволяет пациентам соблюдать привычный режим питания при сохранении оптимального контроля гликемии

n n n Глиниды (меглитиниды) Особенности применения Максимальная разовая доза – 4 мг, максимальная суточная доза - 16 мг/день. Прием с основными приемами пищи за 0 -30 мин до еды. При пропуске приема пищи - пропуск приема препарата. При дополнительном приеме пищи - дополнительный прием препарата. Противопоказания: беременность и лактация СД 1 типа печеночная и почечная недостаточность с осторожностью при алкоголизме Не сочетать с ПСМ
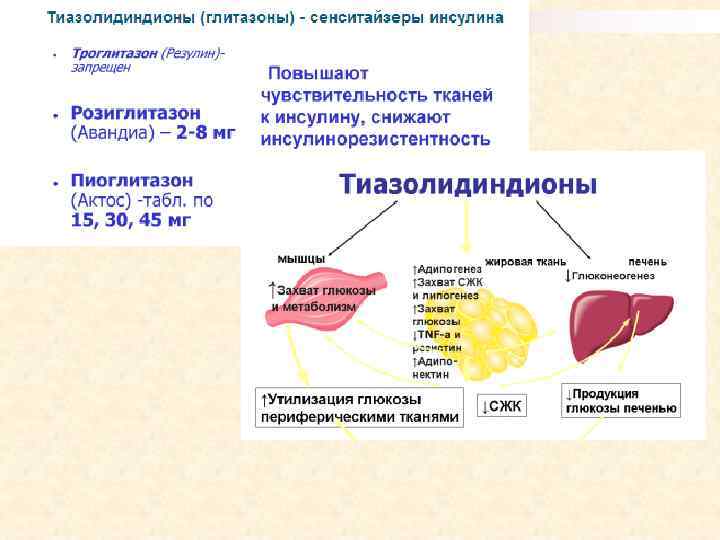

n n n n Побочные эффекты тиазолидиндионы Медленное начало действия Задержка жидкости Сердечная недостаточность Прибавка веса Склонность к переломам Противопоказания к применению тиазолидиндионов Заболевания печени Отеки любого генеза ХСН любого функционального генеза ИБС с приемом нитратов Комбинация с инсулином Декомпенсация сахарного диабета При беременности и лактации

Возможные причины неэффективности лечения ИНЗСД 1. Плохое соблюдение диеты. Самая распространенная причина отсутствия эффекта при лечении ИНЗСД. Повышение дозы препаратов сульфонилмочевины или назначение препаратов инсулина, как правило, не оказывает нужного действия и может привести к увеличению массы тела больного без снижения уровня глюкозы Более показано применение метформина. 2. Недостаточная физическая активность больного 3. Нерегулярный прием таблеток. 4. Эмоциональные стрессы 5. Наличие интеркуррентных заболеваний, таких как инфекции и тиреотоксикоз. У 17% женщин, страдающих сахарным диабетом, обнаруживаются скрытые инфекции мочевыводящих путей. Не следует продолжать лечение пероральными противодиабетическими препаратами во время болезни пациента, при оперативных вмешательствах и в других стрессовых ситуациях, приводящих к ухудшению метаболического контроля. В этих случаях лучше временно назначить больному препараты инсулина.

6. Другие лекарственные препараты, применяемые пациентом, могут ослабить действие сахароснижающих препаратов или сами по себе вызвать гипергликемию (например, стероиды, мочегонные из группы тиазидов), поэтому рекомендуется уточнить необходимость приема этих лекарств. 7. Первичная резистентность к пероральным сахароснижающим препаратам (ПСП) - состояние, когда в течение первого месяца от начала приема сахароснижающих препаратов не наблюдается эффекта от лечения, несмотря на увеличение дозы до максимальной. В этом случае требуется применение препаратов инсулина, поскольку оставшиеся β-клетки поджелудочной железы больного не продуцируют достаточного количества инсулина при стимуляции пероральными ЛП. 8. Вторичная резистентность к ПСП возникает у определенного числа больных ИНЗСД через несколько лет от начала лечения. Это происходит в результате продолжения нарушения функции β-клеток поджелудочной железы. В этом случае требуется немедленное назначение больному инсулина.

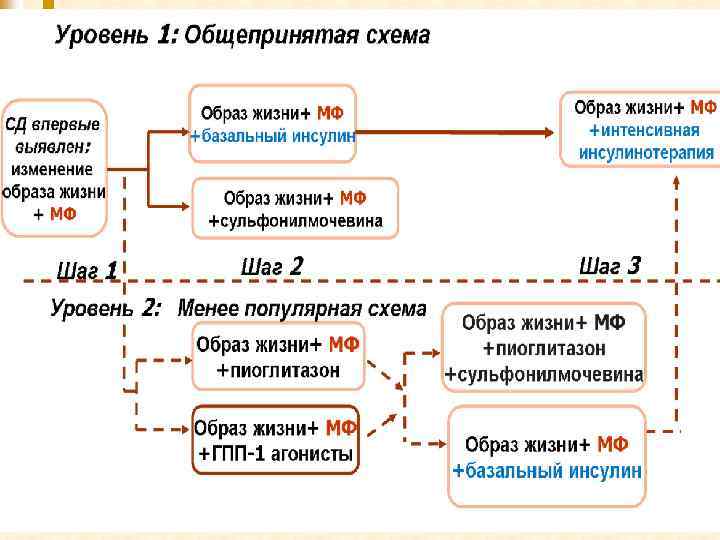
Инсулинотерапия n 1. 2. 3. n 1. 2. 3. 4. Длительная инсулинотерапия ИНСД показана при: наличии противопоказаний к назначению препаратов сульфонилмочевины и бигуанидов, первичной или вторичной резистентности к сахароснижающим препаратам, тяжелых поздних осложнениях диабета (высокая степень ретинопатии, выраженная периферическая нейропатия, особенно ее болевая форма, прогрессирующая нефропатия). Показания к временной инсулинотерапии при ИНСД : хирургические вмешательства, сопровождающиеся общим наркозом, сопутствующая кортикостероидная терапия, тяжелые заболевания инфекционного типа с повышенной температурой, интеркуррентные заболевания или стресс, приводящие к увеличению контринсулярных гормонов и потребности в инсулине, нарушения всасывания из-за длительного приема оральных гипогликемизирующих препаратов, необходимость достижения нормогликемии при явных признаках инсулинового дефицита (полиурия, жажда, потеря в весе) либо симптомах тяжелой нейропатии.

Комбинированная терапия инсулин/ пероральные сахароснижающие препараты (ПСП) n Для лечения вторичной резистентности к ПСП существуют два подхода. В одном случае врач заменяет ПСП инсулином, но даже в этом случае уровень глюкозы может оставаться высоким, несмотря на большие применяемые дозы инсулина, например, более 50 Ед в день. В таком случае желаемого уровня метаболического контроля часто можно достигнуть путем повторного назначения максимальных доз препаратов сульфонилмочевины и снижением дозы препарата инсулина в два раза. n Комбинация препаратов сульфонилмочевины и инсулина не оказывает положительного влияния у больных с недостаточностью эндогенного инсулина или при его отсутствии, как при ИЗСД. Комбинация метформина с инсулином также не оказывает такого эффекта.

Коматозные состояния у больных СД n Кетоацидотическая (гиперкетонемическая, диабетическая) кома является следствием резко выраженной инсулиновой недостаточности и снижения утилизации глюкозы тканями, что приводит к тяжелому кетоацидозу.

Этиология n n n n n отсутствие инсулинотерапии, недостаточное введение инсулина, увеличение потребности в инсулине, обусловленное беременностью, инфекциями, отравлениями, хирургическими вмешательствами, травмой, нервно – эмоциональными и физическими перенапряжениями; грубое нарушение диеты, неконтролируемое употребление легковсасывающихся углеводов и жиров.

Патогенез n n n При дефиците инсулина блокируется поступление глюкозы в мышцы и жировую ткань, снижается уровень глюкозы в клетках; ткани испытывают “энергетический голод”. В связи с этим включаются механизмы, приводящие к компенсаторному увеличению гликемии: наблюдается гиперсекреция контриинсулярных гормонов, стимулируются гликогенолиз, глюконеогенез, образуется чрезвычайно много глюкозы, развивается выраженная гипергликемия, но в связи с дефицитом инсулина глюкоза не может проникнуть в клетку (“голод среди изобилия”). Для обеспечения клеток энергией и под влиянием избытка контринсулярных гормонов активируется липолиз, жиры расщепляются до СЖК, которые становятся источником энергии для мышц. Кетоновые тела также образуются из СЖК. Однако в условиях дефицита инсулина происходит чрезмерное образование кетоновых тел; кетоацидоз, тяжелые электролитные нарушения (дефицит К+, Na +, Cl +, Mg 2+, Ca 2+, P +) и нарушения водного баланса (выраженное обезвоживание); тяжелые нарушения функции всех органов и систем.

Клиника n n Кетоацидотическая кома развивается медленно в течение 1, 5 -2 дней и более). Выделяют 3 стадии: стадия умеренного кетоацидоза: ¨ ¨ ¨ ¨ n II. прекома – состояние нарастающего кетоацитоза и резчайшего обострения всех симптомов СД: ¨ ¨ ¨ ¨ n вялость, тошнота, снижение аппетита, неопределенные боли в животе; кожа сухая, выраженная сухость языка; в выдыхаемом воздухе ощущается запах ацетона, гипотония мышц, тоны сердца приглушены, тахикардия; лабораторные данные: гипергликемия до 18 -20 ммоль/л, кетонемия до 5, 2 ммоль/л, кетонурия, незначительная гиперкалиемия, р. Н не менее 7, 3; сознание сохранено, однако больной вял, заторможен, сонлив, на все вопросы отвечает не сразу; резчайшая слабость, жажда, тошнота, нередко рвота, полное отсутствие аппетита, боли в животе разлитого характера, снижение зрения; кожа сухая, на ощупь холодная; лицо осунувшееся, черты лица заостренные, глазные яблоки мягкие, в области щек – выраженная гиперемия кожи (“ диабетический румянец”); губы и язык сухие, тонус мышц резко снижен; дыхание глубокое, шумное (дыхание Куссмауля) с резким запахом ацетона в выдыхаемом воздухе; лабораторные данные: общий анализ крови – лейкоцитоз, увеличение СОЭ; общий анализ мочи – альбуминурия, микрогематурия, кетоновые тела в большом количестве, глюкозурия; гипергликемия 20 -30 ммоль/л; гипонатриемия, гипокалиемия, в крови повышается содержание креатинина, мочевины, р. Н 7, 35 -7, 1. Если в прекоматозном состоянии больному не оказать помощь, то в течение 1 -2 часов развивается кома.

Клинические варианты кетоацидотической комы: n n n сердечно-сосудистый или коллаптоидный вариант; абдоминальный вариант; почечный вариант; энцефалопатический. III. гиперкетонемическая кома: сознание полностью утрачено (в результате токсического действия на мозг кетоновых тел), дыхание Куссмауля, резкая сухость кожи, кожа холодная, зрачки сужены, лабораторные данные: гликемия более 30 ммоль/л, в моче выраженная ацетонурия, глюкозурия, гиперкетонемия; выраженные нарушения электролитного обмена; р. Н £ 7, 1.

Лечение n n инсулинотерапия – исходная доза инсулина составляет 10 ЕД внутривенно струйно или 16 ЕД внутримышечно. В последующем ежечасно вводится в среднем по 6 ЕД инсулина в/в или в/м. Используются только препараты инсулина короткого действия. При достаточном уровне гликемии 12 -14 ммоль/л доза инсулина уменьшается в 2 раза и составляет 3 ЕД в час. регидратация – за 1 час переливается 1 л изотонического раствора хлорида натрия, за 2 -й и 3 -й – по 500 мл, после чего скорость переливания уменьшается до 300 мл/ч. При снижении уровня гликемии < 14 ммоль/л переливают 10% раствор глюкозы. восполнение дефицита калия зависит от функционального состояния почек. При уровне калия < 3 ммоль/л переливается 3 г/час 4% раствора KCl; при калиемии 3 -4 ммоль/л - 2 г/час, при калиемии 4 -5 ммоль/л – 1, 5 г/час. борьба с ацидозом. Введение бикарбоната натрия противопоказано при р. Н ³ 7, 1. Бикарбонат натрия 2, 5% вводят внутривенно капельно 340 мл/час, пррекращают введение если р. Н повышается более 7, 1.

n n n n Гиперосмолярная кома чаще встречается у лиц пожилого возраста, страдающих сахарным диабетом 2 типа на фоне этиологических факторов: n Этиологические факторы: избыточное употребление углеводов или внутривенное введение больших количеств глюкозы; все причины, ведущие к дегидратации: избыточное употребление мочегонных средств; поносы и рвота любого происхождения; инфекционно-воспалительные процессы; инфаркт миокарда; обширные ожоги; массивные кровотечения; гемодиализ или перитониальный диализ.

Патогенез n Пусковым механизмом являются гипергликемия и дегидратация. Полиурия происходит вследствие осмотического диуреза и в результате снижения канальцевой реабсорбции. Усиленный диурез вызывает дегидратацию клеток. Характерной особенностью является отсутствие кетоацидоза. Это объясняется наличием некоторого количества эндогенного инсулина, достаточного для торможения липолиза и кетогенеза.

Клиника n n n n Гиперосмолярная кома развивается постепенно, в течение 5 -10 дней. В прекоме больные жалуются на сильную жажду, сухость во рту, нарастающую слабость, частое, обильное мочеипускание, сонливость, кожа сухая, тургор снижен.

Гиперлактацидемическая кома (лактат-кома) Этиология n n n n инфекционные и воспалительные заболевания; гипоксия вследствие дыхательной и сердечной недостаточности различного генеза, хронические заболевания печени с печеночной недостаточностью, хронические заболевания почек с ХПН, массивные кровотечения, острый инфаркт миокарда, хронический алкоголизм, лечение бигуанидами (при поражении печени и почек даже терапевтическая доза бигуанидов может вызвать развитие лактатацидоза в результате кумуляции в организме).

Патогенез n В основе патогенеза лежит, как правило, гипоксия ® активация анаэробного гликолиза с накоплением избытка молочной кислоты. В результате дефицита инсулина происходит превращение пировиноградной кислоты в лактат, что усугубляет ацидоз. В норме молочная кислота быстро поступает из крови в печень, где из нее образуется гликоген. Но при лактат-коме образование молочной кислоты происходит в избыточном количестве, превышающие возможности ее использования печенью для синтеза гликогена.

Клиника Лактат-кома развивается быстро, однако иногда можно установить ее предшественники – диспептические расстройства, боли в мышцах, стенокардитические боли. n Кома: n n n n сознание полностью утрачено, кожа бледная, иногда с цианотичным оттенком, дыхание Куссмауля без запаха ацетона в выдыхаемом воздухе, пульс частый, слабого наполнения, снижение АД; живот вначале мягкий, по мере нарастания ацидоза усиливаются диспептические расстройства; иногда двигательное беспокойство, лабораторные признаки: увеличение содержания молочной кислоты в крови (более 2 ммоль/л) или норма, гликемия уменьшение бикарбонатов крови (менее 2 ммоль/л); сдвиги р. Н в кислую сторону, глюкозурия; отсутствие ацетона в моче

Лечение n n n Коррекция ацидоза. При резком выраженном ацидозе вначале в/в вводится натрия гидрокарбоната 2, 5% 150 мл, далее в течение 3 -4 часов надо ввести в/в до 604 мл. введение натрия гидрокарбоната противопоказано при инфаркте миокарда, сердечнососудистой недостаточности (из-за содержания в растворе ионов натрия, увеличивающих задержку жидкости) в этих случаях применяют трисамин. Трисамин вводится в/в в виде 3, 66% раствора 500 мл/ч. Инсулинотерапия: введение небольших доз инсулина 2 -4 ЕД в час под контролем гликемии. Целесообразно с инсулином вводить раствор глюкозы (8 ЕД инсулина на 500 мл 5% раствора глюкозы). Борьба с сердечно-сосудистой недостаточностью.

n n n Гипогликемическая кома Этиология или передозировка инсулина пероральных сахароснижающих препаратов; несвоевременность или прием пищи с недостаточным содержанием углеводов; повышение чувствительности к инсулину у больного с сахарным диабетом (при диабетической нефропатии, употребления алкоголя, снижение функции надпочечников); интенсивная физическая нагрузка; прием салицилатов, b адреноблокаторов на фоне инсулинотерапии или лечения пероральными сахароснижающими средствами.

Патогенез В основе развития гипогликемической комы лежит снижение утилизации глюкозы клетками ЦНС и выраженный энергетический дефицит. n n n Клиника Кома развивается быстро. Но иногда можно выделить прекоматозный период: Внезапное появление резкой слабости, чувства голода, потливости, головокружения, онемение губ, языка, двоение в глазах; влажная кожа; изменения психики по типу алкогольного опьянения или психоза с галлюцинациями, возможно появление судорог. n n n Кома: сознание утрачено, кожа влажная, тонус мышц высокий; сухожильные рефлексы высокие, зрачки расширены, дыхание обычное, пульс и АД нормальные, живот безболезненный, не напряжен; по мере прогрессирования комы развивается более выраженные симптомы угнетения, лабораторные данные: гипогликемия (< 3 ммоль/л); в моче нет глюкозы и ацетона

Лечение n n Внутривенно вводят 40% раствор глюкозы около 50 мл. Введение глюкозы необходимо продолжить вплоть до купирования приступа и нормализации гликемии. Если данной глюкозы недостаточно, то вводят 20% раствор глюкозы, далее переходят на 10% раствор. Глюкагон вводят 1 мл внутримышечно или подкожно. Через несколько минут уровень гликемии благодаря индукции глюкагоном гликогенолиза нормализуется.

Трудовая экспертиза n n n Прогноз сравнительно благоприятен при стабильном течении заболевания, стойкой компенсации и систематическом наблюдении. Прогноз в отношении выздоровления, как правило, неблагоприятный. Профессиональная ориентация: практически всем больным противопоказан тяжелый труд, связанный с эмоциональным и физическим напряжением. Запрещается работа в горячих цехах, в условиях сильного холода, а также резко изменяющейся температуры, с химическими или механическими раздражающими воздействиями на кожу и слизистые. Больным, получающим инсулин, противопоказаны профессии водителя, работа на высоте; профессии с ненормированным рабочим днем, командировками. Оптимальной профессией является такая, которая позволяет обеспечить регулярное чередование труда и отдыха и не связана с перепадами в затрате физических и умственных сил.

Заболевания с гиперинсулинемией и гипогликемией
лекция 9 ч. 2 инсулиннезависимый с.д..ppt