Курсанты 2012-Сагайдак поджел.ppt
- Количество слайдов: 92

Лечение больных опухолями билиопанкреатодуоденальной области. В. н. с. , д. м. н. Сагайдак Игорь Всеволодович Российский Онкологический Научный Центр им. Н. Н. Блохина РАМН

Заболеваемость раком поджелудочной железы в России 9, 1 на 100 тыс. населения Абсолютное число заболевших в 2008 г. в России 14000 (Е. М. Аксель, 2010) Оперируется в год в РОНЦ 30 -35 больных В России ~ 800 5% от заболевших

Эпидемиология РПЖ. • Курение (нитрозамины-онкогены К–ras) • Белок животного происхождения и мясо • Алкоголь – не доказано • Кофе – не доказано • Химические вещества (дериваты бензидина, бетанафтиламины, металлическая пыль, пестициды, ртуть и т. д. )

Прокси мальны е резекци и Хирургическое лечение опухолей БПДЗ Всего оперировано при опухолях БПДЗ (n=955) Протоковый рак n=275 Рак БДС n=193 n=728 Рак дистального отдела холедоха n=49 Рак ДПК n=46 Нейроэндокринный рак n=62 Другое n=103 Дистальные резекции n=227 Протоковый рак n=104 Нейроэндокринный рак n=35 Другое n=88

Методы диагностики опухолей панкреатодуоденальной области • • • УЗКТ Пункционная биопсия КТ с контрастированием МРТ с контрастированием РХПГ АГ Чрескожная чреспеченочная холангиостомия Биопсия через холангиостому Маркеры (СА-19 -9, РЭА) Лапароскопия
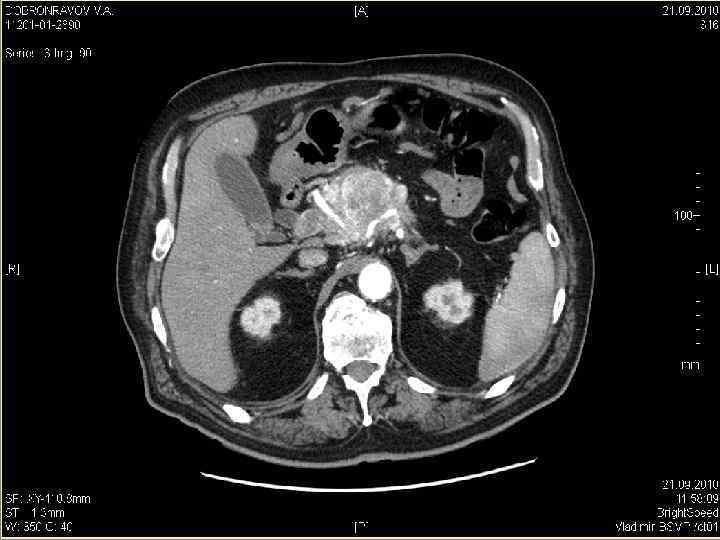
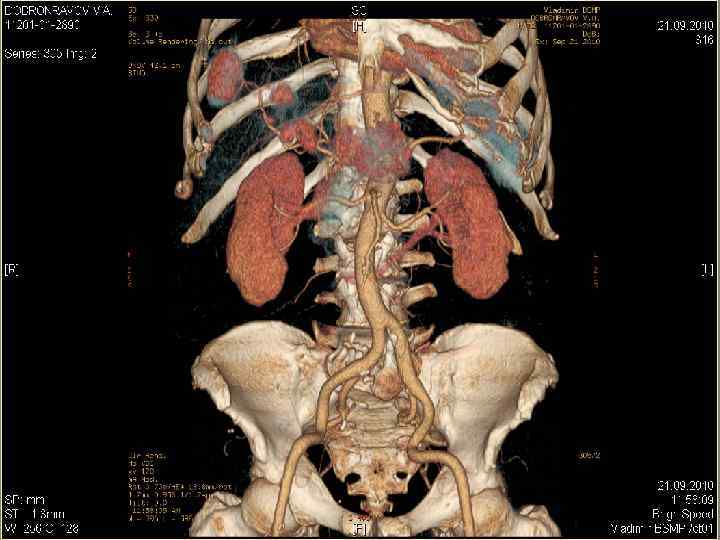
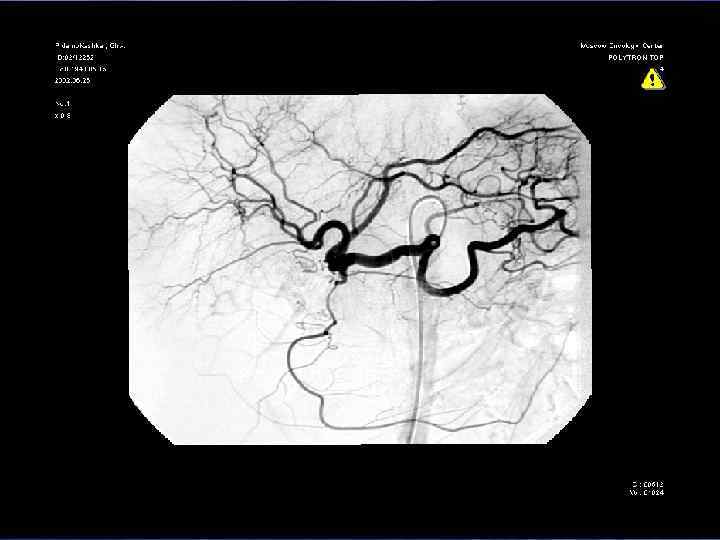
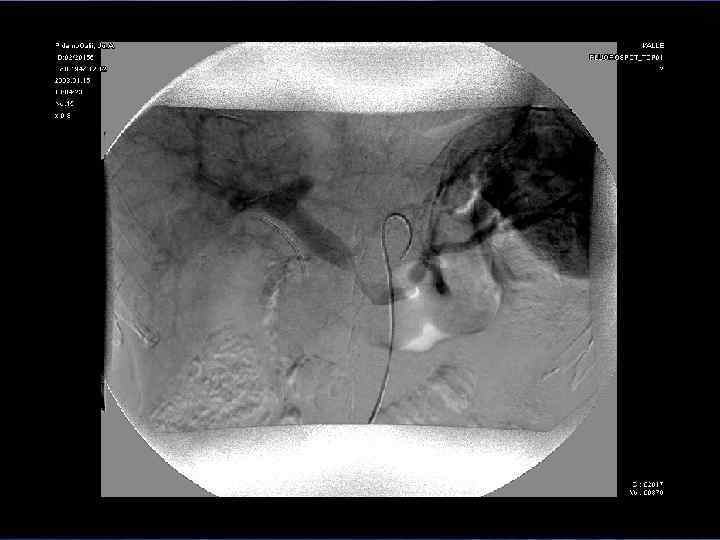
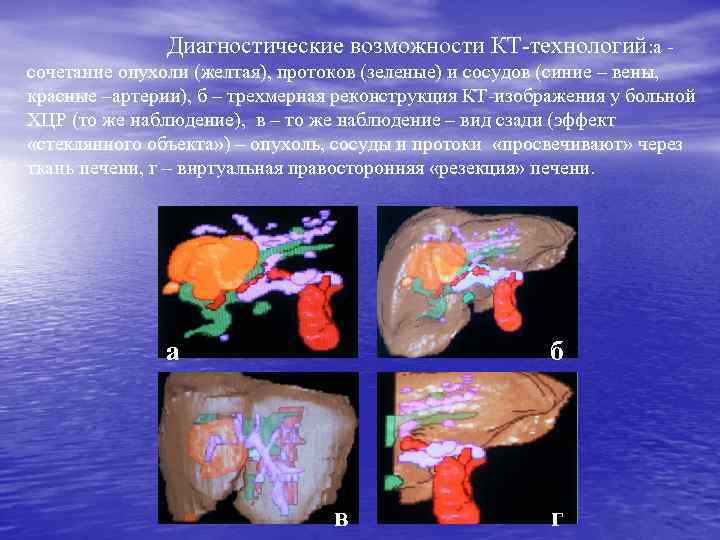
Диагностические возможности КТ-технологий: а сочетание опухоли (желтая), протоков (зеленые) и сосудов (синие – вены, красные –артерии), б – трехмерная реконструкция КТ-изображения у больной ХЦР (то же наблюдение), в – то же наблюдение – вид сзади (эффект «стеклянного объекта» ) – опухоль, сосуды и протоки «просвечивают» через ткань печени, г – виртуальная правосторонняя «резекция» печени. б а в г

Морфологическая верификация диагноза у больных раком поджелудочной железы методом пункционной аспирационной цитобиопсии достигает 92, 5%
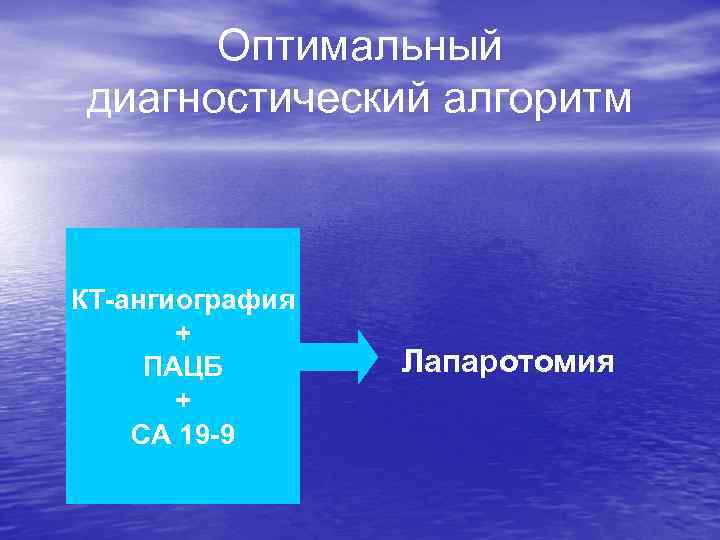
Оптимальный диагностический алгоритм КТ-ангиография + ПАЦБ + СА 19 -9 Лапаротомия

Клиника • Болевой синдром. • Потеря массы тела. • Сахарный диабет. • Синдром билиарной гипертензии. • Нарушение проходимости 12 п. к. • Пальпируемая опухоль. • Асцит.

Болевой синдром. • Не связан с приемом пищи. • Иррадиация в спину. • Инфильтрация панкреатического протока с • • развитием вторичного панкреатита. Распространение опухоли на забрюшинные нервные стволы и сплетения. Инфильтрация внепеченочных желчных протоков.

Синдром билиарной гипертензии. • Расширение внутрипеченочных и внепеченочных желчных протоков. • Механическая желтуха. • Холангит.

Дифференциальная диагностика механической желтухи. • УЗКТ признаки расширения внепеченочных • • • желчных протоков. Преобладание прямого билирубина. Высокий уровень ЩФ. Отсутствие значительного повышения печеночных ферментов (Ал. Т, Ас. Т). Отсутствие пигментации кала. Исследование крови на активность гепатитов.

Частота развития механической желтухи в зависимости от локализации опухоли. • Рак БДС • Рак внепеченочных желчных протоков • Рак головки поджелудочной железы • Рак 12 п. к. - 98% - 97% - 56% 25%

Методы билиарной декомпрессии 1. Хирургический – формирование билиодигестивных анастомозов. П/о осложнения 10 -50%, летальность 0 -20%, интервал между дренирующей и радикальной операцией – 67 дней (32 -700 дней) 2. Антеградный – чрескожная гепатохолангиостомия, чрескожная холецистохолангиостомия. П/о осложнения 7 -53%, летальность 1, 8 -11%, интервал между дренирующей и радикальной операцией – 40 дней (2 -150 дней) 3. Ретроградный – эндоскопическое дренирование и стентирование. П/о осложнения 3 -13%, летальность 0 -3%, интервал между дренирующей и радикальной операцией – 48 дней (6 -180 дней)

Выбор метода желчеотведения • Уровень опухолевой обструкции билиарного дерева • Резектабельность опухолевого процесса • Прогнозируемое время жизни после желчеотведения • Степень технологического исполнения желчеотведения

Чрескожная чреспеченочная холангиостомия (ЧЧХС) • Наружное дренирование • Наружно-внутреннее дренирование • Раздельное дренирование правой и левой долей печени • Дренировние протоков левой доли через правый долевой проток и опухолевую окклюзию
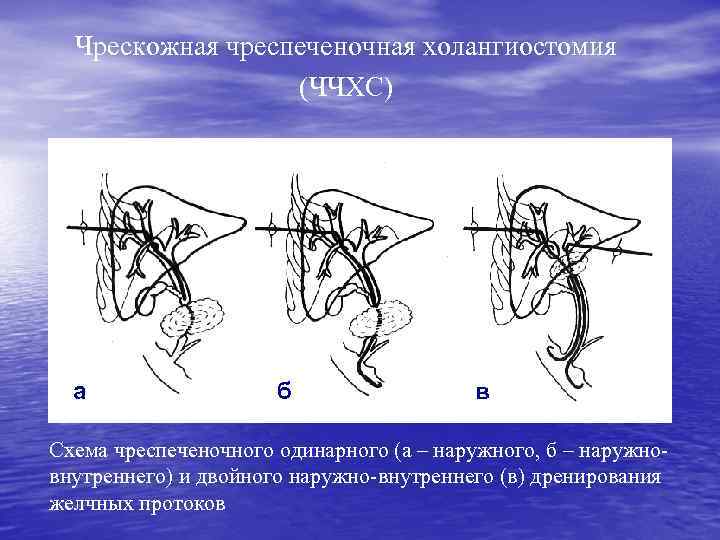
Чрескожная чреспеченочная холангиостомия (ЧЧХС) а а б б в в Схема чреспеченочного одинарного (а – наружного, б – наружновнутреннего) и двойного наружно-внутреннего (в) дренирования желчных протоков

Эндопротезы: • Синтетические (полиэтиленовые) • Металлические с неизменяемой конфигурацией • Металлические с «памятью» формы • Эндопротезирование по Ившину
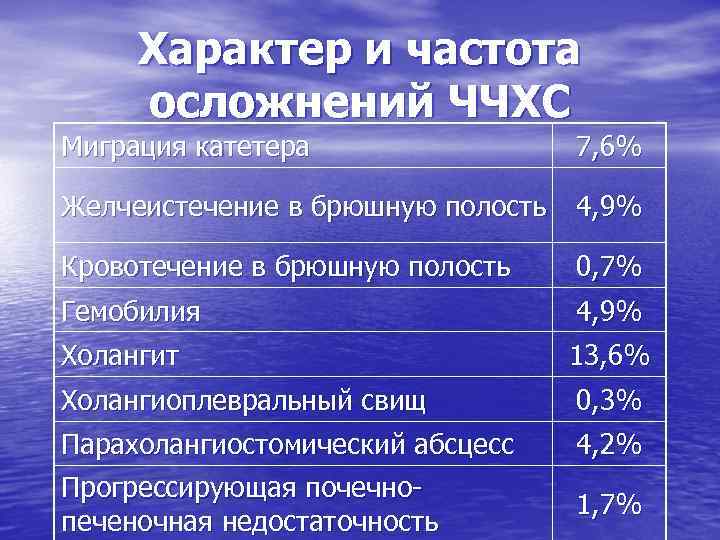
Характер и частота осложнений ЧЧХС Миграция катетера 7, 6% Желчеистечение в брюшную полость 4, 9% Кровотечение в брюшную полость 0, 7% Гемобилия 4, 9% Холангит 13, 6% Холангиоплевральный свищ 0, 3% Парахолангиостомический абсцесс 4, 2% Прогрессирующая почечнопеченочная недостаточность 1, 7%
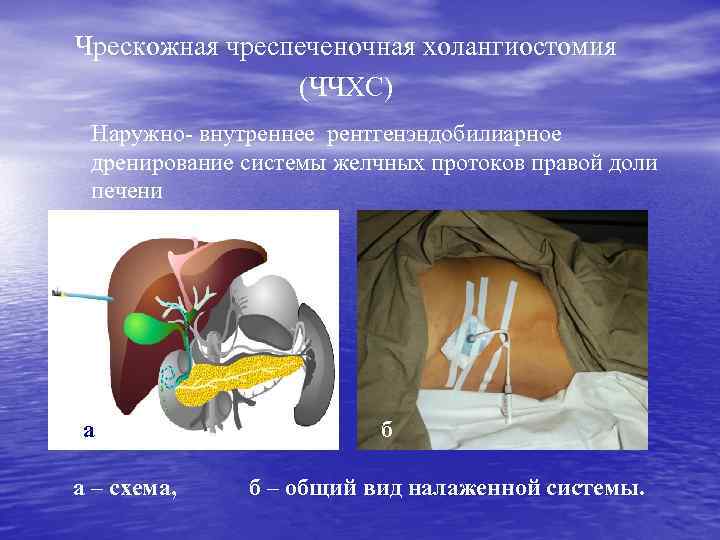
Чрескожная чреспеченочная холангиостомия (ЧЧХС) Наружно- внутреннее рентгенэндобилиарное дренирование системы желчных протоков правой доли печени а а – схема, б б – общий вид налаженной системы.
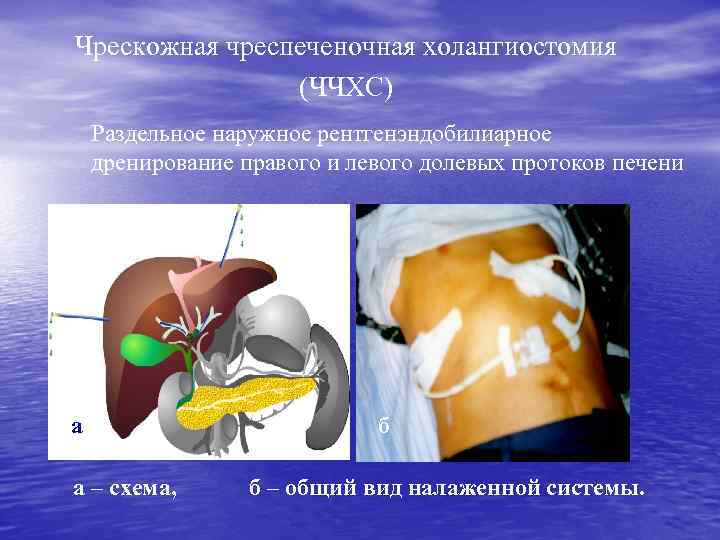
Чрескожная чреспеченочная холангиостомия (ЧЧХС) Раздельное наружное рентгенэндобилиарное дренирование правого и левого долевых протоков печени а а – схема, б б – общий вид налаженной системы.
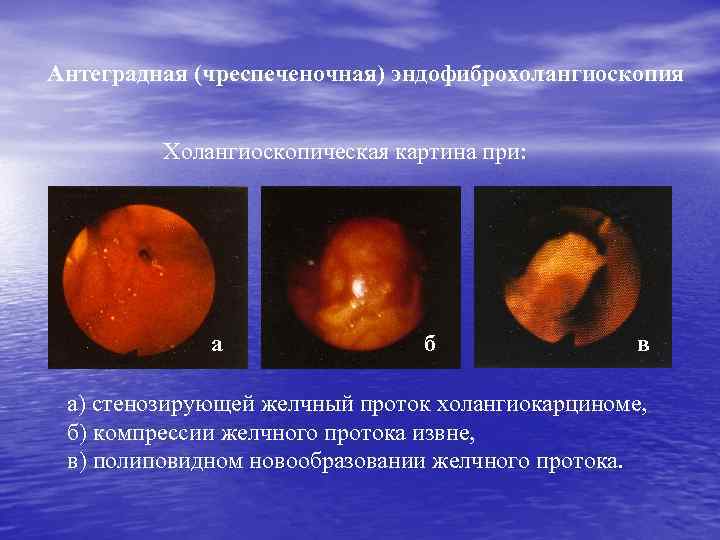
Антеградная (чреспеченочная) эндофиброхолангиоскопия Холангиоскопическая картина при: а б в а) стенозирующей желчный проток холангиокарциноме, б) компрессии желчного протока извне, в) полиповидном новообразовании желчного протока.
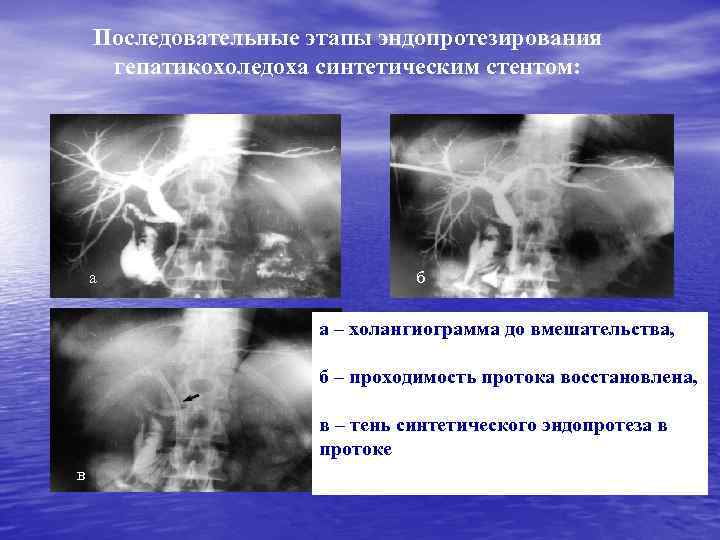
Последовательные этапы эндопротезирования гепатикохоледоха синтетическим стентом: а б а – холангиограмма до вмешательства, б – проходимость протока восстановлена, в – тень синтетического эндопротеза в протоке в
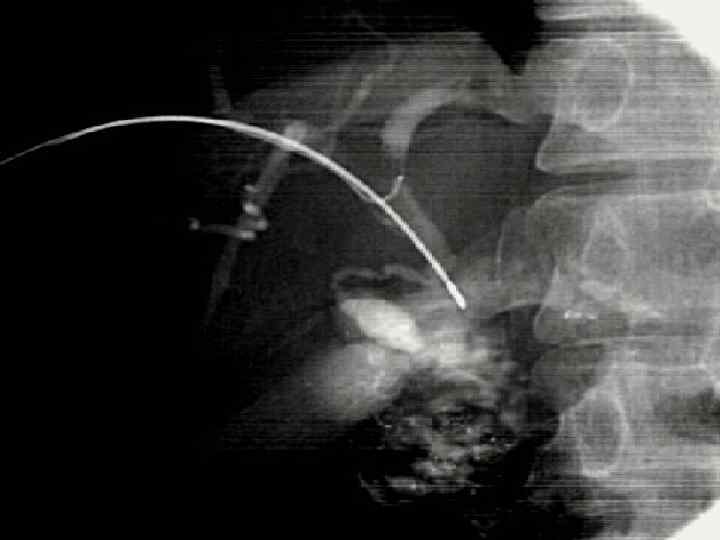
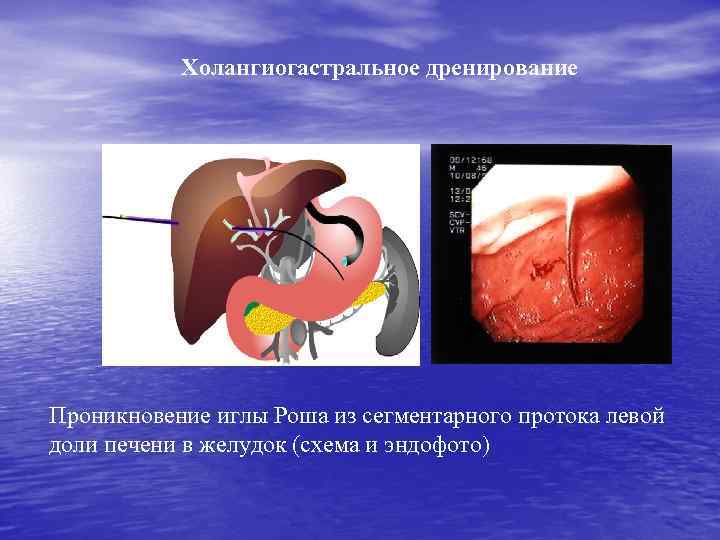
Холангиогастральное дренирование Проникновение иглы Роша из сегментарного протока левой доли печени в желудок (схема и эндофото)
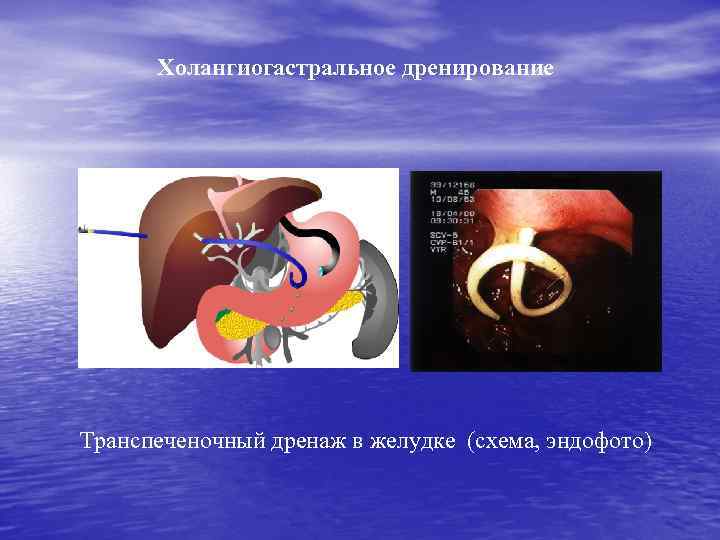
Холангиогастральное дренирование Транспеченочный дренаж в желудке (схема, эндофото)
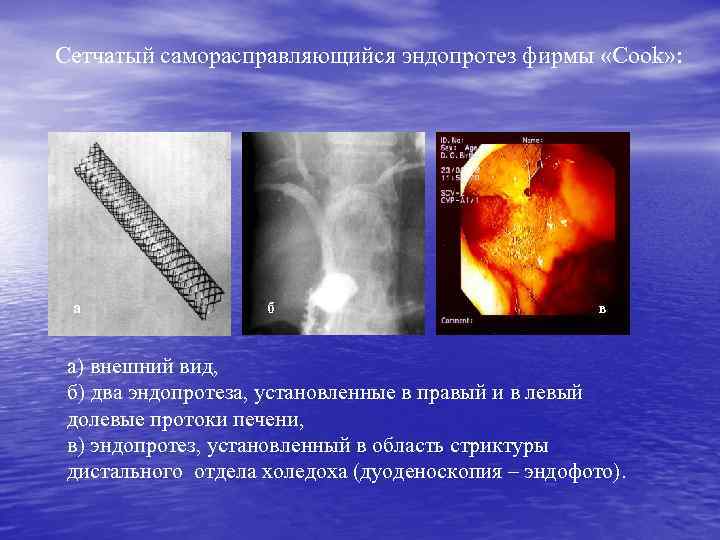
Сетчатый саморасправляющийся эндопротез фирмы «Cook» : а б в а) внешний вид, б) два эндопротеза, установленные в правый и в левый долевые протоки печени, в) эндопротез, установленный в область стриктуры дистального отдела холедоха (дуоденоскопия – эндофото).

Эндоскопическое транспапиллярное дренирование ЭРХПГ ЭПСТ Назобилиарное дренирование ЭПСТ + эндопротезирование Летальность – 0, 5% Ранние осложнения – 8 -10% (кровотечение, холангит, панкреатит, перфорация 12 ПК) Поздние осложнения – 60% (холангит, рецидив желтухи)

Van d Gaag et al. , (2010 рандомизировано 202 пациента) Предварительное ПБД Без дренирования Осложнения 47% 37% Летальность 9% 4%
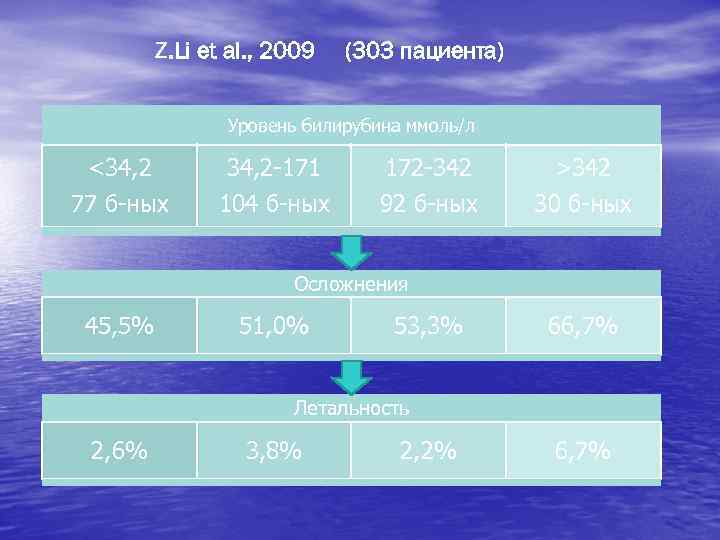
Z. Li et al. , 2009 (303 пациента) Уровень билирубина ммоль/л <34, 2 77 б-ных 34, 2 -171 104 б-ных 172 -342 92 б-ных >342 30 б-ных Осложнения 45, 5% 51, 0% 53, 3% 66, 7% Летальность 2, 6% 3, 8% 2, 2% 6, 7%
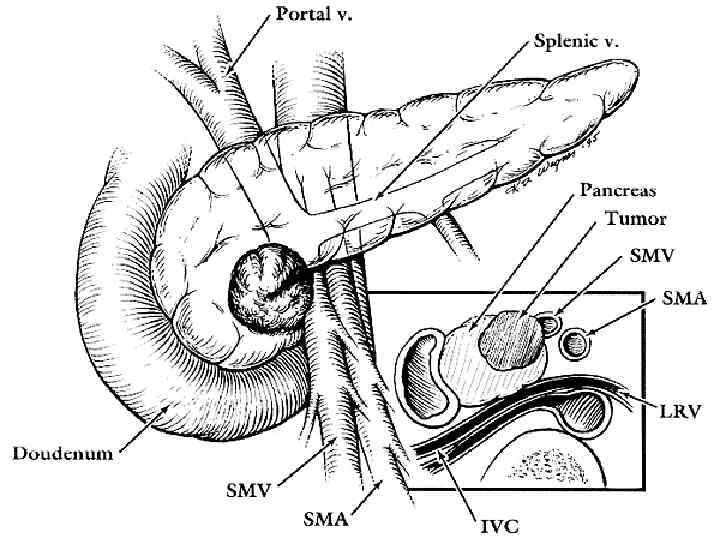
Хирургическое лечение 1. Стандартная ГПДР 4. 2. Расширенная ГПДР Панкреатэктомия 5. 3. Дистальная субтотальная резекция ПЖ Криодеструкция

Все опухоли ПЖ Экзокринные опухоли 75% Протоковая аденокарцинома 97% Эндокринные опухоли 25%

Классификация опухолей поджелудочной железы (Solcia E. et al, Maryland, USA, 1997) 1. Первичные опухоли 1. 1. Экзокринные опухоли 1. 1. 1. 2. 1. 1. 1. 3. 1. 1. 1. 4. Доброкачественные опухоли серозная цистаденома муцинозная цистаденома внутрипротоковая папиллярная муцинозная аденома зрелая кистозная тератома 1. 1. 2. Пограничные опухоли 1. 1. 2. 1. муцинозная кистозная опухоль с умеренной дисплазией 1. 1. 2. 2. внутрипротоковая папиллярон-муцинозная опухоль с умеренной дисплазией 1. 1. 2. 3. солидная псевдопапиллярная опухоль

Классификация опухолей поджелудочной железы (продолжение) 1. 1. 3. Злокачественные опухоли 1. 1. 3. 1. протоковая аденокарцинома - муцинозная некистозная карцинома - перстневидноклеточная карцинома - железистоплоскоклеточная карцинома - недифференцированная (анапластическая) карцинома - смешанная протоково-эндокринная карцинома 1. 1. 3. 2. 1. 1. 3. 3. 1. 1. 3. 4. 1. 1. 3. 5. 1. 1. 3. 6. гигантоклеточная опухоль серозная цистаденокарцинома муцинозная цистаденокарцинома внутрипротоковая папиллярно-муцинозная карцинома ацинарноклеточная карцинома - ацинарноклеточная цистаденокарцинома - смешанная ацинарно-эндокринная карцинома 1. 1. 3. 7. панкреатобластома 1. 1. 3. 8. солидная псевдопапиллярная карцинома 1. 1. 3. 9. смешанные карциномы

Классификация опухолей поджелудочной железы (продолжение) 1. 2. Эндокринные опухоли 1. 2. 1. Доброкачественные опухоли 1. 2. 1. 1. высокодифференцированная аденома инсулинома функционально неактивная аденома 1. 2. 2. Пограничные опухоли 1. 2. 2. 1. высокодифференцированная опухоль без инвазии сосудов 1. 2. 2. 2. инсулинома 1. 2. 2. 3. гастринома, випома, глюкагонома, соматостатинома, др. опухоли 1. 2. 2. 4. функционально неактивная опухоль

Классификация опухолей поджелудочной железы (продолжение) 1. 2. 3. Опухоли низкой степени злокачественности 1. 2. 3. 1. высоко и умереннодифференцированная карцинома инсулинома гастринома, випома, глюкагонома, соматостатинома, др. опухоли функционально неактивная карцинома 1. 2. 4. Опухоли высокой степени злокачественности 1. 2. 4. 1. низкодифференцированная карцинома (мелкоклеточная опухоль) функционально активные и функционально неактивные опухоли 1. 3. Неэпителиальные опухоли 1. 3. 1. 1. 3. 2. 1. 3. 3. Доброкачественные мягкотканные опухоли Злокачественные лимфомы

Особенности патологической анатомии протокового рака ПЖ 1. Головка ПЖ – 75%; тело ПЖ – 18%; хвост ПЖ – 2. 3. 4. 5. 7% Мультицентричное поражение ПЖ < 3% Периневральная инвазия Инвазия сосудов в области опухоли Раннее лимфогенное и гематогенное метастазирование

Показания к ГПДР. • Рак головки поджелудочной железы • Экзокринные опухоли • Рак дистального отдела холедоха • Рак 12 -перстной кишки • Рак Большого дуоденального сосочка • Врастание других опухолей в • • панкреатодуоденальную область Псевдотуморозный панкреатит Метастазы рака почки

Показания к дистальной резекции поджелудочной железы. • Рак тела и хвоста ПЖ • Нейроэндокринные опухоли • Врастание других опухолей • Псевдотуморозный панкреатит • Метастазы рака почки

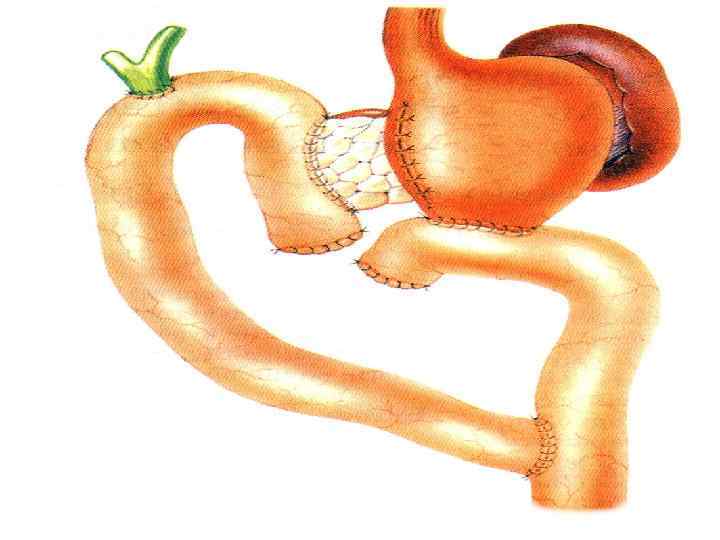
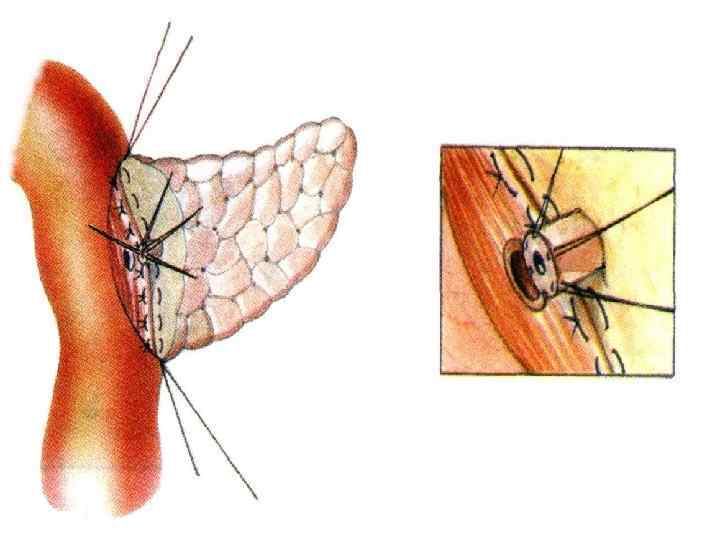
Этапы стандартной ГПДР • • • 1. Мобилизация 12 -перстной кишки 2. Выделение трубчатых структур гепато-дуоденальной связки 3. Выделение верхней брыжеечной вены 4. Мобилизация и отсечение дистальной части холедоха 5. Мобилизация и пересечение начальной части тощей кишки 6. Пересечение гепатикохоледоха после мобилизации желчного пузыря • 7. Пересечение поджелудочной железы по перешейку • 8. Пересечение связок крючковидного отростка, удаление комплекса • 9. Реконструктивный этап

Группы лимфоузлов, удаляемых при стандартной ГПДР • • 1. Пилорические 2. Перихоледохеальные 3. По верхнему краю головки поджелудочной железы 4. Передние панкреатодуоденальные 5. Задние панкреатодуоденальные 6. По нижнему краю головки поджелудочной железы 7. Л/у проксимальной группы верхних брыжеечных сосудов
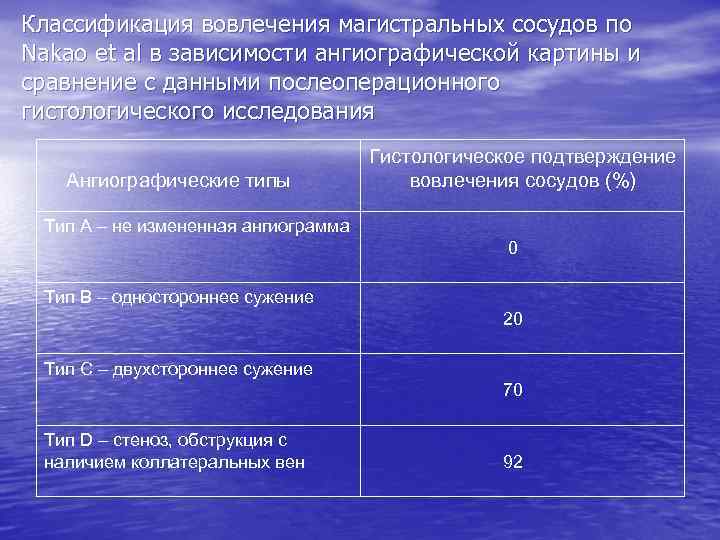
Классификация вовлечения магистральных сосудов по Nakao et al в зависимости ангиографической картины и сравнение с данными послеоперационного гистологического исследования Ангиографические типы Гистологическое подтверждение вовлечения сосудов (%) Тип А – не измененная ангиограмма 0 Тип В – одностороннее сужение 20 Тип С – двухстороннее сужение 70 Тип D – стеноз, обструкция с наличием коллатеральных вен 92

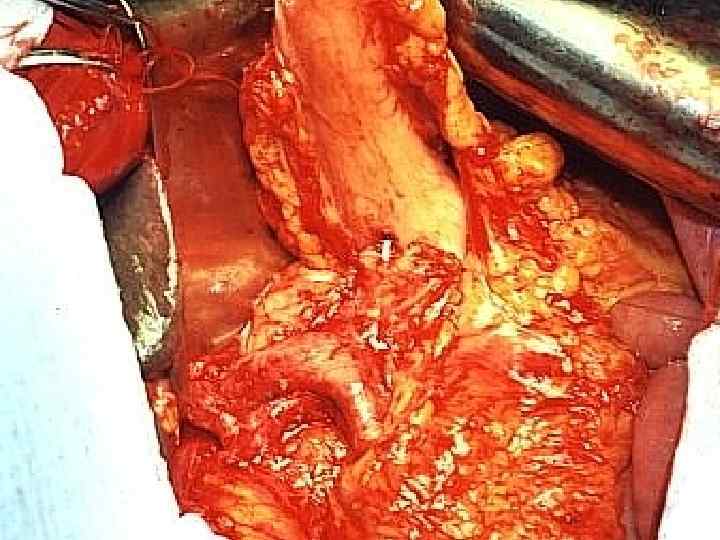
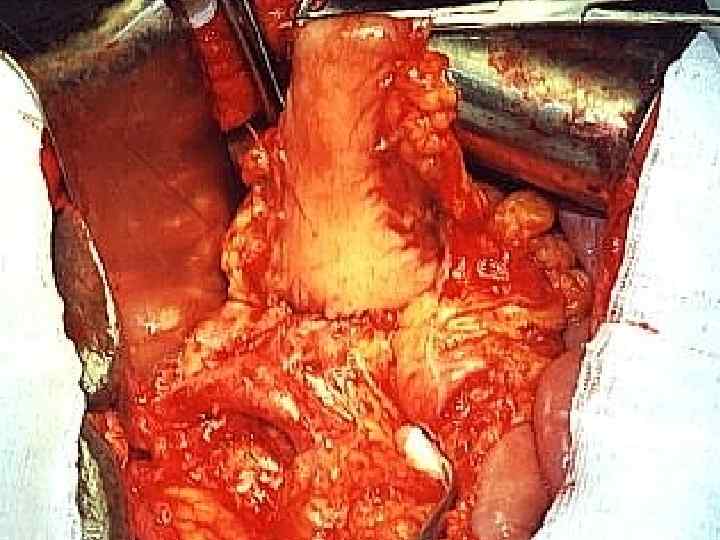
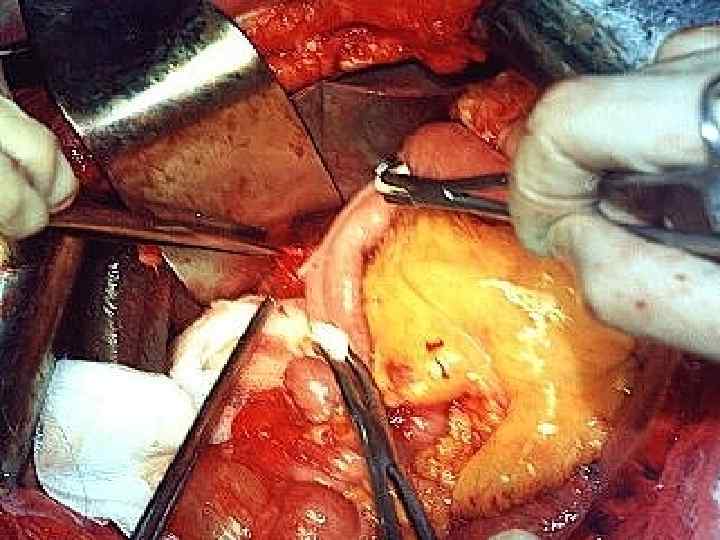
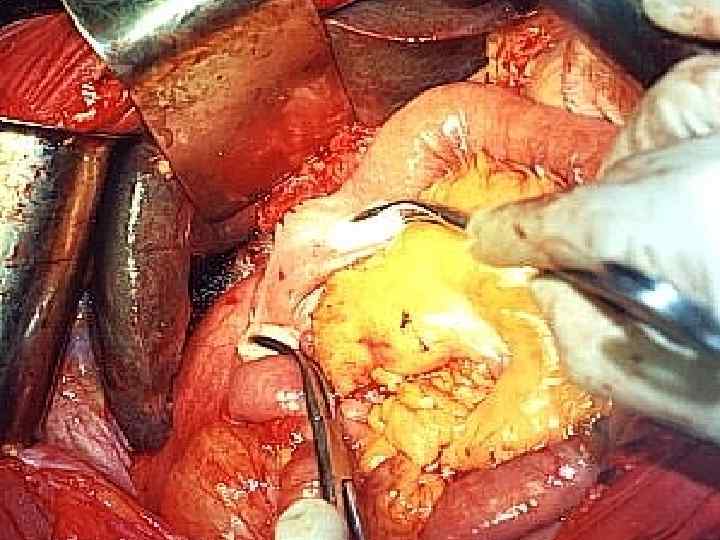
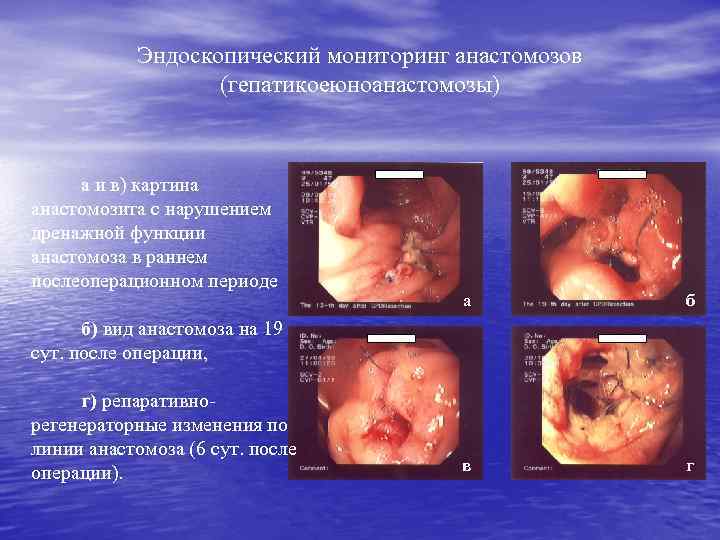
Эндоскопический мониторинг анастомозов (гепатикоеюноанастомозы) а и в) картина анастомозита с нарушением дренажной функции анастомоза в раннем послеоперационном периоде а б в г б) вид анастомоза на 19 сут. после операции, г) репаративнорегенераторные изменения по линии анастомоза (6 сут. после операции).

Распространенность протокового рака головки ПЖ в момент «радикальной» операции 1. 2. 3. 4. 5. 6. 7. Инвазия передней капсулы ПЖ – 80% Инвазия края резекции ПЖ – 40% Ретроперитонеальная внеорганная инвазия – 80% Инвазия крупных сосудов – 60% Метастазы в регионарные лимфоузлы – 100% Метастазы в юкстарегионарные лимфоузлы – 80% Метастазы в печень – 20%

Пути улучшения отдаленных результатов лечения рака поджелудочной железы • 1. Ранняя диагностика • 2. Расширенные операции • 3. Комбинированное лечение
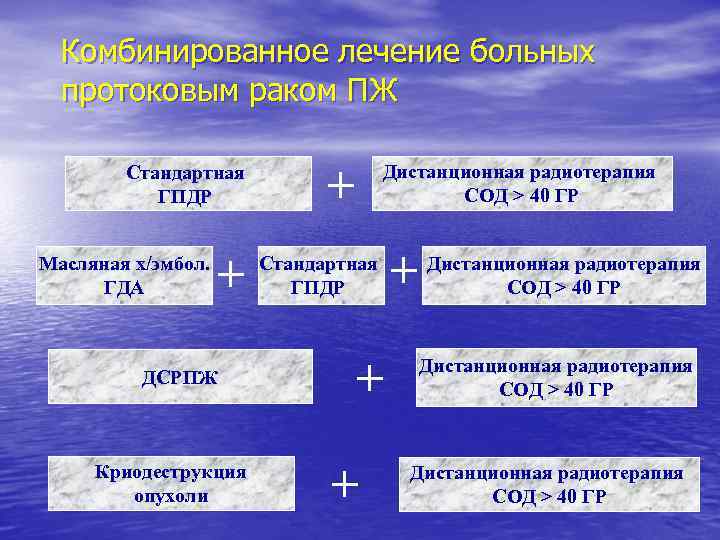
Комбинированное лечение больных протоковым раком ПЖ Стандартная ГПДР Масляная х/эмбол. ГДА + ДСРПЖ Криодеструкция опухоли + Дистанционная радиотерапия СОД > 40 ГР Стандартная ГПДР + + + Дистанционная радиотерапия СОД > 40 ГР

Комбинированное лечение больных протоковым раком ПЖ. Стандартная ГПДР Криодеструкция опухоли + + Дистанционная радиотерапия СОД 40 – 66 ГР Дистанционная радиотерапия СОД 40 – 98 ГР
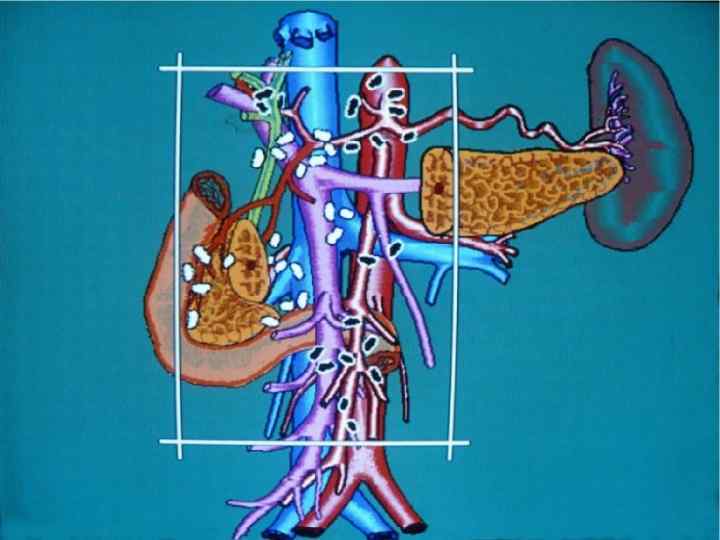
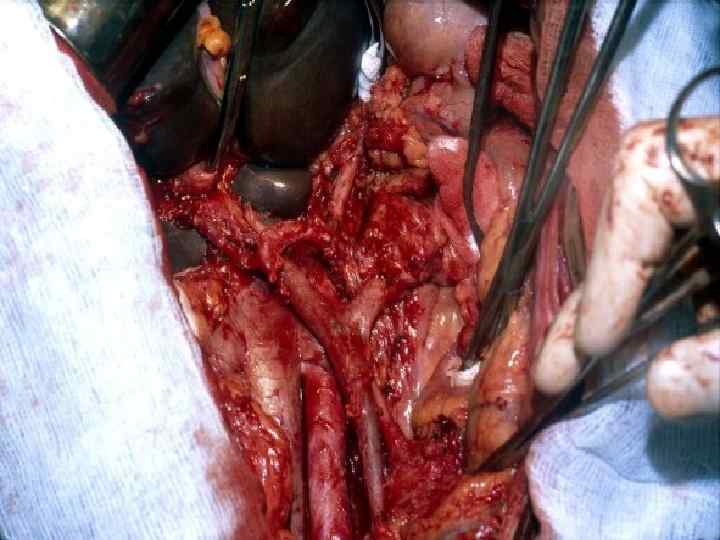
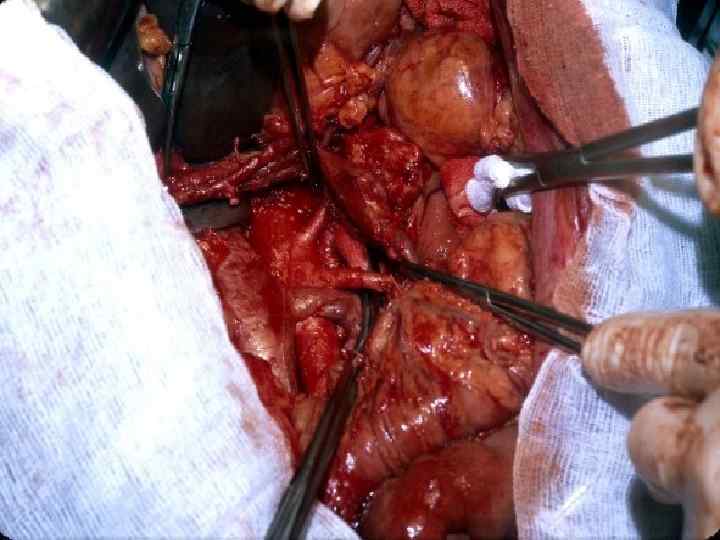
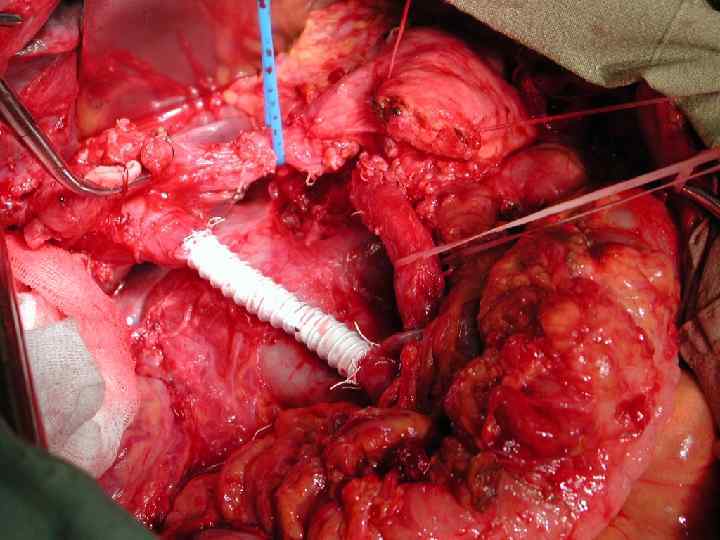
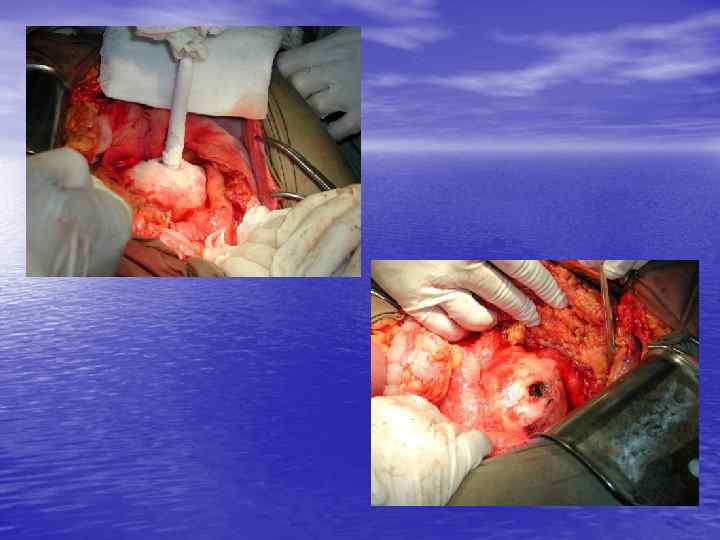
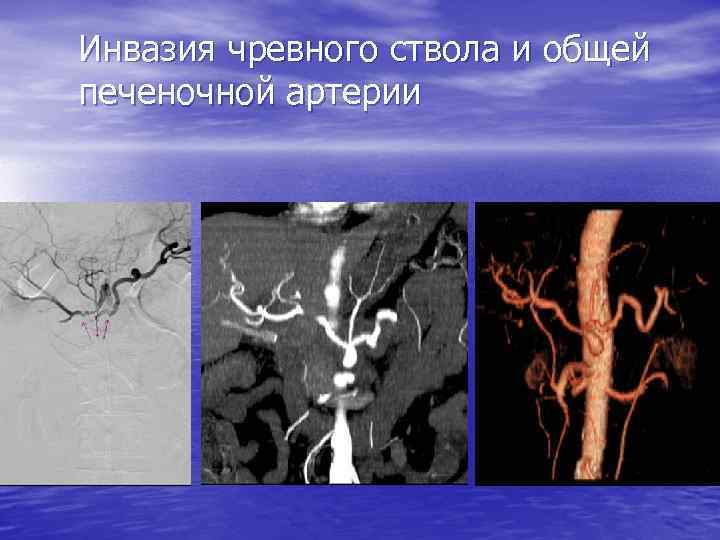
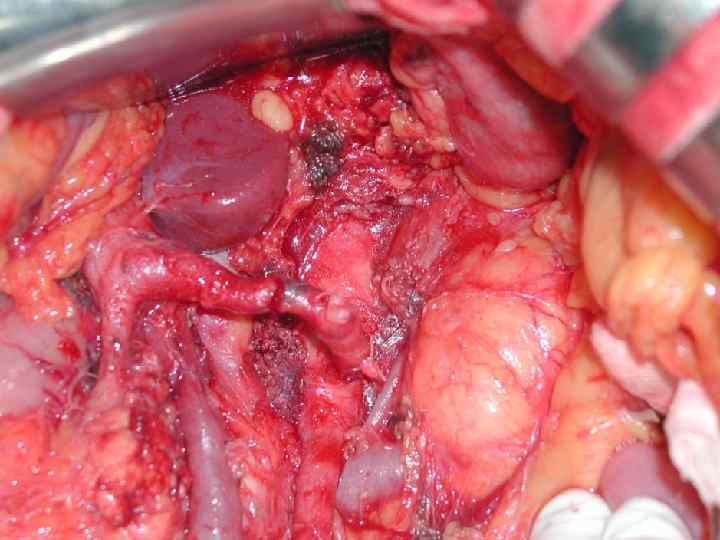
Инвазия чревного ствола и общей печеночной артерии

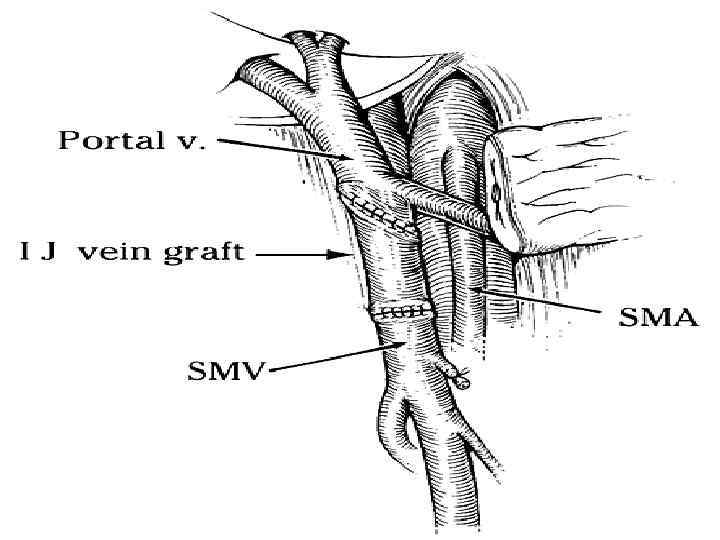
Резекция чревного ствола и общей печёночной артерии при выполнении ДСРПЖ Вид резекции Циркулярная резекция чревного ствола Всего Число больных с пластикой 4 без пластики 11 15
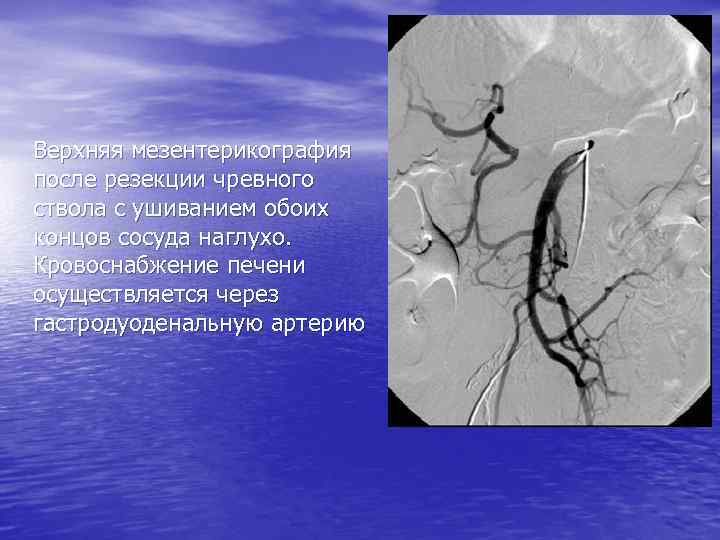
Верхняя мезентерикография после резекции чревного ствола с ушиванием обоих концов сосуда наглухо. Кровоснабжение печени осуществляется через гастродуоденальную артерию
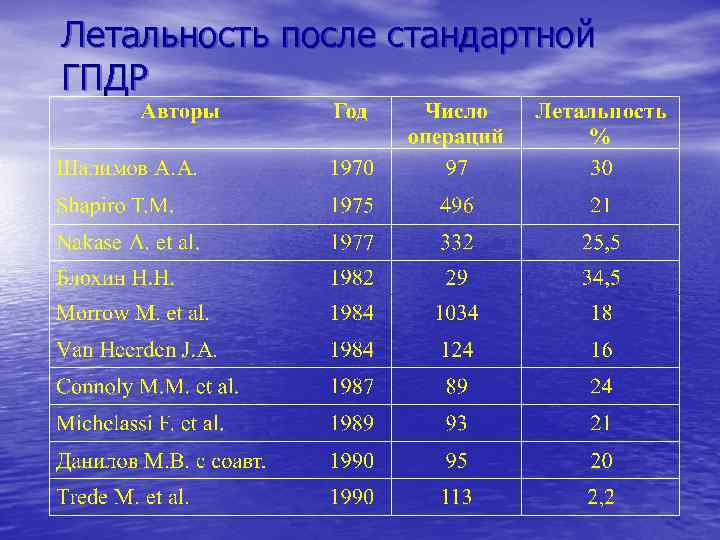
Летальность после стандартной ГПДР
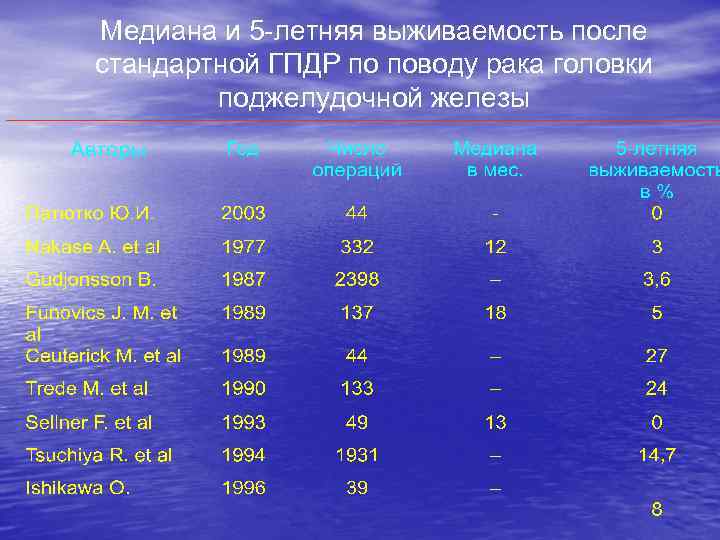
Медиана и 5 -летняя выживаемость после стандартной ГПДР по поводу рака головки поджелудочной железы

Отдаленные результаты лечения Рак головки поджелудочной железы • I схема комбинированного лечения (ГПДР + • • • химиотерапия) проведена у 89 больных. Выживаемость: 1 -летняя – 69, 2 % 3 -летняя – 28, 8 % 5 -летняя – 17 % Максимальная продолжительность жизни – 62 мес. Медиана – 19 мес.

Отдаленные результаты лечения Рак головки поджелудочной железы • II схема комбинированного лечения (ГПДР + Лучевая • • • терапия) – 43 больных Выживаемость: 1 -летняя – 72, 2 % 3 -летняя – 20, 2 % 5 -летняя – 9, 2 % Максимальная продолжительность жизни – 80 мес. Медиана – 13 мес.

Отдаленные результаты лечения Рак головки поджелудочной железы III схема комбинированного лечения (МХЭ + ГПДР + химиотерапия) – 22 больных. Выживаемость: 1 -летняя – 62, 3 % 3 -летняя – 28, 9 % Медиана – 15 мес. Максимальная продолжительность жизни – 49 мес.

Отдаленные результаты лечения Рак тела и хвоста поджелудочной железы Хирургическое лечение перенес 31 больной Выживаемость: 1 -летняя – 48, 2% Максимальная продолжительность жизни – 23 мес. Медиана – 8 мес. Криодеструкция выполнена 41 больному Выживаемость: 1 -летняя – 18, 5% Максимальная продолжительность жизни – 38 мес. Медиана – 6 мес.

Отдаленные результаты лечения Рак тела и хвоста поджелудочной железы • • Комбинированное лечение проведено 47 больным Выживаемость: 1 -летняя – 51, 1 % 3 -летняя – 16, 7 % 5 -летняя – 11, 1 % Максимальная продолжительность жизни – 72 мес. Медиана – 12 мес.

Параметры, определяющие прогноз 1. 2. 3. 4. 5. 6. L – инфильтрация лимфатических сосудов V – инфильтрация кровеносных сосудов NS – периневральная инвазия (ext. , int. ) G – степень дифференцировки R – край резекции OM – оккультные метастазы (периферическая кровь, костный мозг, асцитическая жидкость, печень) p. T 1 -2 N 0 -1 M 0 -1 L 0 -1 V 0 -1 NS int. , ext. G 1 -3 R 0 -2 OM 0 -1

T 1 N 0 M 0 R 0 L 0 NS 0 5 -летняя выживаемость – 42, 8% (Ch. Gebhardt et al. , 2000)

Противопоказания к радикальным операциям 1. Метастазы в печени и по брюшине (продолжительность жизни одинакова при оперативном и лекарственном лечении) 2. Метастазы в парааотральные лимфатические узлы (расширенная ГПДР несколько улучшает результаты по сравнению с лекарственным лечением – медиана 8, 9 мес. против 5, 9 мес. , S. Yamada et al. , 2009) 3. Истинное врастание в магистральные артерии. (1 -летняя выживаемость – 16%, 2 -летняя – 0, Ch. Wang et al. , 2008, 1 -летняя выживаемость – 0, P. Bachellier et al. , 2011). При ГПДР с резекцией магистральных артерий умерло 5 из 15 больных. Большинство больных, переживших 2 -3 летний срок, имели R 0 резекцию

С. Е. Васканян с соавторами (2011): При расширенной ГПДР 3 -х летняя выживаемость 60, 9%, при стандартной – 23, 3% A. Nakao et al. (2011): Не показано наличие эффективности расширенной лимфодиссекции в 4 -х последних проспективных рандомизированных исследованиях

Медиана и 5 -летняя выживаемость после стандартной ГПДР по поводу рака БДС
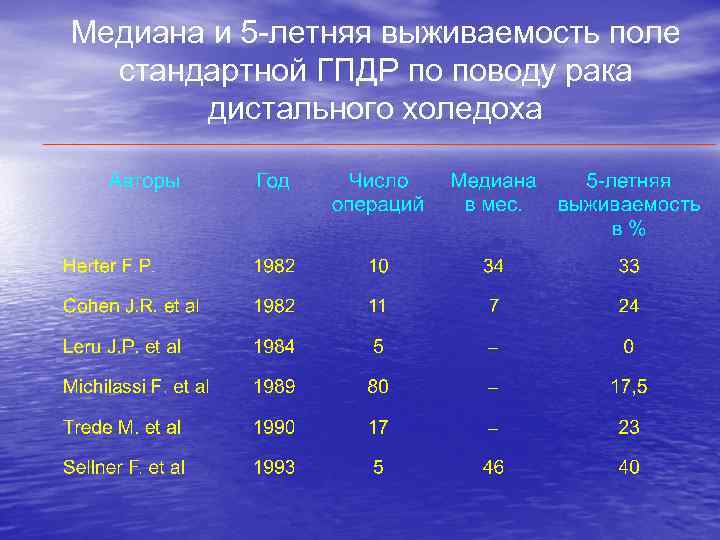
Медиана и 5 -летняя выживаемость поле стандартной ГПДР по поводу рака дистального холедоха

Нейроэндокринные опухоли гастро-энтеропанкреатической системы (ГЭП НЭО) Синонимы Нейроэндокринная опухоль Эндокринная опухоль Нейроэндокринная карцинома Эндокринная карцинома Карциноид АПУДома Гастроэнтеропанкреатическая (ГЭП) опухоль Опухоль из островковых клеток поджелудочной железы
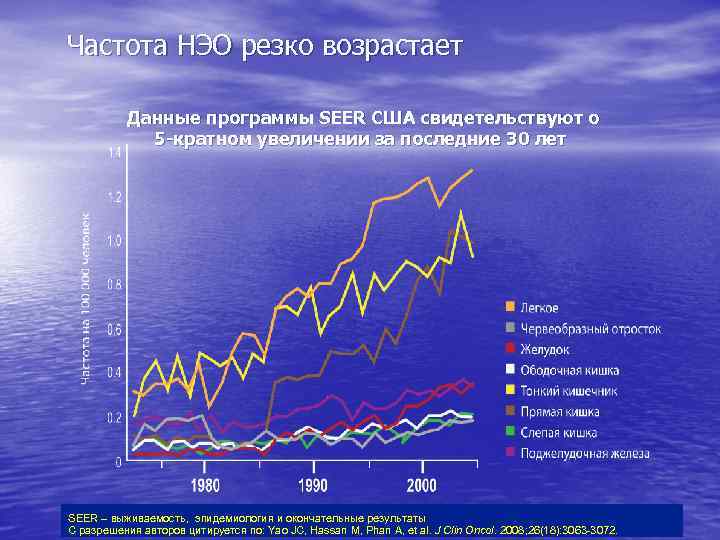
Частота НЭО резко возрастает Данные программы SEER США свидетельствуют о 5 -кратном увеличении за последние 30 лет SEER – выживаемость, эпидемиология и окончательные результаты С разрешения авторов цитируется по: Yao JC, Hassan M, Phan A, et al. J Clin Oncol. 2008; 26(18): 3063 -3072.
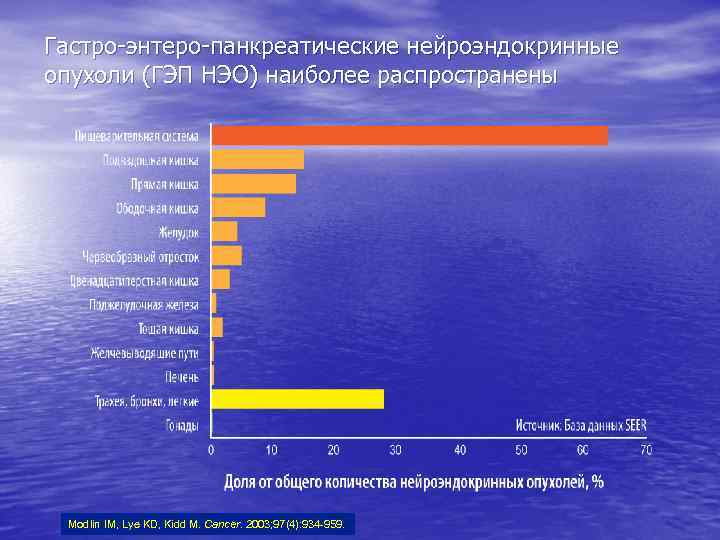
Гастро-энтеро-панкреатические нейроэндокринные опухоли (ГЭП НЭО) наиболее распространены Modlin IM, Lye KD, Kidd M. Cancer. 2003; 97(4): 934 -959.
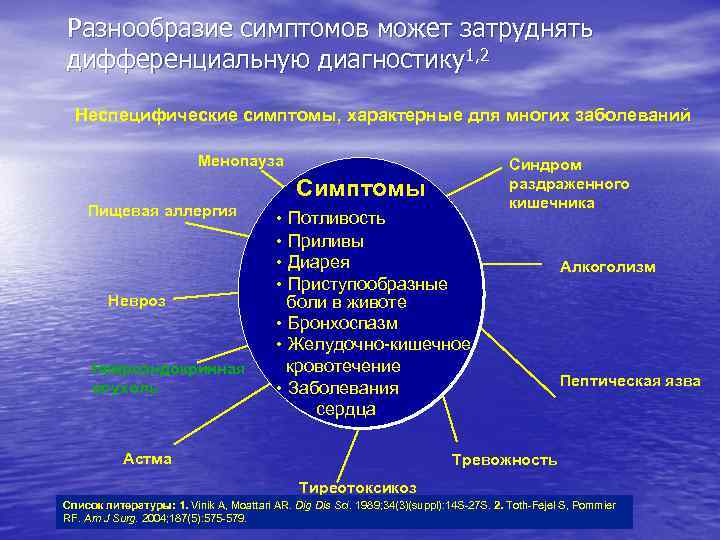
Разнообразие симптомов может затруднять дифференциальную диагностику1, 2 Неспецифические симптомы, характерные для многих заболеваний Менопауза Симптомы Пищевая аллергия Невроз Нейроэндокринная опухоль • Потливость • Приливы • Диарея • Приступообразные боли в животе • Бронхоспазм • Желудочно-кишечное кровотечение • Заболевания сердца Астма Синдром раздраженного кишечника Алкоголизм Пептическая язва Тревожность Тиреотоксикоз Список литературы: 1. Vinik A, Moattari AR. Dig Dis Sci. 1989; 34(3)(suppl): 14 S-27 S. 2. Toth-Fejel S, Pommier RF. Am J Surg. 2004; 187(5): 575 -579.
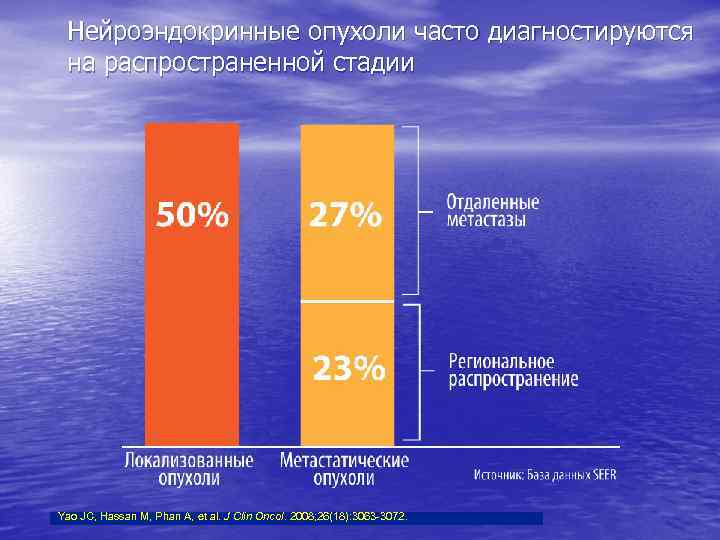
Нейроэндокринные опухоли часто диагностируются на распространенной стадии Yao JC, Hassan M, Phan A, et al. J Clin Oncol. 2008; 26(18): 3063 -3072.
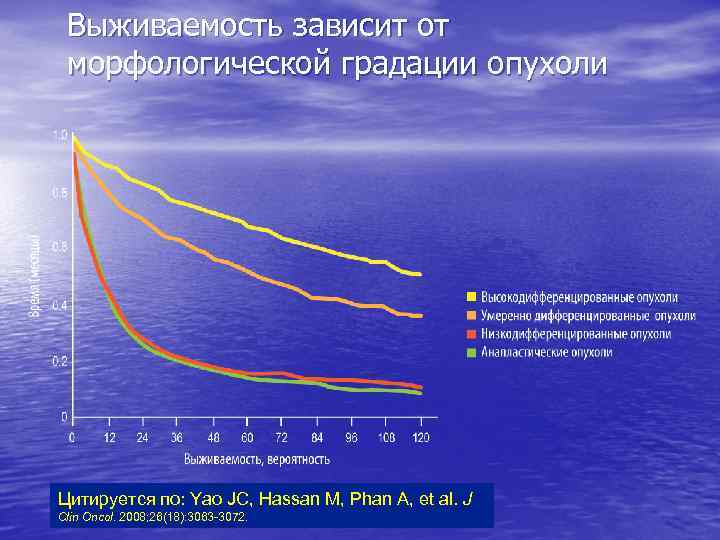
Выживаемость зависит от морфологической градации опухоли Цитируется по: Yao JC, Hassan M, Phan A, et al. J Clin Oncol. 2008; 26(18): 3063 -3072.

Какую информацию мы должны получать от патоморфолога? Минимальные данные от патолога • Степень дифференцировки: • • высоко- или низкодифференцированная опухоль? Иммуногистохимические маркеры: хромогранин А, синаптофизин, специфические пептиды, вырабатываемые опухолевыми клетками* * Для референс-лабораторий Градация: митотический индекс, Ki-67

Выживаемость больных с метастазами нейроэндокринных опухолей в печень подвергшихся хирургическому лечению. Ю. И. Патютко с соавт. 5 лет - 80%
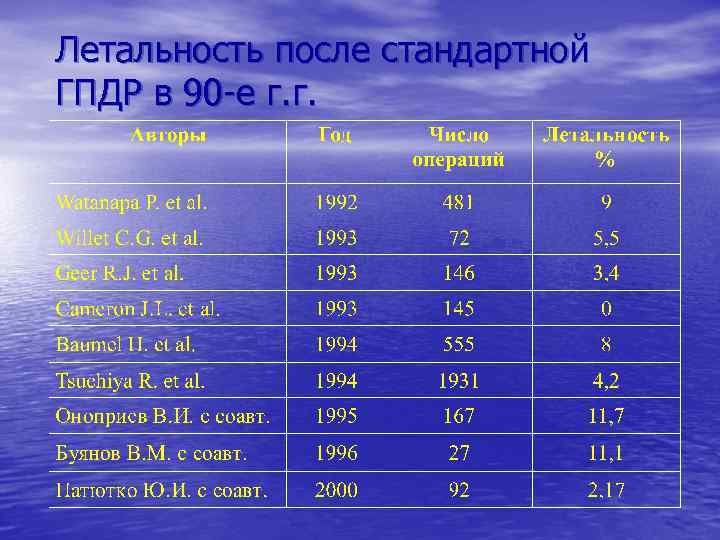
Летальность после стандартной ГПДР в 90 -е г. г.
Курсанты 2012-Сагайдак поджел.ppt