ЛАПАРОСКОПИЧЕСКАЯ ГЕМИКОЛЭКТОМИЯ Подготовили: Хардиков М.










Лапароскопическая гемиколэктомия.ppt
- Количество слайдов: 14
 ЛАПАРОСКОПИЧЕСКАЯ ГЕМИКОЛЭКТОМИЯ Подготовили: Хардиков М. А. (544 гр. ) Жилина Ю. А. (418 гр. )
ЛАПАРОСКОПИЧЕСКАЯ ГЕМИКОЛЭКТОМИЯ Подготовили: Хардиков М. А. (544 гр. ) Жилина Ю. А. (418 гр. )
 ЛАПАРОСКОПИЧЕСКАЯ ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ. Впервые в мире лапароскопическую правостороннюю гемиколэктомию выполнил Jacobs в 1990 году. Техника лапароскопических резекций ободочной кишки включает стандартные этапы: интракорпоральную мобилизацию и деваскуляризацию с последующей резекцией и формированием анастомоза. Показаниями к проведению лапароскопической гемиколэктомии справа являются новообразования правого фланга ободочной кишки, болезнь Крона, в редких случаях - дивертикулез, полипоз и другие заболевания. Операция проводятся под эндотрахеальным наркозом. Положение пациента на операционном столе: пациент укладывается на спину с приподнятыми и разведенными ногами. Операционный стол наклоняется влево. При мобилизации илеоцекального угла стол дополнительно вращается в положение Тренделенбурга (с опущенным головным концом стола 12 градусов), а при работе на поперечно-ободочной кишке – в положение Фовлера (полусидячее положение, головной конец которой поднят на 50 см).
ЛАПАРОСКОПИЧЕСКАЯ ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ. Впервые в мире лапароскопическую правостороннюю гемиколэктомию выполнил Jacobs в 1990 году. Техника лапароскопических резекций ободочной кишки включает стандартные этапы: интракорпоральную мобилизацию и деваскуляризацию с последующей резекцией и формированием анастомоза. Показаниями к проведению лапароскопической гемиколэктомии справа являются новообразования правого фланга ободочной кишки, болезнь Крона, в редких случаях - дивертикулез, полипоз и другие заболевания. Операция проводятся под эндотрахеальным наркозом. Положение пациента на операционном столе: пациент укладывается на спину с приподнятыми и разведенными ногами. Операционный стол наклоняется влево. При мобилизации илеоцекального угла стол дополнительно вращается в положение Тренделенбурга (с опущенным головным концом стола 12 градусов), а при работе на поперечно-ободочной кишке – в положение Фовлера (полусидячее положение, головной конец которой поднят на 50 см).
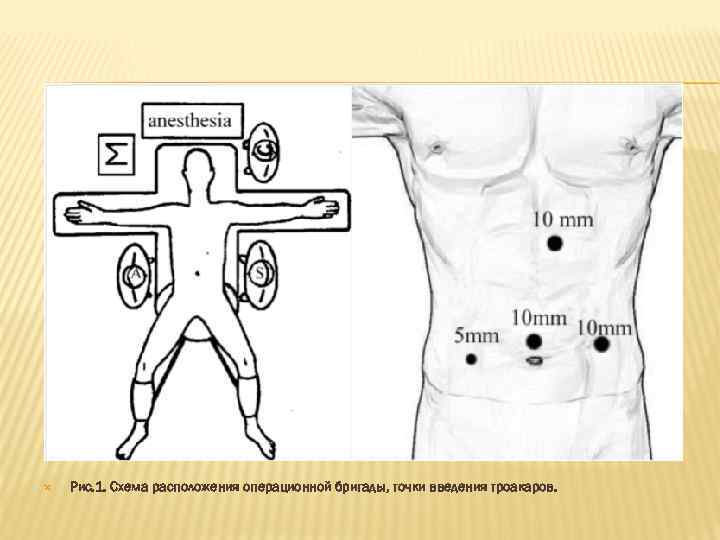
 РАСПОЛОЖЕНИЕ ОПЕРАЦИОННОЙ БРИГАДЫ. Хирург и ассистент с видеокамерой располагаются слева от больного. Второй ассистент встает справа или слева от больного (ближе к головному краю операционного стола (рис. 1). Для удобства можно использовать 2 монитора. Введение троакаров: для выполнения лапароскопической правосторонней гемиколэктомии обычно используется 4 -5 троакаров (рис. 1): - в параумбликальной области, - правой подвздошной области, - в эпигастральной области под мечевидным отростком, - в левом подреберье или левой мезогастральной области.
РАСПОЛОЖЕНИЕ ОПЕРАЦИОННОЙ БРИГАДЫ. Хирург и ассистент с видеокамерой располагаются слева от больного. Второй ассистент встает справа или слева от больного (ближе к головному краю операционного стола (рис. 1). Для удобства можно использовать 2 монитора. Введение троакаров: для выполнения лапароскопической правосторонней гемиколэктомии обычно используется 4 -5 троакаров (рис. 1): - в параумбликальной области, - правой подвздошной области, - в эпигастральной области под мечевидным отростком, - в левом подреберье или левой мезогастральной области.
 Рис. 1. Схема расположения операционной бригады, точки введения троакаров.
Рис. 1. Схема расположения операционной бригады, точки введения троакаров.
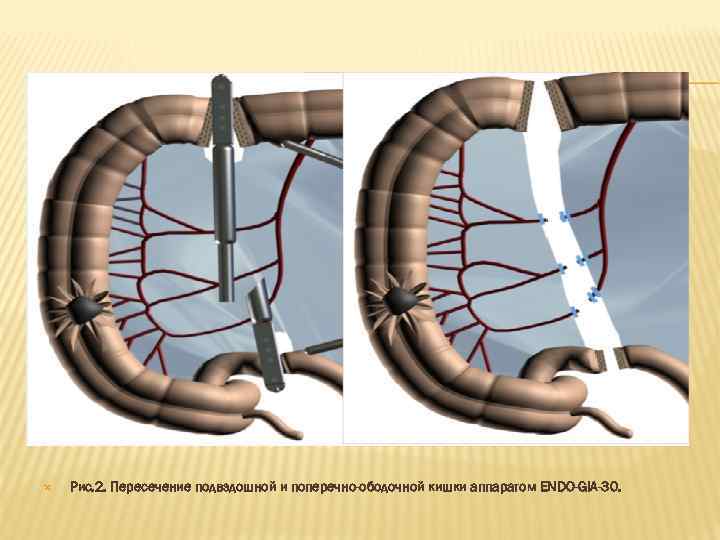
 ТЕХНИКА ОПЕРАЦИИ. Операция начинается с мобилизации слепой и восходящей кишки по правому латеральному каналу, оттягивая правый фланг ободочной кишки медиально и вверх. Продолжая дальнейшее выделение дистальной части восходящей и печеночного изгиба ободочной кишки, тупым и острым путем выделяется и пересекается печеночно-ободочная связка. Затем отодвигается двенадцатиперстная кишка и правый мочеточник. Одновременно с сальником выделяется поперечно-ободочная кишка на нужном участке. Постепенно обнажается забрюшинное пространство. На данном этапе следует быть очень внимательным, чтобы не повредить расположенные рядом органы (правый мочеточник, почка и др. ). Мобилизуется брыжейка правого фланга ободочной кишки. Пересекаются подвздошно-ободочная, правая и нисходящая ветвь средней ободочной артерии. Определяются уровни пересечения подвздошной и поперечно-ободочной кишок, которые выделяются в пределах жизнеспособных участков. Уровень анастомозирования определяется по нескольким признакам, важнейшим из которых является визуально прослеживаемая пульсация краевых сосудов. В этом месте кишка пересекается аппаратом ENDO-GIA-30 -60 (рис. 2).
ТЕХНИКА ОПЕРАЦИИ. Операция начинается с мобилизации слепой и восходящей кишки по правому латеральному каналу, оттягивая правый фланг ободочной кишки медиально и вверх. Продолжая дальнейшее выделение дистальной части восходящей и печеночного изгиба ободочной кишки, тупым и острым путем выделяется и пересекается печеночно-ободочная связка. Затем отодвигается двенадцатиперстная кишка и правый мочеточник. Одновременно с сальником выделяется поперечно-ободочная кишка на нужном участке. Постепенно обнажается забрюшинное пространство. На данном этапе следует быть очень внимательным, чтобы не повредить расположенные рядом органы (правый мочеточник, почка и др. ). Мобилизуется брыжейка правого фланга ободочной кишки. Пересекаются подвздошно-ободочная, правая и нисходящая ветвь средней ободочной артерии. Определяются уровни пересечения подвздошной и поперечно-ободочной кишок, которые выделяются в пределах жизнеспособных участков. Уровень анастомозирования определяется по нескольким признакам, важнейшим из которых является визуально прослеживаемая пульсация краевых сосудов. В этом месте кишка пересекается аппаратом ENDO-GIA-30 -60 (рис. 2).
 Рис. 2. Пересечение подвздошной и поперечно-ободочной кишки аппаратом ENDO-GIA-30.
Рис. 2. Пересечение подвздошной и поперечно-ободочной кишки аппаратом ENDO-GIA-30.
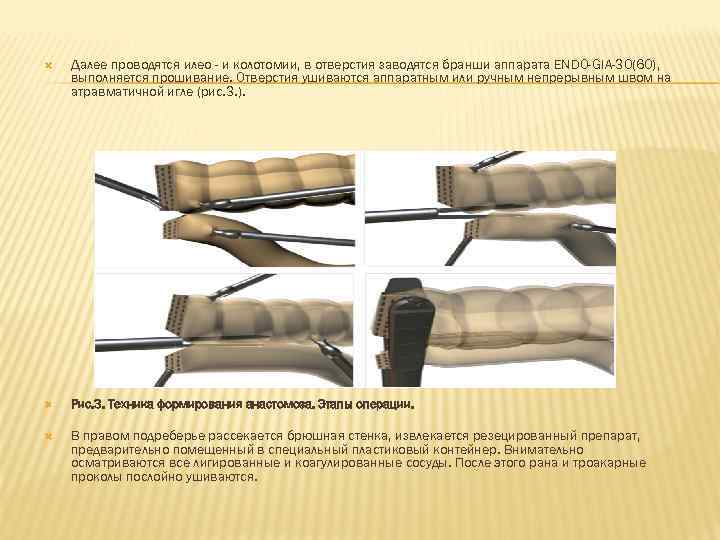
 Далее проводятся илео - и колотомии, в отверстия заводятся бранши аппарата ENDO-GIA-30(60), выполняется прошивание. Отверстия ушиваются аппаратным или ручным непрерывным швом на атравматичной игле (рис. 3. ). Рис. 3. Техника формирования анастомоза. Этапы операции. В правом подреберье рассекается брюшная стенка, извлекается резецированный препарат, предварительно помещенный в специальный пластиковый контейнер. Внимательно осматриваются все лигированные и коагулированные сосуды. После этого рана и троакарные проколы послойно ушиваются.
Далее проводятся илео - и колотомии, в отверстия заводятся бранши аппарата ENDO-GIA-30(60), выполняется прошивание. Отверстия ушиваются аппаратным или ручным непрерывным швом на атравматичной игле (рис. 3. ). Рис. 3. Техника формирования анастомоза. Этапы операции. В правом подреберье рассекается брюшная стенка, извлекается резецированный препарат, предварительно помещенный в специальный пластиковый контейнер. Внимательно осматриваются все лигированные и коагулированные сосуды. После этого рана и троакарные проколы послойно ушиваются.
 ЛАПАРОСКОПИЧЕСКАЯ ЛЕВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ Первую в мире лапароскопическую гемиколэктомию слева выполнил Flower в 1990 году. Данный термин подразумевает удаление 1/2 или 1/3 поперечно-ободочной кишки, селезеночного изгиба, нисходящей и сигмовидной ободочной кишок. При этом остается возможность сохранения дистальной части сигмы. В данном случае формируется трансверзо-сигмоанастомоз. Если же удаляется вся сигмовидная кишка, то соответственно формируется трансверзо-ректальный анастомоз. Существует еще так называемая расширенная левосторонняя гемиколэктомия, при которой верхняя граница резекции достигает проксимальной трети поперечно-ободочной кишки. Показаниями к проведению лапароскопической левосторонней гемиколэктомии и резекции сигмовидной кишки являются новообразования левого фланга ободочной кишки, болезнь Крона, дивертикулез, полипоз, левосторонний мегаколон и другие заболевания. Операции проводятся под эндотрахеальным наркозом. Положение пациента на операционном столе: пациент укладывается на спину с приподнятыми и разведенными ногами. Операционный стол наклоняется вправо. При выделении левого изгиба ободочной кишки и при работе на поперечно-ободочной кишке больной переводится в положение, обратное Тренделенбергу.
ЛАПАРОСКОПИЧЕСКАЯ ЛЕВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ Первую в мире лапароскопическую гемиколэктомию слева выполнил Flower в 1990 году. Данный термин подразумевает удаление 1/2 или 1/3 поперечно-ободочной кишки, селезеночного изгиба, нисходящей и сигмовидной ободочной кишок. При этом остается возможность сохранения дистальной части сигмы. В данном случае формируется трансверзо-сигмоанастомоз. Если же удаляется вся сигмовидная кишка, то соответственно формируется трансверзо-ректальный анастомоз. Существует еще так называемая расширенная левосторонняя гемиколэктомия, при которой верхняя граница резекции достигает проксимальной трети поперечно-ободочной кишки. Показаниями к проведению лапароскопической левосторонней гемиколэктомии и резекции сигмовидной кишки являются новообразования левого фланга ободочной кишки, болезнь Крона, дивертикулез, полипоз, левосторонний мегаколон и другие заболевания. Операции проводятся под эндотрахеальным наркозом. Положение пациента на операционном столе: пациент укладывается на спину с приподнятыми и разведенными ногами. Операционный стол наклоняется вправо. При выделении левого изгиба ободочной кишки и при работе на поперечно-ободочной кишке больной переводится в положение, обратное Тренделенбергу.
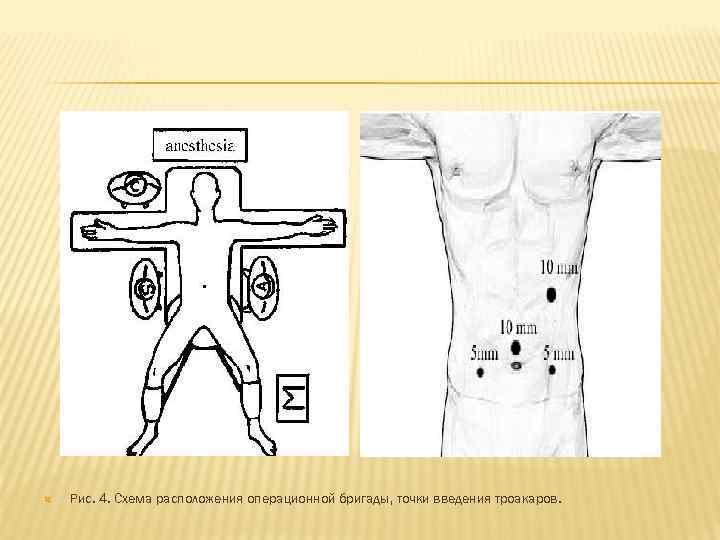
 РАСПОЛОЖЕНИЕ ОПЕРАЦИОННОЙ БРИГАДЫ. Хирург и ассистент с видеокамерой располагаются справа от больного, второй ассистент находится слева, ближе к головному краю операционного стола. Введение троакаров: для выполнения лапароскопической гемиколэктомии слева обычно используется 4 -5 троакаров (рис. 4): - в параумбиликальной области, - в правой подвздошной области, - в эпигастральной области под мечевидным отростком, - в левой подвздошной (мезогастральной) области.
РАСПОЛОЖЕНИЕ ОПЕРАЦИОННОЙ БРИГАДЫ. Хирург и ассистент с видеокамерой располагаются справа от больного, второй ассистент находится слева, ближе к головному краю операционного стола. Введение троакаров: для выполнения лапароскопической гемиколэктомии слева обычно используется 4 -5 троакаров (рис. 4): - в параумбиликальной области, - в правой подвздошной области, - в эпигастральной области под мечевидным отростком, - в левой подвздошной (мезогастральной) области.
 Рис. 4. Схема расположения операционной бригады, точки введения троакаров.
Рис. 4. Схема расположения операционной бригады, точки введения троакаров.
 ТЕХНИКА ОПЕРАЦИИ Техника левосторонней гемиколэктомии и резекции сигмовидной кишки отличаются лишь тем, что при последней не выполняется мобилизация левого фланга. Операцию начинают с мобилизации сигмовидной и нисходящей кишок по левому латеральному каналу, оттягивая левую половину ободочной кишки медиально и вверх. Постепенно обнажается забрюшинное пространство. Мелкие сосуды коагулируются. Продолжая дальнейшее выделение нисходящей и селезеночного изгиба ободочной кишок, следует быть предельно внимательным, чтобы не повредить расположенные рядом селезенку и хвост поджелудочной железы. Кроме того, часто встречаются варианты анатомического строения, когда селезеночный изгиб интимно сращен с нижним полюсом селезенки. Левая половина ободочной кишки отводится латерально. Рассекается брюшинный покров брыжейки сигмовидной кишки по линии предполагаемой резекции. Мобилизуется брыжейка левого фланга ободочной кишки при гемиколэктомии. Лигируются левая ободочная и несколько сигмовидных артерий или нижняя брыжеечная артерия. Определяются уровни пересечения сигмовидной и поперечно-ободочной кишок. Производится резекция дистального края сигмовидной кишки аппаратом ENDO-GIA-30 в области выделенных краев (рис. 5). В левой подвздошной или мезогастральной областях послойно рассекается брюшная стенка. В рану выводится петля сигмы в зоне проксимального края резекции, выделяется необходимый для наложения анастомоза участок кишки. В этом месте кишка пересекается между двумя зажимами, удаляется резецированный препарат. На проксимальный конец накладывается кисетный шов. В просвет кишки вводится головка циркулярного степлера, затягивается кисетный шов, после чего кишка погружается в брюшную полость. Брюшная стенка ушивается.
ТЕХНИКА ОПЕРАЦИИ Техника левосторонней гемиколэктомии и резекции сигмовидной кишки отличаются лишь тем, что при последней не выполняется мобилизация левого фланга. Операцию начинают с мобилизации сигмовидной и нисходящей кишок по левому латеральному каналу, оттягивая левую половину ободочной кишки медиально и вверх. Постепенно обнажается забрюшинное пространство. Мелкие сосуды коагулируются. Продолжая дальнейшее выделение нисходящей и селезеночного изгиба ободочной кишок, следует быть предельно внимательным, чтобы не повредить расположенные рядом селезенку и хвост поджелудочной железы. Кроме того, часто встречаются варианты анатомического строения, когда селезеночный изгиб интимно сращен с нижним полюсом селезенки. Левая половина ободочной кишки отводится латерально. Рассекается брюшинный покров брыжейки сигмовидной кишки по линии предполагаемой резекции. Мобилизуется брыжейка левого фланга ободочной кишки при гемиколэктомии. Лигируются левая ободочная и несколько сигмовидных артерий или нижняя брыжеечная артерия. Определяются уровни пересечения сигмовидной и поперечно-ободочной кишок. Производится резекция дистального края сигмовидной кишки аппаратом ENDO-GIA-30 в области выделенных краев (рис. 5). В левой подвздошной или мезогастральной областях послойно рассекается брюшная стенка. В рану выводится петля сигмы в зоне проксимального края резекции, выделяется необходимый для наложения анастомоза участок кишки. В этом месте кишка пересекается между двумя зажимами, удаляется резецированный препарат. На проксимальный конец накладывается кисетный шов. В просвет кишки вводится головка циркулярного степлера, затягивается кисетный шов, после чего кишка погружается в брюшную полость. Брюшная стенка ушивается.
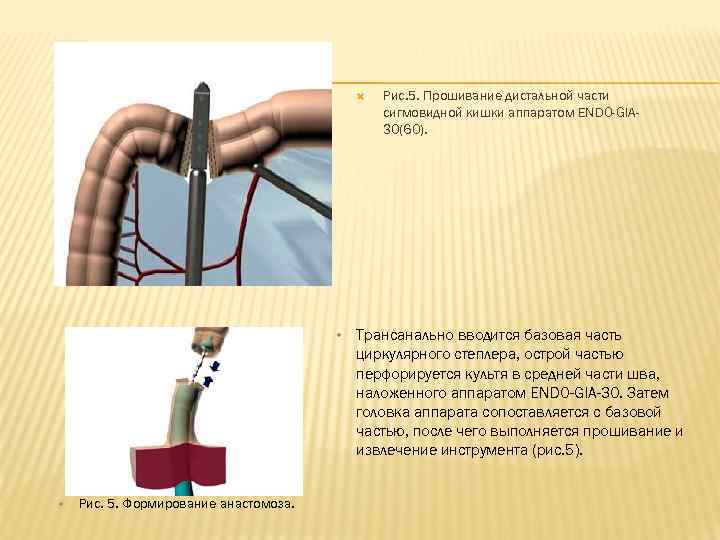
 Рис. 5. Прошивание дистальной части сигмовидной кишки аппаратом ENDO-GIA- 30(60). • Трансанально вводится базовая часть циркулярного степлера, острой частью перфорируется культя в средней части шва, наложенного аппаратом ENDO-GIA-30. Затем головка аппарата сопоставляется с базовой частью, после чего выполняется прошивание и извлечение инструмента (рис. 5). • Рис. 5. Формирование анастомоза.
Рис. 5. Прошивание дистальной части сигмовидной кишки аппаратом ENDO-GIA- 30(60). • Трансанально вводится базовая часть циркулярного степлера, острой частью перфорируется культя в средней части шва, наложенного аппаратом ENDO-GIA-30. Затем головка аппарата сопоставляется с базовой частью, после чего выполняется прошивание и извлечение инструмента (рис. 5). • Рис. 5. Формирование анастомоза.
 ЗАКЛЮЧЕНИЕ Летальность при резекциях различных отделов ободочной кишки составляет 2 -7, 4%. Осложнения встречаются в 5, 0 -20% наблюдений. Несколько реже, чем в открытой хирургии, отмечены несостоятельность анастомоза и нагноения раны, что, вероятно, можно объяснить спецификой доступа (отсутствием большой раны, аппаратной в большинстве случаев техникой формирования межкишечного соустья). Таким образом, лапароскопическая гемиколэктомия сопровождается традиционными для данного доступа преимуществами, связанными с минимальной инвазивностью и травматичностью, снижением частоты развития послеоперационных осложнений и сопровождается уменьшением потребности в наркотических анальгетиках за счет минимальной выраженности болевого синдрома, а также сокращению сроков пребывания больных в стационаре. При этом не происходит роста частоты развития местных рецидивов.
ЗАКЛЮЧЕНИЕ Летальность при резекциях различных отделов ободочной кишки составляет 2 -7, 4%. Осложнения встречаются в 5, 0 -20% наблюдений. Несколько реже, чем в открытой хирургии, отмечены несостоятельность анастомоза и нагноения раны, что, вероятно, можно объяснить спецификой доступа (отсутствием большой раны, аппаратной в большинстве случаев техникой формирования межкишечного соустья). Таким образом, лапароскопическая гемиколэктомия сопровождается традиционными для данного доступа преимуществами, связанными с минимальной инвазивностью и травматичностью, снижением частоты развития послеоперационных осложнений и сопровождается уменьшением потребности в наркотических анальгетиках за счет минимальной выраженности болевого синдрома, а также сокращению сроков пребывания больных в стационаре. При этом не происходит роста частоты развития местных рецидивов.


