Лабораторные тесты в нефрологии.ppt
- Количество слайдов: 78

Лабораторные и инструментальные методы исследования в нефрологии

Клинические методы исследования в нефрологии • Исследование мочи – Общий анализ мочи – Количественная оценка осадка мочи – Оценка концентрационной способности почек – Микроальбуминурия – Суточная потеря белка с мочой • Исследование крови – Клинический анализ крови

Биохимические методы исследования в нефрологии • Исследование крови – – – Общий белок и белковые фракции Мочевина Креатинин Мочевая кислота Холестерин или липидограмма Железо сыворотки, % насыщения трансферрина, ферритин – Электролиты (Na+, K+, Ca++, PO 4++, Mg++) – КОС

Биохимические методы исследования в нефрологии Клиренсовые методы: • Проба Реберга (определение скорости клубочковой фильтрации) • Клиренс мочевой кислоты • Клиренсы электролитов Бактериологическое исследование мочи – Посев мочи (трехкратно)

Общий анализ мочи • Относительнаяплотность мочи • Реакция • Протеинурия • Глюкоза • Осадок мочи: – лейкоциты – эритроциты – цилиндры – кристаллы солей – другие частицы а) световая микроскопия б) фазовоконтрастная микроскопия в) поляризационная микроскопия
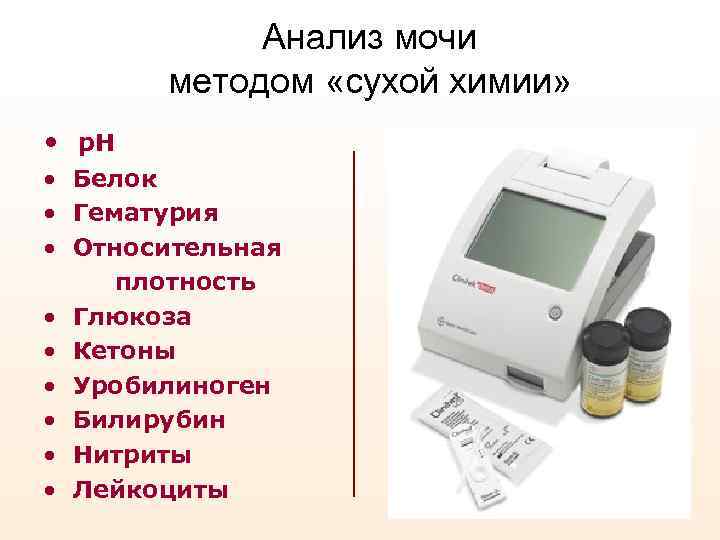
Анализ мочи методом «сухой химии» • р. Н • Белок • Гематурия • Относительная плотность • Глюкоза • Кетоны • Уробилиноген • Билирубин • Нитриты • Лейкоциты

Исследование мочи: Правила сбора мочи: • Туалет наружных половых органов; • Утренняя моча; • Из средней порции.

Общие свойства мочи: • цвет • • прозрачность • • запах реакция относительная плотность мочи Цвет мочи - с/ж в норме, зависит от мочевых пигментов: урохромов А и В, урозеина, уроэтрина, копропорфирина, а также от веществ, происходящих из пигментов крови.

Цвет мочи • • • Бледная моча: несахарный и сахарный диабет хроническая почечная недостаточность Интенсивно окрашенная моча: лихорадка гипертиреоз опухоли Красный цвет мочи: • присутствие эритроцитов. • свободный гемоглобин (под влиянием кислотности мочи Hb переходит в метгемоглобин окрашивание мочи в темно-коричневый цвет) • миоглобин.

Шафранно-желтый цвет мочи: • Билирубинурия. Лекарственные препараты окрашивают мочу: амитриптиллин - в зеленый, имипенем - в коричневый, амидопирин - в красный, хлорохин, рибофлавин - в желтый, фурагин, фурадонин, рифампицин - в оранжевый, аспирин, фенилин, метилдопа - в розовый. Молочно-белый цвет мочи: – Хилурия (при образовании фистулы между лимфатической системой и мочевой системой) Причины: • паразитарные (закупорка лимфатических сосудов паразитами: филяриями). • непаразитарные (опухоли, травмы, туберкулез). – Липурия.

ХИЛУРИЯ Анастомоз между лимфатическими сосудами и мочевыми путями приводит к хронической потере белка и хиломикронов в мочу. Может вызывать гипопротеинемию, похудание, поясничную боль. Сгустки могут вызвать обструкцию мочевых путей и провоцировать инфекцию. Этиология – врожденная или приобретенная • аномалии лимфатической системы, аневризмы сосудов • филяриоз, шистозомиаз • туберкулез • травма • сахарный диабет • опухоли (метастазы в лимфатические узлы) • абсцессы • пернициозная анемия

Хилурия - анастомоз между лимфатическими сосудами и мочевыми путями Klemm et al. , NDT, 1999, 14: 231

Реакция мочи - в норме слабо-кислая (p. H - 4, 5 -8, 5). Обусловлена секрецией ионов H+ и реабсорбцией HCO 3 -. • Зависит от пищи: мясной - кислая, овощной и фруктовой диете, приеме ошелачивающих средств - щелочная. Щелочная моча м. б при: • почечном канальцевом ацидозе (ПКА) как при наследственном, так и при вторичном (при интерстициальном нефрите, первичном билиарном циррозе, СКВ, с-ме Шегрена). ПКА I типа - нарушение экскреции ионов H+ в дистальном отделе нефрона (нарушение подкисления мочи), ПКА II типа - снижение реабсорбции HCO 3 - в проксимальном канальце. Диф. диагностика: NH 4 Cl - 12 г/сут. - 3 дня. При дистальном ПКА - p. H снижается до 6, 0 -6, 5, при проксимальном ПКА - p. H снижается ниже 5, 5. • острый респираторный алкалоз и метаболический алкалоз (при потере H+ и Cl- ).

Резко кислая моча: • подагра, • лихорадка, • все виды ацидоза (кроме ПКА), • гипокалиемия. Кислая моча (p. H 5, 5) предрасполагает к образованию уратных камней Щелочная моча - к образованию оксалатных (могут быть и в кислой моче) и фосфатных камней. Определение относительной плотности мочи и осмоляльности крови и мочи. Относительная плотность мочи - определяют с помощью урометра, но более точный метод - определение осмоляльности мочи (по точке замерзания). – У здорового человека плотность мочи (1002 - 1030) зависит от количества употребляемой жидкости, потоотделения и т. д.

Относительная плотность мочи (ОПМ) • Методы определения: гидрометрический, рефрактометрический, тестовыми полосками • ОПМ > 1018 отражает сохранную концентрационную способность почек • ОПМ не совсем точно коррелирует с осмоляльностью мочи • 1001 – 1035 – 50 - 1000 м. Осм/кг • 1010 – изостенурия (Uosm = Posm) • ОПМ увеличивают: белок, глюкоза, рентгеноконтрастные вещества • Изостенурия: осмотический диурез при глюкозурии, прием диуретиков, постобструкционный диурез • Гипостенурия (1004 и ниже) – при водном диурезе (гипергидратация или несахарный диабет)

• Гипо- и изостенурия является показателем изменений эпителия канальцев и может иметь место при: • тубулоинтерстициальных нефропатиях, • ХПН, • несахарном диабете.

Для оценки функции почек определение относительной плотности мочи Снижение относительной плотности мочи наблюдается при: • старении, избыточном потреблении жидкости, малосолевой и малобелковой диете, применении диуретиков, а также при гипофизарной недостаточности со снижением уровня АДГ, при канальцевых дисфункциях, тубулоинтерстициальном нефрите, поликистозе, гидронефрозе почек, ХПН. • Повышение относительной плотности мочи характерно для: • Сахарного диабета, • лихорадочных состояний, • диареи.

Элементы осадка мочи: Органические: эпителиальные клетки, лейкоциты, эритроциты, цилиндры. Неорганические: различные соли.

Эпителиальные клетки Клетки плоского эпителия - происходят из нижних отделов мочевого тракта (мочевого пузыря, уретры, у - влагалища). В норме число клеток - 1 -2 в поле зрения. Число клеток плоского эпителия возрастает при : • воспалении нижних мочевых путей, • прохождении камня, • выведении лекарств. Клетки цилиндрического эпителия - отделяется от многослойного эпителия нижних мочевых путей, а также мочеточника. Клетки почечного канальцевого эпителия - в моче от 14 до 39% всех клеточных элементов. Наблюдаются при: • канальцевом некрозе, • тубулоинтерстициальном нефрите, • хроническом гломерулонефрите (волчаночном нефрите с НС). • амилоидозе почек.
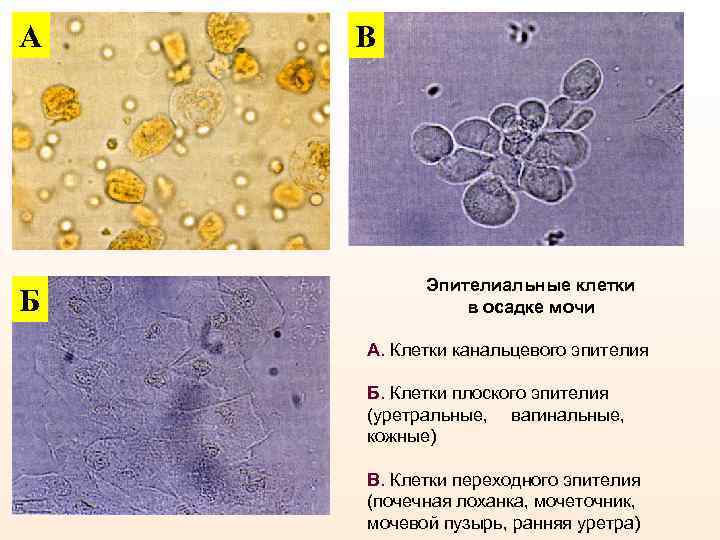
А Б В Эпителиальные клетки в осадке мочи А. Клетки канальцевого эпителия Б. Клетки плоского эпителия (уретральные, вагинальные, кожные) В. Клетки переходного эпителия (почечная лоханка, мочеточник, мочевой пузырь, ранняя уретра)

Лейкоцитурия В моче здоровых: у - до 5 -6 L в п/зрения, у - 0 -1 в п/зрения. Степень лейкоцитурии определяют с помощью пробы по Нечипоренко. (норма до 4000 в 1 мл). Для диффренциальной. диагностики L-урии из нижних мочевых путей или из почек применяют 2 -х стаканную пробу. Массивная пиурия - всегда инфекция. Диагностический титр - 1 х 105/л. Лейкоцитурия от 30 до 50 в п/зр может быть асептической (при обострении хронического гломерулонефрита, амилоидозе, хроническом отторжении почечного трансплантата). Посев мочи для диагностики бактериальной лейкоцитурии.

Цилиндры • Гиалиновые • Восковидные • Эритроцитарные • Лейкоцитарные • Зернистые • Жировые Основу цилиндров составляет белок Тамма-Хорсфолла, который секретируется эпителием восходящего колена петли Генле. Цилиндрообразование происходит в дистальном отделе нефрона (исключая цилиндры из легких цепей при миеломной болезни, которые формируются в проксимальном отделе нефрона). Гиалиновые цилиндры - состоят из белка Тамма-Хорсфолла – гликопротеина с очень высокой молекулярной массой, который синтезируется и секретируется клетками восходящей части петли Генле и дистальными канальцами). У здоровых не более 100 в 1 мл мочи. Могут быть при: после физической нагрузки, в утренней порции концентрированной мочи, лихорадке, острой сердечной недостаточности, наличии дегидратации, приеме лекарств: фуросемид, этакриновая кислота.
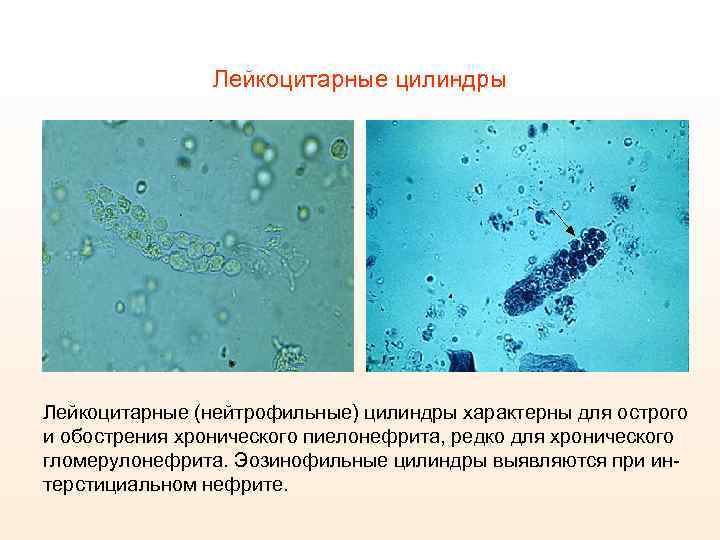
Лейкоцитарные цилиндры Лейкоцитарные (нейтрофильные) цилиндры характерны для острого и обострения хронического пиелонефрита, редко для хронического гломерулонефрита. Эозинофильные цилиндры выявляются при интерстициальном нефрите.
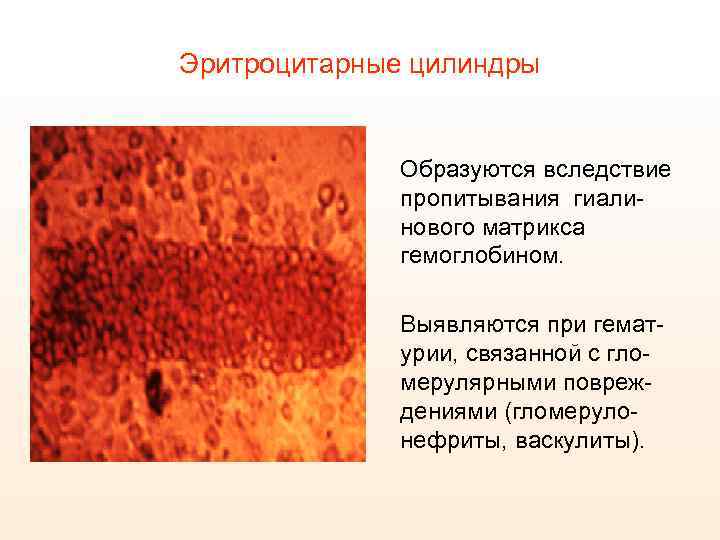
Эритроцитарные цилиндры Образуются вследствие пропитывания гиалинового матрикса гемоглобином. Выявляются при гематурии, связанной с гломерулярными повреждениями (гломерулонефриты, васкулиты).
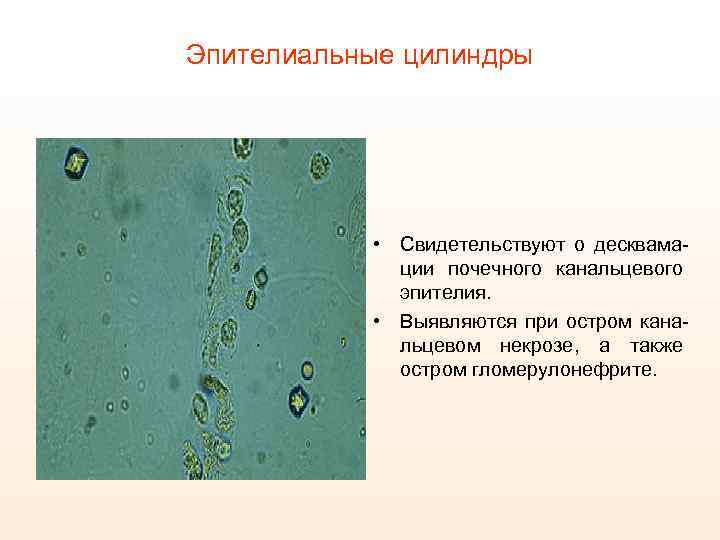
Эпителиальные цилиндры • Свидетельствуют о десквамации почечного канальцевого эпителия. • Выявляются при остром канальцевом некрозе, а также остром гломерулонефрите.
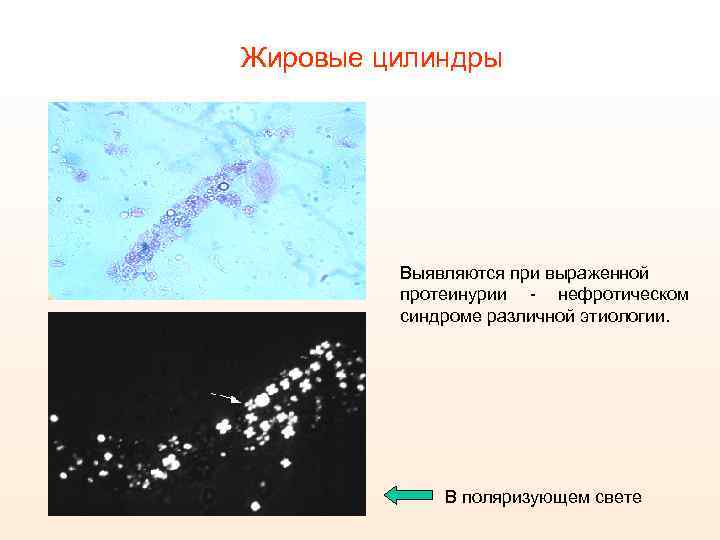
Жировые цилиндры Выявляются при выраженной протеинурии - нефротическом синдроме различной этиологии. В поляризующем свете
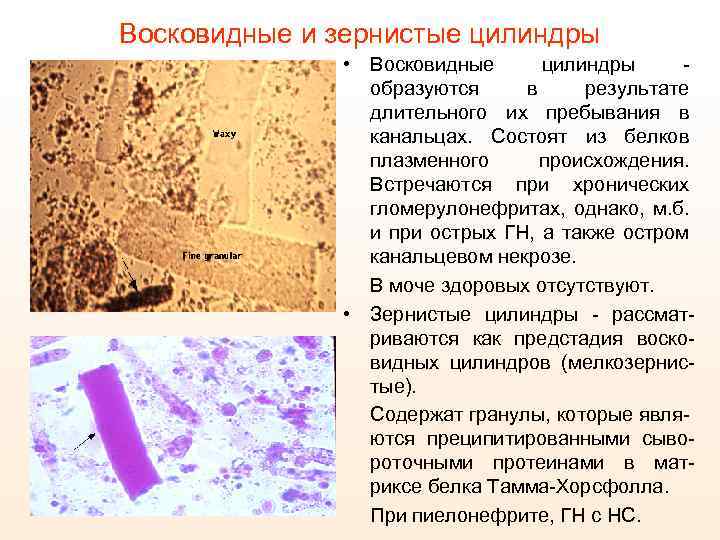
Восковидные и зернистые цилиндры • Восковидные цилиндры образуются в результате длительного их пребывания в канальцах. Состоят из белков плазменного происхождения. Встречаются при хронических гломерулонефритах, однако, м. б. и при острых ГН, а также остром канальцевом некрозе. В моче здоровых отсутствуют. • Зернистые цилиндры - рассматриваются как предстадия восковидных цилиндров (мелкозернистые). Содержат гранулы, которые являются преципитированными сывороточными протеинами в матриксе белка Тамма-Хорсфолла. При пиелонефрите, ГН с НС.

Кристаллы мочевой кислоты Образуются только в кислой среде
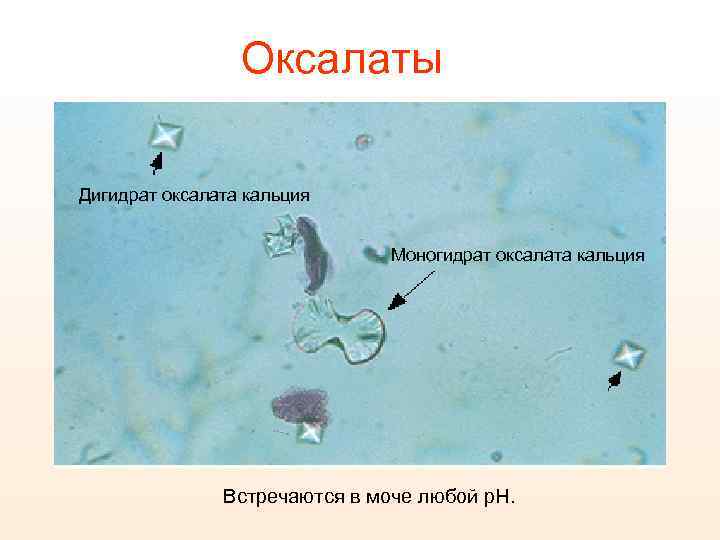
Оксалаты Дигидрат оксалата кальция Моногидрат оксалата кальция Встречаются в моче любой p. H.
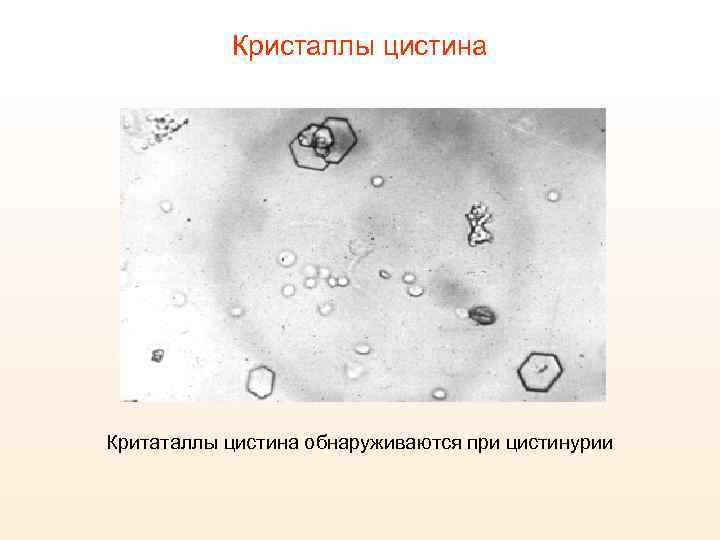
Кристаллы цистина Критаталлы цистина обнаруживаются при цистинурии
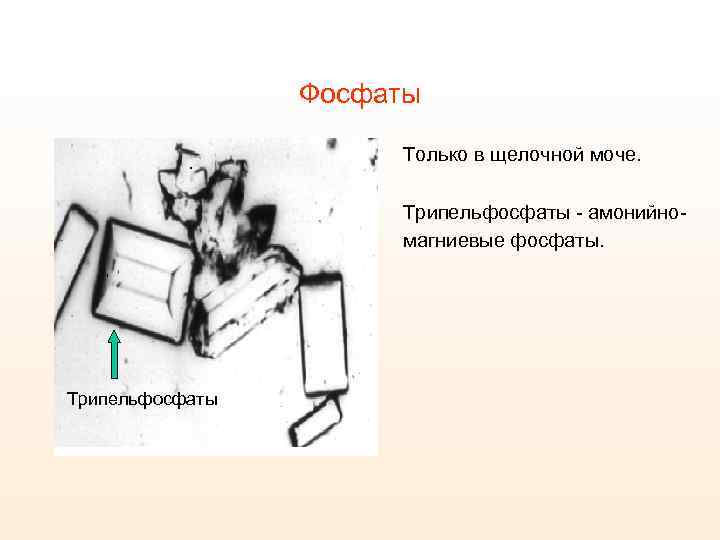
Фосфаты Только в щелочной моче. Трипельфосфаты - амонийномагниевые фосфаты. Трипельфосфаты

Гематурия В осадке мочи здоровых лиц могут обнаруживаться единичные эритроциты (0 -1 в п/зр). Гематурия бывает различной как по интенсивности (макро- и микрогематурия), так и по происхождению (из мочевых путей, почечная, не связанная с органами мочевой системы – гипокоагуляционная). Макрогематурию определяют при осмотре по изменению цвета мочи. Моча с примесью крови мутная (вид мясных помоев) в отличие от мочи с содержанием кровяных пигментов (гемоглобин, метгемоглобин) и миоглобина, которая без наличия форменных элементов сохраняет как правило прозрачность. Для разграничения гематурии, гемоглобинурии и миоглобинурии применяют химические пробы на гемоглобинтолуидиновую и бензидиновую пробы, основанные на пероксидазной активности гемоглобина, пробу с сульфатом аммония на осаждение гемоглобина: гемоглобин преципитирует, а миоглобин остается в растворенном виде, т. е. при гемоглобинурии моча светлеет, а при миоглобинурии по-прежнему окрашена.

Иммуноэлектрофорез в агаровом геле используется для обнаружения даже самых малых концентраций гемоглобина и миоглобина. Окончательно наличие эритроцитов должно быть подтверждено при микроскопическом исследовании осадка мочи. Микрогематурия – содержание эритроцитов в осадке мочи до 100 в поле зрения и не отражается на цвете мочи. Для выявления микрогематурии используют способ исследования осадка мочи, а также количественые методы с изучением осадка мочи в динамике. Эритроциты, обнаруживаемые в моче, могут быть неизмененными и измененными. Неизменные (свежие) эритроциты – круглые безъядерные клетки. Измененные эритроциты в зависимости от реакции и плотности мочи могут иметь вид бесцветных одно- или двухконтурных колец (тени эритроцитов) или форму неровных с зазубренными краями дисков.

Количественная оценка осадка мочи 1. Проба Аддиса. Каковского – число эритроцитов/лейкоцитов в суточной моче В настоящее время 2. Проба Амбюрже – число эритроцитов/ не используются лейкоцитов в моче/мин 3. Проба Нечипоренко – число эритроцитов/ лейкоцитов/цилиндров в 1 мл мочи

Гематурия – частый симптом заболеваний почек и мочевыводящий путей, но возникает иногда и у практически здоровых лиц после больших физических нагрузок, наблюдается при тромбоцитопении и тромбоцитопатии, гемофилии, ДВСсиндроме, передозировке антикоагулянтов. Для разграничения гематурии из нижних мочевых путей и почечной гематурии, помимо инструментальных методов иследования (цистоскопия, в/в урография, эхо- и сцинтиграфия), применяют трехстаканную пробу. Наличие крови только в первой порции выпущенной мочи (инициальная гематурия) свидетельствует о поражении начальной части уретры (травма, язвенно-воспалительные процессы, опухоль). Появление крови в третьей порции (терминальная гематурия) наблюдается при различных заболеваниях мочевого пузыря, мочеточников, почечных лоханок, почек.

Тотальная макрогематурия: • Геморрагические циститы (в том числе туберкулезной и паразитарной этиологии) • Камни мочевого пузыря • Опухоли мочевого пузыря (внезапная бессимптомная (безболевая) макрогематурия) Гематурия происходящая из почки или почечная гематурия. Её механизм может быть связан с механическим повреждением и деструктивными процессами в почечной ткани, с почечной венной гипертензией – нарушением венозного оттока и развитием венознолоханочного рефлюкса, некротизирующим почечным ангиитом, приобретенным (при иммунном воспалении) или наследственным поражением клубочковой базальной мембраны, почечной внутрисосудистой коагуляцией, токсическим или воспалительным поражением интерстиция и канальцевого эпителия.

Почечная гематурия Макрогематурия • нефрологические заболевания: – – острый гломерулонефрит Ig A-нефропатия С-м Гудпасчера люмбалгическигематурический синдром • урологические заболевания: – – – травмы опухоли камни почек нефроптоз аномалии развития сосудов тромбоз почечных вен Микрогематурия • нефрологические заболевания: – первичный гломерулонефрит – наследственные нефриты – нефриты при системных заболеваниях – алкогольная и подагрическая нефропатии – лекарственные поражения почек

• По клиническим особенностям гематурия при урологических заболеваниях бывает, как правило, односторонней, часто изолированной и болевой. Гематурия при нефропатиях двусторонняя обычно безболевая, сочетается с протеинурией (цилиндрурией). Но при болезни Берже (гематурический нефрит) иногда может сопровождаться болью. • Для разграничения так называемой гломерулярной и негломерулярной гематурии проводят исследование структуры эритроцитов в фазово-контрастном микроскопе. Выявление в моче более 80 % измененных эритроцитов с неравномерной разорванной мембраной указывает на гломерулярный генез гематурии (гломерулонефриты). Обнаружение более 80 % неизмененных правильной формы и размеров эритроцитов свидетельствует о негломерулярном происхождении гематурии, т. е о наличии урологического заболевания. Смешанная гематурия – когда нельзя определить источник гематурии. Исследованиями последних лет установлено, что высокоспецифичным в определении гломерулярной гематурии является обнаружение в моче акантоцитов (эритроциты с неровной волнистой поверхностью). В количестве не менее 5% всех эритроцитов мочи они выявляются только при гломерулонефрите.
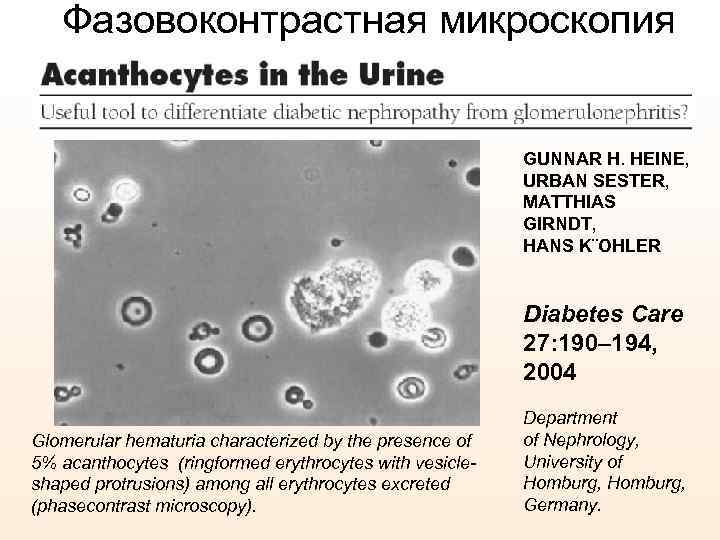
Фазовоконтрастная микроскопия GUNNAR H. HEINE, URBAN SESTER, MATTHIAS GIRNDT, HANS K¨OHLER Diabetes Care 27: 190– 194, 2004 Glomerular hematuria characterized by the presence of 5% acanthocytes (ringformed erythrocytes with vesicleshaped protrusions) among all erythrocytes excreted (phasecontrast microscopy). Department of Nephrology, University of Homburg, Germany.

Протеинурия – выделение белка с мочой в количестве, превышающем нормальные значения (50 мг/сут). Для его определения применяют нефелометрию или рефрактометрию, которые определяют белок в количестве, превышающем 20 мг/сут. Более точными являются биуретовый метод и метод Кьельдаля, определяющие количество белка в тканях и жидкостях по азоту (азотометрический метод). С помощью таких методов в моче могут быть выявлены различные низкомолекулярные белки (преальбумин, 1 -кислый гликопротеин, 2 микроглобулин, 2 -антитрипсин, -липопротеин, сидерофилин, церулоплазмин, трансферрин, легкие цепи иммуноглобулинов), а также высокомолекулярные ( 2 -макроглобулин, -глобулин). Выделение белка в количестве 30 -50 мг/сут. является физиологической нормой. У здоровых лиц в сутки фильтруется около 0, 5 г альбумина, и большая часть белка реабсорбируется в проксимальных канальцах. В то же время некоторые белки секретируются в мочу клетками канальцевого эпителия (уропротеин Тамма-Хорсфолла).

Протеинурия возникает за счет повышения фильтрации белков через клубочковый капиллярный фильтр, а также снижения канальцевой реабсорбции профильтрованных белков. В норме проникновение плазменных белков в мочевое пространство препятствуют анатомический барьер: • структура гломерулярного фильтра, • электростатический заряд капиллярной стенки и гемодинамические силы. Стенку клубочковых капилляров составляют эндотелиальные клетки с отверстиями между клетками (фенестрами), трехслойная базальная мембрана, а также эпителиальные клетки (подоциты) и порами между ними диаметром 4 нм. Плазменные белки малого размера (лизоцим, 2 -микроглобулин, рибонуклеаза, легкие цепи иммуноглобулинов) легко проходят через эти поры в пространство капсулы клубочка, а затем полностью реабсорбируются эпителием извитых канальцев.

• Клубочковая протеинурия - наиболее частая форма протеинурии, связанная с нарушением клубочкового фильтра. Наблюдается при гломерулонефритах (первичных и при системных заболеваниях), амилоидозе почек, диабетическом гломерулосклерозе, тромбозе почечных сосудов, атеросклеротическом нефросклерозе. Выделяют селективную и неселективную протеинурию. - Селективная - протеинурия с молекулярной массой белков не выше 65 000 (представлена альбумином). - Неселективная - протеинурия с средне- и высокомолекулярной массой белков ( 2 -макроглобулин, -липопротеиды, -глобулины). Прогностически более неблагоприятна.

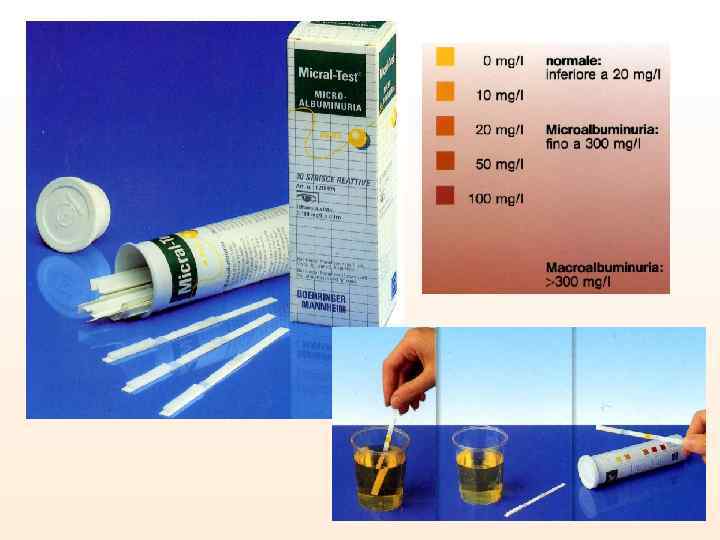
- Микроальбуминурия - выделение с мочой минимального количества альбумина. Является первым симптомом диабетической нефропатии, отторжения почечного трансплантата, поражение почек при артериальной гипертензии. • Для диагностики микроальбуминурии используются: – диагностические реактивные полоски – радиоиммунный анализ. • Нормальные значения: < 30 мг/сут.

• Канальцевая протеинурия - возникает при снижении способности проксимальных канальцев реабсорбировать плазменные низкомолекулярные белки, профильтрованные в нормальных клубочках. Количество выделяемого белка превышает 2 г/сут. Представлена белками с низкомолекулярной массой (лизоцим, 2 -микроглобулин, легкие цепи Ig). Встречается при интерстициальном нефрите, пиелонефрите, остром канальцевом некрозе и т. д. ). Для определения в моче канальцевой протеинурии исследуют 2 -микроглобулин (норма - 0, 4 мкг/л), реже лизоцим или 1 -микроглобулин. • Протеинурия переполнения. Повышенная экскреция белка может наблюдаться при воздействии внепочечных факторов: при повышенном образовании плазменных низкомолекулярных белков, которые фильтруются нормальными клубочками в количестве, превышающем способность канальцев к реабсорбции. • Миеломная болезнь • Миоглобинурия • Лизоцимурия (у больных с лейкозами) • введение больным с нефротическим синдромом альбумина.

Функциональные протеинурии ортостатическая идиопатическая лихорадочная протеинурия напряжения протеинурия при ожирении Для ортостатической протеинурии характерно появление белка в моче при длительном стоянии, ходьбе с быстрым его исчезновением при изменении положении тела на горизонтальное. Механизм развития: Связан с неадекватным усилением внутрипочечной гемодинамики на изменение положения. Особенности: - Протеинурия не больше 1 гр/сут, - Клубочковая - Чаще в юношеском возрасте и исчезает у 1/2 больных через 5 -10 лет.

Критерии диагностики ортостатической протеинурии: • возраст пациентов 13 -20 лет, • изолированный характер протеинурии, отсутствие других признаков поражения почек (изменения мочевого осадка, повышение АД, изменение сосудов глазного дна). • Исключительно ортостатический характер протеинурии (при исследовании мочи в положении лежа -белок отсутствует). Ортостатическая проба: Мочу собирают утром, перед вставанием с постели, а затем через 1 -2 ч пребывания в вертикальном положении. Идиопатическая протеинурия - встречается в юношеском возрасте, обнаруживается у здоровых лиц и не определяется при повторном исследовании. Лихорадочная протеинурия - возникает при лихорадочных состояниях (особенно у детей и лиц старческого возраста). Имеет гломерулярный характер. Механизм развития: повышение клубочковой фильтрации с преходящим поражением клубочкового фильтра иммунными комплексами.

ОПРЕДЕЛЕНИЕ СОСТАВА МОЧИ МЕТОДОМ «СУХОЙ ХИМИИ» • р. Н: физиологический уровень 4, 5 - 8, 0 – определяется в свежей моче (р. Н растет от потери СО 2 и расщепления мочевины бактериями, снижается от расщепления бактериями глюкозы) – тестовые полоски недостаточно точны для диагноза канальцевого ацидоза • Белок следы 1+ 2+ 3+ 4+ - 50 -200 мг/л - 300 мг/л - 1000 мг/л - 3000 мг/л > 20000 мг/л – Щелочная моча дает ложноположительные результаты – Тестовые полоски воспринимают преимущественно альбумин – Для определения микроальбуминурии существуют

ОПРЕДЕЛЕНИЕ СОСТАВА МОЧИ МЕТОДОМ «СУХОЙ ХИМИИ» • Гематурия – метод основан на пероксидазной активности гемоглобина – свободный гемоглобин дает диффузную окраску, эритроциты - точечную – ложноположительный результат - гипохлорит, povidoneiodine, пероксидаза бактерий – ложноотрицательный результат - аскорбиновая кислота – положительную реакцию дает и миоглобин – при гемолизе кровь окрашена, при миоглобинемии/урии - нет • Относительная плотность – применяются реагенты, измеряющие ионную силу раствора (они не реагируют на глюкозу и радиоконтрастные препараты)

ОПРЕДЕЛЕНИЕ СОСТАВА МОЧИ МЕТОДОМ «СУХОЙ ХИМИИ» • Билирубин – реакция с диазониевыми солями – в норме конъюгированный билирубин в моче отсутствует – ложноположительный результат: хлорпромазин, феназопиридин • Нитриты – грам- бактерии переводят нитрат в нитрит, который активирует хромоген – ложноотрицательный результат: энтерококки и другие бактерии, не производящие нитрит, аскорбиновая кислота, если моча находится в мочевом пузыре менее 4 часов • Лейкоциты – эстераза гранулоцитов освобождает пирроловые аминоэстеры, свободный пиррол реагирует с хромогеном – тест положителен при 5 -15 лейкоцитах в п/зрения при 400 х – ложноположительный результат: загрязнение вагинальным секретом – ложноотрицательный: глюкозурия, высокая плотность мочи, цефалексин, тетрациклин, высокий уровень оксалата

ОПРЕДЕЛЕНИЕ СОСТАВА МОЧИ МЕТОДОМ «СУХОЙ ХИМИИ» • Глюкоза – глюкозооксидаза катализирует образование Н 2 О 2, которая реагирует с пероксидазой и хромогеном – чувствительность снижается при высокой концентрации аскорбиновой кислоты и кетокислот • Кетоны – реакция ацетоацетата с нитропруссидом – ацетон и бета-оксибутират не определяются – ложноположительный результат дает леводопа • Уробилиноген – реакция Эрлиха с диэтиламинобензальдегидом (розовый цвет) – экскреция снижена при обструкционной желтухе, но высока при других желтухах – ложноположительную реакцию дают сульфаниламиды

МИКРОСКОПИЯ ОСАДКА МОЧИ • 12 мл мочи центрифугируют 5 мин. при 1500 -2000 об/мин (450 g) • Супернатант сливается • Осадок ресуспендируется в нескольких оставшихся каплях мочи • Капля мочи покрывается покровным стеклом • Осмотр при 100 х и 400 х (10 репрезентативных полей)

Исследование крови • Клинический анализ крови. • Биохимический анализ крови: креатинин; мочевина; мочевая кислота; общий белок + белковые фракции; холестерин/липидограмма, фибриноген; электролиты крови: натрий, кальций, хлор, фосфор); • Кислотно-основное состояние; • Иммунологические тесты: иммуноглобулины G, A, M; комплемент, антитела.

Показатели азотистого обмена • Креатинин - конечный продукт метаболизма мышечного белка креатинфосфата. • Креатинфосфат креатинин • В крови: 0, 115 ммоль/л; 0, 97 ммоль/л; • Мочевина - конечный продукт метаболизма белков (90 % азота выделяется в виде мочевины). В крови - 4, 2 - 8, 3 ммоль/л. • Мочевина может повышаться за счет усиленного катаболизма белков или при высоком потреблении белка с пищей.

Показатели азотистого обмена • Мочевая кислота - конечный продукт азотистого обмена. Образуется результате метаболизма эндогенных нуклеиновых кислот (80 %) и 20 % из пуринов, поступающих с пищей. • Содержание в крови: 0, 27 -0, 48 ммоль/л, 0, 18 -0, 38 ммоль/л 500 -700 мг мочевой кислоты выводится почками ежедневно. • Клиренс мочевой кислоты (мл/мин): – собирается моча за 1 сут; – кровь на мочевую кислоту.

Функциональные методы исследования почек

Исследование скорости клубочковой фильтрации • СКФ - ультрафильтрация воды и компонентов плазмы крови через клубочковый фильтр в единицу времени. • СКФ - показатель количественной характеристики функции почек. • Для измерения СКФ используют клиренс веществ, которые в процессе транспорта через почки только фильтруются (креатинин). • Проба Реберга - определение СКФ.

СКФ снижается: • При заболеваниях почек: • При заболеваниях, не связанных с почечной – хронический ГН (при патологией снижение КФ сморщивании почек), обусловлено гемодина– артериолонефросклероз мическими факторами: вследствие длительной и тяжелой АГ, – хронический пиелонефрит, – амилоидоз почек. Величина КФ снижена преимущественно за счет уменьшения количества функционирующих нефронов – шок, гиповолемия, – выраженная сердечная недостаточность и уменьшение сердечного выброса, – дегидратация, – при обструкции уретры (обструктивная уремия) и гипертрофии предстательной железы.

Повышение СКФ • наблюдается при нефротическом синдроме, на ранних стадиях СД, при ГБ, СКВ.

Formulas for Estimating GFR in Adults* Abbreviated MDRD study equation GFR (m. L per minute per 1. 73 m 2) =186 х (SCr) -1. 154 х (age) -0. 203 х (0. 742, if female) х (1. 210, if black) Cockcroft-Gault equation CCr (m. L per minute) = (140 – age) х weight х (0. 85, if female) 72 х SCr GFR =glomerular filtration rate; MDRD =Modification of Diet in Renal Disease; SCr =serum creatinine concentration; CCr =creatinine clearance. *—For each equation, SCr is in milligrams per deciliter, age is in years, and weight is in kilograms.

Оценка концентрационной способности почек Проба сухоедением Проба Зимницкого в клинической практике не применяется

• Функциональные нагрузочные пробы на концентрирование мочи: – Проба сухоедением (24 ч и 18 ч); • Для более ранней диагностики нарушения концентрационной способности почек. • Все пробы основаны на том, что больной в течение того или иного времени не получает воду, но получает сухую пищу. • При этом собираются отдельные порции мочи, в которых определяют количество выделенной мочи и ее относительную плотность.

Методика проведения пробы сухоедением · Пробу с 36 -часовой депривацией (применяют редко). В порции мочи, выделенной за последние 12 ч относительная плотность у здоровых увеличивается до 1025 -1040, осмоляльность мочи достигает 900 -1200 мосмоль/кг, скорость диуреза снижается до 0, 5 мл/мин. · Пробу с 24 -часовой депривацией применяют редко. Относительная плотность у здоровых увеличивается до 1022 -1032, осмоляльность мочи – 900 -1200 мосмоль/кг. · В основном приеменяют пробу с 18 -часовой депривацией. Относительная плотность у здоровых составляет 10201024, осмоляльность мочи 800 -1000 мосмоль/кг. Больные с 13 ч прекращают прием жидкости. Сбор мочи в 7 -8 -9 ч. • В норме за сутки выделяется 300 -500 мл мочи, причем ее количество в отдельных порциях падает до 30 -60 мл.

Проба на разведение мочи • Функциональные пробы на разведение мочи характеризуют способность почек максимально разводить мочу в условиях искусственной гипергидратации. • Больной выпивает воду из рассчета 22 мл/кг в течение 30 мин. Затем в течение 4 ч собирает мочу. При хорошей деятельности почек за первые 2 ч выделяются 60% выпитой жидкости, а за 4 ч практически вся выпитая жидкость выводится. При этом отмечается резкое нарастание диуреза, который за 90 мин исследования составляет 11 -15 мл/мин, после чего снижается. • Далее оценивается минимальная осмоляльность мочи, которая снижается до 50 -70 мосмоль/кг, и относительная плотность мочи, которая снижается до 1003.

Иммунологические методы

Твердофазный иммуноферментный анализ - используется для количественной оценки антигенов и антител. 1) исследуемую жидкость вносят в лунки планшета с сорбированным на них антигеном. 2) во время инкубации антитела связываются с антигеном. 3) планшет отмывают от несвязавшихся антител и добавляют вторые антитела, меченные ферментом. 4) планшет вновь отмывают, добавляют субстрат фермента и хромоген (вещество, меняющее окраску). 5) под действием продукта ферментативной реакции хромоген меняет окраску. Концентрацию антител в пробе определяют по оптической плотности окрашенного раствора. Применение: для определения противовирусных антител, антител к ВИЧ, цитокинов и иммуноглобулинов (подклассы Ig G, Ig E), антифосфолипидных антител, антител к базальной мембране клубочков.

Нефелометрия - определение концентрации взвешенных частиц и высокомолекулярных веществ в растворе, основанное на оценке интенсивности рассеяния света, проходящего через этот раствор. Применение: определение концентрации Ig G, A, M; C 3, C 4, фактора В, ревматоидного фактора. Методы, основанные на реакции агглютинации. Для реакции агглютинации используют эритроциты (гемагглютинация) или частицы латекса (латекс-агглютинация), покрытые известным антигеном. В присутствии антител к этому антигену происходит агглютинация эритроцитов или частиц латекса. Применение: гемагглютинация - для определения антител к тиреоглобулину и микросомальным антигенам; латексагглютинация - для выявления ревматоидного фактора.

Простая радиальная иммунодиффузия позволяет количественно определить содержание антигена в исследуемой пробе. В слое агара, содержащего антитела, вырезают лунки, в одни вносят исследуемый антиген, в другие - стандартный. Антигены диффундируют из лунок в агар, образуя радиальные зоны преципитации. Диаметр зоны преципитации пропорционален концентрации антигена. Применение: § определение иммуноглобулинов, включая подклассы Ig. G; § компонентов комплемента (С 3, С 4, фактора В)

Иммуноблоттинг - качественный метод, позволяющий выявить антигены и антитела в исследуемой пробе (готовые наборы). • Антитела: – Смесь известных антигенов разделяют с помощью электрофореза в полиакриламидном геле и переносят на нитроцеллюлозную пленку; – мембрану инкубируют с исследуемой пробой (сывороткой), а затем - с мечеными антителами к иммуноглобулинам. • Антигены: – электрофорез белков исследуемой пробы, которые переносятся на мембрану с добавлением меченых антител к известным антигенам.

Определение субпопуляций лимфоцитов: применяются методы непрямой иммунофлюоресценции, проточной цитофлюориметрии и лимфоцитотоксический тест. Проточная цитофлюориметрия осуществляется с помощью прибора цитофлюориметра, который позволяет быстро оценить состав клеточной популяции по флюоресценции и оптическим характеристикам клеток. Определяется абсолютное и относительное число клеток разных популяций и субпопуляций. Лимфоцитотоксический тест основан на способности мышиных моноклональных антител класса Ig. M и Ig. G и комплемента оказывать цитотоксическое воздействие на соответствующую субпопуляцию лимфоцитов, что выявляется с помощью красителя. Применение: для обследования ВИЧ-инфицированных; в диагностике заболеваний, обусловленных нарушением иммунитета, а также за контролем иммунотерапии.

Иммунологические тесты

Классы иммуноглобулинов • Ig. G – способны преодолевать плацентарный барьер и обеспечивают гуморальный иммунный ответ у новорожденных в первые месяцы жизни, активируют комплемент, доминируют при вторичном иммунном ответе, обеспечивают антибактериальную и антитоксическую защиту. • Ig. M – этот класс иммуноглобулинов появляется первым на самых ранних этапах гуморального иммунного ответа, т. е представляют собой антитела первичного иммунного ответа. • Ig. A – преобладает в секретах, нейтрализует вирусы, препятствует адгезии, адсорбции бактерий и вирусов. • Ig. E – опосредует реакции ГНТ (анафилактические реакции). Участвует в противопаразитарном иммунитете. Повышенное количество иммуноглобулинов этого класса встречается при глистных инвазиях. • Ig. D – находится на поверхности В-лимфоцитов, выполняя функции иммуноглобулиновых антиген-распознающих рецепторов. В процессе дифференцировки В-клеток эти рецепторы появляются первыми.

Легкие цепи могут быть только капа ( ) или лямбда ( ). Fab фрагмент содержит одну вариабельную и одну константную область. Специфичность антител определяется аминокислотной последовательностью вариабельных областей. Fc-фрагмент представляет собой С-концевые участки тяжелых цепей и состоит только из константных областей. При помощи Fc-фрагмента происходит соединение с различными типами клеток: МФ, тромбоцитами, тучными клетками и комплементом. В распознавании Ag Fc-фрагмент участие не принимает. 5 классов иммуноглобулинов – Ig. A, Ig. G, Ig. M, Ig. D, Ig. E. Ig различаются по типу тяжелых цепей. Ig. A(13%), Ig. G(80%), Ig. M(6%), Ig. D и Ig. E сотые и тысячные доли процента. Выделяют подклассы иммуноглобулинов: Ig. G 1, Ig. G 2, Ig. G 3, Ig. G 4, среди Ig. A – Ig. A 1, Ig. A 2.
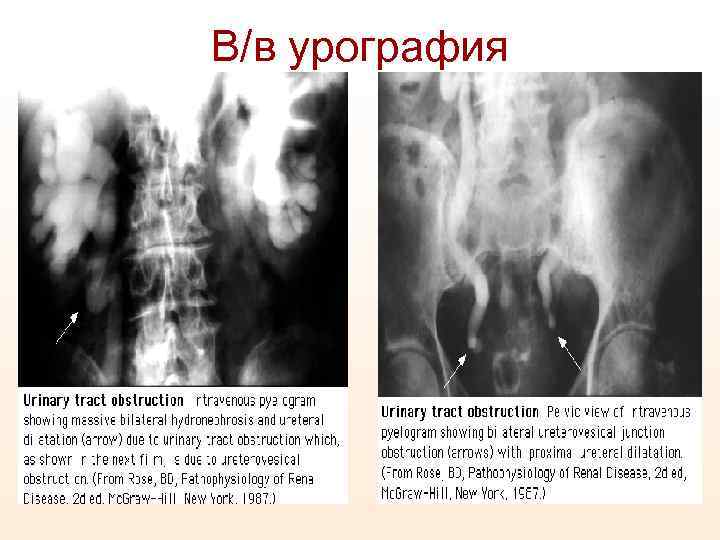
В/в урография
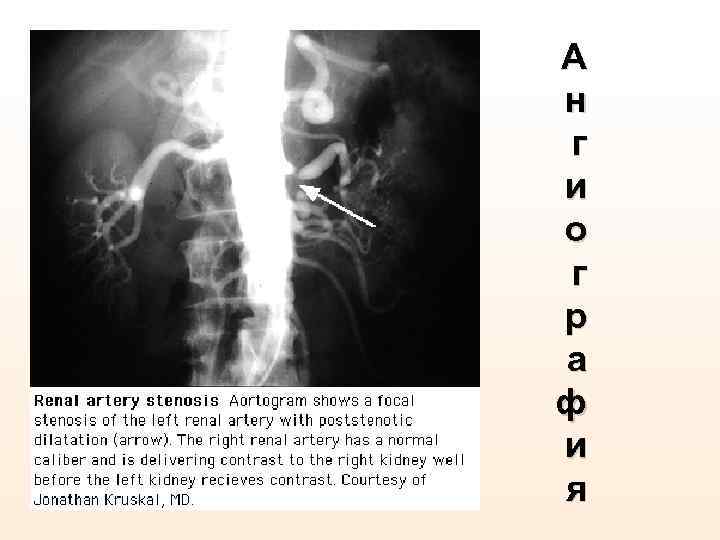
А н г и о г р а ф и я
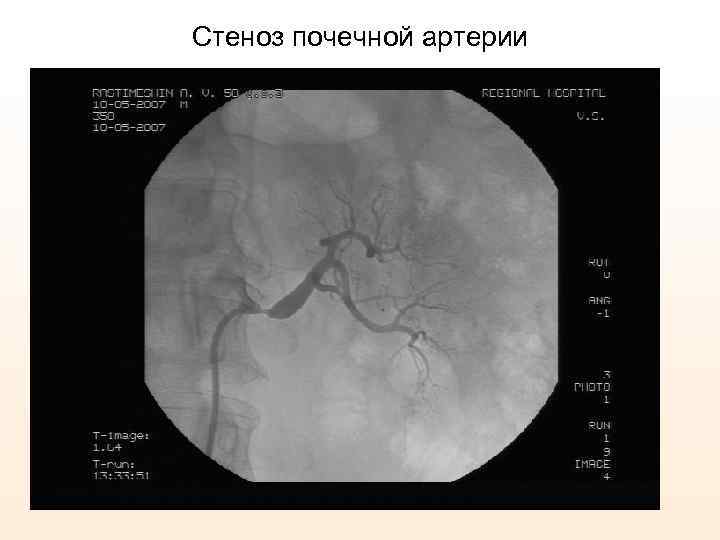
Стеноз почечной артерии
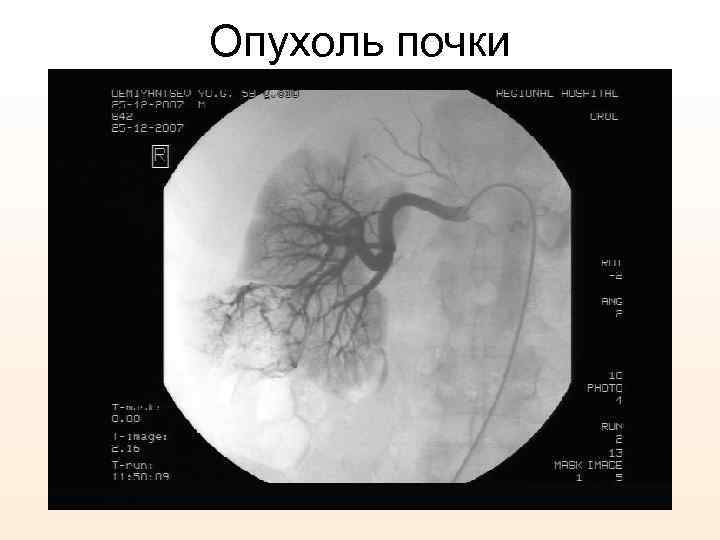
Опухоль почки
Лабораторные тесты в нефрологии.ppt