8fc2f291039068f93fe0219f4fd7ae59.ppt
- Количество слайдов: 98

ЛАБОРАТОРНАЯ ДИАГНОСТИКА НЕОТЛОЖНЫХ СОСТОЯНИЙ

Лабораторная диагностика ишемической болезни сердца

Ишемическая болезнь сердца (ИБС) в течение многих лет является главной причиной смертности населения во многих экономически развитых странах. Смертность от болезней системы кровообращения в Российской Федерации составила в 2006 г. 56, 5% смертности от всех причин. Из них около половины приходится на смертность от ИБС. 15 -20% населения старше 65 лет страдают ИБС. Только половина из них знают о наличии болезни и получают соответствующее лечение.
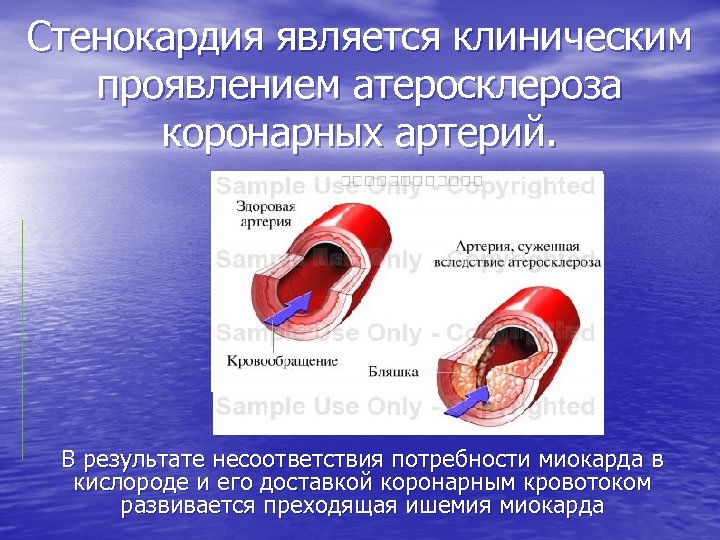
Стенокардия является клиническим проявлением атеросклероза коронарных артерий. В результате несоответствия потребности миокарда в кислороде и его доставкой коронарным кровотоком развивается преходящая ишемия миокарда

Факторы риска развития атеросклероза: • мужской пол, • пожилой возраст, • дислипидемия (ДЛП), • артериальная гипертония, • табакокурение, • сахарный диабет, • повышенная ЧСС, • нарушения в системе гемостаза, • низкая физическая активность, • избыточная масса тела (МТ), • злоупотребление алкоголем.

Лабораторная диагностика ИБС Лабораторные исследования позволяют выявить факторы риска ССЗ, установить возможные причины и сопутствующие состояния, провоцирующие ишемию миокарда. Минимальный перечень лабораторных показателей при первичном обследовании больного с подозрением на ИБС и стенокардию: определение содержания в крови: гемоглобина, ОХС; ХС ЛВП, ХС ЛНП, ТГ, глюкозы, АСТ, АЛТ, креатинина.

Дополнительные лабораторные показатели, позволяющие оценить патогенез заболевания и его прогноз: субфракции холестерина (Апо. А, Апо. В), липопротеин (а); параметры гемостаза (тромбоциты крови, АЧТВ, время свертываемости, фибриноген и др. ) высокочувствительный С-реактивный белок при наличии ожирения желательно проведение теста с нагрузкой глюкозой, определение уровня Hb. A 1 с.

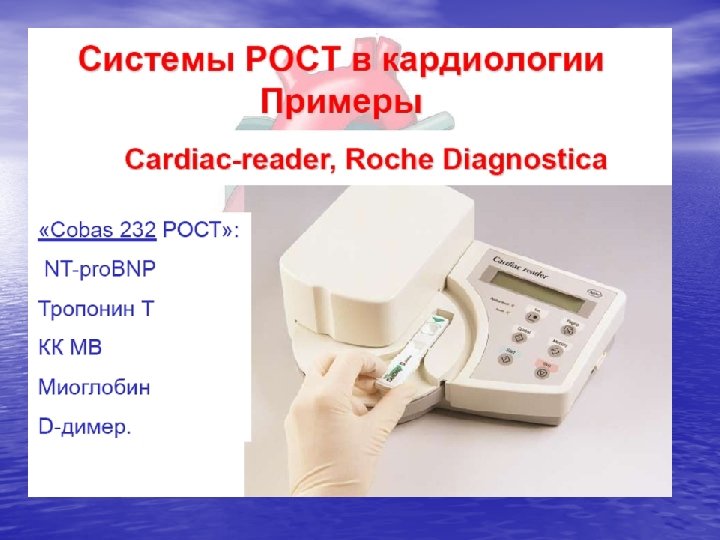
• Маркеры повреждения миокарда (тропонин T, I) при наличии признаков нестабильности или острого коронарного синдрома • NT-pro. BNP - концевой фрагмент мозгового натриуретического пептида • гомоцистеин

Лабораторная диагностика инфаркта миокарда
Инфаркт миокарда одна из форм острой ИБС, характеризующаяся формированием одного или нескольких очагов ишемического некроза в миокарде вследствие острой относительной или абсолютной недостаточности коронарного кровообращения

Критерии ВОЗ для диагностики инфаркта миокарда 1. Грудная жаба длительностью более 30 2. 3. минут Характерные для инфаркта изменения ЭКГ Повышение и последующее снижение активности кардиоспецифических ферментов в сыворотке

Современные требования к маркеру некроза миокарда: 1. должен обладать наивысшей специфичностью и чувствительностью в отношении некроза миокарда; 2. в течение короткого времени после начала симптомов инфаркта миокарда достигать в крови диагностически значимого уровня; 3. этот уровень должен сохраняться в течение многих дней.

Содержание «раннего» маркера при инфаркте миокарда диагностически значимо повышается в крови в первые часы заболевания, «поздний» - достигает диагностически значимого уровня только через 6 -9 часов, но обладает высокой специфичностью в отношении некроза миокарда.

Ранние маркеры некроза миокарда 1. Миоглобин; 2. Креатинфосфокиназа, КФК-МВ. 3. Сердечная форма белка, связывающего жирные кислоты

Поздние маркеры некроза миокарда 1. Лактатдегидрогиназа. 2. Аспартатаминотрансфераза. 3. Сердечные тропонины Т и I.

Резорбционно- некротический синдром

Признаки резорбционно - некротического синдрома: 1. повышение температуры тела; 2. лейкоцитоз; 3. увеличение СОЭ; 4. появление «биохимических признаков воспаления» ; 5. появление в крови биохимических маркеров гибели кардиомиоцитов.

Повышение температуры тела Субфебрильная температура 3 -7 дней, более 10 дней - возможно развитие осложнений.

Лейкоцитоз развивается через 3 -4 часа, достигает максимума на 2 -4 день и сохраняется около 3 -7 дней.

Увеличение СОЭ отмечается со 2 -3 дня, достигает максимума между 8 -12 днем, через 3 -4 недели СОЭ нормализуется

Появление «биохимических признаков воспаления»

Повышение содержания в крови фибриногена, серомукоида, гаптоглобина, α 2 -глобулина, γ-глобулина, повышение С-реактивного белка. Изменение уровня этих веществ в крови имеет сходство с динамикой СОЭ.

Диагностическое значение определения содержания в крови миоглобина

Миоглобин – гемсодержащий хромопротеид, представляющий собой легкую цепь миозина с молекулярной массой 17, 6 к. Да. Миоглобин транспортирует кислород в скелетной мускулатуре и миокарде, он идентичен в миоцитах скелетных мышц и кардиомиоцитах. Миоглобин постоянно присутствует в плазме кров в связанном с белками состоянии.

Содержание миоглобина в крови здоровых людей: у мужчин 20 -66 мкг/л, у женщин 21 -49 мкг/л или 50 -85 нг/мл.

Кинетика миоглобина при инфаркте миокарда: 1. повышение содержания миоглобина в крови начинается через 2 -3 часа, 2. максимальный уровень миоглобина в крови наблюдается через 6 -10 часов от начала развития инфаркта миокарда, 3. длительность повышения содержания миоглобина в крови составляет 24 -32 часа

Чувствительность миоглобинового теста колеблется от 50 до 100%. Специфичность определения высокого уровня миоглобина в крови при инфаркте миокарда составляет 77 -95% в первые 6 часов.

Таблица 1. Основные состояния и заболевания, сопровождающиеся повышением концентрации сывороточного миоглобина (кроме ОИМ) • Дистрофические и воспалительные процессы в скелетных мышцах (дистрофии всех типов, миопатии, дерматомиозиты, рабдомиолиз, миозиты). • Любые оперативные вмешательства. • Травмы, ушибы мягких тканей, ранения, термические ожоги, артериальная окклюзия с ишемией мышц. • Шок, острая гипоксия.

• Внутримышечные инъекции* • Чрезмерная физическая нагрузка • Генерализованные судороги. • Некоторые лекарственные препараты (миорелаксанты, ловастатин, клофибрат)* • Гипотиреоз* • Вторичная токсическая миоглобинурия (болезнь Хаффа). *В части случаев

Большое содержание миоглобина в скелетной мускулатуре и зависимость его концентрации от функции почек делают его неспецифичным в отношении некроза миокард а и ограничивают его применение для диагностики инфаркта миокарда

Диагностическое значение определения активности общей креатинфосфокиназы в сыворотке крови.

Креатинфосфокиназа (КФК) катализирует обратимое фосфорилирование креатина с участием АТФ. Наибольшее количество КФК содержится в сердечной мышце, скелетной мускулатуре, менее богаты этим ферментом головной мозг, щитовидная железа, матка, легкие.

КФК – димер, состоит из двух субъединиц – М (muscle) и B (brain), из них образуются три изофермента: КФК-ММ (мышечный), КФК-МВ (сердечный), КФК-ВВ (мозговой).

Содержание общей КФК в сыворотке крови здоровых людей составляет 10 -195 МЕ/л

Кинетика общей КФК при инфаркте миокарда: • Начало повышения содержания в сыворотке крови - через 6 -12 часов от начала инфаркта миокарда; • Максимум повышения содержания КФК в сыворотке крови наступает через 18 -24 часа; • Содержание КФК в крови нормализуется на 36 сутки. Увеличение активности КФК в сыворотке крови наблюдается у 95 -99% больных инфарктом миокарда, специфичность теста достигает 80 -98%.

Таблица № 2. Основные состояния и заболевания, сопровождающиеся возрастанием сывороточной активности КФК (кроме ОИМ) • Воспалительные и дистрофические поражения • • мышечной ткани (дистрофии всех типов, миопатии, дерматомиозиты, рабдомиолиз, миозиты). Любые оперативные вмешательства* Травмы, ушибы мягких тканей, ранения, ожоги. Интенсивная физическая (мышечная нагрузка). Шок, гипоксия, кома. Миоглобинурия. Внутримышечные инъекции (антибиотики, анальгетики, антиаритмические средства). Гипертермии и гипотермии (в том числе перегревание и переохлаждение организма в различных бытовых и производственных ситуациях).

• • • • Мышечные релаксанты (при внутривенном введении)* Передозировка снотворных, транквилизаторов и некоторых наркотических препаратов*. Алкогольная интоксикация (в особенности белая горячка)* Гипотиреоз Отек легких. Острый психоз и генерализованные судороги Некоторые инфекционные болезни* Эмболия легочной артерии* Беременность Застойная сердечная недостаточность Коллагенозы (склеродермия, СКВ)*. Гипокалиемия Злокачественные опухоли (рак предстательной железы, рак груди, рак мочевого пузыря, рак желудка с метастазами в печень, карцинома толстого кишечника)*. Электроимпульсная терапия, коронароангиография, катетеризация полостей сердца, реанимационные мероприятия, дефибрилляция*. • * Вчасти случаев

соотношение: активность КФК в крови активность Ас. АТ в крови. При инфаркте миокарда менее 10, при повреждениях скелетной мускулатуры - более 10

Диагностическое значение определения в сыворотке крови МВ фракции креатинфосфокиназы.

Повышение содержания в крови КФК-МВ при инфаркте миокарда считается высокоспецифичным Содержание КФК-МВ в сыворотке крови здоровых людей составляет 0 -24 МЕ/л или <6% общей активности КФК.

важным критерием поражения является процентное соотношение: КФК-МВ/КФК× 100%. при инфаркте миокарда это соотношение превышает 6% и обычно колеблется в пределах от 6 до 25%.

Кинетика КФК-МВ при инфаркте миокарда: • начало повышения активности через 4 -6 часов, • максимальное повышение активности через 4 -12 часов, • сроки нормализации активности 24 -48 часов.

у 3% больных даже без инфаркта миокарда возможно значительное повышение уровня фракции КФК-МВ (>25%) при нормальном содержании общей КФК. Такие изменения наблюдаются у пациентов, имеющих атипичные изоферменты КФК, получившие названия макро-КФК.

I тип макро-КФК образуется при соединении КФК-МВ с иммуноглобулинами Ig G и Ig A, обнаруживается в сыворотке при заболеваниях ЖКТ, аденоме, и может встречаться у совершенно здоровых женщин старше 50 лет. II тип макро-КФК возникает в результате агрегации олигомеров митохондриальной КФК и наблюдается при злокачественных заболеваниях, циррозе печени, тяжелой сердечной недостаточности.

Очень высокое содержание в крови КФК-МВ и отсутствие повышения КФК могут указывать на наличие в крови макро-КФК.

двухсайтовый иммуноэнзимометрический метод, позволяет определять концентрацию (массу) в крови изофермента КФК-МВmass. Метод определения содержания в крови КФК-МBmass основан на связывании одних антител с М-субъединицей, других с В-субъединицей КФК-МВ. Оказалось, что метод определения КФК-МВmass имеет значительно более высокую чувствительность и специфичность.

Так, например, для диагностики инфаркта миокарда в первые 4 часа: чувствительность специфичность КФК-МВmass 50% 94% КФК-МВ 16% 87% Кроме того, степень увеличения концентрации КФК-МВmass в крови при инфаркте миокарда значительно более высокая по сравнению с активностью КФК-МВ

Кинетика КФК-МВmass при инфаркте миокарда: • увеличение содержания в крови отмечается через 3 -4 часа от начала инфаркта миокарда; • максимум увеличения наблюдается через 12 -14 часов; • длительность повышения составляет 3 -4 дня.

Диагностическое значение определения активности в крови общей лактатдегидрогеназы и изоформы ЛДГ-1.

ЛДГ – цитозольный белок с молекулярной массой 135 к. Да Известно 5 изоферментов ЛДГ: • В миокарде, головном мозге и почках преобладают ЛДГ 1 и ЛДГ 2, • в печени, скелетных мышцах – ЛДГ 4 и ЛДГ 5.

Кинетика ЛДГ, ЛДГ 1 и ЛДГ 2 при инфаркте миокарда: • начало повышения активности 6 -12 часов; • максимальное повышение активности через 36 -72 часа; • продолжительность гиперферментемии 1 -2 недели

С 2000 года Европейское кардиологическое общество и Американская коллегия кардиологов не рекомендуют определение ЛДГ для диагностики инфаркта миокарда из-за низкой тканевой специфичности этого маркера

Уровень активности общей ЛДГ в крови здоровых людей составляет240 -480 МЕ/л. Активность ЛДГ 1 в крови в норме составляет 15 -25% общей активности ЛДГ. Необходимо помнить, что ЛДГ 1/ЛДГ 2 при инфаркте миокарда всегда больше 1.

Диагностическое значение определения содержания в крови аспартатаминотрансферазы.

Аспартатаминотрансфераза (аспарагиновая аминотрансфераза, Ас. АТ) катализирует перенос аминогруппы с аспарагиновой кислоты на α-кетоглютаровую кислоту Ас. АТ содержится в миокарде, скелетной мускулатуре, печени, почках, легких, поджелудочной железе

Таблица № 3. Основные состояния и заболевания, при которых наблюдается повышение сывороточной активности Ас. АТ и ЛДГ (кроме ОИМ). • Заболевания и повреждения скелетной мускулатуры • • • (прогрессирующая мышечная дистрофия, травмы, ожоги, физическая нагрузка, дерматомиозит). Заболевания печени (острые и хронические гепатиты, цирроз печени, токсические повреждения). Заболевания кроветворной системы (некоторые формы анемий и лейкемических состояний)*. Выраженный внутрисосудистый гемолиз или гемолиз эритроцитов in vitro*.

• Оперативные вмешательства, особенно с применением гемотрансфузии и искусственного кровообращения. • Шок, гипоксия, гипертермия, отек легких. • Алкогольные интоксикации. • Лекарственные интерференции. • Инфекционный мононуклеоз. • В некоторых случаях неопластических процессов, острых панкреатитов, инфекционных заболеваний, патологии беременности. * В большей степени – гиперферментемия ЛДГ.

Содержание Ас. АТ в крови здоровых людей 0, 1 -0, 45 мкмоль/(2×мл). Кинетика Ас. АТ при инфаркте миокарда: • Начало повышения активности 3 -12 часов; • Максимальное повышение активности 24 -36 часов; • Продолжительность гиперферментемии 72 часа.

Диагностическое значение определения содержания в крови тропонинов T и I.
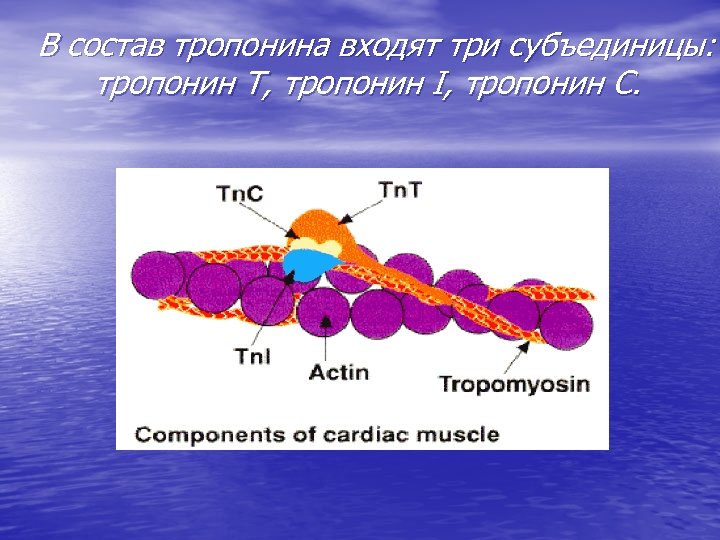
В состав тропонина входят три субъединицы: тропонин Т, тропонин I, тропонин С.

Тропонин – белок, входящий в состав мифибрилл, участвует в процессе сокращения мышц. Тропонин Т (молекулярная масса 37 к. Да) связывает тропомиозин и образует комплекс нативный тропомозин (Tropomyasin). Тропонин I (молекулярная масса 24 к. Да) ингибирует АТФ-азную активность миозина и актин-миозиновое взаимодействие (Inhibition). Тропонин С (молекулярная масса 18 к. Да) обладает сродством к ионам кальция и связывает кальций (Calcium).

Определение содержания в крови с. Тн Т и с. Тн I является высокоспецифичным тестом для выявления некроза миокарда. Содержание тропонина Т в крови здоровых людей составляет 0 -0, 1 нг/мл (или 0, 2 -0, 5 мкг/л).

Кинетика тропонина Т при инфаркте миокарда: • повышение содержания в крови отмечается через 3 -4 часа; • максимум концентрации через 12 -72 часа; • в течение 5 -7 дней после достижения максимума концентрациисохраняется плато величины тропонина Т в крови с последующим постепенным снижением его концентрации; • повышенное содержание тропонина Т в крови сохраняется 10 -15 дней

ТРОПТ сенситив бесприборное определение Тропонина Т

Исследование содержания тропонинов T и I у больных инфарктом миокарда необходимо производить в следующие сроки: • при поступлении в стационар; • через 4 часа; • через 8 часов; • ежедневно в течение последующих 8 -12 дней для контроля за эффективностью лечения (в частности, тромболитической терапии) и определения прогноза.



Современные возможности применения Тропонинов при остром коронарном синдроме. • · Точная (высокоспецифическая и чувствительная) диагностика ИМ в ранние сроки заболевания. • · Возможность установления ИМ в поздние сроки ( «пропущенный» ИМ) до 7 -14 дней от начала болевого синдрома или его эквивалента • · Дифференциальная диагностика между ИМ и нестабильной стенокардией (НС) • · Сортировка больных с синдромом «боль в груди» на стадии срочной госпитализации • · Стратификация больных по степени «коронарного риска» и оценка ближайшего и отдаленного прогнозов заболевания • · Диагностика ИМ, возникающая во время хирургических вмешательств (кроме кардиохирургии) • · Оценка размеров инфарктной зоны • · Установление эффективности проводимой реперфузии в остром периоде ИМ (тромболитическая терапия, транслюминальная

Лабораторные признаки неблагоприятного прогноза инфаркта миокарда: • лейкоцитоз выше 15× 10º/л; • отсутствие снижения СОЭ после 10 дней; • нейтрофилез с выраженным сдвигом влево; • устойчивый повышенный уровень С-реактивного белка и фибриногена; • повторное повышение в крови С-реактивного белка; • гиперферментемия: Ас. АТ более 7 суток; ЛДГ более 2 недель; КФК более 7 суток; КФК (более чем в 10 раз выше нормы) в 1 -2 сутки; КФК-МВ (более чем в 20 раз выше нормы) в первые сутки

• гипермиоглобинемия более 5 суток; гипермиоглобинемия (более 900 мкг/л) в первые сутки • повторные гиперферменемии, повторная гипермиоглобинемия; • выраженный метаболический ацидоз (ВЕ<-10); • наличие лабораторных признаков формирования ДВС -синдрома; • 3 -4 кратное повышение концентрации МДА в 1 -2 сутки

Диагностическое значение определения уровня фибриногена в сыворотке крови

Фибриноген (фактор I) - белок, синтезируемый в основном в печени. В крови находится в растворенном состоянии, в результате ферментативного процесса может превращаться в нерастворимый фибрин. Концентрация в плазме крови 2 -4 г/л

• Фибриноген - фактор риска сердечно -сосудистых заболеваний; • Повышенная концентрация свидетельствует о прогрессировании атеросклеротических стенозов; • Размер зоны некроза при инфаркте миокарда пропорционален концентрации фибриногена; • Уровень фибриногена у больных со стенокардией увеличивается перед развитием инфаркта миокарда;

• Повышение уровня фибриногена свидетельствует об ухудшении коллатерального кровотока вокруг зоны ишемии; • Тромбоз коронарных артерий наблюдается более чем у 90% больных с острым инфарктом миокарда

Несмотря на линейную связь между уровнем фибриногена и частотой заболеваний ССС, даже среди больных с ИБС величина концентрации фибриногена может находиться в пределах нормального диапазона.

Роль фибриногена в уменьшении просвета кровеносных сосудов • Фибриноген - фактор свертывания крови, кофактор агрегации тромбоцитов, благодаря своим размерам и достаточно высокой концентрации определяет вязкость крови; • Влияет на агрегацию эритроцитов; • Фибриноген – белок острой фазы, играет важную роль в тромбоатерогенезе; • Фибриноген и его метаболиты вызывают повреждение клеток эндотелия, нарушают структуру и функции артериальной стенки

Методы определения фибриногена Различают «функциональные» и «нефункциональные» методы: Аналитические методы в которых используется тромбин или батроксобин (змеиный тромбиноподобный фермент), относятся к «функциональным» методам, поскольку базируются на основных принципах коагуляции крови: • Метод определения по Клауссу, основанный на измерении времени, необходимого для образования нерастворимого фибринполимера в разведенной плазме крови после добавления большого количества тромбина; Проведению анализа с использованием тромбина мешает присутствие в плазме ингибиторов тромбина (антитромбина III и гепарина). • Ферментное турбидиметрическое определение фибриногена с использованием батроксобиноподобных ферментов (отщепление от фибриногена только фибринопептида А) На это определение присутствие ингибиторов тромбина не влияет и оно более пригодно для использования автоматических анализаторов

«Нефункциональные» методы, принцип коагуляции крови не используется. Пр. -фотометрическое определение после растворения фибрина при помощи биуретового реактива или иммунологический метод

Т. О. имерение концентрации фибриногена в плазме должно быть включено в список определяемых факторов риска сердечно-сосудистых заболеваний и показателей острой фазы воспаления

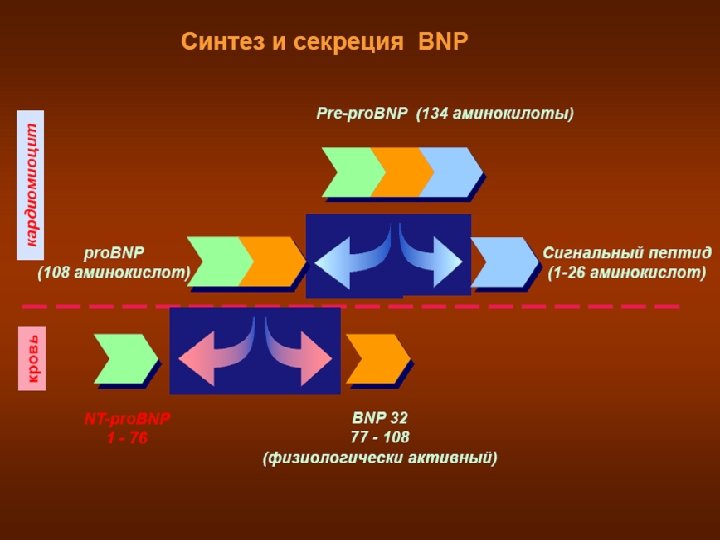
Диагностическое значение определения натрийуретических пептидов.
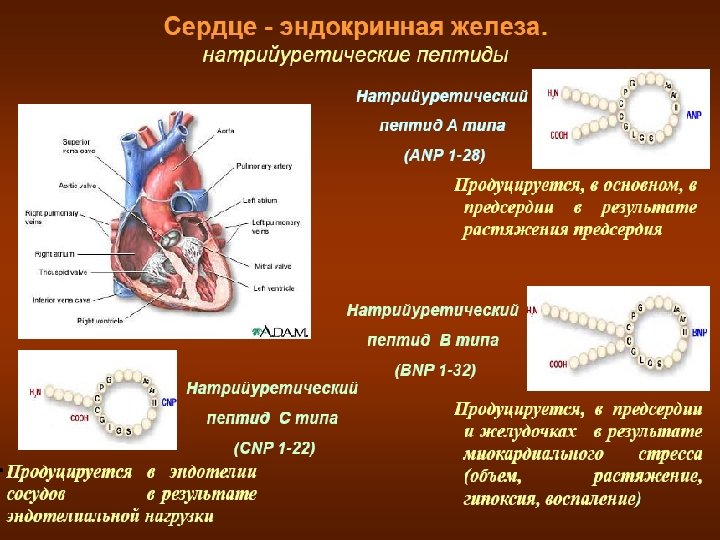

у B-натрийуретического пептида имеется ряд физиологических функций, реализуемых на сосудах, сердце и почках с целью уменьшения водной нагрузки на сердце и улучшения условий его деятельности. Натрийуретический пептид В-типа секретируется желудочками сердца из неактивного предшественника ет на растяжение и увеличения давления внутри желудо Гипертоническая болезнь, сахарный диабет, почечная недостаточность левания сердца вследствие хронической обструктивной болезни не оказывают влияния на его уровень в крови.

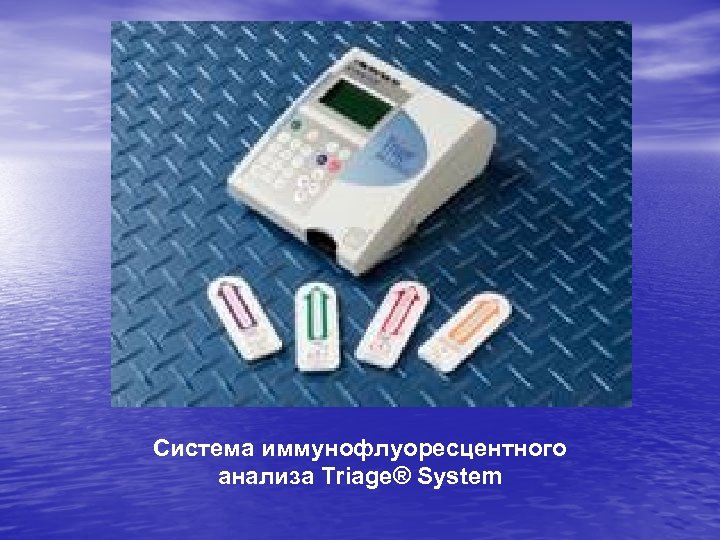
Система иммунофлуоресцентного анализа Triage® System

Предназначение Панель использует иммунофлуоресцентный анализ для быстрого измерения уровня В-натрийуретического пептида в цельной крови или плазме, обработанной ЭДТА. Тест используется при диагностике и оценке риска сердечной недостаточности, а также при стратификации риска пациентов с острым коронарным синдромом. Измеряемый диапазон составляет от 5 до 5000 пг. /мл.

Принципы выполнения Собранный образец крови наносится на определенное место, где форменные элементы отделяются от плазмы через фильтр. Плазма, благодаря диффузии, проникает в реакционную зону, где связывается с флуоресцентно мечеными антителами, формируя смесь. После инкубации эта смесь попадает в зону детекции, где и происходит ее анализ. Концентрация анализируемого вещества прямо пропорциональна испускаемой флуоресценции, обнаруживаемой прибором Triage®

Реактивы В состав панели входят все необходимые реактивы для определения концентрации В-натрийуретического пептида в плазме и цельной крови, обработанной ЭДТА. Панель содержит мышиные моно - и поликлональные антитела против В-натрийуретического пептида. Антитела являются флуоресцентно мечеными, стабилизированы и иммобилизованы на твердой фазе.

Интерпретация результатов При интерпретации полученных данных используется линейный анализ. Чувствительность метода составляет 95% (при диапазоне измерений 0, 2 -4, 8 пг. /мл. ), а специфичность 98% (при концентрации 100 пг. /мл. ). Достоверность отрицательного диагностического уровня (100 пг. /мл. ) составляет 98%. Отрицательный диагностический уровень был подсчитан на основании данных Американской Ассоциации Сердца и Национального Центра Медицинской


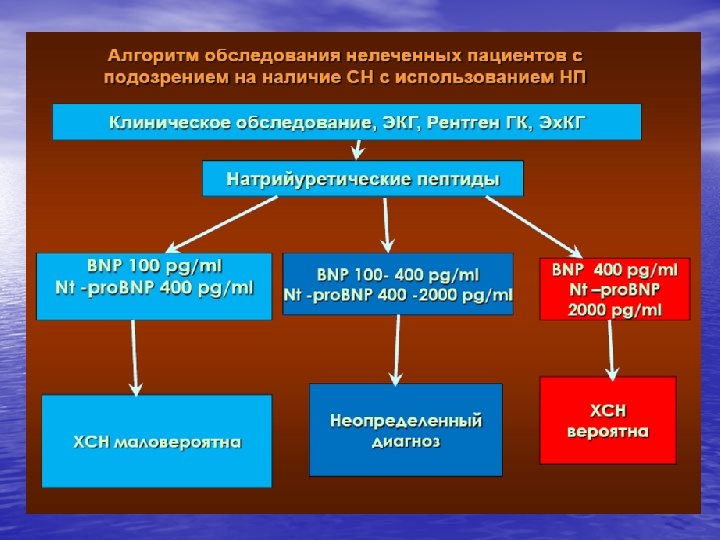



Диагностическое значение определения гомоцистеина в крови.

Лабораторная тест – программа при артериальной гипертонии

Спасибо за внимание.
8fc2f291039068f93fe0219f4fd7ae59.ppt