b4f7657d9bf21aeee555a2df612f4abe.ppt
- Количество слайдов: 61

Лабораторная диагностика гриппа и ОРВИ Главный внештатный специалист-бактериолог МЗ Амурской области д. м. н. , профессор Г. И. Чубенко

Ежегодно гриппом и ОРВИ заболевают до 500 мил. человек (10 -20% населения). n В 3 -5 мил. случаев инфекции протекают в тяжелой или осложненной форме и сопровождаются сотнями тысяч летальных исходов. n

По данным многочисленных исследований все эпидемии и пандемии начиная 1889 г были вызваны вирусами гриппа типа А.

Правильная постановка диагноза в ранние сроки является отправным пунктом для организации n целенаправленного лечения, n своевременного проведения противоэпидемических мероприятий n и прогноза для больного

Предварительный диагноз может быть поставлен с учетом данных эпидемиологического анамнеза и клинических проявлений.

Окончательный диагноз может быть поставлен после лабораторного подтверждения. Окончательный диагноз включает: n применение методов изоляции вирусов, n индикации вирусных антигенов в исследуемом материале, n выявление специфических АТ в парных сыворотках крови. n
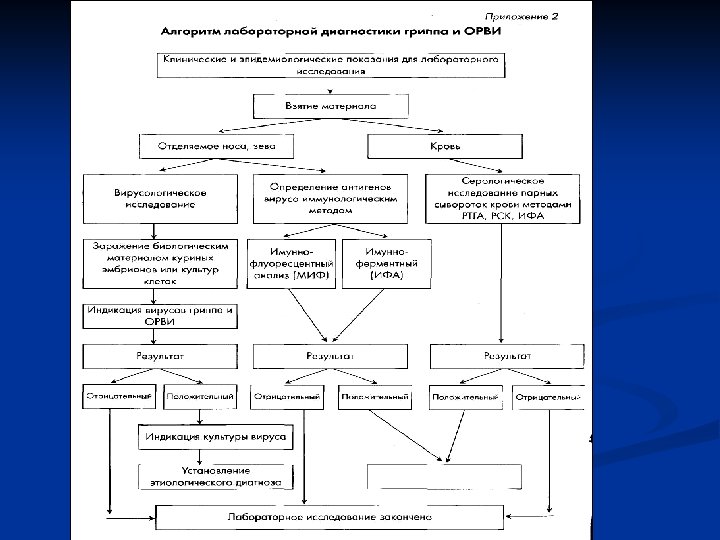

Частота выделения респираторных вирусов зависит: n от сроков взятия материала от больного, n условий их хранения, n доставки n и первичной обработки. Материалом для выделения вирусов служит отделяемое носа, зева, конъюнктивы, а также секционный материал (ткани легкого, кусочки бронхов).

Забор материала от больного осуществляется при подозрении на ВПГА в лечебнопрофилактических учреждениях n Он регламентируется соответствующими нормативными документами n


Требования к сбору, хранению и транспортированию материала для вирусологических и серологических исследований Мазки из носа берут обычными сухими стерильными тампонами (не позже 5 дней от момента заболевания). Один тампон вводится в одну ноздрю, вдоль носовой перегородки, а другой - в другую. Тампон из носа удаляется не сразу, он должен впитать носовое отделяемое. Оба тампона помещают в одну пробирку с питательной средой. В день взятия материал доставляется в лабораторию, либо подвергается замораживанию при t° - 20 °С.

n Для серологического исследования (на определение антител) необходимо две пробы крови больного (по 0, 5— 1 мл каждая), 1 -я проба должна быть взята в день постановки первичного диагноза, 2 -я проба -через 2— 3 недели после первой. Кровь берется из пальца или вены. Доставляют в вирусологическую лабораторию в день забора. Материал не должен замораживаться.

В сопроводительном документе (направлении) к материалу, собранному для серологического исследования в вирусологической лаборатории необходимо указать: 1. Наименование учреждения, которое направляет материал на исследования и телефон. 2. Фамилию и имя обследуемого больного. 3. Возраст. 4. Дату заболевания или контакта с больным. 5. Предполагаемый диагноз или кратко клинические данные. 6. Наличие или отсутствие прививок против гриппа. 7. Дату и подпись медицинского лица.

4. 2. МЕТОДЫ КОНТРОЛЯ. БИОЛОГИЧЕСКИЕ И МИКРОБИОЛОГИЧЕСКИЕ ФАКТОРЫ Организация и проведение лабораторной диагностики заболеваний, вызванных высоковирулентными штаммами вируса гриппа птиц типа А (ВГПА), у людей Методические указания МУК 4. 2. 2136— 06 Издание официальное

МАЗКИ ИЗ РОТОГЛОТКИ n n Мазки берут сухими стерильными зондами с ватными тампонами вращательными движениями с поверхности миндалин, небных дужек и задней стенки ротоглотки после предварительного полоскания полости рта водой. После взятия материала тампон (рабочую часть зонда с ватным тампоном) помещают в стерильную одноразовую пробирку с 500 мкл стерильного 0, 9 %-го раствора натрия хлорида или раствора фосфатного буфера. Конец зонда отламывают или отрезают с расчетом, чтобы он позволил плотно закрыть крышку пробирки. Пробирку с раствором и рабочей частью зонда закрывают

Условия хранения материала При температуре от 2 до 8 °С — в течение трех суток. При температуре минус 70 °С или в жидком азоте - длительно. Допускается только однократное замораживание-оттаивание материала. Температура хранения минус 20 °С не допускается Условия транспортиров ания материала В специальном термоконтейнере с охлаждающими элементами или в термосе со льдом при температуре: 0— 4 °С - не более трех суток; минус 70 °С или в жидком азоте - длительно. Температура транспортирования минус 20 °С допускается только с учетом однократного замораживания и транспортирования - без размораживания не более 4 дней

2. МАЗКИ ИЗ ПОЛОСТИ НОСА Мазки (слизь) берут сухими стерильными зондами с ватными тампонами. Зонд с ватным тампоном вводят легким движением по наружной стенке носа на глубину 2— 3 см до нижней раковины. Затем зонд слегка опускают книзу, вводят в нижний носовой ход под нижнюю носовую раковину, делают вращательное движение и удаляют вдоль наружной стенки носа. Для метода иммунофлюоресценции забор материала для исследования производят перед другими манипуляциями. После взятия материала тампон помещают в пробирку с 2— 3 мл 0, 1 моль/л фосфатно-солевого буферного раствора Для получения суспензии клеток тампоны в пробирке тщательно отжимают о стенки пробирки. Тампон удаляют. Пробирку закрывают


4. СМЫВЫ ИЗ РОТОГЛОТКИ 4. 1. Сбор материала Перед сбором материала необходимо предварительное полоскание полости рта водой. После этого проводят тщательное полоскание ротоглотки (в течение 10— 15 с) 8— 10 мл 0, 9 %-го раствора натрия хлорида. Жидкость собирают через воронку в стерильную пробирку. Не допускается повторное использование воронки без предварительного обеззараживания автоклавированием 4. 2. Предобработка Не требуется проб 4. 3. Метод ОТ-ПЦР исследования 4. 4. Условия См. п. 1. 4 хранения материала 4. 5. Условия См. п. 1. 5 транспортирования материала 5. НОСОГЛОТОЧНОЕ ОТДЕЛЯЕМОЕ 5. 1. Сбор материала Производится натощак после взятия мазков из полости носа. Осуществляется двумя способами: Вольной в три приема прополаскивает горло 10— 15 мл 0, 9 %-го раствора натрия хлорида. Смыв собирают в одноразовые полипропиленовые флаконы с завинчивающимися крышками объемом 50 мл. Ватными тампонами, зажатыми пинцетом, протирают заднюю стенку глотки и носовые ходы. Ватные тампоны опускают во флакон со смывом. Сухим или слегка увлажненным 0, 9 %-м раствором натрия хлорида тампоном, который удерживают с помощью пинцета, протирают заднюю стенку глотки и опускают его в пробирку с 5 мл стабилизирующей среды (прилож. 3). Процедуру повторяют 2— 3 раза. Все тампоны от одного больного собирают в одну пробирку. После взятия материала с задней стенки глотки тщательно протирают носовые ходы небольшими ватными тампонами и опускают их в ту же пробирку. Пробирку закрывают 5. 2. Предобработка Тампоны прополаскивают в стабилизирующей среде, в которой они содержались, отжимают о стенку проб сосуда и удаляют. Смыв отстаивают в холодильнике 40— 60 мин. Центрифугирование и фильтрацию не проводят. Для выделения вируса используют среднюю часть отстоя, которую небольшими порциями переносят в 3 стерильные пробирки. Одну используют для выделения вируса, остальные замораживают при температуре минус 70 °С или в жидком азоте






Министерство здравоохранения и социального развития Информационное письмо № 24 -0/10/1 -5039 от 25 августа 2009 г. (в редакции от 03 ноября 2009 г. ) Временные методические рекомендации «схемы лечения и профилактики гриппа, вызванного вирусом типа А/Н 1 N 1»

Вирусологический метод n Материал от больного после их первичной обработки вводят по 0, 1 мл в амниотическую полость и по 0, 2 мл в алантоисную полость 10 -дневных куриных эмбрионов. Зараженные эмбрионы инкубируют в термостате 72 часа при 33— 34°С. После инкубации эмбрионы помещают на ночь в холодильник при 4°С.

n Индикацию вируса гриппа осуществляют в реакции гемагглютинации (РГА), путем добавления 0, 5 мл 1% суспензии отмытых эритроцитов кур к 0, 5 мл вируссодержащего материала. Результаты учитывают после 30 мин оседания эритроцитов в лунках панелей при комнатной температуре.

Идентификацию вирусов гриппа проводят в РТГА. Для этого к 0, 2 мл последовательных разведений типоспецифических иммунных сывороток добавляют по 0, 2 мл рабочей дозы вируса с учётом гемагглютинирующих единиц (ГЕ). n После инкубации в течение одного часа в каждую лунку добавляют по 0, 4 мл 1% взвеси куриных эритроцитов. n

n Типовую принадлежность вируса определяют по ингибиции гемагглютинации, которая должна быть зарегистрирована в разведении не менее чем 1: 20.

Выделение респираторных вирусов может быть осуществлено на чувствительных культурах клеток. n Для этого в пробирки с монослоем клеток вносят по 0, 2 мл материала от больного. Через один час адсорбции при 38 о. С в культуры добавляют по 1, 5 мл поддерживающей среды 199, Игла с антибиотиками и инкубируют при 38°С. n Инфицированные культуры 1 раз в день микроскопируют - для оценки цитопатогенного действия вирусов (ЦПД). n

Идентификацию вирусов ОРВИ n n проводят в чувствительных тканевых культурах с помощью реакции нейтрализации (РН) со специфическими иммунными сыворотками. Учет реакции проводят по ингибиции ЦПД (для аденовирусов, PC, вируса простого герпеса), гемадсорбции (для вирусов парагриппа). Тип выделенного штамма определяют по гипериммунной сыворотке крови, которая полностью предохранила клетки от дегенерации.

Методы обнаружения вирусных антигенов n в материале от больного основаны на применении специфических антител, маркированных флюорохромами или ферментами.

МИФ n Прямой метод иммунофлуоресцентного анализа позволяет обнаружить вирусные антигены по их характерной локализации непосредственно в клетках цилиндрического эпителия за счет взаимодействия антигенов с противовирусными антителами, меченными флуоресцеин-изотиоцианатом.

n n n МИФ обладает высокой чувствительностью. К числу преимуществ метода относят возможность быстрого анализа небольшого числа проб (2— 3 часа). Исследование наиболее эффективно в острой фазе (первые 3 дня) болезни и существенно зависит от качества забора клинического материала. Тампоны погружают в пробирку с 2, 0 мл фосфатнобуферного раствора (ФБР). Отобранный материал быстро (в течение 1 — 4 ч) доставляют в лабораторию.

n В лаборатории получают осадок клеток цилиндрического эпителия, из которого готовят мазки. Полученные препараты обрабатывают меченными гипериммунными сыворотками крови, полученными к вирусам гриппа А (Н 1 N 1), A (H 3 N 2), A (H 5 N 1), В, парагриппа 1, 2 и 3 типов, PC-вирусу и аденовирусам.

n n Мазки просматривают в люминесцентном микроскопе с масляной иммерсией, обращая внимание на число и тип клеток, уровень их свечения, наличие флуоресцирующих включений. Диагностически значимым является обнаружение не менее 3 клеток цилиндрического эпителия с отчетливо видимым зеленоватым специфическим свечением, яркость которого оценивается по общепринятой четырехкрестовой шкале на один крест и более.

Иммуноферментный метод индикации вирусных антигенов (ИФА). n Материалом для исследования служит отделяемое носовой полости у больных с симптомами ОРВИ, которое получают путем аспирации секретов с помощью устройства для забора жидкости, присоединяемого к вакуумному насосу. Секреты перед исследованием разводят в 5 раз ФСБ с 0, 05% твина-20. Допустимо использование носоглоточных смывов или мазков из области нижних носовых ходов, мягких соскобов с трахеи (в условиях специализированных клиник).

Материалы от больных перед исследованием подвергают двукратному замораживанию— оттаиванию для высвобождения клеточных антигенов. Их можно хранить в течение 3— 4 месяцев при температуре от -15 до -25 °С. n Исследование проводят с помощью зарегистрированных тест-систем для выявления антигенов вируса гриппа n

Результаты учитывают с помощью спектрофотометра n К числу положительных (содержащих вирус гриппа соответствующего типа) относят те, из исследуемых проб, значение оптической плотности которых, превышает контрольные не менее чем в 1, 6 раз. n

Серологические методы диагностики гриппа и ОРВИ. n n Реакция торможения гемагглютинации (РТГА), реакция связывания комплемента (РСК), иммуноферментный анализ (ИФА), используют для определения уровня антител в сыворотках крови от больных ОРВИ с целью ретроспективного подтверждения диагноза. Исследуют парные сыворотки крови больного с симптомами ОРВИ, взятые в начале болезни и с интервалом 7— 1 0 дней. Сыворотки крови исследуют одновременно в одном опыте.

n Оценку результатов исследования проводят при наличии разницы по оптической плотности положительного и отрицательного контроля не менее чем на 0, 5 ед. оптической плотности. Увеличение оптической плотности на 0, 3 ед. и более в сыворотке крови реконвалесцента по сравнению с сывороткой крови в том же разведении, полученной в острой фазе болезни, расценивают как диагностически значимое.

n Могут быть использованы молекулярногенетические методы (ПЦР-диагностика)выявление специфичной РНК, например c применением тест-систем «Ампли. Сенс Influenza virus A/H 1 -swine-FL» производства Интер. Лаб. Сервис, Россия.

n n Из современных бесприборных методов экспрессдиагностики получили распространение иммунохромато-графические методы. Они позволяют уже через 10 -15 минут от начала постановки теста обнаруживать вирусные АГ в назо -фарингеальных мазках пациентов. Положительный результат учитывается визуально на полоске хроматографической мембраны ( SD BIOLINE Influenza Antigen производства компании «Standart Diagnostics» , Корея.

n Подобные хроматографические экспресстесты разработаны для РС-вируса (аспират назофарингеальной полости).

Грозное осложнение гриппа- пневмония. n Первичная пневмония развивается на второйтретий день от острого начала гриппа. n Вторичная пневмония носит бактериальный характер и встречается у значительной части больных, которые перенесли грипп (у более 25% больных развивается вторичная пневмония в конце первой- начале второй недели заболевания).

n Вирусо-бактериальная пневмония, которая протекает особенно тяжело. Этиологический диагноз пневмонии, как правило, основан на бактериологическом исследовании мокроты.

Возбудители внебольничных пневмоний Наиболее частые бактериальные возбудители (до 60%) n пневмококки, стрептококки и гемофильные палочки. n Реже – стафилококк, клебсиелла, энтеробактер, легионелла. Частота микоплазменных и хламидийных пневмоний изменяется в зависимости от эпидемиологической ситуации. Микоплазменной и хламидийной инфекциям более подвержены молодые люди. У лиц молодого возраста пневмонии чаще вызываются монокультурой возбудителя (обычно пневмококк). У пожилых – ассоциацией бактерий. 3/4 этих ассоциаций представлены сочетанием грамположительных и грамотрицательных микроорганизмов.

Этиология внебольничных пневмоний S. pneumoniae - 30 -50% n H. influenzаe - 10 -20% n C. pneumoniae 8 -20% n M. pneumoniae n L. pneumophila n S. aureus 3 -5% n K. pneumoniae n Л. И. Дворецкий. Инфекции нижних дыхательных путей. // В кн. : Рациональная антимикробная фармакотерапия. - М. , Литтерра, 2003

Достоверность микробиологического исследования увеличивается: - если предварительно произведено полоскание полости рта, что уменьшает контаминацию мокроты флорой верхних дыхательных путей; - Если больной проинструктирован о необходимости глубокого откашливания; - если от отделения мокроты до ее посева на среду прошло не более 2 часов

- Результаты бактериологического исследования могут быть искажены предшествующей антибактериальной терапией. Поэтому, наиболее убедительны данные посевов мокроты, взятой до начала лечения.

Схема бактериологического исследования В начале заболевания и с интервалом 2 -3 дня на фоне лечения Мокрота Чувствительность 100 тыс. м. т. /мл Бактериоскопия Отсутствуют или менее 10 п/зр В первые 3 дня кровь Посев Результативность для пневмококка до 100% Клетки воспаления 10 -25 п/зр. Исследование повторить Посев 10 -100 тыс. м. т. /мл вероятность до 50% Более 1 милн. м. т. /мл Вероятность 70 -100%

Бактериоскопия мокроты как экспресс- метод n Позволяет получить ориентировочное представление о характере микрофлоры n Судить о качестве взятого материала n Разрешающая способность метода составляет 105 кл/мл
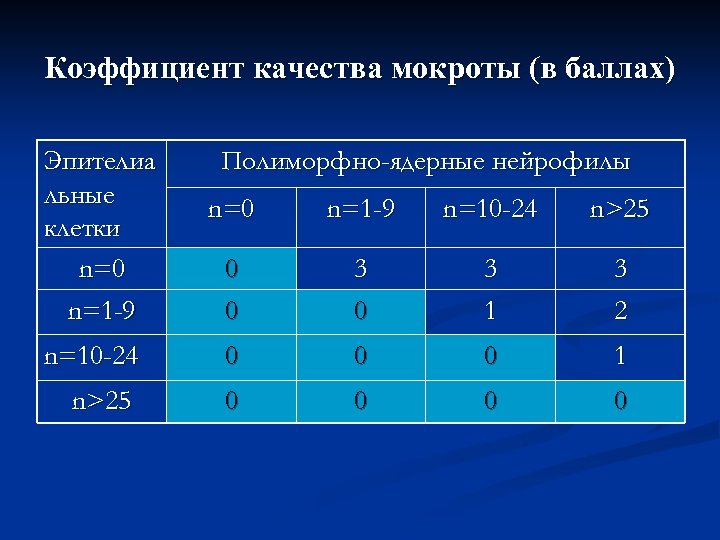
Коэффициент качества мокроты (в баллах) Эпителиа льные клетки n=0 n=1 -9 Полиморфно-ядерные нейрофилы n=0 n=1 -9 n=10 -24 n>25 0 0 3 1 3 2 n=10 -24 0 0 0 1 n>25 0 0

Мокрота n Правильно собранная n n n слизисто-гнойная; с примесью крови; с зеленоватыми включениями n Неправильно собранная n n водянистая; серо-белого цвета; пенистая; с частицами пищи.

Бактериологическое исследование Питательные среды для посева мокроты: n Основная среда - 5% кровяной агар n Дополнительные среды: n шоколадный агар n ЖСА n среда Эндо n среда Сабуро

Требования Высокое качество питательных сред n Инкубация посевов на ША в атмосфере повышенного содержания СО 2 n
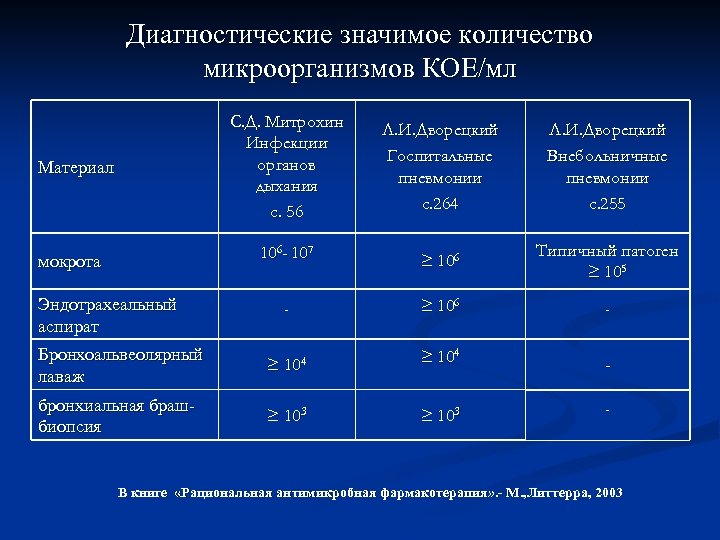
Диагностические значимое количество микроорганизмов КОЕ/мл С. Д. Митрохин Инфекции органов дыхания с. 56 мокрота Эндотрахеальный аспират Л. И. Дворецкий Внебольничные пневмонии с. 255 106 - 107 Материал Л. И. Дворецкий Госпитальные пневмонии с. 264 ≥ 106 Типичный патоген ≥ 105 ≥ 106 - - Бронхоальвеолярный лаваж ≥ 104 бронхиальная брашбиопсия ≥ 103 - В книге «Рациональная антимикробная фармакотерапия» . - М. , Литтерра, 2003

Определение чувствительности к антибиотикам (с приготовлением микробной взвеси по стандарту мутности)

Специальные методы диагностики заболеваний, обусловленных отдельными пневмотропными микроорганизмами

Инвазивные методы диагностики Защищенная браш-биопсия n Бронхоальвеолярный лаваж n Транстрахеальная аспирация и др. n При подозрении на туберкулез или опухолевый процесс

Благодарим за внимание!
b4f7657d9bf21aeee555a2df612f4abe.ppt