3ef21ecd3f70d9c7c4203321b10f725b.ppt
- Количество слайдов: 59

L’OBESITE EN 2004 - Obésité = maladie de l’adaptation : Changement de l’environnement Génotype économe (rôle des gènes) - Les obèses sont des gens normaux ! - Les obèses sont des gens qui souffrent - Maladie sociale, discrimination - Le système de santé peut et doit évoluer

CAUSES de L’OBESITE w 1) Obésité = problème de comportement - Dans un environnement qui a profondément changé en 10 ans w 2) Obésité = maladie métabolique - Nombre d’adipocytes - Volume des adipocytes : « défendu ? » w 3) Obésité = maladie sociale - Renforcement des comportements inappropriés
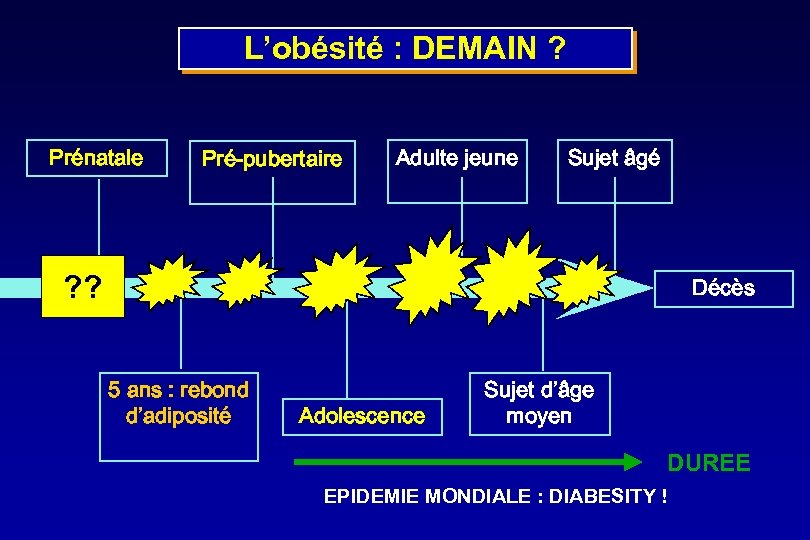
L’obésité : DEMAIN ? Prénatale Pré-pubertaire Adulte jeune Sujet âgé ? ? Décès 5 ans : rebond d’adiposité Adolescence Sujet d’âge moyen DUREE EPIDEMIE MONDIALE : DIABESITY !

DEFINITION OBESITE Augmentation de la masse grasse > 25 % Homme > 35 % Femme Dangereuse pour la santé bien être physique, psychique et sociale

EVALUATION DE LA CORPULENCE PAR L’INDICE DE MASSE CORPORELLE (IMC) Classification de l’O MS BMI (kg/m 2 ) Risques liés à l’excès de tissu adipeux < 18, 5 risque de dénutrition • Valeurs normales 18, 5 -24, 9 -- • Excès pondéral 25, 0 -29, 9 + Classe I 30, 0 -34, 9 ++ Classe II 35, 1 -39, 9 +++ Classe III > 40 ++++ • Maigreur • O bésité OMS-IOTF 1997

Le tour de taille est un marqueur de l’obésité androïde Femme cm > 90 cm = risque élevé Recommandations françaises Homme >100 cm = risque élevé Lean MEJ, et al. Lancet; 1998: 351: 853– 6
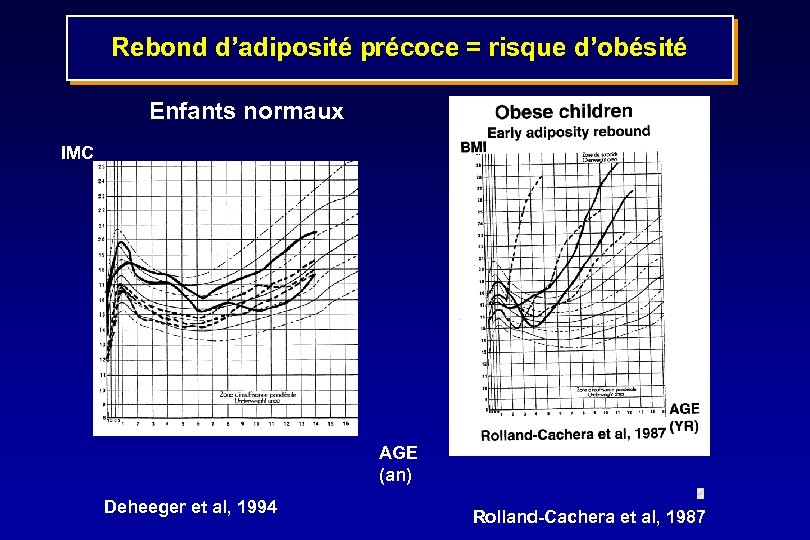
Rebond d’adiposité précoce = risque d’obésité Enfants normaux Obese children IMC BMI Early adiposity rebound AGE (an) Deheeger et al, 1994 Rolland-Cachera et al, 1987

EVALUATION DU RISQUE DE DEVENIR ET RESTER OBESE CHEZ L’ENFANT • Avant l’âge de trois ans, regarder l’IMC des parents. Le risque est élevé si le père ou la mère sont obèses (si les deux : risque +++) • Après 3 ans • c’est la corpulence de l’enfant qui compte le plus • Le risque de rester obèse augmente avec l’âge • L’effet de l’hérédité persiste mais diminue
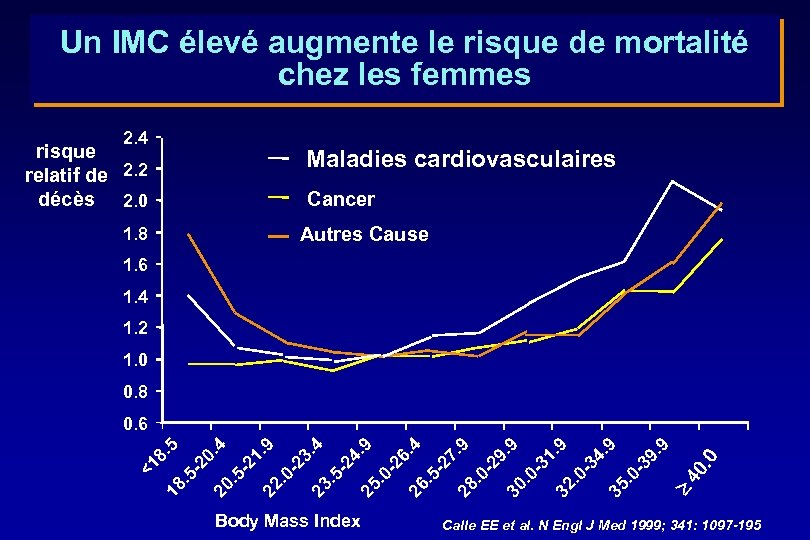
Un IMC élevé augmente le risque de mortalité chez les femmes 2. 4 risque relatif de 2. 2 décès 2. 0 Maladies cardiovasculaires Cancer 1. 8 Autres Cause 1. 6 1. 4 1. 2 1. 0 0. 8 Body Mass Index 40 . 0 9. 9 03 35. 4. 9 03 1. 9 32. 03 9. 9 30. 02 7. 9 28. 52 6. 4 26. 25. 02 4. 9 52 3. 4 23. 02 1. 9 22. 52 0. 4 20. 52 18. <1 8. 5 0. 6 Calle EE et al. N Engl J Med 1999; 341: 1097 -195

Risque relatif de morbidité associée avec l’obésité (1) Risque très augmenté (risque relatif > 3) w Diabète w Lithiase vésiculaire w Dyslipidémie w Insulino-résistance w Dyspnée w Syndrome des apnées du sommeil Modérément augmenté (risque relatif = 2 -3) w Angor w Hypertension artérielle w Ostéoarthrose w Hyperuricémie et goutte Recommandations françaises 1998
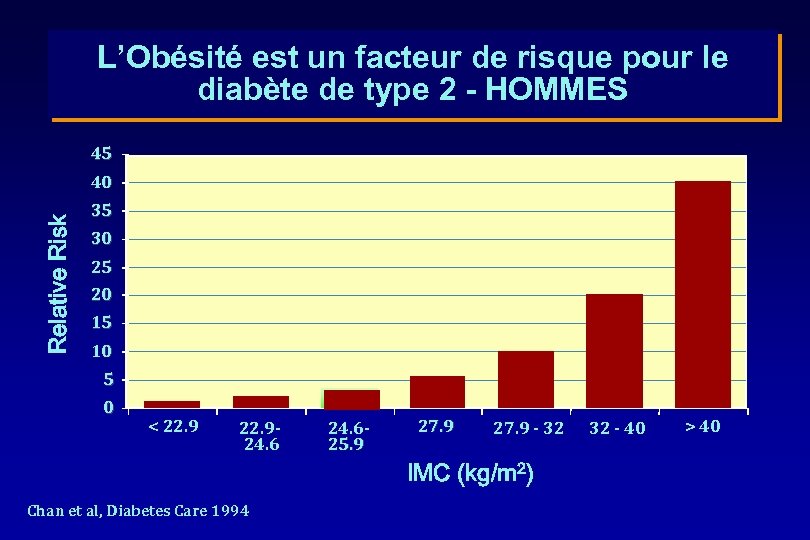
L’Obésité est un facteur de risque pour le diabète de type 2 - HOMMES 45 Relative Risk 40 35 30 25 20 15 10 5 0 < 22. 924. 625. 9 27. 9 25. 9 - 27. 9 - 32 IMC (kg/m 2) Chan et al, Diabetes Care 1994 32 - 40 > 40

Conséquences psychologiques de l’obésité w w w Isolement social Diminution de la vie sexuelle Faible estime de soi Dépression Anxiété Mal de dos Qualité de vie médiocre Fontaine KR, Bartlett SJ. Dis Manage Health Outcomes 1998; 3: 61– 70
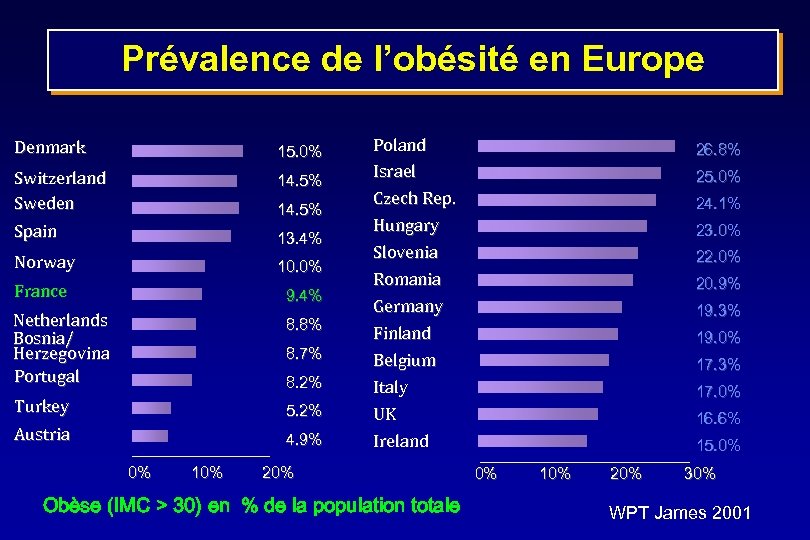
Prévalence de l’obésité en Europe Denmark 15. 0% Switzerland Sweden 14. 5% Spain 13. 4% Norway 10. 0% France 9. 4% Netherlands Bosnia/ Herzegovina Portugal 8. 8% Turkey 5. 2% Austria 4. 9% 14. 5% 8. 7% 8. 2% 0% 10% Poland Israel Czech Rep. Hungary Slovenia Romania Germany Finland Belgium Italy UK Ireland 20% Obèse (IMC > 30) en % de la population totale 26. 8% 25. 0% 24. 1% 23. 0% 22. 0% 20. 9% 19. 3% 19. 0% 17. 3% 17. 0% 16. 6% 15. 0% 0% 10% 20% 30% WPT James 2001

L’Obésité en Europe > 81 millions de personnes En France : 5, 6 millions
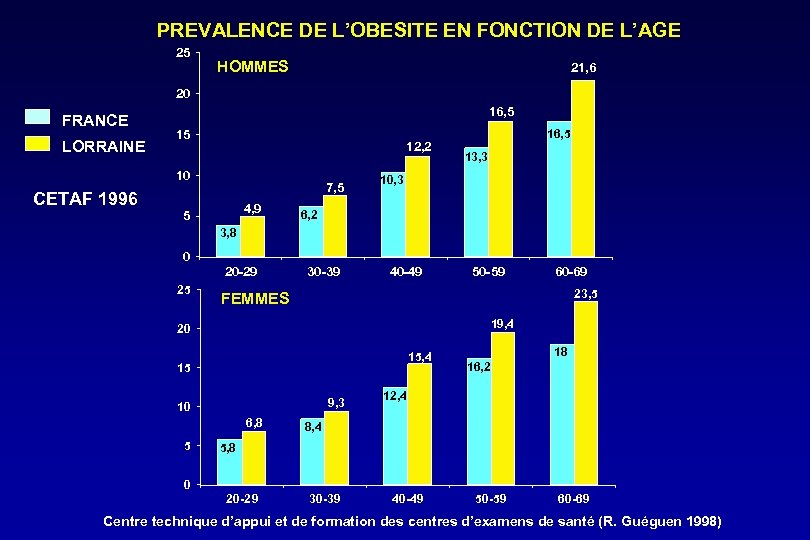
PREVALENCE DE L’OBESITE EN FONCTION DE L’AGE 25 HOMMES 21, 6 20 FRANCE LORRAINE 16, 5 15 12, 2 10 CETAF 1996 7, 5 4, 9 5 16, 5 13, 3 10, 3 6, 2 3, 8 0 25 20 -29 30 -39 40 -49 50 -59 23, 5 FEMMES 19, 4 20 15, 4 15 9, 3 10 6, 8 5 60 -69 18 16, 2 12, 4 8, 4 5, 8 0 20 -29 30 -39 40 -49 50 -59 60 -69 Centre technique d’appui et de formation des centres d’examens de santé (R. Guéguen 1998)
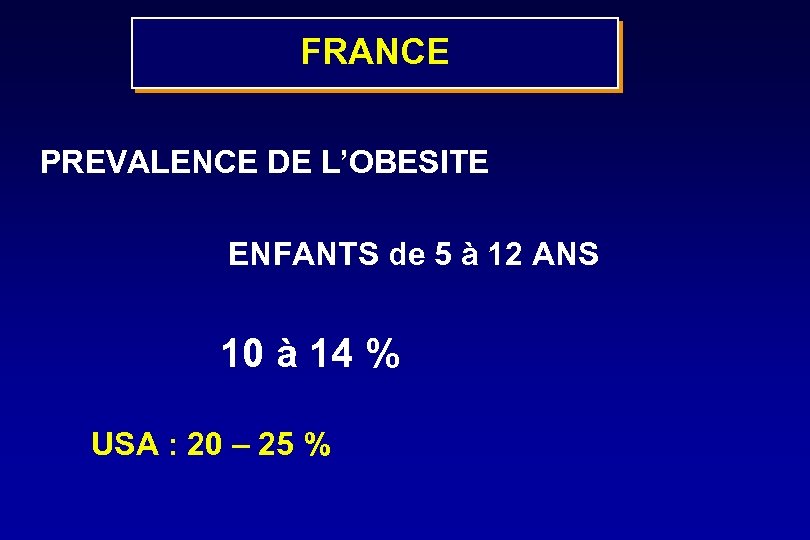
FRANCE PREVALENCE DE L’OBESITE ENFANTS de 5 à 12 ANS 10 à 14 % USA : 20 – 25 %
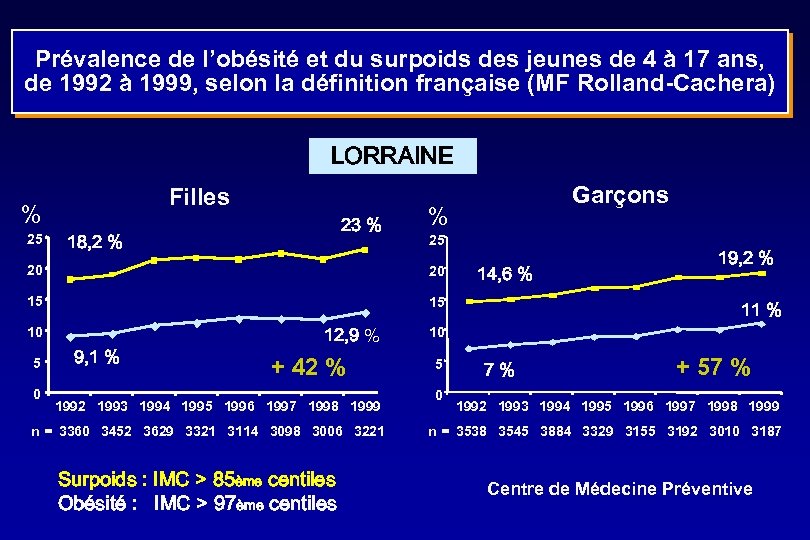
Prévalence de l’obésité et du surpoids des jeunes de 4 à 17 ans, de 1992 à 1999, selon la définition française (MF Rolland-Cachera) LORRAINE Filles % 25 23 % 18, 2 % Garçons % 25 20 20 15 14, 6 % 15 10 5 0 9, 1 % 12, 9 % + 42 % 1992 1993 1994 1995 1996 1997 1998 1999 n = 3360 3452 3629 3321 3114 3098 3006 3221 Surpoids : IMC > 85ème centiles Obésité : IMC > 97ème centiles 19, 2 % 11 % 10 5 0 7% + 57 % 1992 1993 1994 1995 1996 1997 1998 1999 n = 3538 3545 3884 3329 3155 3192 3010 3187 Centre de Médecine Préventive

LE BILAN ENERGETIQUE Les Apports Les dépenses POIDS STABLE Ajustement régulation Exercice Dépense de repos Thermogenèse

LE BILAN ENERGETIQUE LOI DE CONSERVATION DE L’ENERGIE 1 année puberté (< 2 % DE) E. INGEREE = E. DEPENSEE + E. CROISSANCE + E. STOCKEE • Production de chaleur • Travail mécanique REGULATION PAR LES ENTREES • DE Repos Masse maigre Adaptation limitée • Glycogène 200 à 500 g • Tissu adipeux

Les petites erreurs quotidiennes dans le bilan énergétique ont de lourdes conséquences… w Exemple d’un adolescent de 60 kg w Une Erreur de 50 kcal/j (< 2 % D. E. T. ) tous les jours, pendant 4 ans entraîne le dépot de > 10 kg de tissu adipeux w Cette erreur peut se faire : - Soit au niveau des dépenses (activité physique) = DE (marche rapide) - DE (assis TV) pendant 15 min - Soit au niveau des entrées (alimentation) = énergie d’un biscuit (Whitehead, Alison 1996)
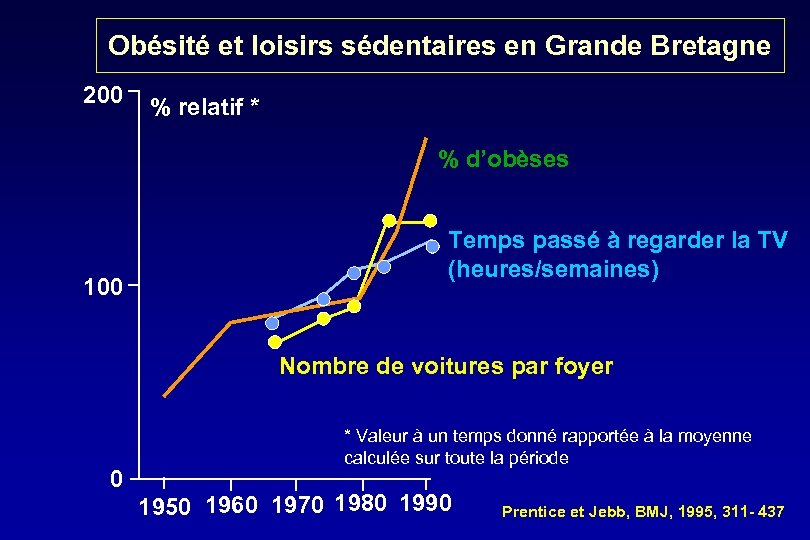
Obésité et loisirs sédentaires en Grande Bretagne 200 % relatif * % d’obèses 100 Temps passé à regarder la TV (heures/semaines) Nombre de voitures par foyer 0 * Valeur à un temps donné rapportée à la moyenne calculée sur toute la période 1950 1960 1970 1980 1990 Prentice et Jebb, BMJ, 1995, 311 - 437

OBESITE ET SEDENTARITE : enfants allemands d’âge scolaire non sélectionnés OBESITE 32 n Télévision (heures/jour) Sport en club Sport (heures/semaine) * P < 0, 05 TEMOINS 33 3, 9 +/- 1, 3 1, 9 + 1, 0 * 11 /32 21 /33 * 1, 1 + 1, 3 3, 1 + 3, 2 * Doetsch et al
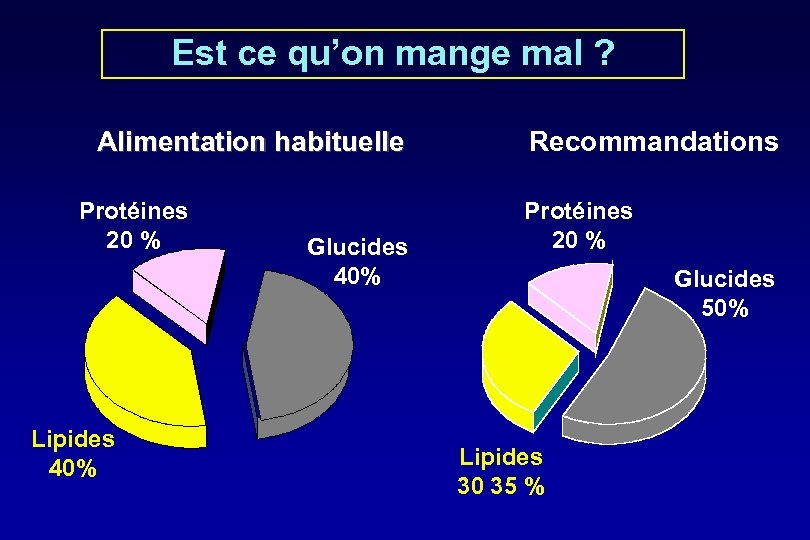
Est ce qu’on mange mal ? Alimentation habituelle Protéines 20 % Lipides 40% Glucides 40% Recommandations Protéines 20 % Glucides 50% Lipides 30 35 %
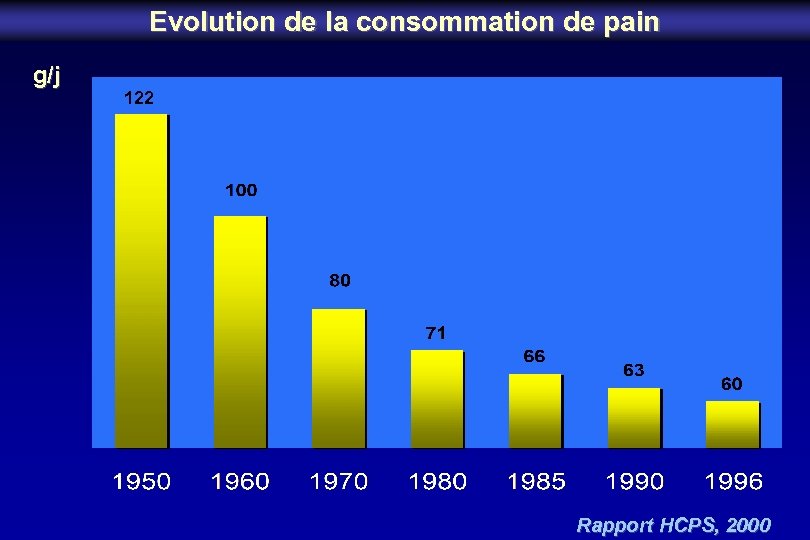
Evolution de la consommation de pain g/j 122 Rapport HCPS, 2000
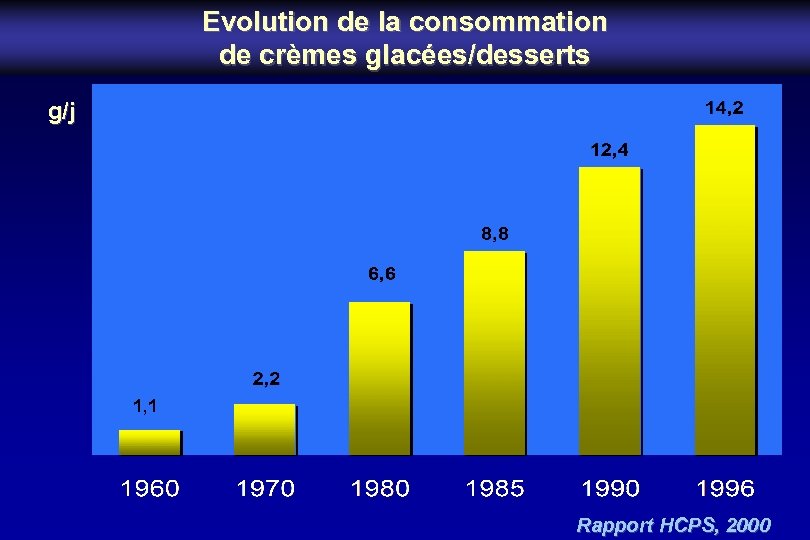
Evolution de la consommation de crèmes glacées/desserts g/j 1, 1 Rapport HCPS, 2000
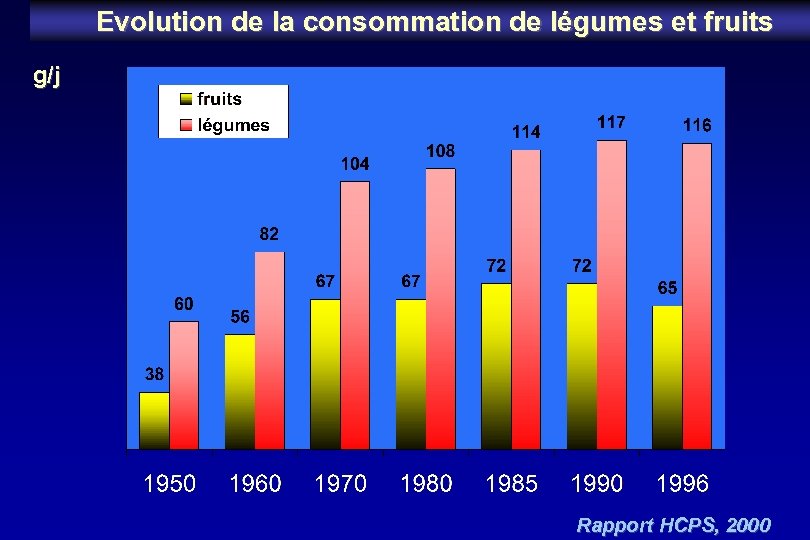
Evolution de la consommation de légumes et fruits g/j Rapport HCPS, 2000

L’alimentation riche en graisse facilite la prise de poids LIPIDES Energie 9 kcal/g PROTEINE ou GLUCIDES Energie 4 kcal/g Aliments gras : u Palatable : agréable à manger u Consistance molle : moins de mastiquation u Moins satiétogène
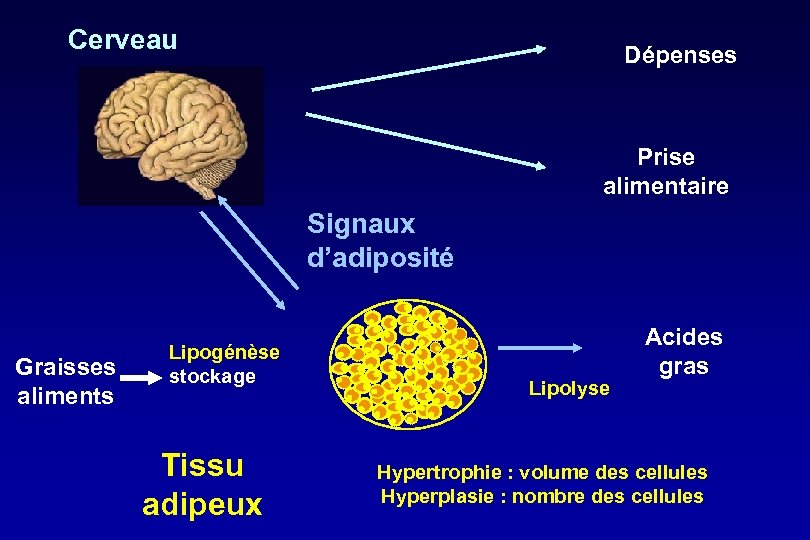
Cerveau Dépenses Prise alimentaire Signaux d’adiposité Graisses aliments Lipogénèse stockage Tissu adipeux Lipolyse Acides gras Hypertrophie : volume des cellules Hyperplasie : nombre des cellules

L’allaitement maternel exclusif prolongé réduit le risque d’obésité (IMC > 97 th centile) Etude transversale - 9 357 enfants âgés de 5 – 6 ans en Bavière * Niveau parental d’éducation, régime maternel pendant la grossesse, petit poids de naissance, chambre personnelle, consommation de beurre R. von Kries et al, BMJ 1999, 319, 147
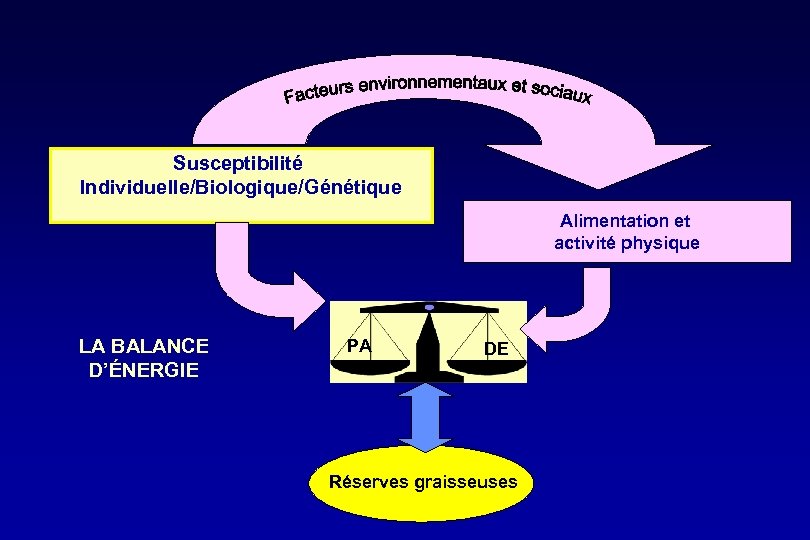
Susceptibilité Individuelle/Biologique/Génétique Alimentation et activité physique LA BALANCE D’ÉNERGIE PA DE Réserves graisseuses

GENETIQUE DE L’OBESITE Formes polygèniques : formes communes d ’obésité - gènes modulateurs de phénotypes, - interactions gènes-environnement et gène-gène - Plus de 30 gènes de susceptibilité - Programme Gén. Olor : CIC de Nancy

Obésité et modernité alimentaire w Adolescence : rôle des fast-foods, snacks, aliments à densité énergétique élevée, boissons sucrées w Disparition des repas ternaires, restauration hors-foyer w. Relations positives entre l’adiposité et les apports énergétiques du dîner chez certains adultes et chez des enfants âgés de 7 -12 ans (Bellisle et al 1998, Maffeis et al 2000) w Absence de relations claires entre la fréquence des repas et le poids (Bellisle et al 1997)
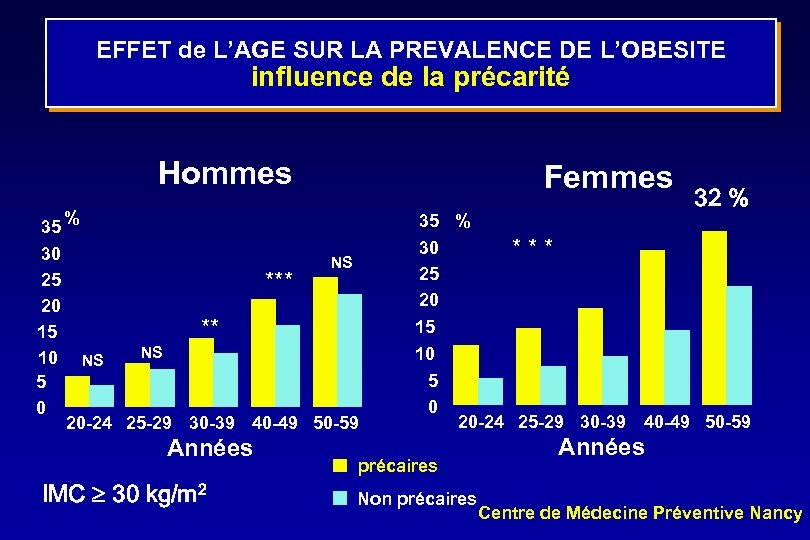
EFFET de L’AGE SUR LA PREVALENCE DE L’OBESITE influence de la précarité Hommes 35 30 25 20 15 10 5 0 Femmes % *** 35 % 30 25 20 15 NS ** NS NS 20 -24 25 -29 30 -39 40 -49 50 -59 Années IMC 30 kg/m 2 10 5 0 32 % *** 20 -24 25 -29 30 -39 40 -49 50 -59 précaires Non précaires Années Centre de Médecine Préventive Nancy
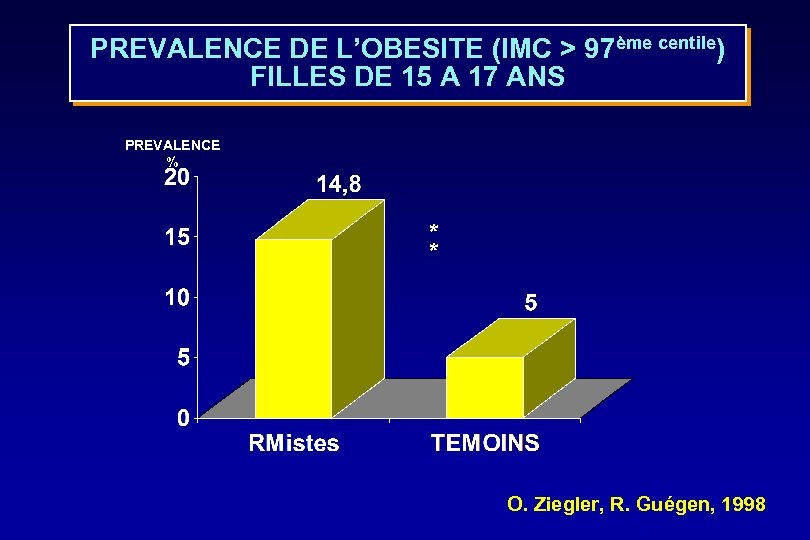
PREVALENCE DE L’OBESITE (IMC > 97ème centile) FILLES DE 15 A 17 ANS PREVALENCE % * * O. Ziegler, R. Guégen, 1998

ALIMENTATION EMOTIONNELLE EMOTIVITE - L’excès alimentaire : - réponse à des affects négatifs et - effet anxiolytique - Confusion entre les émotions et la sensation de faim Hilde Bruch

Impulsivité alimentaire w Intolérance à la frustration w Passage à l’acte w Résolution de conflit w Pathologie de manque w Addiction MANGER= SOLUTION Pour baisser la tension intérieure

THEORIE DE LA RESTRICTION • La restriction : intention délibérée de restreindre ses apports alimentaires • L’excès alimentaire (TCA) : secondaire à la restriction Restriction désinhibition reprise de poids • Contrôle souple vs rigide
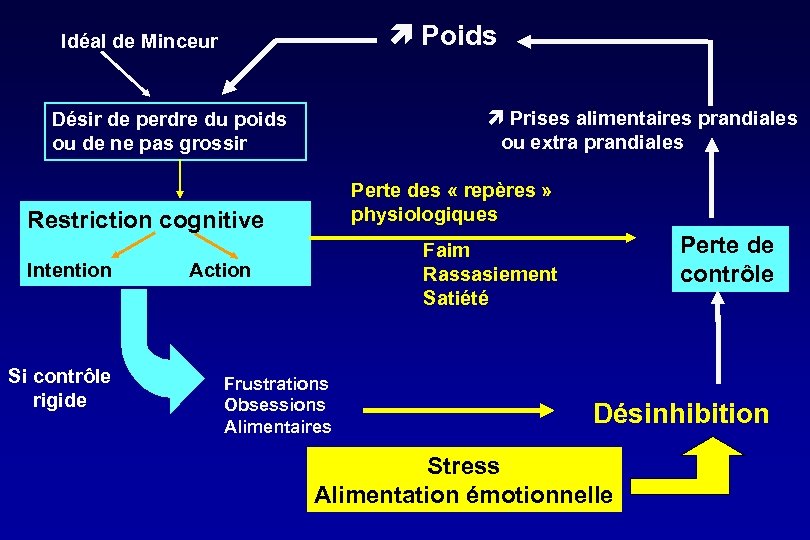
Poids Idéal de Minceur ì Prises alimentaires prandiales ou extra prandiales Désir de perdre du poids ou de ne pas grossir Perte des « repères » physiologiques Restriction cognitive Intention Action Si contrôle rigide Perte de contrôle Faim Rassasiement Satiété Frustrations Obsessions Alimentaires Désinhibition Stress Alimentation émotionnelle

Caractéristiques des TCA extra-prandiaux Description Grignotage Nibbling Compulsion simple Modalité du déclenchement Insidieux Besoin impérieux Choix des aliments Aliments appréciés disponibles frénésie aliment. Binge eating Impulsion irrésistible Envie ± sélective Envie non sélective Vitesse Normale Rapide : + à ++ Rapide : +++ Quantité Petites, répétitives Variable + à ++ ++ à +++ remplissage Durée Variable Brève < 2 heures Fréquence Variable* ± (alimentation mécanique) Plaisir initial, culpabilité Absent ± + à ++ ++++ Seul ou en compagnie De préférence seul Seul Absence (±) important Plaisir Perte contrôle Entourage Retentis. psy

Où se cachent les graisses ? - 1 Graisses Visibles Graisses Cachées Huile tournesol, olive, maïs, colza, noix…, saindoux, graisses végétales 100 % Beurre, Margarine, Mayonnaise 80 % Margarines allégées, beurres allégés 60 % Fruits oléagineux, lard 50 % Margarines allégées, beurre allégé 40 % Crème entière, mayonnaise allégée 35 % Charcuteries, chips

Alimentation équilibrée : les bonnes habitudes w Manger assis et à table w Manger dans le calme et la convivialité ; éteindre la télévision w Apprendre à organiser les rythmes alimentaires w. Diminuer la consommation d’aliments à forte teneur en graisse et en sucre et les remplacer par une consommation accrue et variée de fruits et de légumes w. Limiter la consommation de boissons sucrées (et alcoolisées) w. Consommer quotidiennement une ration de féculents, de pain, de légumes, de fruits et de produits riches en protéines Recommandations françaises 1998

INACTIVITE PHYSIQUE = SEDENTARITE w Le minimum de mouvement w Dépenses énergétiques/24 h ≈ dépenses de repos - comportement passif : télévision, lecture, ordinateur (“Internet obesity”, téléphone, conduite automobile) - souvent associée à la consommation d’aliments énergétiques (gras) Combien d’heures / jour ?

CONSEILS PRATIQUES / EXERCICE w MARCHER ! une bonne solution ! - déplacement à pied - 30 mn/j - descendre du bus un arrêt plus tôt - prendre les escaliers / ascenseur - promener le chien plus longtemps w BOUGER ! - pendant les pubs… de la TV - jardinage - n’importe quel exercice… - commencer par 15 mn plusieurs fois par jour - à la maison, dans la vie de tous les jours SIGN 1996, OMS 1997

CONCLUSION - Maladie de l’adaptation : - Changement « brutal » de l’environnement - Susceptibilité individuelle : génotype économe maladie polygénique à forte composante environnementale - Maladie sociale : maladie des classes défavorisées « Occidentalisation » du mode de vie consommation d’aliments riches lipides boissons sucrées et sédentarité
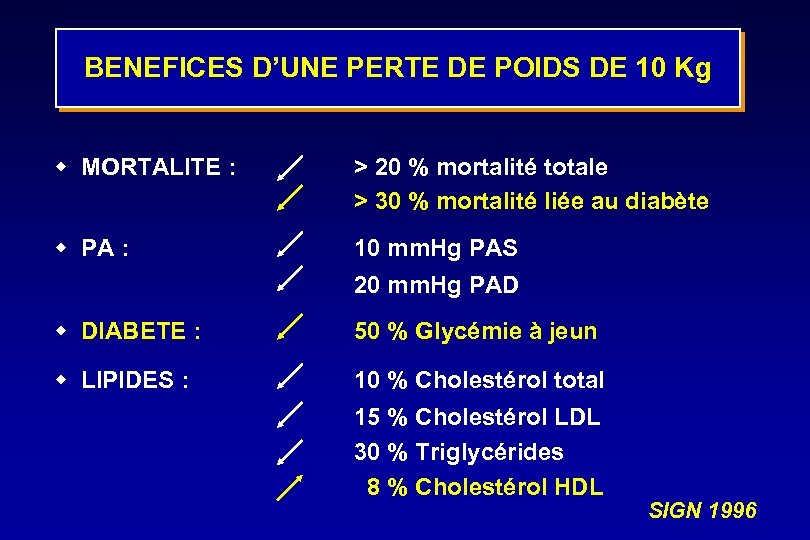
BENEFICES D’UNE PERTE DE POIDS DE 10 Kg w MORTALITE : > 20 % mortalité totale > 30 % mortalité liée au diabète w PA : 10 mm. Hg PAS 20 mm. Hg PAD w DIABETE : 50 % Glycémie à jeun w LIPIDES : 10 % Cholestérol total 15 % Cholestérol LDL 30 % Triglycérides 8 % Cholestérol HDL SIGN 1996
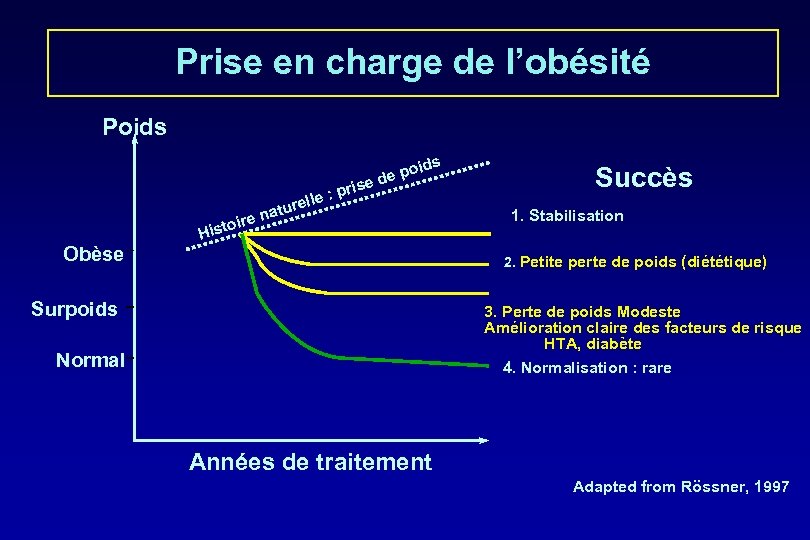
Prise en charge de l’obésité Poids po de ise : pr le el atur ire n Obèse o Hist Succès 1. Stabilisation 2. Petite perte de poids (diététique) Surpoids 3. Perte de poids Modeste Amélioration claire des facteurs de risque HTA, diabète 4. Normalisation : rare Normal Années de traitement Adapted from Rössner, 1997

LES GRANDS PRINCIPES IOTF AFERO - ALFEDIAM - SNDLF w Objectif raisonnable : perte de poids : 5 - 15 % du poids initial w Bien distinguer 2 phases - La perte de poids : déficit énergétique de 30 % - La stabilisation pondérale : l’enjeu ! w Diététique, activité physique, comportement w Education - suivi
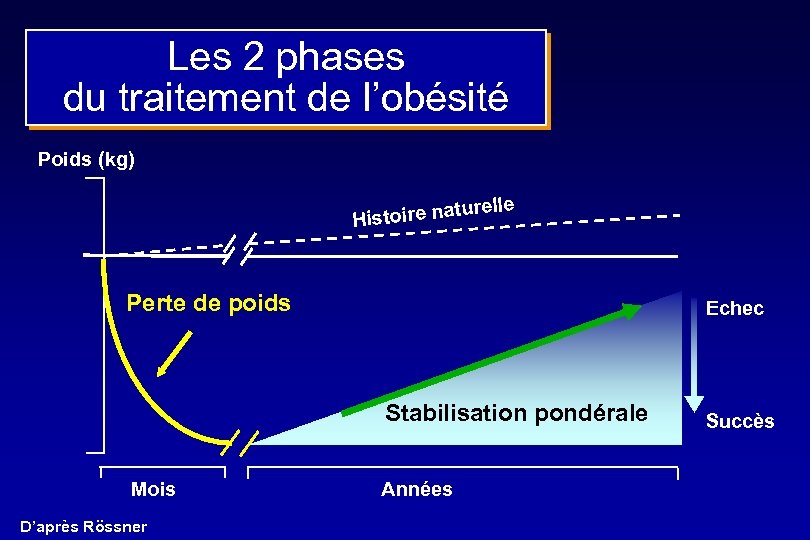
Les 2 phases du traitement de l’obésité Poids (kg) elle toire natur His Perte de poids Echec Stabilisation pondérale Mois D’après Rössner Années Succès

Comment maigrir ? Perte de poids Déficit calorique 1 kg 7780 Kcal 1 kg/mois 250 Kcal/j 1 kg/semaine 1100 Kcal/j 0, 5 kg/semaine 550 Kcal/j ! Perte De 1 Kg (Estimation théorique) 15 - 20 % masse maigre 75 % masse grasse O. Ziegler, 1998

Approche comportementale Pharmacothérapie Diététique et Exercice

Le problème n’est pas de définir le «meilleur régime» mais de déterminer quelles modifications durables le patient veut et peut envisager d’introduire de façon permanente dans ses pratiques alimentaires malgré les obstacles matériels, sociaux, métaboliques et psychologiques. Guy-Grand et Golay 2002

Détecter un désordre du comportement alimentaire Indices cliniques w Régimes multiples w Poids en yo-yo w Grignotages w Lien émotion-alimentation w Sentiment de restriction w Confusion faim- envie de manger A. Golay 2001

Analyse fonctionnelle du comportement alimentaire w Un outil : le carnet alimentaire w Objectifs principaux - Analyse des processus : faim / rassasiement / satiété - Liens avec les situations stressantes - Liens avec les émotions - Reconnaissance d’un état de restriction cognitive w Une finalité : analyse des fonctions du comportement alimentaire : nutritionnelles, psychologiques, symboliques et sociales

PRINCIPES GENERAUX RECOMMANDATIONS DE L’IOTF w Le médicament : complément du traitement diététique + exercice physique + modification du comportement w Stratégie à long terme, adaptée à chaque patient w Prescription et surveillance médicale w Indications - sujets obèses (BMI > 30 kg/m 2) - BMI > 25 et comorbidités ++
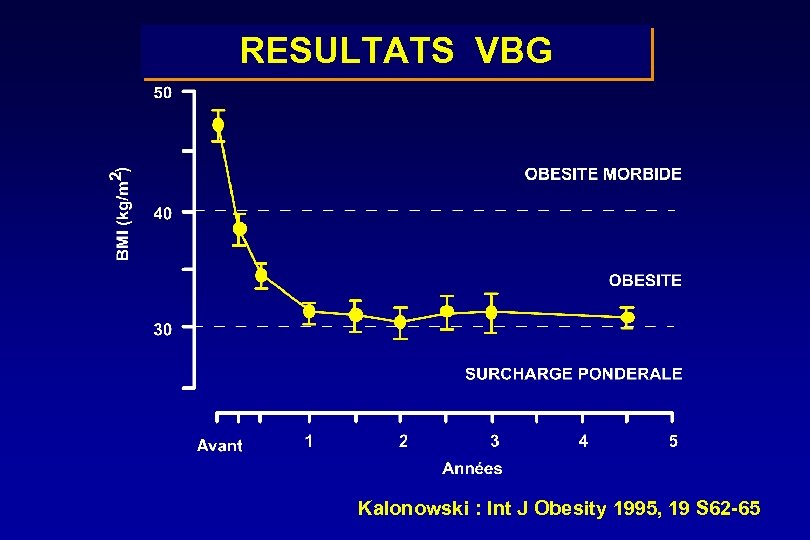
RESULTATS VBG Kalonowski : Int J Obesity 1995, 19 S 62 -65

TRAITEMENT PREVENTIF OU CURATIF w PREVENTION - moins coûteuse ? - plus efficace ? w CIBLES - sujets de poids normal (à risque) - sujets en excès pondéral (nombreux) - rechute après perte de poids - prévention secondaire è Comment ? - diététique - activité physique

LES SUJETS A (HAUT) RISQUE D’OBESITE w Histoire pondérale - ATCD de BMI > 25 - Prise de poids > 5 kg - Oscillations pondérales (Yo. Yo) - Enfance : BMI et âge de rebond pondéral w Antécédents familiaux d’obésité w Groupes à risque - Age, sexe, ethnie - Faibles revenus, éducation w Alimentation / activité physique immobilisation - arrêt du tabagisme w Médicaments w Facteurs génétiques

CONCLUSION w Un traitement à ne pas banaliser : diètétique, activité physique, modification du comportement w “Rôle” du médecin généraliste w “Contrat” sur un an minimum w Médicament : une place à mieux définir w Objectif raisonnable, négocié w effets sur les co-morbidités

CONCLUSION - Maladie de l’adaptation : - Changement « brutal » de l’environnement - Susceptibilité individuelle : génotype économe maladie polygénique à forte composante environnementale - Maladie sociale : maladie des classes défavorisées « Occidentalisation » du mode de vie consommationd’aliments riches lipides boissons sucrées et sédentarité
3ef21ecd3f70d9c7c4203321b10f725b.ppt