obshie_voprosy_reanimacii.ppt
- Количество слайдов: 88

Курский государственный медицинский университет Общие вопросы реаниматологии Ассистент Н. Н. Авдеева Кафедра анестезиологии, реаниматологии и интенсивной терапии ФПО (зав. кафедрой, профессор С. А. Сумин)
• каждый год на дорогах России гибнет около 40 000 человек, на водах — более 15 000, после несчастных случаев в быту и на производстве — более 400 000 • от несовместимых с жизнью повреждений погибает не более 10 -15% от общего числа погибших в приведенном выше списке

• Реаниматология - наука об оживлении (rе вновь, аnimаге - оживлять), изучающая вопросы этиологии, патогенеза и лечения терминальных состояний, а также постреанимационной болезни. • Реанимация ( «animа» — душа, лат. ) - это непосредственно процесс оживления организма при проведении специальных реанимационных мероприятий (Неговский В. А. , 1975).

• Реанимационные мероприятия направлены на восстановление жизненно важных функций, в том числе искусственное поддержание функций дыхания и кровообращения человека, и выполняются медицинским работником (врачом или фельдшером), а в случае их отсутствия - лицами, прошедшими обучение по проведению сердечнолегочной реанимации.

Наша цель – возвращение пациента к жизни с восстановлением нормальных функций всех органов, в первую очередь мозга (П. Сафар) В 1958 году американский анестезиолог Питер Сафар убедительно показал в серии экспериментов на добровольцах и студентах-медиках, у которых с помощью тотальной кураризации выключали спонтанное дыхание и проводили ИВЛ различными способами, что, во-первых внешние методы воздействия на грудную клетку не дают должного дыхательного объема вентиляции по сравнению с экспираторными; во-вторых, получить объем вдоха 500 мл с помощью различных ручных методов смогли лишь у 14 -50% специально тренированных людей. С помощью же экспираторных методов такого объема ИВЛ смогли достичь у 90 -100% лиц, не прошедших подготовки, а получивших перед исследованием лишь простой инструктаж.

Основоположник школы отечественных реаниматологов Создатель первого в мире Научноисследовательского института общей реаниматологии (НИИОР РАМН), первооткрыватель новой нозологической единицы (постреанимационной болезни). «Реаниматология должна рассматриваться как протест против необоснованной смерти, как вера в смысл и бесконечную ценность человеческой жизни, как стремление удержать уходящую, но еще не исчерпавшую себя жизнь» . Академик В. А. Неговский

• • Д. м. н. , профессор С. А. Сумин Преподавание анестезиологии и реаниматологии в Курском государственном медицинском институте началось еще в 1965 году, с приходом на кафедру общей хирургии ассистента М. Л. Татарского. Кафедра анестезиологии, реаниматологии и интенсивной терапии факультета последипломного образования была создана 21 октября 1999 г. Заведующим кафедрой был избран д. м. н. С. А. Сумин, который возглавляет её и в настоящее время.
• 1969 -1970 г – приказ о реорганизации анестезиологических отделений в анестезиолого -реанимационные • В. С. Толмачев – с 1970 г. зав. АРО КОКБ, главный внештатный анестезиологреаниматолог Курской области

Терминальное состояние • определяется как пограничное состояние между жизнью и смертью, когда в силу различных причин происходит столь выраженное нарушение функционирования основных жизненных систем, что сам организм пострадавшего или больного человека не в состоянии справиться с этими нарушениями и без вмешательства извне неизбежно заканчивается смертью

Стадии терминального состояния • предагональное состояние • терминальная пауза (отмечается не всегда) • агония • клиническая смерть Ц Н С д ы х а н и е к р о в о о б р а щ е н и е

Предагональное состояние • • • грубое нарушение сознания частичное сохранение рефлексов возникновение патологических типов дыхания постепенное снижение АД тахикардия, сменяющаяся брадикардией и нитевидным пульсом

Агония - состояние, предшествующее смерти • Перед агонией может быть терминальная пауза (клинически проявляется остановкой дыхания и преходящими периодами асистолии от 1 -2 до 10 -15 с) • характеризуется последними проявлениями жизнедеятельности организма (может быть некоторый подъем АД, кратковременное появление сердечного ритма, иногда отмечаются проблески сознания) • затем быстро наступает угнетение (кома, слабый пульс только на сонных артериях, апнейтическое дыхание)

Клиническая смерть – обратимый этап умирания • симптомокомплекс отсутствия сознания дыхания, кровообращения при сохраненном тканевом и клеточном метаболизме • продолжается 3 -5 минут в условиях нормотермии

Диагностика клинической смерти • Отсутствие сознания (болевое раздражение, слегка встряхнуть) • Апноэ (наличие выдоха, экскурсия грудной клетки) • Отсутствие кровообращения (пульс на • a. carotis, a. femoralis, a. brachialis) Цвет кожи, величина зрачков, наличие рефлексов – значение вспомогательное, малоинформативное, не имеющее отношения к принятию решений.
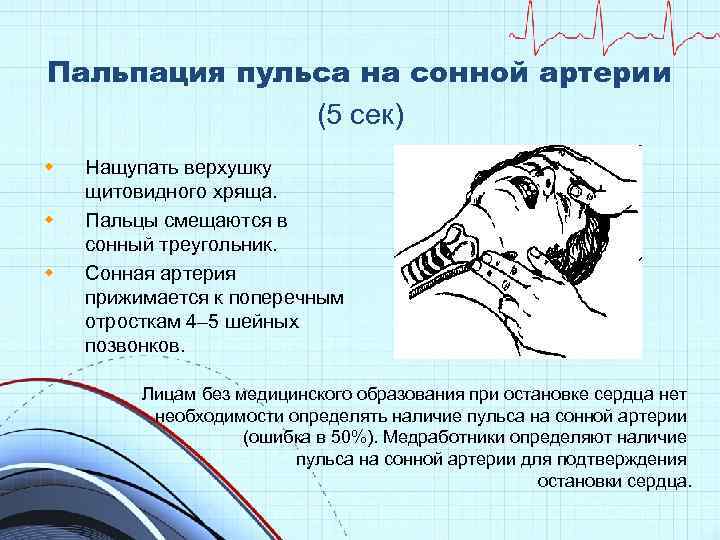
Пальпация пульса на сонной артерии (5 сек) w w w Нащупать верхушку щитовидного хряща. Пальцы смещаются в сонный треугольник. Сонная артерия прижимается к поперечным отросткам 4– 5 шейных позвонков. Лицам без медицинского образования при остановке сердца нет необходимости определять наличие пульса на сонной артерии (ошибка в 50%). Медработники определяют наличие пульса на сонной артерии для подтверждения остановки сердца.
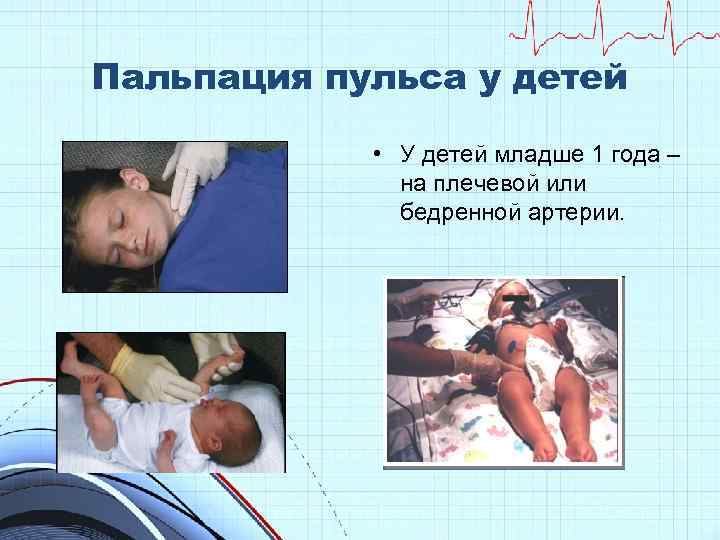
Пальпация пульса у детей • У детей младше 1 года – на плечевой или бедренной артерии.

Смерть биологическая состояние, когда всякие попытки оживления безуспешны ДОСТОВЕРНЫЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ Ø Ранние -высыхание и помутнение роговицы -симптом «кошачьего зрачка» (чтобы обнаружить данный симптом, нужно сдавить глазное яблоко; симптом считается положительным, если зрачок деформируется и приобретает овальную форму) Ø Поздние -трупные пятна -трупное окоченение

Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки 1. Функциональные признаки: а) отсутствие сознания, б) отсутствие дыхания, пульса, артериального давления, в) отсутствие рефлекторных ответов на все виды раздражителей. 2. Инструментальные признаки: а) электроэнцефалографические, б) ангиографические. 3. Биологические признаки: а) максимальное расширение зрачков, б) бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов, в) снижение температуры тела. 4. Трупные изменения: а) ранние признаки, б) поздние признаки.

Социальная (мозговая) смерть • при успешной СЛР у больных, находившихся в клинической смерти более 5 -6 мин, на фоне уже наступивших необратимых изменений в коре головного мозга • при первичном повреждении головного мозга различного генеза Смерть человека на основании смерти мозга устанавливается в соответствии с приказом Министерства здравоохранения Российской Федерации от 20. 12. 2001 № 460 «Об утверждении Инструкции по констатации смерти человека на основании диагноза смерти мозга» (приказ зарегистрирован Министерством юстиции Российской Федерации 17 января 2002 г. № 3170). при наличии известной причины повреждения мозга и периода наблюдения не менее 24 часов при вторичном поражении, 6 часов при первичном Ø нормотермия, отсутствие признаков шока, интоксикации, метаболических ком, использования седативных, опиоидов, релаксантов Ø отсутствие сознания, апноэтический тест Ø отсутствие рефлексов со ствола ГМ: окулоцефалических, окуловестибулярных, фарингеальных и трахеальных Ø при установлении отсутствия электрической активности мозга или мозгового кровообращения Ø

Виды остановки кровообращения Фибрилляция желудочков (ЖТ без пульса) 70 -80% случаев Асистолия 10 -29% случаев Электромеханическая диссоциация 3% случаев
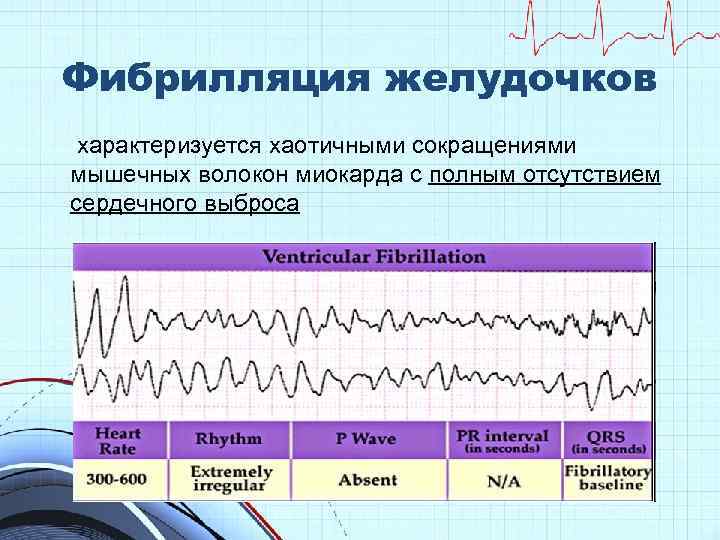
Фибрилляция желудочков характеризуется хаотичными сокращениями мышечных волокон миокарда с полным отсутствием сердечного выброса

В развитии фибрилляции желудочков выделяют 4 стадии: А - трепетание желудочков, продолжающееся 2 с, при котором происходят координированные сокращения, а на ЭКГ регистрируются высокоамплитудные ритмичные волны с частотой 250 -300 в 1 мин; Б - судорожная стадия (около 1 мин), при которой происходят хаотичные некоординированные сокращения отдельных участков миокарда с появлением на ЭКГ высокоамплитудных волн с частотой до 600 в 1 мин; В - стадия мерцания желудочков (мелковолновая ФЖ) продолжительностью около 3 мин. Беспорядочное возбуждение отдельных групп кардиомиоцитов проявляется на ЭКГ хаотичными низкоамплитудными волнами с частотой более 1000 в 1 мин; Г - атоническая стадия - затухающее возбуждение отдельных участков миокарда; на ЭКГ нарастает продолжительность и снижается амплитуда волн при их частоте менее 400 в 1 мин.
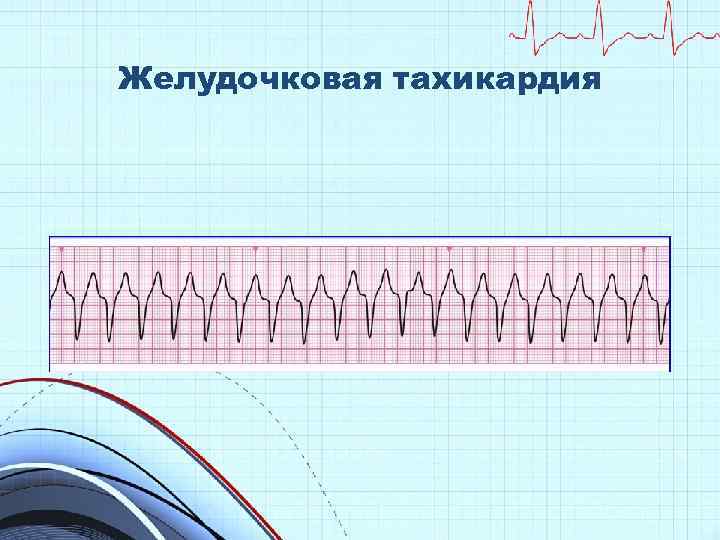
Желудочковая тахикардия

Асистолия
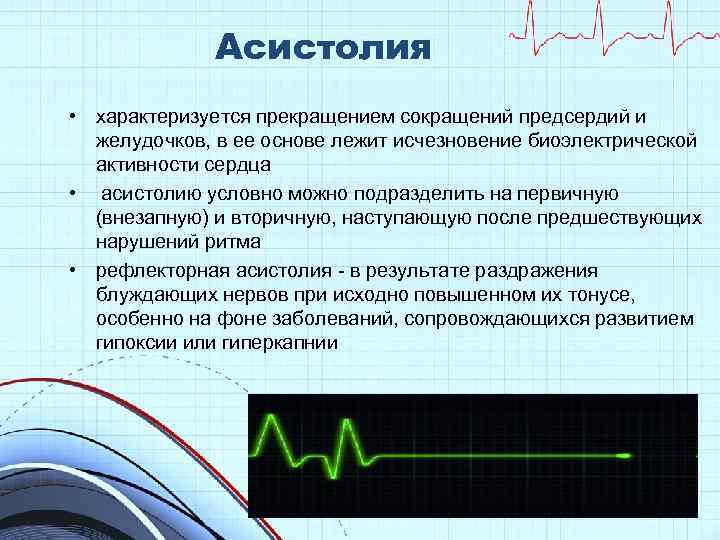
Асистолия • характеризуется прекращением сокращений предсердий и желудочков, в ее основе лежит исчезновение биоэлектрической активности сердца • асистолию условно можно подразделить на первичную (внезапную) и вторичную, наступающую после предшествующих нарушений ритма • рефлекторная асистолия - в результате раздражения блуждающих нервов при исходно повышенном их тонусе, особенно на фоне заболеваний, сопровождающихся развитием гипоксии или гиперкапнии
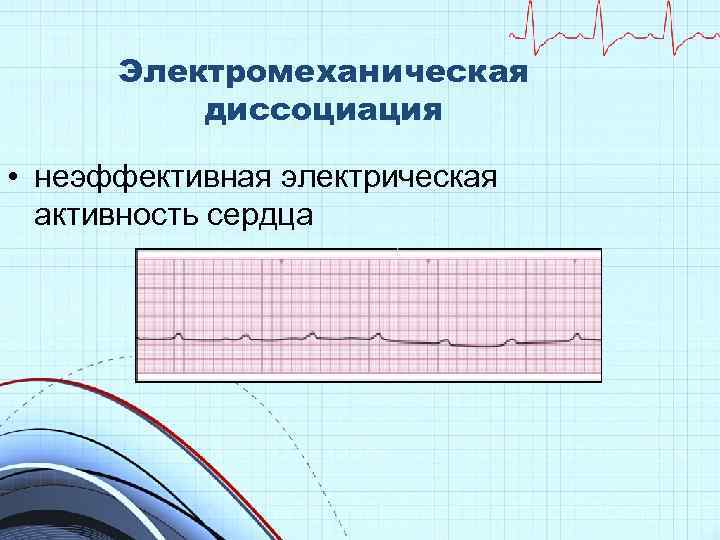
Электромеханическая диссоциация • неэффективная электрическая активность сердца

Прекращение дыхательной деятельности • гипоксия+гиперкапния гипокапния • заключительная стадия ДН ДН с преимущественным нарушением вентиляции (ЦНС, грудная клетка, мышечный аппарат, проходимость ДП) ДН с преимущественным нарушением оксигенации (альвеоло-капиллярная мембрана)

Потенциально обратимые причины Гиповолемия Гипоксия Гипо-/гиперкалиемия/ метаболические причины • Гипотермия • • Токсины Тампонада сердца Напряженный пневмоторакс Тромбоз (коронарных/легочной артерий) • • • Hypovolemia Hypoxia Hydrogen Ion (acidosis) Hypo/hyperkaliemia Hypoglycemia Hypothermia Toxins Tamponade Tension pneumothorax Thrombosis (coronary / pulmonary) Trauma
![СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное](https://present5.com/presentation/3/18360115_286800004.pdf-img/18360115_286800004.pdf-29.jpg)
СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное поддержание жизни. A (air open the way) - обеспечение и поддержание проходимости верхних дыхательных путей. B (breath of victim) - искусственная вентиляция легких и оксигенация. C (circulation of blood) - закрытый массаж сердца. Стадия II — дальнейшее поддержание жизни. D (drags and fluids intravenous lifeline administration) - введение лекарственных средств. E (electrocardiography diagnosis) - оценка ЭКГ. F (fibrillation treatment) - дефибрилляция. Стадия III — длительное поддержание жизни. G (gauging) - оценка состояния пациента и выявление причин, приведших к остановке сердца. Н (human mentation) - мероприятия по восстановление сознания пациента. I (intencive care) - собственно интенсивная терапия.

Показанием к проведению реанимационного пособия является наличие у больного предагонального, агонального состояний или клинической смерти. СЛР три этапа: • первичная реанимация (BLS) - поддержание искусственного кровообращения и газообмена на уровне, не допускающем необратимых изменений в ГМ и миокарде до момента восстановления самостоятельного кровообращения – базовая СЛР • восстановление витальных функций, т. е. спонтанный ритм и мероприятия по стабилизации циркуляции; медикаментозная реанимация, электрическая дефибрилляция (ACLS) – квалифицированная СЛР • интенсивная терапия постреанимационной болезни, имеется ввиду стадия лечения после восстановления самостоятельного кровообращения до отлучения пациента от аппарата ИВЛ, инфузии и. т. д.
• Европейский Совет по реанимации(ERC), 1989 г. • Международный согласительный комитет по реанимации The International Liaison Committee on Resuscitation (ILCOR), 1993 г. • Национальный Совет по реанимации (НСР, Россия, 2004) european resuscitation council

В 2010 г. Европейский Совет по реанимации предложил новый вариант рекомендаций по проведению реанимационных мероприятий • Рекомендации ERC согласованы с МЗ и СР РФ и с НСР поэтому являются единственным официальным источником по обучению и проведению СЛР.

Основные протоколы ERC • BLS • Базовая СЛР • BLSAED • Базовая СЛР с дефибрилляцией • IHBLS • Внутригоспитальная базовая СЛР • ALS • Расширенная СЛР • PBLS • Детская базовая СЛР • PALS • Детская расширенная СЛР • NLS • СЛР новорожденных
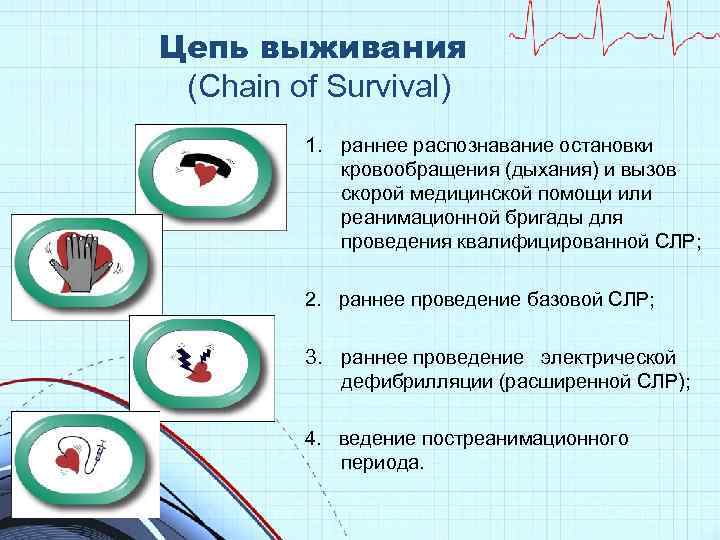
Цепь выживания (Chain of Survival) 1. раннее распознавание остановки кровообращения (дыхания) и вызов скорой медицинской помощи или реанимационной бригады для проведения квалифицированной СЛР; 2. раннее проведение базовой СЛР; 3. раннее проведение электрической дефибрилляции (расширенной СЛР); 4. ведение постреанимационного периода.

Факторы, влияющие на выживаемость • Место, где произошла остановка (внебольничное и внутрибольничное). • Длительность самой остановки сердца или периода, так называемого, с отсутствием кровотока. • • Тип ритма на ЭКГ. Качество проведения базисной (базовой) или продленной(расширенной) сердечно-легочной реанимации. Когда спасатели без медицинского образования, но прошедшие подготовку, оказывают СЛР, выживаемость увеличивается в 2 раза.

Последовательность базовых реанимационных мероприятий • Оценить безопасность окружающей обстановки для пострадавшего и спасателя (возможность пожара, взрыва, обрушения здания; электричество, газ, вода и др. ) • Проверить реакцию у пострадавшего. Его следует осторожно встряхнуть за плечи. Громким голосом задать вопрос «Вы в порядке? » • Если пострадавший не реагирует, следует обеспечить проходимость дыхательных путей и проверить дыхание.

В сознании проверить на наличие ран, травм позвать на помощь регулярно оценивать состояние
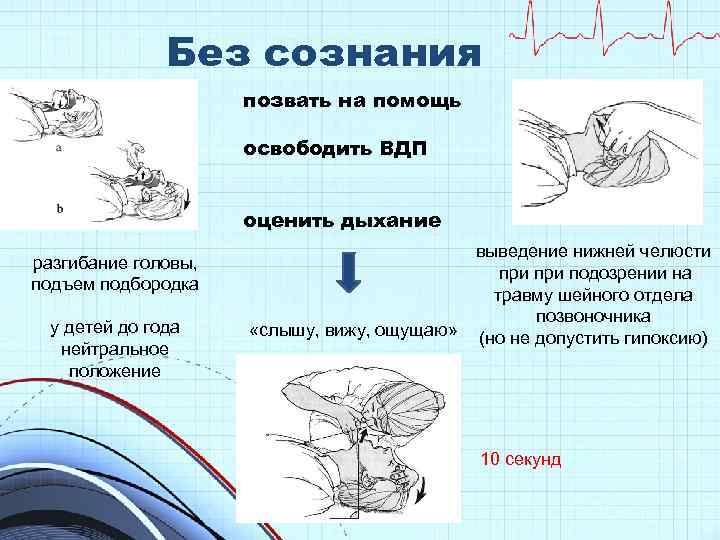
Без сознания позвать на помощь освободить ВДП оценить дыхание разгибание головы, подъем подбородка у детей до года нейтральное положение «слышу, вижу, ощущаю» выведение нижней челюсти при подозрении на травму шейного отдела позвоночника (но не допустить гипоксию) 10 секунд
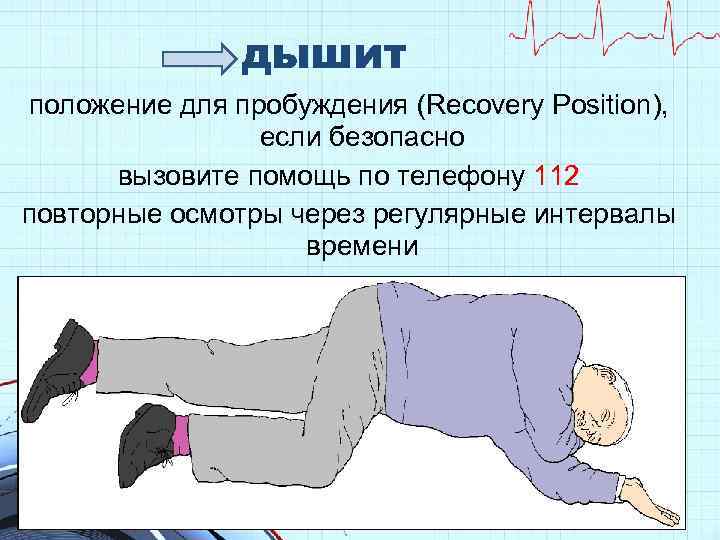
дышит положение для пробуждения (Recovery Position), если безопасно вызовите помощь по телефону 112 повторные осмотры через регулярные интервалы времени
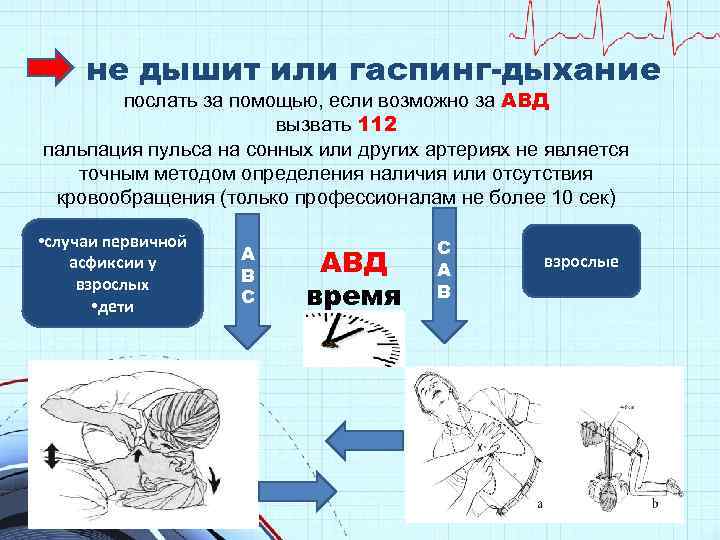
не дышит или гаспинг-дыхание послать за помощью, если возможно за АВД вызвать 112 пальпация пульса на сонных или других артериях не является точным методом определения наличия или отсутствия кровообращения (только профессионалам не более 10 сек) • случаи первичной асфиксии у взрослых • дети A B C АВД время C A B взрослые

Компрессии грудной клетки • на твердой, ровной поверхности • в центр грудной клетки (нижняя половина грудины), прямыми руками в «замке» • Амплитуда не менее 5 см (не более 6 см) • не менее 100/мин (не более 120) • с минимальными перерывами (не более 5 сек) • обязательна декомпрессия • компрессии: вдохи = 30: 2
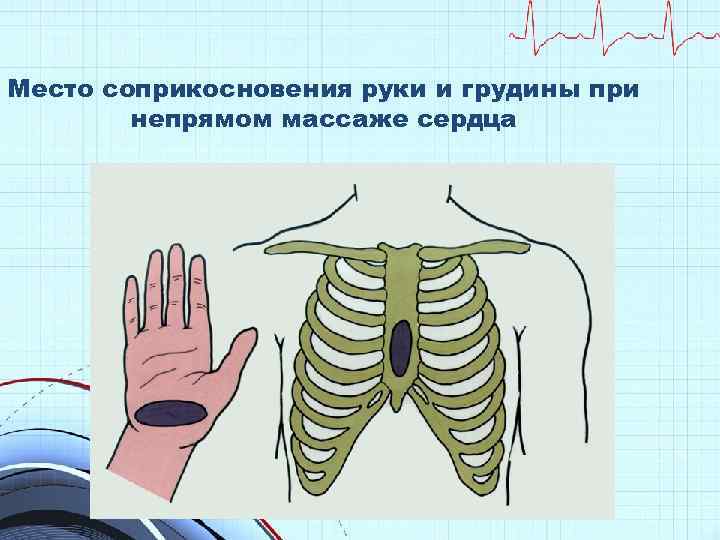
Место соприкосновения руки и грудины при непрямом массаже сердца
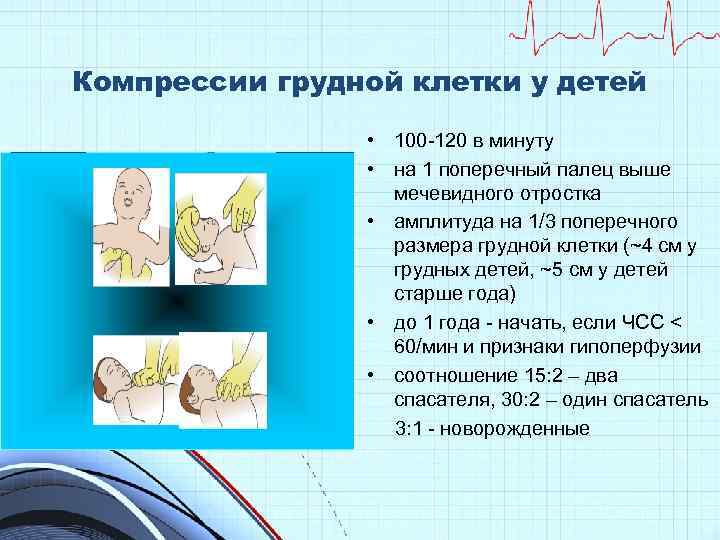
Компрессии грудной клетки у детей • 100 -120 в минуту • на 1 поперечный палец выше мечевидного отростка • амплитуда на 1/3 поперечного размера грудной клетки (~4 см у грудных детей, ~5 см у детей старше года) • до 1 года - начать, если ЧСС < 60/мин и признаки гипоперфузии • соотношение 15: 2 – два спасателя, 30: 2 – один спасатель 3: 1 - новорожденные
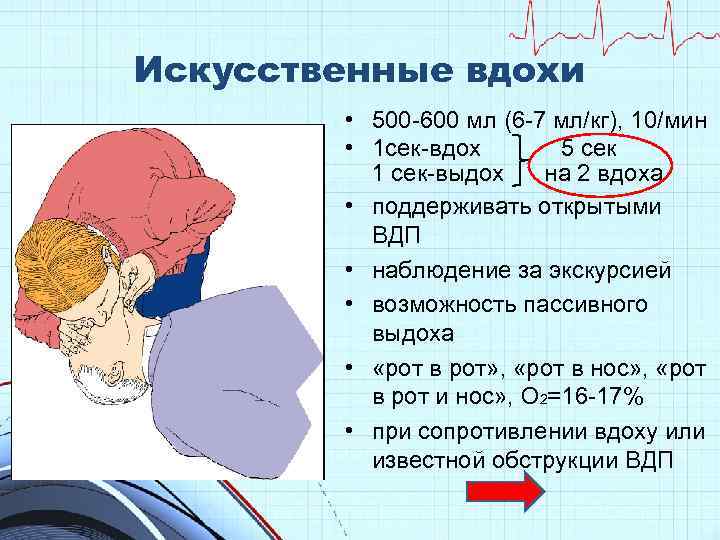
Искусственные вдохи • 500 -600 мл (6 -7 мл/кг), 10/мин • 1 сек-вдох 5 сек 1 сек-выдох на 2 вдоха • поддерживать открытыми ВДП • наблюдение за экскурсией • возможность пассивного выдоха • «рот в рот» , «рот в нос» , «рот в рот и нос» , О 2=16 -17% • при сопротивлении вдоху или известной обструкции ВДП
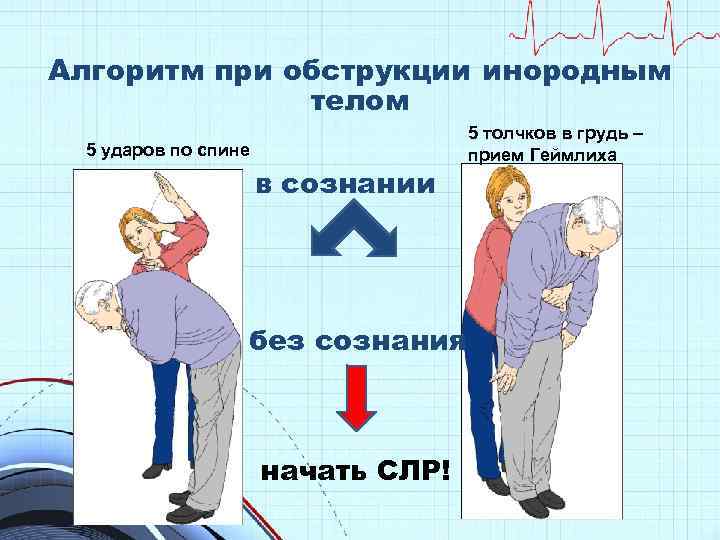
Алгоритм при обструкции инородным телом 5 ударов по спине в сознании без сознания начать СЛР! 5 толчков в грудь – прием Геймлиха
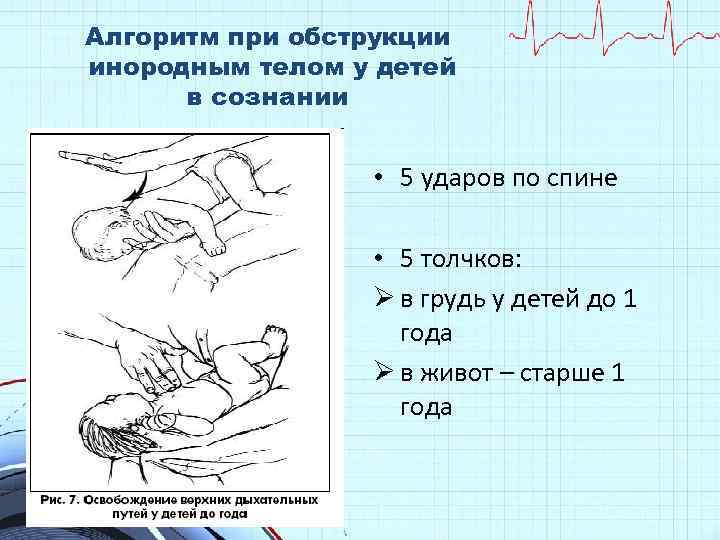
Алгоритм при обструкции инородным телом у детей в сознании • 5 ударов по спине • 5 толчков: Ø в грудь у детей до 1 года Ø в живот – старше 1 года
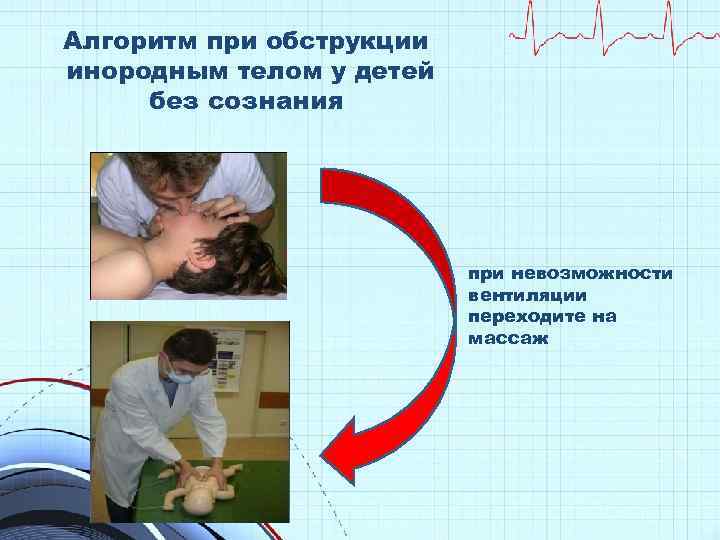
Алгоритм при обструкции инородным телом у детей без сознания при невозможности вентиляции переходите на массаж
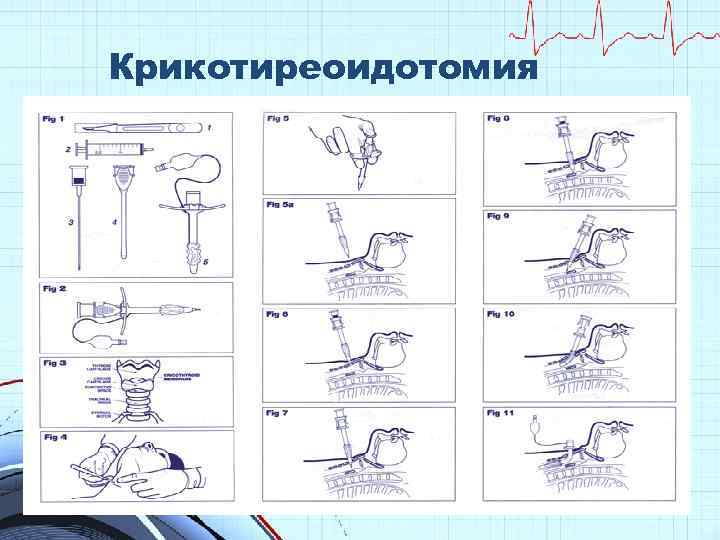
Крикотиреоидотомия

Когда звать на помощь?

Немедленно, если : • есть помощник; • помощника нет, но: наличие в анамнезе у взрослого больного заболевания сердца после того, как вы убедились в отсутствии у него дыхания. Сначала СЛР в течении 1 мин при наличии признаков: • травмы, • утопления, • алкогольной или наркотической интоксикации, • дети
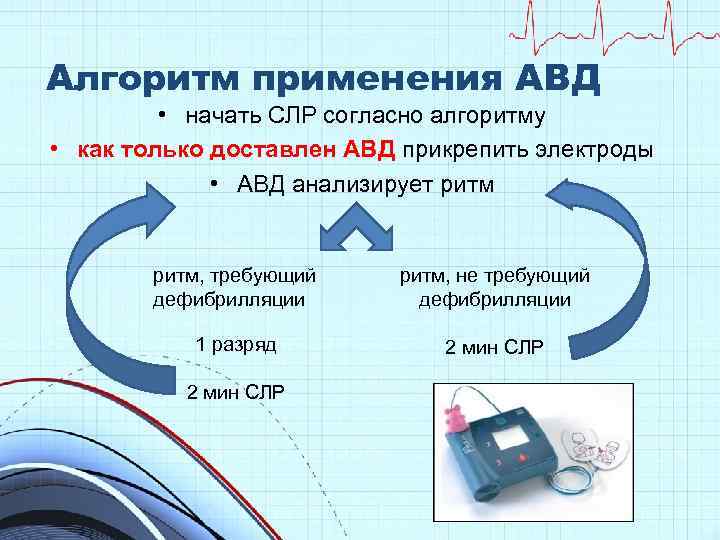
Алгоритм применения АВД • начать СЛР согласно алгоритму • как только доставлен АВД прикрепить электроды • АВД анализирует ритм, требующий дефибрилляции ритм, не требующий дефибрилляции 1 разряд 2 мин СЛР

Жизненно важное звено в цепи выживания • доступ населения к программам дефибрилляции • применение АВД в госпитальных условиях • не рекомендовано детям до 1 года, у детей 1 -8 лет АВД с аттенюатором дозы (50 -75 Дж)

Длительность СЛР • не появятся признаки жизни • не приедет специализированная бригада • если после 30 минут БСЛР нет положительного ответа Признаки эффективности СЛР • • сужение ранее расширенных зрачков уменьшение цианоза/бледности пульсация крупных артерий появление дыхательных движений При определенных обстоятельствах продолжительная СЛР (гипотермия, передозировка лекарств, утопление, дети, электротравма, в условиях тромболизиса)

Методы квалифицированной СЛР • Инструментальное открытие и поддержание проходимости дыхательных путей и вентиляция 100% О 2 • парентеральный доступ, применение лекарственных средств и инфузионная терапия • Диагностика и лечение аритмии

Специализированные методы обеспечения проходимости ДП применение аспиратора
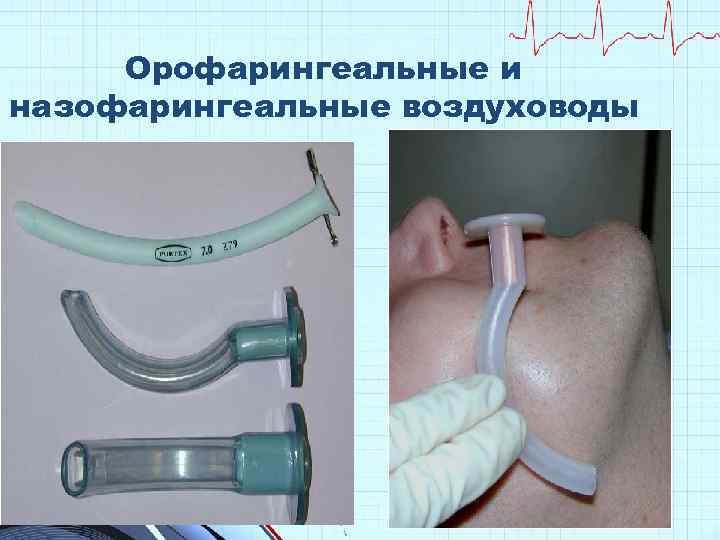
Орофарингеальные и назофарингеальные воздуховоды
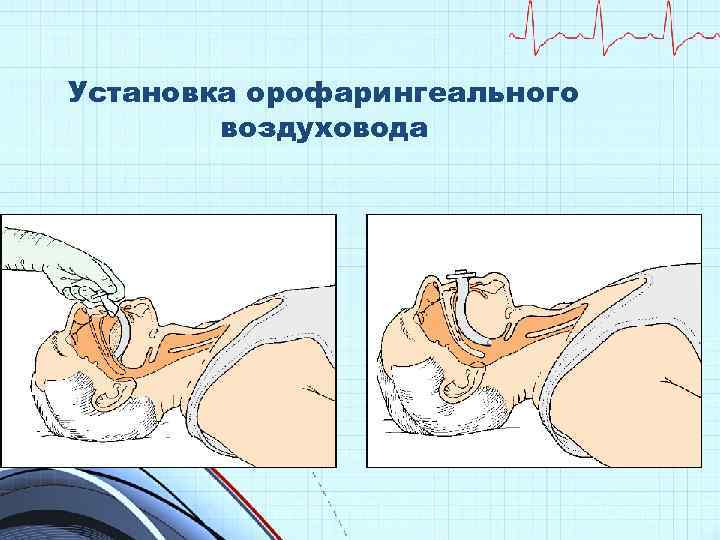
Установка орофарингеального воздуховода
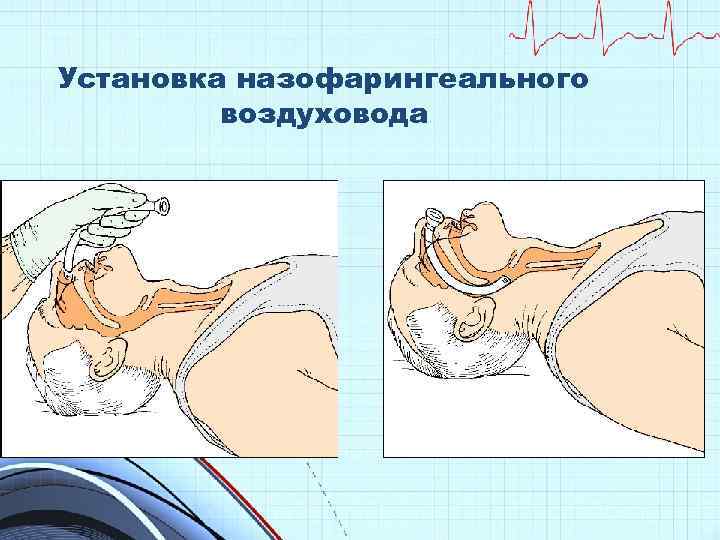
Установка назофарингеального воздуховода
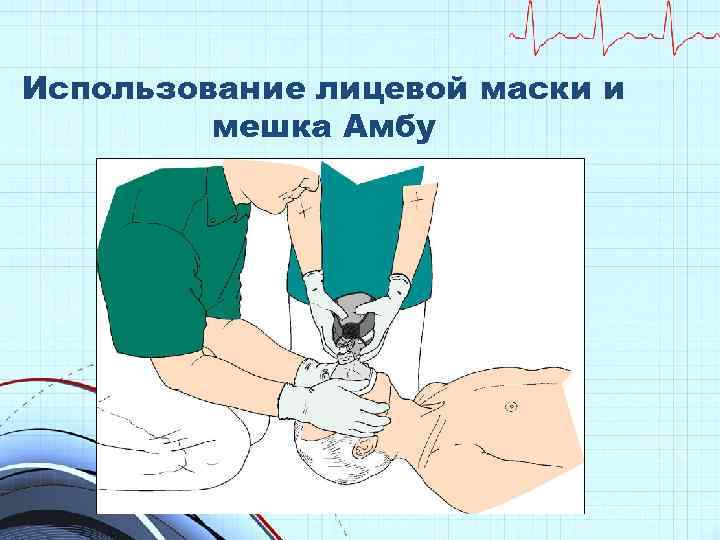
Использование лицевой маски и мешка Амбу
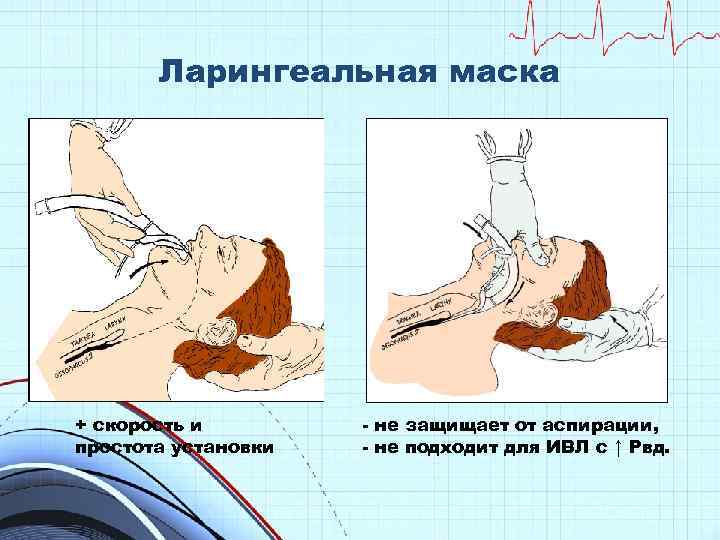
Ларингеальная маска + скорость и простота установки - не защищает от аспирации, - не подходит для ИВЛ с ↑ Рвд.
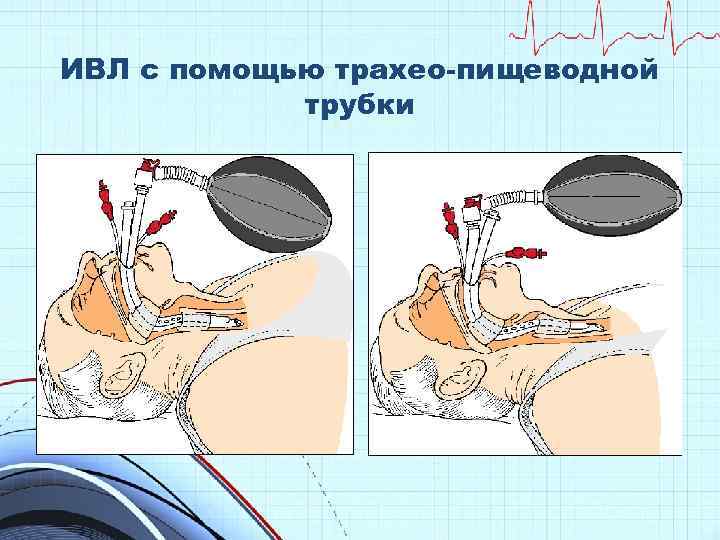
ИВЛ с помощью трахео-пищеводной трубки
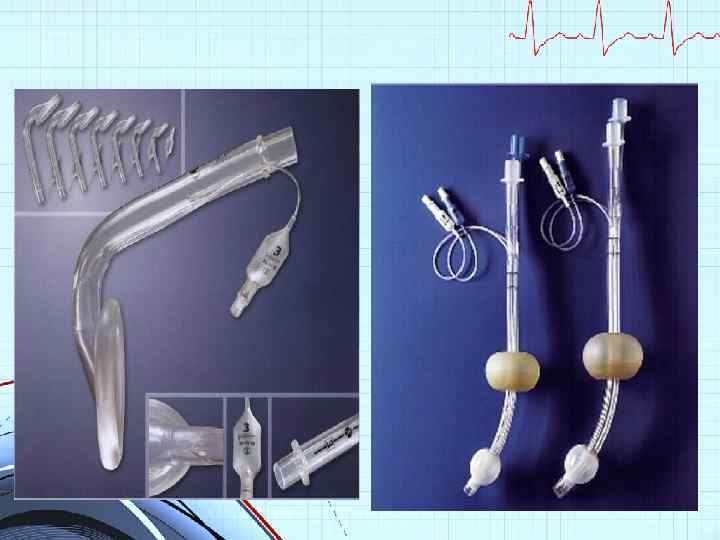
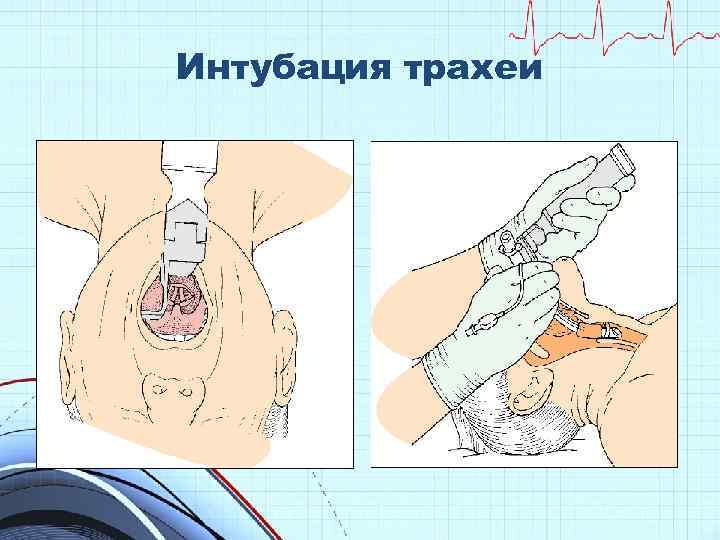
Интубация трахеи
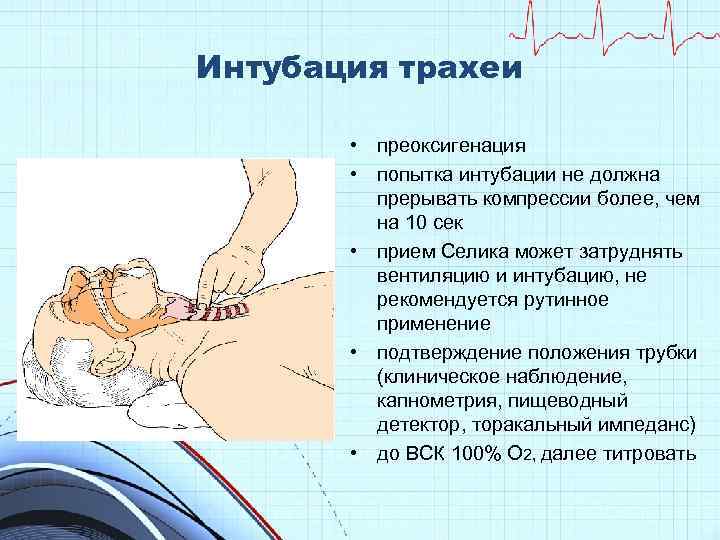
Интубация трахеи • преоксигенация • попытка интубации не должна прерывать компрессии более, чем на 10 сек • прием Селика может затруднять вентиляцию и интубацию, не рекомендуется рутинное применение • подтверждение положения трубки (клиническое наблюдение, капнометрия, пищеводный детектор, торакальный импеданс) • до ВСК 100% О 2, далее титровать

После интубации трахеи вдохи 10/мин, компрессии не менее 100/мин (без перерывов на вентиляцию)

Интубация трахеи у детей Размер ЭТТ с манжетой • • трубки с манжетой правильно подобранного размера также безопасны для грудных и более взрослых детей, как и без манжеты, • давление в манжете д. б. менее 25 см вод. ст. Грудные дети весом > 3, 5 кг и дети до года — размер трубки должен быть 3, 0 мм • Дети от одного до двух лет — размер трубки 3, 5 мм • У детей старше двух лет размер вычисляется по формуле — (возраст в годах/4) + 3, 5
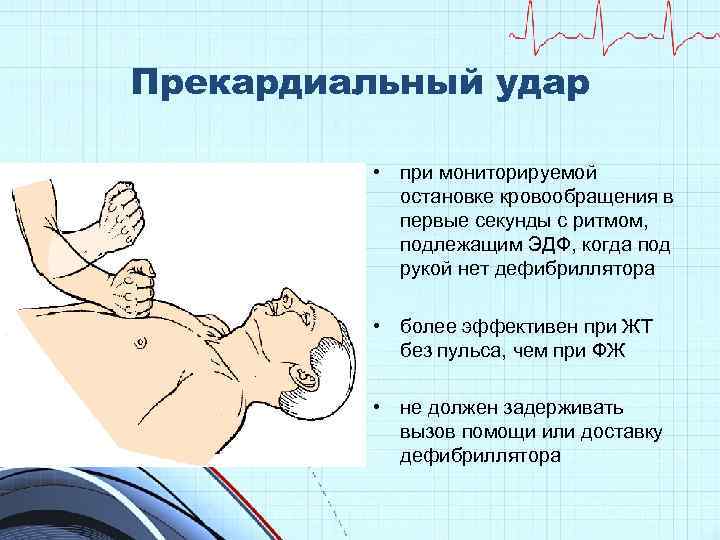
Прекардиальный удар • при мониторируемой остановке кровообращения в первые секунды с ритмом, подлежащим ЭДФ, когда под рукой нет дефибриллятора • более эффективен при ЖТ без пульса, чем при ФЖ • не должен задерживать вызов помощи или доставку дефибриллятора
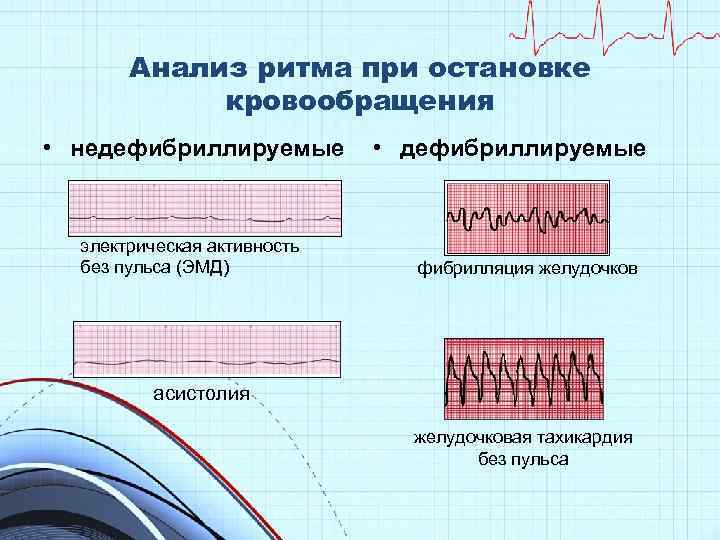
Анализ ритма при остановке кровообращения • недефибриллируемые электрическая активность без пульса (ЭМД) • дефибриллируемые фибрилляция желудочков асистолия желудочковая тахикардия без пульса
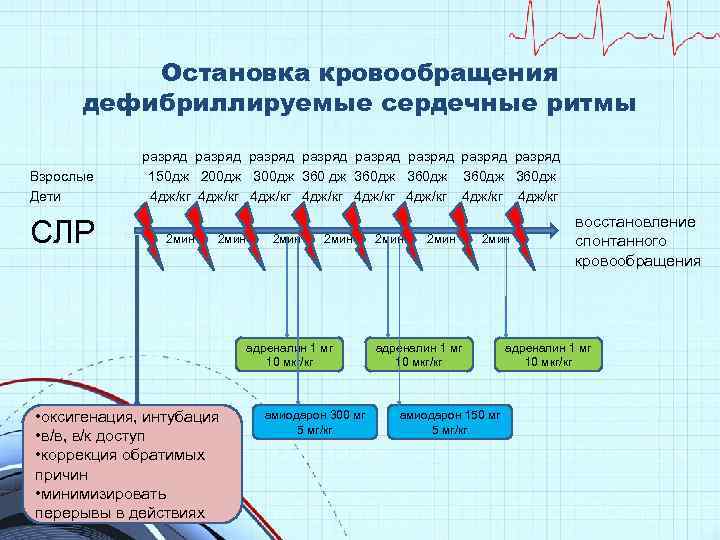
Остановка кровообращения дефибриллируемые сердечные ритмы Взрослые Дети СЛР разряд разряд 150 дж 200 дж 360 дж 360 дж 4 дж/кг 4 дж/кг 2 мин адреналин 1 мг 10 мкг/кг • оксигенация, интубация • в/в, в/к доступ • коррекция обратимых причин • минимизировать перерывы в действиях амиодарон 300 мг 5 мг/кг 2 мин адреналин 1 мг 10 мкг/кг амиодарон 150 мг 5 мг/кг восстановление спонтанного кровообращения адреналин 1 мг 10 мкг/кг
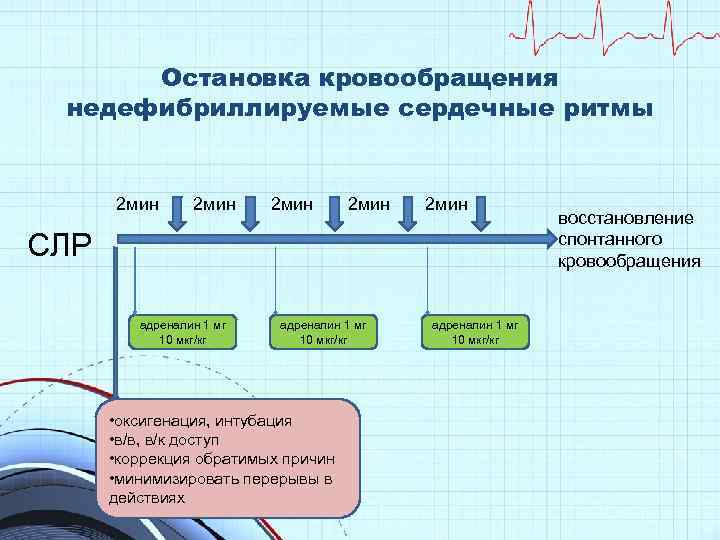
Остановка кровообращения недефибриллируемые сердечные ритмы 2 мин 2 мин СЛР адреналин 1 мг 10 мкг/кг • оксигенация, интубация • в/в, в/к доступ • коррекция обратимых причин • минимизировать перерывы в действиях адреналин 1 мг 10 мкг/кг восстановление спонтанного кровообращения
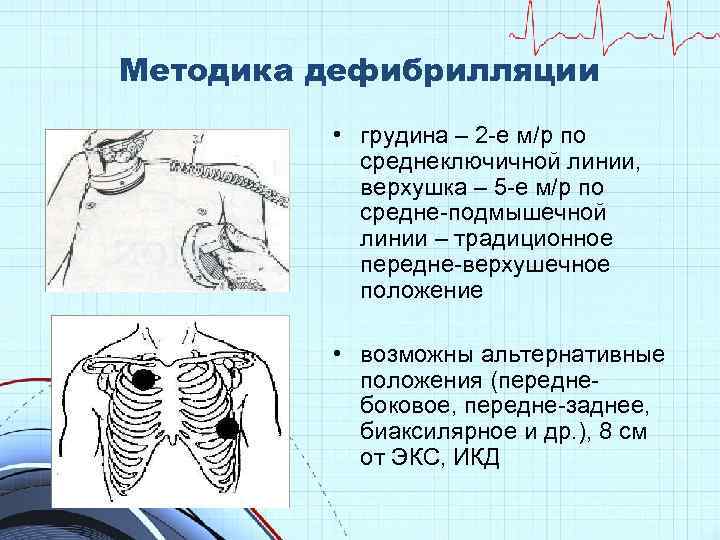
Методика дефибрилляции • грудина – 2 -е м/р по среднеключичной линии, верхушка – 5 -е м/р по средне-подмышечной линии – традиционное передне-верхушечное положение • возможны альтернативные положения (переднебоковое, передне-заднее, биаксилярное и др. ), 8 см от ЭКС, ИКД
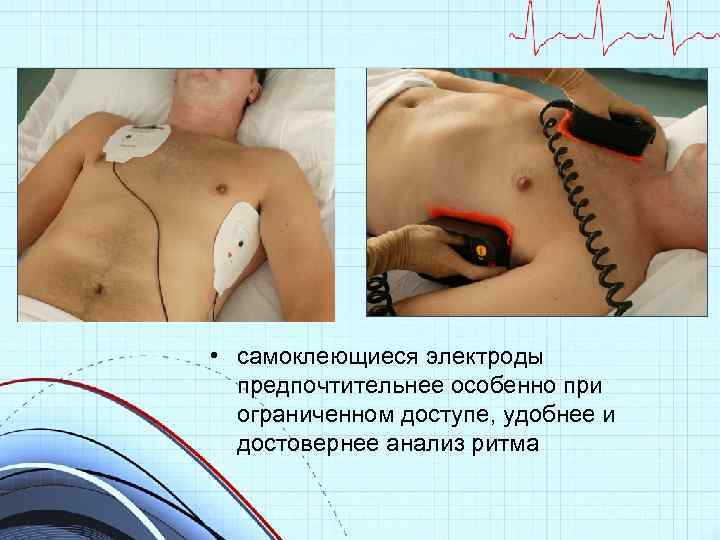
• самоклеющиеся электроды предпочтительнее особенно при ограниченном доступе, удобнее и достовернее анализ ритма

Методика дефибрилляции • Нанесение трех последовательных разрядов если ФЖ/ЖТ возникла: Ø во время катетеризации сердца, Ø в раннем п/о периоде после операции на сердце, Ø остановка сердца при свидетелях, если пациент уже подключен к ручному дефибриллятору.

Методика дефибрилляции • Минимизируйте перерывы между компрессиями • Продолжать 2 мин СЛР независимо от текущего ритма после ЭДФ
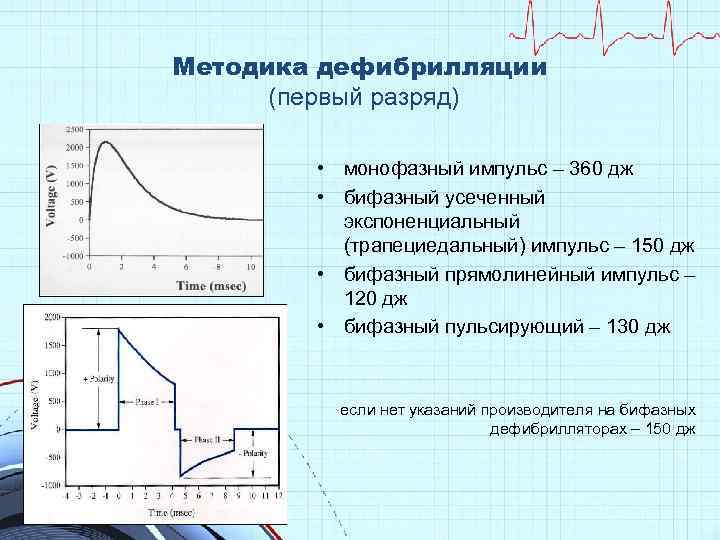
Методика дефибрилляции (первый разряд) • монофазный импульс – 360 дж • бифазный усеченный экспоненциальный (трапециедальный) импульс – 150 дж • бифазный прямолинейный импульс – 120 дж • бифазный пульсирующий – 130 дж если нет указаний производителя на бифазных дефибрилляторах – 150 дж

Снижение трансторакального импеданса • Бритье грудной клетки (не задерживать ЭДФ) • Сила прижатия электродов (8 кг у взрослых, 5 кг у детей 1 -8 лет) • Нанесение токопроводящего материала (одноразовые гелевые прокладки) • Расположение прямоугольных электродов вдоль грудины (верхушка/грудина не имеет значение) • Применение бифазного дефибриллятора • По возможности разряд в конце выдоха, минимизировать ПДКВ
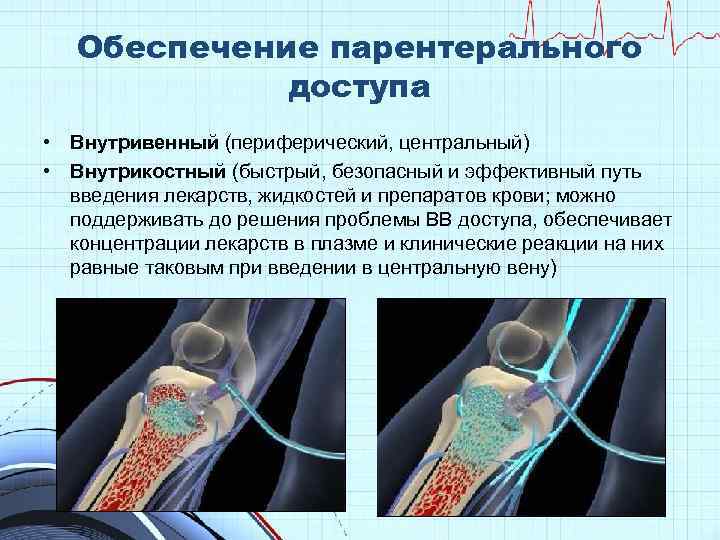
Обеспечение парентерального доступа • Внутривенный (периферический, центральный) • Внутрикостный (быстрый, безопасный и эффективный путь введения лекарств, жидкостей и препаратов крови; можно поддерживать до решения проблемы ВВ доступа, обеспечивает концентрации лекарств в плазме и клинические реакции на них равные таковым при введении в центральную вену)
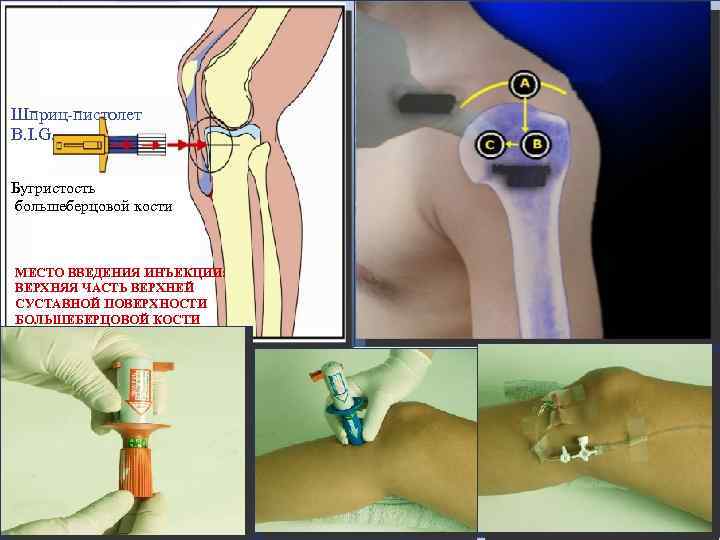
Шприц-пистолет B. I. G. Бугристость большеберцовой кости МЕСТО ВВЕДЕНИЯ ИНЪЕКЦИИ: ВЕРХНЯЯ ЧАСТЬ ВЕРХНЕЙ СУСТАВНОЙ ПОВЕРХНОСТИ БОЛЬШЕБЕРЦОВОЙ КОСТИ

Препараты во время СЛР • Вазопрессоры (средство усиления церебральной и коронарной перфузии во время СЛР) • Антиаритмические препараты • Другие
Адреналин • • • Ритм, при котором дефибрилляция показана – первая доза до 4 -го разряда, но без его задержки Ритм, при котором дефибрилляция не показана – как можно быстрее Затем адреналин 1 мг (10 мкг/кг-дети) каждые 3 -5 мин • α-агонист (артериальная вазоконстрикция, ↑ОПСС, ↑церебрального и коронарного кровотока) • Β-агонист (↑ЧСС, силу сердечных сокращений, потребность миокарда в кислороде) • Вазопрессин?

Антиаритмические препараты при СЛР Амиодарон • уменьшает проводимость АВ соединения, улучшает рефрактерный период QT и расширяет QRS показания: рефрактерная ФЖ/ЖТ до 4 -го разряда 300 мг-150 мг-900 мг/сут (5 мг/кг-дети) Лидокаин • при рефрактерной ФЖ/ЖТ, когда нет амиодарона 1 -1, 5 мг/кг (100 мг), при необходимости дополнительно 50 мг (не более 3 мг/кг в течение 1 часа)

Другие препараты при СЛР Ø Препараты магния документированная гипомагниемия токсическое действие дигиталиса ЖТ типа тorsades de pointes 4 мл 50% сульфата магнезии за 1 -2 мин, можно повторить через 10 -15 минут Ø Атропин рутинное применение при асистолии и ЭАСБП более не рекомендуется Ø Натрия бикарбонат гиперкалиемия передозировка трициклических антидепрессантов 50 ммоль (50 мл 8, 4% раствора), повторять только после лабораторного контроля Ø Препараты кальция Гиперкалиемия Гипокальциемия Передозировка блокаторов кальциевых каналов 10 мл 10% кальция хлорида

Мониторинг во время СЛР • ЭКГ • ETCO 2 (эффективность вентиляции, компрессий, положение ЭТТ, присутствие метаболизма и легочного кровотока, использования бикарбоната) • АД • КОС, газы крови, электролиты, гликемия • контроль величины зрачков, цвета кожных покровов, пульса

ПОСТАНОВЛЕНИЕ ПРАВИТЕЛЬСТВА РФ от 20 сентября 2012 г. N 950 ОБ УТВЕРЖДЕНИИ ПРАВИЛ ОПРЕДЕЛЕНИЯ МОМЕНТА СМЕРТИ ЧЕЛОВЕКА, В ТОМ ЧИСЛЕ КРИТЕРИЕВ И ПРОЦЕДУРЫ УСТАНОВЛЕНИЯ СМЕРТИ ЧЕЛОВЕКА, ПРАВИЛ ПРЕКРАЩЕНИЯ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ. Прекращение реанимационных мероприятий Реанимационные мероприятия прекращаются признании их абсолютно бесперспективными, а именно: • при констатации смерти человека на основании смерти головного мозга; • при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций, в течение 30 минут; • при отсутствии у новорожденного сердцебиения по истечении 10 минут с начала проведения реанимационных мероприятий в полном объеме Реанимационные мероприятия не проводятся: • при наличии признаков биологической смерти; • при состоянии клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью.

Протокол установления смерти человека Я, __________________________________, (ф. и. о. ) ___________________________________ (должность, место работы) констатирую смерть ____________________________ (ф. и. о. или не установлено) ____________________________________ дата рождения _______________________________ (число, месяц, год или не установлено) пол _________________________________________________________________________ (при наличии документов умершего сведения из них (номер и серия паспорта, номер служебного удостоверения, номер истории болезни (родов), номер и серия свидетельства о рождении ребенка), __________________________________ а также номер подстанции и наряда скорой медицинской помощи, _____________________________________ номер карты вызова скорой медицинской помощи, _____________________________________ номер протокола органов дознания и др. ) _____________________________________ Реанимационные мероприятия прекращены по причине (отметить необходимое): • констатации смерти человека на основании смерти головного мозга; • неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций, в течение 30 минут; • отсутствия у новорожденного при рождении сердечной деятельности по истечении 10 минут с начала проведения реанимационных мероприятий в полном объеме (искусственной вентиляции легких, массажа сердца, введения лекарственных препаратов). Реанимационные мероприятия не проводились по причине (отметить необходимое): • наличия признаков биологической смерти; • состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью. • Дата ____________ • (день, месяц, год) • Время ____________ • Подпись __________ Ф. и. о. __________________

Постреанимационный период • использование капнографии для подтверждения и непрерывного контроля положения трахеальной трубки, для оценки качества СЛР и поддержания нормокарбии после ВСК; • титрование кислорода после восстановления кровотока по показаниям пульсоксиметра до 94 -98%; • у взрослых пациентов с длительным восстановлением после остановки сердца, должен корригироваться уровень глюкозы крови ≤ 10 ммоль/л; • использование терапевтической гипотермии у выживших, включая пациентов в коме после остановки сердца; • более широкое использование чрескожного коронарного вмешательства у соответствующих больных, включая пациентов в коме с длительным восстановлением кровообращения после остановки сердца. • седация, контроль судорог

Успешное оживление пострадавшего человека возможно лишь при непременном сочетании трех равнозначно важных условий: Желать помочь. Знать, как это сделать. Уметь.

Спасибо за внимание!
obshie_voprosy_reanimacii.ppt