День 4.ppt
- Количество слайдов: 65

Кровотечения во время беременности, в родах и в раннем послеродовом периоде Лекция № 5 Преподаватель: Тихонова Т. А.


Преждевременной отслойкой плаценты называют частичное или полное отделение нормально расположенной плаценты от стенки матки, произошедшее до рождения плода — во время беременности или родов (0, 3 -0, 4%).
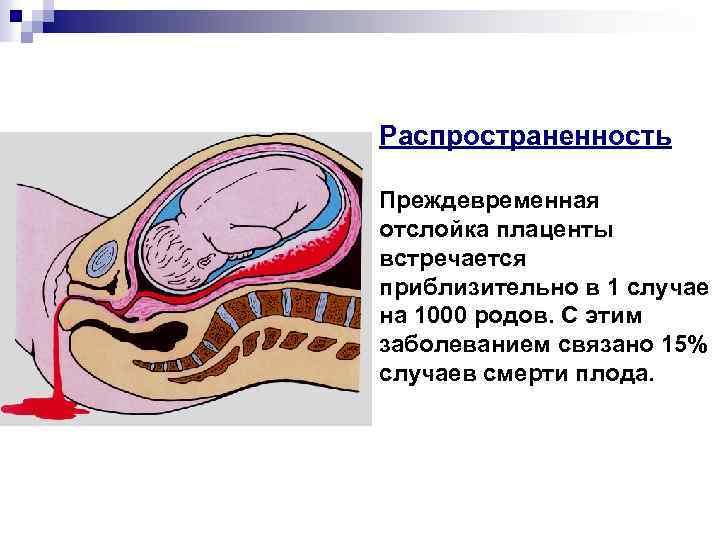
Распространенность Преждевременная отслойка плаценты встречается приблизительно в 1 случае на 1000 родов. С этим заболеванием связано 15% случаев смерти плода.

Этиология и факторы риска. Этиология преждевременной отслойки плаценты неизвестна. Считается, что важную роль в патогенезе этого заболевания играет патология сосудов плаценты. Факторы риска преждевременной отслойки плаценты включают следующее. 1. Сосудистая, эндокринная, аллергическая и экстрагенитальная патология. 2. Гестоз и артериальная гипертония. 3. Преждевременная отслойка плаценты в анамнезе (риск рецидива достигает 10%). 4. Большое количество родов. 5. Возраст (с возрастом риск повышается). 6. Травма. 7. Вредные привычки. Курение. Наркомания, особенно кокаинизм. Употребление алкоголя. 8. Преждевременное излитие околоплодных вод. 9. Быстрое излитие околоплодных вод при многоводии и быстрое рождение первого плода при двойне. 10. Миома матки, особенно при расположении узла в области плацентарной площадки. 11. Гиперстимуляция матки окситоцином.

Клиническая классификация преждевременной отслойки плаценты 1. Легкая (40% случаев). • Объем кровопотери из половых путей не превышает 100 мл. При образовании ретроплацентарной гематомы наружное кровотечение отсутствует. • Тонус матки слегка повышен. • ЧСС плода в пределах нормы. • Состояние беременной удовлетворительное. • Основные физиологические параметры и показатели свертывающей системы в пределах нормы.

2. Средней тяжести (45% случаев). • Объем кровопотери из половых путей составляет 100— 500 мл. При образовании ретроплацентарной гематомы наружное кровотечение отсутствует. • Тонус матки повышен. Возможна болезненность матки при пальпации. • Изменяется характер сердцебиения плода. Отмечаются признаки внутриутробной гипоксии, иногда — отсутствие сердцебиения. • У беременной отмечаются тахикардия, ортостатическая гипотония и низкое пульсовое давление. • Возможно снижение уровня фибриногена до 150— 250 мг%.

3. Тяжелая (15% случаев). • Объем кровопотери из половых путей превышает 500 мл. При ретроплацентарной гематоме наружное кровотечение может отсутствовать. • Матка резко напряжена и болезненна при пальпации. • Плод обычно погибает. • У беременной развивается геморрагический шок. • Часто присоединяется ДВС-синдром.

Диагностика: 1. Диагноз обычно ставят на основании клинических проявлений, которые включают кровотечение из половых путей, боль в животе, напряжение и болезненность матки. а. Кровотечение из половых путей наблюдается в 80% случаев преждевременной отслойки плаценты, в 20% случаев формируется ретроплацентарная гематома. б. Боль — частый симптом преждевременной отслойки плаценты. В большинстве случаев она появляется внезапно, постоянна, локализуется внизу живота и в пояснице. в. Болезненность и напряжение матки обычно наблюдаются в более тяжелых случаях. г. При образовании ретроплацентарной гематомы матка увеличивается. Это удается выявить при повторном измерении окружности живота и высоты стояния дна матки. д. Околоплодные воды могут быть окрашены кровью. е. Может развиться геморрагический шок. ж. Часто наблюдаются признаки внутриутробной гипоксии.

2. Лабораторные исследования а. Отмечается протеинурия. б. Обнаруживают признаки ДВС-синдрома. 1) Отслойка плаценты приводит к массивному высвобождению тканевого тромбопластина. 2) Кровь сначала свертывается в ретроплацентарной гематоме, затем в сосудистом русле. Компенсаторно развивается фибринолиз. 3) Фаза фибринолиза проявляется снижением уровней фибриногена, протромбина, факторов V и VIII и количества тромбоцитов. 4) В течение 8 ч после начала отслойки плаценты развивается гипофибриногенемия. в. Сообщалось, что при преждевременной отслойке плаценты в сыворотке повышается содержание маркера опухолей CA-125.

3. УЗИ В зависимости от локализации выделяют субхорионическую гематому (при отслойке плаценты до 20 -й недели беременности), ретроплацентарную гематому (после 20 -й недели беременности) и преплацентарную гематому (встречается редко). б. Наиболее тяжело протекает преждевременная отслойка плаценты с образованием ретроплацентарной гематомы. в. УЗИ помогает поставить диагноз преждевременной отслойки плаценты примерно в 15% случаев.

УЗИ показал гипоэхогенную зону (А) представляющую ретроплацентарное кровотечение и увеличенную плаценту (P). У данной беременной хроническая гипертензия. Она поступила с периодическими темно-кровянистыми выделениями и болью в брюшной полости. Рисунок соответствует длительно текущей отслойки плаценты. (В) во время родов на плаценте обнаружен большой старый сгусток (маленькая стрелка) и свежее кровотечение (большая стрелка). Фиброзные тяжи в сгустке также показывают длительную отслойку плаценты.

Тактика ведения 1. Легкая преждевременная отслойка плаценты а. При удовлетворительном состоянии беременной и плода проводят тщательное наблюдение. При малейшем ухудшении состояния беременной или плода показано немедленное родоразрешение. б. Обеспечивают круглосуточный контроль за состоянием плода. в. Проводят контроль показателей свертывающей системы, при выявлении нарушений незамедлительно начинают их лечение. г. Если плод незрелый, назначают токолитическую терапию.

Средней тяжести и тяжелая преждевременная отслойка плаценты а. Проводят тщательный контроль состояния беременной и плода. б. Лечение шока. в. Лечат ДВС-синдром. Гепарин противопоказан. После родоразрешения содержание факторов свертывания обычно нормализуется через 24 ч, а содержание тромбоцитов — в течение 4 сут. 1) Для повышения содержания факторов свертывания вводят криопреципитат и свежезамороженную плазму. 2) Если количество тромбоцитов ниже 50 000 мкл– 1, переливают тромбоцитарную массу. г. Проводят ингаляцию кислорода д. Для контроля за диурезом устанавливают мочевой катетер.

Сроки и методы родоразрешения: 1. При легкой преждевременной отслойке плаценты, если состояние беременной стабильное, допускаются самостоятельные роды. В остальных случаях требуется экстренное родоразрешение. 2. Если преждевременная отслойка плаценты произошла в родах, состояние роженицы и плода удовлетворительное, ОЦК восполнен и роды протекают нормально, ускорять их течение не требуется. 3. Для родостимуляции и снижения поступления в кровь тромбопластина производят амниотомию. 4. В некоторых случаях роды стимулируют окситоцином. 5. Предпочтительно родоразрешение через естественные родовые пути.

6. Кесарево сечение выполняют в следующих случаях. а. Внутриутробная гипоксия в отсутствие условий для быстрого родоразрешения через естественные родовые пути. б. Тяжелая преждевременная отслойка плаценты с угрозой для жизни матери. в. Незрелость шейки матки.

Осложнения 1. Геморрагический шок. 2. ДВС-синдром. 3. Обширное кровоизлияние в стенку матки — матка Кувелера (развивается в 8% случаев). 4. Ишемические некрозы внутренних органов (при гиповолемии): острый канальцевый некроз, некрозы печени, гипофиза, легких, коркового вещества почек и надпочечников.

Прогноз. Преждевременную отслойку плаценты относят к тяжелым акушерским осложнениям. Перинатальная смертность достигает 30%.

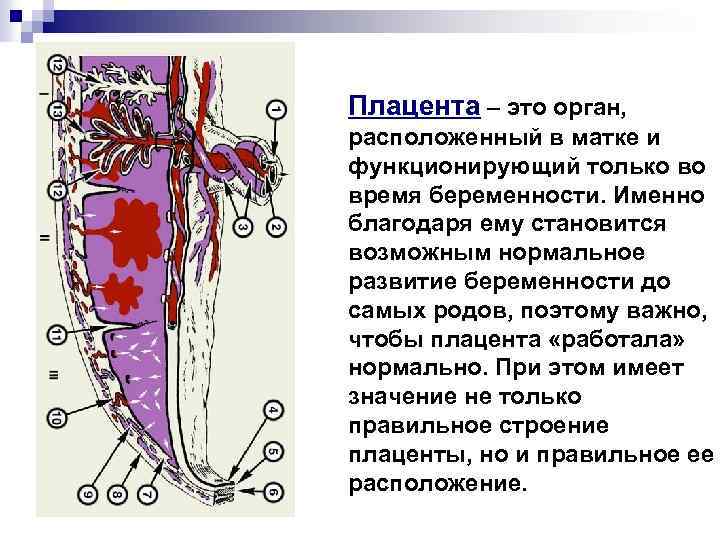
Плацента – это орган, расположенный в матке и функционирующий только во время беременности. Именно благодаря ему становится возможным нормальное развитие беременности до самых родов, поэтому важно, чтобы плацента «работала» нормально. При этом имеет значение не только правильное строение плаценты, но и правильное ее расположение.

Плацента закладывается в самом начале беременности и полностью формируется к 16 неделям. Она обеспечивает питание плода, выведение продуктов обмена веществ, а также выполняет для него функцию легких. Кроме того здесь образуются гормоны, обеспечивающие сохранение, нормальное развитие беременности, рост и развитие плода.

В норме плацента располагается ближе к дну матки по передней или, реже, задней ее стенке. Это обусловлено более благоприятными условиями для развития плодного яйца в этой области. Встречаются и другие варианты расположения плаценты, при которых плацента формируется ближе к нижней части матки. Выделяют низкое расположение плаценты и предлежание плаценты.
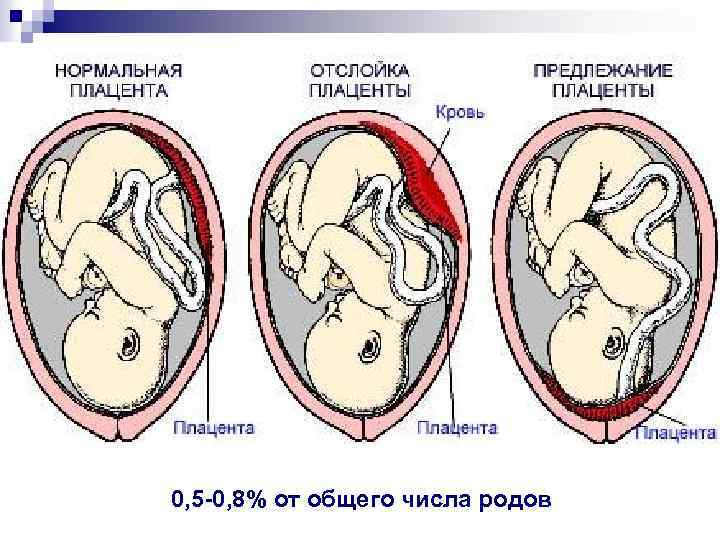
0, 5 -0, 8% от общего числа родов

О низком расположении плаценты говорят, когда нижний край ее находится на расстоянии не более 7 см от внутреннего зева шейки матки. Диагноз этот устанавливается, как правило, во время УЗИ. Причем во втором триместре беременности частота данной патологии примерно в 10 раз выше, чем в третьем триместре. Объяснить это довольно просто. Условно данное явление называют «миграцией» плаценты. На самом же деле происходит следующее: ткани нижней части матки, очень эластичные, с увеличением срока беременности подвергаются значительному растяжению и вытягиваются вверх. В результате этого нижний край плаценты как бы перемещается кверху, и в результате расположение плаценты становится нормальным.
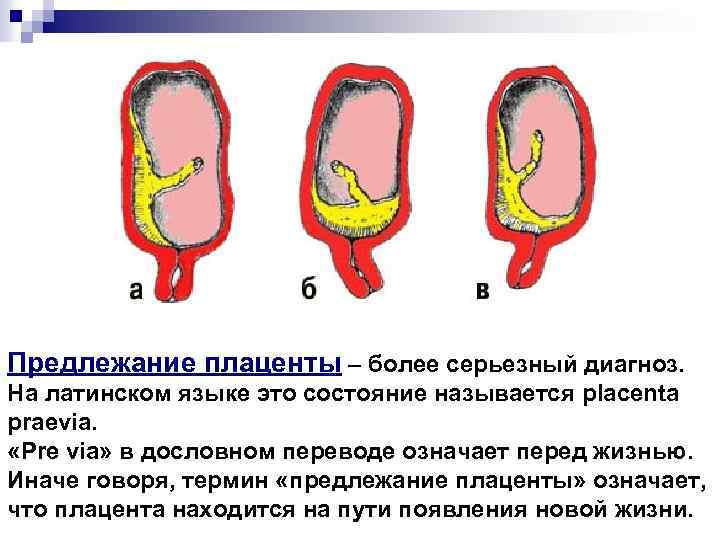
Предлежание плаценты – более серьезный диагноз. На латинском языке это состояние называется placenta prаevia. «Pre via» в дословном переводе означает перед жизнью. Иначе говоря, термин «предлежание плаценты» означает, что плацента находится на пути появления новой жизни.

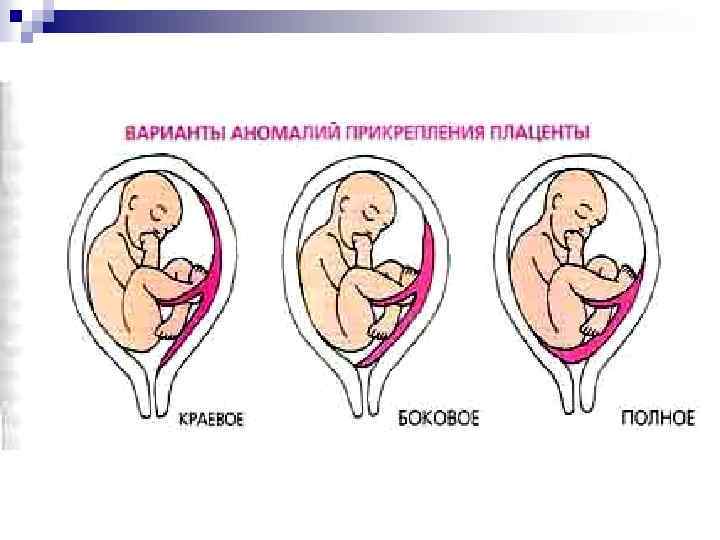
Предлежания плаценты может быть: 1. Полным или центральным. При этом плацента полностью перекрывает внутренний зев матки. 2. Частичным предлежанием плаценты, которое в свою очередь, бывает: -боковым (плацента частично располагается в нижнем сегменте и не полностью перекрывает внутренний зев, когда до 2/3 выходного отверстия матки закрыты тканью плаценты ), - краевым (плацента располагается в нижнем сегменте, достигая краем внутреннего зева -закрыто не более 1/3 отверстия ).

Этиология 1. Травмы и заболевания, сопровождающиеся атрофическими и дистрофическими изменениями эндометрия в анамнезе: - аборты, - воспалительные процессы эндометрия, - многократные роды, - осложнения в послеродовом периоде. 2. Генитальный инфантилизм, врожденные анатомические особенности строения матки. 3. Рубцы на матке (в том числе после кесарева сечения). 4. Миома матки. 5. Эндокринная патология. 6. Сердечно-сосудистая патология, заболевания печени и почек. 7. Связанные с особенностями плодного яйца.

Во время беременности низкое расположение плаценты и ее предлежание может вызвать: - кровотечение (или кровянистые выделения), - фето-плацентарную недостаточность, - гипоксию плода, - неправильное положение плода в матке, - восходящую инфекцию и внутриутробное инфицирование плода.
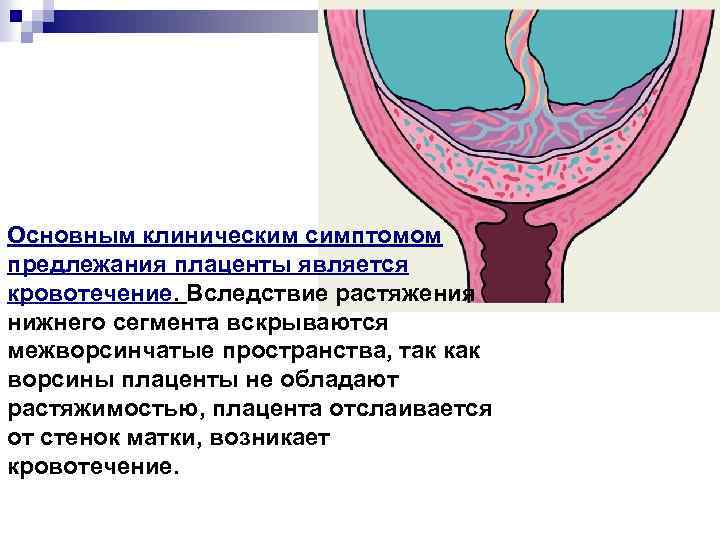
Основным клиническим симптомом предлежания плаценты является кровотечение. Вследствие растяжения нижнего сегмента вскрываются межворсинчатые пространства, так как ворсины плаценты не обладают растяжимостью, плацента отслаивается от стенок матки, возникает кровотечение.

Кровотечения появляются внезапно, без болевых ощущений, могут прекратиться, но спустя некоторое время возникнуть вновь и всегда наружное. Чем ниже расположена плацента, тем раньше и обильнее бывает кровотечение. Иногда сила кровотечения не соответствует степени предлежания плаценты: при полном предлежании плаценты может быть небольшое кровотечение; неполное предлежание может сопровождаться очень сильным кровотечением, если разрыв произошел в области краевого венозного синуса плаценты. В связи с постоянной кровопотерей у беременных очень скоро развивается анемия.
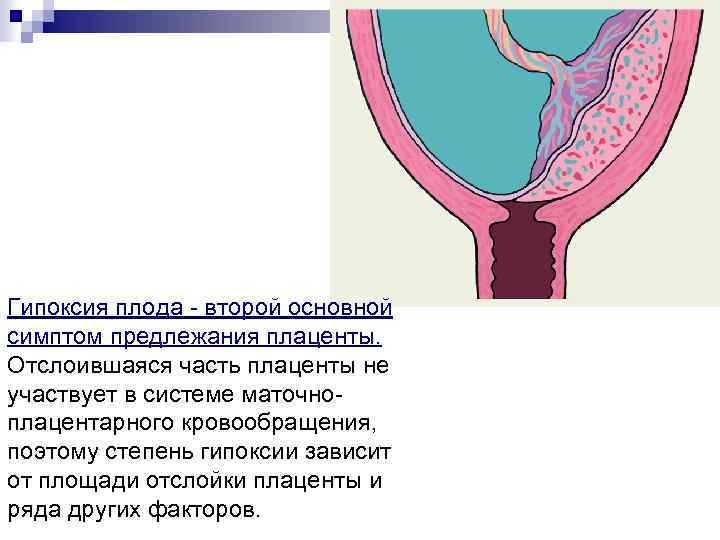
Гипоксия плода - второй основной симптом предлежания плаценты. Отслоившаяся часть плаценты не участвует в системе маточноплацентарного кровообращения, поэтому степень гипоксии зависит от площади отслойки плаценты и ряда других факторов.

ДИАГНОСТИКА Диагноз предлежания плаценты не представляет трудностей. Он основан на следующих данных. Анамнез. Кровотечение во второй половине беременности, как правило, связано с полным предлежанием детского места. Кровотечение в конце беременности или в начале первого периода родов чаще связано с неполным предлежанием плаценты, а в конце периода раскрытия с ее низким прикреплением. При сборе анамнеза учитываем факторы риска развития данной патологии.

Осмотр: за счет низкого расположения плаценты нижележащая часть ребенка не может опуститься в нижнюю часть матки, поэтому характерным признаком также является высокое стояние предлежащей части плода над входом в малый таз, так же не редки случаи неправильного положения плода. Осмотр влагалища и шейки матки при помощи зеркал для исключения травмы, псевдоэрозии шейки матки, полипа, злокачественной опухоли шейки матки и др. Кровяные выделения видны из цервикального канала.

Влагалищное исследование выполняют бережно, строго соблюдая ряд правил: производить только в условиях стационара с соблюдением асептики антисептики, только при подготовленной для немедленного родоразрешения операционной, так как в момент исследования кровотечение может усилиться. Весь просвет внутреннего зева занят плацентарной тканью при полном предлежании, пальпация усиливает кровотечение. Если в пределах маточного зева обнаруживают плацентарная ткань и оболочки плодного пузыря, то это частичное (неполное) предлежание плаценты.
В настоящее время для определения предлежания плаценты во время беременности и в родах используют ультразвуковое сканирование, позволяющее точно оценить степень предлежания плаценты, определить ее размеры, площадь и прогрессирование отслойки.

Лечение Если кровотечений нет, беременная может наблюдаться в амбулаторных условиях. В этом случае рекомендуется соблюдение щадящего режима: следует избегать физических и эмоциональных нагрузок, исключить сексуальные контакты. Необходимо спать не менее 8 часов в сутки, больше находиться на свежем воздухе. В рационе обязательно должны быть продукты, богатые железом и белком. Полезно регулярно употреблять в пищу богатые клетчаткой овощи и фрукты, т. к. задержка стула может провоцировать появление кровянистых выделений. Слабительные средства при предлежании плаценты противопоказаны. Как и всем беременным, пациенткам с предлежанием плаценты назначаются специальные поливитаминные препараты.

При наличии кровянистых выделений наблюдение и лечение беременных с предлежанием плаценты на сроках беременности свыше 24 недель осуществляется только в акушерских стационарах, имеющих условия для оказания экстренной помощи в условиях реанимационного отделения. Даже если кровотечение прекратилось, беременная остается под наблюдением врачей стационара до срока родов.

Консервативные методы лечения возможны, если во время беременности кровотечение необильное, общее состояние беременной удовлетворительное, максимальное артериальное давление выше 100 мм рт. ст. , содержание в крови гемоглобина не менее 70 г/л. Беременную помещают в стационар, где назначают строгий постельный режим, препараты, снижающие (или снимающие) тонус матки. Возможно переливание свежезамороженной плазмы, эритроцитарной массы небольшими порциями (до 200 мл) с гемостатической целью. Назначают витамины С, Е, К, метионин, антибиотики для предупреждения инфекции. Проводят профилактику гипоксии плода препаратами, улучшающими маточно-плацентарный кровоток и микроциркуляцию, лечение анемии.

При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения на сроке беременности 38 недель. К операции также прибегают на любом сроке беременности при наличии следующих условий: • предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни; • повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода. В плановом порядке операция кесарева сечения проводится на сроке 38 недель при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения.

При раскрытии шейки матки на 5 --6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится амниотомия. После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды. Кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.

В процессе любого метода родоразрешения роженица требует особого внимания. Одновременно с мероприятиями по остановке кровотечения проводят мероприятия по борьбе с острой анемией (переливание крови, кровезаменителей), терапию слабости родовой деятельности, оксигенотерапию, сердечные средства и др. , осуществляют мероприятия по предупреждению или лечению гипоксии плода и т. д.

ПРОФИЛАКТИКА Профилактика для матери и плода при предлежании плаценты зависит от своевременной диагностики, квалифицированной и рациональной помощи, а также от многих других причин, влияющих на исход родов. Важно учитывать реакцию организма на кровопотерю, состояние сердечно-сосудистой системы, органов кроветворения. Если предлежании плаценты роды протекают с большой кровопотерей, материнская смертность может достигать 3%, а детская - 5%. Более благоприятный исход для матери и плода дает применение операции кесарева сечения.


КРОВОТЕЧЕНИЕ – НАИБОЛЕЕ ОПАСНОЕ ОСЛОЖНЕНИЕ ПОСЛЕДОВОГО ПЕРИОДА. Кровопотерю, составляющую более 0, 5% от массы тела (300400 мл) считают патологической, а 1% от массы тела и более (1000 мл) –массивной.

ПРИЧИНЫ КРОВОТЕЧЕНИЙ В ТРЕТЬЕМ ПЕРИОДЕ РОДОВ. 1. 2. 3. Нарушение отделения плаценты и выделения последа (частичное плотное прикрепление или приращение плаценты, ущемление отделившегося последа в матке; Травмы мягких родовых путей; Наследственные и приобретенные дефекты гемостаза;

ПЛОТНОЕ ПРИКРЕПЛЕНИЕ – ПРИКРЕПЛЕНИЕ ПЛАЦЕНТЫ В БАЗАЛЬНОМ СЛОЕ СЛИЗИСТОЙ ОБОЛОЧКИ МАТКИ. ПРИРАЩЕНИЕ ПЛАЦЕНТЫ – ВРАСТАНИЕ ПЛАЦЕНТЫ В МЫШЕЧНЫЙ СЛОЙ МАТКИ.

НАРУШЕНИЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ ВОЗМОЖНО В СЛЕДУЮЩИХ СЛУЧАЯХ: • Патологическое прикрепление плаценты, • Гипотония матки, • Аномалии, особенности строение и прикрепления плаценты к стенке матки. К ПАТОЛОГИЧЕСКОМУ ПРИКРЕПЛЕНИЮ ПЛАЦЕНТЫ ПРИВОДЯТ ЛИБО ИЗМЕНЕНИЯ СЛИЗИСТОЙ МАТКИ, ЛИБО ОСОБЕННОСТИ ХОРИОНА: • Неспецифические и специфические воспалительные поражения эндометрия, • Частые выскабливания слизистой матки в анамнезе, • Послеоперационные рубцы на матке, • Повышенная протеолитическая активность ворсин хориона.

КЛИНИЧЕСКАЯ КАРТИНА: Зависит от наличия участков отделившейся плаценты. Если плацента не отделилась на всем протяжении (полное патологическое прикрепление) – клинически определяют отсутствие признаков отделения плаценты и отсутствие кровотечения. При частичном отделении плаценты (неполное прикрепление) – отсутствие признаков отделения плаценты и наличие кровотечение. Кровь жидкая, с примесью сгустков различной величины, вытекает толчками, неравномерно. Задержка сгустков в матке и во влагалище могут создавать ложное представление об отсутствии кровотечения. . Дно матки находится на уровне пупка или выше. Общее состояние роженицы зависит от кровопотери и быстро меняется. Клиническая картина нарушения выделения последа аналогична (кровотечение).
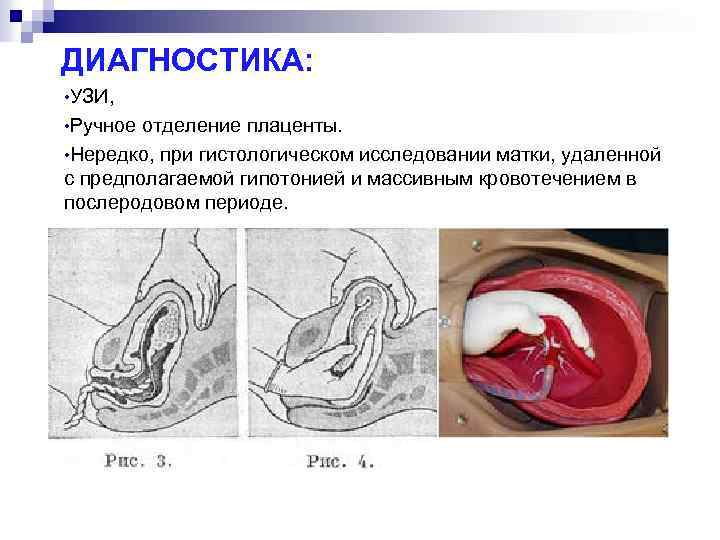
ДИАГНОСТИКА: • УЗИ, • Ручное отделение плаценты. • Нередко, при гистологическом исследовании матки, удаленной с предполагаемой гипотонией и массивным кровотечением в послеродовом периоде.

ТРАВМЫ МЯГКИХ РОДОВЫХ ПУТЕЙ. Разрывы шейки матки сопровождаются кровотечением при повреждении нисходящей ветви маточной артерии (при боковых разрывах шейки. При низком прикреплении плаценты и выраженной васкуляризации тканей даже небольшие травмы могут приводить к массивному кровотечению.
При разрывах влагалища кровотечение возникает при повреждении варикозно расширенных вен, при высоких разрывах с вовлечением сводов и основания широких маточных связок, при разрывах промежности. Разрывы клитора, где развита сеть венозных сосудов, также сопровождаются сильными кровотечениями.

ДИАГНОСТИКА. Особенности кровотечения: • Кровотечение возникает сразу после рождения ребенка, • Несмотря на кровотечение, матка плотная, хорошо сократившаяся, • Кровь не успевает свернуться и вытекает из половых путей жидкой струйкой яркого цвета.
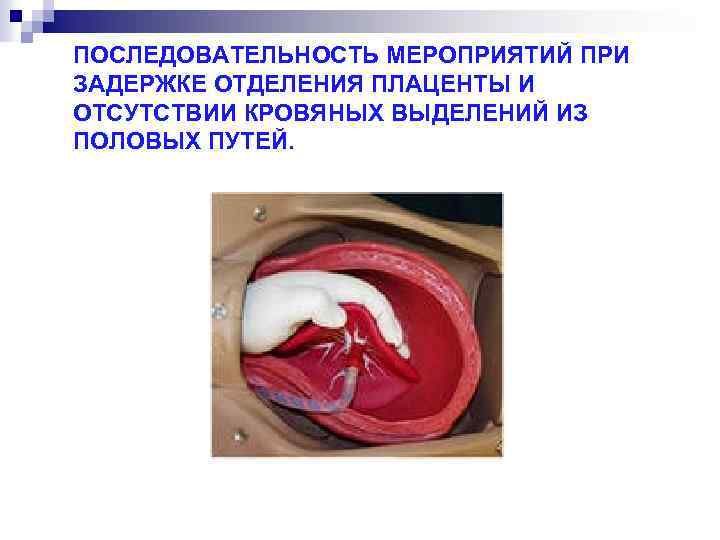
ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ ПРИ ЗАДЕРЖКЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ И ОТСУТСТВИИ КРОВЯНЫХ ВЫДЕЛЕНИЙ ИЗ ПОЛОВЫХ ПУТЕЙ.

1. 2. 3. 4. 5. 6. 7. Катетеризация мочевого пузыря. Пункция или катетеризация локтевой вены, внутривенное введение кристаллоидов с целью адекватной коррекции возможной кровопотери. Введение утеротонических препартов через 15 минут после рождения плода для усиления сокращения матки. При появлении признаков отделения плаценты – выделение последов одним из общепринятых способов. При отсутствии признаков отделения плаценты – ручное отделение плаценты и выделение последа, если при этом матка не сокращается производят наружно-внутренний массаж матки на кулаке. При подозрении на истинное приращение плаценты производят перевязку внутренних подвздошных артерий и эмболизацию сосудов матки, для создания условий для иссечения участка матки и ушивания дефекта. При неэффективности производят ампутацию или экстирапцию матки.
ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ ПРИ КРОВОТЕЧЕНИИ В ТРЕТЬЕМ ПЕРИОДЕ РОДОВ.

1. 2. 3. 4. 5. 6. 7. Катетеризация мочевого пузыря. Пункция или катетризация локтевой вены с подключением внутривенных инфузий. Определение признаков отделения плаценты. При положительных признаках отделения плаценты выделяют послед по Креде-Лазаревичу. При отсутствии признаков отделения плаценты применяют прием Креде-Лазаревича с применением наркоза. При отсутствии эффета производят ручное отделение плаценты и выделение последа. В послеоперационном периоде обязательное применение утеротоников и неоднократный массаж матки и выжимание из нее сгустков.


ПРИЧИНЫ: • Задержка частей последа в полости матки, • Гипотония и атония матки, • Разрывы матки и мягких тканей родовых путей, • Наследственные и приобретенные дефекты гемостаза. • «ТОНУС» – «ТКАНЬ» - «ТРАВМА» – «ТРОМБЫ»
ЗАДЕРЖКА ЧАСТЕЙ ПОСЛЕДА В ПОЛОСТИ МАТКИ. Препятствует нормальному сокращению и пережатию маточных сосудов. Причиной может являться частичное плотное прикрепление или приращение долек последа, неправильное ведение последового периода, внутриутробное инфицирование оболочек. Диагноз ставиться на основании данных осмотра последа. Выявление дефектов последа, даже при отсутствии кровотечения – показание к ручному обследованию и опорожнению полости матки.

ГИПОТОНИЯ И АТОНИЯ МАТКИ Состояние при котором резко снижен тонус и сократительная способность матки. Факторы риска: 1. Юные первородящие, 2. Патология матки (пороки развития, миома, рубцы, дистрофические изменения мышц матки, перерастяжение тканей во время беременности), 3. Осложнения беременности (длительная угроза прерывания. 4. Аномалии родовой деятельности. 5. Предлежание или низкое расположение плаценты. 6. ДВС-синдром на фоне шока любого генеза. 7. Наличие экстрагенитальной патологии и осложнений беременности, связанных с нарушением гемостаза.

КЛИНИЧЕСКАЯ КАРТИНА Кровотечение Снижение тонуса матки Клиническая картина геморрагического шока. Кровь при гипотонии вначале выделяется со сгустками. Матка дряблая, верхняя граница выше пупка. Тонус может востановиться после наружного массажа, затем вновь снизиться, кровотечение возобновляется. Кровь может вытекать струей.

ЛЕЧЕНИЕ 1. 2. 3. 4. 5. 6. Катетеризация вены и инфузионная терапия. При кровопотере 300 -400 мл наружный массаж матки. И утеротонические препараты Окситоцин, Метилэргометрин, Динопростон, на низ живота холод. При кровопотере более 400 мл под наркозом производят ручное обследование полости матки. В процессе оказания помощи по остановке кровотечения нужно прижать брюшную аорту к позвоночнику через переднюю брюшную стенку. При кровотечении более 1000 мл показано оперативное лечение. В качестве промежуточного метода в подготовке к операции можно провести внутриматочную баллонную тампонаду

День 4.ppt