Кровотечения во время беременности и в родах.ppt
- Количество слайдов: 61

Кровотечения во время беременности и в родах Доцент МАРЧАК Анатолий Александрович

Дородовое кровотечение n Определение : n Распространенность Кровотечения из половых путей, возникающие после 24 й нед. беременности до начала родов у 4 -5 % беременных

Причины кровотечения n Предлежание плаценты(20%) n Преждевременная отслойка нормально расположенной плаценты (30%) n Предлежание сосудов пуповины n Преждевременные роды n Патология нижних половых путей (полипы, рак, эктопии шейки матки и т. д. )
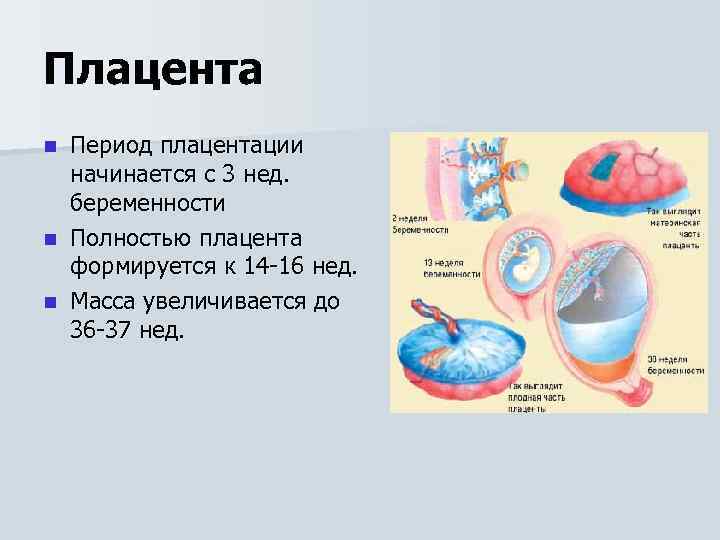
Плацента Период плацентации начинается с 3 нед. беременности n Полностью плацента формируется к 14 -16 нед. n Масса увеличивается до 36 -37 нед. n

Предлежание плаценты n Расположение плаценты в области нижнего сегмента матки. – Полное (центральное) – Неполное § боковое, § краевое – Низкая плацентация Placenta praevia – « плацента на пути рождающегося плода» . n 1 случай на 200 беременностей n

Факторы плацентации n Генитальные – Дистрофические и атрофические процессы в эндометрии: - воспалительные заболевания; - выскабливания полости матки. – Патология шейки матки; – Аномалии развития матки; – Рубцы на матке (в 5 раз чаще); – Половой инфантилизм.

Факторы плацентации n Экстрагенитальные – Хронические заболевания, вызывающие нарушения кровообращения в органах малого таза: патология сердечнососудистой системы, печени, почек. – Хронические инфекции. – Интоксикации(в 2 раза чаще) § Курение, § Наркотики – Первородящие старшего возраста

Механизм «миграции» плаценты n n Процесс морфофункциональной трансформации плаценты под влиянием сниженного кровоснабжения и структурной перестройки слоев миометрия. Для удовлетворения возрастающих потребностей плода плацента растет и мигрирует из части менее обеспеченной кровотоком в более васкуляризированную. Миграция плаценты при низкой плацентации чаще отмечается при локализации ее на передней стенке матки. Процессы миграции заканчиваются в 34 нед.
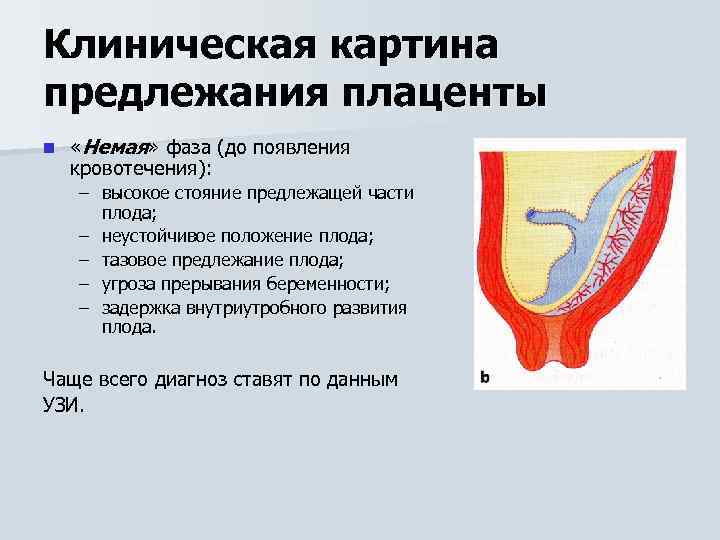
Клиническая картина предлежания плаценты n «Немая» фаза (до появления кровотечения): – высокое стояние предлежащей части плода; – неустойчивое положение плода; – тазовое предлежание плода; – угроза прерывания беременности; – задержка внутриутробного развития плода. Чаще всего диагноз ставят по данным УЗИ.
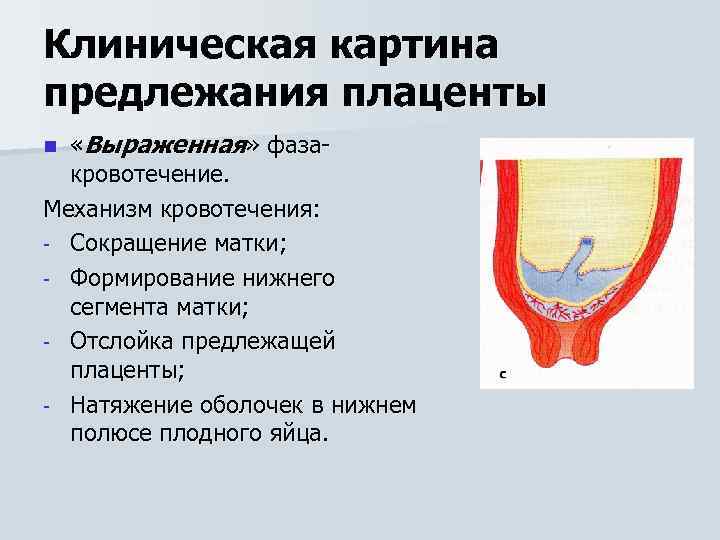
Клиническая картина предлежания плаценты «Выраженная» фазакровотечение. Механизм кровотечения: - Сокращение матки; - Формирование нижнего сегмента матки; - Отслойка предлежащей плаценты; - Натяжение оболочек в нижнем полюсе плодного яйца. n

Характеристика кровотечения при предлежании плаценты n Чаще возникает при сроке 30 -35 нед, реже- в раннем сроке и в первом периоде родов; n Внезапно, без видимого повода; n Всегда наружное, чаще обильное; n Кровь яркая; n Отсутствует болевой синдром; n Повторное возникновение

Последствия для женщины при предлежании плаценты n n Прогрессирующая анемизация Патологическое прикрепление плаценты Гипотензивный синдром Коагулопатическое кровотечение

Последствия для плода и новорожденного n n n Хроническая плацентарная недостаточность Задержка внутриутробного развития плода Анемия Повреждение центральной нервной системы Нарушение процесса адаптации в постнатальном периоде

Диагностика предлежания плаценты n n n Особенности наружного кровотечения Отягощенный акушерско-гинекологический анамнез Данные наружного акушерского обследования (патология предлежания и положения плода, высокое расположение предлежащей части плода) Аускультация (шум плацентарных сосудов в области нижнего сегмента) УЗИ

Диагностика предлежания плаценты При кровотечении амбулаторно проводят только общее и наружное акушерское обследование n В стационаре влагалищное исследование выполняют в условиях развернутой операционной n

Диагностика предлежания плаценты Расположение плаценты зависит от величины раскрытия шейки матки в момент исследования. n Правильно определять вид предлежания плаценты при раскрытии маточного зева не менее 4 -5 см n

Тактика при предлежании плаценты Госпитализация в акушерский стационар n Зависит от срока беременности, объема кровопотери, частоты повторения эпизодов кровотечения, состояния женщины и плода. n

Пролонгирование беременности предлежании плаценты При сроке беременности до 37 недель, кровопотере до 250 мл, повторении эпизода кровотечения не более 3 -х раз, удовлетворительном состоянии матери и плода: - - Строгий постельный режим; Седативная терапия; Назначение препаратов спазмолитического и токолитического действия, снижающих тонус и сократительную активность матки (метацин, сульфат магния и др. ); Гемостатические препараты; Лечение анемии; Назначение препаратов, нормализующих маточно-плацентарный кровоток; Профилактика дистресс-синдрома плода.

Показания к кесареву сечению при предлежании плаценты Часто повторяющиеся небольшие кровотечения n Одномоментная кровопотеря больше 250 мл n Полное предлежание плаценты n Неполное предлежание плаценты и другая акушерская патология n

Особенности кесарева сечения при предлежании плаценты n n В плановом порядке при сроке 38 -39 нед При локализации плаценты по передней стенке в области нижнего сегмента методом выбора является корпоральное кесарево сечение При локализации плаценты по задней стенке – кесарево сечение в нижнем сегменте поперечным разрезом При приращении плаценты расширение операции до экстирпации матки

Роды через естественные родовые пути Возможны при краевом предлежании плаценты n С целью остановки кровотечения – ранняя амниотомия, при отсутствии эффекта кесарево сечение n Профилактика кровотечения n

Преждевременная отслойка нормально расположенной плаценты (ПОНРП) n Это отделение плаценты, прикрепленной в теле матки, во время беременности или в 1 и во 2 периодах родов. n 0, 3 -0, 5% от всех беременностей. n Крайне тяжелое и неотложное состояние в акушерской практике

Классификация ПОНРП Частичная и полная n С наружным кровотечением (80%) и внутреннем кровотечением (20%) n

Этиология ПОНРП Нарушения в сосудистой системе (васкулопатии): поздний гестоз, заболевания ССС, почек, болезни крови, ожирение, эндокринопатии n Морфологические изменения стенки матки: воспаление, опухоли, рубцы, аномалии развития n

Этиология ПОНРП n Механические факторы: короткая пуповина, многоводие или маловодие, запоздалый разрыв плодного пузыря, травма

Пусковой механизм ПОНРП Теория иммунологического криза: реакция отторжения наступает в результате иммунологического конфликта между материнскими и плодовыми тканями

Механизм ПОНРП Спазм артериол и капилляров базального отдела децидуальной оболочки n Повышение вязкости крови со стазом и агрегацией эритроцитов n Лизис и высвобождение тромбопластина n Синдром ДВС n n n n Ухудшение микрокровотока в плаценте Уменьшение эластичности сосудистой стенки Повышение сосудистой проницаемости Разрыв артериол, капилляров, формирование микрогематом Разрушение базальной пластинки децидуальной ткани Формирование ретроплацентарной гемтомы

Клиника ПОНРП с внутренним кровотечением n n n Острое начало Основной симптом – боль в области отслойки плаценты Гипертонус матки Локальная болезненность при пальпации матки Асимметрия матки Признаки внутриутробной гипоксии

Клиника ПОНРП с наружным кровотечением Основной синдром – кровотечение n Болевой синдром выражен незначительно n Признаки внутриутробной гипоксии плода n

Диагностика ПОНРП – клинический диагноз с минимальными эхографическими признаками. n Запоздалая диагностика (стертая клиническая картина, отсутствие эхографических признаков) при отслойке плаценты по задней стенке матки. n Узи диагностика основана на обнаружении ретроплацентарной гематомы. n Оценка состояния плода по кардиотокографии. n

Акушерская тактика при ПОНРП Во время беременности – экстренное кесарево сечение (даже при мертвом плоде) n В первом периоде родов – амниотомия, кесарево сечение n Во втором периоде родов – акушерские щипцы, извлечение плода за тазовый конец. При наличие мертвого плода -краниотомия

Акушерская тактика при ПОНРП Маточноплацентарная апоплексия (матка Кувелера) является показанием к экстирпации матки n При гипотонии матки для сохранения ее возможна эмболизация маточных сосудов. n

Предлежание сосудов Кровотечение из предлежащих пупочных сосудов n Встречается редко: 1 случай на 5500 родов. n Гибель плода наблюдается в 75% случаев n

Тактика при предлежании сосудов n Неотложное кесарево сечение, если плод жизнеспособен

КРОВОПОТЕРЯ В РОДАХ n Физиологическая – до 0, 5% от массы тела роженицы n Патологическая (кровотечение) – более 0, 5% от массы тела роженицы n Массивная – от 1% от массы тела

Акушерские кровотечения в родах Общая частота составляет 23% n Частота кровотечений от общего количества родов: - в первом и втором периодах 0, 5 -1% - в третьем периоде 1, 5 -2% n

Кровотечения в первом и втором периодах родов n Преждевременная отслойка нормально расположенной плаценты n Предлежание плаценты n Разрыв матки n Разрыв предлежащих сосудов

Кровотечения в третьем периоде родов n Нарушения сократительной деятельности матки n Патологическое прикрепление плаценты n Травмы родовых путей n Задержка последа в полости матки из-за спазма внутреннего зева
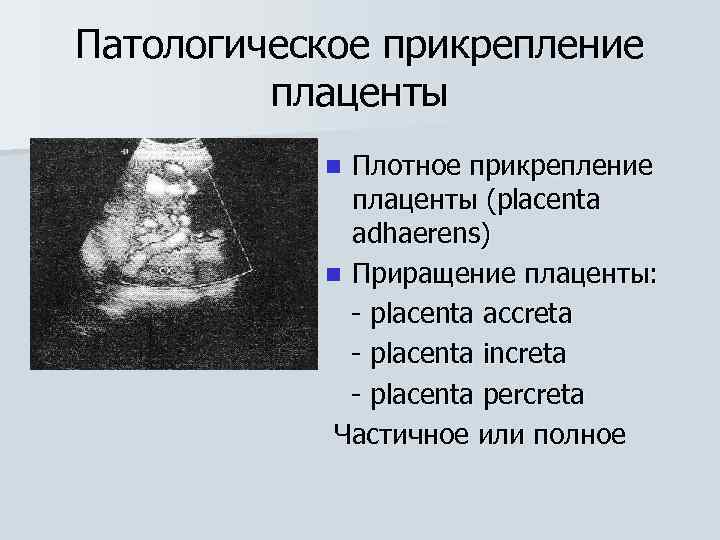
Патологическое прикрепление плаценты Плотное прикрепление плаценты (placenta adhaerens) n Приращение плаценты: - placenta accreta - placenta increta - placenta percreta Частичное или полное n

Клиника патологического прикрепления плаценты Кровотечение в третьем периоде родов n Отсутствие признаков отделения плаценты от стенки матки n
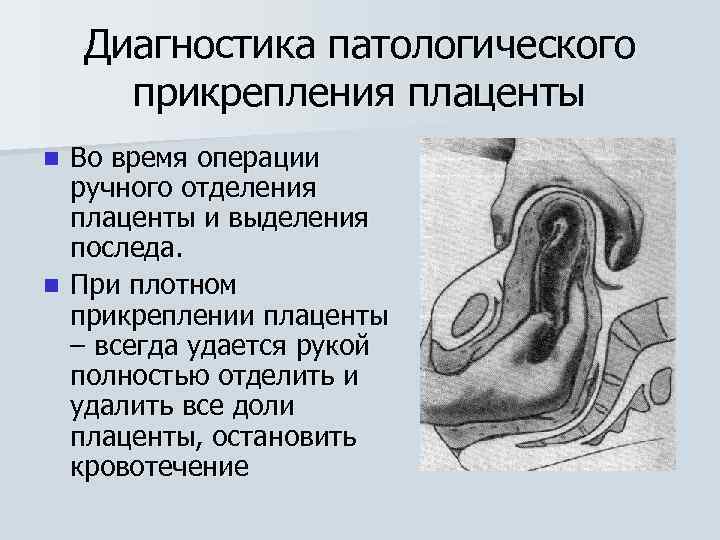
Диагностика патологического прикрепления плаценты Во время операции ручного отделения плаценты и выделения последа. n При плотном прикреплении плаценты – всегда удается рукой полностью отделить и удалить все доли плаценты, остановить кровотечение n
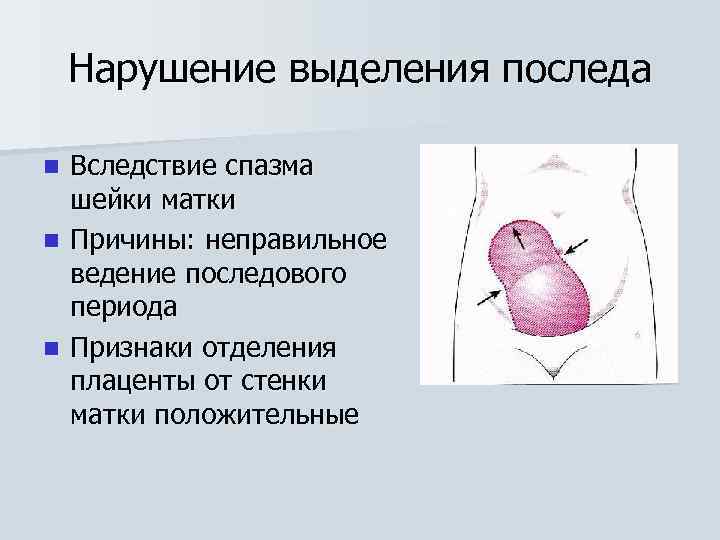
Нарушение выделения последа Вследствие спазма шейки матки n Причины: неправильное ведение последового периода n Признаки отделения плаценты от стенки матки положительные n

Клиника кровотечения при разрыве мягких родовых путей Кровотечение возникает сразу после рождения ребенка n Матка плотная, хорошо сократившаяся n Кровь не успевает свернуться и вытекает из половых путей жидкой струей яркого цвета n
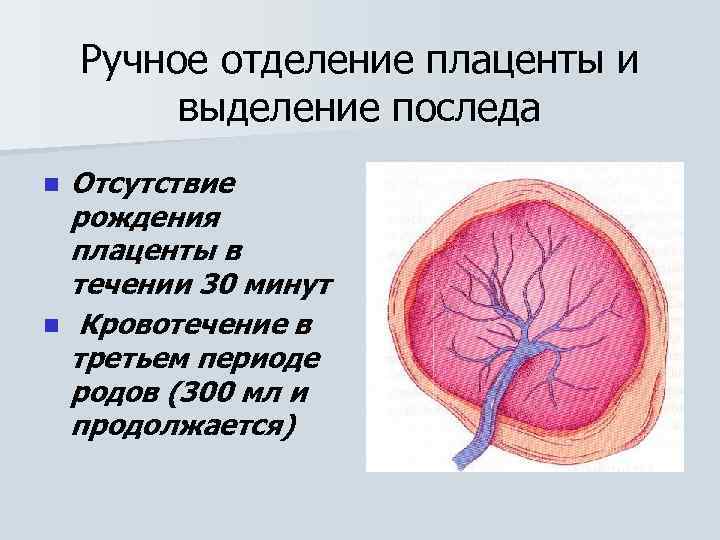
Ручное отделение плаценты и выделение последа n n Отсутствие рождения плаценты в течении 30 минут Кровотечение в третьем периоде родов (300 мл и продолжается)
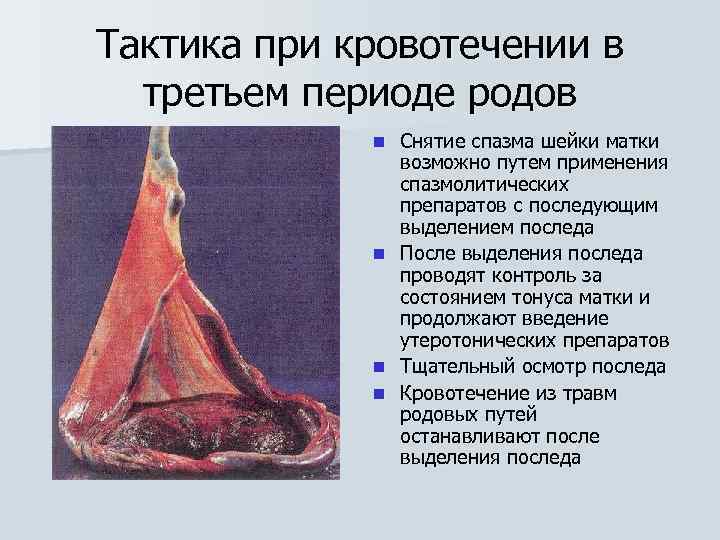
Тактика при кровотечении в третьем периоде родов n n Снятие спазма шейки матки возможно путем применения спазмолитических препаратов с последующим выделением последа После выделения последа проводят контроль за состоянием тонуса матки и продолжают введение утеротонических препаратов Тщательный осмотр последа Кровотечение из травм родовых путей останавливают после выделения последа

Послеродовое кровотечение Раннее послеродовое кровотечение - менее чем через 24 ч после родов. n В отечественной практике ранним послеродовым кровотечением называют кровотечение, возникшее в первые 2 ч после рождения последа n
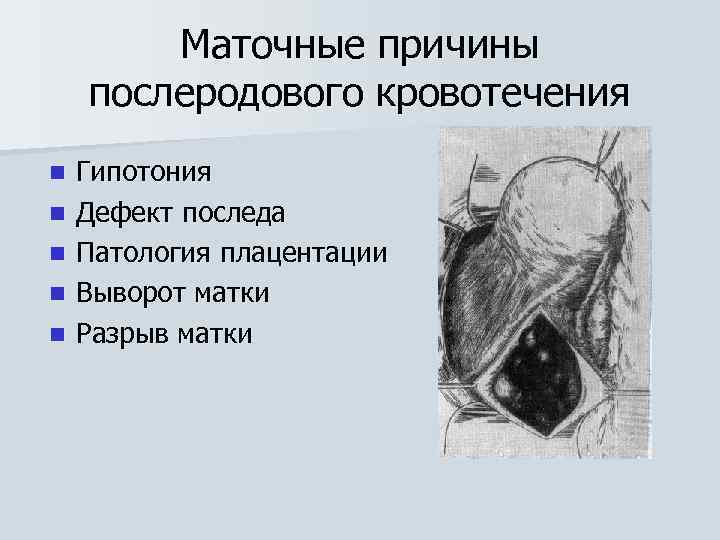
Маточные причины послеродового кровотечения n n n Гипотония Дефект последа Патология плацентации Выворот матки Разрыв матки

Нематочные причины послеродового кровотечения Повреждения мягких родовых путей: - разрывы - гематомы Коагулопатия: -болезнь Виллебранда -гемофилия -тромбоцитопения n
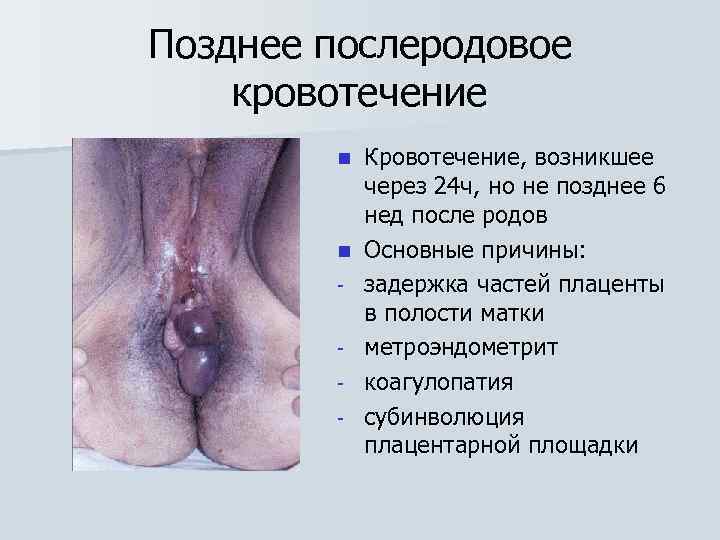
Позднее послеродовое кровотечение n n - Кровотечение, возникшее через 24 ч, но не позднее 6 нед после родов Основные причины: задержка частей плаценты в полости матки метроэндометрит коагулопатия субинволюция плацентарной площадки
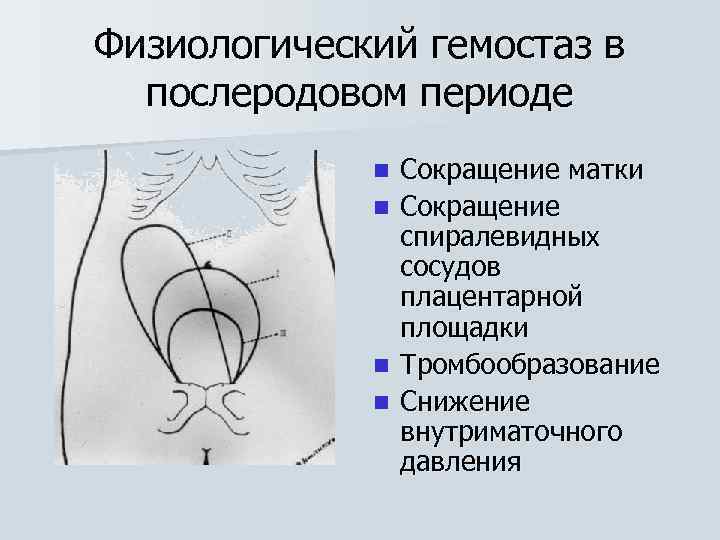
Физиологический гемостаз в послеродовом периоде n n Сокращение матки Сокращение спиралевидных сосудов плацентарной площадки Тромбообразование Снижение внутриматочного давления

Клиника атонии матки Матка мягкая, дряблая, с плохо определяющимися контурами n Дно матки доходит до мечевидного отростка n Непрерывное и обильное кровотечение n Быстро развивается картина геморрагического шока n

Предотвращение гипотонии матки n Введение утеротонических средств (окситоцин 5 -10 ЕД, метилэргометрин 0, 2 мг(1 мл) в/в) n Немедленное пережатие и пересечение пуповины n Катетеризация мочевого пузыря n Немедленное выделение последа после отделения плаценты

Утеротонические средства n n Окситоцин 5 -10 ЕД/400 мл физ. р-ра 10 -15 мл/мин ПГЕ 1 аналог сульпростона 0, 25 мг Мизопростол 200 мг Метилэргометрин 0, 2 мг в/в стр.

Принципы лечения гипо и атонических кровотечений n Максимально быстрая остановка кровотечения n Предупреждение развития массивной кровопотери n Восстановление дефицита ОЦК n Недопущение снижения АД ниже критического уровня

Первичная коагулопатия Кровотечение при хорошо сократившейся матки n Замедленное образование сгустков крови n Изменение лабораторных показателей свертывающей системы крови n

Признаки развития вторичной коагулопатии n Инъекции приводят к кровотечению n Не формируются тромбы n Кровотечение продолжается несмотря на тщательный гемостаз.

Лабораторные показатели при коагулопатии n n n Удлинение времени свертывания Удлинение протромбинового времени, активированного частичного тромбинового времени Резкое повышение тромбинантитромбинового течта Увеличение фрагментов протромбин 1+2, продуктов деградации фибрина Снижение содержания тромбоцитов и фибриногена

Лечение коагулопатии Остановка кровотечения n Заместительная терапия препаратами крови n

Выворот матки n n n Полный и неполный Шок может привести к увеличению кровопотери Немедленное вправление Не пытаться отделять плаценту Лапаротомия

Осложнение в послеродовом периоде у родильниц, перенесших массивную кровопотерю в родах n Ранние осложнения - синдром массивных трансфузий - возникающая периодически сосудистая недостаточность - нарушение ритма сердца (асистолия, брадикардия) - симптомы или признаки почечной недостаточности - возобновление маточного кровотечения n Поздние осложнения - железодефицитная анемия - тромбозы и эмболии - воспалительносептические осложнения

СПАСИБО ЗА ВНИМАНИЕ
Кровотечения во время беременности и в родах.ppt